Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ВИЧ-инфекция у детей
Содержание
- 1. ВИЧ-инфекция у детей
- 2. ВИЧ-инфекцияМедленно прогрессирующее антропонозное заболевание с контактным путем
- 3. КОДИРОВАНИЕ ПО МКБ XВ20-В24 - Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ).R-75 – Лабораторное обнаружение ВИЧ
- 4. ЭтиологияОткрытие: 1983г Л. Монтанье, Р. ГаллоРод -
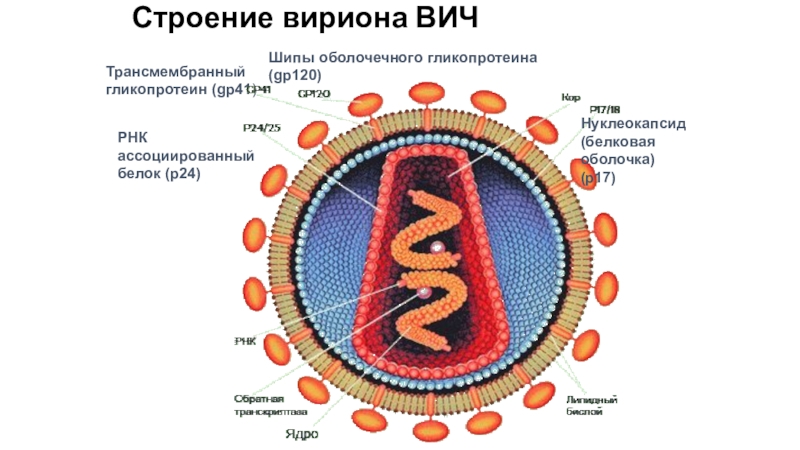
- 5. Строение вириона ВИЧТрансмембранныйгликопротеин (gp41)Нуклеокапсид(белковая оболочка) (p17)РНК ассоциированный белок (p24)Шипы оболочечного гликопротеина (gp120)
- 6. Биологические свойства ВИЧКлетки-мишени: CD4, моноциты/макрофаги, эозинофилы, мегакариоциты,
- 7. Биологические свойства ВИЧИммунодепрессивная активность: снижение Т-хелперов, поликлональная
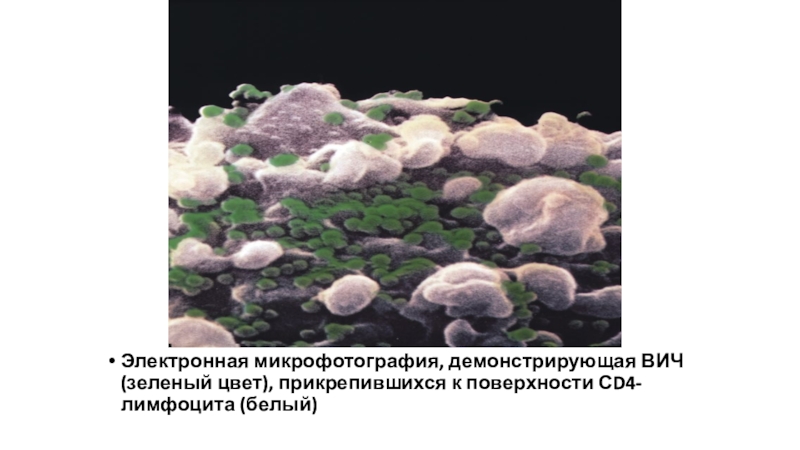
- 8. Электронная микрофотография, демонстрирующая ВИЧ (зеленый цвет), прикрепившихся к поверхности СD4-лимфоцита (белый)
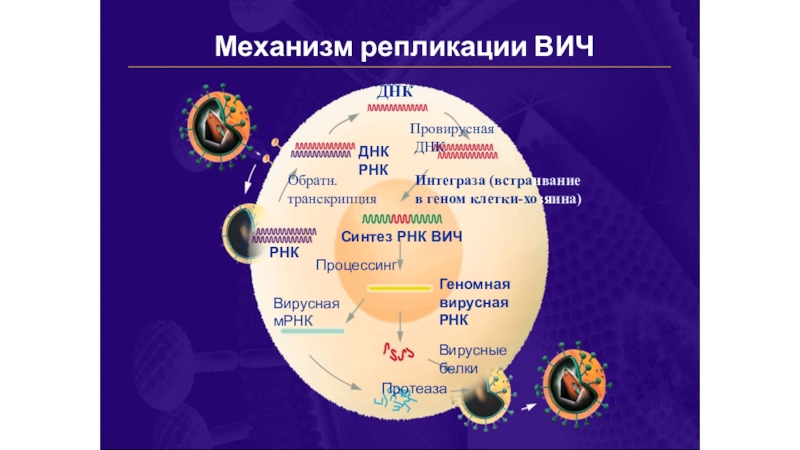
- 9. РНКМеханизм репликации ВИЧОбратн.транскрипцияДНКРНКДНКПровирусная ДНКИнтеграза (встраивание в геном клетки-хозяина)Синтез РНК ВИЧПроцессингГеномная вирусная РНКВирусная мРНКВирусные белкиПротеаза
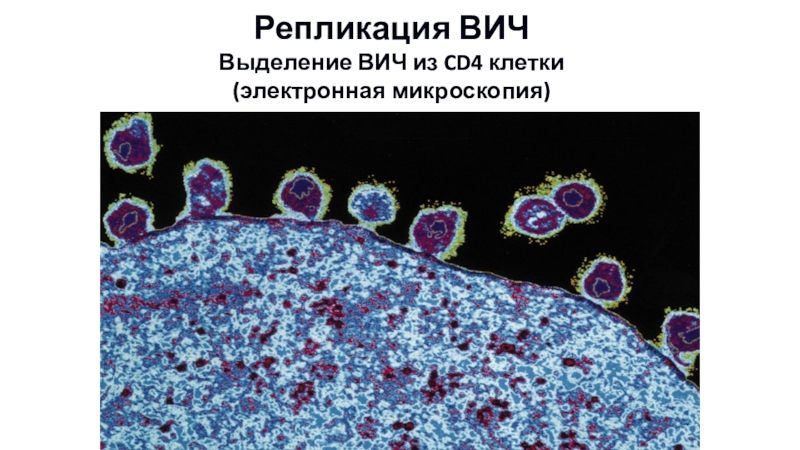
- 10. Репликация ВИЧ Выделение ВИЧ из CD4 клетки (электронная микроскопия)
- 11. половой (гомо- и гетеросексуальный)парентеральный (трансфузионный, инъекционный)трансплантационныйвертикальный (трансплацентарный,
- 12. Эффективность сан.мероприятийВИЧ – слабоустойчив во внешней среде.
- 13. Факторы риска ППМРВысокая вирусная нагрузка у матери.Низкий
- 14. Особый риск ППМР при наличии:преждевременного разрыва плодного
- 15. Влияние величины вирусной нагрузки на риск
- 16. Патогенез ВИЧ-инфекцииВнедрение в месте входных ворот и заражение клеток-мишеней.Начальная вирусемия.Развитие иммунного ответа.Формирование ИДС.Исходы.
- 17. РОССИЙСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ
- 18. Педиатрические особенности стадий ВИЧ-инфекции.Стадия 1 - инкубационный
- 19. Педиатрические особенности стадий ВИЧ-инфекции.Стадия 3 – субклиническая
- 20. Педиатрические особенности стадий ВИЧ-инфекции.Стадия 4 –вторичных заболеваний,
- 21. ВОЗ рекомендует различать у детей 4
- 22. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ У ДЕТЕЙ (ВОЗ, 2007)
- 23. Быстрое прогрессирование: (15-20%)
- 24. Проявление ВИЧ-инфекции у детей в зависимости от
- 25. CD4-взрослыеCD4-детиВН-взрослыеВН-дети0-------------------12 мес-----------------5 л.-/ /------------------------- 10 л. Течение ВИЧ-инфекции у детей
- 26. Клиника ВИЧ-инфекции у детейБолее быстрое прогрессированиеЧастое присоединение
- 27. Признаки внутриутробной ВИЧ-инфекцииНезрелость. Недоношенность Черепно-лицевой дисморфизм (микроцефалия
- 28. Особенности ВИЧ-инфекции у детей при вертикальной передаче
- 29. При инфицировании в родах манифестация клиники приходится
- 30. Факторы, определяющие особенности клинической картины у детей
- 31. Ведущие клинические симптомы и синдромы у детейВИЧ-ассоциированные
- 32. СПИД – ассоциированные инфекции и осложненияПневмоцистная пневмония
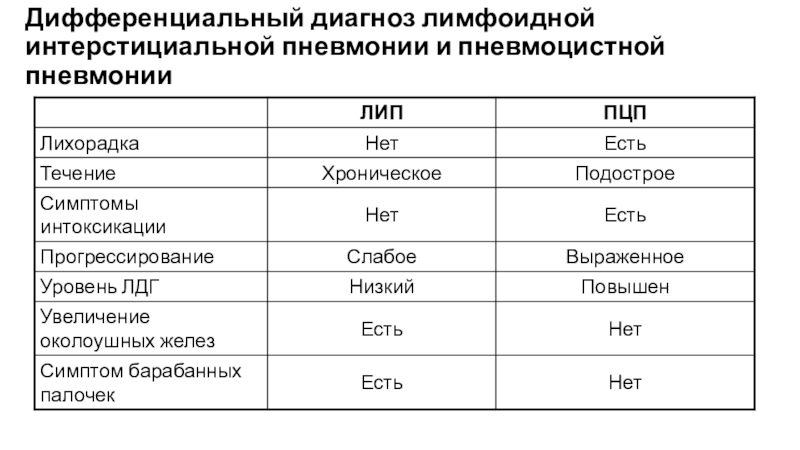
- 33. Пневмоцистная пневмония. Rg картинаочаговые тени, чередующиеся с
- 34. СПИД – ассоциированные инфекции и осложнения:
- 35. Лимфоидная интерстициальная пневмония: диагностикаРентгенография: двусторонние интерстициальные инфильтраты
- 36. Дифференциальный диагноз лимфоидной интерстициальной пневмонии и пневмоцистной пневмонии
- 37. Лимфоидная интерстициальная пневмония: лечениеЛегкие и среднетяжелые формы:
- 38. СПИД – ассоциированные инфекции и осложнения: поражение
- 39. Рецидивирующие бактериальные инфекцииЗа 2 года 2 и
- 40. ВИЧ – кахексияСнижение аппетитаПоражение слизистой оболочки полости
- 41. СПИД – ассоциированные инфекции и осложненияБактериальные инфекции:
- 42. СПИД-ассоциированные симптомы - вастинг синдром (синдром истощения)снижение
- 43. Постановка диагноза «ВИЧ – инфекция» у детей1.
- 44. Лабораторная диагностика ВИЧ1. Вирусологический метод2. Серологический метод
- 45. Серологический методДля практического здравоохранения по доступности, точности
- 46. Молекулярно-генетические методы:ПЦР – определение нуклеиновых кислот (ДНК,
- 47. Иммунологическое обследование (CD4+) Классификация иммунных нарушений у детей в соответствие с возрастом
- 48. Дифференциальная диагностикаОстрый мононуклеозоподобный синдром, ГЛАП (ЭБВ, ЦМВ,
- 49. Обязанности врача-педиатра при ВИЧ-инфекции у детейУстановление диагноза
- 50. ЛЕЧЕНИЕЦЕЛИ ВААРТ:Увеличение продолжительности жизни и улучшение её
- 51. Принципы терапии ВИЧ-инфекцииПредупреждение прогрессирования болезниРанняя диагностика и
- 52. Лечение. Классы АРВП:Ингибиторы слияния (ИС) – препятствуют
- 53. Показания к безотлагательному назначению ВААРТ у детей
- 54. СХЕМЫ ВААРТ у детей2 НИОТ + ННИОТ
- 55. Оценка эффективности ВААРТДинамика вирусной нагрузки - снижение
- 56. Побочные эффекты АРВТ у детейМитохондриальная дисфункция (
- 57. Дополнительная терапия: иммунокоррекцияПрепараты интерферона (α,β, γ)Интерлейкины (1, 2, 6)Колониестимулирующие факторыЭритропоэтинИммуноглобулин
- 58. Дополнительная терапия: профилактики и лечения оппортунистических инфекций
- 59. Профилактика передачи ВИЧ-инфекции от матери к ребенку
- 60. Слагаемые успешной профилактики передачи ВИЧ от матери
- 61. Профилактика ВИЧ-инфекции у новорожденногоЕсли у ВИЧ-инфицированной матери
- 62. Выбор схемы химиопрофилактики у новорожденного -
- 63. Тактика ведения ребенка ВИЧ-инфицированной матери при обследовании методами, направленными на выявление нуклеиновых кислот ВИЧ
- 64. Оказание помощи новорожденному от ВИЧ-инфицированной матери в
- 65. Рекомендации по профилактике ПЦП (CDC, 1995)Ко-тримоксазол в
- 66. Литература«ВИЧ инфекция у детей». Клинические рекомендации, 2017,
- 67. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2ВИЧ-инфекция
Медленно прогрессирующее антропонозное заболевание с контактным путем передачи, характеризующееся поражением
Слайд 3КОДИРОВАНИЕ ПО МКБ X
В20-В24 - Болезнь, вызванная вирусом иммунодефицита человека
(ВИЧ).
R-75 – Лабораторное обнаружение ВИЧ
Слайд 4Этиология
Открытие: 1983г Л. Монтанье, Р. Галло
Род - Lentivirus
Семейство –Retroviridae
Серотипы ВИЧ-1,ВИЧ-2
Широкая
антигенная изменчивость
Не оказывает цитолитического действия на моноциты и
макрофаги, активно реплицируется в этих клеткахФагоциты служат резервуаром ВИЧ и способствуют распространению вируса по организму
Слайд 5Строение вириона ВИЧ
Трансмембранный
гликопротеин (gp41)
Нуклеокапсид
(белковая оболочка) (p17)
РНК ассоциированный
белок
(p24)
Шипы оболочечного гликопротеина
(gp120)
Слайд 6Биологические свойства ВИЧ
Клетки-мишени: CD4, моноциты/макрофаги, эозинофилы, мегакариоциты, клетки Лангерганса, альвеолярные
макрофаги, дендритные клетки головного мозга, нейроглия (микроглия, астроциты), клетки тимуса,
хромафинные клетки кишечника, эпителиальные клетки шейки матки.Пожизненная персистенция: интеграция провирусной ДНК в геном клетки-хозяина.
Высокая скорость репликации: Жизненный цикл 1-2 сут. Ежедневно в организме больного образуется до 10 млрд.новых вирионов. Соотношение репликации и элиминации вируса отражает уровень вирусемии – вирусная нагрузка крови (ВНК).
Слайд 7Биологические свойства ВИЧ
Иммунодепрессивная активность: снижение Т-хелперов, поликлональная активация В-лимфоцитов, нарушение
макрофагов, ЕК, системы комплемента, нейтрофилов, интерферона
Высокая генетическая изменчивость – лекарственная
резистентностьНаличие уязвимых этапов репликативного цикла.
Слайд 8Электронная микрофотография, демонстрирующая ВИЧ (зеленый цвет), прикрепившихся к поверхности СD4-лимфоцита
(белый)
Слайд 9РНК
Механизм репликации ВИЧ
Обратн.
транскрипция
ДНК
РНК
ДНК
Провирусная
ДНК
Интеграза (встраивание
в геном клетки-хозяина)
Синтез РНК ВИЧ
Процессинг
Геномная
вирусная РНК
Вирусная мРНК
Вирусные белки
Протеаза
Слайд 11половой (гомо- и гетеросексуальный)
парентеральный (трансфузионный, инъекционный)
трансплантационный
вертикальный (трансплацентарный, интранатальный, с молоком
матери)
Во время беременности (последний триместр 15 – 30% случаев заражения)
Во
время родов (50 – 75% случаев заражения)При грудном вскармливании (10 – 20 % случаев заражения)
Пути передачи ВИЧ у детей
Слайд 12Эффективность сан.мероприятий
ВИЧ – слабоустойчив во внешней среде.
при кипячении гибнет
через 1 мин.
при нагревании до 560 С – через 30
мин.при обработке 96% спиртом через 1 мин.
при обработке 70% спиртом через 3-5 мин.
при применении дезсредств (хлорамин, хлорная известь, перекись водорода) гибель вируса в культуре происходит через 3-5 мин.
Устойчив в УФО и ионизирующей радиации.
Слайд 13Факторы риска ППМР
Высокая вирусная нагрузка у матери.
Низкий уровень CD4.
Сопутствующая (в
т.ч. экстрагенитальная) патология матери.
Роды через естественные родовые пути при вирусной
нагрузке > 50 копий РНК ВИЧ/мл.Преждевременный разрыв плодного пузыря с безводным периодом более 4 часов.
Преждевременные роды (<37 недель).
Грудное вскармливание.
Слайд 14Особый риск ППМР при наличии:
преждевременного разрыва плодного пузыря;
амнионита;
повышенной вирусной нагрузки
> 10 000 копий/мл перед родами;
отсутствия профилактических мероприятий;
нанесения телу новорожденного
резаных ран во время кесарева сечения, удаления околоплодных вод, содержащих кровь, из желудочно-кишечного и респираторного тракта новорожденного при наличии у матери определяемой вирусной нагрузки до родоразрешения.Слайд 15
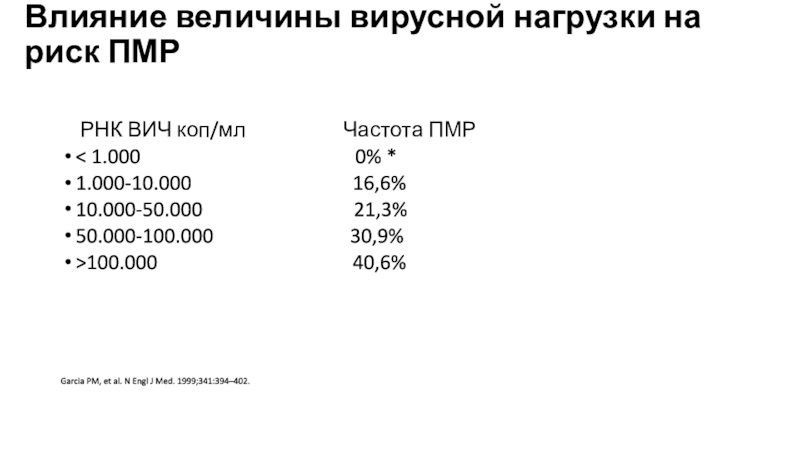
Влияние величины вирусной нагрузки на риск ПМР
РНК ВИЧ
коп/мл
Частота ПМР< 1.000 0% *
1.000-10.000 16,6%
10.000-50.000 21,3%
50.000-100.000 30,9%
>100.000 40,6%
Garcia PM, et al. N Engl J Med. 1999;341:394–402.
Слайд 16Патогенез ВИЧ-инфекции
Внедрение в месте входных ворот и заражение клеток-мишеней.
Начальная вирусемия.
Развитие
иммунного ответа.
Формирование ИДС.
Исходы.
Слайд 17РОССИЙСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ
УТВЕРЖДЕНА ПРИКАЗОМ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ
РОССИИ №166 ОТ 17.03.2006Слайд 18Педиатрические особенности стадий ВИЧ-инфекции.
Стадия 1 - инкубационный период от 3
недель до 3 мес (иногда затягивается до 6-12 мес)
Стадия 2
– имеет несколько вариантов течения:2А бессимптомная – проявляется выработкой антител
2Б – острая инфекция без вторичных заболеваний, разнообразная клиническая симптоматика (лихорадка, полиморфные высыпания на коже и слизистых, лимфаденопатия, фарингит, гепатоспленомегалия, диарея, менингизм, «мононуклеозоподобный синдром», в крови моноцитоз.
2В – у 15-30% транзиторное снижение CD4 клеток и проявление вторичных заболеваний различной этиологии (герпетические инфекции, кандидозы). У младенцев при внутриутробном заражении тяжелые инфекции – сепсис, пневмоцистная пневмония. Прогностически неблагоприятна – быстрое прогрессирование ВИЧ-инфекции.
Слайд 19Педиатрические особенности стадий ВИЧ-инфекции.
Стадия 3 – субклиническая – клинически проявляется
персистирующей генерализованной лимфаденопатией (ПГЛ) – увеличение не менее 2 лимфоузлов
не менее чем в двух не связанных между собой группах (не считая паховых), у детей более 0,5 см, сохраняющихся в течение не менее 3 мес. Лимфоузлы безболезненные, эластичные, не спаянные с окружающей тканью, кожа над ними не изменена. Длительность стадии от 2 до 20 лет, в среднем 6-7 лет. У детей с перинатальным инфицированием может отсутствоватьСлайд 20Педиатрические особенности стадий ВИЧ-инфекции.
Стадия 4 –вторичных заболеваний, связана с истощением
CD4 клеток за счет продолжающейся репликации ВИЧ. На фоне значительного
иммунодефицита развиваются инфекционные, аутоиммунные и/или онкологические вторичные заболевания. Выделяют фазы прогрессирования (в отсутствие или на фоне АРВТ) и ремиссии (спонтанной, после ранее проводимой АРВТ или на фоне АРВТ)Стадия 5 – терминальная. Необратимое течение вторичных заболеваний и гибель пациента. Учитывая успехи современной терапии ВИЧ, постановка этой стадии не рекомендуется.
Слайд 21
ВОЗ рекомендует различать у детей 4 стадии болезни
Начальная (острая).
Персистирующая генерализованная
лимфаденопатия (ПГЛ).
СПИД-ассоциированный комплекс (пре-СПИД)
Развернутый СПИД
СПИД-деменция как отдельная форма
Слайд 23 Быстрое прогрессирование: (15-20%)
СПИД или смерть в первые 3 года
Медленное прогрессирование: (75-80%) Ср.продолжительность
жизни 8-9.5 лет. (Более быстрое прогрессирование, чем у взрослых)Длительное отсутствие прогрессирования (5%)
Течение ВИЧ-инфекции у детей
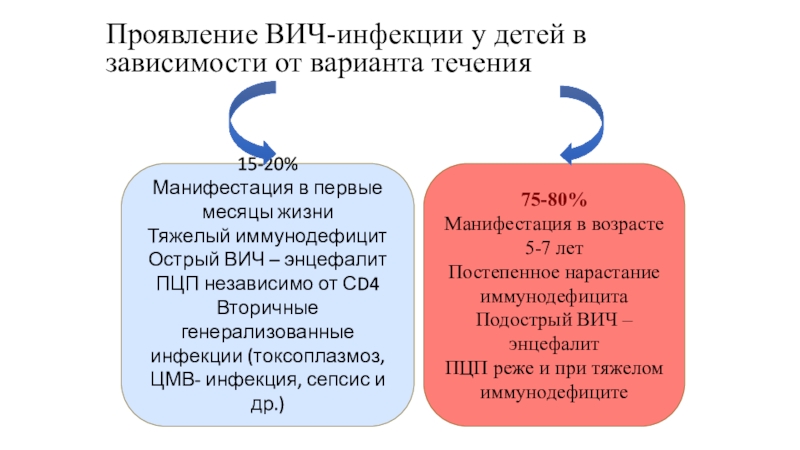
Слайд 24Проявление ВИЧ-инфекции у детей в зависимости от варианта течения
15-20%
Манифестация в
первые месяцы жизни
Тяжелый иммунодефицит
Острый ВИЧ – энцефалит
ПЦП независимо от СD4
Вторичные
генерализованные инфекции (токсоплазмоз, ЦМВ- инфекция, сепсис и др.)75-80%
Манифестация в возрасте 5-7 лет
Постепенное нарастание иммунодефицита
Подострый ВИЧ – энцефалит
ПЦП реже и при тяжелом иммунодефиците
Слайд 25 CD4-взрослые
CD4-дети
ВН-взрослые
ВН-дети
0-------------------12 мес-----------------5 л.-/ /------------------------- 10 л.
Течение ВИЧ-инфекции у детей
Слайд 26Клиника ВИЧ-инфекции у детей
Более быстрое прогрессирование
Частое присоединение бактериальных инфекций
Патология со
стороны ЦНС
Задержка физического и психомоторного развития
Анемия. Тромбоцитопения
Наличие специфичных для детского
возраста нозологических форм (паротит, лимфоидная интерстициальная пневмония)Реже встречаются оппортунистические инфекции грибковой, вирусной, протозойной этиологии и злокачественные опухоли.
Слайд 27Признаки внутриутробной ВИЧ-инфекции
Незрелость. Недоношенность
Черепно-лицевой дисморфизм (микроцефалия (50 %), выступающая
лобная часть, напоминающая по форме коробку (75 %), уплощение носа
(70 %), укорочение носа (65 %), удлиненные глазные щели и голубые склеры (60 %), умеренно выраженное косоглазие (65 %)Клинические проявления при рождении (бактериальные инфекции, гепатоспленомегалия, ПГЛ)
Раннее развитие оппортунистических инфекций (пневмоцистная пневмония, кандидозы)
Ранняя прогрессирующая неврологическая симптоматика
Задержка физического и/или психомоторного развития
Раннее начало диареи
(+) результаты ПЦР при рождении
Анемия, лейкопения, тромбоцитопения, повышение трансаминаз, гипергаммаглобулинемия . Быстрое снижение CD4 -20%
Слайд 28Особенности ВИЧ-инфекции у детей при вертикальной передаче вируса
Быстрое снижение количества
Т-хелперов
Высокая скорость прогрессирования ВИЧ-инфекции
Раннее появление ВИЧ-ассоциированных симптомов и оппортунистических инфекций
Меньшая
степень выраженности лимфопролиферативного синдромаБолее частое присоединение бактериальных инфекций
Реже развиваются вирусные и грибковые инфекции.
Слайд 29При инфицировании в родах манифестация клиники приходится на первые месяцы
жизни ребенка в виде острого ретровирусного синдрома – неспецифических симптомов
в виде повышения температуры, респираторного катара, стоматита, сыпи, диспепсии.При горизонтальном инфицировании ВИЧ у подростков, так же как и у взрослых, клиника острой стадия инфекции может отсутствовать и клиника заболевания может проявится только в стадию вторичных заболеваний.
Слайд 30Факторы, определяющие особенности клинической картины у детей
Развитие инфекционного процесса
на фоне физиологической незрелости иммунной и других систем.
Глубокие изменения в
иммунном статусе, особенно в В-клеточном звене.Первичное инфицирование возбудителями оппортунистических инфекций.
Высокая чувствительность клеток-мишеней к повреждающему действию вируса.
Слайд 31Ведущие клинические симптомы и синдромы у детей
ВИЧ-ассоциированные (базисные) симптомы (ГЛАП,
гепатомегалия, спленомегалия, вастинг-синдром, ЛИП, ВИЧ-энцефалопатия, серозный менингит, вакуолярная миелопатия, нейропатия,
миокардиопатия, миопатия, энтеропатия, паротит, нефропатия, эндокринопатии, анемия, тромбоцитопения, длительная немотивированная лихорадка)Оппортунистические инфекции.
Злокачественные опухоли (саркома Капоши, β-клеточная лимфома)
Слайд 32СПИД – ассоциированные инфекции и осложнения
Пневмоцистная пневмония (ПЦП)
У детей с
быстро прогрессирующей ВИЧ – инфекцией пик заболеваемости приходится на 3-6
месяцев, 50% детей заболевают в возрасте около 4 мес.Является первичной инфекцией с подострым или острым началом, лихорадкой, кашлем, тахипноэ и хрипами в лёгких. Быстрое развитие с ранним появлением тахипноэ и гипоксии
Наблюдается при любом количестве CD4+ .
На Rg диффузное альвеолярно-интерстициальное поражение
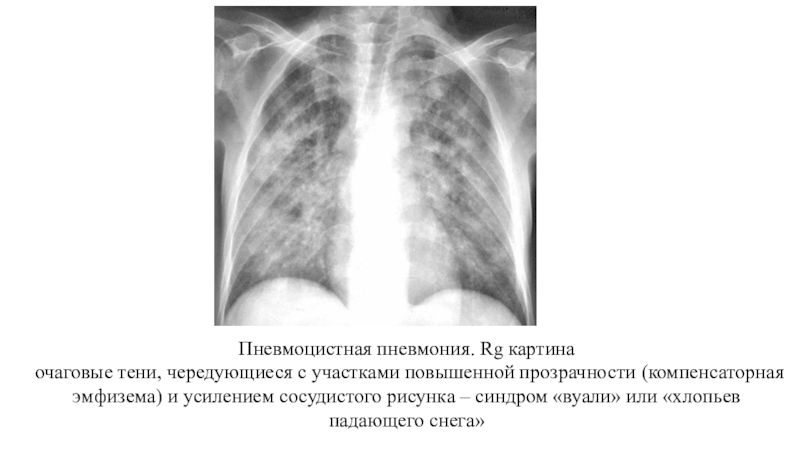
Слайд 33Пневмоцистная пневмония. Rg картина
очаговые тени, чередующиеся с участками повышенной прозрачности
(компенсаторная эмфизема) и усилением сосудистого рисунка – синдром «вуали» или
«хлопьев падающего снега»Слайд 34
СПИД – ассоциированные инфекции и осложнения: Лимфоидная интерстициальная пневмония
Хронические интерстициальные
инфильтраты в лёгких встречаются у 20-25% ВИЧ- инфицированных детей
Предполагается связь
этого заболевания с вирусом Эпштейна – БарhХарактерно хроническое течение с периодическими обострениями
Начало заболевания незаметное, медленное прогрессирование с появлением сухости слизистых оболочек, сухого непродуктивного кашля, одышки, хрипов в нижних отделах лёгких.
В последующем появляются лимфаденопатия, гепато- и спленомегалия, увеит, паротит
На Rg нодуло-ретикулярная сеть
Возникает при относительно низком риске присоединения оппортунистической инфекции
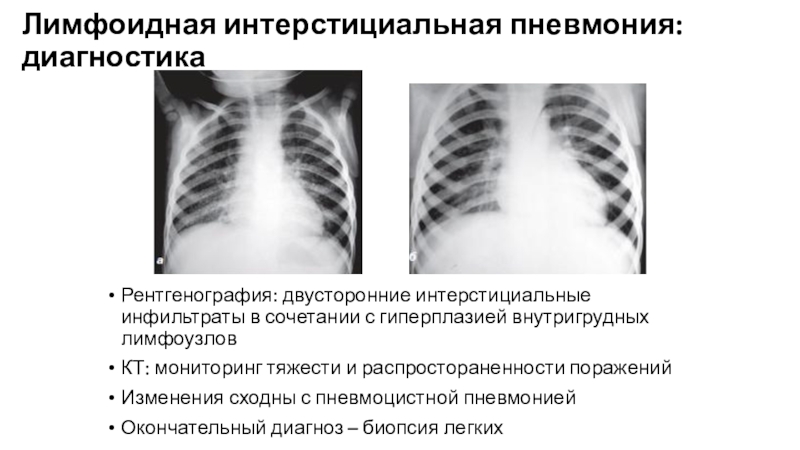
Слайд 35Лимфоидная интерстициальная пневмония: диагностика
Рентгенография: двусторонние интерстициальные инфильтраты в сочетании с
гиперплазией внутригрудных лимфоузлов
КТ: мониторинг тяжести и распростораненности поражений
Изменения сходны с
пневмоцистной пневмониейОкончательный диагноз – биопсия легких
Слайд 37Лимфоидная интерстициальная пневмония: лечение
Легкие и среднетяжелые формы:
ингаляционные кортикостероиды и
бронходилятаторы
Тяжелые формы: системно стероиды – преднизолон 2 мг/кг/день 6 недель
с постепенным снижением дозы в течение нескольких месяцев, переход на минимальную поддерживающую дозуСлайд 38СПИД – ассоциированные инфекции и осложнения: поражение слюнных желез.
Специфическое поражение
-вследствие лимфоидной инфильтрации (в сочетании с ЛИП/ПЛГ) - чаще околоушные:
персистирующий паротит, двустороннее. Слюнные железы безболезненные при пальпации, из протока выделяется прозрачная слюна, возможно образование кистПри бактериальном поражении – болезненность при пальпации, выделение гноя из протока железы, может сопровождаться лихорадкой
Присоединение вирусных инфекций – эпидемический паротит у непривитых, цитомегаловирусный паротит.
Слайд 39Рецидивирующие бактериальные инфекции
За 2 года 2 и более эпизодов сепсиса,
менингита, пневмонии, абсцесс внутренних органов, инфекций костей и сустав
Нейро- СПИД
У 25% детей развивается не прогрессирующая энцефалопатия
Задержка развития на 1 году жизни
У 33% прогрессирует – у детей утрачиваются приобретенные ранее навыки, развивается умеренное или тяжелое отставание в психомоторном развитии
На КТ и МРТ атрофия коры головного мозга, увеличение размеров желудочков мозга, обызвествление базальных ядер
СПИД – ассоциированные инфекции и осложнения
Слайд 40ВИЧ – кахексия
Снижение аппетита
Поражение слизистой оболочки полости рта при молочнице
и афтозном стоматите
Патологические состояния ЦНС (сонливость, нарушение глотания)
Нарушение всасывания и
диареяСПИД – ассоциированные инфекции и осложнения
Патология мочевыделительной системы
Нефротический синдрома с массивной и длительной протеинурией
На начальных стадиях хронические формы пиелонефрита
В более поздние периоды заболевания - хронический гломерулонефрит
Онкогенные формы заболевания
Саркома Капоши и другие злокачественные новообразования у детей встречаются редко
Развиваются первичная лимфома мозга, лимфома Беркитта, недифференцированная лимфома, крупноклеточная
Слайд 41СПИД – ассоциированные инфекции и осложнения
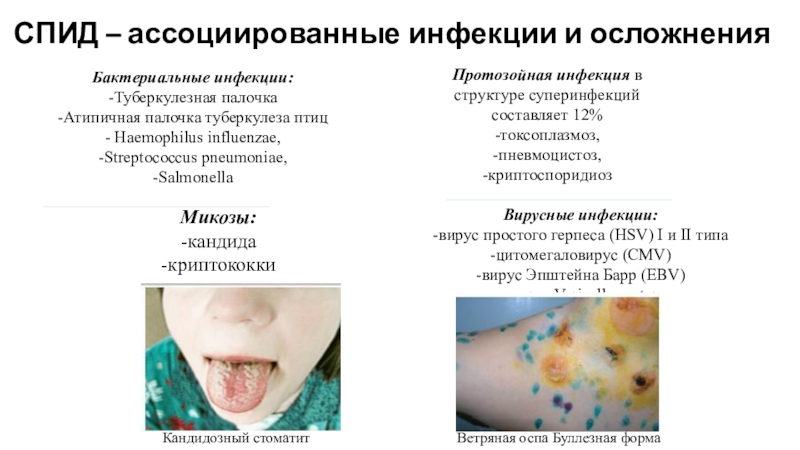
Бактериальные инфекции:
-Туберкулезная палочка
-Атипичная палочка
туберкулеза птиц
- Haemophilus influenzae,
-Streptococcus pneumoniae,
-Salmonella
Вирусные инфекции:
-вирус простого герпеса (HSV)
I и II типа-цитомегаловирус (CMV)
-вирус Эпштейна Барр (EBV)
-вирус Varicella zoster
Микозы:
-кандида
-криптококки
Протозойная инфекция в структуре суперинфекций составляет 12%
-токсоплазмоз,
-пневмоцистоз,
-криптоспоридиоз
Кандидозный стоматит
Ветряная оспа Буллезная форма
Слайд 42СПИД-ассоциированные симптомы - вастинг синдром (синдром истощения)
снижение массы тела более
чем на 10 %;
хроническая диарея (более 30 дней и дольше);
документированная лихорадка
(интермиттирующего или постоянного типа) на протяжении 30 дней и болееСлайд 43Постановка диагноза «ВИЧ – инфекция» у детей
1. Лабораторное подтверждение наличия
ВИЧ – инфекции
2. Клинико-лабораторное обследование
Клиническая стадия с перечислением всех проявлений
и вторичных заболеванийСочетанные с ВИЧ заболевания и сопутствующая патология
Иммунологическое обследование (CD 4+)
Определение вирусной нагрузки (ВН)
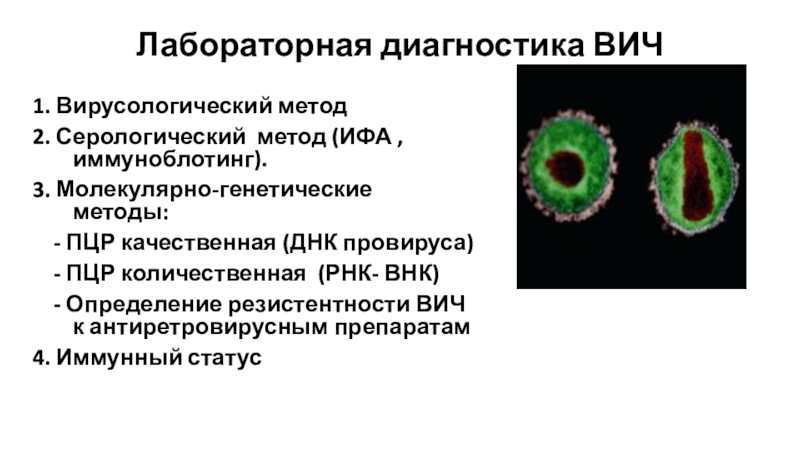
Слайд 44Лабораторная диагностика ВИЧ
1. Вирусологический метод
2. Серологический метод (ИФА , иммуноблотинг).
3.
Молекулярно-генетические методы:
- ПЦР качественная (ДНК провируса)
- ПЦР количественная (РНК- ВНК)- Определение резистентности ВИЧ к антиретровирусным препаратам
4. Иммунный статус
Слайд 45Серологический метод
Для практического здравоохранения по доступности, точности и простоте использования
первостепенное значение имеет серодиагностика ВИЧ-инфекции, ориентированная на выявление специфических антител
в ИФА. Обеспечен тест системами, позволяющих выявлять суммарные антитела классов IgM, IgG к ВИЧ-1 и ВИЧ-2 с чувствительностью и специфичностью не менее 99%Реакция иммунного блотинга - специфичный иммуноферментный анализ с определением антител к определенным антигенам ВИЧ (gp41, gp120, gp160).
Положительный результат - окончательно подтверждает ВИЧ-инфицирование.
Чувствительность - 100%.
Сомнительные (неопределенные) результаты иммунного блотинга требуют проведения повторных исследований (1-5 на 100тыс.)
Слайд 46Молекулярно-генетические методы:
ПЦР – определение нуклеиновых кислот (ДНК, РНК ВИЧ) в
периферической крови новорожденных детей (рекомендуемый метод), вследствие наличия материнских антител
к ВИЧ в крови новорожденного.Сроки диагностики НК ВИЧ у новорожденных при вертикальной передачи: в 48 часов – выявление до 40%
1 месяц – выявление 97%
2 – 3 мес – выявление 100%
Слайд 47Иммунологическое обследование (CD4+) Классификация иммунных нарушений у детей в соответствие
с возрастом
Слайд 48Дифференциальная диагностика
Острый мононуклеозоподобный синдром, ГЛАП (ЭБВ, ЦМВ, ВГЧ1,2, ВГЧ-6, ВГЧ-7,
аденовирусная инфекция, токсоплазмоз, хламидиоз, энтеровирусная инфекция, краснуха, иерсиниоз, микобактериоз, микоз,
лейкоз, лимфогранулематоз, коллагеноз, аллергические заболевания, гемолитические анемии)Иммунодефицитный синдром (первичные ИДС, вторичные иммунодефициты другой этиологии)
Слайд 49Обязанности врача-педиатра при ВИЧ-инфекции у детей
Установление диагноза ВИЧ-инфекции.
Осуществление диспансерного наблюдения
на основе стандартов медицинской помощи.
Проведение АРВТ на основании решения врачебной
комиссии Центра СПИД.Профилактика, диагностика и лечение вторичных заболеваний.
Диагностика и лечение побочных реакций на АРВТ. Профилактика передачи ВИЧ от матери к ребенку.
Слайд 50ЛЕЧЕНИЕ
ЦЕЛИ ВААРТ:
Увеличение продолжительности жизни и улучшение её качества путем создания
условий для формирования, сохранения и восстановления иммунной системы и предотвращения
клинического прогрессирования заболевания.Профилактика передачи ВИЧ-инфекции в популяции.
Слайд 51Принципы терапии ВИЧ-инфекции
Предупреждение прогрессирования болезни
Ранняя диагностика и лечение оппортунистических инфекций
Полноценная
диета
Психоэмоциональная поддержка
Этиотропная терапия (противовирусная) – высокоактивная антиретровирусная терапия (ВААРТ)
Патогенетическая (восстановление
иммунного статуса путем заместительной терапии: иммуноглобулины, интерфероны, КСФ, эритропоэтин, тимопоэтин)Лечение СПИД-индикаторных и оппортунистических болезней (ацикловир, ганцикловир, преднизолон, кетоконазол, рулид, рифампицин, бисептол, метакельфин)
Симптоматическая терапия (поливитамины, эубиотики, ферменты, десенсибилизирующие препараты)
Слайд 52Лечение. Классы АРВП:
Ингибиторы слияния (ИС) – препятствуют проникновению вируса в
клетку (маравирок,энфувиртид)
Нуклеозидные ингибиторы обратной транскриптазы (НИОТ) – действуют на ранней
стадии репликации вируса, препятствуя синтезу вирусной ДНК (абакавир, диданозин, зидовудин, ламивудин, эмтрицитабин, ставудин, тенофовир, фосфазид).Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ) – (невирапин, эфавиренз, этравирин, рилпивирин).
Ингибиторы интегразы (ИИ) – препятствуют встраиванию ДНК ВИЧ в генетический материал клетки (ралтегравир, долутегравир).
Ингибиторы протеазы (ИП) – действуют на поздней стадии репликации вируса, препятствуют созреванию вирусной мРНК (атазанавир, дарунавир, лопинавир, нелфинавир, ритонавир,саквинавир, фосампренавир)
Комбинированные препараты, зарегистрированные на территории РФ: Абакавир+ламивудин, зидовудин+ламивудин, лопинавир+ритонавир (Калетра), зидовудин+абакавир+ламивудин, тенофовир+ эмтрицитабин, тенофовир+эмтрицитабин+рилпивирин.
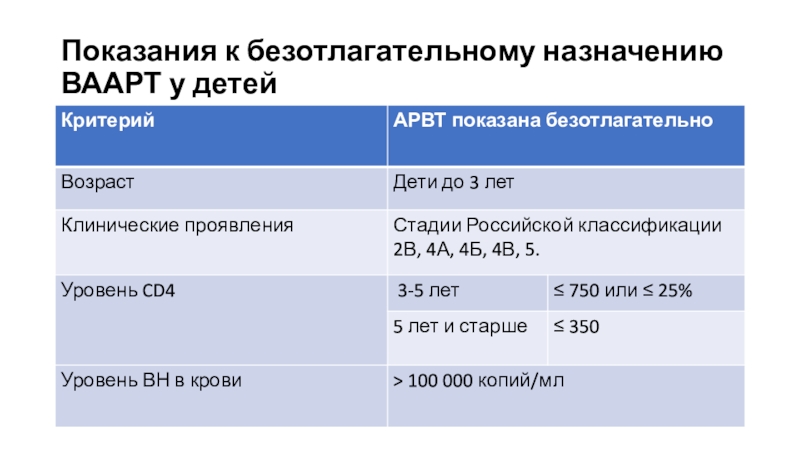
Слайд 54СХЕМЫ ВААРТ у детей
2 НИОТ + ННИОТ (у новорожденных: зидовудин,
ламивудин + невирапин, у детей: абакавир/тенофовир у подростков, ламивудин +
невирапин)2 НИОТ + ИП (у детей: абакавир, ламивудин + лопинавир+ритонавир (Калетра))
2 НИОТ + ИИ (зидовудин, ламивудин+ ралтегравир) - предпочтительно у новорожденных,максимально короткое время с пореходом на твердые лекарственные формы (Калетра, долутегравир)согласно рекомендациям ВОЗ 2019, (абакавир (или зидовудин), ламивудин+ долутегравир), - предпочтительно у детей > 20 кг, согласно рекомендациям ВОЗ 2019!
Слайд 55Оценка эффективности ВААРТ
Динамика вирусной нагрузки - снижение более, чем 1
log10 через 4 недели лечения; снижение более, чем 3 log10
через 12 недель лечения, снижение до неопределяемого уровня (< 50 копий/мл) через 24 недели лечения.Показатели CD4 клеток – повышение числа CD4 лимфоцитов более, чем на 30% от исходного уровня через 24 недели лечения.
Клиническая картина – устранение клинических проявлений и отсутствие новых симптомов на фоне АРВТ.
Слайд 56Побочные эффекты АРВТ у детей
Митохондриальная дисфункция ( лактоацидоз, гепатотоксичность, панкреатит,
периферическая нейропатия)
Метаболические нарушения ( нарушения липидного обмена (липодистрофия, гиперлипидемия), гипергликемия
и инсулинорезистентность; остеопения, остеопароз)Гематологические нарушения (анемия, нейтропения и тромбоцитопения)
Аллергические реакции ( кожные высыпания и реакции гиперчувствительности)
Слайд 57Дополнительная терапия: иммунокоррекция
Препараты интерферона (α,β, γ)
Интерлейкины (1, 2, 6)
Колониестимулирующие факторы
Эритропоэтин
Иммуноглобулин
Слайд 58Дополнительная терапия: профилактики и лечения оппортунистических инфекций
Антибиотики, влияющие на патогенные
и условно патогенные микроорганизмы
Противомикозная терапия
При пневмоцистной пневмонии назначают Ко-тримоксазол [Сульфаметоксазол
+ Триметоприм] (Бисептол)Слайд 59Профилактика передачи ВИЧ-инфекции от матери к ребенку (ППМР)
Первичная профилактика ВИЧ-инфекции
у женщин репродуктивного возраста.
Раннее выявление ВИЧ-инфекции у женщин детородного возраста,
в том числе с учетов ВИЧ-статуса их половых партнеров.Планирование беременности у ВИЧ-инфицированных женщин.
Назначение АРВТ ВИЧ-инфицированным женщинам, планирующим беременность.
Выбор способа разрешения и тактики ведения родов в зависимости от показателей вирусной нагрузки ВИЧ (ВН) у женщин перед родами.
Назначение АРВП в родах
Назначение АРВП ребенку.
Консультирование матери по вопросам ППМР.
Слайд 60Слагаемые успешной профилактики передачи ВИЧ от матери ребенку
Снижение вирусной нагрузки
у матери до неопределяемого уровня
•Антиретровирусные препараты:
- 3 препарата
- 3 этапа
Предотвращение контакта ребенка с биологическими жидкостями матери
При естественных родах
атравматичная тактика ведения родов ; санация родовых путей; уменьшение длительности безводного периода; обработка новорожденного.
Плановое кесарево сечение
Искусственное вскармливание с рождения
Слайд 61Профилактика ВИЧ-инфекции у новорожденного
Если у ВИЧ-инфицированной матери перед родами (на
сроке беременности 34 недели и более ) уровень ВН ВИЧ
менее 50 копий/мл – рекомендуется применять основную схему химиопрофилактики у новорожденного в виде монотерапии зидовудином с первых часов жизни, не позднее 6 часов жизни, курсом 4 недели.Если у ВИЧ-инфицированной матери перед родами (на сроке беременности 34 недели и более ) уровень ВН ВИЧ более 50 копий/мл, или неизвестен уровень ВН ВИЧ, или мать не получала АРВТ во время беременности, или выявлен положительный экспресс-тест у матери во время родов, а также по эпидемиологическим показаниям (парентеральное употребление матерью наркотиков во время беременности, половые контакты с ВИЧ-позитивным партнером, у которого определяемый или неизвестный уровень ВН ВИЧ) – рекомендуется применять усиленную схему химиопрофилактики у новорожденного состоящую из 3-х АРВП (зидовудин, ламивудин, невирапин)
Слайд 62
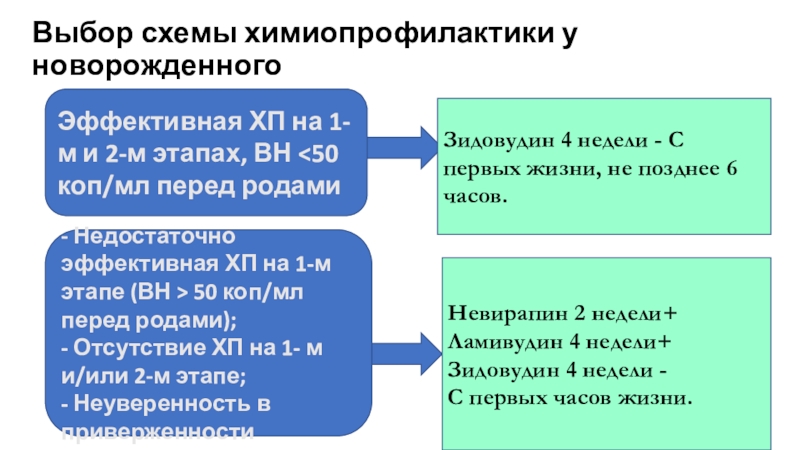
Выбор схемы химиопрофилактики у новорожденного
- Недостаточно эффективная ХП на 1-м
этапе (ВН > 50 коп/мл перед родами);
- Отсутствие ХП
на 1- м и/или 2-м этапе; - Неуверенность в приверженности
Эффективная ХП на 1-м и 2-м этапах, ВН <50 коп/мл перед родами
Зидовудин 4 недели - С первых жизни, не позднее 6 часов.
Невирапин 2 недели+ Ламивудин 4 недели+ Зидовудин 4 недели -
С первых часов жизни.
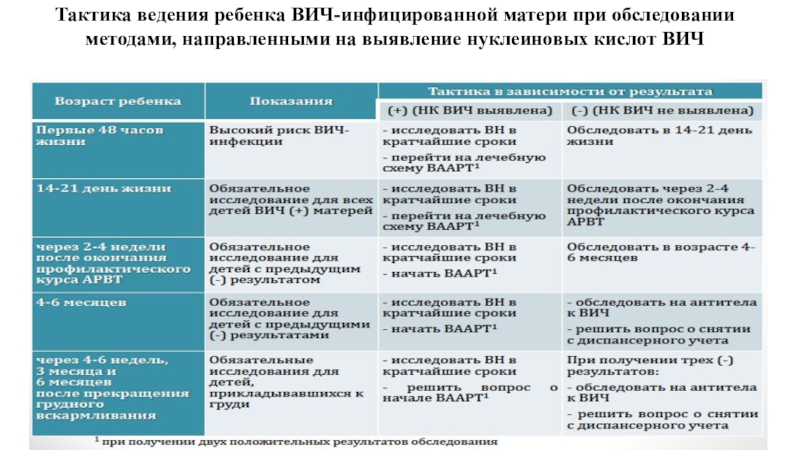
Слайд 63Тактика ведения ребенка ВИЧ-инфицированной матери при обследовании методами, направленными на
выявление нуклеиновых кислот ВИЧ
Слайд 64Оказание помощи новорожденному от ВИЧ-инфицированной матери в родильном зале.
Реанимационные мероприятия
(по показаниям).
Купание – гигиеническая ванна с 0,25% хлоргексидином (50 мл
на 10л воды).Выкладывание на живот матери.
Не прикладывать к груди матери.
Взятие крови из периферической вены.
Слайд 65Рекомендации по профилактике ПЦП (CDC, 1995)
Ко-тримоксазол в возрастных дозах 1
раз в день 3 раза в неделю
Слайд 66Литература
«ВИЧ инфекция у детей». Клинические рекомендации, 2017, МЗ РФ.
«ВИЧ-инфекция: Профилактика
перинатальной передачи вируса иммунодефицита человека». Клинические рекомендации, 2017, МЗ РФ.
Инструкция
по профилактике передачи ВИЧ-инфекции от матери ребенку во время беременности, родов и в период новорожденности.
(утв. Приказом Минздрава РФ от 19 декабря 2003 г. N 606)Обновленные рекомендации ВОЗ по лечению ВИЧ-инфекции. Вовк Е.В. Программа по контролю за ВИЧ, ТБ и вирусными гепатитами. Европейское региональное бюро ВОЗ. 2019г