Слайд 1Выполнила: ст. 3-099 гр. ОМФ
Уристенова А.
Проверила: преподаватель
Ермекова М.А.
Кафедра Визуальной диагностики
СРС
На тему: Особенности визуальных методов диагностики эндокринной патологии у детей..
Караганда
2013г.
Карагандинский Государственный Медицинский Университет
Слайд 2План
Введение
Норма и патология гипофиза
Норма и патология щитовидной и паращитовидной желез
Норма
и патология вилочковой железы
Норма и патология надпочечников
Заключение
Список литературы
Слайд 3Введение
Проявления заболеваний эндокринных желез весьма разнообразны и могут быть обнаружены
уже при традиционном клиническом обследовании больного. Непосредственному исследованию (осмотру, пальпации)
доступны лишь щитовидная железа и яички. Лабораторные исследования в настоящее время позволяют определить содержание большинства гормональных веществ в крови, однако характер метаболических нарушений, связанный с изменениями содержания этих гормонов, может быть установлен и с помощью специальных методов.
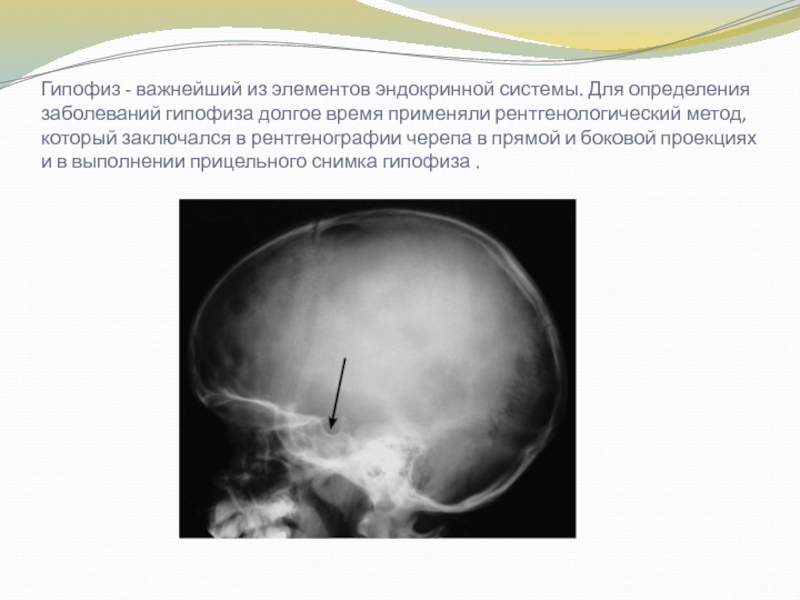
Слайд 4Гипофиз - важнейший из элементов эндокринной системы. Для определения заболеваний
гипофиза долгое время применяли рентгенологический метод, который заключался в рентгенографии
черепа в прямой и боковой проекциях и в выполнении прицельного снимка гипофиза .
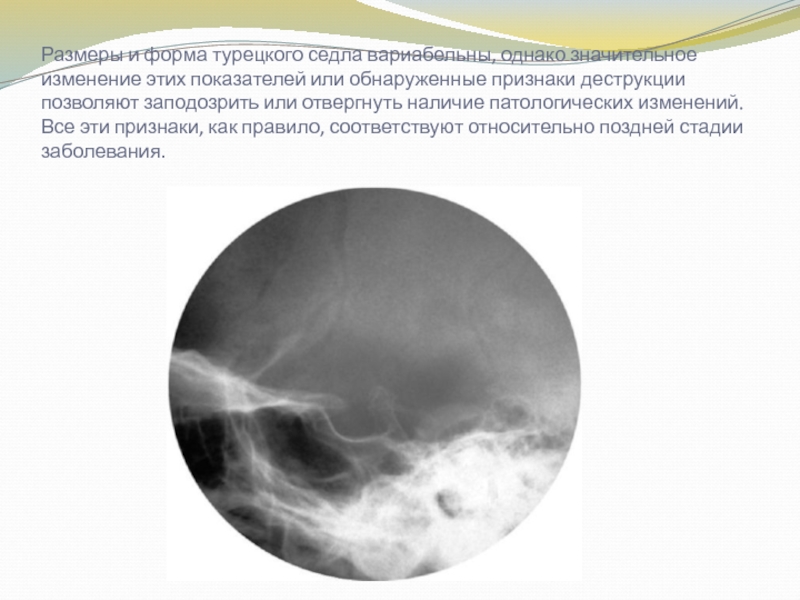
Слайд 5Размеры и форма турецкого седла вариабельны, однако значительное изменение этих
показателей или обнаруженные признаки деструкции позволяют заподозрить или отвергнуть наличие
патологических изменений. Все эти признаки, как правило, соответствуют относительно поздней стадии заболевания.
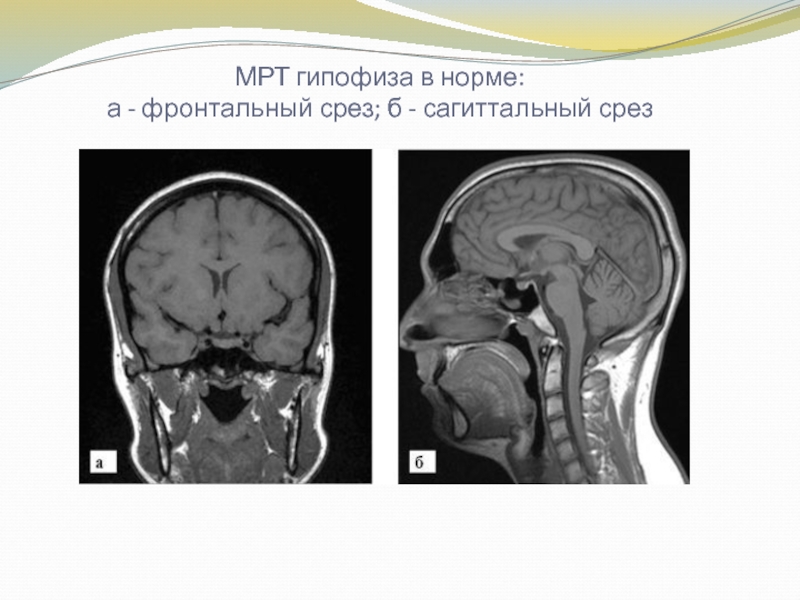
Слайд 6МРТ гипофиза в норме:
а - фронтальный срез; б -
сагиттальный срез
Слайд 7Сагиттальная проекция позволяет визуализировать переднюю и заднюю доли гипофиза, воронку
гипофиза, пазухи основной кости, супраселлярную цистерну и перекрест зрительных нервов,
спинку седла и цистерны мозга. Фронтальная проекция дает возможность оценить симметрию гипофиза, положение воронки гипофиза, супраселлярной цистерны, перекреста зрительных нервов и пазух основной кости. Аксиальная проекция обеспечивает визуализацию обеих долей гипофиза, кавернозных синусов, спинки турецкого седла и цистерны мозга.
Слайд 8Некоторые опухоли гипофизарно-гипоталамической области характеризуются эндокринными или неврологическими симптомами. К
ним относятся опухоли гипофиза, селлярной области и гипоталамуса. Наиболее частые
патологические процессы, которые необходимо диагностировать рентгенологу, - аденома гипофиза, краниофарингиома, супраселлярная менингиома и так называемое «пустое» турецкое седло.
В недавнем прошлом при подозрении на опухоль гипофиза приходилось выполнять прицельные рентгенограммы турецкого седла . О наличии опухоли судили по косвенным признакам - увеличению размеров седла и истончению костных пластин. Однако для ее достоверной визуализации необходимо применение КТ и МРТ (последний вариант является наиболее предпочтительным) .
Если опухоль гипофиза гормонально активна, то исследование выполняется достаточно рано вследствие ранних клинических про- явлений. При МРТ с контрастированием удается выявлять опухоли диаметром 2-3 мм (микроаденомы) , но для их диагнотики обязательно требуется внутривенное «усиление». Следует помнить, что в селлярной области могут встречаться и другие опухоли (краниофарингиомы, герминомы, менингиомы и др.).
При некоторых врожденных ситуациях и нарушениях ликвородинамики хиазмальная цистерна пролабирует в полость турецкого седла. В таких случаях сигнал от жидкости при МРТ определяет характерную картину, имеющую название «пустое» турецкое седло. Гипофиз в этом случае располагается на дне седла.

Слайд 9Рентгенограмма черепа. Увеличение размеров турецкого седла при опухоли гипофиза
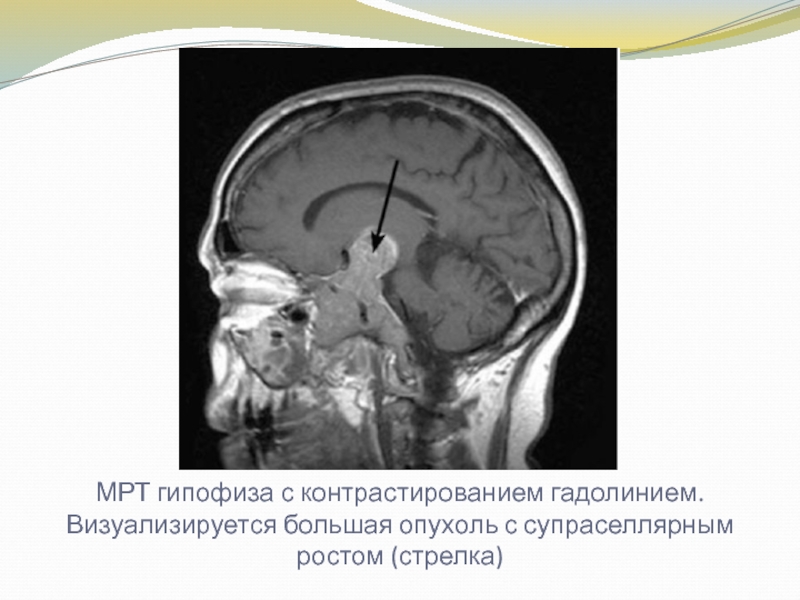
Слайд 10МРТ гипофиза с контрастированием гадолинием. Визуализируется большая опухоль с супраселлярным
ростом (стрелка)
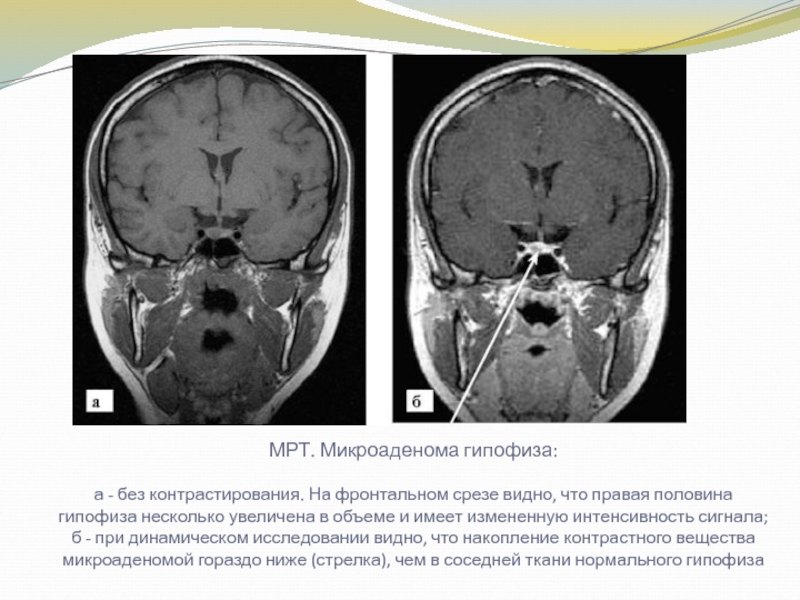
Слайд 11МРТ. Микроаденома гипофиза:
а - без контрастирования. На фронтальном срезе видно,
что правая половина гипофиза несколько увеличена в объеме и имеет
измененную интенсивность сигнала; б - при динамическом исследовании видно, что накопление контрастного вещества микроаденомой гораздо ниже (стрелка), чем в соседней ткани нормального гипофиза
Слайд 12Щитовидная железа расположена в передней области шеи и состоит, как
правило, из двух долей и перешейка. Обе доли расположены на
уровне щитовидного и перстневидного хрящей. Правая доля незначительно больше левой. Нижний полюс достигает 5-6-го хряща трахеи. Перешеек располагается на уровне 2-3-го хряща. Иногда встречаются добавочные дольки железы. Позади щитовидной железы, в околотрахеальной клетчатке, располагаются верхние и нижние паращитовидные железы. Их размер составляет не более 6 мм.
Рентгенологическое исследование области шеи для визуализации щитовидной железы малоинформативно.
Сонография позволяет с большой точностью оценить структуру и размеры железы (рис. 11-4). Современные ультразвуковые приборы позволяют получать трехмерное изображение органа и одновременно изучать кровоток в нем. В случае необходимости под ультразвуковым контролем выполняют диагностическую пункцию.
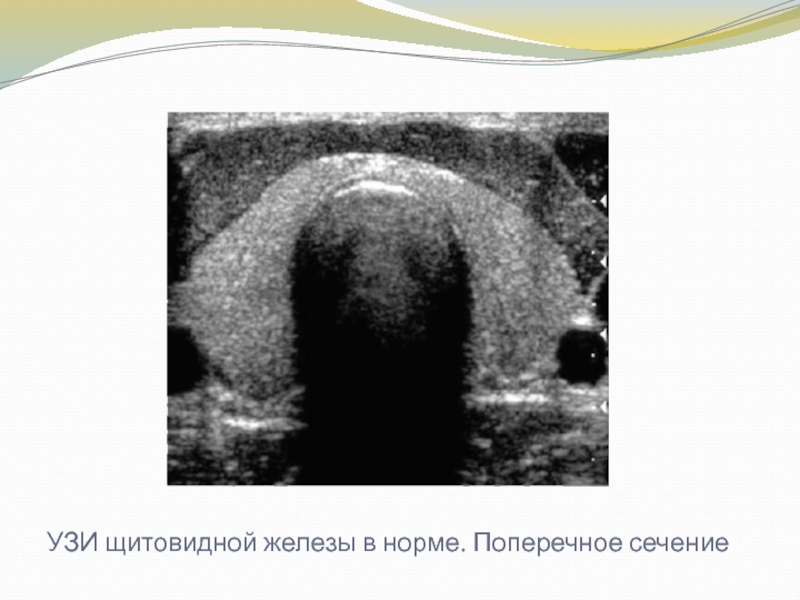
Слайд 13УЗИ щитовидной железы в норме. Поперечное сечение
Слайд 14В норме щитовидная железа на продольной сонограмме выглядит как образование
с однородной структурой и достаточно четкими контурами. Видны обе доли
железы, каждая овальной формы, с четкими контурами и зернистой, изоэхогенной структурой. Перешеек железы визуализируется в виде линейного образования толщиной до 1 см. Между долями иногда удается различить хрящи гортани и изображение крупных сосудистых стволов.
На поперечных срезах латеральными границами щитовидной железы являются общая сонная артерия и внутренняя яремная вена, которые видны в виде эхонегативных образований округлой формы.
Для изучения функции щитовидной железы применяют радионуклидное исследование . Для получения правильного результата исследования необходимо на месяц исключить прием йодных препаратов, чтобы не заблокировать железу. Радиофармпрепарат, содержащий технеций, вводят внутривенно. После этого проводят сцинтиграфию железы.
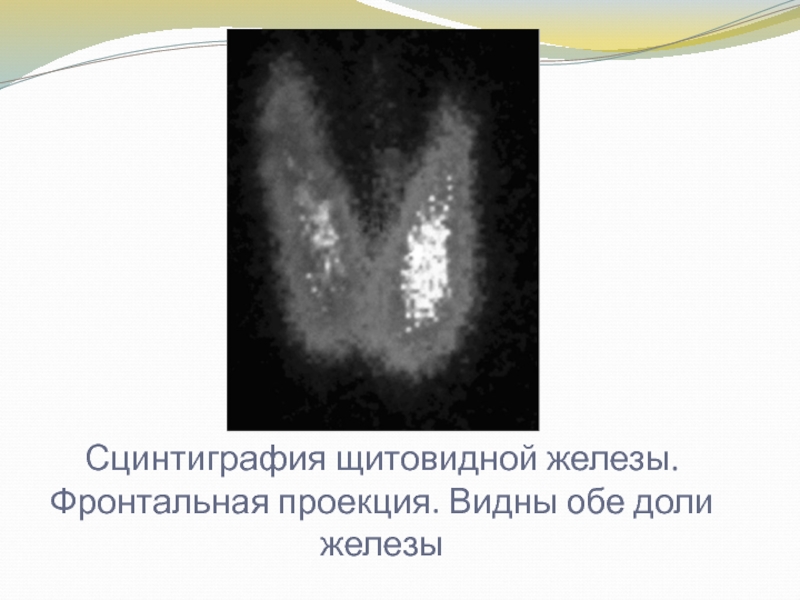
Слайд 15На сцинтиграмме щитовидная железа имеет неправильную форму, напоминающую «бабочку», четкие
выпуклые контуры. Доли и перешеек обычно хорошо видны. Правая доля,
как правило, несколько больше левой, хотя положение железы и ее размеры весьма вариабельны. Плотность сцинтилляций в центральных отделах долей выше, чем по периферии, поскольку там располагается большая часть железистой ткани.
С помощью радионуклидного метода можно также изучать состояние функции железы. Для этого после введения радиоактивного йода проводят радиометрию щитовидной железы. Уровень в крови гормонов щитовидной железы и паратгормона (гормон паращитовидных желез) устанавливают с помощью радиоиммунного анализа.
Изучить паращитовидные железы методами лучевой диагностики непросто. Рентгенологически и с помощью КТ трудно диффе- ренцировать небольшие образования, имеющие к тому же сходные показатели плотности с окружающими тканями. Предпринимаются попытки использовать для визуализации паращитовидных желез метод МР-томографии.
Слайд 16Сцинтиграфия щитовидной железы. Фронтальная проекция. Видны обе доли железы
Слайд 17Вилочковая железа (тимус) располагается в верхнем отделе переднего средостения и
состоит из двух долей. Доли соединены между собой и в
них различают шейный и грудной отделы. Верхние отделы долей уже и меньше, чем нижние. Нижние отделы располагаются между перикардом и грудиной и окружены жировой клетчаткой. С возрастом анатомия вилочковой железы изменяется, наступает инволюция железы. Однако даже в старости в жировой клетчатке переднего средостения остается часть железы.
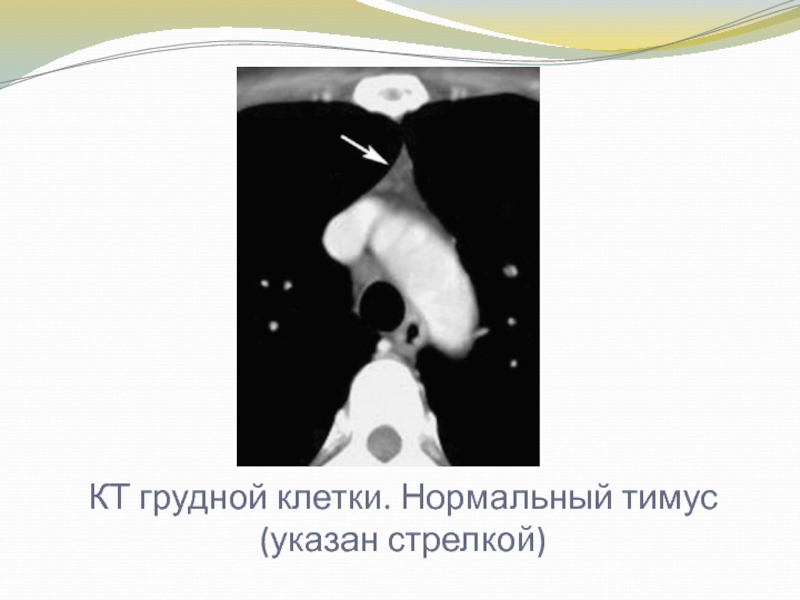
В детском возрасте вилочковая железа видна на рентгенограмме. Ведущая роль при исследовании вилочковой железы у детей до 5-6 лет принадлежит ультразвуковому методу. Методы МРТ и КТ также хорошо подходят для исследования структур средостения . Поэтому исследование вилочковой железы с помощью томографии весьма перспективно.
При использовании МРТ и КТ удается детально изучить изменения структуры железы, дифференцировать ее от окружающих сосудов и тканей.
Слайд 18КТ грудной клетки. Нормальный тимус
(указан стрелкой)
Слайд 19Основным методом исследования щитовидной железы при ее диффузном увеличении или
пальпируемом узле в ее паренхиме является УЗИ с допплерографией. При
необходимости дифференциальной диагностики доброкачественных образований в ткани железы (аденома, коллоидная киста) со злокачественными (рак железы) применяют тонкоигольную биопсию под контролем УЗИ.
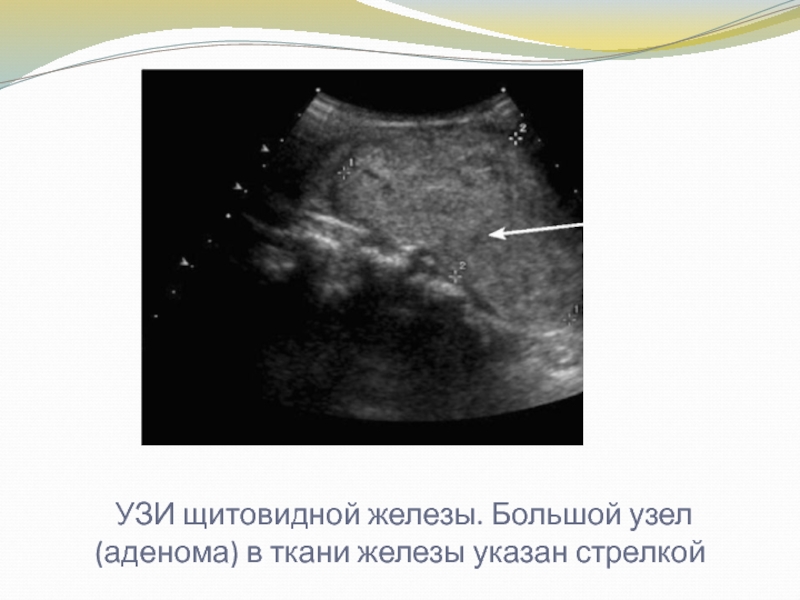
Слайд 20 УЗИ щитовидной железы. Большой узел (аденома) в ткани железы
указан стрелкой
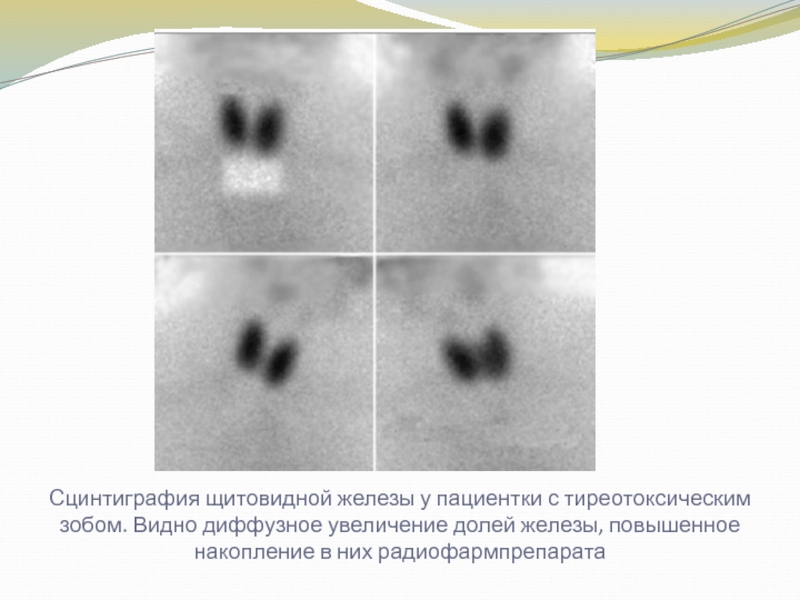
Слайд 21Сцинтиграфия щитовидной железы у пациентки с тиреотоксическим зобом. Видно диффузное
увеличение долей железы, повышенное накопление в них радиофармпрепарата
Слайд 22Важную роль в диагностике заболеваний железы играет радиоизотопное исследование. Последнее
применяют как для полуколичественного анализа функции железы (степень захвата радиоактивного
йода), так и для выявления очаговых изменений . «Холодные», функ- ционально неактивные очаги не накапливают радиофармпрепарат, в то время как его повышенное накопление («горячий» очаг) указывает на избыточную функциональную активность образования.
При атипичном расположении ткани железы (загрудинный зоб) радионуклидное исследование должно сопровождаться КТ или МРТ. Томографические методы с высокой точностью определяют размеры и локализацию атипично расположенной железы, ее взаимоотношение с сосудами шеи и трахеей. Остаточная ткань щитовидной железы в корне языка может дать начало язычной щитовидной железе. При подозрении на этот вариант развития железы наличие йодсодержащей функционирующей ткани железы может быть подтверждено с помощью сцинтиграфии с радиоактивным йодом.
При гиперпаратиреозе основным методом диагностики аденом паращитовидных желез является УЗИ, при необходимости - КТ. Возможно также выполнение сцинтиграфии с препаратами, тропными к ткани паращитовидных желез. Одним из лучших методов изучения паращитовидных желез является сцинтиграфия с таким препаратом, как 99mТс-М1В1.

Слайд 23Сцинтиграфия щитовидных и паращитовидных желез с технецием-99т. На отсроченных изображениях
виден очаг накопления радиофармпрепарата под нижней долей щитовидной железы слева
(стрелка), что характерно для опухоли паращитовидной железы
Слайд 24Надпочечники являются парным органом внутренней секреции. Они расположены в забрюшинном
пространстве над почками на уровне XI-XII позвонков. Надпочечники состоят из
мозгового и коркового слоев. Форма надпочечников вариабельна. Правый надпочечник чаще всего бывает лентовидной, а левый - треугольной формы. Размеры надпочечников вариабельны. Обычно они составляют 25-40 мм по высоте, 20-25 мм по ширине и 8-10 мм по толщине. Рентгенологически надпочечники не визуализируются. В настоящее время надпочечники изучают методами УЗИ, КТ и МРТ.
Надпочечники при отсутствии патологических признаков визуализируются с помощью УЗИ как образования треугольной или продолговатой формы, расположенные кпереди и медиально по отношению к верхнему полюсу почки. Правый надпочечник расположен между верхним полюсом почки, краем печени и диафрагмой, левый - между верхним полюсом почки, селезенкой и диафрагмой. Эхогенность надпочечников, как правило, выше эхогенности окружающих органов и тканей.
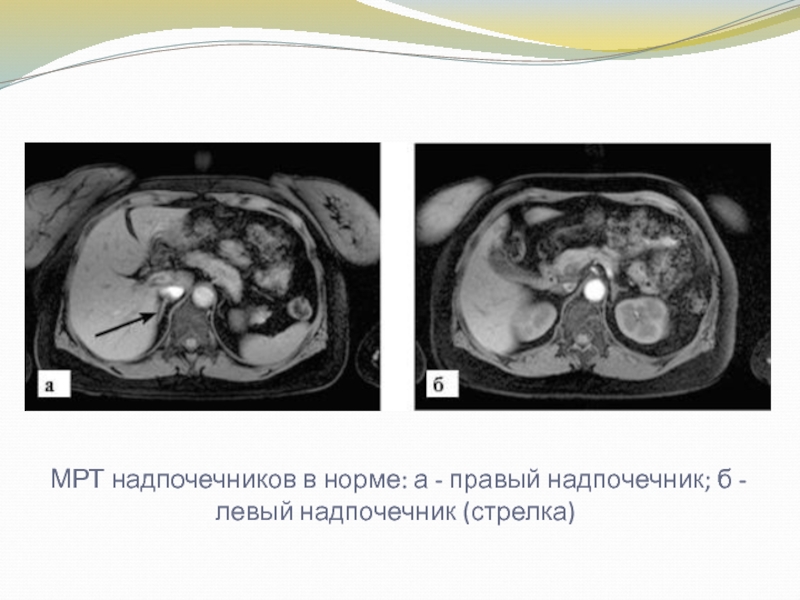
Слайд 25 МРТ надпочечников в норме: а - правый надпочечник; б
- левый надпочечник (стрелка)
Слайд 26На компьютерных томограммах или МР-томограммах неизмененные надпочечники определяются в виде
мягкотканых образований, расположенных над верхними полюсами почек. Форма их достаточно
вариабельна, но чаще всего она треугольная или линейная. Важным преимуществом КТ по сравнению с сонографией является возможность денситометрического анализа нормальных и измененных участков органа. МРТ также дает важную дополни- тельную информацию о тканевых характеристиках надпочечников. При этом исследовании возможно дифференцировать корковое и мозговое вещество нормальных надпочечников. Высокая тканевая контрастность, отсутствие лучевой нагрузки позволяют отдать МРТ предпочтение перед другими методами исследования надпочечников, особенно у детей.
Сцинтиграфия надпочечников применяется сравнительно редко, поскольку серьезно уступает в информативности КТ и МРТ. Чаще всего ее используют при подозрении на хромаффинные опухоли надпочечников.
Слайд 27Достаточно часто с помощью методов лучевой диагностики приходится дифференцировать аденомы
и гиперплазии надпочечников. Аденомами называют доброкачественные опухоли из коры надпочечников.
В случае гормонально активных опухолей чаще всего речь идет об альдостероме (вызывает развитие синдрома Кона) или кортикостероме (причина синдрома Кушинга). Аденомы могут быть гормонально неактивными образованиями надпочечников, случайно выявляемыми при исследовании брюшной полости (инциденталомы). Обычно аденомы характеризуются небольшими размерами (в среднем менее 2 см). Контуры аденом четкие, ровные, структура гомогенная, с низкой плотностью. При использовании импульсных последовательностей МРТ с подавлением сигнала от жира аденомы снижают свою интенсивность на томограммах, что говорит о большом количестве жировой ткани в структуре этих доброкачественных опухолей.
Аденомы надпочечников необходимо отличать от гиперплазии. Различают две формы гиперплазии коры надпочечников: диффузную (с сохранением формы органа) и локальную (характеризуется наличием одного или нескольких мелких узелков в надпочечниках). Только заметное или билатеральное увеличение размеров надпочечников может быть расценено как гиперплазия.

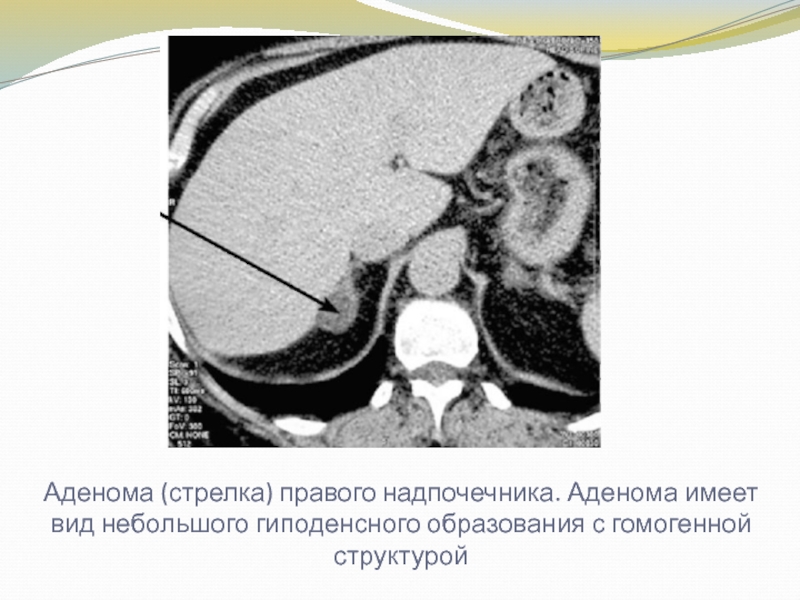
Слайд 28Аденома (стрелка) правого надпочечника. Аденома имеет вид небольшого гиподенсного образования
с гомогенной структурой
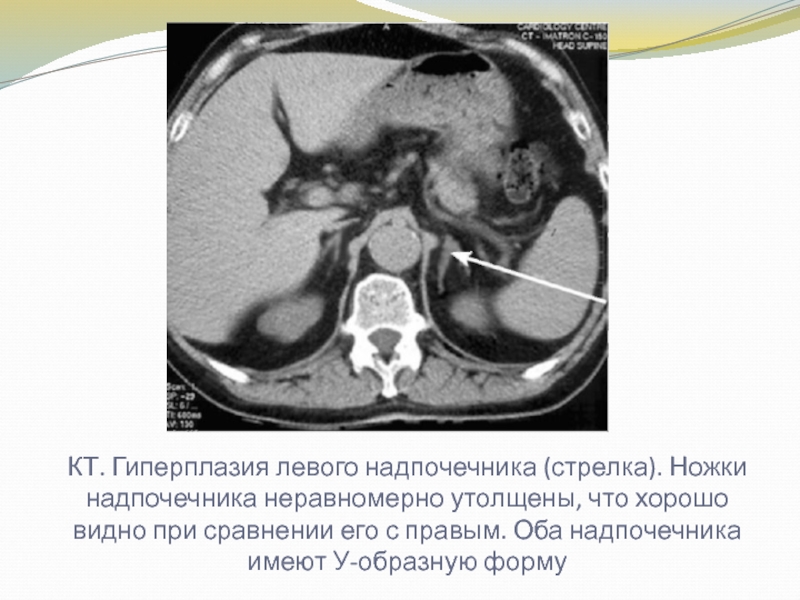
Слайд 29КТ. Гиперплазия левого надпочечника (стрелка). Ножки надпочечника неравномерно утолщены, что
хорошо видно при сравнении его с правым. Оба надпочечника имеют
У-образную форму
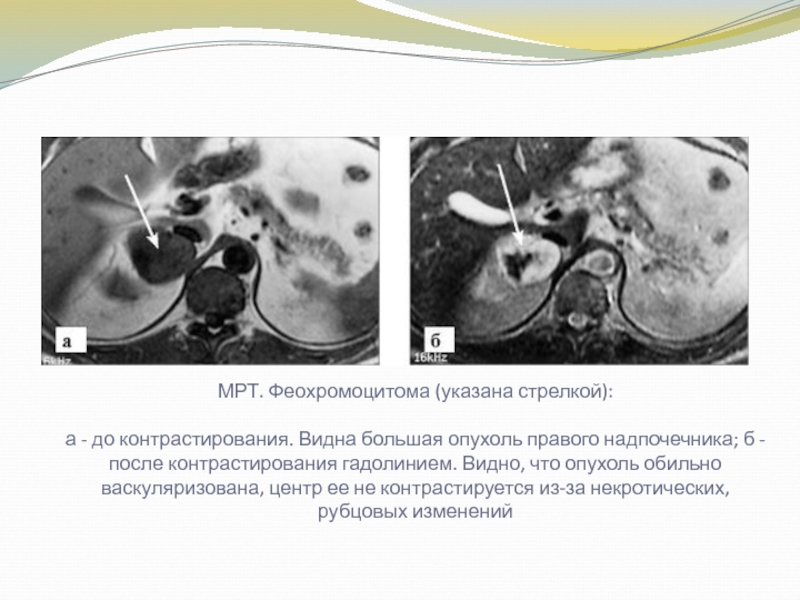
Слайд 30МРТ. Феохромоцитома (указана стрелкой):
а - до контрастирования. Видна большая опухоль
правого надпочечника; б - после контрастирования гадолинием. Видно, что опухоль
обильно васкуляризована, центр ее не контрастируется из-за некротических, рубцовых изменений
Слайд 31Методы лучевой диагностики позволяют диагностировать достаточно редкую хромаффинную опухоль из
мозгового вещества надпочечников - феохромоцитому. Эта опухоль продуцирует катехоламины, вызывает
вторичную (симптоматическую) артериальную гипертонию кризового течения. Феохромоцитома обычно имеет округлую или овальную форму, капсулу, относительно большой размер (более 2 см), хорошо васкуляризована. Структура ее часто неоднородна за счет участков кровоизлияний и некрозов. До 10% опухолей имеют вне надпочечниковую локализацию, бывают двусторонними, злокачественными. В 10% случаев заболевание имеет семейный характер. Бывает, что гормонально активная опухоль располагается не в надпочечнике. В этом случае для локализации вне надпочечниковых параганглиом необходимо применить сцинтиграфию с йод-131-MIBG. Радиоактивный йод, накапливаясь в опухоли, позволяет локализовать ее. В дальнейшем КТ или УЗИ уточняют топографию образования. Возможны первичные злокачественные опухоли надпочечников (рак).
Слайд 32Визуализация эндокринных желез достигается различными методами. Менее информативным считается обычное
рентгенологическое исследование. Современное ультразвуковое исследование более информативно. Наиболее точную картину
позволяет получить компьютерная томография, рентгеновская или основанная на магнитно-ядерном резонансе. Последнее исследование особенно ценно при исследовании гипофиза, тимуса, надпочечников, паращитовидных желез, поджелудочной железы. Эти исследования прежде всего используются для выявления опухолей соответствующих эндокринных желез.
Слайд 33Литература
Балаболкин М. И. Эндокринология. — 2-е изд., перераб. и доп..
— М.: "Универсум паблишинг", 1998. — С. 12—18. — 582
с. — 10 000 экз. — ISBN 5-7736-0018-8
Малая энциклопедия врача-эндокринолога / Под ред. А. С. Ефимова.— К: Медкнига, 2007.— 360 с. ISBN 966-7013-23-5
Эндокринология. Под ред. Н. Лавина. Пер. с англ.— М., Практика, 1999. — 1128 с. ISBN 5-89816-018-3
Эндокринные болезни. Випома.
Охлобыстин А. В. Диагностика и лечение синдрома Золлингера-Эллисона. Русский Медицинский Журнал. — 1998. — т. 6. — № 7.