Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
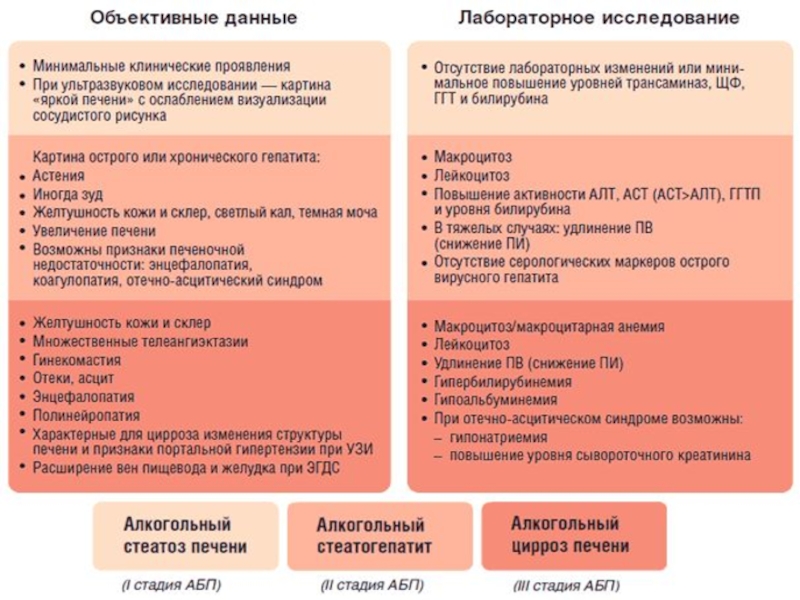
Заболевания печени: гепатиты и циррозы. Методы диагностики. Основные
Содержание
- 1. Заболевания печени: гепатиты и циррозы. Методы диагностики. Основные
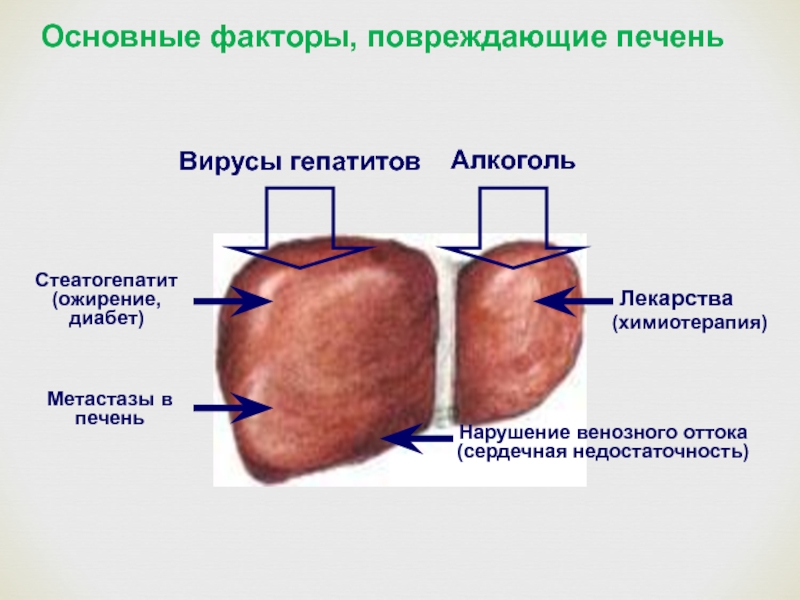
- 2. Стеатогепатит (ожирение, диабет)Нарушение венозного оттока (сердечная недостаточность)ЛекарстваМетастазы в печень(химиотерапия)АлкогольВирусы гепатитовОсновные факторы, повреждающие печень
- 3. 0134567891011121314151617181920ГодыВремя появления симптомов в зависимости от длительности заболеванияЭтиологический факторХронический гепатитКлинические проявления
- 4. «Неспецифические» симптомыРанние симптомы при заболеваниях печениНемотивированная слабостьПовышенная утомляемостьРаздражительностьСнижение настроенияПовышенный уровень тревожности…
- 5. Гепатитом называется воспалительное заболевание печени. Гепатиты.
- 6. Клинически выделяют острые и хронические гепатиты. острые
- 7. Острые вирусные гепатиты имеют наибольший удельный вес
- 8. Вирус гепатита А является возбудителем эпидемического гепатита.
- 9. Вирус гепатита В чрезвычайно распространён во всём
- 10. Вирус гепатита С передаётся также, как и
- 11. Вирус гепатита D как самостоятельное заболевание не
- 12. Вирус гепатита Е передаётся фекально-оральным путём. Срок
- 13. Эпидемиологическими исследованиями установлено, что среди всех больных
- 14. Заболевание начинается с появления общей слабости, недомогания,
- 15. В повседневной практике приходится встречаться чаще всего
- 16. хроническое течение гепатита вызывают вирусы В, С, D, возможно, Е, TTV и их комбинации.Хронические гепатиты
- 17. Алкогольные гепатиты, также как и вирусные подразделяются
- 18. Токсикоаллергические гепатиты обычно являются следствием приёма
- 19. Морфологически гепатиты подразделяют на паренхиматозные гепатиты с
- 20. Слайд 20
- 21. По клиническому прогнозу все хронические гепатиты подразделяют на: персистирующие, активные холестатические.Клинический прогноз
- 22. Персистирующий, или малоактивный, гепатит протекает без выраженной
- 23. Хронический активный гепатит отливается высокой активностью воспаления
- 24. Холестатический гепатит протекает с явлениями выраженного холестаза,
- 25. При этом больные жалуются на: общую слабость,
- 26. У больных хроническим гепатитом выражены и диспепсические
- 27. При обострении холестатического гепатита, появляется: желтуха склер,
- 28. Обратите внимание, что если желтуха существует достаточно
- 29. Слайд 29
- 30. При пальпации печени выявляется болезненность и увеличение
- 31. У некоторых больных, особенно у лиц, страдающих
- 32. Большое значение в диагностике хронических гепатитов имеют
- 33. В настоящее время определяют следующие антигены: для
- 34. Однако чаще встречается диагностика вирусных гепатитов по
- 35. Для диагностики гепатита А определяют следующие антитела:
- 36. Слайд 36
- 37. Неспецифическими симптомами хронического гепатита являются повышение СОЭ,
- 38. При явлениях холестаза в крови повышается активность
- 39. Синдром "недостаточности гепатоцитов" проявляется снижением содержания в
- 40. Синдром "повреждения гепатоцитов" проявляется повышением в крови
- 41. Синдром "холестаза" проявляется: превышением активности в крови
- 42. Слайд 42
- 43. Печеночная энцефалопатия (ПЭ): определениеПЭ – комплекс потенциально
- 44. Печеночно-клеточная недостаточностьПортальная гипертензияРазрушение гепатоцитовДистрофия гепатоцитовРазрастание фиброзной тканиЖелтуха,
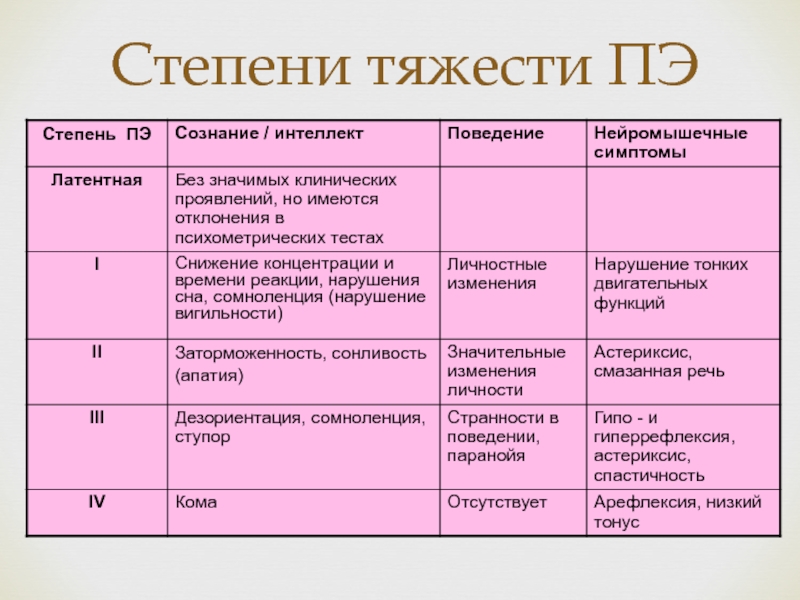
- 45. Степени тяжести ПЭ
- 46. АММИАКНарушение церебрального энергетического обменаАминокислотный дисбалансНарушение нейротрансмиссииДругие
- 47. ПочкиОбразование мочевины: ПЕЧЕНЬПеченьОбразование глютамина: ПЕЧЕНЬ, мышцы, астроглия
- 48. Адаптировано по Kaiser S. et al. 1988,
- 49. Мышцы - основное место обезвреживания аммиака при
- 50. ИнфекцииЗапорДезаминирование аминокислотРаспад мочевиныТОЛСТАЯ КИШКАОбразование мочевиныМЫШЦЫОбразование глютамина>Эпизодическая ПЭОбразование
- 51. Лечение ПЭЭпизодическая ПЭ:Диета (адекватное содержание белка!) Выявить
- 52. ПочкиОбразование мочевины: ПЕЧЕНЬПеченьОбразование глютамина: ПЕЧЕНЬ, мышцы, астроглия
- 53. ИнфекцииЗапорИнфекцииОперации ПСШ Дополнительные факторы, повреждающие печень Препараты,
- 54. ИнфекцииЗапорИнфекцииОперации ПСШ Дополнительные факторы, повреждающие печень
- 55. Препарат, стимулирующий обезвреживание аммиака (Гепа-Мерц)Образование аммиакаОбезвреживание аммиакаДезаминирование
- 56. Перипортальный гепатоцитПеривенозный гепатоцитЦитозольЦитозольМитохондрииГлутаминазаГлютаминГлутаминГлутаминГлутаминNH4+МочевинаМочевинаКарбамоил- фосфат-синтетазаСинтез глютаминаДетоксикация аммиака
- 57. Наилучшим способом диагностики хронического гепатита, определения прогноза
- 58. Цирроз печени – это хронический прогрессирующий процесс
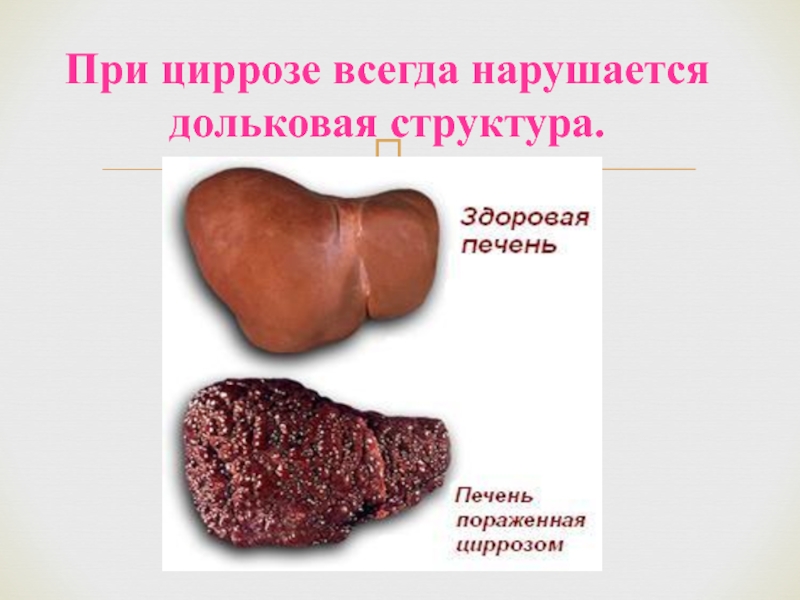
- 59. При циррозе всегда нарушается дольковая структура.
- 60. Этиология.Причины развития соответствуют причинам хронического гепатита.Также цирроз
- 61. Патогенез.Основным фактором является гибель печёночных клеток. На
- 62. Вначале затрудняется венозный кровоток в
- 63. Слайд 63
- 64. Слайд 64
- 65. Слайд 65
- 66. Классификация циррозов:по этиологии:ВирусныйАлкогольныйАутоиммунныйТоксическийГенетическийКардиальныйХолестатический
- 67. 2. Стадии портальной гипертензии: стадия компенсации начальной
- 68. 4. Активность процесса: активная фаза ремиссия5. Течение процесса: медленно прогрессирующее быстро прогрессирующее стабильное
- 69. Слайд 69
- 70. Клиника.Зависит от этиологии, от степени нарушения функции
- 71. Объективно: исхудание, вплоть до истощения, атрофия мускулатуры
- 72. Клиника.На фоне цирроза печени развивается хронический гастрит,
- 73. Часто при циррозе развиваются осложнения:кровотечения из расширенных
- 74. Диагностика цирроза печени:ОАК – анемия, тромбоцитопения, лейкопения,
- 75. Инструментальные исследования:УЗИ печени и желчного пузыря(выявляется неравномерность
- 76. 4. Маркёры вирусной инфекции. 5. Биохимическое исследование
- 77. Пункционная биопсия печени с последующим гистологическим исследованием,
- 78. Слайд 78
- 79. Лечение:Лечебный режим. Исключается работа с физическими и
- 80. 2. Лечебное питание – диета № 5.
- 81. 3. Противовирусное лечение: проводиться при гепатите в
- 82. 4. Патогенетическое лечение: кортикостероиды, цитостатики.5. Иммуномодулирующая
- 83. 6. Метаболическая и коферментная терапия направлена
- 84. 7. Дезинтоксикационная терапия: Гемодез внутривенно-капельно, 5% глюкоза. Энтеросорбенты – Лактофильтрум, Фильтрум, Энтеросгель.
- 85. 8. Гепатопротекторы: Корсил, Легалон, Катерген.9. Лечение кровотечений из расширенных вен.
- 86. 10. Лечение отёчно-асцитического синдрома при циррозе, вначале
- 87. ПрофилактикаПервичная: профилактика вирусного гепатита, эффективное лечение острого
- 88. Вторичная: профилактика обострений заболевания. Ограничение физических нагрузок, правильное трудоустройство. Лечебное питание, лечение сопутствующих заболеваний ЖКТ.
- 89. Слайд 89
- 90. Слайд 90
- 91. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2Стеатогепатит (ожирение, диабет)
Нарушение венозного оттока (сердечная недостаточность)
Лекарства
Метастазы в печень
(химиотерапия)
Алкоголь
Вирусы гепатитов
Основные
факторы, повреждающие печень
Слайд 30
1
3
4
5
6
7
8
9
10
11
12
13
14
15
16
17
18
19
20
Годы
Время появления симптомов в зависимости от длительности заболевания
Этиологический фактор
Хронический гепатит
Клинические
проявления
Слайд 4«Неспецифические» симптомы
Ранние симптомы при заболеваниях печени
Немотивированная слабость
Повышенная утомляемость
Раздражительность
Снижение настроения
Повышенный уровень
тревожности
…
Слайд 6Клинически выделяют острые и хронические гепатиты.
острые гепатиты :
вирусные
токсические ( лекарственные и алкогольные),
аутоиммунные
билиарные генетические
Классификация
Слайд 7Острые вирусные гепатиты имеют наибольший удельный вес по частоте встречаемости.
На сегодня идентифицировано достаточно много вирусов гепатита: А, В, С,
D, Е, TTV и ряд вирусов, проходящих идентификацию. Каждый из этих вирусов имеет различные пути заражения, сроки инкубации и, главное, последствия заражения.Острые вирусные гепатиты.
Слайд 8Вирус гепатита А является возбудителем эпидемического гепатита. Он передаётся обычно
фекально-оральным путём и распространяется, обычно в коллективах, особенно детских, в
семьях. Инкубационный период заболевания составляет 14 - 45 дней. В хроническую форму заболевание не переходит и более чем в 99% случаев наступает полное выздоровление. Однако после перенесенного острого вирусного гепатита А у больных нередко развиваются хронический холецистит или желчекаменная болезнь.Вирус гепатита А
Слайд 9Вирус гепатита В чрезвычайно распространён во всём мире. Ежегодно только
регистрируется 250.000 новых случаев инфицирования вирусом гепатита В. Вирус гепатита
В передаётся парентеральным путём (инъекции, гемотрансфузии, введение препаратов из крови, например иммуноглобулинов), половым путём (как гетеросексуальным, так и гомосексуальным) или вертикальным путём (мать - дитя). Инкубационный период заболевания составляет 30 - 100 дней.Вирус гепатита В.
Слайд 10Вирус гепатита С передаётся также, как и вирус гепатита В.
Срок инкубации заболевания составляет 14 - 180 дней. При остром
заболевании клиническое выздоровление наступает только у 50 - 70% больных. При этом следует уточнить, что элиминация, то есть удаление вируса из организма человека происходит только у 20% больных. У 80% больных развивается персистирование, то есть скрытое течение патологического процесса. Более чем у половины больных заболевание приобретает хроническую форму с исходом в цирроз печени более чем у 10% заболевших. Основная масса больных - вирусоносителей, около 75%, страдает хроническим гепатитом. У примерно 10% больных развивается гепатоцеллюлярная карцинома, или рак печени.Вирус гепатита С.
Слайд 11Вирус гепатита D как самостоятельное заболевание не встречается. Обычно он
выступает в качестве так называемого дельта(Δ)-агента, отягощающего течение гепатита В.
Инкубационный период заболевания составляет 14 - 60 дней. Путь передачи такой же, как и при гепатите В. Выздоровление после острого заболевания наступает у 50 - 80% больных. При этом вариант дельта - вируса С вызывает хронизацию у 2 % больных, а вариант дельта-вируса S вызывает хронизацию у 75% больных с исходом в цирроз печени более чем у 10% заболевших.Вирус гепатита D.
Слайд 12Вирус гепатита Е передаётся фекально-оральным путём. Срок его инкубации пока
не известен. Выздоровление наступает у 95% остро заболевших людей. Остальные
характеристики заболевания находятся в процессе изучения.Вирус гепатита Е
Слайд 13Эпидемиологическими исследованиями установлено, что среди всех больных хроническим вирусным гепатитом
вирус гепатита В выделяется у 55% больных, вирус гепатита С
выделяется у 41% больных, вирусы гепатита В + С выделяются у 3% больных и вирусы гепатита В + D выделяются у 2% больных.Клинически острый вирусный гепатит может протекать как в желтушном, так и в безжелтушном вариантах.
Эпидемиология
Слайд 14Заболевание начинается с появления общей слабости, недомогания, тошноты. У больного
повышается до 38- 39оС температура тела, может появиться горечь во
рту, вздутие живота, урчание и переливание в животе. Кроме того, появляются тупые, ноющие боли в правом подреберье, боли в мышцах и суставах. При желтушном варианте заболевания у больного появляется моча "цвета пива", появляется иктеричность, или желтушность, склер, мягкого нёба, а затем и кожи.При пальпации печень болезненная, увеличенная, гладкая, мягкая, с закруглённым краем.
Клиника
Слайд 15В повседневной практике приходится встречаться чаще всего с хроническими гепатитами:
вирусной,
алкогольной,
токсикоаллергической
лекарственной,
токсической,
паразитарной
аутоиммунной этиологии.
2. Хронические гепатиты
Слайд 16хроническое течение гепатита вызывают вирусы В, С, D, возможно, Е,
TTV и их комбинации.
Хронические гепатиты
Слайд 17Алкогольные гепатиты, также как и вирусные подразделяются на острые и
хронические.
острые алкогольные гепатиты возникают после однократного употребления алкогольных напитков,
хронические - при их длительном, обычно регулярном, употреблении.
Алкогольные гепатиты
Слайд 18 Токсикоаллергические гепатиты обычно являются следствием приёма лекарственных препаратов, прежде
всего антибиотиков тетрациклинового ряда, антидепрессантов, транквилизаторов, нейролептиков и контрацептивов.
Токсические
гепатиты, обычно острые, развиваются при отравлении грибами, парами ацетона.Токсикоаллергические гепатиты
Слайд 19Морфологически гепатиты подразделяют на паренхиматозные гепатиты с поражением печёночной паренхимы
и мезенхимальные гепатиты с преимущественным поражением соединительнотканных элементов печени и
ретикулоэндотелиальной системы.Морфология
Слайд 21По клиническому прогнозу все хронические гепатиты подразделяют на:
персистирующие,
активные
холестатические.
Клинический прогноз
Слайд 22Персистирующий, или малоактивный, гепатит протекает без выраженной активности. Он отличается
благоприятным течением и редко переходит в цирроз печени. Чётко очерченные
обострения не характерны для этой формы заболевания.Персистирующий гепатит.
Слайд 23Хронический активный гепатит отливается высокой активностью воспаления с выраженным нарушением
всех функций печени. Хронический активный гепатит часто переходит в цирроз
печени.Хронический активный гепатит
Слайд 24Холестатический гепатит протекает с явлениями выраженного холестаза, то есть во
внутрипечёночных протоках образуется масса мелких конкрементов, затрудняющих нормальный отток желчи.
Хронический гепатит протекает с периодами ремиссии и обострения.Холестатический гепатит.
Слайд 25При этом больные жалуются на:
общую слабость,
недомогание,
боли ноющего,
тупого характера в правом подреберье. Боли обычно постоянные.
Клиника
Слайд 26У больных хроническим гепатитом выражены и диспепсические явления:
горечь во
рту,
особенно по утрам,
отрыжка, тошнота,
метеоризм,
расстройства стула со
склонностью к поносам, особенно после приёма жирной пищи.Клиника
Слайд 27При обострении холестатического гепатита, появляется:
желтуха склер,
слизистых оболочек
кожи,
обесцвеченный
кал,
темная моча.
У большинства больных желтуха умеренно выражена.
Клиника
Слайд 28Обратите внимание, что если желтуха существует достаточно давно, то кожа
у больных приобретает сероватый оттенок. При обострении хронического активного гепатита
повышается до субфебрильных или фебрильных цифр температура тела.Во время осмотра больного кроме желтухи покровов обнаруживаются "печёночные ладони" и "сосудистые звёздочки.
Слайд 30При пальпации печени выявляется болезненность и увеличение печени. Увеличение печени
чаще диффузное, хотя может увеличиваться только одна доля печени, чаще
левая. Край пальпирующийся печени гладкий, закруглён и плотноват. Следует отметить, что увеличение размеровпечени является наиболее постоянным симптомом хронического гепатита. В отличие от циррозов печени при хроническом гепатите обычно увеличение размеров печени не сопровождается одновременным и значительным увеличением селезёнки.
Пальпация
Слайд 31У некоторых больных, особенно у лиц, страдающих хроническим вирусным гепатитом
В могут обнаруживаться системные аутоаллергические проявления заболевания: полиартралгия, кожные высыпания,
признаки гломерулонефрита (появление белка и эритроцитов в моче), васкулит, узловатая эритема, ангионевротический отёк. Это связано с тем, что у больных хроническим гепатитом В аутоаллергический компонент намного выше, чем при других формах этого заболевания, в том числе при хроническом гепатите С.Гепатит В.
Слайд 32Большое значение в диагностике хронических гепатитов имеют лабораторные исследования. Во
всех случаях диагностику гепатита следует начинать с определения вирусного генеза
заболевания. Типирование вирусов проводится исследованием крови на маркеры вирусов гепатитов методом иммуноферментного анализа (ИФА). Эта методика позволяет выявлять циркулирующие в крови вирусные антигены и антитела к различным видам вирусов гепатита.Диагностика.
Слайд 33В настоящее время определяют следующие антигены:
для диагностики гепатита А
- HAAg,
для диагностики гепатита В – HBs (surface) Ag,
HBeAg, HBc (core) Ag, NS4, для диагностики гепатита С - HCAg,
для диагностики гепатита D - HDAg(δAg),
для диагностики гепатита Е - HEAg.
Диагностика.
Слайд 34Однако чаще встречается диагностика вирусных гепатитов по наличию в крови
больного антител к вирусам гепатита. Это связано с тем, что
у больных хроническим гепатитом вирионы в крови могут в какой-то момент отсутствовать.Диагностика.
Слайд 35Для диагностики гепатита А определяют следующие антитела:
anti-HAV IgG/IgM;
для
диагностики гепатита В – anti- HBs, anti- HBe, anti- HBc
IgG/IgM, anti-NS5;для диагностики гепатита С - anti-HCV, anti-c100, anti-c22-3, anti-c33c;
для диагностики гепатита D - anti-HDV (δAg) IgG/IgM
Диагностика гепатита А.
Слайд 37Неспецифическими симптомами хронического гепатита являются повышение СОЭ, снижение содержания альбуминов
и увеличение α- и γ-глобулинов в крови. Становятся положительными белковые
осадочные пробы - тимоловая, сулемовая и другие. В сыворотке крови повышается содержание ферментов: трансаминаз, прежде всего аланинаминотрансферазы, лактатдегидрогеназы. Задерживается экскреция бромсульфалеина.Диагностика.
Слайд 38При явлениях холестаза в крови повышается активность щелочной фосфатазы. Едва
ли не у половины больных хроническим гепатитом выявляется гипербилирубинемия, прежде
всего за счёт конъюгированного (связанного) билирубина. У больных с хроническим активным гепатитом могут иметься признаки синдрома гиперспленизма - анемия, лейкопения, тромбоцитопенияДиагностика.
Слайд 39Синдром "недостаточности гепатоцитов" проявляется снижением содержания в крови веществ, синтезируемых
этими клетками:
альбумина,
протромбина,
фибриногена,
холестерина.
Синдромы
Слайд 40Синдром "повреждения гепатоцитов" проявляется повышением в крови активности ферментов -
трансаминаз, прежде всего аланинаминотрансферазы, и лактатдегидрогеназы.
Синдром "воспаления" проявляется диспротеинемией (увеличение
α- и γ- глобулинов), положительными реакциями осадочных проб (тимоловой и сулемовой), увеличением в крови уровня иммуноглобулинов, особенно IgG.Синдромы
Слайд 41Синдром "холестаза" проявляется:
превышением активности в крови щелочной фосфатазы,
увеличением содержания холестерина,
желчных кислот,
конъюгированного (связанного) билирубина
меди.
Синдромы
Слайд 43Печеночная энцефалопатия (ПЭ): определение
ПЭ – комплекс потенциально обратимых нервно-психических нарушений,
возникающих при печеночно -
клеточной недостаточности и/или портосистемном шунтировании
крови.Слайд 44Печеночно-клеточная недостаточность
Портальная гипертензия
Разрушение гепатоцитов
Дистрофия гепатоцитов
Разрастание фиброзной ткани
Желтуха, геморрагический синдром, отеки,
асцит
ВРВП, асцит спленомегалия
Печеночная энцефалопатия
Клинические проявления
Повреждение печени
При любом повреждении печени развивается
ПЭкак проявление печеночной недостаточности и портальной гипертензии
Слайд 46 АММИАК
Нарушение церебрального энергетического обмена
Аминокислотный дисбаланс
Нарушение нейротрансмиссии
Другие факторы
головной мозг:
астроглия
Головной мозг: астроглия
Ключевой фактор в развитии ПЭ - аммиак
повреждение печени
повреждение
печениСлайд 47Почки
Образование мочевины: ПЕЧЕНЬ
Печень
Образование глютамина: ПЕЧЕНЬ, мышцы, астроглия
Мышцы
Аммиак
обезвреживание аммиака
Толстая кишка
Тонкая
кишка
80%
20%
Дезаминирование аминокислот
Гипокалиемия, алкалоз
Бактериальный гидролиз мочевины и белка
Распад глютамина
ВЫДЕЛЕНИЕ С МОЧОЙ
Центральный
орган обмена аммиака - печеньобразование аммиака
Слайд 48Адаптировано по Kaiser S. et al. 1988, Hässinger D. et
al. 1990
При заболеваниях печени обезвреживание аммиака в ней значительно снижается
Слайд 49Мышцы - основное место обезвреживания аммиака при заболеваниях печени
=
Норма
Заболевания
печени
Распад мочевины
ТОЛСТАЯ КИШКА
ПЕЧЕНЬ
Распад мочевины
ТОЛСТАЯ КИШКА
Образование мочевины
ПЕЧЕНЬ
Образование глютамина
Образование мочевины
МЫШЦЫ
Образование глютамина
Образование аммиака
Обезвреживание
аммиакаОбразование аммиака
Обезвреживание аммиака
Дезаминирование аминокислот
Дезаминирование аминокислот
Слайд 50Инфекции
Запор
Дезаминирование аминокислот
Распад мочевины
ТОЛСТАЯ КИШКА
Образование мочевины
МЫШЦЫ
Образование глютамина
>
Эпизодическая ПЭ
Образование аммиака
Обезвреживание аммиака
Снижение мышечной
массы
Снижение мышечной массы
Дезаминирование аминокислот
Распад мочевины
ТОЛСТАЯ КИШКА
Образование мочевины
МЫШЦЫ
Образование глютамина
>
Образование аммиака
Обезвреживание аммиака
Хроническая
ПЭПричины развития ПЭ при заболеваниях печени
Слайд 51Лечение ПЭ
Эпизодическая ПЭ:
Диета (адекватное содержание белка!)
Выявить и устранить провоцирующий
фактор (ЖКК, запор, инфекцию)
Все формы ПЭ:
Препараты, снижающие концентрацию аммиака
Рекомендации
ESPEN “.. содержание белка в диете больных с ПЭ должно составлять 1,0-1,5г/кг для поддержания положительного баланса азота”.
Фармакотерапия
ESPEN – Европейское общество по энтеральному и парентеральному питанию
Слайд 52Почки
Образование мочевины: ПЕЧЕНЬ
Печень
Образование глютамина: ПЕЧЕНЬ, мышцы, астроглия
Мышцы
Аммиак
обезвреживание аммиака
Толстая кишка
Тонкая
кишка
80%
20%
Дезаминирование аминокислот
Гипокалиемия, алкалоз
Бактериальный гидролиз мочевины и белка
Распад глютамина
ВЫДЕЛЕНИЕ С МОЧОЙ
Препараты,
снижающие концентрацию аммиакаобразование аммиака
1
2
2
Слайд 53
Инфекции
Запор
Инфекции
Операции ПСШ
Дополнительные факторы, повреждающие печень
Препараты, уменьшающие образование аммиака
в кишке (лактулоза)
Эпизодическая ПЭ
Хроническая ПЭ
Нет эффекта (нет воздействия на мышечную
ткань)Невозможно обеспечить адекватное потребление белка
Дезаминирование аминокислот
Распад мочевины
ТОЛСТАЯ КИШКА
Образование мочевины
МЫШЦЫ
Образование глютамина
>
Образование аммиака
Обезвреживание аммиака
Слайд 54Инфекции
Запор
Инфекции
Операции ПСШ
Дополнительные факторы, повреждающие печень
Препараты, уменьшающие образование
аммиака в кишке (антибиотики)
Эпизодическая ПЭ
Хроническая ПЭ
Нет эффекта (нет воздействия на
мышечную ткань)
Невозможно обеспечить адекватное потребление белка
Дезаминирование аминокислот
Распад мочевины
ТОЛСТАЯ КИШКА
Образование мочевины
МЫШЦЫ
Образование глютамина
>
Образование аммиака
Обезвреживание аммиака
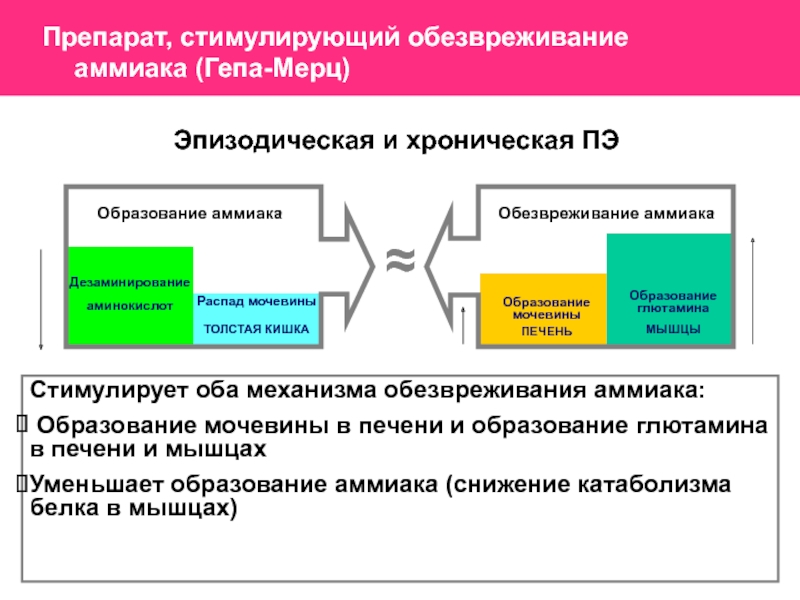
Слайд 55Препарат, стимулирующий обезвреживание аммиака (Гепа-Мерц)
Образование аммиака
Обезвреживание аммиака
Дезаминирование аминокислот
Распад мочевины
ТОЛСТАЯ КИШКА
Образование
мочевины
ПЕЧЕНЬ
МЫШЦЫ
Образование глютамина
Эпизодическая и хроническая ПЭ
Стимулирует оба механизма обезвреживания аммиака:
Образование
мочевины в печени и образование глютамина в печени и мышцахУменьшает образование аммиака (снижение катаболизма белка в мышцах)
Слайд 56Перипортальный гепатоцит
Перивенозный гепатоцит
Цитозоль
Цитозоль
Митохондрии
Глутаминаза
Глютамин
Глутамин
Глутамин
Глутамин
NH4+
Мочевина
Мочевина
Карбамоил- фосфат-синтетаза
Синтез глютамина
Детоксикация аммиака
Слайд 57Наилучшим способом диагностики хронического гепатита, определения прогноза течения заболевания является
пункционная биопсия печени с гистологическим исследованием биоптата.
Диагностика
Слайд 58Цирроз печени – это хронический прогрессирующий процесс в печени, характеризующийся
значительным снижением количества функционирующих гепатоцитов, нарастанием фиброза, перестройкой нормальной структуры
печени и развитием печёночной недостаточности и портальной гипертензии.Цирроз печени.
Слайд 60Этиология.
Причины развития соответствуют причинам хронического гепатита.
Также цирроз печени может сформироваться
на фоне:
1.Обструкции желчных путей, и внутри- и внепечёночных.(врождённые пороки
развития желчевыводящих путей).2.На фоне длительного венозного застоя в печени при хронической сердечной недостаточности(кардиальный цирроз печени).
Слайд 61Патогенез.
Основным фактором является гибель печёночных клеток. На месте погибших клеток
образуются рубцы и нарушается ток крови в дольки.
Продукты распада клеток
стимулируют воспалительную реакцию. В результате нарушаются все функции печени и кровоснабжения печёночных клеток, так как плотная соединительная ткань механически сдавливает сосуды печени, в результате начинает развиваться синдром портальной гипертензии. Слайд 62 Вначале затрудняется венозный кровоток в самой печени, затем
происходит венозный застой и варикозное расширение вен пищевода, кишечника, прямой
кишки и передней брюшной стенки. Впоследствии начинает развиваться асцит и как осложнение – кровотечение из варикозно расширенных вен.Слайд 66Классификация циррозов:
по этиологии:
Вирусный
Алкогольный
Аутоиммунный
Токсический
Генетический
Кардиальный
Холестатический
Слайд 672. Стадии портальной гипертензии:
стадия компенсации
начальной декомпенсации
выраженной декомпенсации
3.
Стадии печёночной недостаточности:
компенсированная
субкомпенсированная
декомпенсированная (вплоть до развития печёночной
комы).Слайд 684. Активность процесса:
активная фаза
ремиссия
5. Течение процесса:
медленно прогрессирующее
быстро прогрессирующее
стабильное
Слайд 70Клиника.
Зависит от этиологии, от степени нарушения функции печени и выраженности
синдромов портальной гипертензии и печёночной недостаточности.
Жалобы: на боли в правом
подреберье и подложечной области, усиливающиеся после еды(жирной, острой) и физических нагрузок. Тошнота, периодическая рвота, чувство сухости и горечи во рту, общая слабость, утомляемость, раздражительность, кожный зуд, похудание. У женщин – нарушение менструального цикла. У мужчин – нарушение потенции.
Слайд 71Объективно:
исхудание, вплоть до истощения,
атрофия мускулатуры ,
кожа желтушно-бледная,
сухая.
Может быть:
расширение вен передней брюшной стенки,
увеличение живота,
выпячивание пупка,
отёки нижних конечностей. Сердцебиение,
глухость сердечных тонов,
аритмия,
одышка,
повышение артериального давления.
Слайд 72Клиника.
На фоне цирроза печени развивается хронический гастрит, язвенная болезнь, сахарный
диабет, нарушается функция половых желез, надпочечников и развивается токсическая энцефалопатия.
Она проявляется нарушением сна, головными болями, снижением памяти, дрожанием пальцев рук, апатией.Печень при пальпации плотная, увеличена в размерах, с острым краем. На поздних стадиях цирроза может быть уменьшена в размерах.
Слайд 73Часто при циррозе развиваются осложнения:
кровотечения из расширенных вен пищевода, или
геморроидальных узлов.
развитие печеночной недостаточности с исходом в печеночную кому.
вторичная бактериальная инфекция (тяжелая пневмония, сепсис, перитонит).переход цирроза печени в рак.
Слайд 74Диагностика цирроза печени:
ОАК – анемия, тромбоцитопения, лейкопения, увеличение СОЭ.
ОАМ –
протеинурия, микрогематурия, билирубин в моче.
Иммунологический анализ.
Слайд 75Инструментальные исследования:
УЗИ печени и желчного пузыря(выявляется неравномерность ткани печени, увеличение
размеров).
Компьютерная томография органов брюшной полости.
Гастроскопия.
Колоноскопия.
Слайд 764. Маркёры вирусной инфекции.
5. Биохимическое исследование крови – гипербилирубинемия,
диспротеинемия, за счет увеличения количества глобулинов. Повышение уровня осадочных проб
– сулемовая, тимоловая. Повышение уровня трансаминаз – Ал-Ат, Ас-Ат, и щелочной фосфатазы.Слайд 77Пункционная биопсия печени с
последующим гистологическим
исследованием, может проводиться во
время лапароскопии или чрезкожно.
Позволяет судить об активности процесса
и
является важным дифференциальнымкритерием для отличия хронического
гепатита от цирроза печени.