Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Заболевания щитовидной железы
Содержание
- 1. Заболевания щитовидной железы
- 2. Тиреотоксикоз – это синдром, вызван-ный длительным стойким избытком гор-монов щитовидной железы в организме.
- 3. Классификация тиреотоксикоза (патогенетическая)Тиреотоксикоз, обусловленный повышенной продукцией гормонов
- 4. Классификация тиреотоксикоза (патогенетическая)Тиреотоксикоз, обусловленный продукцией тиреоидных гормонов
- 5. Классификация тиреотоксикоза (клиническая)Субклиническая форма Клиническая симптоматика
- 6. Клиника
- 7. Клиника
- 8. Гипотиреоз – это синдром, вызванный недостатком гормонов щитовидной железы в организме.
- 9. классификация гипотиреоза (этиологическая) I. Первичный гипотиреоз (обусловлен
- 10. классификация гипотиреоза (этиологическая) II. Вторичный гипотиреоз (обусловлен
- 11. классификация гипотиреоза (этиологическая) III. Третичный гипотиреоз (обусловлен
- 12. клиника прогрессирующая общая и мышечная слабость; сонливость; ощущение
- 13. Диффузный токсический зоб (ДТЗ)
- 14. Диффузный токсический
- 15. ЭтиологияНаследственная предрасположенность (наличие HLA В8, DR3)СтрессИнфекцияИнсоляция
- 16. Степени увеличения ЩЖКлассификация ВОЗ (1994)0 – зоба
- 17. Эндокринная офтальмопатияЭто аутоиммунное заболевание, обусловленное образованием специфических
- 18. Диагностика ДТЗПовышение уровней Т4 и Т3, снижение
- 19. Дифференциальная диагностика ДТЗНЦДМногоузловой токсический зобТоксическая аденомаГипертиреоидная фаза аутоиммунного тиреоидитаПодострый тиреоидит
- 20. Методы лечения ДТЗМедикаментозное лечениеХирургическое лечениеЛечение радиоактивным йодом
- 21. Медикаментозное лечение ДТЗПрепараты тиомочевины: мерказолил (метимазол, тиамазол),
- 22. Хирургическое лечение ДТЗСубтотальная резекция ЩЖ
- 23. Лечение ДТЗ радиоактивным йодом Суммарная доза йода 131 составляет 10-15 мКи.Особенности методаБезопасность НеинвазивностьОтносительно низкая стоимость
- 24. Эндемический зоб – заболевание, сопровождающееся увеличением
- 25. Классификация ЭЗПо морфологии: ДиффузныйУзловой СмешанныйПо степени увеличения
- 26. Лечение ЭЗЭутиреоидный диффузный зоб: Препараты йода (йодомарин,
- 27. Слайд 27
- 28. По данным C. Wang (1997) – 50%
- 29. Слайд 29
- 30. Патогенез узлового и многоузлового зоба Дефицит йода(другие
- 31. Тиреотоксическая аденома ЩЖ (б-нь Пламмера)Это доброкачественное
- 32. Многоузловой токсический зоб (б-нь Марине-Ленарта)Это доброкачественное
- 33. Группы риска по раку ЩЖПациенты, проживающие на
- 34. Клинические симптомы, характерные для рака ЩЖБыстрый рост
- 35. обследование больных с подозрением на «узел» в
- 36. Лечение
- 37. Медикаментозное лечение узлового коллоидного зобаПрепаратом выбора является
- 38. Классификация Острый тиреоидитПодострый тиреоидитАутоиммунный тиреоидитПослеродовой тиреоидитХронический фиброзный тиреоидит Риделя.
- 39. Этиология Возможные этиологические факторы: йод в больших дозахлитийинтерферонионизирующая радиация инфекционные агенты
- 40. Клиническая картина Гипертрофическая форма*
- 41. Больная тиреоидитом Хашимото
- 42. Слайд 42
- 43. ДиагностикаНаличие характерных клинических и пальпаторных признаков.Показатели функционального
- 44. Лечение1. Медикаментозное Тиреотоксикоз -
- 45. Подострый тиреоидит де Кервена Сезонность заболевания -
- 46. Клиническая картина Продолжительность острой формы заболевания –
- 47. Критерии диагностикиБолевой синдром с повышением температуры тела.Значительное
- 48. Лечение
- 49. Послеродовой тиреоидит«Молчащий», безболевой тиреоидит – аутоиммунное заболевание.Развивается
- 50. ДиагностикаСвязь заболевания с родами.Умеренно увеличенная, уплотненная, безболезненная
- 51. Хронический фиброзный тиреоидит РиделяЧрезвычайно редкое заболевание.Этиология не
- 52. Тиреотоксический криз – наиболее тяжелое,
- 53. Провоцирующие факторыОперативные вмешательства на ЩЖ или других органахРадиойодтерапияИнфекцииИнфаркт миокардаИнтеркуррентные заболевания (часто пневмония)Беременность, родыСтрессФизическое перенапряжение
- 54. ПатогенезИзбыток гормонов ЩЖ вызывает:(Увеличение количества свободных форм
- 55. Патогенез Избыток тиреоидных гормонов вызывает:
- 56. Клиника Психическое и двигательное беспокойствоВысокая температура тела
- 57. ДиагностикаОсновывается на характерных клинических проявленияхОпределение Т3 и Т4 не требуется
- 58. ЛечениеКупирование надпочечниковой недостаточности
- 59. Скачать презентанцию
Тиреотоксикоз – это синдром, вызван-ный длительным стойким избытком гор-монов щитовидной железы в организме.
Слайды и текст этой презентации
Слайд 2 Тиреотоксикоз – это синдром, вызван-ный длительным стойким
избытком гор-монов щитовидной железы в организме.
Слайд 3Классификация тиреотоксикоза
(патогенетическая)
Тиреотоксикоз, обусловленный повышенной продукцией гормонов ЩЖ:
• диффузный токсический зоб
•
многоузловой токсический зоб (болезнь Марине-Ленарта)• токсическая аденома (болезнь Пламмера)
• йодиндуцированный тиреотоксикоз
• ТТГ-обусловленный тиреотоксикоз
- ТТГ-продуцирующая аденома гипофиза
- синдром неадекватной секреции ТТГ
(резистентность тиреотрофов к тиреоидным
гормонам)
Слайд 4Классификация тиреотоксикоза
(патогенетическая)
Тиреотоксикоз, обусловленный продукцией тиреоидных гормонов вне ЩЖ:
•
опухоль яичника, продуцирующая гормоны ЩЖ
(Struma ovarii)
• метастазы рака органа, продуцирующиетиреоидные гормоны
Тиреотоксикоз, не связанный с гиперпродукцией гормонов ЩЖ:
• медикаментозный (передозировка препаратов
гормонов ЩЖ)
• подострый тиреоидит де Кервена
• гипертиреоидная фаза аутоиммунного тиреоидита
• следствие повышенной чувствительности тканей к тиреоидным
гормонам
Слайд 5Классификация тиреотоксикоза
(клиническая)
Субклиническая форма
Клиническая симптоматика отсутствует, уровень свободного и
общего Т4 в пределах нормы, уровень ТТГ снижен.
Манифестная форма
Имеются клиническая симптоматика и характерные сдвиги при определении содержания гормонов ЩЖ в крови.Осложненная форма
Имеются осложнения – тиреотоксическое сердце (мерцательная аритмия, СН), миопатия, психоз, гепатоз, вторичный гипокортицизм, вторичный СД.
Слайд 9классификация гипотиреоза (этиологическая)
I. Первичный гипотиреоз (обусловлен поражением самой
щитовидной железы).
Врожденный: гипоплазия или аплазия щитовидной железы; Приобретенный:
послеоперационный (струмэктомия);
лечение радиоактивным йодом
и ионизирующее облучение щитовидной железы (пострадиационный гипотиреоз);воспалительные заболевания щитовидной железы (тиреоидиты, особенно аутоиммунный);
недостаточное поступление йода в организм (эндемический зоб и кретинизм);
воздействие лекарственных препаратов (тиреостатиков, кордарона);
неопластические процессы в щитовидной железе
Слайд 10классификация гипотиреоза (этиологическая)
II. Вторичный гипотиреоз (обусловлен поражением гипофизарной зоны
и снижением секреции тиреотропина):
ишемия аденогипофиза вследствие обильной кровопотери во время
родов или травмы;воспалительные , аутоиммунные и неопластические процессы в области гипофиза;
лекарственные воздействия (длительное лечение большими дозами резерпина, леводопа, парлодела и др.);
Слайд 11классификация гипотиреоза (этиологическая)
III. Третичный гипотиреоз (обусловлен поражением гипоталамуса и
снижением секреции тиреолиберина):
воспалительные процессы в области гипоталамуса;
черепно-мозговые травмы;
опухоли головного мозга;
лечение
препаратами серотонина.IV. Периферический гипотиреоз (вследствие инактивации ТГ в процессе циркуляции или снижения чувствительности периферических тканей к ТГ)
У 95% больных наблюдаются первичный гипотиреоз, в 5% случаев - остальные этиологические формы гипотиреоза.
Слайд 12клиника
прогрессирующая общая и мышечная слабость; сонливость; ощущение постоянной зябкости; увеличение
массы тела; снижение памяти; запоры; нарушение половых функций; снижение слуха.
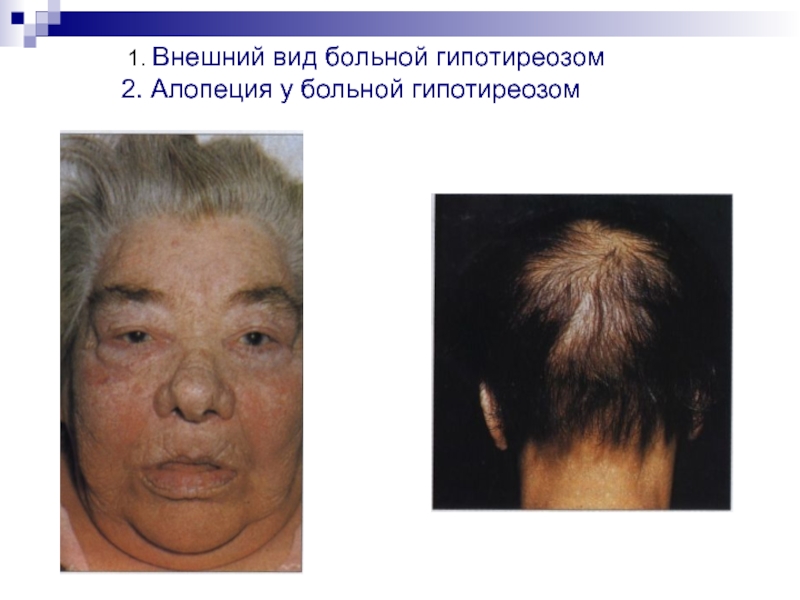
Больные адинамичны, апатичны, заторможены, медлительны; кожа имеет бледновато-желтоватый оттенок; холодная, выраженное шелушение и гиперкератоз, преимущественно в области локтевых, коленных суставов; лицо одутловато с выраженным периорбитальным отеком, веки припухшие, губы утолщены; температура тела снижена; руки и ноги отечны, причем не остается углубления после надавливания, волосы выпадают на голове, бровях (симптом Хертога); речь замедлена; голос низкий, грубыйСлайд 14 Диффузный токсический зоб (Базедова болезнь,
болезнь Грейвса, болезнь Парри) –аутоиммунное заболевание, характеризующееся синдромом тиреотоксикоза и
диффузным увеличением щитовидной железыБолеют чаще молодые женщины в возрасте от 20 до 40 лет. ДТЗ нередко сочетается с другими аутоиммунными заболеваниями эндокринной и не эндо-кринной природы.
Слайд 16Степени увеличения ЩЖ
Классификация ВОЗ (1994)
0 – зоба нет.
1 – зоб
пальпируется, но не виден.
2 – зоб пальпируется и виден
при нормальном положении шеи.Слайд 17Эндокринная офтальмопатия
Это аутоиммунное заболевание, обусловленное образованием специфических Ig, вызывающих изменения
в ретробульбарной клетчатке и мышцах орбиты.
Клиника: блеск глаз, слезотечение, светобоязнь,
чувство давления, «песка» в глазах, отечность век, экзофтальмГлазные симптомы: с.Дельримпля, с.Штельвага,
с.Грефе, с.Кохера, с.Мебиуса
Осложнения: снижение остроты зрения, двоение, инъекция сосудов склер, лагофтальм (невозможность сомкнуть веки), изъязвление роговицы и склер.
Слайд 18Диагностика ДТЗ
Повышение уровней Т4 и Т3, снижение содержания ТТГ в
крови.
Увеличение содержания антител к тиреоглобулину и тиреоидной пероксидазе (ТПО) в
крови.УЗИ: увеличение ЩЖ (в норме у женщин объем ЩЖ 8-18 мл, у мужчин 10-25 мл), диффузное снижение ее эхогенности.
Скинирование ЩЖ проводится при подозрении на наличие частично или полностью загрудинного зоба, а также при наличии узлов.
Тонкоигольная пункционная биопсия: пролиферация фолликулярного эпителия с образованием сосочковых выростов в фолликуле (сандерсоновские подушечки), лимфоидная инфильтрация разной степени выраженности.
Слайд 19Дифференциальная диагностика ДТЗ
НЦД
Многоузловой токсический зоб
Токсическая аденома
Гипертиреоидная фаза аутоиммунного тиреоидита
Подострый тиреоидит
Слайд 21Медикаментозное лечение ДТЗ
Препараты тиомочевины: мерказолил (метимазол, тиамазол), карбимазол, пропилтиоурацил.
Начальная доза мерказолила 20- 40 мг/сут.
После
достижения у больного эутиреоза дозу препарата уменьшают на 5 мг каждые 10-14 дней.Поддерживающая доза - 5-10 мг/сут.
Общая продолжительность лечения – 1-2 года.
При уменьшении дозы мерказолила до 20 мг/сут назначают Л-Тироксин 50 – 100 мкг/сут.
Слайд 22Хирургическое лечение ДТЗ
Субтотальная резекция ЩЖ
Показания:
Большие
размеры зоба.
Непереносимость тиреостатиков.
Рецидив заболевания после тиреостатической терапии.
Загрудинное расположение зоба.
Узел в
ЩЖ больше 3 см, множественные узлы.Слайд 23Лечение ДТЗ радиоактивным йодом
Суммарная доза йода 131 составляет 10-15
мКи.
Особенности метода
Безопасность
Неинвазивность
Относительно низкая стоимость
Слайд 24 Эндемический зоб – заболевание, сопровождающееся увеличением ЩЖ, развивающееся вследствие
йодной недостаточности у лиц, проживающих в определенных географических районах с
дефицитом йода в окружающей средеСлайд 25Классификация ЭЗ
По морфологии:
Диффузный
Узловой
Смешанный
По степени увеличения ЩЖ (по ВОЗ,
1994):
0 степени – зоба нет
1 степень – зоб пальпируется
2 степени
– зоб виден на глазПо функциональному состоянию щитовидной железы:
эутиреоидный
гипотиреоидный
Слайд 26Лечение ЭЗ
Эутиреоидный диффузный зоб:
Препараты йода (йодомарин, йодид, йодбаланс) 200-400
мкг/сут 6 месяцев с последующим контролем УЗИ щж. При нормализации
размеров щ.ж.) переходим на прием профилактических доз 150-200 мкг/сут.Гипотиреоидный диффузный зоб: L-тироксин 50-75 мкг/сут на 6 месяцев с последующим переходом на прием профилактических доз
Слайд 27
Под термином «узел» в
клинической практике подразумевается образование в щитовидной железе (ЩЖ) любого размера, определяемое пальпаторно, и/или при помощи УЗИ.«Узловой зоб» - это собирательное понятие, которое используется клиницистами до цитологической верификации диагноза.
Слайд 28
По данным C. Wang (1997) – 50% людей, населяющих земной
шар имеют узловые образования в ЩЖ различных размеров.
Основная доля узлов
в ЩЖ приходится на непальпи-руемые образования, с диаметром менее 1 см, а 3,5% из них – это микрокарциномы.
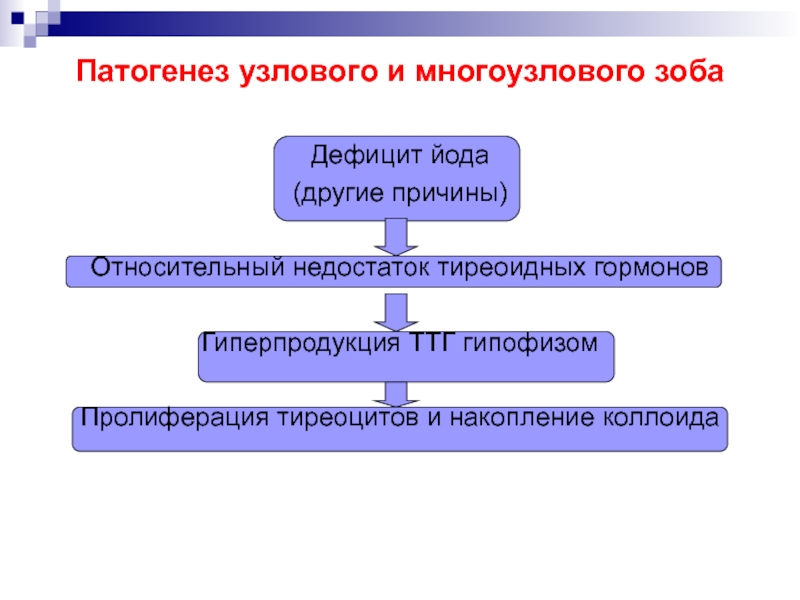
Слайд 30Патогенез узлового и многоузлового зоба
Дефицит йода
(другие причины)
Относительный недостаток тиреоидных
гормонов
Гиперпродукция ТТГ гипофизом
Пролиферация тиреоцитов и накопление коллоида
Слайд 31Тиреотоксическая аденома ЩЖ
(б-нь Пламмера)
Это доброкачественное образование ЩЖ, продуцирующее избыток
ТГ
Тиреоциты, образующие аденому, функционально автономны и не зависят от эффектов
ТТГ.Заболевание проявляется тиреотоксикозом:
У лиц пожилого возраста преобладают симптомы кардиального характера.
УЗИ – солитарный узел.
Скинирование ЩЖ (тeхнеций 99) – «горячий узел».
Пункционная биопсия (узел > 1см) – верификация диагноза.
Слайд 32Многоузловой токсический зоб
(б-нь Марине-Ленарта)
Это доброкачественное образование ЩЖ, обладающее функциональной
автономией.
Чаще болеют женщины пожилого и старческого возраста.
Клиника: тиреотоксикоз + кардиальные
симптомы.УЗИ – 2 и более узлов в ткани ЩЖ.
Скинирование ЩЖ – «горячие узлы».
Пункционная биопсия → верификация диагноза.
Слайд 33Группы риска по раку ЩЖ
Пациенты, проживающие на радиационно-загрязненных территориях
Пациенты, получившие
ранее облучение головы и шеи с лечебными целями
Пациенты, имеющие случаи
рака ЩЖ в семье (особенно медуллярный рак)Все мужчины
Все дети
Молодые женщины (до 35 лет)
Данные группы больных при наличии узлового образования любого размера в ЩЖ должны быть обследованы с использованием всех основных методов, применяемых при узловом зобе!
Слайд 34Клинические симптомы, характерные для рака ЩЖ
Быстрый рост узла
Плотная консистенция узла
Парез
голосовых связок
Увеличение регионарных лимфатических узлов
Случаи медуллярного рака в семье
Слайд 35обследование больных с подозрением на «узел» в ЩЖ
Основные:
УЗИ ЩЖ
Определение
уровня ТТГ и ТГ
Пункционная биопсия ЩЖ
Дополнительные:
Определение титра антител
Радиоизотопное скенирование
R
ОГК с контрастированием пищевода бариемКТ и МЯТ (по показаниям, для диагностики загрудинного зоба)
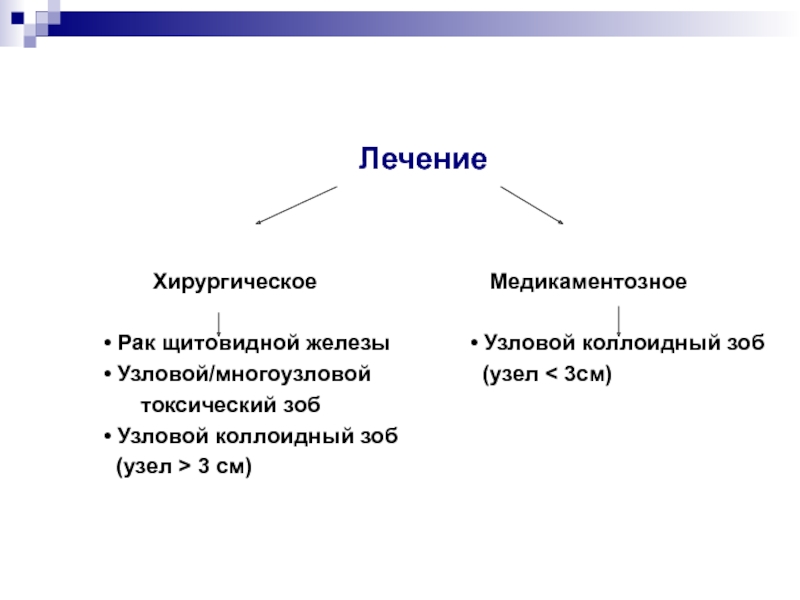
Слайд 36
Лечение
Хирургическое
Медикаментозное• Рак щитовидной железы • Узловой коллоидный зоб
• Узловой/многоузловой (узел < 3см)
токсический зоб
• Узловой коллоидный зоб
(узел > 3 см)
Слайд 37Медикаментозное лечение узлового коллоидного зоба
Препаратом выбора является L-Тироксин.
Медикаментозному лечению подлежат
узлы, имеющие диаметр не более 3,0 см или объем не
превышающий 3мл.Лечение тироксином
Узел уменьшился в размере Узел не меняет своих размеров
Лечение тироксином продолжают до 12 месяцев
Назначают Йодомарин 200
Если V узла увеличился на 50% за полгода → хирургическое лечение
Слайд 38Классификация
Острый тиреоидит
Подострый тиреоидит
Аутоиммунный тиреоидит
Послеродовой тиреоидит
Хронический фиброзный тиреоидит Риделя.
Слайд 39Этиология
Возможные этиологические факторы:
йод в больших дозах
литий
интерферон
ионизирующая радиация
инфекционные
агенты
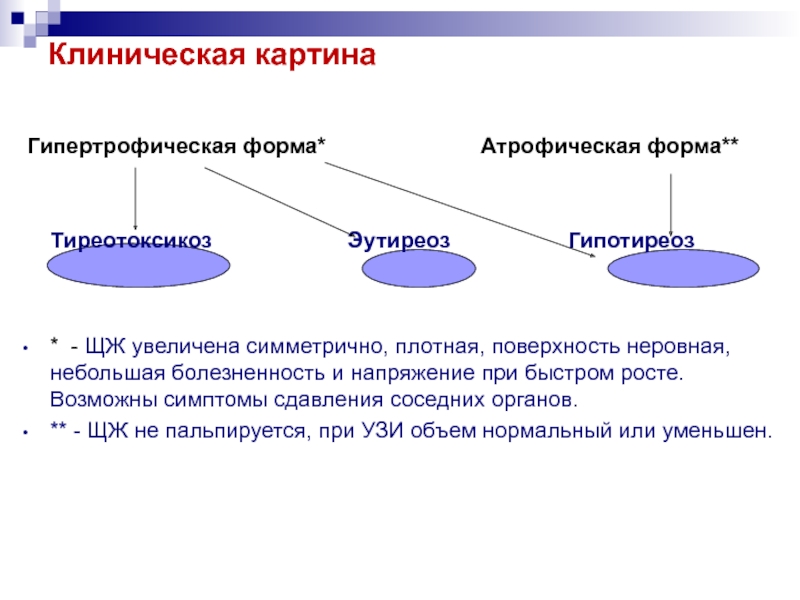
Слайд 40Клиническая картина
Гипертрофическая форма*
Атрофическая форма**
Тиреотоксикоз Эутиреоз Гипотиреоз * - ЩЖ увеличена симметрично, плотная, поверхность неровная, небольшая болезненность и напряжение при быстром росте. Возможны симптомы сдавления соседних органов.
** - ЩЖ не пальпируется, при УЗИ объем нормальный или уменьшен.
Слайд 43Диагностика
Наличие характерных клинических и пальпаторных признаков.
Показатели функционального состояния ЩЖ:
- ТТГ, Т4 св.
Результаты УЗИ ЩЖ:
- диффузное снижение эхогенности,
- неоднородность структуры.
Наличие антител к компонентам ткани ЩЖ:
- антитела к ТПО и тиреоглобулину.
Данные пункционной биопсии:
- диффузная инфильтрация железы лимфоцитами,
- лимфоидные фолликулы,
- деструкция фолликулярного эпителия.
- пролиферация фиброзной ткани.
Слайд 44Лечение
1. Медикаментозное
Тиреотоксикоз - β-адреноблокаторы.
Гипотиреоз - тироксин (1,6 мкг/кг →
100-150 мкг/сут).Через 6 месяцев → тироксин отменить → функция ЩЖ не восстановилась → лечение продолжить!
Функция ЩЖ восстановилась → динамическое наблюдение.
Эутиреоз + большие размеры зоба → тироксин 150-200 мкг/сут.
2. Хирургическое (субтотальная резекция ЩЖ)
Показания:
Большие размеры зоба с объективными признаками сдавления соседних органов.
Сочетание АИТ с неопластическими процессами в ЩЖ.
Прогноз:
медленное прогрессирование.
Слайд 45Подострый тиреоидит де Кервена
Сезонность заболевания - осенне-зимний период.
Женщины болеют в
3-6 раз чаще, чем мужчины.
Возраст пациенток 30-50 лет.
Этиология: вирусы (корь,
грипп, инфекционный паротит, аденовирус, мононуклеоз, вирус Коксаки).Этиология подтверждается повышением титра вирусных антител у больных подострым тиреоидите.
Слайд 46Клиническая картина
Продолжительность острой формы заболевания – от нескольких недель до
1-2 месяцев, подострой – 3-6 месяцев.
Болевой синдром: выраженные боли
в ЩЖ, усиливающиеся при глотании, иррадиирующие в ухо; резкая болезненность при пальпации ЩЖ.Увеличение доли ЩЖ, дисфагия.
Субфебрильная температура тела, иногда 38-39 ºС.
Регионарные лимфоузлы не увеличены.
Умеренный нейтрофильный лейкоцитоз и лимфоцитоз; значительное повышение СОЭ до 50-60 мм/ч
Поглощение р/а йода железой резко снижено (деструкция тиреоцитов, снижение выработки ТТГ).
Повышенный уровень Т4, Т3, тиреоглобулина.
Слайд 47Критерии диагностики
Болевой синдром с повышением температуры тела.
Значительное ускорение СОЭ при
умеренном лейкоцитозе.
Снижение поглощения р/а йода в сочетании с повышением в
крови уровня тиреоидных гормонов и тиреоглобулина.Положительный тест Крайля: уменьшение болезненности в шее, снижение температуры и СОЭ через 24-72 ч после назначения 20-40 мг преднизолона.
Тонкоигольная пункионная биопсия ЩЖ не проводится, т.к. вызывает ухудшение состояния больного!
Слайд 48Лечение
1. НПВС
ацетилсалициловая кислота 0,5 г 4 раза в день
(строго через 6 ч), продолжительность лечения 3 месяца индометацин
бруфен
ибупрофен
2. Глюкокортикостероиды
Преднизолон 30-40 мг/сут, дозу снижают на 5-10 мг каждые 10 дней. Длительность лечения – 1-1,5 месяца
Слайд 49Послеродовой тиреоидит
«Молчащий», безболевой тиреоидит – аутоиммунное заболевание.
Развивается у 3-5% родивших
независимо от уровня обеспеченности йодом и генетической предрасположенности.
Клиника:
- развивается через 1-3 месяцев после родов,- манифестирует легким тиреотоксикозом,
- тиреотоксикоз сменяется гипотиреозом,
- спонтанная ремиссия через 6-8 месяцев,
- ЩЖ умеренно диффузно увеличена, безболезненна,
- увеличение уровня антител к тиреоглобулину и/или ТПО.
Слайд 50Диагностика
Связь заболевания с родами.
Умеренно увеличенная, уплотненная, безболезненная ЩЖ.
Транзиторный тиреотоксикоз с
низким поглощением р/а йода.
Высокий уровень микросомальных антител.
Диффузные или мультифокальные гипоэхогенные
изменения при УЗИ ЩЖ.Лечение
Тиреотоксикоз → лечение тиреостатиками не требуется!
Гипотиреоз → тироксин. Через 6 месяцев – попытка отмены препарата.
Слайд 51Хронический фиброзный тиреоидит Риделя
Чрезвычайно редкое заболевание.
Этиология не ясна.
ЩЖ замещается фиброзной
тканью с инвазией в окружающие ткани.
Клиника: симптомы сдавления окружающих органов.
Пункционная
биопсия: - распространенный фиброз с проникновением грубоволокнистой соединительной ткани через капсулу в мыщцы шеи,
- атрофия паренхимы,
- тиреоциты резко уплощены,
- коллоид практически отсутствует.
Лечение:
- хирургическое (экстирпация, рассечение перешейка),
- при гипотиреозе – тироксин.
Слайд 52 Тиреотоксический криз –
наиболее тяжелое, угрожающее жизни осложнение
тиреотокси-коза. Встречается у 0,02-0,05% больных. Чаще развивается у пациентов с
ДТЗ.Слайд 53Провоцирующие факторы
Оперативные вмешательства на ЩЖ или других органах
Радиойодтерапия
Инфекции
Инфаркт миокарда
Интеркуррентные заболевания
(часто пневмония)
Беременность, роды
Стресс
Физическое перенапряжение
Слайд 54Патогенез
Избыток гормонов ЩЖ вызывает:
(Увеличение количества свободных форм Т3 и Т4)
Усиление
активности высших отделов нервной системы и симпатико-адреналовой системы
Усиление катаболизма и
ускорение окислительных процессов внутри клетки (похудание, мышечная слабость)Повышение окислительных процессов на периферии с образованием избыточного количества тепловой энергии (повышение t тела)
Включение ЗКРО (тахикардия, тахипноэ, повышение систолического объема крови и САД)
Слайд 55Патогенез
Избыток тиреоидных гормонов вызывает:
сердечно-сосудистую недостаточность и
мерцательную аритмию
нарушение функции ЦНС
нарушение функции ЖКТ
относительную надпочечниковую недостаточность
активацию калликреин-кининовой системы
(выраженное расстройство микроциркуляции и необратимая гипотензия)Слайд 56Клиника
Психическое и двигательное беспокойство
Высокая температура тела (выше 38ºС)
Горячие, влажные
кожные покровы с гиперпигментацией складок
Удушье, боли в прекардиальной области, тахикар-дия
(до 150 уд./мин), иногда фибрилляция предсер-дийБоли в животе, тошнота, диарея, гепатомегалия, иногда желтуха
Наиболее частая причина летальных исходов – острая сердечно-сосудистая недостаточноть.
Слайд 57Диагностика
Основывается на характерных клинических проявлениях
Определение Т3 и Т4 не требуется
Слайд 58Лечение
Купирование надпочечниковой недостаточности
Гидрокортизон 400-600 мг/сут
в/в кап.
Преднизолон 200-300 мг/сут
в/в кап.ДОКСА 5 мг/сут в/м
Тиреостатики
Пропилтиоурацил 600-800 мг, далее по 300-400 мг каждые
6 ч.
Мерказолил 60-80 мг, далее по 30 мг каждые 6-8 ч
β-адреноблокаторы
Пропранолол или индерал 1-2 мг 0,1% в/в медленно
Симптоматическая терапия
Барбитураты, седативные средства
Увлажненный кислород
Антибиотики
Плазмаферез