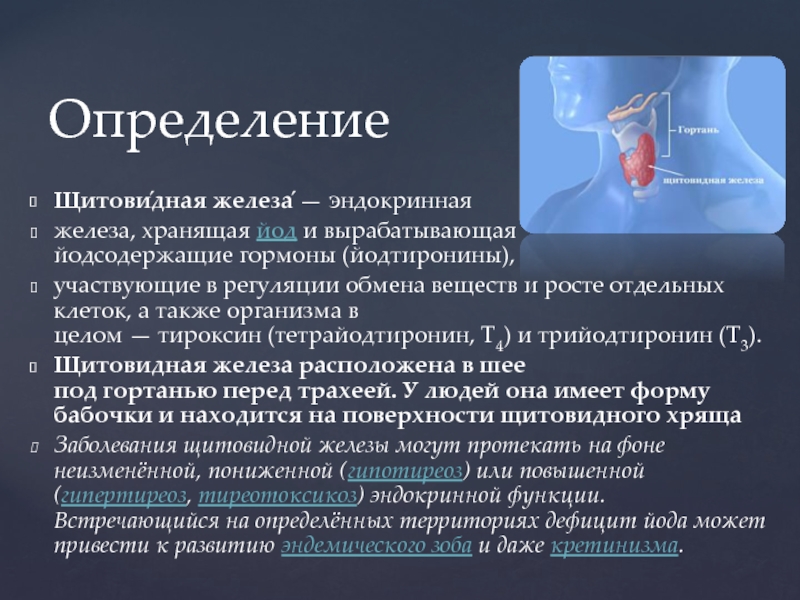
судорожные сокращения мышц, боль в суставах, сонливость, депрессия, забывчивость, снижение
внимания и интеллекта, повышение массы тела, урежение частоты сердцебиений и уменьшение частоты дыхания, сухость кожных покровов, выпадение волос, грубый голос, тошнота, запоры, аменорея и отек кожи. При гипотиреозе в организме замедляются все процессы. В условиях недостатка тиреоидных гормонов энергия образуется с меньшей интенсивностью, что приводит к постоянной зябкости и понижению температуры тела.
Другим проявлением гипотиреоза может быть склонность к частым инфекциям. Гипотиреоз беременной наиболее опасен для развития плода и, в первую очередь, для развития его центральной нервной системы. Наиболее чувствительным методом диагностики гипотиреоза является определение уровня ТТГ, повышенный уровень которого указывает на пониженную активность щитовидной железы, и наоборот, низкий уровень ТТГ указывает на тиреотоксикоз. Таким образом, между уровнями гормонов щитовидной железы и ТТГ соблюдается принцип обратной связи: при снижении уровней тиреоидных гормонов повышается уровень ТТГ, и наоборот, при повышении уровней Т4 и Т3 снижается уровень ТТГ. Однако при интерпретации полученных данных необходимо помнить, что низкий уровень ТТГ может также наблюдаться при беременности, патологии гипофиза и других заболеваниях. Нормальные значения уровней тиреоидных гормонов различаются в зависимости от метода проведения исследования, тем не менее, в большинстве лабораторий они находятся в пределах для Т4 - 50-160 нмоль/л, для Т3 - 1-2,9 нмоль/л, для ТТГ - 0,5-5,5 мМЕ/л.
Признаки гипотериоза