Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Поздние гестозы
Содержание
- 1. Поздние гестозы
- 2. Гестоз - патология беременности, которая относится к
- 3. Гестоз - синдром полиорганной функциональной недостаточности, возникающий
- 4. ГЕСТОЗ это иммунокомплексное осложнение беременности, развивающееся
- 5. Частота гестоза в России – от
- 6. Основные факторы риска развития гестоза Экстрагенитальная
- 7. Терминология США – преэклампсия, эклампсияВеликобритания- гипертензия, индуцированная
- 8. НейрогенныхГормональныхИммунологическихПлацентарныхГенетическихПричины возникновения гестозов (сочетанное воздействие на организм беременной ряда факторов):
- 9. В развитии гестоза и острого эндотелиоза ведущая
- 10. Тромбофилии (врожденные и приобретенные) – принадлежит ведущая
- 11. Фундамент ПГ закладывается на ранних сроках беременности.Пусковым
- 12. Вторая составляющая гестоза – нарушение системы иммунитета, которая осуществляет надзор за совместимостью организма матери и плода.
- 13. Классическая триада симптомов гестоза: отеки, протеинурия, гипертензия. Впервые описана в 1913г. немецким акушером Цангемейстером.
- 14. ПАТОГЕНЕЗ ДОКЛИНИЧЕСКОЙ СТАДИИ ГЕСТОЗАНарушение нормального процесса инвазии трофобластаНарушениематочно-плацентарного кровотока.Системная дезадаптация кровообращенияСнижение маточно-плацентарной перфузии
- 15. ПАТОГЕНЕЗ ДОКЛИНИЧЕСКОЙ СТАДИИ ГЕСТОЗАГипопродукция простациклина и Pg
- 16. ПАТОГЕНЕЗ КЛИНИЧЕСКОЙ СТАДИИ ГЕСТОЗАНарушение кровотока в системе
- 17. ПАТОГЕНЕЗ КЛИНИЧЕСКОЙ СТАДИИ ГЕСТОЗАСпазм сосудов головного мозгаОтек мозга и его оболочекРазвитие клиники преэклампсии и эклампсии
- 18. ПАТОГЕНЕЗ КЛИНИЧЕСКОЙ СТАДИИ ГЕСТОЗАСпазм маточных и спиральных
- 19. Причина развития ДВС крови при гестозе -
- 20. РАЗВИТИЕ ДВС-синдромаСосудистый спазмИшемия органов и тканейРасширение капиллярного русла с замедлением кровотокаГемоконцентрация Сладж-синдромОсвобождение тканевых тромбопластинов
- 21. Волемические параметры кровообращения ГиповолемияСнижение ОЦК за счет объема плазмыГипопротеинемияГемоконцентрация
- 22. Задачи, стоящие перед акушером-гинекологом:Своевременная диагностика гестоза;Правильная оценка
- 23. Клиника и диагностика гестозаОсновные клинические проявления гестоза,
- 24. ОТЕКИЧрезмерное нарастание массы тела беременной после 20-й
- 25. ПротеинурияКоличество белка в моче более 0,033‰ в
- 26. ГИПЕРТЕНЗИЯПовышение систолического АД на 20%, диастолического –
- 27. Интерпретация лабораторных показателей системы гемостаза у беременных:АЧТВ
- 28. КЛАССИФИКАЦИЯ ГЕСТОЗА
- 29. ПО НАЛИЧИЮ ПРЕДШЕСТВУЮЩЕГО ФОНА 1. «Чистые» формы2. «Сочетанные» гестозы
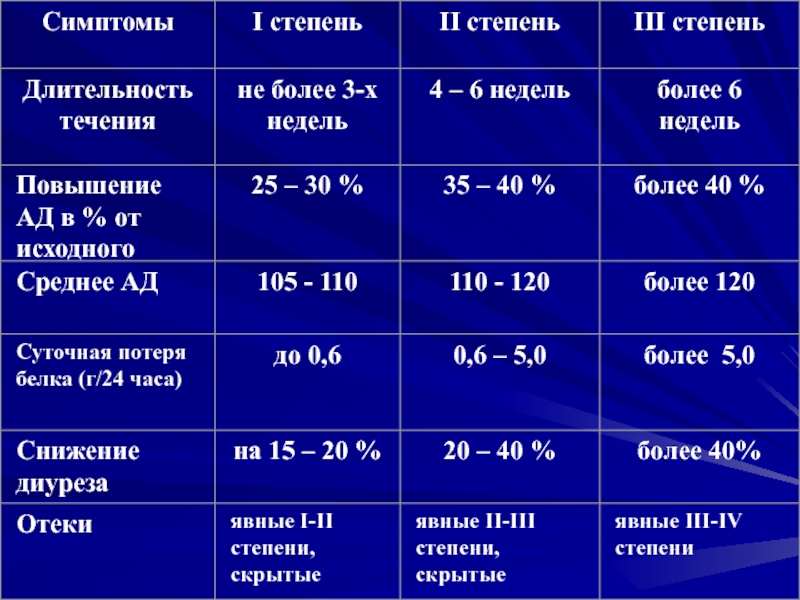
- 30. Классификация гестоза:По степени тяжести:легкий (МКБ: 012.0 –
- 31. КЛИНИЧЕСКИЕ ВАРИАНТЫМоносимптомные:- гипертензионный- отечный- протеинурическийБисимптомные:- отечно-гипертензионный- отечно-протеинурическийгипертензионно-протеинурическийКлассический (триада Цангемейстера)
- 32. IV. ОСЛОЖНЕННЫЕ ГЕСТОЗЫ 1. Кровоизлияние в мозг2.
- 33. Особенности клинического течения гестоза в настоящее времяПреобладание
- 34. СХЕМА ОБСЛЕДОВАНИЯ БЕРЕМЕННЫХ С ГЕСТОЗАМИ
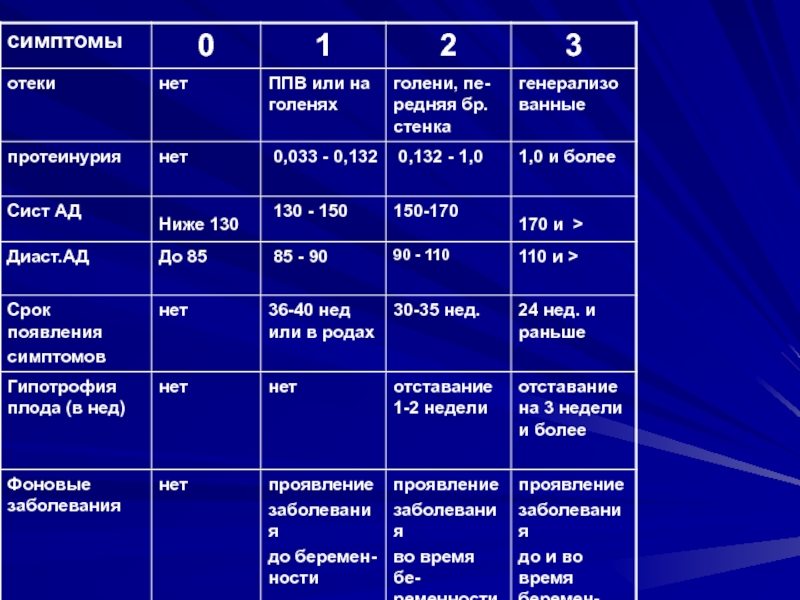
- 35. КЛИНИЧЕСКИЕ И ФУНКЦИОНАЛЬНЫЕ КРИТЕРИИ ОЦЕНКИ СТЕПЕНИ ТЯЖЕСТИ ГЕСТОЗАА. клинические критерии;Б – лабораторные критерии;В – состояние плода
- 36. А. КЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯРанняя диагностика гестозаПатологическая прибавка массы
- 37. Ранняя диагностика гестозаОтекиНиктурияСнижение диуреза менее 1000 мл
- 38. Ранняя диагностика гестозаАртериальная гипертензия Средний гестационный срок
- 39. Б. ЛАБОРАТОРНЫЕ (ПАРАКЛИНИЧЕСКИЕ) ИССЛЕДОВАНИЯ1. Определение степени гиповолемии: -
- 40. 3. Исследование гемопоэза и состояния иммунитета: -
- 41. 4. Определение состояния и функции органов-мишеней:- общий
- 42. В. ДИАГНОСТИКА СОСТОЯНИЯ ФЕТОПЛАЦЕНТАРНОГО КОМПЛЕКСА - кардиотокография;- ультразвуковое
- 43. КЛИНИЧЕСКИЕ И ФУНКЦИОНАЛЬНЫЕ КРИТЕРИИ ОЦЕНКИ СТЕПЕНИ ТЯЖЕСТИ ГЕСТОЗА
- 44. Слайд 44
- 45. Слайд 45
- 46. Антенатальная оценка плаценты Для длительнотекущего гестоза характерно
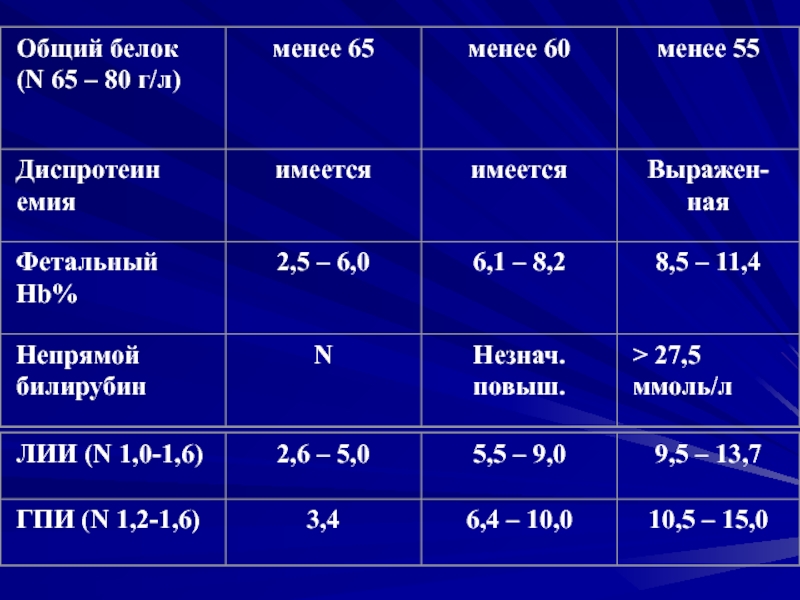
- 47. ЛАБОРАТОРНЫЕ КРИТЕРИИ ОЦЕНКИ СТЕПЕНИ ТЯЖЕСТИ ГЕСТОЗА
- 48. Слайд 48
- 49. Слайд 49
- 50. Слайд 50
- 51. Для постановки диагноза и определения степени тяжести гестоза достаточно сочетания одного-двух клинических критериев и двух-трех лабораторных.
- 52. ШКАЛА ОЦЕНКИ ТЯЖЕСТИ ГЕСТОЗА ГОЕКА В МОДИФИКАЦИИ Г.М.САВЕЛЬЕВОЙ
- 53. Слайд 53
- 54. ИНДЕКС ГЕСТОЗАДО 7 БАЛЛОВ – ЛЕГКИЙ8 –
- 55. Гестоз легкой степени (начавшийся)Позднее начало (35-36 недель).
- 56. Гестоз легкой степени (начавшийся)Печень: легкая диспротеинемия (снижение
- 57. Гестоз средней степени (развившийся)Начинается с 30-34 недель.Длительность
- 58. Гестоз средней степени (развившийся)Печень: гипопротеинемия 60-55 г/л,
- 59. Тяжелый гестоз (прогрессирующий)Раннее начало (II триместр, в
- 60. Тяжелый гестоз (прогрессирующий)Печень: гипоальбуминемия, повышение уровня трансаминаз,
- 61. Степень тяжести гестозаСледует оценивать по наивысшей степени
- 62. Критические формы гестоза. Преэклампсия. Критическое,
- 63. Преэклампсия Преэклампсия – кратковременное ухудшение состояния пациентки,
- 64. Критические формы гестоза. Эклампсия Эклампсия – это
- 65. Типичный приступ эклампсии:1. Мелкие подергивания мышц лица,
- 66. Переходу тяжелого гестоза в эклампсию способствуют:- родоразрешение через естественные родовые пути;- психическое напряжение;- физическое напряжение;- боль.
- 67. Терапия гестоза. Общие принципы.Обязательная госпитализация в
- 68. Главные задачи лечения: прекращение прогрессирования гестоза предупреждение
- 69. В комплекс терапии входят:лечебно-охранительный режим,2. рациональное питание,3.
- 70. Лечебно-охранительный включает:седация- дозированный постельный режим «Bed Rest»
- 71. Индивидуальное, сбалансированное питание - дробное питание 5
- 72. Медикаментозная терапия:Антиагреганты, антикоагулянты.Гипотензивная терапия.Средства для лечения нарушений мозгового кровообращения.Инфузионная терапия.Мочегонные препараты.Гепатопротекторы, антиоксиданты, витамины.Седативные препараты
- 73. 1. Антиагрегантные препараты (трентал, курантил, аспирин)улучшают маточно-плацентарную
- 74. 2. Гипотензивная терапия зависит от
- 75. сульфат магния:Обладает противосудорожным, гипотензивным, седативным, спазмолитическим и
- 76. Слайд 76
- 77. 3. Средства для лечения недостаточности мозгового кровообращения:при
- 78. 4. Инфузионная терапия:Проводится со скоростью 2,0 мл/кг/час
- 79. 5. Мочегонные средства:Диуретики снижают объем плазмы, усугубляют
- 80. Показания для назначения мочегонных средств :• выраженные
- 81. 6. Гепатопротекторы, антиоксиданты и витаминыГепатопротекторы (эссенциале, липоевая
- 82. 7. Седативные средства: В качестве седативных средств
- 83. Лечение гестоза легкой степени:1. Госпитализация в отделение
- 84. Лечение гестоза средней степени:Госпитализация до родоразрешения, выбор
- 85. Терапия тяжелых форм гестоза: Внутривенно седуксен 10
- 86. Терапия тяжелых форм гестоза:Гипотензивная терапия: 1. В/венно
- 87. Терапия тяжелых форм гестоза.Осмотр родовых путей проводить
- 88. тактика при экламптических судорогах:Обеспечить проходимость дыхательных путей.Провести
- 89. Лечение критических форм гестоза (преэклампсия,эклампсия)Немедленное родоразрешение в
- 90. Лечение критических форм гестоза (преэклампсия, эклампсия)Примерная схема
- 91. Лечение критических форм гестоза (преэклампсия, эклампсия)под наркозом
- 92. Лечение критических форм гестоза (преэклампсия, эклампсия)После снижения
- 93. Первые сутки после родоразрешения:Гипотензивная терапия: в/в 25%
- 94. Первые сутки после родоразрешения:строфантин 0,025% — 0,5
- 95. Показания к родоразрешению операцией кесарева сечения (независимо
- 96. Профилактика гестоза:Выявление групп риска (заболевания почек, эндокринопатии,
- 97. Контрольный вопрос?Что такое триада Цангемейстера?
- 98. Скачать презентанцию
Гестоз - патология беременности, которая относится к наиболее угрожающим осложнениям как для матери, так и для плода, характеризуется глубоким расстройством функций жизненно важных органов и систем.
Слайды и текст этой презентации
Слайд 2Гестоз - патология беременности, которая относится к наиболее угрожающим осложнениям
как для матери, так и для плода, характеризуется глубоким расстройством
функций жизненно важных органов и систем.Слайд 3Гестоз - синдром полиорганной функциональной недостаточности, возникающий или обостряющийся в
связи с беременностью.
В его основе лежит нарушение механизмов адаптации
организма женщины к беременности.Слайд 4ГЕСТОЗ это иммунокомплексное осложнение беременности, развивающееся в ответ на проникновение
антигенов плода через нарушенный маточно-плацентарный барьер в материнский кровоток.
Гестоз возникает после 20-недельного срока гестации и сохраняется 2 – 3 суток послеродового периода.Слайд 5Частота гестоза в России –
от 7 до 20%
Развивается у
беременных с экстрагенитальной патологией в 70% случаев.
Частота гестоза в структуре
материнской смертности - 12-15%Частота перинатальной смертности при гестозе –
18-30 %0
Частота перинатальной заболеваемости при гестозе - 650-780%0
Слайд 6Основные факторы риска
развития гестоза
Экстрагенитальная патология – 64%
Ожирение –
17%
Заболевания почек – 10%
Артериальная гипертония – 8%
Первородящие моложе 18
и старше 30 летВысокий инфекционный индекс
Наличие гестоза при предыдущей беременности
Рождение детей с СЗРП, перинатальные потери
Угрожающий выкидыш в I триместре беременности
Слайд 7Терминология
США – преэклампсия, эклампсия
Великобритания- гипертензия, индуцированная беременностью
Российская Федерация
- гестоз
(водянка беременных, нефропатия легкой, средней и тяжелой степени, преэклампсия
и эклампсия)1996 г. всероссийский пленум акушеров-гинекологов
Слайд 8
Нейрогенных
Гормональных
Иммунологических
Плацентарных
Генетических
Причины возникновения гестозов (сочетанное воздействие на организм беременной ряда факторов):
Слайд 9В развитии гестоза и острого эндотелиоза ведущая роль принадлежит нейроспецифическим
белкам головного мозга плода, обладающим свойствами аутоантигенов и при проникновении
в кровоток матери вызывающие образование антител.Появление в крови матери антигенов нейроспецифических белков обусловлено нарушением проницаемости гематоэнцефалического барьера.
Нарушение проницаемости гематоэнцефалического барьера приводит к аутоиммунному поражению мозга, развитию тяжелых форм заболевания во время беременности, родов и обусловливает развитие осложнений в течение трехлетнего послеродового периода
(И.С. Cидорова и соавт., 2005).
Слайд 10Тромбофилии (врожденные и приобретенные) – принадлежит ведущая роль в возникновении
гестозов: фактор повреждения эндотелия, снижение противотромботического потенциала, нарушение регуляции тонуса
сосудистой стенки в возникновении микротромбозов. Эффекты свойственные тромбофилиям, объясняют нарушение нидации плодного яйца, инвазии цитотофобласта и плацентации.Слайд 11
Фундамент ПГ закладывается на ранних сроках беременности.
Пусковым моментом позднего гестоза
является первичная неполноценность трофобласта, выражающаяся в неспособности его активно врасти
в стенки спиральных артерий субплацентарной зоны и, уничтожив эластические и мышечные клетки, обеспечить функциональную денервацию матки.Слайд 12
Вторая составляющая гестоза – нарушение системы иммунитета, которая осуществляет надзор
за совместимостью организма матери и плода.
Слайд 13
Классическая триада симптомов гестоза: отеки, протеинурия, гипертензия.
Впервые описана в 1913г.
немецким акушером Цангемейстером.
Слайд 14ПАТОГЕНЕЗ ДОКЛИНИЧЕСКОЙ
СТАДИИ ГЕСТОЗА
Нарушение нормального процесса
инвазии трофобласта
Нарушение
маточно-плацентарного кровотока.
Системная дезадаптация кровообращения
Снижение
маточно-плацентарной перфузии
Слайд 15ПАТОГЕНЕЗ ДОКЛИНИЧЕСКОЙ
СТАДИИ ГЕСТОЗА
Гипопродукция простациклина и Pg E,
гиперпродукция тромбоксана
и PgF
Повреждение эндотелия
Генерализованный сосудистый спазм
Уменьшение ОЦП, сердечного выброса,
повышение ОПСС
Слайд 16ПАТОГЕНЕЗ КЛИНИЧЕСКОЙ
СТАДИИ ГЕСТОЗА
Нарушение кровотока в
системе почечных артерий
Ишемия
коркового слоя почек,
уменьшение клубочковой фильтрации
Развитие почечной недостаточности,
олигурия, протеинурия, задержка
NaСлайд 17ПАТОГЕНЕЗ КЛИНИЧЕСКОЙ
СТАДИИ ГЕСТОЗА
Спазм сосудов головного мозга
Отек мозга и его
оболочек
Развитие
клиники преэклампсии и эклампсии
Слайд 18ПАТОГЕНЕЗ КЛИНИЧЕСКОЙ
СТАДИИ ГЕСТОЗА
Спазм маточных и
спиральных артерий
Нарушение маточно-плацентарного и
плодово-плацентарного кровотока
Развитие хронической гипоксии плода
ФПН, СЗРП, ПОНРП
Слайд 19Причина развития ДВС крови при гестозе - дефицит антикоагулянтов:
эндогенного гепарина
антитромбина
III
Снижение антикоагулянтов соответствует степени тяжести гестоза.
Слайд 20РАЗВИТИЕ ДВС-синдрома
Сосудистый спазм
Ишемия органов и тканей
Расширение капиллярного русла с замедлением
кровотока
Гемоконцентрация
Сладж-синдром
Освобождение тканевых тромбопластинов
Слайд 21Волемические параметры
кровообращения
Гиповолемия
Снижение ОЦК за счет объема плазмы
Гипопротеинемия
Гемоконцентрация
Слайд 22Задачи, стоящие перед акушером-гинекологом:
Своевременная диагностика гестоза;
Правильная оценка истинной степени тяжести
гестоза;
Раннее выявление исходных фоновых заболеваний;
Правильная ориентация в возможности пролонгирования или
необходимости прерывания беременностиСлайд 23Клиника и диагностика гестоза
Основные клинические проявления гестоза, является триада Цангемейстера
– отеки, протеинурия и гипертензия.
Остальные критерии являются вспомогательными и
применяются для уточнения степени тяжести гестозаСлайд 24ОТЕКИ
Чрезмерное нарастание массы тела беременной после 20-й недели беременности гестации
на 400 г/нед. и более, совпадающее с уменьшением диуреза и
повышенной гидрофильностью тканей.Нормой считается прибавка массы тела 50 г/сутки, 350 г/нед.
Нормой прибавки веса для нормостеников - 17%,
для гипостеников – 23%, для гиперстеников – 13% исходной массы тела.
Исходным считается вес до беременности или в первые 10 недель.
Слайд 25Протеинурия
Количество белка в моче более 0,033‰ в однократной пробе и
более 0,1 г/л в суточном количестве мочи
Слайд 26ГИПЕРТЕНЗИЯ
Повышение систолического АД на 20%, диастолического – на 10% и
более от исходного.
Исходным следует считать АД до беременности или в
первые 10 недель беременностиСлайд 27Интерпретация лабораторных показателей системы гемостаза у беременных:
АЧТВ - активированное частичное
тромбопластиновое время - показатель, отражающий активность свертывания крови. Норма -
35-38 сек. Удлинение - показатель дефицита плазменных факторов свертывания, укорочение -повышение плазменных факторов свертывания.Протромбиновый индекс (по А. Квику) - норма 95-105%. Удлинение при нормальном уровне фибриногена и тромбинового времени - свидетельство дефицита факторов протромбинового комплекса (II - V - VII -X).
Гепарин-кофакторная активность антитромбина III - основной ингибитор тромбина и фактора Ха, на долю которого приходится около 80% антитромбиновой активности плазмы крови. Норма - 94-98%.
Растворимые фибрин-мономерные комплексы (РФМК) – у здоровых людей практически нет РФМК и ПДФ (продукты деградации фибриногена). Они появляются при внутрисосудистом свертывании крови.
АКТ - антикоагуляционный тест (в мод. Л.З. Баркагана) - отражает состояние прокоагулянтов и антикоагулянтов.
Слайд 30Классификация гестоза:
По степени тяжести:
легкий (МКБ: 012.0 – 012.2) — начавшийся,
длительность течения 1-2 недели;
средней тяжести (МКБ: 013.0) — развившийся,
длительность течения 3-4 недели;тяжелый (МКБ :014.0) — прогрессирующий, длительность течения более 4-х недель;
Критические формы:
преэклампсия(014.1); эклампсия (МКБ: 015.0) судорожная и бессудорожная формы
Атипичные формы гестоза:
острый жировой гепатоз
HELLP — синдром.
Слайд 31КЛИНИЧЕСКИЕ ВАРИАНТЫ
Моносимптомные:
- гипертензионный
- отечный
- протеинурический
Бисимптомные:
- отечно-гипертензионный
- отечно-протеинурический
гипертензионно-протеинурический
Классический (триада Цангемейстера)
Слайд 32IV. ОСЛОЖНЕННЫЕ ГЕСТОЗЫ
1. Кровоизлияние в мозг
2. Отек мозга, энцефалопатия
3.
Острая почечная недостаточность
4. Острая печеночная недостаточность
5. Острая сердечная недостаточность
6. Острая
дыхательная недостаточность7. Тяжелые формы ДВС-синдрома (II и III
фазы)
8. Преждевременная отслойка нормально
расположенной плаценты.
Слайд 33Особенности клинического течения гестоза в настоящее время
Преобладание моносимптомных (35%) или
сочетанных форм (70%) гестоза
Раннее начало заболевания (до 28 недель)
Раннее
начало фетоплацентарной недостаточности (53%)Слайд 35КЛИНИЧЕСКИЕ И ФУНКЦИОНАЛЬНЫЕ КРИТЕРИИ ОЦЕНКИ СТЕПЕНИ ТЯЖЕСТИ ГЕСТОЗА
А. клинические критерии;
Б
– лабораторные критерии;
В – состояние плода
Слайд 36А. КЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ
Ранняя диагностика гестоза
Патологическая прибавка массы тела
Средний гестационный
срок начала патологической прибавки массы тела - 22 недели.
Общая
прибавка массы тела за беременность не должна превышать 11 кг. Еженедельная прибавка не должна превышать 22 г на каждые 10 см роста или 55 г на каждые 10 кг исходной массы беременной.
Слайд 37Ранняя диагностика гестоза
Отеки
Никтурия
Снижение диуреза менее 1000 мл при водной нагрузке
в 1500 мл
Неравномерная прибавка массы тела
Положительный симптом
“кольца”Проба на гидрофильность тканей по Мак-Клюру - Олдричу
Слайд 38Ранняя диагностика гестоза
Артериальная гипертензия
Средний гестационный срок начала
артериальной гипертензии - 22 недели.
Асимметрия численных значений АД на левой и правой плечевых артериях более 10 мм рт. ст.
Вычисление среднего АД:
САД = (АДсис. + 2АДдиас.)/3
В норме среднее АД составляет 80-95 мм. рт. ст.
Исследование глазного дна
Слайд 39Б. ЛАБОРАТОРНЫЕ (ПАРАКЛИНИЧЕСКИЕ) ИССЛЕДОВАНИЯ
1. Определение степени гиповолемии:
- гематокрит, ОЦК, ОЦП.
2.
Состояние гемостаза и микроциркуляции:
- свертываемость крови, тромбоциты, фибриноген; протромбиновый индекс, этаноловый,
протаминсульфатный тест (либо тест склеивания стафилококков или ортофенантролиновый тест для определения ПДФ и РКМФ);- определение фетального и свободного гемоглобина плазмы;
- содержание антитромбина III;
Слайд 403. Исследование гемопоэза и состояния иммунитета:
- Hb, Er, цветной
показатель;
- сывороточное железо, трансферрин;
- лейкоцитарная формула
(лейкоциты, лимфоциты);- содержание Т-клеток.
Слайд 414. Определение состояния и функции органов-мишеней:
- общий белок и белковые
фракции (альбумины, глобулины, А/Г коэф);
- билирубин (общий, прямая, непрямая фракции);
-
АСТ, АЛТ;- мочевина, остаточный азот;
- электролиты крови ( К, Na );
- общий анализ мочи, проба по Нечипоренко, проба Зимницкого, Реберга, бак. посев мочи на флору и чувствительность к антибиотикам
Слайд 42В. ДИАГНОСТИКА СОСТОЯНИЯ ФЕТОПЛАЦЕНТАРНОГО КОМПЛЕКСА
- кардиотокография;
- ультразвуковое исследование
(фетометрия, исследование плаценты)
допплерометрия, биофизический профиль плода
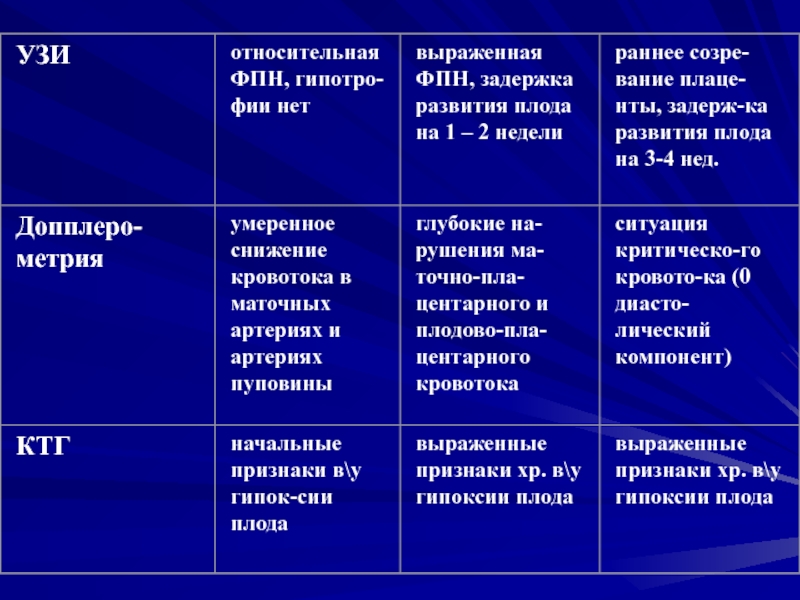
Слайд 46Антенатальная оценка плаценты
Для длительнотекущего гестоза характерно раннее «старение» плаценты,
выраженные дистрофические изменения (III стадия по Grannum), инфаркты плаценты (острые,
подострые и хронические - белые). Они обусловлены тромбозами межворсинчатых пространств с отложением в них фибиноидных масс с последующей гибелью и замещением соединительной тканью ворсин или целых частей плаценты.Слайд 51Для постановки диагноза и определения степени тяжести гестоза достаточно сочетания
одного-двух клинических критериев и двух-трех лабораторных.
Слайд 55Гестоз легкой степени (начавшийся)
Позднее начало (35-36 недель).
Непродолжительное течение (1-2
недели).
Состояние пациентки удовлетворительное.
Основные клинические симптомы выражены слабо:
- небольшие
отеки, патологическая прибавка массы тела (более 350 г за неделю);- транзиторная гипертензия: повышение АД не более чем на 30% от исходного; САД 105–110 мм рт.ст.
- диурез снижен на 15–20%, в однократной пробе мочи могут быть следы белка, суточная потеря белка не превышает 0,1-0,3 грамма.
Слайд 56Гестоз легкой степени (начавшийся)
Печень: легкая диспротеинемия (снижение альбумин-глобулинового коэффициента)
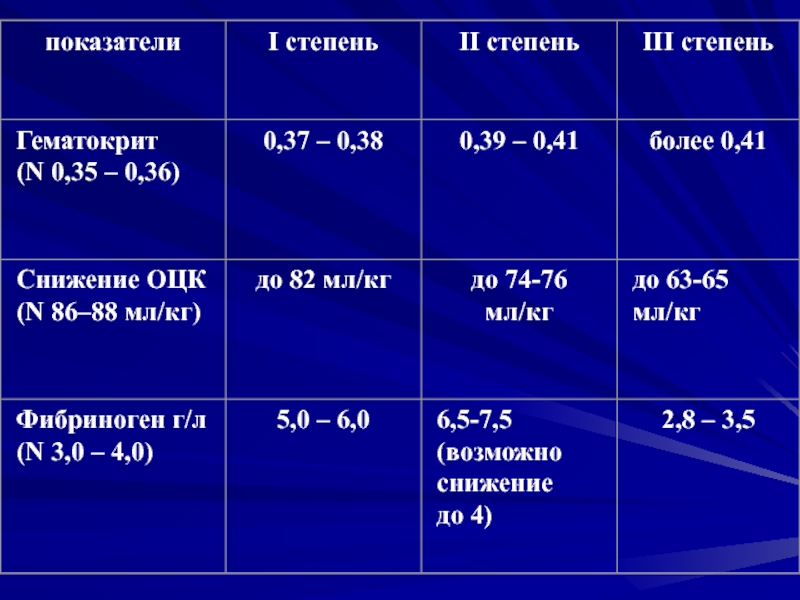
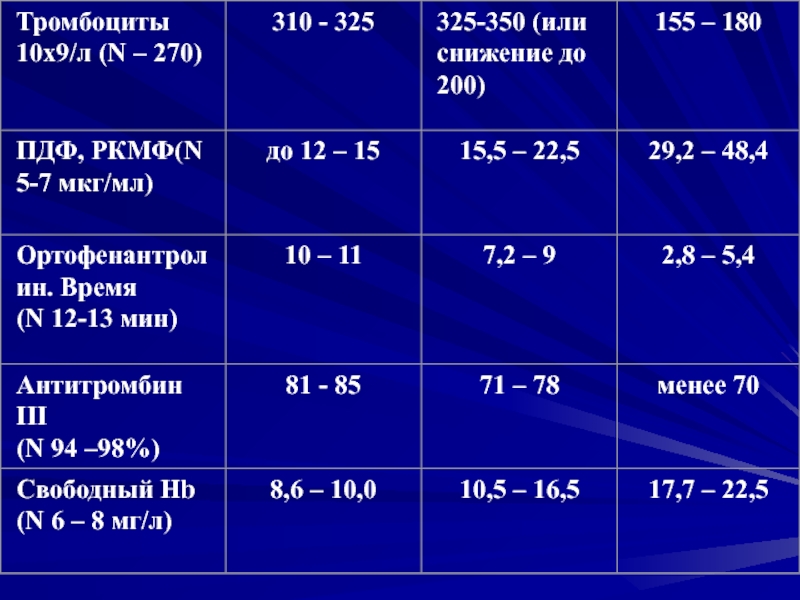
Гемостаз: признаки
незначительной гемоконцентрации и гиперкоагуляции. Тромбоцитопении нет.
ФПК: начальные признаки гипоксии плода
(учащение базального ритма, умеренно повышенная частота осцилляций 3 – 6 в минуту); умеренное снижение кровотока в артериях пуповины.; биометрия плода соответствует сроку беременности.Медленное и нетяжелое течение гестоза обусловлено достаточными компенсаторными механизмами по разрушению и выведению иммунных комплексов.
Слайд 57Гестоз средней степени (развившийся)
Начинается с 30-34 недель.
Длительность течения 3 –
4 недели.
Состояние пациентки среднетяжелое.
Отеки: локальные или генерализованные.
Артериальная гипертензия: постоянного характера,
АД повышается на 30-35%, САД=111-127 мм рт. ст. Ангиопатия сетчатки.Почки: диурез уменьшен на 20-30%,
суточная потеря белка 1-3 г.
Слайд 58Гестоз средней степени (развившийся)
Печень: гипопротеинемия 60-55 г/л, диспротеинемия, билирубин на
верхних границах нормы.
Гемостаз: повышается вязкость крови (Ht 35-39%), гемоконцентрация (↑
Hb, ↑ эр), ↓Тр, ↓ фибриноген.ФПК: ЗВУР плода на 1-2 недели, на КТГ – признаки хронической гипоксии, ФПН I – II степени, плацента – выраженная плацентарная недостаточность.
Развившийся гестоз будет неуклонно прогрессировать, любой провоцирующий фактор
(стресс, боль, присоединение инфекции)
могут быстро перевести его в тяжелый.
Слайд 59Тяжелый гестоз (прогрессирующий)
Раннее начало (II триместр, в 22–24–27 недель).
Длительность
течения больше 4 недель.
Всегда сочетанный.
Состояние пациентки тяжелое.
Жалобы обусловлены гипертензией и эндогенной интоксикацией: нехватка воздуха, одышка, сердцебиение, раздражительность, плохой сон, парестезии.Максимальное проявление нескольких или все клинических симптомов:
Стабильная гипертензия 140/90 – 160/100 мм рт.ст., САД 128-130 мм рт.ст.
Почки: суточная протеинурия более 3 г, олигурия, цилиндры, эритроциты
Отеки
Слайд 60Тяжелый гестоз (прогрессирующий)
Печень: гипоальбуминемия, повышение уровня трансаминаз, возможны признаки ОЖГ,
HELLP-синдрома
Гемостаз: тромбоцитопения (меньше 160 х 109), тромбоцитопатия, снижение фибриногена. Признаки
хронического ДВС-синдрома.Гиповолемия (недостаток в циркулирующем русле 1500-1900 мл плазмы).
Тяжелые нарушения микроциркуляции в жизненно важных органах
ФПК: ЗВУР плода до 4 недель, выраженная хроническая гипоксия, преждевременное созревание плаценты на 3 – 4 недели, КТГ – хроническая гипоксия.
Слайд 61Степень тяжести гестоза
Следует оценивать по наивысшей степени тяжести хотя бы
одного из его симптомов.
Пример:
беременность 37 нед.,
пастозность голеней,
АД130/85 130/90
суточная
потеря белка 3,5 граммаДиагноз: Тяжелый гестоз (прогрессирующий).
Слайд 62
Критические формы гестоза.
Преэклампсия.
Критическое, но обратимое состояние, предшествующее самой тяжелой
форме гестоза – эклампсии.
Клиника: на фоне прогрессирующего гестоза появляются жалобы
на: головную боль (начинающийся отек мозга),
«мелькание мушек» (кровоизлияния на сетчатке),
«туман перед глазами» (отек зрительного нерва),
тошноту, рвоту,
боли в эпигастрии или правом подреберье (напряжение капсулы печени, кровоизлияния по ходу пищевода и в область чревного сплетения.
Слайд 63Преэклампсия
Преэклампсия – кратковременное ухудшение состояния пациентки, отражающее переход хронического
ДВС-синдрома в субкомпенсированную форму.
Исходы преэклампсии:
приступ эклампсии,
геморрагический синдром,
тяжелый гестоз.
Слайд 64Критические формы гестоза.
Эклампсия
Эклампсия – это высшее проявление тяжелого гестоза, его
конечная стадия, которая сопровождается потерей сознания, угнетением ЦНС, судорогами.
Частота эклампсии
– 1 – 1,5% всех гестозов.Структура развития эклампсии:
75% - во время беременности,
23% - в родах,
2% - в послеродовом периоде.
Слайд 65Типичный приступ эклампсии:
1. Мелкие подергивания мышц лица, рук;
2. Тонические судороги,
остановка дыхания;
3. Клонические судороги (туловище, верхние и нижние конечности);
4. Период
разрешения, восстановление дыхания.Весь припадок длится 2 минуты и может повторяться.
Эклампсия жизненно опасна даже при наличии одного припадка, т.к. в этот момент может произойти кровоизлияние в жизненно важные органы.
Слайд 66Переходу тяжелого гестоза в эклампсию способствуют:
- родоразрешение через естественные родовые
пути;
- психическое напряжение;
- физическое напряжение;
- боль.
Слайд 67Терапия гестоза.
Общие принципы.
Обязательная госпитализация в отделение патологии беременности родильного
дома.
Вылечить гестоз возможно только прерыванием беременности, задача терапии во время
беременности – предупреждение развития более тяжелых форм.Терапия гестоза должна быть патогенетически обоснована.
Чем тяжелее гестоз, тем короче период лечения от поступления в стационар до родоразрешения
Тяжелый гестоз, преэклампсия, эклампсия – абсолютные показания для экстренного родоразрешения по жизненным показаниям матери и плода независимо от срока беременности.
Слайд 68Главные задачи лечения:
прекращение прогрессирования гестоза
предупреждение развития ДВС-синдрома или
перехода его из хронической в подострую и острую стадии.
Слайд 69В комплекс терапии входят:
лечебно-охранительный режим,
2. рациональное питание,
3. медикаментозная терапия,
4. своевременное
и адекватное родоразрешение до развития тяжелых гемокоагуляционных нарушений.
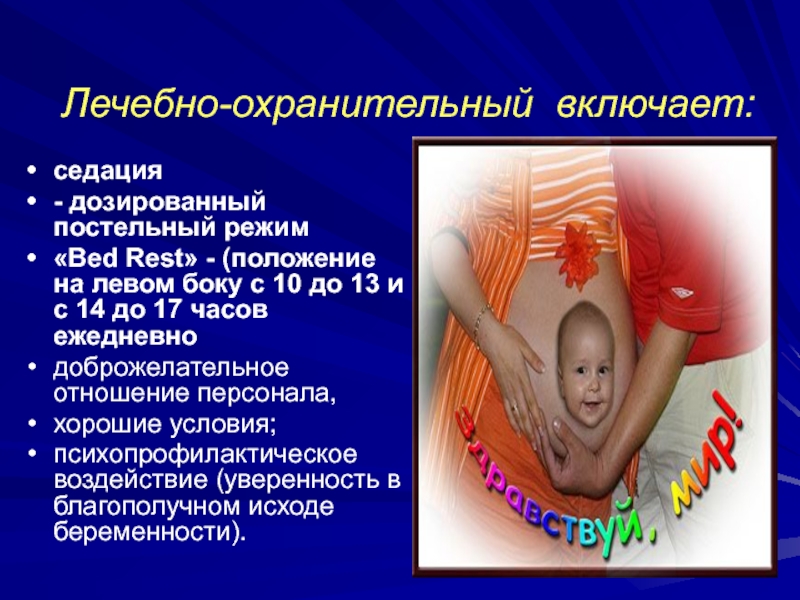
Слайд 70Лечебно-охранительный включает:
седация
- дозированный постельный режим
«Bed Rest» - (положение на
левом боку с 10 до 13 и с 14 до
17 часов ежедневнодоброжелательное отношение персонала,
хорошие условия;
психопрофилактическое воздействие (уверенность в благополучном исходе беременности).
Слайд 71Индивидуальное, сбалансированное питание
- дробное питание 5 – 6 раз
в сутки
- общий калораж 2500-3000 ккал
- поваренная соль – 6-8
г/сутки- среднее потребление жидкости – 1300, - 1500,0/сутки
- белки – 120-140 г.сутки
- жиры – 80-90 г/сутки
- углеводы – 400-450 г/сутки
Слайд 72Медикаментозная терапия:
Антиагреганты, антикоагулянты.
Гипотензивная терапия.
Средства для лечения нарушений мозгового кровообращения.
Инфузионная терапия.
Мочегонные
препараты.
Гепатопротекторы, антиоксиданты, витамины.
Седативные препараты
Слайд 731. Антиагрегантные препараты (трентал, курантил, аспирин)
улучшают маточно-плацентарную гемодинамику и почечный
кровоток;
улучшают реологические свойства крови;
активируют плазминоген, улучшают текучесть крови, предупреждают тромбоз;
повышают
эластичность мембраны тромбоцита, его деформабельность и обеспечивают «проскальзывание» его в капилляр;снижают продукцию тромбоксана и агрегацию тромбоцитов;
повышают противоагрегационную активность эндотелия сосудов;
повышают продукцию простациклина.
Слайд 742. Гипотензивная терапия
зависит от типа центральной гемодинамики
Гипокинетический тип. Нормальный уровень периферического сопротивления и увеличенный сердечный выброс.
Тяжесть гестоза минимальная.клофелин, коринфар, магния сульфат.
2. Эукинетический тип. Высокая артериальная гипертензия на фоне повышенного периферического сопротивления (на 22% против N беременных) и нормальном сердечном выбросе.
метилдопа, коринфар, магния сульфат.
3. Гиперкинетический тип. Характерен для тяжелых форм гестоза. Высокие показатели ОППС (на 85% выше нормы) в сочетании с низким сердечным выбросом. Снижены сократительные свойства миокарда левого желудочка с развитием компенсаторной тахикардии
все перечисленные препараты кроме клофелина.
Слайд 75сульфат магния:
Обладает противосудорожным, гипотензивным, седативным, спазмолитическим и диуретическим и дезагрегантным
эффектом.
Сульфат магния назначают в виде 25% раствора внутривенно со скоростью
4-8 ml (1,0 – 2,0 грамма сухого вещества) в час через инфузомат. Суточная доза подбирается индивидуально в зависимости от цифр артериального давления и в среднем составляет 10-12 грамм сухого вещества.
Слайд 773. Средства для лечения недостаточности мозгового кровообращения:
при гестозе легкой и
средней степени тяжести: кавинтон (винпоцетин), пирацетам.
Кавинтон сочетает в себе сосудистое,
антиагрегантное и метаболическое действие. Пирацетам нормализует биоэнергетические процессы в нервной ткани, повышает устойчивость мозга к гипоксии и интоксикации, а также блокирует агрегацию тромбоцитов.
В более тяжелых случаях применяют церебролизин, препарат содержащий аминокислоты.
Слайд 784. Инфузионная терапия:
Проводится со скоростью 2,0 мл/кг/час (70-100 мл/час).
Используются:
1. растворы кристаллоидов (изотонический раствор хлорида натрия, «Дисоль», «Трисоль»)
2. гидроксиэтилированного крахмала 6% и 10%.!!! Не используются: низкомолекулярные декстраны (реополиглюкин, реомакродекс, реоглюман) так как легко проникают через поврежденный эндотелий в интерстиций, увлекая за собой воду.
Клинически это проявляется нарастанием отеков, повышением АД, прогрессированием синдрома полиорганной недостаточности.
Слайд 795. Мочегонные средства:
Диуретики снижают объем плазмы, усугубляют гиповолемию, присущую гестозам,
ухудшают плацентарную перфузию.
У беременных с гестозом они
применяются по строгим показаниям.Из мочегонных средств лучше использовать салуретик фуросемид (лазикс), вводя необходимую дозу дробно.
При проведении инфузионной терапии на каждый литр перелитой жидкости вводится 10-20 мг лазикса.
Назначение осмодиуретиков может привести к развитию осмотического нефроза и гиперосмолярной комы.
Слайд 80Показания для назначения мочегонных средств :
• выраженные генерализованные отеки;
• уровень
диастолического артериального давления 120 мм.рт.ст. и выше;
• острая левожелудочковая недостаточность;
•
отек легкого; отек головного мозга;• преэклампсия, эклампсия;
• отек головного мозга;
• проведение инфузионной терапии.
Слайд 816. Гепатопротекторы, антиоксиданты и витамины
Гепатопротекторы (эссенциале, липоевая кислота, витамин Е,
легалон):
защищают паренхиму печени от токсических продуктов,
корригируют окислительно-восстановительные процессы,
уменьшают перекисное окисление липидов,
предупреждают повреждение мембран гепатоцитов,
оказывают липотропный эффект.
Витамины группы В, кокарбоксилаза, фолиевая и аскорбиновая кислота :
способствуют синтезу простациклина,
улучшают микроциркуляцию и перфузию жизненно важных органов.
Слайд 827. Седативные средства:
В качестве седативных средств могут быть использованы:
седуксен — 0,5%-2 мл (реланиум, диазепам валиум), элениум;
антигистаминные
препараты: димедрол — 1%-1 мл,
пипольфен — 2,5%-1 мл, обладающие седативным эффектом.
Слайд 83Лечение гестоза легкой степени:
1. Госпитализация в отделение патологии родильного дома.
2.
Антиагреганты:
трентал 200 мг 2 раза в день после еды,
курантил 50
мг 2 раза за 1 час до еды,аспирин 60-80 мкг/сут после еды.
3. Лечение гипертензии:
нифедипин 10 мг 3 раза в сутки.
4. Инфузионная терапия: «Дисоль» 200 мл 2 раза в неделю.
5. Гепатопротекторы: эссенциале 2 капсулы 3 раза в день.
6. Продолжительность лечения 2 – 3 недели
7. Продолжение терапии в женской консультации еще 2 – 3 недели.
Слайд 84Лечение гестоза средней степени:
Госпитализация до родоразрешения, выбор метода родоразрешения, подготовка
к родоразрешению.
Трентал 200 мг 2 раза в сутки.
Допегит 0,25 г
7.00 и 19.00.Клофелин 0,01% 0,5 мл 2 раза в сутки в/м.
Папаверин 2% - 2,0 в/м 2 раза в сутки.
Витамин Е 400 мг/сут.
Настойка валерианы 20 капель 3 раза/сутки.
Свежезамороженная плазма 250,0 в/в
Ежедневная оценка состояния плода (КТГ)
Контроль гемодинамики (АД, вес, диурез).
Слайд 85Терапия тяжелых форм гестоза:
Внутривенно седуксен 10 мг (2мл), промедол
2% — 1 мл.
перевод в отделение анестезиологии и реанимации (ОАР)
или сразу в операционную.Больную укладывают на левый бок с целью предотвращения аорто-ковальной компрессии.
Устанавливают непрерывный мониторинг за жизненно важными функциями (АД,ЧСС,ЧДД,ЭКГ, SaO).
Обеспечивают подачу увлажненного кислорода через носовые ходы ( даже при отсутствии клинических признаков гипоксемии)
Обеспечивают надежный венозный доступ ( периферический катетер, а в дальнейшем катетеризация центральной вены).
Забор анализов крови, мочи ,гемостаза .
Слайд 86Терапия тяжелых форм гестоза:
Гипотензивная терапия:
1. В/венно сульфат магния 25%
- 20мл (5г) в течение 20-30 мин. С переходом на
титрование со скоростью 1-2г в час.2. Одновременно назначают блокатор кльциевых каналов нифедипин 0,2мг/кг.
3. При САД 120 и выше однократно в/вено вводят клофелин 0,75 – 1,5 мкг/кг с последующим переходом на в/мышечное введение 50-100мкг.
При тахикардии применяется обзидан 0,2 – 0,5 мг/кг перорально или в/вено.
АД не желательно снижать более чем на 20-30% от исходного, так как необходимо поддерживать мозговую и маточную перфузию.
Слайд 87Терапия тяжелых форм гестоза.
Осмотр родовых путей проводить только на фоне
аналгезии.
Инфузионную терапию проводить только с учетом волемии со скоростью 1,5-2
мл/кг/час. Если предоперационная подготовка составляет не более трех часов используются изитонические растворы кристаллоидов и ГЭК,
при подготовке более трех часов темп инфузии снижают в 2-3 раза.
Слайд 88тактика при экламптических судорогах:
Обеспечить проходимость дыхательных путей.
Провести санацию дыхательных путей.
Немедленно
начать искусственную вентиляцию легких.
Ввести в/вено болюсно тиопентал натрия (1 мг/кг)
Подача
увлажненного кислорода через носовые канюли.Введение сульфата магния в виде быстрой инфузии – 5 г в течение 15 мин. с переходом на постоянную инфузию в дозе 1-2 г в час.
Гипотензивные средства и спазмолитики (клофелин, эуфиллин, нифедипин, дибазол, папаверин, сульфат магния), при необходимости — ганглиоблокаторы.
Катетеризация мочевого пузыря (измерение почасового диуреза).
Катетеризация крупной вены (длительная инфузионная терапия и контроль ЦВД).
Срочное обследование и анализ полученных результатов.
Слайд 89Лечение критических форм гестоза (преэклампсия,эклампсия)
Немедленное родоразрешение в зависимости от акушерской
ситуации.
Сопутствующая гипотензивная и инфузионная терапия носит характер реанимационной помощи в
рамках предоперационной подготовки.Общие принципы терапии.
• Госпитализация в отделение интенсивной терапии.
• Все манипуляции проводят под наркозом. Обезболивание всех манипуляций является составной частью комплекса лечения.
• Катетеризация крупной вены для длительной инфузионной терапии и забора анализов.
• Мониторный контроль за функциями жизненно важных органов (АД, пульс, частота дыхания, оксигенация, диурез).
• Коррекция водно-электролитного баланса, КОС, белков крови, гемоглобина, эритроцитов, свертывающей системы
Слайд 90Лечение критических форм гестоза (преэклампсия, эклампсия)
Примерная схема лечения:
Положение (с приподнятым
головным концом).
Освободить верхние дыхательные пути.
Принять меры по предупреждению
западения и прикусывания языка, других механических повреждений, возможных во время судорог.С началом восстановления дыхания - вспомогательное дыхание чистым кислородом
Сразу после приступа в/в: промедол 1% - 2 мл.
Для снижения АД в/в вводят ганглиоблокаторы: пентамин 5%- 0,5-1 мл на 10 мл физ. раствора медленно.
Контролировать цифры АД (при быстром снижении диастолического давления ниже 80 мм. рт. ст. развивается угроза гибели плода). Оптимально поддерживать АД на цифрах 120/80 мм. рт. ст.
• в/в наркоз 1% раствором тиопентала натрия - 300-500 мг (26 мг/кг) медленно: 1 мл в минуту.
Слайд 91Лечение критических форм гестоза (преэклампсия, эклампсия)
под наркозом больную транспортируют в
операционный блок, где производится:
1.катетеризация подключичной вены,
2.измерение ЦВД,
3.забор биохимических
и клинических проб,4.наружное обследование, вагинальный осмотр,
5.катетеризация мочевого пузыря.
после снижения АД, на 10-20% от исходного, приступают к инфузионной терапии.
Слайд 92Лечение критических форм гестоза (преэклампсия, эклампсия)
После снижения АД и одновременном
продолжении терапии, больную родоразрешают операцией кесарева сечения под общим комбинированным
наркозом.С целью профилактики кровотечения во время операции следует использовать внутривенное введение окситоцина (5 ЕД - 1 мл). Эргометрин и энзапрост не применяются (вызывают вазоконстрикцию, повышают АД и ЦВД, давление в легочной артерии и представляют опасность развития сердечной недостаточности и отека легкого)
ИВЛ прекращается при восстановлении адекватного спонтанного дыхания, при отсутствии аускультативных признаков отека легкого, стойкой нормализации газообмена и гемодинамики, как минимум через 4-6 часов после родоразрешения больной
Слайд 93Первые сутки после родоразрешения:
Гипотензивная терапия: в/в 25% р-р сульфата магния
2-4,0 г/час. Суточная доза сульфата магния до 24,0 г сухого
вещества.Контроль АД каждый час.
Первые 4 часа после операции следить за состоянием матки (наружный массаж каждые 15-20 мин.)
Профилактика пареза кишечника : пентамин 5% - 0,5 мл в/м через 6 часов, в течение 3 суток (первое введение во время операции 1 мл в/м),
Антибактериальная терапия двумя антибиотиками широкого спектра действия.
Профилактика субинволюции матки: 2 раза в сутки в/м окситоцин 5ЕД (1 мл).
ОБЕЗБОЛИВАНИЕ: в/м промедол 1-2% 1-2 мл каждые 4 часа, анальгин 50% — 2 мл через 6 часов
Слайд 94Первые сутки после родоразрешения:
строфантин 0,025% — 0,5 мл 2 раза
в сутки в/в медленно.
Средства, регулирующие мозговой кровоток и метаболизм:
пирацетам
0,02 — 0,04 г/кг, церебролизин 5 мл,
никотиновая кислота 1% — 4 мл в/м.
В лечении критических форм позднего гестоза после родоразрешения большое значение имеют сорбционные методы (плазмофильтрация, гемосорбция).
Слайд 95Показания к родоразрешению операцией кесарева сечения (независимо от срока беременности)
Преэклампсия, эклампсия
Прогрессирующий гестоз
Выраженные изменения со стороны органа зрения,
отслойка сетчаткиОтслойка плаценты (даже непрогрессирующая).
Клинические или лабораторные проявления гепатопатии.
Прогрессирующая плацентарная недостаточность
Слайд 96Профилактика гестоза:
Выявление групп риска (заболевания почек, эндокринопатии, гипертоническая болезнь, многоплодная
беременность)
Коррекция фоновой патологии (экстрагенитальные заболевания)
Антиагреганты с 14 недель беременности (курантил
50 мг 2 раза в сутки 4 недели. Повтор курсов через месяц)Антиоксиданты (витамин Е 100 мг/сут)