Слайд 2Острый бронхит
Острый бронхит (ОБ) – воспалительное заболевание трахеи и
бронхов,
которое характеризуется острым течением и
обратимым диффузным поражением слизистой оболочки.
ОБ
является одним из самых распространенных заболеваний
органов дыхания, которым чаще болеют дети и пожилые люди
(чаще мужчины). Этому заболеванию в большей
степени подвержены лица, проживающие в районах с холодным
и влажным
климатом, работающие
на сквозняках, в сырых
холодных помещениях.
ОБ нередко сочетается
с поражением верхних
дыхательных путей
(ринофарингит, ларингит,
трахеит), либо наблюдается
изолированно.
Слайд 3Этиология
Причинные факторы:
инфекционные (вирусы, бактерии);
физические (воздействие чрезмерно горячего или холодного
воздуха);
химические (вдыхание паров кислот, щелочей, ядовитых газов);
аллергические (вдыхание пыльцы растений,
органической пыли).
Слайд 4Способствующие факторы:
острые инфекции верхних дыхательных путей;
очаговые инфекции придаточных пазух носа
и миндалин;
нарушение носового дыхания;
охлаждение;
курение;
снижение реактивности организма (после
тяжелых заболеваний, операций,
при гиповитаминозе,
нерациональном питании и др.).
Слайд 5Клиника
Заболевание начинается остро. Иногда предшествуют симптомы острого
респираторного заболевания –
насморк, першение в горле, охриплость.
Клиническая картина ОБ складывается из симптомов
общей интоксикации
И поражения бронхов.
Симптомы общей интоксикации:
слабость, головная боль, боль в мышцах спины и ногах, ломота, озноб.
Температура может повышаться до субфебрильной, иногда высокой, либо
остается нормальной.
Слайд 6Симптомы поражения бронхов: сухой
грубый болезненный малопродуктивный
кашель с небольшим
количеством
слизистой мокроты;
через 1 – 3 дня кашель становится
влажным, откашливается слизисто-гнойная
мокрота.
Боль в горле и трахее уменьшается,
температура снижается, общее состояние
улучшается;
возможна одышка – симптом
обструкции (нарушения проходимости)
бронхов;
Слайд 7при перкуссии грудной клетки – без изменений (ясный легочный звук);
при
аускультации – жесткое дыхание и сухие хрипы, в период разжижения
мокроты – влажные разнокалиберные хрипы.
Слайд 8Дополнительные исследования:
рентгенологическая картина легких – без
изменений, иногда усилен легочный
рисунок и
расширены корни легких;
ОАК – нейтрофильный лейкоцитоз, повышение
СОЭ.
Слайд 9Прогноз
обычно благоприятный – выздоровление через 2 – 3 недели;
При
отсутствии правильного лечения ОБ может приобретать затяжное течение (до 1
месяца и дольше) или осложняться.
Слайд 10Осложнения
бронхопневмония,
острая легочно-сердечная недостаточность (ОЛСН),
хронический бронхит.
Слайд 11Лечение
Лечение ОБ в основном симптоматическое,
обычно амбулаторное,
в тяжелых
случаях –
стационарное: режим постельный
при высокой температуре
мероприятия,
устраняющие
раздражение
бронхов,
облегчающие дыхание
(проветривание комнаты,
исключение курения,
приготовления пищи,
использования пахучих веществ.
обильное теплое питье (чай с малиной,
лимоном, медом, липовый цвет, молоко с содой.
Слайд 12При снижении температуры
применяются:
отвлекающие средства при болях в
груди(горчичники, перцовый
пластырь
или согревающие компрессы на область
грудины и межлопаточную область,
теплые ножные ванны);
Слайд 13фитотерапия отхаркивающего
действия:
паровые ингаляции отваров трав
(эвкалипт, зверобой, ромашка),
эфирных масел
(анисовое, эвкалиптовое,
ментоловое);
прием внутрь настоев трав термопсиса,
корня солодки, алтея,
листьев
подорожника, мать-и-мачехи, травы
чабреца, плодов аниса,
настойки эвкалипта.
Слайд 14Медикаментозная терапия включает:
противокашлевые успокаивающие средства при сухом мучительном кашле (кодеин,
кодтерпин, синекод, либексин, левопронт);
бронхолитические средства при бронхообструктивном синдроме (сальбутамол,
беротек в ингаляциях, эуфиллин в таблетках, бронхолитин в виде сиропа и др.);
отхаркивающие препараты (колдрекс бронхо, Доктор Мом, бронхипрет, гербион сироп первоцвета, алтей сироп и др.);
муколитики (флюдитек, флуимуцил, ацетилцистеин, карбоцистеин, мукодин; амброксол, бромгексин, амбробене, лазолван, солвин, и др.);
местные антисептики, противовоспалительные и обезболивающие препараты при одновременном поражении носоглотки (гексорал, стрепсилс, септолете, стопангин, иокс и др.);
жаропонижающие препараты (анальгин, ацетилсалициловая кислота, парацетамол и др.);
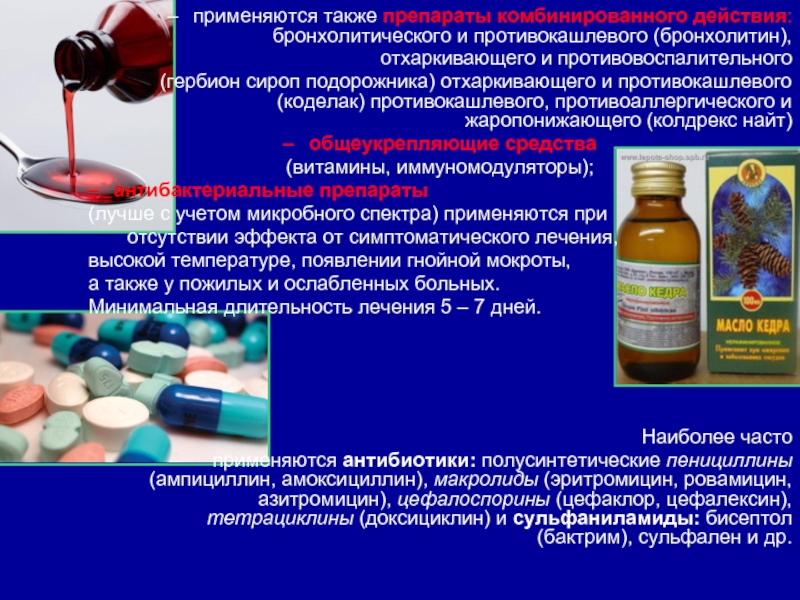
Слайд 15применяются также препараты комбинированного действия: бронхолитического и противокашлевого (бронхолитин),
отхаркивающего и
противовоспалительного
(гербион сироп подорожника) отхаркивающего и противокашлевого (коделак) противокашлевого, противоаллергического
и жаропонижающего (колдрекс найт)
общеукрепляющие средства
(витамины, иммуномодуляторы);
антибактериальные препараты
(лучше с учетом микробного спектра) применяются при
отсутствии эффекта от симптоматического лечения,
высокой температуре, появлении гнойной мокроты,
а также у пожилых и ослабленных больных.
Минимальная длительность лечения 5 – 7 дней.
Наиболее часто
применяются антибиотики: полусинтетические пенициллины (ампициллин, амоксициллин), макролиды (эритромицин, ровамицин, азитромицин), цефалоспорины (цефаклор, цефалексин), тетрациклины (доксициклин) и сульфаниламиды: бисептол (бактрим), сульфален и др.
Слайд 16Тактика фельдшера
ФАП – назначение лечения и выдача больничного листа на
5 дней;
Здравпункт – рекомендации по лечению, выдача справки-освобождения на 3
дня, в течение которых при необходимости больной должен обратиться к участковому врачу;
СМП – оказание неотложной помощи (жаропонижающие, бронхолитики) и рекомендация вызвать участкового врача.
Слайд 17Профилактика
Закаливание,
предупреждение ОРВИ;
Лечение заболеваний
ВДП, удаление полипов,
лечение искривлений
носовой перегородки;
санитарно-гигиенические мероприятия – борьба с влажностью, запыленностью, задымленностью, курением
и т.д.
Слайд 18Хронический бронхит
Хронический бронхит (ХБ) – прогрессирующее диффузное поражение слизистой оболочки
и более глубоких слоев бронхов, обусловленное длительным раздражением бронхиального дерева
различными вредными агентами, проявляющееся кашлем, отделением мокроты, одышкой и нарушениями функции дыхания.
Согласно рекомендации ВОЗ, бронхит может считаться хроническим, если сопровождается постоянным кашлем с выделением мокроты не менее 3-х месяцев в году в течение
2-х и более лет.
ХБ встречается в основном у лиц
старше 40 лет, у мужчин в 2 – 3 раза чаще,
чем у женщин.
Слайд 19Этиология
В этиологии ХБ имеет значение
продолжительное воздействие на
слизистую
оболочку бронхов раздражающих
факторов, среди которых можно условно выделить:
экзогенные:
табачный дым;
вещества
промышленно-производственного
происхождения;
пыль;
климатические факторы, охлаждение;
инфекционные факторы;
Слайд 20эндогенные:
частые ОРВИ, не излеченный
острый бронхит, затяжной
бронхит;
очаговые инфекции
ВДП;
патология носоглотки, нарушение дыхания через нос;
наследственное нарушение ферментных систем;
нарушение
обмена веществ.
Главная роль в возникновении ХБ принадлежит поллютантам – различным примесям, содержащимся во вдыхаемом воздухе. Главной причиной обострения
болезни является инфекция.
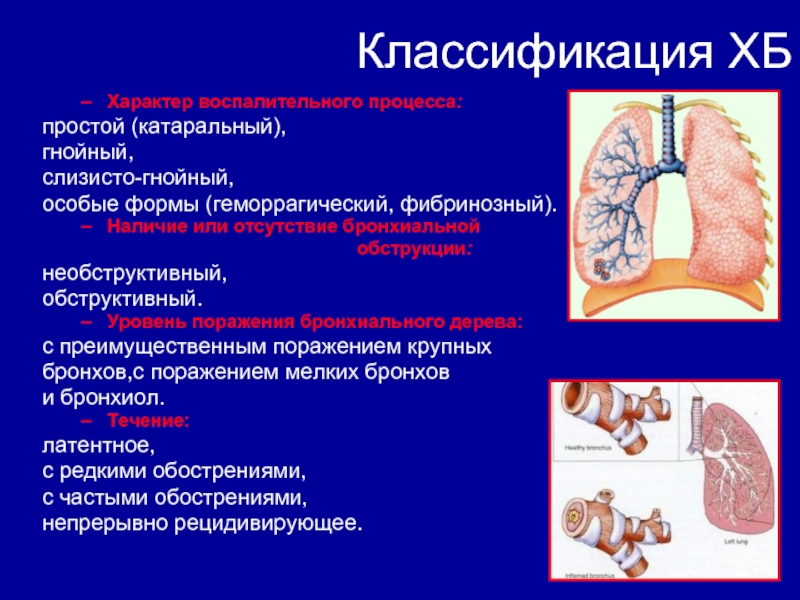
Слайд 21Классификация ХБ
Характер воспалительного процесса:
простой (катаральный),
гнойный,
слизисто-гнойный,
особые формы (геморрагический, фибринозный).
Наличие или отсутствие
бронхиальной
обструкции:
необструктивный,
обструктивный.
Уровень поражения бронхиального дерева:
с преимущественным поражением
крупных
бронхов,с поражением мелких бронхов
и бронхиол.
Течение:
латентное,
с редкими обострениями,
с частыми обострениями,
непрерывно рецидивирующее.
Слайд 22Фаза:
обострение,
ремиссия.
Осложнения:
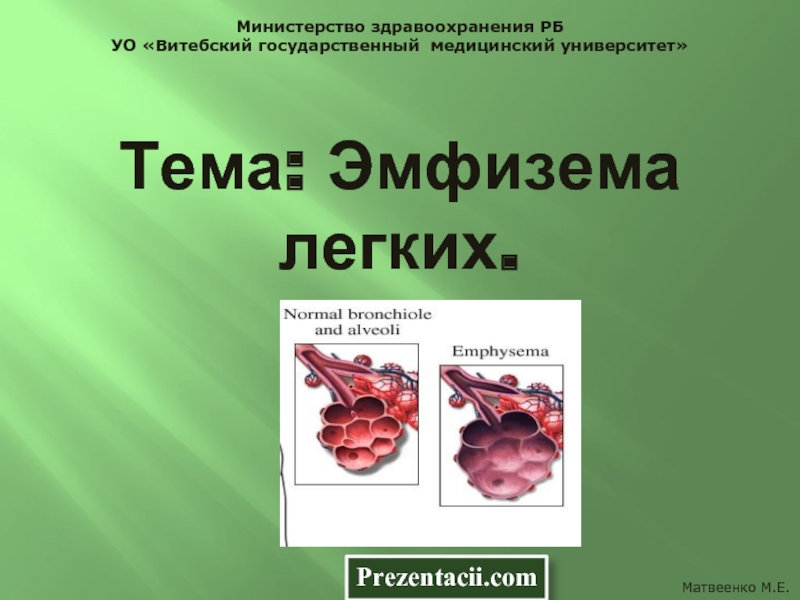
эмфизема легких,
диффузный пневмосклероз,
кровохарканье,
дыхательная недостаточность (ДН) (острая,
хроническая I, II, III
ст.),
вторичная легочная гипертензия (транзиторная,
с недостаточностью кровообращения или без нее).
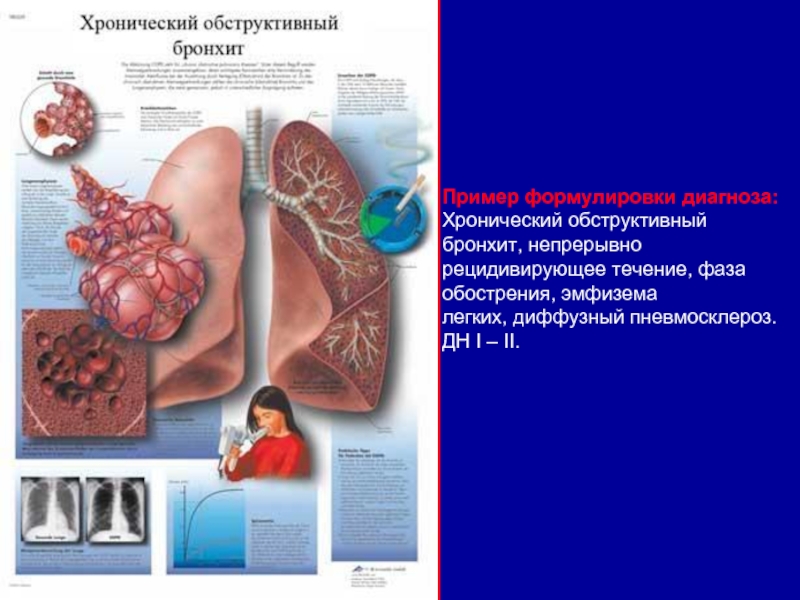
Слайд 23Пример формулировки диагноза:
Хронический обструктивный бронхит, непрерывно
рецидивирующее течение, фаза обострения, эмфизема
легких, диффузный пневмосклероз. ДН I – II.
Слайд 24Клиника
В фазе обострения:
больные отмечают повышение температуры до
субфебрильной, слабость,
потливость и др.
симптомы общей интоксикации;
наблюдается усиление кашля, увеличение
отделения
мокроты, особенно по
утрам, изменение ее характера (гнойная) – при
необструктивном бронхите;
по мере прогрессирования заболевания и
вовлечения в процесс мелких бронхов
наступает выраженное нарушение
бронхиальной проходимости (обструктивный
бронхит) с развитием одышки вплоть до
удушья. Кашель непродуктивный
«лающий», мокрота выделяется в небольшом
количестве;
больные могут жаловаться на боли в мышцах
груди и живота, которые связаны с
частым кашлем;
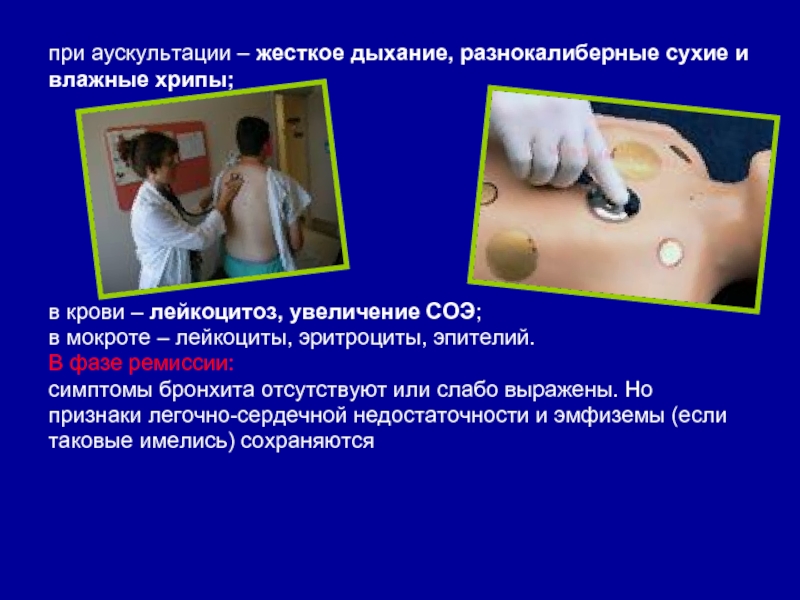
Слайд 25при аускультации – жесткое дыхание, разнокалиберные сухие и
влажные хрипы;
в
крови – лейкоцитоз, увеличение СОЭ;
в мокроте – лейкоциты, эритроциты, эпителий.
В
фазе ремиссии:
симптомы бронхита отсутствуют или слабо выражены. Но
признаки легочно-сердечной недостаточности и эмфиземы (если
таковые имелись) сохраняются
Слайд 26Осложнения
обусловленные непосредственно инфекцией:
пневмония;
бронхоэктазы;
бронхоспастический и астматический компоненты;
обусловленные прогрессирующим развитием бронхита:
кровохарканье;
эмфизема
легких;
диффузный пневмосклероз;
легочная (дыхательная) недостаточность, которая приводит к легочной гипертензии, формированию
хронического легочного сердца.
Слайд 27Диагностика
Предварительный диагноз ХБ ставится при наличии у больного:
кашля с
мокротой, возможно, одышки,
жесткого дыхания с удлиненным выдохом, рассеянных сухих
и влажных хрипов,
«кашлевого анамнеза» (длительное курение, патология носоглотки, профессиональные вредности, затяжное или рецидивирующее течение ОБ и др.).
Диагноз позволяют подтвердить:
признаки воспалительного
поражения бронхов по данным бронхоскопии, исследования мокроты и
содержимого бронхов
необходимо исключить другие заболевания
со сходной симптоматикой (пневмония,
туберкулез, бронхоэктатическая болезнь,
пневмокониозы, рак легкого и др.).
При обструктивном ХБ в отличие от
необструктивного наблюдаются:
признаки эмфиземы легких на
рентгенограмме;
нарушение бронхиальной проходимости при
исследовании функции внешнего дыхания
(данные спирографии, пикфлоуметрии)
Слайд 28Лечение
амбулаторное или стационарное (в зависимости от тяжести состояния больного,
наличия осложнений, эффективности ранее проводимого лечения):
исключение факторов, способствующих обострению болезни;
диета
с повышенным содержанием витаминов и белка, (ограничение соли, жидкости);
в фазе обострения:
антибактериальная терапия антибиотики назначаются как можно раньше, чаще вводятся парентерально в больших дозах, в тяжелых случаях – интратрахеально (через бронхоскоп);
отхаркивающие, бронхолитики;
отвлекающие средства;
в фазе ремиссии: ФТЛ, ЛФК, СКЛ.
Слайд 29Диспансеризация
1. ХБ необструктивный с обострениями не чаще 3-х раз
в год без ДН:
осмотр терапевта, ОАК, мокроты и анализ мокроты
на БК 2 раза в год;
осмотр ЛОР врача и стоматолога 1 раз в год;
ЭКГ, бронхологическое обследование по показаниям;
противорецидивное лечение 2 раза в год: ингаляции, витамины,
отхаркивающие,ФТЛ, ЛФК, массаж, закаливание, спорт, санация очагов
инфекции, СКЛ, отказ от курения, рациональное трудоустройство.
Слайд 302. ХБ необструктивный с частыми обострениями без ДН:
осмотры терапевта, ОАК,
спирография 3 раза в год;
флюорография, биохимический анализ крови 1 раз
в год, остальные исследования как в первой группе;
противорецидивное лечение 2 – 3 раза в год (как в первой группе +иммунокорригирующая терапия).
Слайд 313. ХБ обструктивный с ДН:
осмотры терапевта 3 – 6 раз
в год;
другие обследования как во второй группе;
противорецидивное лечение 3 –
4 раза
в год (как во второй группе +бронходилятаторы,
эндобронхиальная санация)
Слайд 32Тактика фельдшера
ФАП – при обострении ХБ направить больного к участковому
терапевту.
Здравпункт – направить к цеховому или участковому врачу для уточнения
диагноза и назначения амбулаторного лечения, либо решения вопроса о госпитализации по показаниям.
СМП – оказание неотложной помощи адекватно симптоматике: при высокой температуре – жаропонижающие, при кровохарканье – кровеостанавливающие, при одышке – увлажненный кислород, бронхорасширяющие препараты и т.д. В зависимости от состояния больного: либо госпитализация в терапевтическое отделение, либо рекомендация вызвать участкового врача.
Слайд 33Рецепты
Rp.:Tab. Libexini 0,1 №20
D.S. По 1
– 2 таблетки 3 – 4 раза в день.
Rp.:Dragee Bromhexini
0,04 №20
D.S. По 2 драже 3 раза в день независимо от приема пищи.
Rp.:Biseptoli 480
D.t.d. № 20 in tabul.
S. По 2 таблетки 2 раза в день после еды.
Rp.:Azithromycini 0,25
D.t.d. № 6 in caps.
S. По 1 капсуле 1 раз в день за 1 ч до еды или через 2 ч после еды в течение 5 дней.