Слайд 1ПЕРФОРАТИВНАЯ ЯЗВА
(ULCUS PERFORANS)
Слайд 2Учебные цели:
Осветить этиопатогенез перфоративных язв желудка и ДПК.
Рассмотреть особенности клинического
течения их в зависимости от формы перфорации и периода заболевания,
диагностику и дифференциальный диагноз, методы лечения.
Показать актуальность изучения темы;
Обосновать необходимость ранней диагностики,
Показать, что результаты лечения напрямую зависят от сроков оперативного вмешательства,
С учетом тяжести заболевания указать на роль профилактики язвенной болезни желудка и ДПК вообще и профилактики перфорации язв в частности, значение реабилитационных мероприятий.
Слайд 3Учебные вопросы:
Этиопатогенез перфоративных язв
Классификация перфоративных язв
Клиническая картина перфорации в разные
периоды течения.
Особенность клиники прикрытых и атипичных перфораций, в том числе
и острых прободных язв.
Диагностика, дифференциальная диагностика перфоративных язв.
Принципы лечения: показания к ушиванию, резекции, ваготомии.
Слайд 4Литература для самостоятельной работы :
а) основная
Хирургические болезни. Под руководством академика
РАМН М. И. Кузина. Москва, 2002 г. Стр. 307-313.
Частная
хирургия. Т.1. Учебник для медицинских вузов (ред. Ю.Л. Шевченко). СПБ: (1998), 2000. Стр. 298-312.
Диагностика и лечение острых хирургических заболеваний органов брюшной полости: метод.пособие / МО РФ, ГВМУ; М.В. Лысенко.-М.: ГВКГ им. Н.Н. Бурденко, 2005. Стр.48-55.
б) дополнительная
Приказ МО РФ № 200 от 20.08.03 г. «О порядке проведения ВВЭ в ВС РФ».
Приказ МО РФ №460 от 29.12.88г «О мерах по дальнейшему улучшению диспансеризации военнослужащих СА и ВМФ».
Учебное пособие для изучения курса «Хирургические болезни» для слушателей военно-медицинского института (ред. Б.И. Альперовича). Томск, 2005. Стр. 67-78.
Альперович Б.И., Соловьев М.М. Неотложная хирургия живота. Томск, 2002.167-180.
Майстренко Н.А.. Неотложная абдоминальная хирургия: практикум / Н.А. Майстренко, К.Н. Мовчан, В.Г. Волков. –СПб.: Питер, 2002. Стр. 44-68.
Слайд 6Частота локализаций перфоративных язв
Слайд 7Три стадии формирования язвы
нервно-васкуляторной дистрофии.
некробиоза.
язвенной деструкции в результате протеолиза.
Слайд 8Классификация прободных язв
По этиологии:
Язвенные и лекарственные;
По локализации:
Язвы желудка (пилорические,
антральные, кардиальные, большой и малой кривизны, передней и задней стенки);
язвы ДПК (передней, задней стенки)
Прободение пептических язв анастомозов;
Перфорации, сочетающиеся с другими осложнениями язвенной болезни.
Слайд 9Клинические формы:
Перфорация в свободную брюшную полость (типичная) - в 72%.
Прикрытая
перфорация, когда перфоративное отверстие прикрывается сальником, другими прилегающими по близости
органами, комочком пищи или фибрином. Частота ~ 5-15%.
Атипичные перфорации, когда перфорация язвы происходит не в свободную брюшную полость. Например, перфорация язвы задней стенки ДПК в забрюшинное пространство, перфорация кардиальной язвы между листками малого сальника (pars nuda). Встречается редко (3,7%).
Слайд 10Течение прободной язвы.
период шока;
период мнимого благополучия;
период перитонита.
Слайд 11Основные признаки перфоративной язвы
(триада Мондора):
Боль;
Мышечное напряжение;
Язвенный анамнез.
Слайд 12Вспомогательные признаки:
Рвота;
Задержка стула и газов;
Жажда.
Слайд 13Условия, необходимые для развития прикрытой перфорации:
Малый диаметр перфоративного отверстия;
«Пустой» желудок;
Благоприятные
топографо-анатомические взаимоотношения окружающих органов.
Слайд 17Показания к первичной
резекции желудка:
Длительность язвенного анамнеза 3-5 лет, особенно
если в прошлом были кровотечения или перфорации.
Сроки от перфорации до
операции не превышают 6-8 часов.
Состояние больного удовлетворительное, нет тяжелых сопутствующих заболеваний.
Возраст больного не старше 50 лет.
Отсутствие в брюшной полости гнойного экссудата и большого количества желудочно-дуоденального содержимого.
Когда имеется подозрение на раковое перерождение язвы, стеноз привратника.
Хирург должен владеть техникой операции резекции желудка.
Соответствующие условия в операционной (оснащение, обезболивание, возможность переливания крови и т.д.).
Слайд 18Подготовка больного к операции
Определить функциональное состояние основных органов и
систем организма;
Выявить имеющиеся сопутствующие заболевания и осложнения;
Мобилизовать компенсаторные возможности организма
больного.
Слайд 19Мероприятия предоперационного периода
Борьба с шоком;
Дезинтоксикация;
Восстановление водно-солевого и белкового баланса;
Улучшение деятельности сердечно-сосудистой системы.
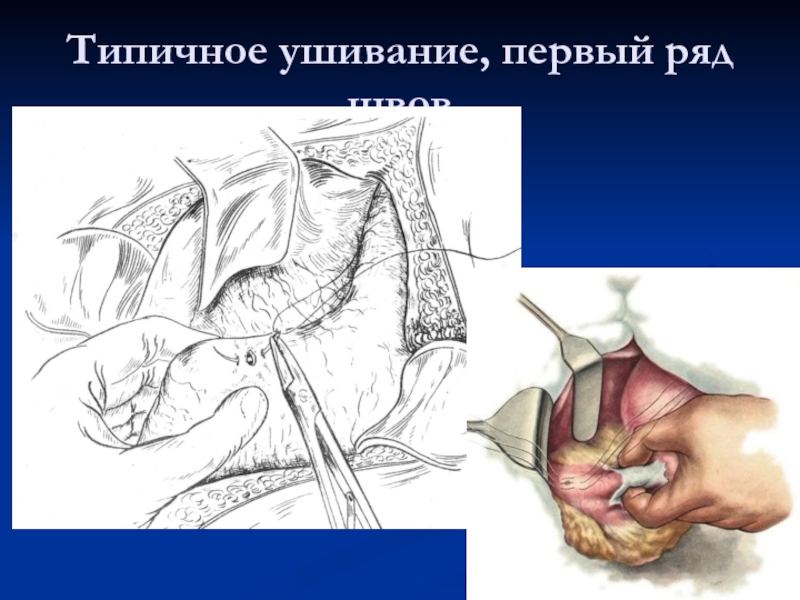
Слайд 21Типичное ушивание, первый ряд швов
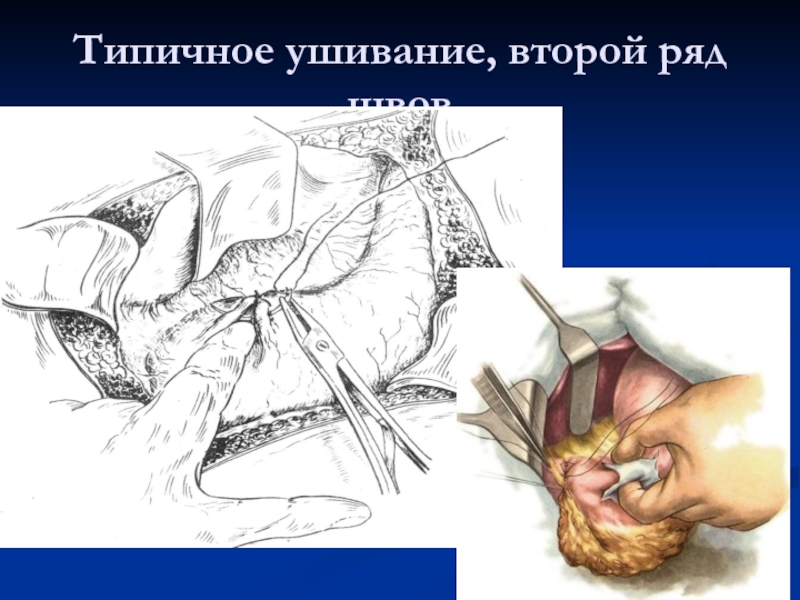
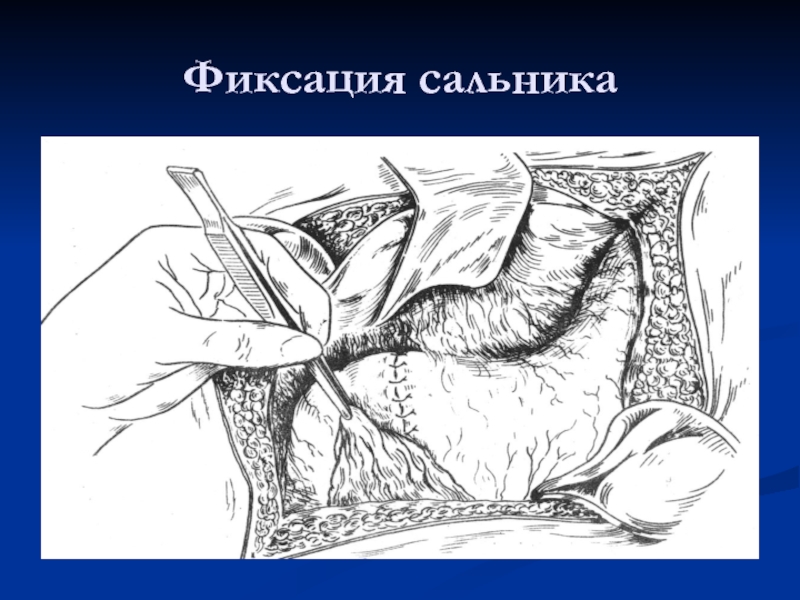
Слайд 22Типичное ушивание, второй ряд швов
Слайд 28Ведение послеоперационного периода.
1/ необходимо функциональное положение Фовлера;
2/ инфузионная терапия: в/в
введение жидкости и электролитов под контролем лабораторных исследований электролитов крови
и диуреза. 3,0 или 3,5 литра + столько же, сколько теряется со рвотой и по дренажам;
3/ назогастральный зонд или 2 раза в сутки аспирация желудочного содержимого;
4/ питье с 2-3-х суток, через 2-3 часа в минимальном количестве, диета №0. На 6-7 день стол №1а 6 раз в сутки.
5/ дыхательная гимнастика, раннее вставание на 2-3 сутки. Швы снимают на 7-8 сутки. Выписка на 10-е сутки, при ушивании желудка – на 12-е.
Слайд 29Послеоперационные осложнения.
Со стороны раны: инфильтрация, нагноение, эвентрация (45%).
Со стороны
брюшной полости: перитонит, при несостоятельности швов, инфильтрат, абсцесс, кровотечение, панкреатит
или спаечная кишечная непроходимость.
Со стороны органов грудной клетки: пневмония, плеврит, тромбоэмболические осложнения.