Слайд 1Развитие клеток крови, возрастные особенности
Лабораторная гемоцитология
Слайд 2ГЕМОПОЭЗ
Кроветворение – многостадийный процесс дифференцировки клеточных элементов, в результате которого
образуются эритроциты, лейкоциты, тромбоциты, составляющие в норме около 40% объема
крови.
Образование и дифференцировка этих клеток осуществляется в кроветворных органах: костном мозге, тимусе, селезенке и лимфотических узлах, представляющих единую кроветворную систему.
Слайд 3Эмбриональное кроветворение
В результате дробления оплодотворенной яйцеклетки образуется бластоцита, затем бластула
и гаструла.
Внутренняя клеточная масса бластоциты содержит 30-150 эмбриональных стволовых
клеток (ЭСК).
Эти клетки обладают тотипотентностью (способность давать начало всем без исключения клеткам и тканям организма).
Слайд 4Эмбриональное кроветворение
На стадии гаструлы, в результате сложных перемещений клеток,
образуется 3 зародышевых листка – экто-, мезо- и эндодерма. Мезодерма
(средний зародышевый листок) дает начало костному мозгу, крови и сердечно-сосудистой системе. Мезенхима является производной мезодермы, из нее формируется соединительная ткань организма. Образование органов из ЭСК, включая гемопоэтические – костный мозг, тимус, селезенку, лимфатические узлы, лимфоидную ткань, ассоциированную со слизистыми оболочками, - осуществляется благодаря функционированию генов, реализующих генетическую программу в клетке.
Слайд 5Эмбриональное кроветворение
Закладка кроветворной системы осуществляется при взаимодействии трех клеточных пулов
- производных мезодермы –
гемопоэтического,
стромального
сосудистого
Слайд 64 критических периода становления гемопоэза
I период - возникновение первых
кроветворных клеток-предшественников в желточном мешке эмбриона (внеэмбриональное кроветворение) - 4-5-я
неделя развития плода;
II период - заселение печени плода кроветворными клетками-предшественниками и начало внутриэмбрионального печеночного кроветворения (5-я неделя внутриутробного развития);
III период - проникновение ранних Т-лимфоцитов в тимус и формирование Т-клеточной иммунной системы (9-10-я неделя);
IV период - смена печеночного кроветворения на костномозговое (15-18-я неделя).
Слайд 71 период становления гемопоэза
зарождение кроветворных клеток во внеэмбриональной мезенхиме
становление
начального гемопоэза в желточном мешке, хорионе в виде кровяных островков,
окруженных клетками эндотелия. Эндотелиальные клетки, сливаясь в капилляры, соединяют желточный мешок с эмбрионом.
формирование сосудистой сети,
создаются возможности для миграции примитивных кроветворных клеток в печень и в тимус ( к 4-5-й неделе развития эмбриона)
Слайд 81 период становления гемопоэза
в желточном мешке (4-5 нед. развития эмбриона)
образуются бласты, примитивные эритробласты-мегалобласты, синтезирующие “примитивный” тип гемоглобина - HbP.
возникают полипотентные клетки-предшественники гранулоцито-эритро-моноцито- мегакариоцитопоэза, образующие смешанные колонии
в составе этих клеток - КОЕ-ГЭММ (колониеобразующие единицы гранулоцито-эритро-моноцито-мегакариоцитопоэза), экспрессирующие рецепторы стволовых клеток CD34 (CD - кластер дифференцировки).
Слайд 91 период становления гемопоэза
в желточном мешке (4-5-я неделя развития эмбриона)
появляются бипотентные грануломоноцитарные клетки-предшественники - КОЕ-ГМ.
обнаруживаются эритроидные клетки-предшественники -
бурстобразующие единицы эритропоэза (БОЕ-Э) и колониеобразующие единицы эритропоэза (КОЕ-Э), способные образовывать крупные эритроидные колонии из нескольких агрегатов - бурсты
Активный гемопоэз в желточном мешке полностью заканчивается к 10-12-й неделе.
Слайд 10II критический период эмбрионального гемопоэза
формирование печеночного кроветворения.
Печень - центральный
орган гемопоэза с 5-й по 22-ю неделю внутриутробного развития плода.
Печеночная ткань представлена гепатоцитами - производными эндодермы и кроветворными клетками - производными мезодермы.
К 30-му дню в эмбриональной печени - первые гемопоэтические клетки, несущие маркер ранних клеток-предшественников - CD34. Гемопоэз преимущественно эритроидный, изменение морфологии эритробластов сопровождается сменой типов гемоглобина.
Слайд 11II критический период эмбрионального гемопоэза
С 7-й недели до конца 3-го
месяца эритробласты печени синтезируют фетальный гемоглобин (HbP), одновременно продолжает существовать
и примитивный эритропоэз. Печень в этот период является органом преимущественного синтеза гемоглобина.
7-8 неделя - в печени осуществляется гранулоцитопоэз, моноцитопоэз, мегакариоцитопоэз
К 9-й неделе в печени плода - В-лимфопоэз.
8-9 и 16-22-я недели - наибольшая интенсивность пролиферативной активности в печени, свидетельствующая о том, что процесс миграции стволовых клеток из печени в костный мозг имеет пролонгированный характер.
Кроветворение в небольшом объеме в печени остается до 7-го месяца
Слайд 12III критический период гемопоэза
Формирование Т-клеточной иммунной системы
Тимус, селезенка и
кости с костномозговыми полостями начинают формироваться сразу после образования печени,
не являясь кроветворными.
Тимус закладывается на 6-й неделе развития плода, его заселение лимфоидными клетками-предшественниками происходит после 8-й недели. Начинается активный лимфопоэз.
К концу 3-го месяца тимическая ткань разделена на кору, богатую мелкими лимфоцитами, и мозговую часть, содержащую лимфоциты на разных стадиях созревания и тимические тельца.
Слайд 13Селезенка формируется с 5-6-й недели.
На 12-й неделе в строме
селезенки появляются первые островки эритробластов, гранулоцитов.
Образование белой пульпы с
лимфопоэзом начинается с 15-й недели.
Гемопоэз в селезенке достигает своего максимума к 4-му месяцу, а затем идет на убыль и прекращается к 6,5 мес. внутриутробного развития
Эмбриональное кроветворение
Гемопоэз в селезенке
Слайд 14IV период эмбрионального кроветворения
происходит в костном мозге и его становление
идет параллельно с формированием костей скелета (8-11 недель).
Костный мозг
в течение 2 недель не является гемопоэтическим. Образуется его стромальный матрикс. Костные рудименты окружаются сетью капилляров, а также клетками - предшественниками остеобластов и макрофагов.
К 10-й неделе между костными трабекулами образуются большие сосудистые синусы и костномозговые полости.
Слайд 15IV период эмбрионального кроветворения
С 15-16-й недели костный мозг становится центральным
органом гемопоэза, функционирующим весь период жизни человека. В костном мозге
плода представлены клетки всех ростков кроветворения различной степени зрелости.
Для костномозгового кроветворения, в отличие от печени, характерна миелоидная направленность. Снова меняется тип гемоглобина: до 20-й недели у плода синтезируется в основном фетальный гемоглобин (HbP), с нарастанием синтеза цепей глобина увеличивается образование взрослого типа гемоглобина - НbА.
Слайд 16Роль лимфатических узлов в гемопоэзе
Первые лимфатические узлы появляются примерно
на 13-14-й неделе развития эмбриона, они в начале представляют универсальный
орган кроветворения.
На 7-м месяце миелопоэз в лимфатических узлах быстро сменяется образованием лимфоцитов.
К моменту рождения ребенка определяется около 220 лимфатических узлов. Однако окончательное формирование синусов и стромы лимфатических узлов происходит в постнатальном периоде.
Слайд 17Итак, эмбриональное кроветворение
характеризуется последовательной сменой кроветворных органов.
вначале гемопоэз проходит
в желточном мешке,
затем в печени, тимусе, селезенке, лимфатических узлах
и в костном мозге, который после рождения остается единственным органом миелопоэза.
Лимфоциты, имея с миелоидными клетками единую стволовую кроветворную клетку, пройдя определенные стадии дифференцировки в костном мозге и тимусе, в последующем развиваются в лимфоидных органах.
Слайд 18Эмбриональное кроветворение
До 7-го месяца эмбриональное кроветворение носит универсальный характер.
Период
изменения территории и типа кроветворения наиболее уязвим для возникновения врожденных
заболеваний крови.
Интерес к эмбриональному гемопоэзу значительно возрос в связи с возможностью трансплантации гемопоэтических предшественников, полученных из пуповинной крови.
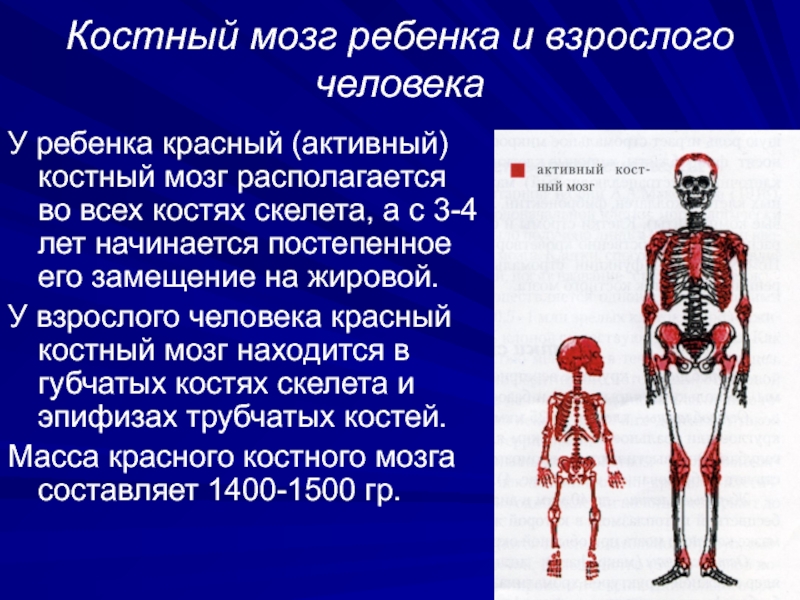
Слайд 19Костный мозг ребенка и взрослого человека
У ребенка красный (активный) костный
мозг располагается во всех костях скелета, а с 3-4 лет
начинается постепенное его замещение на жировой.
У взрослого человека красный костный мозг находится в губчатых костях скелета и эпифизах трубчатых костей.
Масса красного костного мозга составляет 1400-1500 гр.
Слайд 20Структурная организация костного мозга
Костный мозг - главный орган гемопоэза.
Кроветворная
ткань заключена в костный чехол, который выполняет защитную и регулирующую
гемопоэз функцию.
Кость, ее балки и трабекулы образуют опорную структуру, ограничивающую зоны кроветворения.
Клеточные элементы костной ткани : остеобласты, остеоциты и остеокласты
Слайд 21Структурная организация костного мозга
Костный мозг - высоко васкуляризированный орган, сообщается
с кровотоком посредством капиллярной сети.
Различают два типа капилляров: питающие
(обычные) и функциональные (синусоиды), впадающие в общий ствол центральную вену.
Синусоиды располагаются радиально, между ними, в полости или нише, находятся кроветворные клетки
Слайд 22Структурная организация костного мозга
Стенка синусоидов состоит из трех слоев: базальная
мембрана, клетки эндотелия и адвентиции.
Эндотелий синусоидов образует поры, через
которые клетки покидают костный мозг.
Базальная мембрана - это субэндотелиальный матрикс, состоящий из ламинина и коллагена IV типа. Этот слой не является непрерывным и отсутствует, прежде всего, в местах образования пор.
Слайд 23Структурная организация костного мозга
Клетки адвентиции - фибробласты - непрерывным слоем
покрывают эндотелий и вместе с ним образуют барьер для кроветворных
клеток, покидающих костный мозг. По мере созревания клетки перемещаются к стенке синусоидов и поступают в кровоток.
Способность гемопоэтических клеток распознавать соответствующие клетки стромы и размещаться в своих определенных зонах называется хомингом.
Слайд 24Островки кроветворения
Кроветворение в костном мозге происходит островками, в которых группируются
клетки по росткам гемопоэза.
Расположение предшественников и развивающихся кроветворных клеток:
в центре - делящиеся и незрелые клетки, на периферии (около стенок синусоидов) - более зрелые клетки.
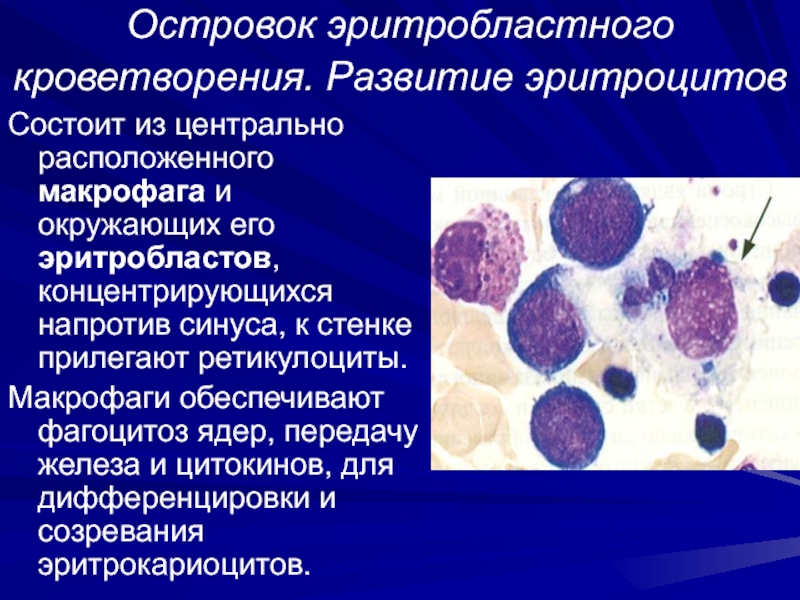
Слайд 25Островок эритробластного кроветворения. Развитие эритроцитов
Состоит из центрально расположенного макрофага
и окружающих его эритробластов, концентрирующихся напротив синуса, к стенке прилегают
ретикулоциты.
Макрофаги обеспечивают фагоцитоз ядер, передачу железа и цитокинов, для дифференцировки и созревания эритрокариоцитов.
Слайд 26Островок эритробластного кроветворения
Мегакариоциты плотно располагаются у стенки синусоидов.
Тромбоциты
образуются в просвете синусоидов при проникновении цитоплазмы мегакариоцита между эндотелиальными
клетками.
Иногда клетки могут проходить через мегакариоциты. Это явление называется эмпириополезисом и обусловлено способностью мегакариоцитов к эндоцитозу - захвату других гемопоэтических клеток.
Слайд 27Островок эритробластного кроветворения.
Лимфоциты и моноциты располагаются вокруг ветвей артериальных сосудов.
Гранулоциты локализуются преимущественно в отдалении от синусоидов и лишь на
стадии метамиелоцитов приближаются к их стенке.
Слайд 28Созревание клеток
Созревая, клетки продвигаются ближе к стенке венозного синуса и
проникают между слоями стенки. Для этого в цитоплазме эндотелиальных клеток
имеются поры в 1-2 мкм, через которые клетки могут проходить при условии, что они обладают достаточной эластичностью. В противном случае клетки гибнут. Способность зрелых клеток перемещаться в направлении венозного синуса называется хемотаксисом. Этот процесс опосредован влиянием на клетку специальных веществ - хемоаттрактантов, продуцируемых пристеночными клетками
Слайд 29Строение костного мозга
Жировые клетки заполняют у взрослых пространство костномозговой полости,
не занятое миелоидной тканью. Они являются энергетическим депо костного мозга,
лабильным матриксом, легко теряющим липиды для обеспечения плацдарма развития кроветворных клеток в условиях повышенного запроса при различных патологических состояниях.
Способность жировых клеток адсорбировать на своей поверхности достаточно большой спектр физиологически активных субстанций позволяет им участвовать в регуляции процессов пролиферации и дифференцировки гемопоэтических клеток-предшественников.
Слайд 30Стромальное микроокружение
Строма - производное мезенхимы.
Состоит из высокоспециализированных клеток
- фибробластов, жировых клеток (адипоцитов), макрофагов, остеобластов, эндотелиальных клеток, внеклеточного
матрикса, кровеносных сосудов и нервных окончаний.
Внеклеточный (экстрацеллюлярный) матрикс - продукты секреции стромальных клеток (коллагеновые или ретикулиновые волокна, фибронектин, ламинин, гликозаминогликаны, тенасцин и др.).
Клетки стромы и соединительнотканные волокна образуют сеть, в которой располагаются кроветворные элементы, составляющие паренхиму костного мозга.
Слайд 31Стромальное микроокружение
Гемопоэтические клетки находятся в тесном контакте с клетками стромы.
В регуляции процессов пролиферации и дифференцировки гемопоэтических клеток большую роль
играет стромальное микроокружение.
Строма костного мозга является источником сигналов, которые воспринимаются рецепторами мембран клеток, преобразуются при участии сложных взаимодействий клеточных органелл и поступают в ядро, где происходит запуск экспрессии генов, необходимых для клеточной пролиферации и дифференцировки.
Слайд 32Стромальное микроокружение
В результате этого начинают реализовываться генетические программы, ответственные за
формирование тканеспецифических и стадиеспецифических клеточных фенотипов с соответствующими морфологическими и
функциональными особенностями клеток гемопоэза.
Функциональные и структурные изменения элементов микроокружения могут быть причиной нарушений кроветворной функции костного мозга.
Слайд 33Клетки стромы костного мозга
Фuбробласmы - крупные веретенообразные или вытянутые клетки
с ядром овальной формы, несколькими ядрышками и базофильной цитоплазмой
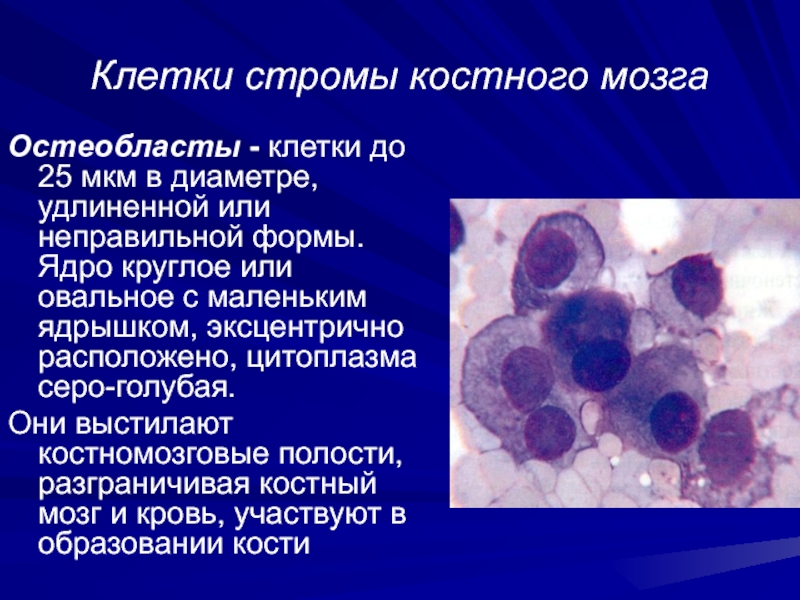
Слайд 34Клетки стромы костного мозга
Осmеобласmы - клетки до 25 мкм в
диаметре, удлиненной или неправильной формы. Ядро круглое или овальное с
маленьким ядрышком, эксцентрично расположено, цитоплазма серо-голубая.
Они выстилают костномозговые полости, разграничивая костный мозг и кровь, участвуют в образовании кости
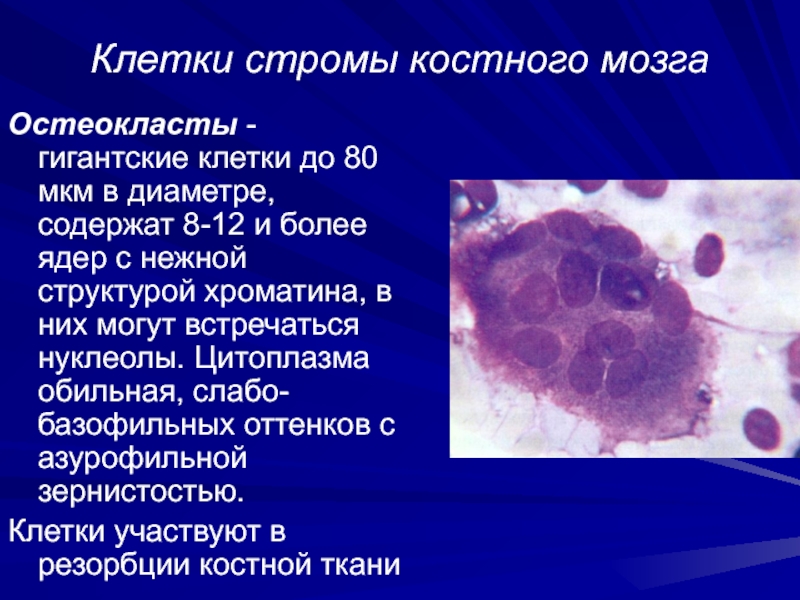
Слайд 35Клетки стромы костного мозга
Остеокласты - гигантские клетки до 80 мкм
в диаметре, содержат 8-12 и более ядер с нежной структурой
хроматина, в них могут встречаться нуклеолы. Цитоплазма обильная, слабо-базофильных оттенков с азурофильной зернистостью.
Клетки участвуют в резорбции костной ткани
Слайд 36Клетки стромы костного мозга
Жировые клетки (адипоциты) - до 40 мкм
в диаметре с небольшим ядром, расположенным эксцентрично, бесцветной цитоплазмой, в
которой жир в цитоплазме определяется при окраске суданом. В мазке костного мозга при обычной окраске жировые включения вымываются, остаются вакуоли.