Слайд 2Важнейшие функции печени
Синтез многочисленных белков и липопротеидов плазмы крови
Конъюгация билирубина
и образование желчи
Детоксикационная (защитная, барьерная) функция
Промежуточный обмен углеводов, белков, липидов,
аминокислот
Депонирование железа, В12, фолиевой кислоты и др.
Слайд 3Печеночная недостаточность –
это нарушения какой-либо из известных ее функций
В настоящее время данный термин применяется для обозначения:
как легких
изменений, улавливаемых с помощью высокочувствительных тестов (клиника отсутствует)
так и тяжелых нарушений – печеночной энцефалопатии, печеночной комой
Слайд 4ЭТИОЛОГИЯ ПЕЧЕНОЧНОЙ НЕДОСТАТОЧНОСТИ
I. «ПЕЧЕНОЧНАЯ ГРУППА»
1. Гепатиты – вирусные, бактериальные, сывороточные,
вызванные простейшими и др.
2. Интоксикация гепатотропными ядами и лекарственными препаратами:
неорганические
вещества (мышьяк, фофсфор, золото, селен и др.);
органические соединения (хлороформ, четыреххлористый углерод, бензол, тринитротолоул);
лекарственные препараты (антибиотики, сульфаниламиды, цитостатики, наркотики);
растительные яды (яды грибов и растений, фаллоидин).
3. Холестаз, региональные нарушения кровоснабжения печени.
4. Циррозы и дистрофии печени.
5. Злокачественные новообразования печени.
Слайд 5II. «ВНЕПЕЧЕНОЧНАЯ ГРУППА»
1. Гипоксия, различные виды шока, острая недостаточность правого
сердца.
2. Септические состояния, сопровождающиеся массивной бактериальной инвазией и гемолизом.
3. Метаболические
факторы:
гипо-, авитаминозы, дисвитаминозы;
белковая и жировая недостаточность (недостаток серосодержащих аминокислот, холина).
4. Эндокринопатология (патология паращитовидных желез, гипокортицизм).
5. Хроническая почечная недостаточность.
Слайд 6ПАТОГЕНЕЗ
В основе патогенеза развития печеночной
недостаточности лежат структурно-функциональные нарушения гепатоцитов вплоть до их цитолиза и
некроза.
В зависимости от характера этиологического фактора, различают несколько инициирующих механизмов данных нарушений:
при острых гипоксических состояниях – АТФ↓, повреждение мембраны клетки и органоидов гепатоцита (митохондрий, лизосом), вакуолизация и фрагментация эндоплазматического ретикулума, выход гидролаз лизосом → кариолизис;
ряд химических соединений обезвреживается в гладком эндоплазматическом ретикулуме оксидазой,
что приводит к образованию активных кислородных радикалов (АКР) → ПОЛ → повреждение мембран эндоплазматического ретикулума →
диссоциация полирибосом → нарушение биосинтеза белка.
Для вирусной и бактериальной этиологических групп характерно:
непосредственное, прямое действие на гепатоцит;
цитотоксическое действие сенсибилизированных лимфоцитов и аутоантител (аутоиммуннопатологические механизмы повреждения).
Слайд 7Основу патогенеза печеночной недостаточности составляют:
активация перекисного окисления (АКР, ПОЛ);
аутоиммунные механизмы;
гипоксические
повреждения;
непосредственное повреждение гепатоцита.
Слайд 8ВИДЫ (ТИПЫ, ФОРМЫ)
ПЕЧЕНОЧНОЙ НЕДОСТАТОЧНОСТИ
Экскреторный тип (холестатическая форма) – характеризуется
симптомами внутрипеченочного и/или внепеченочного холестаза –
желтуха, брадикардия, стеаторея, дисбактериоз.
Васкулярная форма – выраженные нарушения кровообращения печени способствуют развитию синдрома портальной гипертензии с характерными клиническими проявлениями –
коллатерального кровообращения («голова медузы»), кровотечение из варикозно измененных венозных сплетений, асцит, спленомегалия.
Печеночно-клеточная форма недостаточности печени – наиболее важный и часто встречающийся вид недостаточности.
Клинически проявляется от снижения тургора и пигментации кожи, гинекомастии, желтухи
до печеночной энцефалопатии и комы.
Слайд 9ЭНЗИМОДИАГНОСТИКА ПАТОЛОГИИ ПЕЧЕНИ.
БИОХИМИЧЕСКИЕ (лабораторные) СИНДРОМЫ
В каждой печеночной клетке содержится несколько
тысяч ферментов.
При патологии печени их уровень в крови (концентрация,
активность) может либо увеличиваться,
либо уменьшаться.
И вот этот, так называемый «ферментный спектр», позволяет судить о виде и степени поражения данного органа.
В клинической практике различают следующие группы ферментов печени:
СЕКРЕТОРНЫЕ ФЕРМЕНТЫ – секретируются гепатоцитами и в физиологических условиях выделяются в кровь,
к ним относят: холинэстеразу, церуллоплазмин, про- и частично антикоагуляты. При патологии их концентрация в крови …?
снижается.
Слайд 10ЭНЗИМОДИАГНОСТИКА ПАТОЛОГИИ ПЕЧЕНИ.
БИОХИМИЧЕСКИЕ (лабораторные) СИНДРОМЫ (продолжение)
II. ИНДИКАТОРНЫЕ ФЕРМЕНТЫ – выполняют
внутриклеточные функции.
Некоторые из них (ЛДГ, АлАТ, АсАТ, альдолаза) и
в норме, в небольших количествах, обнаруживается в крови,
другие же, появляются в ней только при патологии печени.
Индикаторные ферменты, в зависимости от расположения в клетке разделяются на цитоплазматические (ЛДГ, АлТ),
и ферменты находящиеся в различных органоидах клетки – АсАТ, малатдегидрогеназа, сорбитдегидрогеназа и др.
III. ЭКСКРЕТОРНЫЕ ФЕРМЕНТА – в физиологических условиях, синтезируются печенью и выделяются с желчью: щелочная фосфатаза, 5-нуклеотидаза и др.
В связи с этим, по патофизиологическому принципу, выделяют несколько биохимических (лабораторных) синдромов:
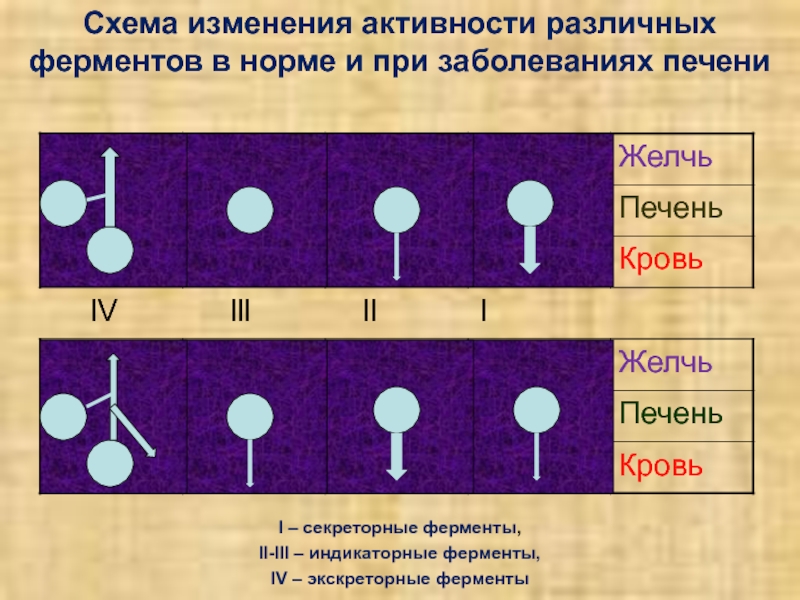
Слайд 11Схема изменения активности различных ферментов в норме и при заболеваниях
печени
l – секреторные ферменты,
ll-lll – индикаторные ферменты,
lV –
экскреторные ферменты
Слайд 12
I. СИНДРОМ ЦИТОЛИЗА (цитолитический синдром). Различают несколько видов цитолиза по
этиологическому принципу:
цитотоксический
иммуноцитолиз
гидростатический
гипоксический
опухолевый
нутриитивный
Индикаторные тесты синдрома:
выявление «ферментов повреждения» – АлТ, АсТ
, глютаматдегидрогеназы (ГлДг) и др.;
биохимические тесты – гипербилирубинемия (с преимущественным увеличением прямого билирубина), повышение концентрации в сыворотке крови вит. В12, железа.
Синдром цитолиза развивается при вирусных и других гепатитах , чаще острых, повреждениях печени (лекарственных, токсических), циррозах, быстро развивающихся и длительных надпеченочных желтухах.
Слайд 13
II. СИНДРОМ ХОЛЕСТАЗА. Его развитие обусловлено нарушением желчевыделительной функции печеночных
клеток
с нарушением образования желчных мицелл и поражением мельчайших желчных
ходов.
Индикаторные тесты синдрома:
ферментные – повышение активности в крови щелочной фосфатазы, 5-нуклеотидазы;
биохимические – гиперхолестеринемия, гиперфосфолипидемия, холемия, гипербилирубинемия.
Слайд 14
III. ИММУНОВОСПАЛИТЕЛЬНЫЙ СИНДРОМ. Обусловлен сенсибилизацией клеток иммунной системы.
Индикаторные тесты синдром:
иммуннологические
– повышение уровня IgG, IgМ, IgА,
появление неспецифических АТ к
ДНК, митохондриям и др. компонентам клеток,
изменение реакции БТЛ,
изменения количества и соотношения хелперов и супрессоров;
биохимические – повышение уровня глобулинов в сыворотке крови,
положительные белково-осадочные пробы (тимоловая, сулемовая).
Слайд 15
lV. СИНДРОМ ПЕЧЕНОЧНО-КЛЕТОЧНОЙ НЕДОСТАТОЧНОСТИ.
Отражает изменение основных функциональных проб печени,
оценивающих
поглотительную, экскреторную, метаболическую и синтетическую функции печени.
Индикаторные тесты
синдрома:
синтетическая функция –
уменьшение содержания в сыворотке крови общего белка и особенно альбумина, II, V, VII факторов свертывания крови, протромбина, холестерина;
выделительная – бромсульфаленовая проба;
обезвреживающая – антипириновая и кофеиновая пробы;
метаболическая – показатели углеводного и липидного обменов. Различают:
гепатодепрессивный синдром (малая печеночная недостаточность) – любые нарушения печени без энцефалопатии;
гепаторгию – большая печеночная недостаточность – функциональная недостаточность печени с энцефалопатией.
Слайд 16
V. ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ (синдром портального шунтирования)
Виды:
подпеченочный блок (нарушение кровотока в
системе воротной вены);
внутрипеченочный блок (диффузные заболевания печени);
надпеченочный блок (нарушение кровотока
в печеночных венах).
Индикаторные тесты синдрома:
увеличение содержание аммиака, фенолов и концентрации аминокислот в периферической крови.
VI. СИНДРОМ ПАТОЛОГИЧЕСКОЙ РЕГЕНЕРАЦИИ И ОПУХОЛЕВОГО РОСТА ПЕЧЕНИ.
Индикаторные тесты синдрома:
α-фетопротеин, щелочная фосфатаза.
Слайд 17КЛИНИЧЕСКИЕ СИНДРОМЫ НЕДОСТАТОЧНОСТИ ПЕЧЕНИ
СИНДРОМ «ПЛОХОГО», НАРУШЕННОГО ПИТАНИЯ:
ухудшение аппетита, тошнота,
непереносимость
жирной и белковой пищи,
диспепсия, боли в животе и его
вздутие, неустойчивый стул,
слабость, сухость, истончение и складчатость кожи (снижение тургора).
В основе развития синдрома лежат нарушения обменных процессов.
Клинические примеры – печеночный запах (factor heparicus), «малиновый» язык.
Слайд 18
2. АСТЕНО-ВЕГЕТАТИВНЫЙ СИНДРОМ:
слабость, подавленное настроение, головная боль,
раздражительность, бессонница,
снижение работоспособности, кардиалгия.
3. СИНДРОМ ПСИХО-НЕВРОЛОГИЧЕСКИХ НАРУШЕНИЙ:
снижение памяти, сонливость,
неадекватное
поведение,
периодическая дезориентация во времени и пространстве.
В основе 2,3 синдромов лежит печеночная недостаточность (снижение ее обезвреживающей и барьерной функции).
Слайд 19
4. СИНДРОМ ГОРМОНАЛЬНЫХ (эндокринных) НАРУШЕНИЙ:
рано возникает снижение либидо, атрофия яичек,
бесплодие, гинекомастия,
выпадение волос, атрофия молочных желез и матки, нарушение
менструального цикла,
кожные проявления данного синдрома – образование сосудистых звездочек (телеангиоэктазии, звездчатые ангиомы):
на шее, лице, плечах, груди, спине, слизистой оболочке верхнего нёба, рта, глотки.
Слайд 20
5. СИНДРОМ НАРУШЕННОЙ ГЕМОДИНАМИКИ (васкулярный синдром):
накопление вазоактивных веществ (гистаминоподобных и
др.), приводит к обширной вазодилятации,
и как компенсация, к увеличению
сердечного выброса;
развитие синдрома портальной гипертензии (отечно-асцитический синдром) – его становление связано:
- со снижением синтеза альбумина,
- падением онкотического давления в крови,
- развитием вторичного гиперальдостеронизма,
- цирроза печени.
Все это приводит к асциту и развитию коллатерального кровообращения («голова медузы»).
Слайд 21
6. СИНДРОМ ГЕМОРРАГИЧЕСКОГО ДИАТЕЗА.
7. ГЕМАТОЛОГИЧЕСКИЙ СИНДРОМ – анемия (желудочно-кишечные кровотечения,
уменьшение запасов железа, Вит В12, фолатов, нарушение свертывания крови).
8.
СИНДРОМ ЖЕЛТУХИ
9. ПЕЧЕНОЧНАЯ ЭНЦЕФАЛОПАТИЯ
10.ПЕЧЕНОЧНАЯ КОМА.
Слайд 22
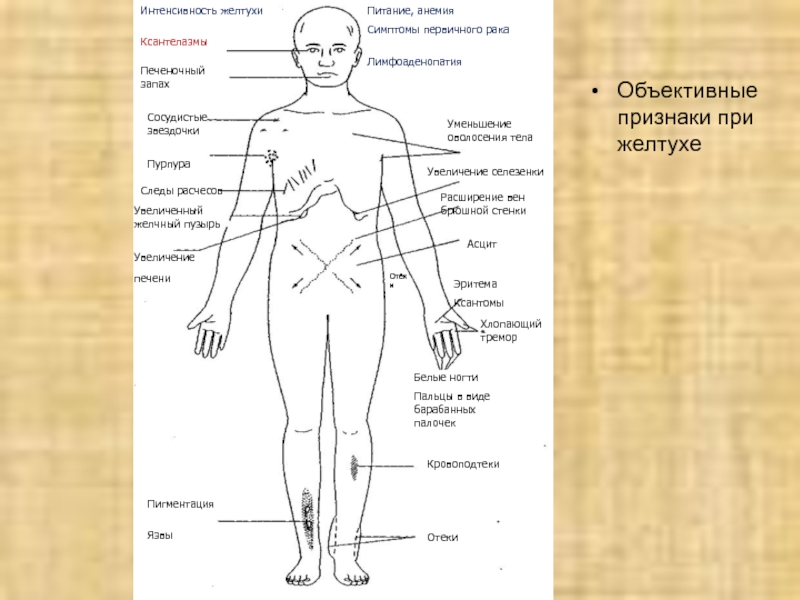
Объективные признаки при желтухе
Отеки
Кровоподтеки
Пигментация
Язвы
Белые ногти
Пальцы в
виде барабанных палочек
Питание, анемия
Симптомы первичного рака
Лимфоаденопатия
Уменьшение оволосения тела
Увеличение
селезенки
Расширение вен брюшной стенки
Асцит
Эритема
Ксантомы
Хлопающий тремор
Увеличение печени
Интенсивность желтухи
Ксантелазмы
Печеночный запах
Сосудистые звездочки
Пурпура
Следы расчесов
Увеличенный желчный пузырь
Слайд 23
Желтуха – клинико-лабораторный синдром,
развивающийся вследствие появление в крови избыточного
количества билирубина и
проявляющийся желтушным окрашиванием кожи,
слизистых оболочек и
склер
(билирубин 40 > ммоль/л)
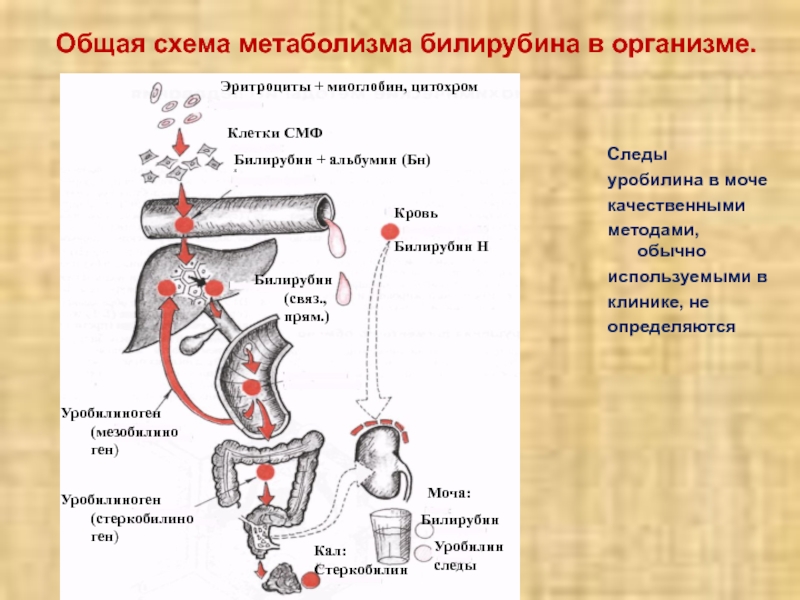
Слайд 24Общая схема метаболизма билирубина в организме.
Следы
уробилина в моче
качественными
методами, обычно
используемыми в
клинике, не
определяются
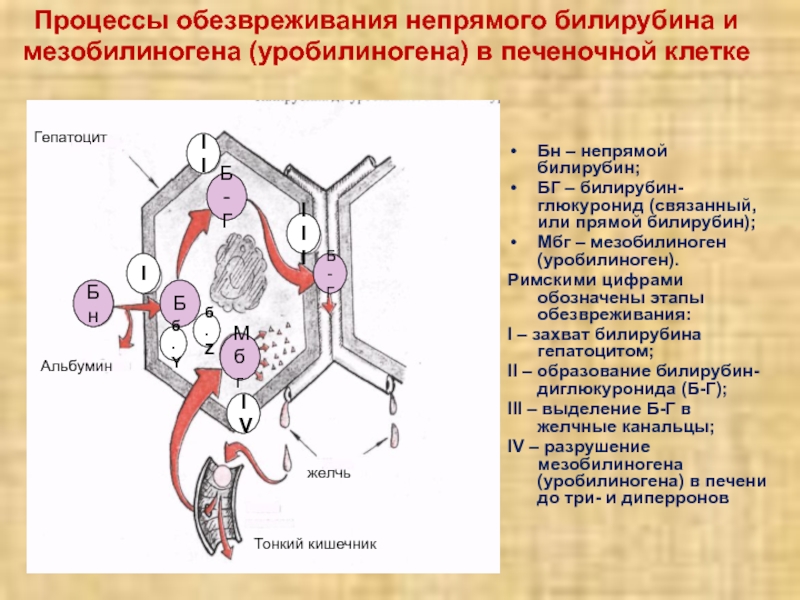
Слайд 25Процессы обезвреживания непрямого билирубина и мезобилиногена (уробилиногена) в печеночной клетке
Бн
– непрямой билирубин;
БГ – билирубин-глюкуронид (связанный, или прямой билирубин);
Мбг – мезобилиноген (уробилиноген).
Римскими цифрами обозначены этапы обезвреживания:
I – захват билирубина гепатоцитом;
II – образование билирубин-диглюкуронида (Б-Г);
III – выделение Б-Г в желчные канальцы;
IV – разрушение мезобилиногена (уробилиногена) в печени до три- и диперронов
Тонкий кишечник
желчь
Альбумин
Гепатоцит
ll
Б-Г
lll
Б-Г
Бн
l
lV
Б
МБГ
Бн
Б
Б-Г
Мбг
Б-Г
I
II
III
IV
б.Z
б.Y
Слайд 26
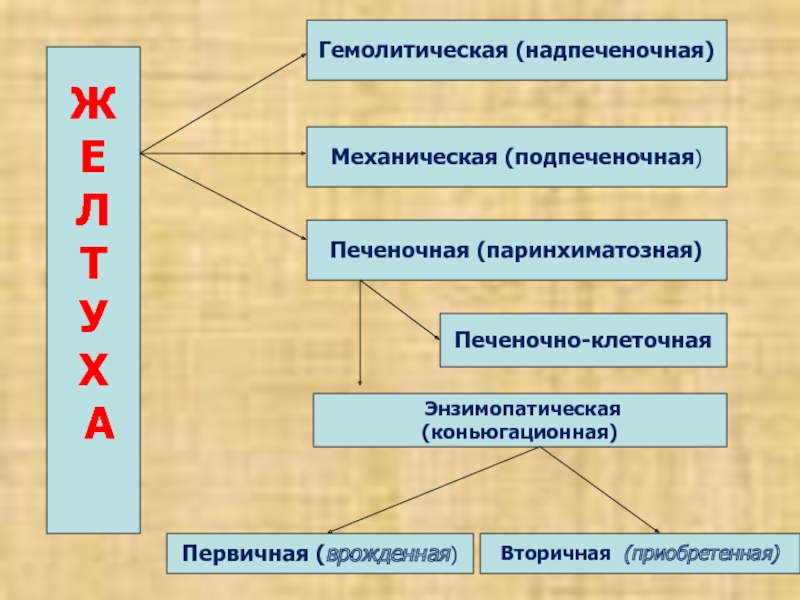
Ж
Е
Л
Т
У
Х
А
Гемолитическая (надпеченочная)
Механическая (подпеченочная)
Печеночная (паринхиматозная)
Печеночно-клеточная
Энзимопатическая (коньюгационная)
Первичная (врожденная)
Вторичная
(приобретенная)
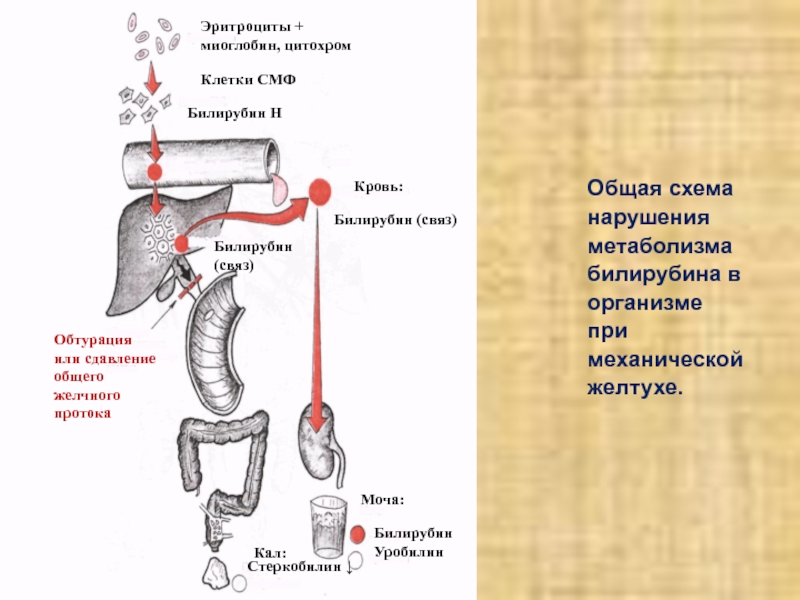
Слайд 27
Общая схема
нарушения
метаболизма
билирубина в
организме
при
механической
желтухе.
Слайд 28
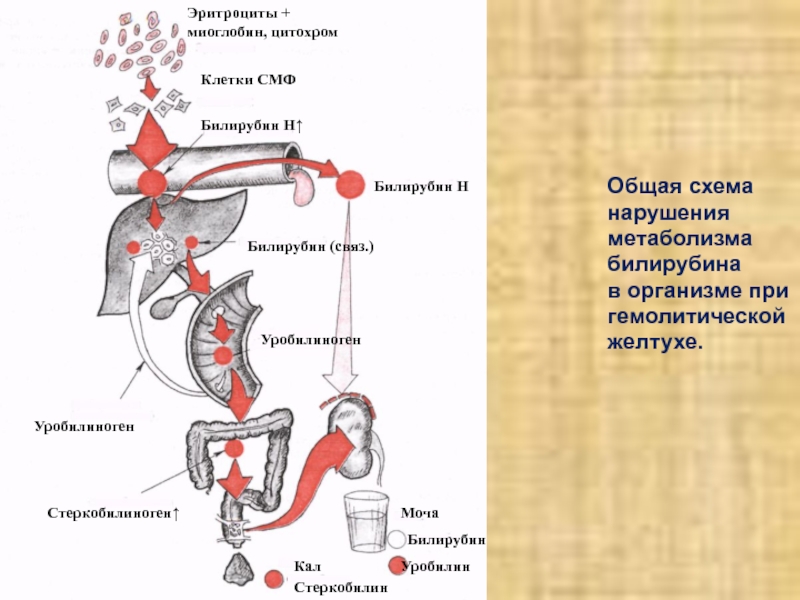
Общая схема
нарушения
метаболизма
билирубина
в организме при
гемолитической
желтухе.
Билирубин
Н↑
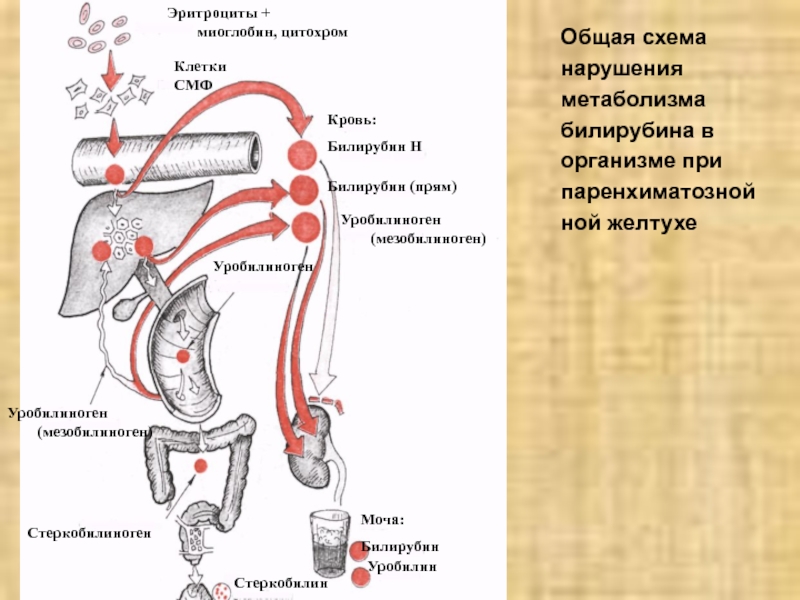
Слайд 29Общая схема
нарушения
метаболизма
билирубина в
организме при
паренхиматозной
ной желтухе
Слайд 30ВИДЫ (ФОРМЫ) БИЛИРУБИНА,ПРИСУТСТВУЮЩИЕ В ПЕРИФЕРИЧЕСКОЙ КРОВИ (в норме и патологии)
Билирубин
не конъюгированный (непрямой, не связанный с глюкуроновой кислотой),
поступает в
кровь из разрушенных эритроцитов и не эритроидных источников (миоглобин, цитохромы),
связан с белком – альбумином плазмы крови (транспорт, детоксикация), не токсичен,
не проходит почечный барьер !
2. Билирубин конъюгированный (прямой, связан с глюкуроновой кислотой) – не токсичен, в крови – незначительное количество,
выводится почками.
3. Билирубин свободный – не связан
ни с глюкуроновой кислотой,
ни с альбумином плазмы:
токсическая фракция, способствующая развитию
билирубиновой интоксикации – билирубиновой энцефалопатии («ядерная» желтуха).
4. Мезобилиноген (уробилиноген) – всасывается из просвета тонкого кишечника в систему воротной вены
и в печени метаболизируется до три- и дипирролов. В норме в крови не присутствует.
5. Стеркобилиноген – всасывается из толстого кишечника (геморроидальные вены) в систему нижней полой вены,
выводится почками (уробилин).
Слайд 31Физиологические желтухи новорожденных
Появляются на 2-3 сутки жизни у здоровых детей
(чаще недоношенных)
Характеризуются невысоким содержанием билирубина – от 34-51 до 205
ммоль/л, 85-103 ммоль/л – средняя величина
Протекающей бессимптомно и нарушения здоровья ребенка НЕ ВЫЗЫВАЮТ
Не требует лечения, и, к концу первой, реже второй недели жизни исчезает
Слайд 32Факторы, способствующие развитию физиологических желтух
l. Повышенное образование билирубина:
повышенный гемолиз
эритроцитов
неэффективный эритропоэз ↑
повышенное образование билирубина из не эритроидных источников
Слайд 33
ll. Сниженная функциональная способность печени, проявляющаяся:
в сниженном захвате неконъюгированного гемоглобина
гепатоцитами (транзиторный дефицит б.Y, у недоношенных и б.Z)
в низкой способности
к конъюгации билирубина (активность глюкуронилтрансферазы ↓)
в сниженной способности к экскреции билирубина из гепатоцитов
Слайд 34
lll. Повышенное поступление неконъюгированного билирубина из кишечника в кровь (минуя
печень):
высокая активность β-глюкуронидазы кишечника
поступление крови из кишечника через венозный проток
(Аранцев проток) в нижнюю полую вену минуя печень
стерильность кишечника и слабая редукция желчных пигментов
Слайд 35
lV. Позднее приложение к груди (на вторые и более суток),
наличие синдромов:
«плацентарной трансфузии» (поздняя перевязка пуповины)
фета-фетальной трансфузии (проникновение крови одного
близнеца в кровь другого)
Слайд 36ГРУППА ФАКТОРОВ, СПОСОБСТВУЮЩИЕ УВЕЛИЧЕНИЮ
КОНЦЕНТРАЦИИ СВОБОДНОГО БИЛИРУБИНА
В ПЕРИФЕРИЧЕСКОЙ КРОВИ
l.
Группа – факторы, снижающие способность альбумина связывать билирубин, поступающий из
разрушенных эритроцитов:
недоношенность;
гипоальбуминемия;
гиперосмолярность плазмы крови;
инфекция;
голодание;
ацидоз.
ll. Группа – вещества, конкурирующие с билирубином за связь с альбумином (1 гр. альбумина связывает 16 (14) мг билирубина):
экзогенные вещества – сульфаниламиды, антибиотики, салицилаты, анальгетики, рентгенконтрастные вещества;
эндогенные вещества – неэстерифицированные жирные кислоты, стероидные гормоны, кальций и др..
Слайд 37
lll. Группа – вещества, конкурирующие с билирубином за связь с
глюкуроновой кислотой в гепатоците:
викасол, ряд антибиотиков (новобиоцин), анальгин, салицилаты, вит.
Е и др. (известно ≈ 100 веществ).
lV. Группа – факторы, угнетающие конъюгационную и экскреторную функцию печени:
гемодинамические нарушения (гипоксия);
дегидратация;
гипогликемия.
Слайд 38ГИПЕРБИЛИРУБИНЕМИИ, УВЕЛИЧИВАЮЩИЕ РИСК РАЗВИТИЯ «ЯДЕРНОЙ» ЖЕЛТУХИ
Гипербилирубинемия при естественном вскармливании (типа
Aries) –
в материнском молоке присутствуют метаболиты
типа 3а-20β-прегнандиола.
Они тормозят активность глюкуронил-трансферазной системы печени. Длится 3-4 недели.
2. Гипербилирубинемия у новорожденных с диабетической фенопатией – отмечается временная,
транзиторная недостаточность глюкоронил-трансферазной системой печени.
3. Гипербилирубинемия при врожденном гипотериозе, пилоростенозе.
4. Лекарственные гипербилирубинемии – токсическое действие на энзимные системы печени.
Слайд 39ГИПЕРБИЛИРУБИНЕМИИ, УВЕЛИЧИВАЮЩИЕ РИСК РАЗВИТИЯ «ЯДЕРНОЙ» ЖЕЛТУХИ
5. Наследственные формы гипербилирубинемии (энзимопатические):
болезнь
Криглера-Найяра – врожденное отсутствие глюкуронил-трансферазы;
болезнь Люцей-Дризколла – транзиторная недостаточность глюкуронил-трансферазы;
синдром
Дабина-Джонсона – мутация гена белка, ответственного за гепатобилиарный перенос различных органических анионов;
синдром Жильбера, Жильбера-Мейленграхта – гипербилирубинемия конституциональная, идиопатическая, неконъюгированная (семейная негемолитическая желтуха)
– умеренная неконъюгированная гипербилирубинемия (чаще у мальчиков) с доброкачественным течением.
Генетически детерминированное нарушение структуры мембраны гепатоцитов. Нарушается перенос билирубина в гепатоцит.
6. Недоношенность с ранним появление и интенсивным нарастанием желтухи
Слайд 40ПАТОГЕНЕЗ «ЯДЕРНОЙ» ЖЕЛТУХИ
Свободный билирубин легко растворяется
в тканях и главным образом,
в органах с обильным содержанием
липоидов
(ЦНС, кора надпочечников, подкожно-жировая клетка и др.).
Причины избирательного отложения свободного билирубина в ЦНС:
незрелость у новорожденных гематоэнцефалического барьера;
отсутствие в мозге лигандинов (б. Y и б. Z);
большим, по сравнению с другими тканями содержанием в головном мозге ганглиозидов и
сфингомиелина, к которым свободный билирубин испытывает особое сродство.
Проникая в нейроны ЦНС, свободный билирубин
окрашивает их скопления (ядерные центры)
в желтоватый цвет – «ядерная» желтуха.
Слайд 41ПАТОГЕНЕЗ «ЯДЕРНОЙ» ЖЕЛТУХИ
Поражаются преимущественно
активно функционирующие нервные центры, расположенные
в продолговатом мозге, сером веществе
базальных ганглий, мозжечке, гипоталамусе.
Механизм токсического действие свободного билирубина:
угнетение углеводного обмена – снижается активность НАД-зависимых дегидрогеназ
(малатдегидрогеназы и др.) и НАД-Н зависимых дегидрогеназ
(алкогольдегидрогеназы, глутаматдегидрогеназы и др.);
блокада тканевого дыхания – разобщение окислительного фосфорилирования, связывание НАД и цитохрома С.
Идентичные изменения, вплоть до некроза могут наблюдаться и в других органах и тканях – надпочечниках, селезенке, ЖКТ, поджелудочной железе.
Слайд 42Клиника «ядерной» желтухи
1 фаза, асфиктическая фаза, ей свойственны продромальные симптомы:
ослабление
сосательного рефлекса
гипотония
летаргия
резное снижение мышечного тонуса и рефлексов
Слайд 43Клиника «ядерной» желтухи (продолжение)
Затем:
урежение дыхания
появление апноэ
с явлениями асфиксии
возникновение на фоне гипотонии и гипорефлексии:
-кратковременных тонических судорог разгибательной мускулатуры
-регидности затылочных мышц
-«маскообразного лица» с широко открытыми , «испуганными глазами»
Слайд 44Клиника «ядерной» желтухи(продолжение)
2 фаза – спастическая фаза (значительное
поражение ядер головного мозга):
пронзительный «мозговой» крик
разгибательный гипертонус
значительная регидность затылочных мышц
спазм
взора
Неблагоприятными с точки зрения прогноза считается появление дыхательных расстройств
Слайд 45Особенности
развития «ядерной» желтухи:
классические симптомы могут отсутствовать
может наблюдаться общая гипотония
патологическое «зевание»
срыгивание
апное, брадипное
внезапная остановка сердца и дыхания
Слайд 46
ПЕЧЕНОЧНАЯ ЭНЦЕФАЛОПАТИЯ – это комплекс потенциально-обратимых,
нервно-психических изменений (с нарушением
интеллекта,
неврологических рефлексов и сознания)
возникающих в результате острых или
хронических заболеваний печени и/или
порто-ковального шунтирования крови.
Слайд 47
І. ЭНДОГЕННЫЕ НЕЙРОТОКСИНЫ:
1) аммиак (гипераммониемия связана со снижением синтеза в
печени из нее мочевины и глютамина):
2) меркаптаны (индол, скатол и
др.) – продукты бактериального гидролиза серосодержащих аминокислот (метионин, цистеин). В норме обезвреживаются печенью
Слайд 48
3) коротко- и среднецепочные жирные кислоты, образуются из пищевых жиров
под действием кишечной флоры и при клеточно-печеночной недостаточности в результате
неполного распада жирных кислот:
4) фенолы – это группа дериватов тирозина и фенилаланина, самостоятельного значения у человека не имеет
Слайд 49
ІІ. АМИНОКИСЛОТНЫЙ ДИСБАЛАНС – характеризуется увеличением уровня ароматических аминокислот:
фенилаланина,
тирозина, триптофана и,
сниженем концентрации аминокислот с разветвленной боковой цепью:
валина, лейцина, изолейцина
Слайд 50
Увеличение концентрации ароматических аминокислот в периферической крови
→
увеличивает их поступление в головной мозг –
его ферментные системы не могут обеспечить их обычный метаболизм.
Кроме того, фенилаланин в высоких концентрациях тормозит синтез допамина.
Все это приводит к синтезу в ЦНС, так называемых «ложных» нейротрансмиттеров,
структурно-подобных,
но существенно менее активных веществ, чем норадреналин и допамин –
октопамин, β-фенилэтиламин. Отсюда –
вытеснение истинных нейротрансмиттеров –
прерыв постсинаптической передачи.
Слайд 51
ІІІ. Известна и роль тормозного нейротрансмиттера – γ - аминомаслянной
кислоты (ГАМК). Ее концентрация в головном мозге повышается вследствие:
нарушения обезвреживающей
функции печени (↓ГАМК - трансаминаза печени);
проникновение через гематоэнцефалический барьер «кишечной» ГАМК (в норме она не проходит через данный барьер).
Слайд 52
Отмечено также:
увеличение плотности ГАМК-эргических рецепторов;
уменьшение плотности рецепторов для возбуждения.
Таким образом, в основе развития печеночной энцефалопатии лежит-
снижение
возбудимости нейронов (- АТФ↓, активность Nа+/К+ АТФазы↓, потенциал действия ↓, величина «+» ↓, вплоть до «-» значений).
вследствии этого-
нарушаются коммуникационные взаимоотношения между нейронами и нервными центрами (они как бы «запрещаются»).
Усилению этого механизма служат:
увеличение концентрации ГАМК и плотности тормозных рецепторов;
снижение плотности рецепторов возбуждения;
образование «ложных» нейротрансмиттеров.
Слайд 53
В патогенезе печеночной недостаточности, обусловленной большой группой причинных факторов, особо
подчеркивается роль активации перекисного окисления мембранных липидов. Данный механизм может
быть инициирующим, а так же служить дальнейшей основой развития печеночной недостаточности.
Учитывая медико-социальное значение роли вирусной патологии в развитии печеночной недостаточности, серьезную оценку заслуживают аутоиммунные механизмы патогенеза (синтез аутоантител к различным компонентам гепатоцитов, формирование клонов сенсибилизированных лимфоцитов).
Данные механизмы могут:
быть инициальными и основными звеньями в патогенез;
по механизму «порочного круга» поддерживать и усиливать друг друга.
лет, доставлена в инфекционную больницу в тяжелом состоянии с жалобами
на головную боль, рвоту, зуд кожи, плохой сон, апатию, общую депрессию, запоры. Температура тела 36,50С.
При осмотре бросается в глаза ярко-желтая окраска кожи и слизистых оболочек. Печень и селезенка увеличены, уплотнены, болезненны при пальпации.
При лабораторном исследовании в крови обнаружено содержание большого количества прямого билирубина и желчных кислот. Количество непрямого билирубина в крови увеличено, уробилиноген в крови и в моче присутствует. Тимоловая проба положительная. В крови обнаружено понижение содержания холестерина и белков (главным образом альбуминов и фибриногена) и повышено содержание аминокислот и некоторых ферментов (альдолазы, аминотрансферазы, щелочной фосфатазы). Моча имеет цвет темного пива. Кал ахоличен. При микроскопии в моче обнаруживаются капли нейтрального жира и большое количество кристаллов жирных кислот, реакция кала на стеркобилин отрицательная.
1. Указать тип (форму) печеночной недостаточности.
2. Определить вид лабораторного (биохимического) синдрома печени.
3. Определить клинический синдром недостаточности печени.
4. Охарактеризовать механизмы развития выявленных нарушений.
Внимание! Каждый ответ должен быть аргументирован.