Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Патофизиология шоковых состояний
Содержание
- 1. Патофизиология шоковых состояний
- 2. Шок (shoch, англ. удар, толчок) – остро
- 3. «Если сильный вопль и стоны
- 4. М.А. Булгаков в «записках юного врача»
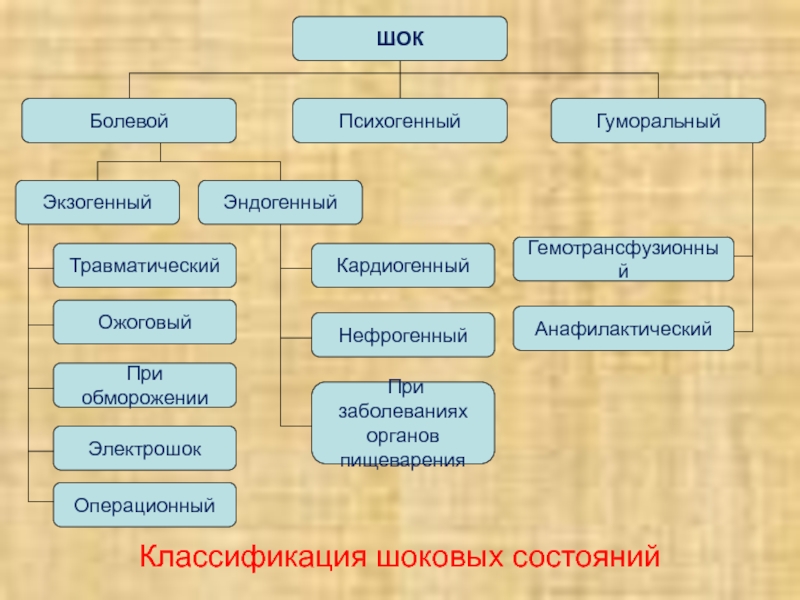
- 5. Классификация шоковых состоянийШОК Психогенный Гуморальный Болевой Эндогенный
- 6. Тяжесть шока и смертность шоковых больных в
- 7. В этиологии шока важную роль играют не
- 8. Общая клинико-патофизиологическая характеристика шокаНезависимо от вида шокового
- 9. Общая клинико-патофизиологическая характеристика шока (продолжение)3. Тахикардия4. Централизация
- 10. ПРИНЦИПИАЛЬНАЯ СХЕМА МИКРОЦИРКУЛЯЦИИ. АВА-артериоло-венулярный анастомозартериолаМышечная венуламетартериолаПрекапиллярный сфинктер Истинные капиллярыАВАвенула
- 11. Общая характеристика эректильной фазы шокаИзменения, происходящие в
- 12. Далее, по мере
- 13. Инициальные механизмы гипотонии, гиповолемии, гипоксии и токсемии
- 14. Таким образом, снижение работы сердца (насосная функция
- 15. По мере прогрессирования шока все выше указанные
- 16. происходит децентрализация кровообращения – в микроциркуляторном русле
- 17. Таким образом, за
- 18. Следовательно, капиллярно-трофическая недостаточность является причиной резкого снижения
- 19. Данные нарушения структуры и функции клетки могут
- 20. Общая клинико-патофизиологическая характеристика шокаНезависимо от вида шокового
- 21. Общая клинико-патофизиологическая характеристика шока (продолжение)3. Тахикардия3. Брадикардия,
- 22. Особенности развития различных видов шокаТРАВМАТИЧЕСКИЙ ШОКЭтиология –
- 23. Особенности развития различных видов шока (продолжение)2. КАРДИОГЕННЫЙ
- 24. Особенности развития различных видов шока (продолжение)3. ОЖОГОВЫЙ
- 25. Особенности развития различных видов шока (продолжение)4. ГИПОВОЛЕМИЧЕСКИЙ
- 26. Особенности развития различных видов шока (продолжение)5. СЕПТИЧЕСКИЙ
- 27. Слайд 27
- 28. Особенности развития различных видов шока (продолжение)6. АНАФИЛАКТИЧЕСКИЙ
- 29. Терапия гиповолемического шока.Шок легкой степени Потеря менее
- 30. Тяжелый шок. Потеря более 40% ОЦК (>2
- 31. Лечение анафилактического шокаПервая помощь:1.Прекратить поступление аллергена:отмена лекарственных
- 32. адреналин может быть введен в/м в дозе
- 33. Дальнейшие лечебные мероприятия:Антигистаминные препараты (медленное в/в введение
- 34. Рассмотреть возможность применения бикарбоната (0,5-1 ммоль/кг в/в).Оценка
- 35. Слайд 35
- 36. Скачать презентанцию
Слайды и текст этой презентации
Слайд 3 «Если сильный вопль и стоны слышатся от раненого,
у которого черты изменились, лицо сделалось длинным и судорожно искривленным,
бледным или посиневшим и распухшим от крика, если у него пульс напряжен, скор, дыхание коротко и часто, то каково бы ни было его повреждение, нужно спешить с помощью. Иногда, в этих случаях, открывается при исследовании раны открытый перелом кости, давящий на нерв, рана может быть и пулевая, и, самая обыкновенная, но при неосторожном транспорте перешибленная кость вышла из положения и, раздражая нерв, причиняет несносные мучения; может статься, боль зависит от загнувшейся крюком пули, которая засела прямо на нерве».Н. И. Пирогов
Слайд 4 М.А. Булгаков в «записках юного врача» так описал картину
шока: « Тут я вышел из оцепенения и взялся
за ее пульс. В холодной руке его не было. Лишь после нескольких секунд нашел я чуть заметную редкую волну. Она прошла… потом была пауза, во время которой я успел глянуть на синеющие крылья носа и белые губы… Хотел уже сказать: конец… по счастью, удержался… Опять прошла ниточкой волна.Вот как потухает изорванный человек, - подумал я, - тут уж ничего не сделаешь…»
Булгаков М.А. во время учебы в Киевском университете
Слайд 5
Классификация шоковых состояний
ШОК
Психогенный
Гуморальный
Болевой
Эндогенный
Экзогенный
Травматический
Ожоговый
При
обморожении
Электрошок
Операционный
При заболеваниях
органов
пищеварения
Нефрогенный
Анафилактический
Гемотрансфузионный
Кардиогенный
Слайд 6
Тяжесть шока и смертность шоковых больных в значительной степени зависят
от:
локализации травмы;
степени и обширности повреждения;
количества травмированных частей тела;
изолированности, сочетанных и
комбинированных травм;(повреждений конечностей, груди, живота и/или головы (их костных и мышечных тканей, а также мозга, сердца, легких, печени, почек, селезенки, органов пищеварительного тракта и др.).
Слайд 7
В этиологии шока важную роль играют не только внешние, но
и внутренние неблагоприятные условия:
высокая и низкая температуры;
голодание, обезвоживание, гипокинезия, физическое
и умственное переутомление;гипоксия;
исходно повышенная реактивность и пониженная резистентность организма;
дефицит резерва адаптации;
нарушенный уровень гомеостаза;
несвоевременное оказание квалифицированной медицинской помощи и т.д.
Слайд 8Общая клинико-патофизиологическая характеристика шока
Независимо от вида шокового агента и тяжести
клинических проявлений выделяют две последовательно развивающихся стадии шока
Генерализованная активация ЦНС,
симпато-адреналовой и ГГНС. Следствием этого является:1. Психическое (часто неадекватное) и двигательное возбуждение
2. АД↑
Слайд 9Общая клинико-патофизиологическая характеристика шока (продолжение)
3. Тахикардия
4. Централизация кровообращения
5. Тахипное
6. Выброс
депонированной крови
7. Активация гликогенолиза, липолиза
8. Активация анаэробного окисления
9. Олиго-, анурия
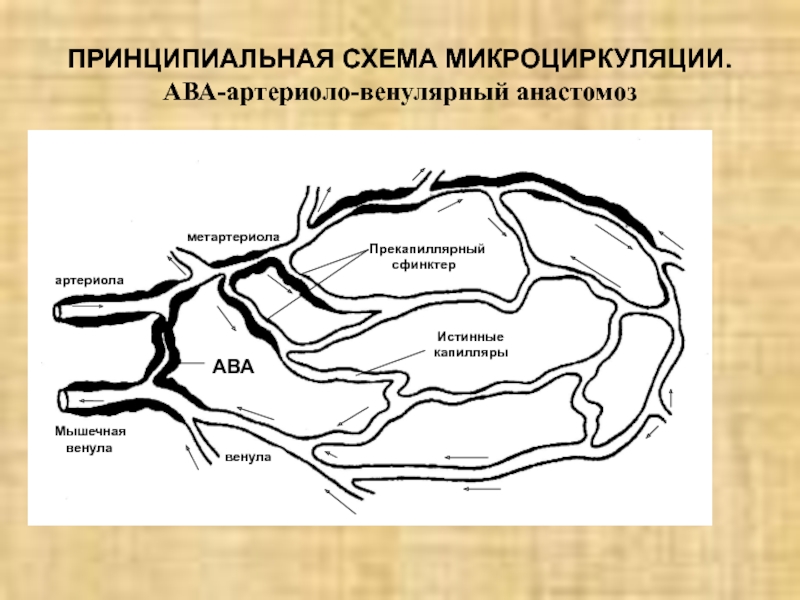
Слайд 10ПРИНЦИПИАЛЬНАЯ СХЕМА МИКРОЦИРКУЛЯЦИИ.
АВА-артериоло-венулярный анастомоз
артериола
Мышечная
венула
метартериола
Прекапиллярный
сфинктер
Истинные
капилляры
АВА
венула
Слайд 11Общая характеристика эректильной фазы шока
Изменения, происходящие в эректильную фазу шока,
имеют адаптивный характер.
Реакции организма обеспечивают в условиях действия экстремального фактора
доставку к тканям и органам (в первую очередь ЦНС и сердцу) кислорода и субстратов метаболизма, поддерживание перфузионного давления Однако, уже в эту стадию, по мере нарастания повреждения, данные реакции приобретают избыточный, неадекватный и некоординированный эффект
Происходит так называемая «эндогенизация» патологического процесса, которая в значительной мере и определяет тяжелое или даже необратимое, самоусугубляющеся течение шока
Специфика шоковых состояний выявляется, как правило, только на начальных этапах их развития
Слайд 12
Далее, по мере нарастания степени и
масштаба расстройства жизнедеятельности ведущее патогенетическое значение приобретают:
нарушения гемодинамики (гиповолемия, гипотония)
гипоксия
токсемия
Они между собой тесно взаимосвязаны, возникают и действуют практически одновременно.
Слайд 13
Инициальные механизмы гипотонии, гиповолемии, гипоксии и токсемии наблюдаются уже в
эректильную стадию шока:
усталость сердечной мышцы (истощение энергетических субстратов), СВ- снижается.
кардиотоксический
эффект гиперкатехоламинемии, высокой концентрации гормонов надпочечников и щитовидной железы в крови (токсемия)длительное существование централизации кровообращения обуславливает развитие гипоксии в коже, мышцах, органах брюшной полости и таза, а также почек
следствием гипоксии является формирование ацидоза, образование большого количества БАВ (NО, аденозина, гистамина и др.) – токсемия
ацидоз (Н+) и БАВ снижают тонус резистивных и емкостных сосудов, емкость сосудистого русла увеличивается → АД↓(гипотония)
Слайд 14
Таким образом, снижение работы сердца (насосная функция снижается) и увеличение
емкости сосудистого русла благоприятствуют появлению гиповолемии (вторичной)
Чрезмерная активность ЦНС в
эректильную стадию шока вызывает значительную структурно-функциональную нагрузку на нейроны, что вызывает истощение их энергетических субстратов и замедление процессов восстановления изношенных структур И как защитная реакция, в ЦНС начинают преобладать процессы торможения, что приводит к нарушению нейроэндокринной регуляции и интеграции систем организма
Слайд 15
По мере прогрессирования шока все выше указанные процессы усиливаются, что
приводит к появлению более сложных и угрожающих жизни больного последствий:
отмечается дальнейшее прогрессирование нарушение функции сердца
на фоне усиления ацидоза, ионного дисбаланса снижается чувствительность сосудистых рецепторов к адреналину (его концентрация в крови в торпидную фазу может соответствовать норме)
значительно снижается тонус сосудов
все это обуславливает дальнейшее снижение АД, вплоть до прекращения процесса фильтрации в клубочках почек и развития уремии
существенным моментом в этот период является раскрытие прекапиллярных сфинкторов на фоне закрытых посткапиллярных
Слайд 16
происходит децентрализация кровообращения – в микроциркуляторном русле скорость кровотока замедляется
(вплоть до остановки), часть крови выключается из ОЦК (вторичная гиповолемия),
внутрикапиллярное гидростатическое давление ↑гипотония и децентрализация кровообращения усиливает проявления гипоксии (циркуляторной)
она, плюс ↑ внутрикапиллярного гидростатического давление значительно повышают проницаемость микрососудов →
выход жидкостной части крови за пределы сосуда, сгущение крови, уменьшение ОЦК (вторичная гиповолемия)
замедление/остановка кровотока, сгущение крови создает условия для образования микротромбов. Все это происходит на фоне глубокой гипоксии и развивающегося дисбаланса концентрации и/или активности САСС и фибринолиза →
угроза развития ДВС-синдрома
Слайд 17
Таким образом, за существенным нарушением системной
гемодинамики, следует выраженные изменения в системе микроциркуляции
Формируется капиллярно-трофический синдром (недостаточность),
который проявляется различными метаболическими изменениями (токсемия):доминированием процессов катаболизма белков, жиров, углеводов
резким снижением активности обмена веществ и пластических процессов в клетках
возрастанием концентрации в жидких средах организма недоокисленных продуктов (пировиноградной, молочной, уксусной кислот, кетоновых тел и др.)
интенсификацией перекисного окисления липидов
Слайд 18
Следовательно, капиллярно-трофическая недостаточность является причиной резкого снижения основного назначения С-С-С:
доставка различных нутриентов и О2 клеткам
удаление продуктов обмена из клеток
В
связи с этим в клетках наблюдается:развитие внутриклеточного ацидоза
ионный дисбаланс (Nа↑, К↓, Са2++↑)
резкое снижение активности ферментов, в том числе митохондриальных
Синтез АТФ ↓↓↓
повреждение и разрушение клеточных мембран
некроз
Слайд 19
Данные нарушения структуры и функции клетки могут касаться каждой клетки
организма. Введен даже такой термин «шоковая» клетка
Определенные органы обладают повышенной
чувствительностью к шоку и, в связи с этим, получили название – «шоковые» органы:«шоковое» легкое
«шоковая» почка
«шоковая» печень
В итоге формируется полиорганная недостаточность
Слайд 20Общая клинико-патофизиологическая характеристика шока
Независимо от вида шокового агента и тяжести
клинических проявлений выделяют две последовательно развивающихся стадии шока
Генерализованная активация ЦНС,
симпато-адреналовой и ГГНС. Следствием этого является:Глубокое угнетение функции ЦНС, низкая эффективность нейроэндо-кринной регуляции. Следствием этого является:
1. Психическое (часто неадекватное) и двигательное возбуждение
1. Психогенная и двигательная заторможенность, заторможенность сознание (но оно сохранено!) сохранена и чувствительность
2. АД↑
2. АД↓
Слайд 21Общая клинико-патофизиологическая характеристика шока (продолжение)
3. Тахикардия
3. Брадикардия, аритмия
4. Централизация кровообращения
4.
Децентрализация кровообращения, капилляротрофическая недостаточность
5. Тахипное
5. Брадипное, ДН («шоковое легкое»)
6. Выброс
депонироанной крови6. Депонирование крови («вторичная гиповолемия»), угроза развития ДВС-синдрома
7. Активация гликогенолиза, липолиза
7. Истощение энергетических субстратов, ионный дисбаланс
8. Активация анаэробного окисления
8. Ацидоз, гипергидратация
9. Олиго-, анурия
9. Почечная недостаточность
Слайд 22Особенности развития различных видов шока
ТРАВМАТИЧЕСКИЙ ШОК
Этиология – чрезмерное раздражение или
повреждение экстеро-, интеро- и проприорецепторов вследствие прямого повреждающего действия механических
факторовВедущие патогенетические механизмы:
болевое раздражение
гипоксия
гиповолемия (первичная, вторичная)
токсемия (продукты разрушенных клеток, ацидоз, цитокины - ООФ)
Слайд 23Особенности развития различных видов шока (продолжение)
2. КАРДИОГЕННЫЙ ШОК
Этиология –
инфаркт миокарда, тяжелые миокардиты, при значительных нарушениях ритма (параксизмальная тахикардия),
тампонада сердца (тромбоз полости) и др.Развивается при поражении 40-45% массы миокарда.
Ведущие патогенетические звенья:
болевое раздражение
вторичная гиповолемия (снижение насосной функции сердца)
Слайд 24Особенности развития различных видов шока (продолжение)
3. ОЖОГОВЫЙ ШОК
Этиология –
обширные и глубокие ожоги, охватывающие более 15% поверхности тела (у
детей и пожилых людей при меньшей площади)Ведущие патогенетические звенья:
болевое раздражение
вторичная гиповолемия – испарение жидкости с ожоговой поверхности, повышение проницаемости микрососудов
Слайд 25Особенности развития различных видов шока (продолжение)
4. ГИПОВОЛЕМИЧЕСКИЙ ШОК (дегидратационный, постгеморрагический)
Этиология
– кровопотеря, потеря плазмы, потеря жидкости и электролитов (кишечная непроходимость,
перитонит, перегревание)Ведущее патогенетическое звено – гиповолемия
Слайд 26Особенности развития различных видов шока (продолжение)
5. СЕПТИЧЕСКИЙ ШОК
(эндотоксиновый, инфекционно-токсический)
Этиология – инфекции, чаще всего вызванные грамотрицательной флорой (кишечная
палочка, протей, стрептококки, пневмококки)Особенностями шока являются:
возникает на фоне инфекционного процесса
часто сопровождается лихорадкой с потрясающими ознобами и обильным выделением пота
Ведущие патогенетические звенья:
токсемия
вторичная гиповолемия
Слайд 27
ВОЗБУДИТЕЛЬ →
МАКРООРГАНИЗМЭНДОТОКСИНЫ И ДРУГИЕ ПРОДУКТЫ МИКРОБНОГО ПРОИСХОЖДЕНИЯ
КЛЕТКИ-ПРОДУЦЕНТЫ ПРОВОСПАЛИТЕЛЬНЫХ МЕДИАТОРОВ (МОНОЦИТЫ, МАКРОФАГИ, ЭНДОТЕЛИАЛЛЬНЫЕ КЛЕТКИ, ФИБРОБЛАСТЫ И ДР.)
ЦИТОКИНЫ: ФНОα, ИЛ-1, ИЛ-6, ИЛ-8, ИЛ-10.
СИСТЕМНАЯ
ВОСПАЛИТЕЛЬНАЯ
РЕАКЦИЯ
МЕСТНАЯ
ВОСПАЛИТЕЛЬНАЯ РЕАКЦИЯ
«ВЗРЫВНОЙ» СИСТЕМНЫЙ ОТВЕТ НА ВОСПАЛЕНИЕ
СЕПТИЧЕСКИЙ ШОК
Внутриклеточные процессы про- и противовоспалительной реакции при сепсисе.
Слайд 28Особенности развития различных видов шока (продолжение)
6. АНАФИЛАКТИЧЕСКИЙ ШОК
Этиология – введение аллергена на фоне сенсибилизации (I тип аллергических
реакций по Джеллу-Кумбсу)Ведущие патогенетические звенья:
токсемия
вторичная гиповолемия
Слайд 29Терапия гиповолемического шока.
Шок легкой степени Потеря менее 20% ОЦК (1
л при весе 70 кг).Проявляется ортостатической артериальной гипотонией и тахикардией.
Лечение:-
в/в инфузии физиологического раствора или раствора Рингера с лактатом из расчета 3 мл на каждый 1 мл предполагаемой кровопотериШок средней степении. Потеря 20-40% ОЦК (1-2 л при весе 70 кг).Проявляется метаболическим ацидозом, артериальной гипотонией, тахикардией и олигурией. Сознание обычно сохранено.
Лечение:- введение солевых растворов (3мл на каждый 1 мл предполагаемой кровопотери);- переливание препаратов крови.
Слайд 30
Тяжелый шок. Потеря более 40% ОЦК (>2 л при весе
70 кг).Проявляется тяжелым метаболическим ацидозом, артериальной гипотонией, тахикардией и нарушенияим
сознания.Лечение:- струйное введение солевых растворов по нескольким катетерам до устранения артериальной гипотонии или, в случае геморрагического шока, до начала введения эритроцитарной массы.С целью ускорения темпа инфузии можно повышать давление в системах для переливания, а также вводить растворы струйно – шприцами объемом 50 мл.
Слайд 31
Лечение анафилактического шока
Первая помощь:
1.Прекратить поступление аллергена:
отмена лекарственных препаратов, вероятно, вызвавших
анафилаксию;
удаление жала, оставленного насекомым. Для замедления всасывания аллергена место укуса
(инъекции) обкалывают адреналином (0,2 – 0,3 мл раствора 1:1000), накладывают жгут проксимальнее места укуса (инъекции).2. Начать мероприятия по поддержке дыхания, включающие по возможности подачу 100% кислорода. При необходимости следует выполнить интубацию трахеи или коникотомию.
3. Положить пациента на твердую плоскую поверхность, придать нижним конечностям больного приподнятое положение.
4.Ввести адреналин:
Слайд 32
адреналин может быть введен в/м в дозе 0,5-1мг, повторные в/м
введения – каждые 10 минут под контролем АД и пульса
до улучшения состояния больного;при наличии выраженной артериальной гипотонии следует обеспечить в/в введение начальной дозы адреналина (50-100 мкг в течение 1 минуты) или интратрахеальное введение; для поддержания АД – в/в инфузия адреналина со скоростью 1-4 мкг/мин;
при наличии коллапса может потребоваться в/в дробное введение адреналина – 0,5-1 мг при скорости инфузии 0,1 мг/мин.
Начать струйную инфузию кристаллоидных или коллоидных растворов в дозе 10 мл/кг.
Слайд 33
Дальнейшие лечебные мероприятия:
Антигистаминные препараты (медленное в/в введение 10-20 мг хлорфенирамина)
и Н2-блокаторы (например, циметидин 300 мг) в/в или внутрь каждые
6-8 часов.Глюкокортикостероиды: гидрокортизон (в/в 100-300 мг каждые 4-6 часов) или 2 г метилпреднизолона. После введения кортикостероидов чувствительность к адреностимуляторам повышается через 2 часа, однако прямое действие кортикостероидов проявляется только через 6-12 часов.
Дальнейшая вазопрессорная терапия: допамин (5-20 мкг/кг/мин в/в) или норадреналин (0,5-30 мкг/мин) при тяжелой артериальной гипотонии.
Слайд 34
Рассмотреть возможность применения бикарбоната (0,5-1 ммоль/кг в/в).
Оценка состояния дыхательных путей
(готовность пациента к экстубации трахеи).
При сохраняющемся бронхоспазме может потребоваться в/в
применение бронходилататоров:сальбутамол: нагрузочная доза – 250 мкг в/в, поддеживающая доза – 5-20 мкг/мин;
тербуталин: нагрузочная доза – 250-500 мкг\мин в/в, поддерживающая доза – 1,5 мкг/мин;
эуфиллин: 6 мкг/кг/мин в/в в течение 20 минут.