Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
липидный обмен
Содержание
- 1. липидный обмен
- 2. План лекции: 1. Синтез и катаболизм холестерина
- 3. ХОЛЕСТЕРИНХолестерол – стероид, присутствующий в животных организмах.
- 4. ФУНКЦИИ холестерина (ХЛ)1. Холестерин – важнейший компонент
- 5. Метаболизм холестерина (ХЛ) 2. Холестерин выступает предшественником
- 6. Синтез ХОЛЕСТЕРИНА 1. Образование мевалоновой кислоты.2. Образование сквалена. 3. Конденсация сквалена.
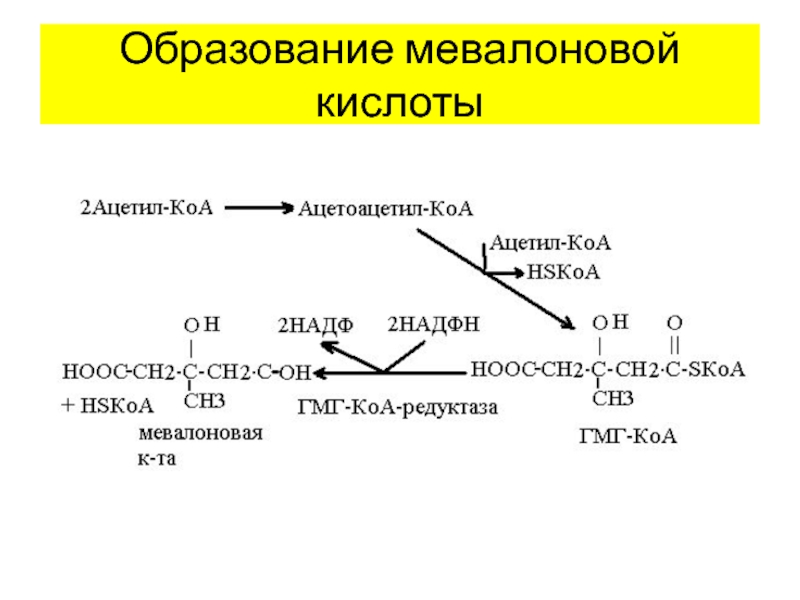
- 7. Образование мевалоновой кислоты1. Две молекулы ацетил-КоА превращаются в
- 8. СИНТЕЗ МЕВАЛОНОВОЙ КИСЛОТЫСхема:
- 9. Образование мевалоновой кислоты
- 10. Образование скваленамевалоновая к-та фосфорилируется образуется:
- 11. Образование скваленачасть изопентилпирофосфата изомеризуется в диметилалилпирофосфат;изопентилпирофосфат вместе
- 12. Конденсация сквалена Сквален ⇒ ланостерин ⇒ зимостерин ⇒ десмостерин ⇒ ХОЛЕСТЕРИН
- 13. Регуляция синтеза ХЛ ГМГ-КоА-редуктаза ингибируется:ХЛ (механизм отрицательной
- 14. Катаболизм ХОЛЕСТЕРИНАФерментов окисляющих ХЛ – нет.Выводится в
- 15. Катаболизм ХОЛЕСТЕРИНАРасход ХС в сутки – 1,2
- 16. Катаболизм ХОЛЕСТЕРИНАСинтез холестерина в организме – 800
- 17. Транспорт ХЛ ХЛ из клеток в
- 18. НарушенияНарушения ХЛ-го баланса приводит к отложению ХЛ
- 19. ДИСЛИПОПРОДЕИДЕМИИ (ДЛП)ДЛП – изменение содержания ЛП в
- 20. КЛАССИФИКАЦИЯ ДЛП1. Первичная (семейные наследственные заболевания):А. МоногеннаяБ.
- 21. ДИСЛИПОПРОДЕИДЕМИИПервичные моногенные ДЛП – редкое заболевание (1:5000)Первичные
- 22. Гиперлипопротеидемии (ГЛП). (по классификации ВОЗ)I. ↑ ХМ
- 23. Гиперлипопротеидемии (ГЛП). (по классификации ВОЗ)IV. ↑ ЛПОНП
- 24. ВТОРИЧНЫЕ ДЛП показатель: кровь – ХМ -
- 25. Гиперлипопротеидемии (ГЛП). (по классификации ВОЗ)Другая важная причина
- 26. Причины модификации ЛП: 1. Гликозилирование ЛП
- 27. Жировая инфильтрация печени (стеатоз) Жировая инфильтрация печени
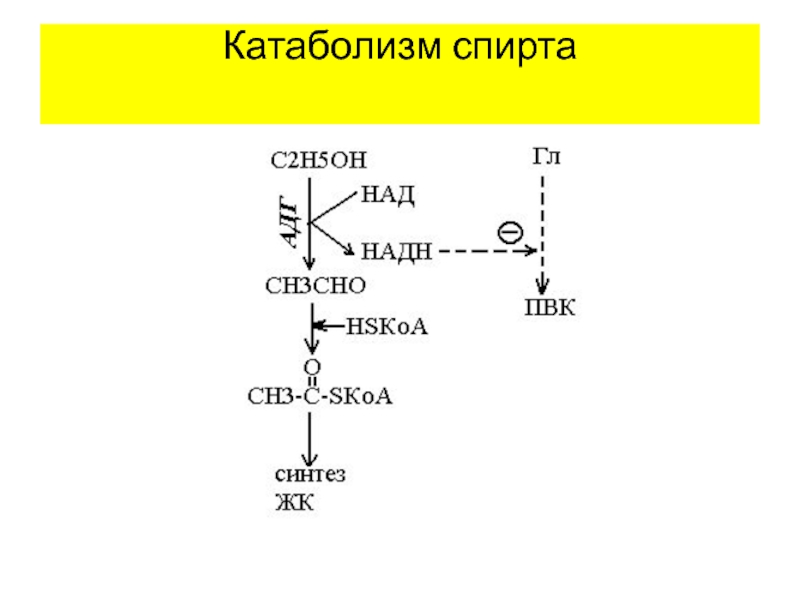
- 28. Катаболизм спирта
- 29. Лечение стеатоза
- 30. ВЗАИМОСВЯЗЬ УГЛЕВОДНОГО И ЛИПИДНОГО ОБМЕНОВСхема:
- 31. Скачать презентанцию
План лекции: 1. Синтез и катаболизм холестерина (ХЛ).2. Транспорт ХЛ и его нарушения.3. Дислипопротеидемии4. Жировая инфильтрация печени.
Слайды и текст этой презентации
Слайд 3ХОЛЕСТЕРИН
Холестерол – стероид, присутствующий в животных организмах. Синтезируется во многих
тканях: печень (50%), тонкий кишечник (10-15%), кожа, кора надпочечников, половые
железы.С пищей холестерина поступает 300-500мг
Слайд 4ФУНКЦИИ холестерина (ХЛ)
1. Холестерин – важнейший компонент плазматических мембран. Включаясь
в состав мембранных фосфолипидов он изменяет реологические свойства (текучесть) мембраны.
Мембрана содержащая ХЛ переходит из жидкокристаллического состояния в гелевое.Слайд 5Метаболизм холестерина (ХЛ)
2. Холестерин выступает предшественником для стероидов (кортикостероиды, минералокортикоиды,
половые гормоны, желчные кислоты,
Витамина Д).
3. ХЛ может
как поступать с пищей, так и синтезироваться в организме (главным образом в печени, синтез ХЛ проходит в цитоплазме).Слайд 6
Синтез ХОЛЕСТЕРИНА
1. Образование мевалоновой кислоты.
2. Образование сквалена.
3. Конденсация сквалена.
Слайд 7Образование мевалоновой кислоты
1. Две молекулы ацетил-КоА превращаются в ацетоацетил-КоА. Фермент –
ацетоацетил-КоА-тиолаза;
2. Ацетоацетил-КоА принимает 3-й ацетильный остаток с ацетил-КоА, образуется 3-гидрокси-3-метил-глутарил-КоА (ГМГ).
Фермент – ГМГ-КоА-синтетаза;3. ГМГ-КоА восстанавливается 2-мя НАДФН, образуется мевалоновая к-та. Фермент – ГМГ-КоА-редуктаза.
Слайд 10Образование сквалена
мевалоновая к-та фосфорилируется образуется:
5-фосфомевалоновая к-та;
фосфорилируется еще раз по С5 – образуется
5-пирофосфомевалоновая к-та;фосфорилируется по С3 – образуется
3-фосфо-5-пирофосмевалоновая к-та;
декарбоксилируется и дефосфорилируется образуется - изопентилпирофосфат;
Слайд 11Образование сквалена
часть изопентилпирофосфата изомеризуется в диметилалилпирофосфат;
изопентилпирофосфат вместе с диметил-алилпирофосфатом образуют
геранилпирофосфат;
геранилпирофосфат с изопентилпирофосфатом (или диметилалилпирофосфатом) образуют фарнезилпирофосфат;
две молекулы фарнезилпирофосфата образуют
сквален.Слайд 13Регуляция синтеза ХЛ
ГМГ-КоА-редуктаза ингибируется:
ХЛ (механизм отрицательной обратной связи)
Лекарственными препаратами (они
структурно похожи на мевалоновую кислоту – ловастатин, симвастатин и т.д).
Слайд 14Катаболизм ХОЛЕСТЕРИНА
Ферментов окисляющих ХЛ – нет.
Выводится в виде желчных кислот.
Желчные кислоты (гликохолевая, таурохолевая) синтезируются в печени из ХЛ (Микросомальная
система гидроксилирования). Существует печеночно-кишечная циркуляция желчи.
Потери желчи за сутки 0,5-1 гр.
Слайд 15Катаболизм ХОЛЕСТЕРИНА
Расход ХС в сутки – 1,2 г.
0,5 г –
синтез желчных кислот
0,5 г – экскреция с фекалиями
0,1 г –
синтез стероидных гормонов, вит Д0,1 г – секрет сальных желез, эпителия кожи
Восполнение: синтез в организме – 800 мг
(80% - печень, 10% - кишечник, 5% - кожа, 5% - другие органы)
Поступление с пищей – 400 мг (норма для здорового человека - 0,3-1,5г)
Слайд 16Катаболизм ХОЛЕСТЕРИНА
Синтез холестерина в организме – 800 мг, из них:
80%
- печень – 640 мг,
10% - кишечник – 80
мг,10% - кожа и другие органы – 80 мг.
На синтез желчных кислот затрачивается 75% ХС (480 мг) синтезированного в печени – 10-15% от 2,8-3,5 г желчных кислот, которые совершают гепатоэнтеральную циркуляцию.
С калом выводится всего 0,5г.
При удалении желчных кислот из кишечника расход ХС на ЖК возрастает в 10 раз (4,8г), а синтез холестерина в кишечнике и в печени возрастает в 10 раз (7,2г)
Слайд 17Транспорт ХЛ
ХЛ из клеток в ЛПВП
В ЛПВП ХЛ этерифицируется
с помощью лецитин-холестерин-ацил-трансферазы (ЛХАТ), образуется эфир ХЛ (эХЛ)
Часть эХЛ в
составе ЛПВП поступает в печеньДругая часть эХЛ из ЛПВП передается ХМ, ЛПОНП, ЛППП, ЛПНП.
эХЛ в ХМ, ЛПОНП, ЛППП, ЛПНП поступает в ткани.
Слайд 18Нарушения
Нарушения ХЛ-го баланса приводит к отложению ХЛ на эндотелий сосудистой
стенки – атеросклероз, или отложению в ткани – ксантоматозу.
Одна из
причин возникновения атеросклероза – это изменение содержания ЛП в плазме крови – дислипопротеидемия. Слайд 19ДИСЛИПОПРОДЕИДЕМИИ (ДЛП)
ДЛП – изменение содержания ЛП в плазме крови, появление
аномальных форм ЛП
ГИПЕРЛИПОПРОТЕИДЕМИЯ (ГЛП) – повышение уровня какого-либо класса (ов)
ЛП в сыворотке кровиГиперлипидемия (ГЛ) – повышение уровня липидов в крови, чаще встречаются гиперхолестеринемия, гипертриглицеридемия
Слайд 20КЛАССИФИКАЦИЯ ДЛП
1. Первичная (семейные наследственные заболевания):
А. Моногенная
Б. Полигенная
В. Спровоцирован- ная
внешними факторами
2. Вторичная (связанная с сом. Заболеваниями)
Диабет
Гипотиреоз
Болезни почек
Болезни печени
Алкоголизм
Слайд 21ДИСЛИПОПРОДЕИДЕМИИ
Первичные моногенные ДЛП – редкое заболевание (1:5000)
Первичные полигенные ДЛП –
встречаются часто – нарушен синтез апопротеинов и ферментов липолиза ЛП)
Риск
развития атеросклероза минимальный при повышении ЛПВП и снижении ЛПОНП и ЛПНПСлайд 22Гиперлипопротеидемии (ГЛП). (по классификации ВОЗ)
I. ↑ ХМ (↓ЛПЛ или апо-С-II)
– ↑ХС - может привести к острому панкреатиту, ожирению.
IIа. -
↑ЛПНП (↓ рецепторы к ЛПНП) – приводит к атеросклерозу.IIб. - ↑ ЛПОНП и ↑ ЛПНП (за счет пищи)
III. ↑ ЛПНП (нарушен синтез апо-белка) – приводит к атеросклерозу.
Слайд 23Гиперлипопротеидемии (ГЛП). (по классификации ВОЗ)
IV. ↑ ЛПОНП (нарушена утилизация) –
атеросклероз, ожирение.
V. ↑ ХМ и ЛПОНП (нарушена утилизация) – о.
панкреатит, ожирение.VI. ↑ЛПВП (наследственная особенность) – вероятность атеросклероза низкая.
Слайд 24ВТОРИЧНЫЕ ДЛП
показатель: кровь – ХМ - ЛПОНП – ЛПНП
- ЛПВП
ДИАБЕТ: ↑ ТАГ,ХС - ↑ - ↑
↓Гипотиреоз:↑ХС ↑ N- ↓
Бол.почек: ↑ТАГ,ХС - ↑ - ↑ ↓
Бол.печени: ↑ХС ↑ ↓
Алкоголизм: ↑ТАГ ↑ N -↑
Слайд 25Гиперлипопротеидемии (ГЛП). (по классификации ВОЗ)
Другая важная причина атеросклероза – скэвенджер-путь
утилизации липопротеидов.
Он происходит при модификации ЛП в крови.
Слайд 26Причины модификации ЛП:
1. Гликозилирование ЛП (нефермен-тативные реакции при сахарном
диабете)
2. Перекисное окисление в ЛП (слабая антиоксидантная система крови)
3. Выработка иммуноглобулинов (антител)
к ЛП и формирование аутоиммунных комплексов.Слайд 27Жировая инфильтрация печени (стеатоз)
Жировая инфильтрация печени (стеатоз) – накопление
липидов (ТАГ) в печени. В норме – 10-20% гепатоцитов содержат
ТАГ. Стеатоз – 50% и более.Причины:
1. Снижение белок-синтезирующей функции печени.
2. Усиленный синтез ЖК (при алкоголизме).
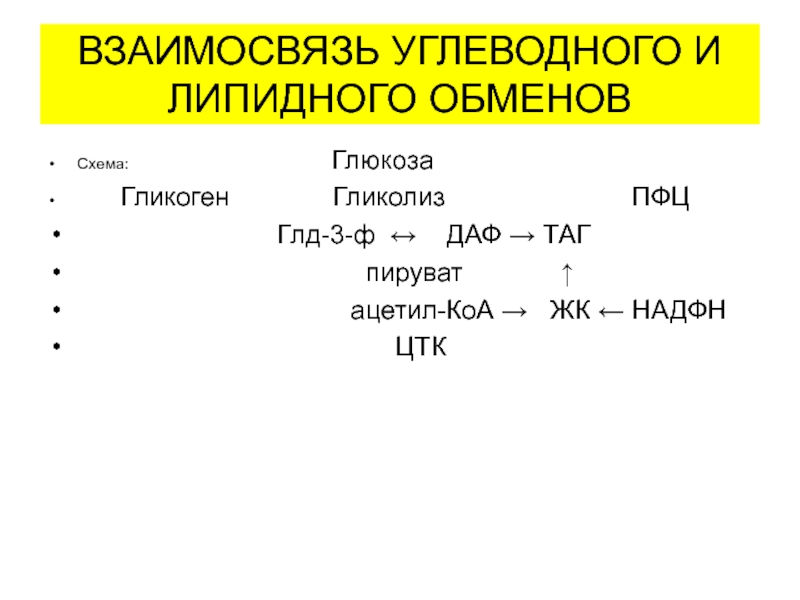
Слайд 30ВЗАИМОСВЯЗЬ УГЛЕВОДНОГО И ЛИПИДНОГО ОБМЕНОВ
Схема:
Глюкоза
Гликоген Гликолиз ПФЦ
Глд-3-ф ↔ ДАФ → ТАГ
пируват ↑
ацетил-КоА → ЖК ← НАДФН
ЦТК