Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Акушерские кровотечения
Содержание
- 1. Акушерские кровотечения
- 2. Классификация1. Кровотечения первой половины беременности:А. Связанные с патологией
- 3. Классификация2. Кровотечения второй половины беременности:Предлежание плацентыПреждевременная отслойка
- 4. Предлежание плаценты
- 5. Определение Предлежание плаценты – плацента полностью или частично перекрывает внутренний зев.
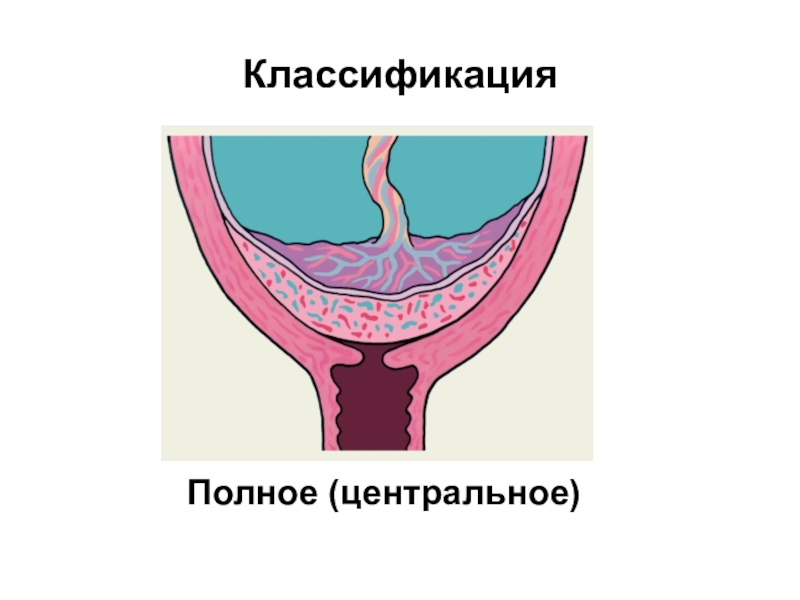
- 6. Классификация Полное (центральное)
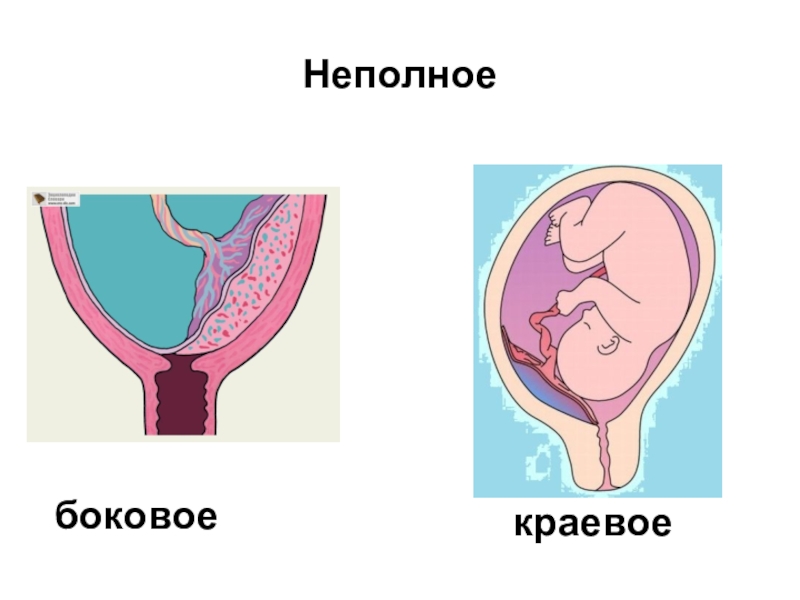
- 7. Неполноебоковоекраевое
- 8. Низкое прикрепление плаценты Нижний край плацентырасполагается на 7 см именее от внутреннегозева.
- 9. Группа риска Нарушение менструального циклаВоспалительные заболевания ЖПОАномалии, опухоли маткиОперативные роды в анамнезе
- 10. Возможна миграция плаценты
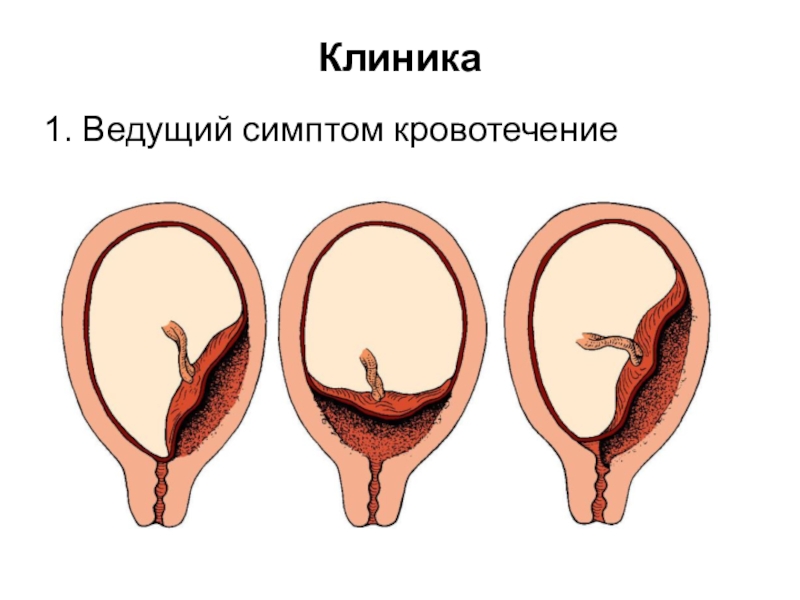
- 11. Клиника 1. Ведущий симптом кровотечение
- 12. Характер кровотеченияВнезапное началоМожет быть обильным или незначительнымПовторяемость кровотеченийКровотечение всегда наружное, алой кровьюНет болевых ощущений
- 13. Клиника (продолжение)2. Хроническая анемия.3. Хроническая гипоксия плода4. Неправильное положение плода (косое, поперечное), тазовое предлежание.
- 14. Диагностика Анамнез Характерные жалобыОсмотр в зеркалах (для
- 15. УЗИ, может установить сам факт предлежания плаценты и вариант предлежания.
- 16. ТактикаЗависит от срока беременности,характера кровотечения и видапредлежания.
- 17. При обильном кровотечении (более 250 мл), вне зависимо от срока беременности показано кесарево сечение, восполнение ОЦК.
- 18. При не обильном кровотечении (менее 250 мл)
- 19. При не обильном кровотечении (менее 250 мл) после 36 недель, показано кесарево сечение.
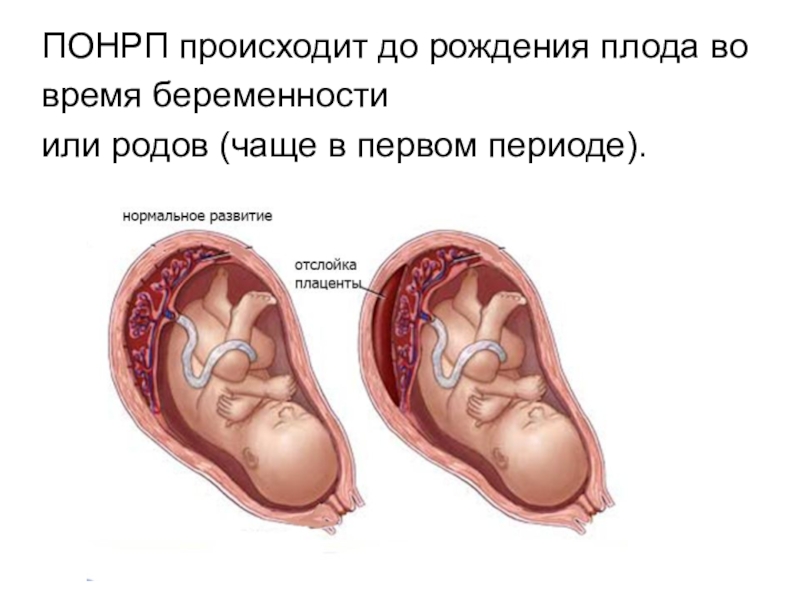
- 20. Преждевременная отслойка нормально расположенной плаценты (ПОНРП)
- 21. ПОНРП происходит до рождения плода вовремя беременностиили родов (чаще в первом периоде).
- 22. Предрасполагающие причиныПоздний гестозАртериальная гипертензия Пиелонефрит, гломерулонефритАллергические реакцииЗаболевания крови (тромбоцитопения)Многоводие, многоплодиеАнатомические дефекты матки
- 23. Непосредственные причиныНепосредственная травмаКосвенная травма (короткая пуповина, стремительные роды)Нервно-психические факторы (испуг, стресс)
- 24. Патогенез ПОНРПСпазм артериол и капилляров базального отдела
- 25. Классификация по характеру кровотечения
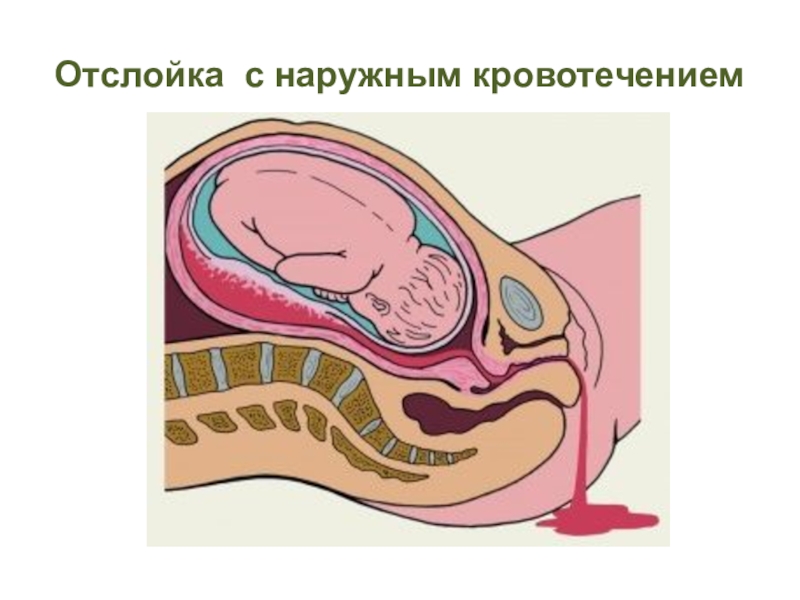
- 26. Отслойка с наружным кровотечением
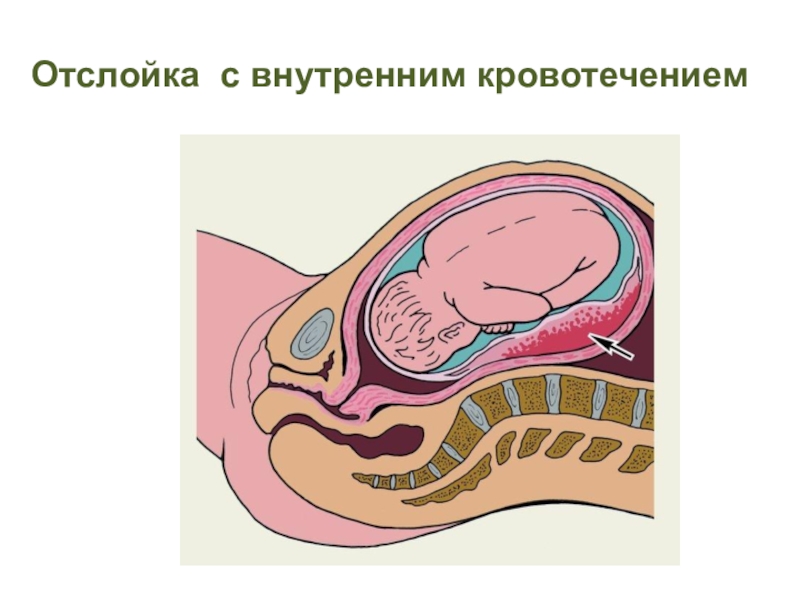
- 27. Отслойка с внутренним кровотечением
- 28. Отслойка с комбинированным или смешанным кровотечением
- 29. Классификация по степени отслойки1. Частичная отслойка плаценты:а. непрогрессирующаяб. прогрессирующая2. Полная отслойка плаценты
- 30. Клиническая картина
- 31. Основные симптомыБоль в области маткиКровотечение ( определяет тяжесть состояния)Острая гипоксия плода
- 32. Легкая форма Боли нет, матка между схватками
- 33. Средняя степень тяжести Отслойка 1/4-1/3 поверхности плаценты.
- 34. Тяжелая форма Отслойка более 2/3 плаценты. Резкие боли
- 35. Последовательность действий при ПОНРПОценить жалобы больнойОценить показатели
- 36. ТактикаКесарево сечениеОдновременно восстановление ОЦКВнутривенное медленное введение транексамовой кислоты 15мг/кг
- 37. Осложнения Матка «Кувелера» - маточно-плацентарная апоплексия (кровь
- 38. Матка А.Кувелера (описана в 1911году).
- 39. Профилактика Профилактика преждевременной отслойки плаценты сводится
- 40. КРОВОТЕЧЕНИЕ В ПОСЛЕДОВОМ ПЕРИОДЕ
- 41. ОпределениеКровотечение, возникшее послерождения плода, называетсякровотечением в последовом периоде.
- 42. Максимальная продолжительность последового периода в норме составляет
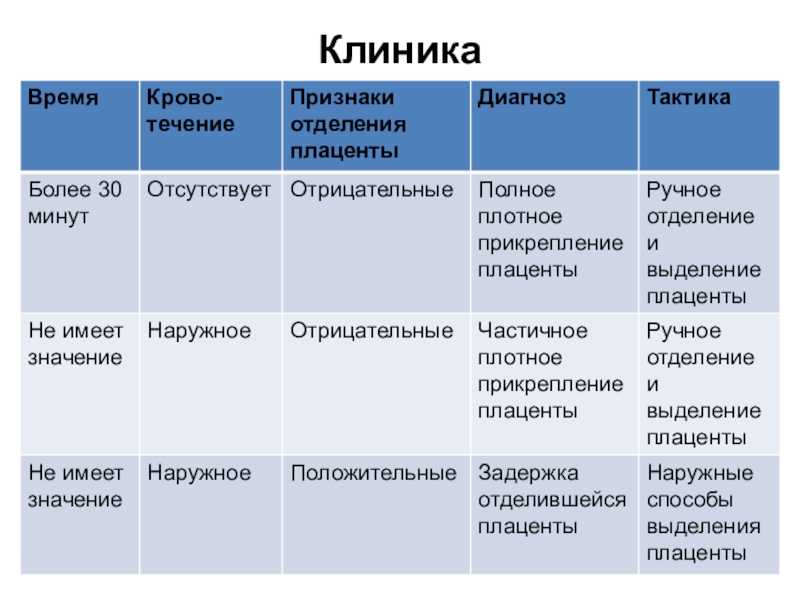
- 43. Клиника
- 44. Ручное отделение и выделение плаценты Показания:Отсутствие признаков отделения
- 45. Условия:Асептика и антисептикаВнутривенный наркоз
- 46. Техника:Левая рука держит пуповину, а правая рука
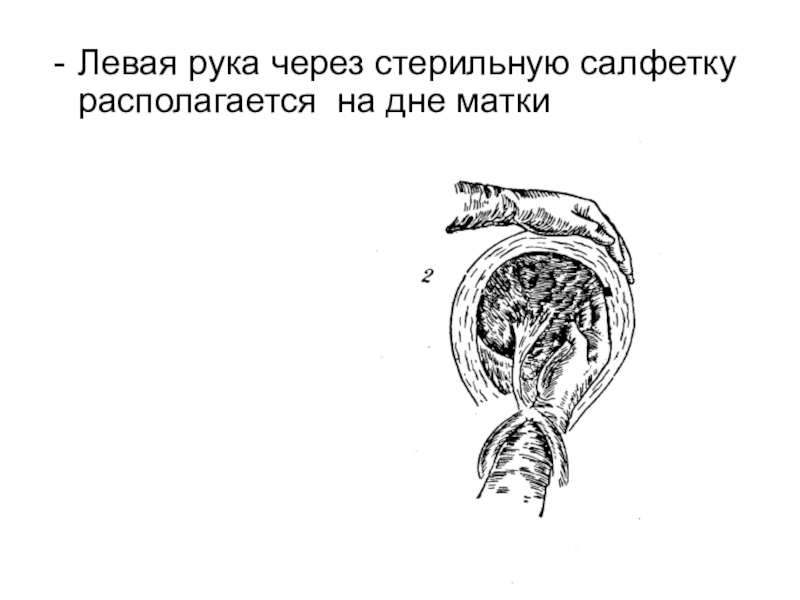
- 47. Левая рука через стерильную салфетку располагается на дне матки
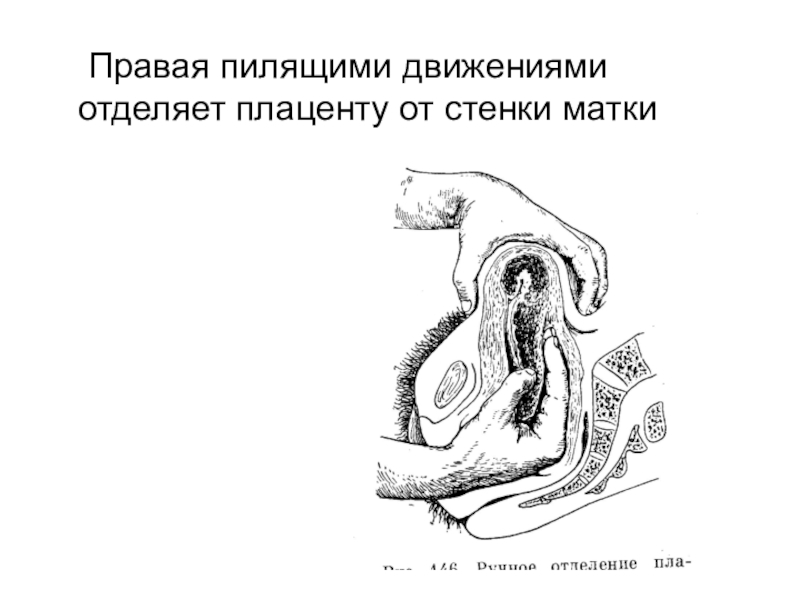
- 48. Правая пилящими движениями отделяет плаценту от стенки матки
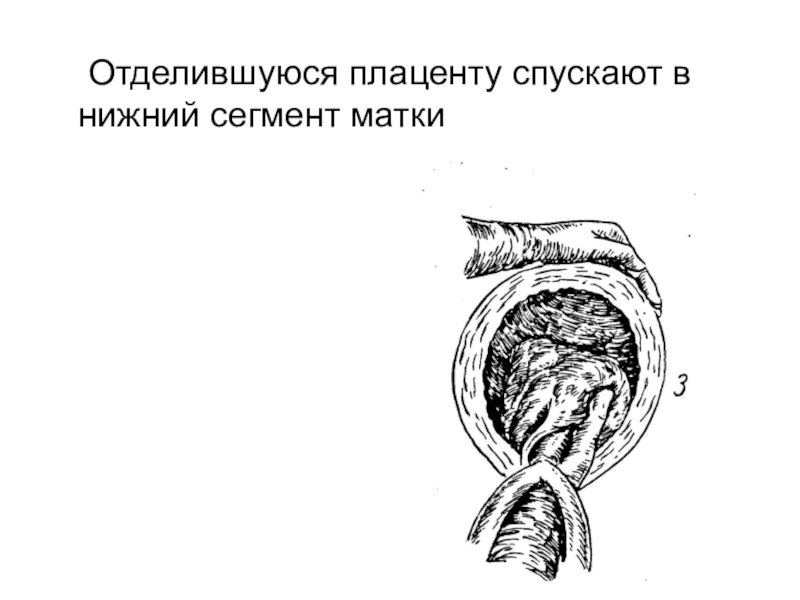
- 49. Отделившуюся плаценту спускают в нижний сегмент матки
- 50. Левая рука за пуповину с помощью правой
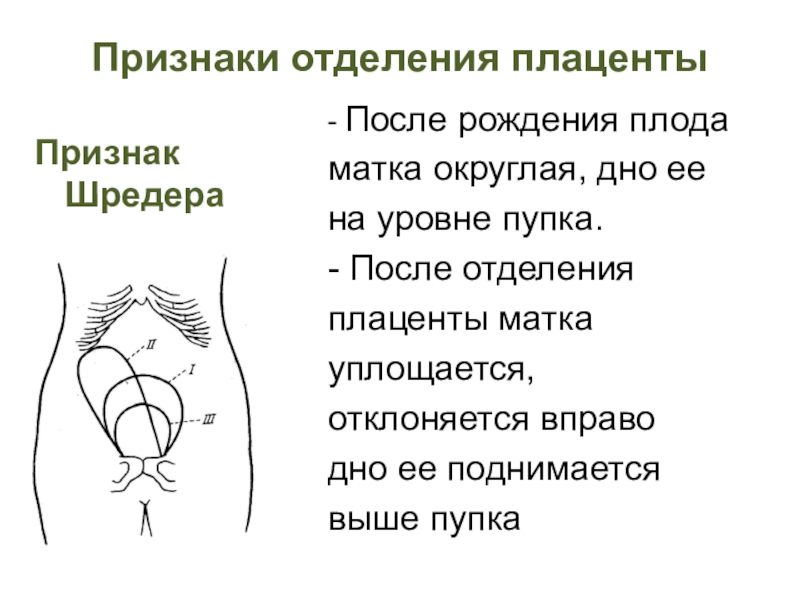
- 51. Признаки отделения плацентыПризнак Шредера- После рождения плодаматка
- 52. Признак Кюстнера-Чукалова Надавить ребромладони на надлобковуюобласть, пуповина при неотделившейсяплаценте втягиваетсяво влагалище;При отделившейсяплаценте пуповина невтягивается.
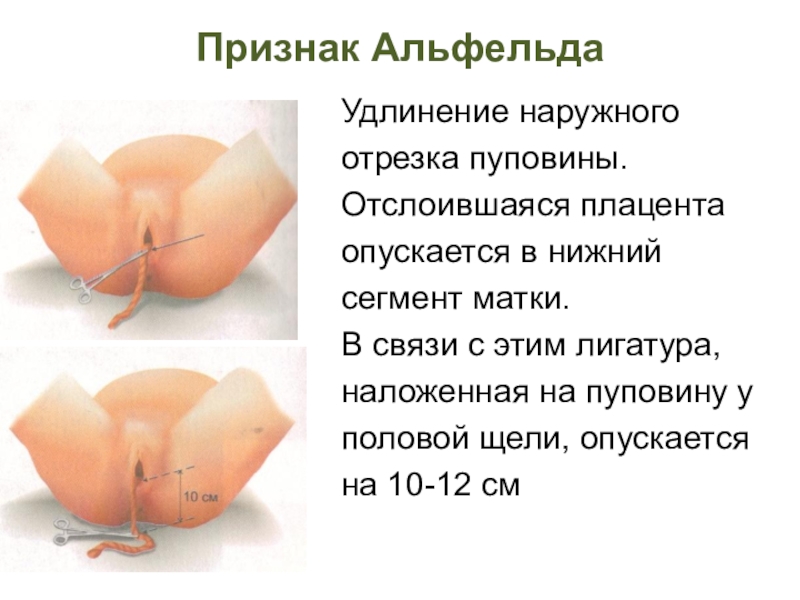
- 53. Признак Альфельда Удлинение наружногоотрезка пуповины.Отслоившаяся плацентаопускается в
- 54. Наружные способы выделения отделившегося последа Условия:- Положительные
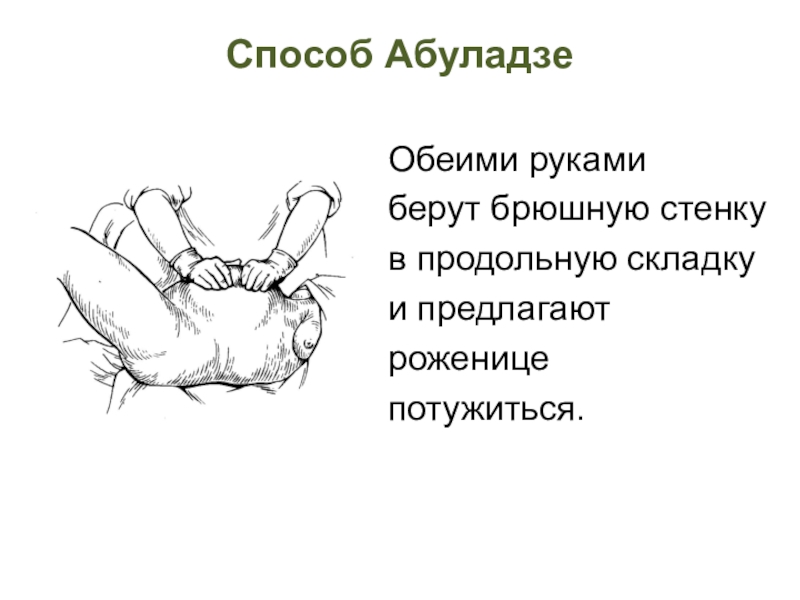
- 55. Способ Абуладзе Обеими рукамиберут брюшную стенкув продольную складкуи предлагаютроженицепотужиться.
- 56. Способ Гентера Кисти рук, сжатые вкулак, кладут
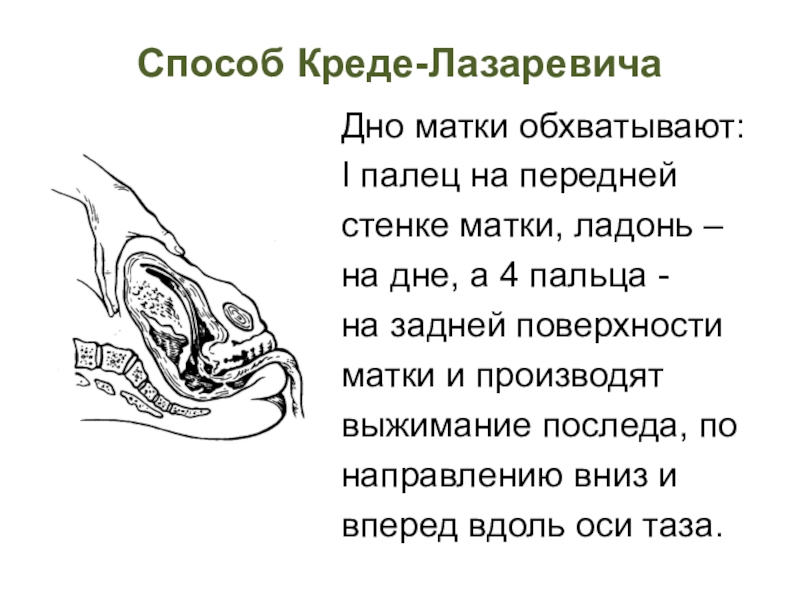
- 57. Способ Креде-Лазаревича Дно матки обхватывают:I палец на
- 58. КРОВОТЕЧЕНИЕ В ПОСЛЕРОДОВОМ ПЕРИОДЕ
- 59. КлассификацияРаннее послеродовое кровотечение - первые 2 -
- 60. По объему кровопотери
- 61. Факторы риска Дегенеративные, воспалительные или рубцовые изменения
- 62. Пороки развития маткиМиоматозные узлыЮный возраст.
- 63. Причины послеродовых кровотеченийЗадержка в полости матки частей
- 64. Способы определения объема кровопотериВизуальный метод (ошибка 30%).Гравиметрический
- 65. КлиникаНаружное кровотечение различной интенсивностиКартина геморрагического шока.
- 66. ТактикаОценка объема кровопотери.Оценка состояния и контроль жизненно
- 67. Установить причину:Исследовать матку, плаценту (тонус, ткань)Осмотр родовых путей (травма)
- 68. Этиотропная терапия, которая зависит от причины : Дефект
- 69. Травма мягких тканей родовых путей Тактика: - Осмотр
- 70. Снижение сократительной способности матки Гипотония матки - снижение
- 71. Атония матки - нервно-мышечный аппарат матки находится
- 72. Клиника- Наружное кровотечение - Матка большая, расслаблена,
- 73. ТактикаМобилизация свободного персоналаВизуальная оценка объема кровопотери Наружный
- 74. 5ЕД окситоцина в/в медленно, затем 10ЕД внутривенно
- 75. Параллельно необходимо проведение прикроватного теста, определение гемоглобина, гематокрита, тромбоцитовМониторинг жизненно важных функций
- 76. Прикроватный тест на коагуляцию В сухую пробирку
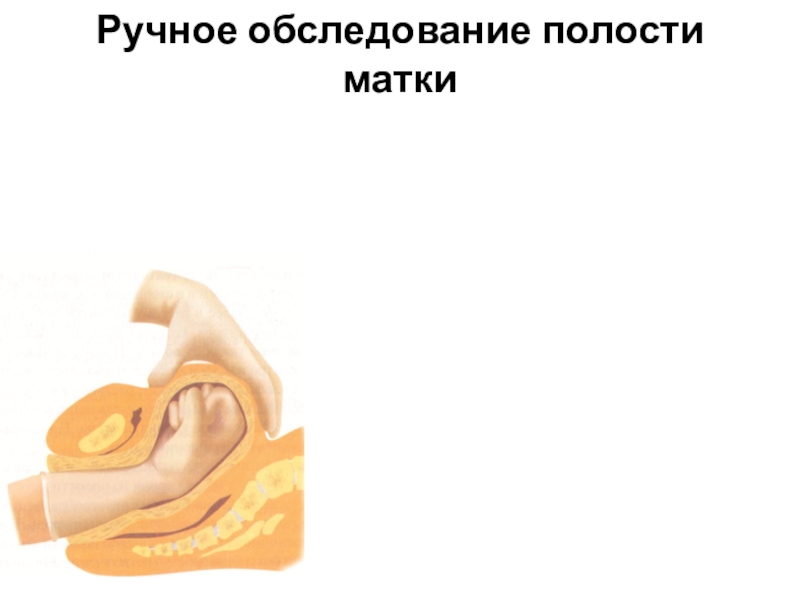
- 77. Ручное обследование полости матки при подозрении на
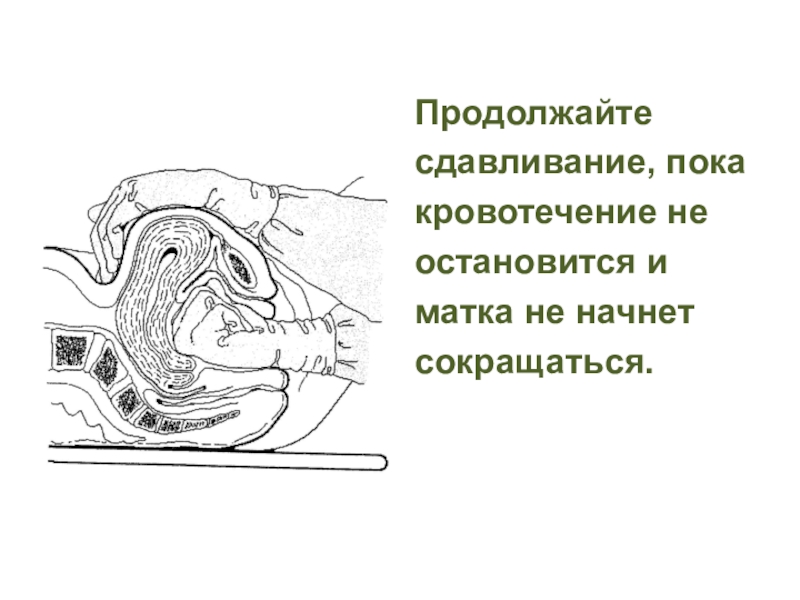
- 78. Бимануальная компрессия маткиТехника:- Надев стерильные перчатки, войдите
- 79. Продолжайтесдавливание, покакровотечение неостановится иматка не начнетсокращаться.
- 80. Ручное обследование полости матки
- 81. Внутриматочная тампонада Введение в полость матки баллонного катетера
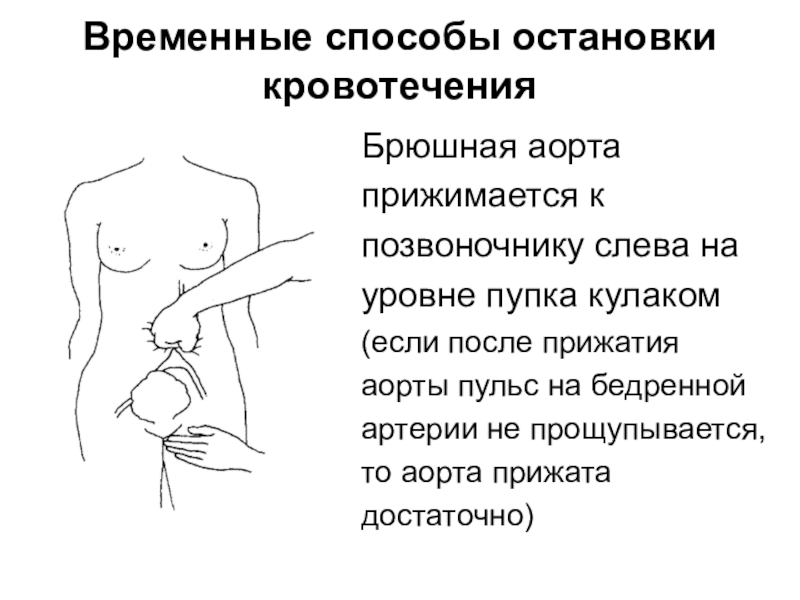
- 82. Временные способы остановки кровотечения Брюшная аортаприжимается кпозвоночнику
- 83. ГЕМОРРАГИЧЕСКИЙ ШОК Геморрагический шок развивается вследствие
- 84. Основная причина смертности при геморрагическом шоке в
- 85. 1 стадия – компенсированный шок Кровопотеря: 700 –
- 86. 2 стадия – субкомпенсированный (обратимый) шок Кровопотеря: 1200
- 87. 3 стадия – декомпенсированный (необратимый) шок Кровопотеря: 2000
- 88. Профилактика Лечение анемииВенозный доступ в родахПережатие пуповины
- 89. Скачать презентанцию
Классификация1. Кровотечения первой половины беременности:А. Связанные с патологией плодного яйцаВнематочная беременностьСамопроизвольный абортПузырный заносБ. Не связанные с патологией плодного яйца (эрозия шейки матки, полип, рак шейки матки)
Слайды и текст этой презентации
Слайд 2Классификация
1. Кровотечения первой половины беременности:
А. Связанные с патологией плодного яйца
Внематочная беременность
Самопроизвольный
аборт
матки, полип, рак шейки матки)Слайд 3Классификация
2. Кровотечения второй половины беременности:
Предлежание плаценты
Преждевременная отслойка нормально расположенной плаценты
3.
Кровотечение в родах и послеродовом периоде
Слайд 5Определение
Предлежание плаценты – плацента полностью или частично перекрывает
внутренний зев.
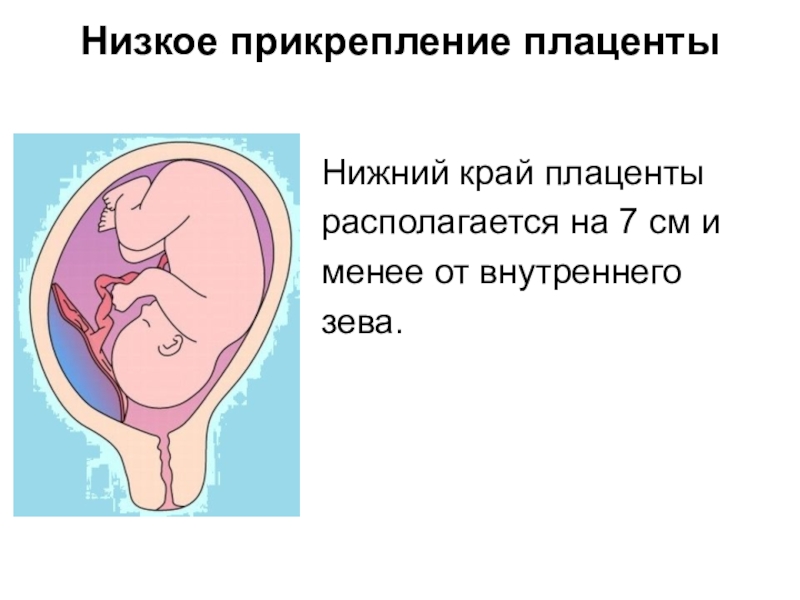
Слайд 8Низкое прикрепление плаценты
Нижний край плаценты
располагается на 7 см и
менее
от внутреннего
зева.
Слайд 9Группа риска
Нарушение менструального цикла
Воспалительные заболевания ЖПО
Аномалии, опухоли матки
Оперативные роды
в анамнезе
Слайд 12Характер кровотечения
Внезапное начало
Может быть обильным или незначительным
Повторяемость кровотечений
Кровотечение всегда наружное,
алой кровью
Нет болевых ощущений
Слайд 13Клиника (продолжение)
2. Хроническая анемия.
3. Хроническая гипоксия плода
4. Неправильное положение плода
(косое, поперечное), тазовое предлежание.
Слайд 14Диагностика
Анамнез
Характерные жалобы
Осмотр в зеркалах (для исключения патологии шейки
матки)
Влагалищное исследование (только при развернутой операционной, так как в момент
исследования кровотечение может усилиться)Слайд 17 При обильном кровотечении (более 250 мл), вне зависимо от срока
беременности показано кесарево сечение, восполнение ОЦК.
Слайд 18 При не обильном кровотечении (менее 250 мл) до 36 недель:
Наблюдение,
Токолиз (магния сульфат, спазмолитики), противопоказаны
б-адреномиметики
Антианемическая терапия
Слайд 22Предрасполагающие причины
Поздний гестоз
Артериальная гипертензия
Пиелонефрит, гломерулонефрит
Аллергические реакции
Заболевания крови (тромбоцитопения)
Многоводие, многоплодие
Анатомические
дефекты матки
Слайд 23Непосредственные причины
Непосредственная травма
Косвенная травма (короткая пуповина, стремительные роды)
Нервно-психические факторы (испуг,
стресс)
Слайд 24Патогенез ПОНРП
Спазм артериол и капилляров базального отдела децидуальной оболочки
Повышение вязкости
крови
Лизис эритроцитов и высвобождение тканевого тромбопластина
Развитие ДВС
Слайд 29Классификация по степени отслойки
1. Частичная отслойка плаценты:
а. непрогрессирующая
б. прогрессирующая
2. Полная
отслойка плаценты
Слайд 31Основные симптомы
Боль в области матки
Кровотечение ( определяет тяжесть состояния)
Острая гипоксия
плода
Слайд 32Легкая форма
Боли нет, матка между схватками полностью расслабляется, (если
женщина в родах), сердцебиение плода не страдает. Единственный симптом -
скудные темные выделения из половых путей.Слайд 33Средняя степень тяжести
Отслойка 1/4-1/3 поверхности плаценты. Симптомы развиваться постепенно
или внезапно с появлением постоянных болей в животе и последующим
выделением из половых путей темной крови. Имеются симптомы шока. Тонус матки повышен, полное расслабление матки между схватками отсутствует. Плод страдает от гипоксии, может наступить его внутриутробная гибель.Слайд 34Тяжелая форма
Отслойка более 2/3 плаценты.
Резкие боли в животе, слабость,
головокружение. Кожные покровы и видимые слизистые бледные, покрыты холодным потом,
пульс учащен, АД снижено.Живот вздут, матка напряжена, части плода и сердцебиение не определяются.
Наружное кровотечение из половых
путей отсутствует или умеренное.
Слайд 35Последовательность действий при ПОНРП
Оценить жалобы больной
Оценить показатели гемодинамики
Провести наружное исследование
(тонус, напряжение, болезненность)
Оценить состояние плода
Наметить дальнейшую тактику
Слайд 36Тактика
Кесарево сечение
Одновременно восстановление ОЦК
Внутривенное медленное введение транексамовой кислоты 15мг/кг
Слайд 37Осложнения
Матка «Кувелера» - маточно-плацентарная апоплексия (кровь проникает в толщу
миометрия, достигая серозной оболочки)
ДВС - синдром
Слайд 39Профилактика
Профилактика преждевременной отслойки плаценты сводится к своевременной
диагностике и лечению гестоза, гипертензии беременных, заболеваний почек и др.
Слайд 41Определение
Кровотечение, возникшее после
рождения плода, называется
кровотечением в последовом периоде.
Слайд 42Максимальная продолжительность последового периода в норме составляет не более 30
минут.
Физиологически допустимая кровопотеря 0,5 – 0,6% от массы тела
Слайд 44Ручное отделение и выделение плаценты
Показания:
Отсутствие признаков отделения плаценты в течении
30 минут и более
Кровотечение на грани допустимой кровопотери при отрицательных
признаках отделения плацентыСлайд 46 Техника:
Левая рука держит пуповину, а правая рука сложенная в акушерском
положении по пуповине вводиться во влагалище и находит край плаценты
Слайд 50Левая рука за пуповину с помощью правой руки находящейся в
матке выводит пуповину
Правая рука проводит ручной контроль полости матки
Слайд 51Признаки отделения плаценты
Признак Шредера
- После рождения плода
матка округлая, дно ее
на
уровне пупка.
- После отделения
плаценты матка
уплощается,
отклоняется вправо
дно ее поднимается
выше пупка
Слайд 52Признак Кюстнера-Чукалова
Надавить ребром
ладони на надлобковую
область, пуповина при не
отделившейся
плаценте втягивается
во
влагалище;
При отделившейся
плаценте пуповина не
втягивается.
Слайд 53Признак Альфельда
Удлинение наружного
отрезка пуповины.
Отслоившаяся плацента
опускается в нижний
сегмент матки.
В связи
с этим лигатура,
наложенная на пуповину у
половой щели, опускается
на 10-12 см
Слайд 54Наружные способы выделения отделившегося последа
Условия:
- Положительные признаки отделения плаценты
-
Опорожненный мочевой пузырь
- Наружный массаж матки
- Матка приводится в срединное
положениеСлайд 55Способ Абуладзе
Обеими руками
берут брюшную стенку
в продольную складку
и предлагают
роженице
потужиться.
Слайд 56Способ Гентера
Кисти рук, сжатые в
кулак, кладут тыльной
поверхностью на дно
матки
(в области
трубных углов) и
Постепенно надавливают
в направлении книзу и
внутрь, роженица при
этом
не тужиться.Слайд 57Способ Креде-Лазаревича
Дно матки обхватывают:
I палец на передней
стенке матки, ладонь
–
на дне, а 4 пальца -
на задней поверхности
матки и
производятвыжимание последа, по
направлению вниз и
вперед вдоль оси таза.
Слайд 59Классификация
Раннее послеродовое кровотечение - первые 2 - 4 часа после
родов.
Позднее послеродовое кровотечение – по истечении 2- 4 часов послеродового
периода.Слайд 61Факторы риска
Дегенеративные, воспалительные или рубцовые изменения миометрия
Аномалия родовой деятельности
Крупный
плод, многоплодие, многоводие.
Хронические экстрагенитальные заболевания
Поздние гестозы
Аномалии плаценты
Слайд 63Причины послеродовых кровотечений
Задержка в полости матки частей детского места.
Атония и
гипотония матки.
Травма мягких тканей родового канала.
Нарушение свертывающей системы (коагулопатия).
Слайд 64Способы определения объема кровопотери
Визуальный метод (ошибка 30%).
Гравиметрический метод – взвешивание
операционного материала (ошибка 15%).
Измерение мерной емкостью.
Снижение уровня гематокрита менее 10%
от исходного.По шоковому индексу (отношение ЧСС к систолическому АД)
Слайд 66Тактика
Оценка объема кровопотери.
Оценка состояния и контроль жизненно важных функций организма
Катетеризация мочевого пузыря
Катетеризация 1 или 2-х периферических вен для начала
инфузии Согревание женщины (накрыть одеялом, поменять влажные простыни на сухие)
Слайд 68 Этиотропная терапия, которая зависит от причины :
Дефект плаценты или подозрение
на
дефект последа.
Тактика: Ручное обследование полости матки
Слайд 69Травма мягких тканей родовых путей
Тактика:
- Осмотр в зеркалах
- Ушивание
разрывов мягких тканей родовых путей
- Лапаротомия при разрыве матки
- Коррекция
выворота матки Слайд 70Снижение сократительной способности матки
Гипотония матки - снижение тонуса и сократительной
способности матки. Под воздействием мероприятий возбуждающих сократительную деятельность матки, матка
сокращается, затем вновь расслабляются.Слайд 71 Атония матки - нервно-мышечный аппарат матки находится в состоянии паралича.
Возбуждающие матку средства не оказывают на нее никакого действия.
Слайд 72Клиника
- Наружное кровотечение
- Матка большая, расслаблена, плохо контурируется через
переднюю брюшную стенку, при наружном массаже сокращается, а затем вновь
расслабляется.
Слайд 73Тактика
Мобилизация свободного персонала
Визуальная оценка объема кровопотери
Наружный массаж матки
Катетеризация
периферических вен для начала инфузии
Наружный массаж матки
Применение утеротоников
Слайд 745ЕД окситоцина в/в медленно, затем 10ЕД внутривенно капельно в 500
мл раствора
При затруднении катетеризации 10ЕД в/м
Метилэргобревин 1,0 мл в/м
(при отсутствии гипертензии)Ректально 800 мг мизопростола
Катетеризация мочевого пузыря (постоянный катетер)
Слайд 75Параллельно необходимо проведение прикроватного теста, определение гемоглобина, гематокрита, тромбоцитов
Мониторинг жизненно
важных функций
Слайд 76Прикроватный тест на коагуляцию
В сухую пробирку набрать 2 мл
венозной крови
Согреть в руке в течении 4 минут до 37
градусовМедленно наклонять пробирку пока кровь не свернется
Замедленное образование - более 7 минут
Слайд 77Ручное обследование полости матки при подозрении на отсутствие целостности последа,
задержке сгустков крови
Проведение внутриматочной баллоной тампонады
При отсутствии эффекта от
применяемых методах лечение в условиях операционной.Введение транексамовой кислоты
Слайд 78Бимануальная компрессия матки
Техника:
- Надев стерильные перчатки, войдите рукой во влагалище
и сожмите руку в кулак.
- Расположите кулак в переднем своде
и надавите им на переднюю стенку матки.- Другой рукой через переднюю брюшную стенку надавите на заднюю стенку матки по направлению к руке, введенной во влагалище.
Слайд 81Внутриматочная тампонада
Введение в полость матки баллонного катетера и заполнение его
физиологическим раствором 180 – 360 мл. (12 – 24 часа)
Слайд 82Временные способы остановки кровотечения
Брюшная аорта
прижимается к
позвоночнику слева на
уровне пупка
кулаком
(если после прижатия
аорты пульс на бедренной
артерии не прощупывается,
то аорта прижата
достаточно)
Слайд 83
ГЕМОРРАГИЧЕСКИЙ ШОК
Геморрагический шок развивается вследствие уменьшения ОЦК при кровотечении, что
приводит к критическому снижению тканевого кровотока и развитию гипоксии тканей.
Слайд 84 Основная причина смертности при геморрагическом шоке в акушерстве — недооценка
объёма кровопотери,
запоздалые и недостаточно энергичные лечебные мероприятия.
Слайд 85 1 стадия – компенсированный шок
Кровопотеря: 700 – 1100 мл
Снижение ОЦК:
10 % от ОЦК
ШИ: 0,8 – 1,2
Клиника: бледность кожных покровов,
умеренная тахикардия (100 ударов в минуту), олигурия, АД в норме или слегка снижено.Слайд 86 2 стадия – субкомпенсированный (обратимый) шок
Кровопотеря: 1200 – 1500 мл
Снижение
ОЦК: 25 - 40 % от ОЦК
ШИ: 1,3 – 1,4
Клиника:
снижение САД до 90 мм.рт.ст., снижение пульсового давления, акроцианоз, бледность кожных покровов, холодный пот, тахикардия (120 ударов в минуту), олигурия, признаки ДВС – синдрома. Слайд 87 3 стадия – декомпенсированный (необратимый) шок
Кровопотеря: 2000 – 2500 мл
Снижение
ОЦК: 50% от ОЦК
ШИ: 1,4 – 1,5
Клиника: снижение САД до
60 мм.рт.ст., ЧСС – 140 ударов в минуту, ЧДД 40 в минуту. Изменение микроциркуляциицианоз, бледность кожных покровов. Ступор, потеря сознания, кома, признаки ДВС – синдрома.