Слайд 1
АНАЛИЗ МОКРОТЫ И ПЛЕВРАЛЬНОГО ВЫПОТА.
СИНДРОМ СКОПЛЕНИЯ ЖИДКОСТИ В ПЛЕВРАЛЬНОЙ ПОЛОСТИ
(ГИДРОТОРАКС, ПЛЕВРИТ); СИНДРОМ СКОПЛЕНИЯ ВОЗДУХА В ПЛЕВРАЛЬНОЙ ПОЛОСТИ (ПНЕВМОТОРАКС). СИНДРОМ
УТОЛЩЕНИЯ ПЛЕВРЫ (ШВАРТЫ) И ЗАРАЩЕНИЯ ПЛЕВРАЛЬНОЙ ПОЛОСТИ (ФИБРОТОРАКС). СИНДРОМ АТЕЛЕКТАЗА.
Максикова Татьяна Михайловна, к.м.н.,
ассистент кафедры пропедевтики внутренних болезней
Слайд 2ИССЛЕДОВАНИЕ МОКРОТЫ
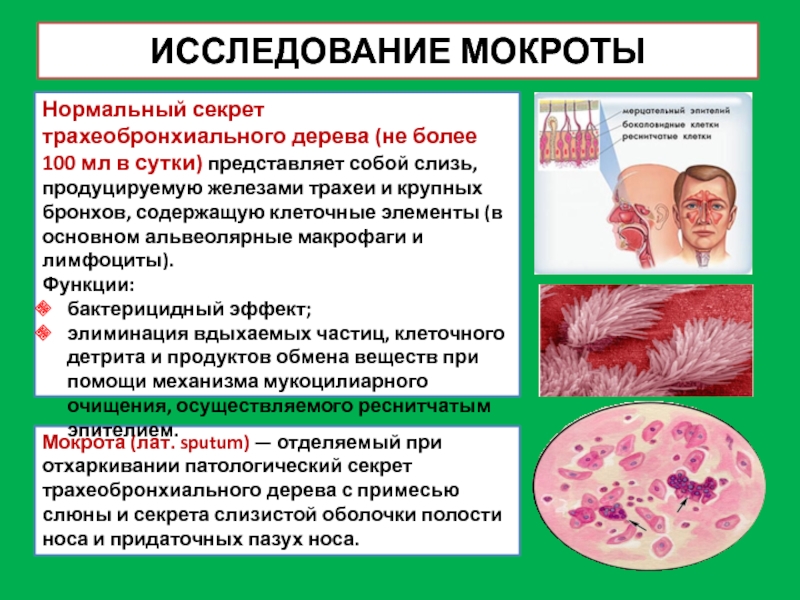
Мокро́та (лат. sputum) — отделяемый при отхаркивании патологический секрет
трахеобронхиального дерева с примесью слюны и секрета слизистой оболочки полости
носа и придаточных пазух носа.
Нормальный секрет трахеобронхиального дерева (не более 100 мл в сутки) представляет собой слизь, продуцируемую железами трахеи и крупных бронхов, содержащую клеточные элементы (в основном альвеолярные макрофаги и лимфоциты).
Функции:
бактерицидный эффект;
элиминация вдыхаемых частиц, клеточного детрита и продуктов обмена веществ при помощи механизма мукоцилиарного очищения, осуществляемого реснитчатым эпителием.
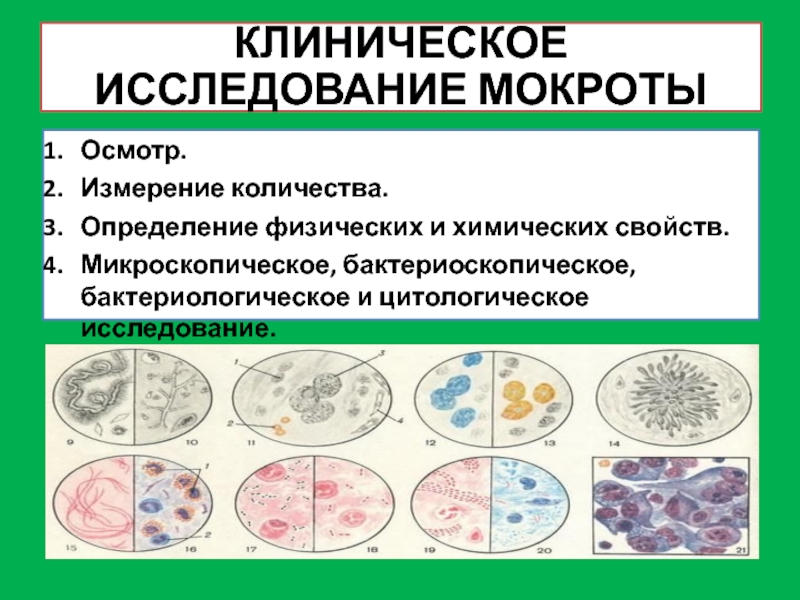
Слайд 3КЛИНИЧЕСКОЕ ИССЛЕДОВАНИЕ МОКРОТЫ
Осмотр.
Измерение количества.
Определение физических и химических свойств.
Микроскопическое, бактериоскопическое, бактериологическое
и цитологическое исследование.
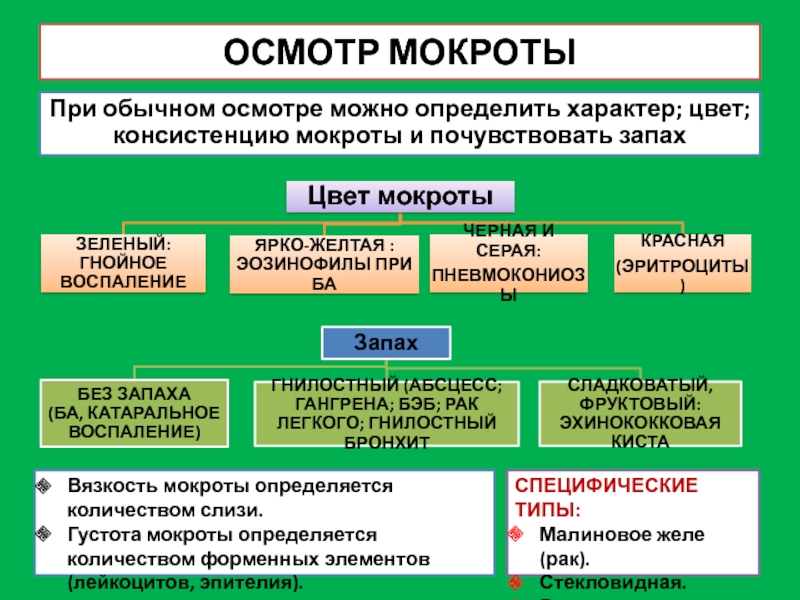
Слайд 4ОСМОТР МОКРОТЫ
При обычном осмотре можно определить характер; цвет; консистенцию мокроты
и почувствовать запах
Вязкость мокроты определяется количеством слизи.
Густота мокроты определяется количеством
форменных элементов (лейкоцитов, эпителия).
СПЕЦИФИЧЕСКИЕ ТИПЫ:
Малиновое желе (рак).
Стекловидная.
Ржавая.
Слайд 5ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПО ХАРАКТЕРУ МОКРОТЫ
Слайд 6КОЛИЧЕСТВО МОКРОТЫ И СЛОИСТОСТЬ
АБСЦЕСС
ЛЕГКОГО
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ ЛЕГКИХ; КАВЕРНОЗНЫЙ ТУБЕРКУЛЕЗ ЛЕГКИХ
Скудное
количество мокроты выделяется при воспалении дыхательных путей (ларингит, трахеит, острый
бронхит в начальной стадии, бронхиальная астма вне приступа, бронхопневмония)
Обильное количество мокроты (от 0,5 до 2 литров) выделяется обычно из полостей в легочной ткани, бронхов (БЭБ, абсцесс легкого, прорыв эмпиемы, отек легких)
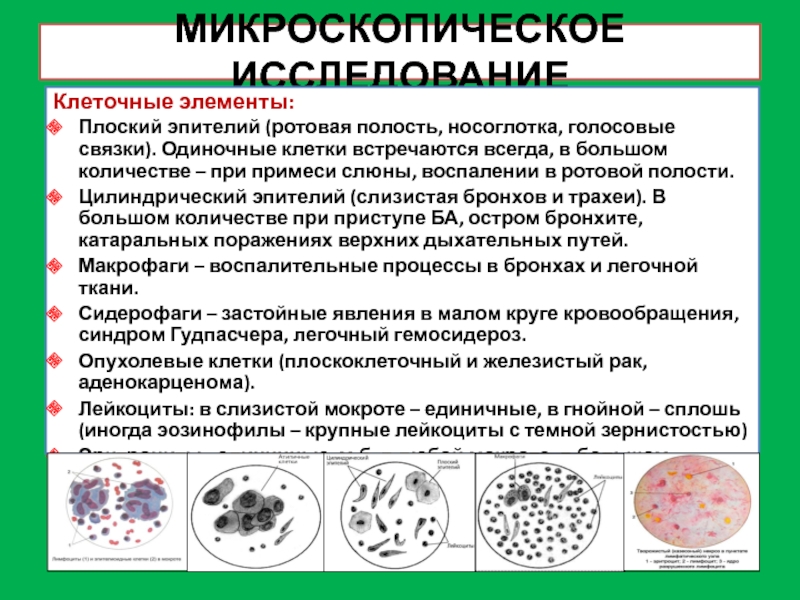
Слайд 8МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
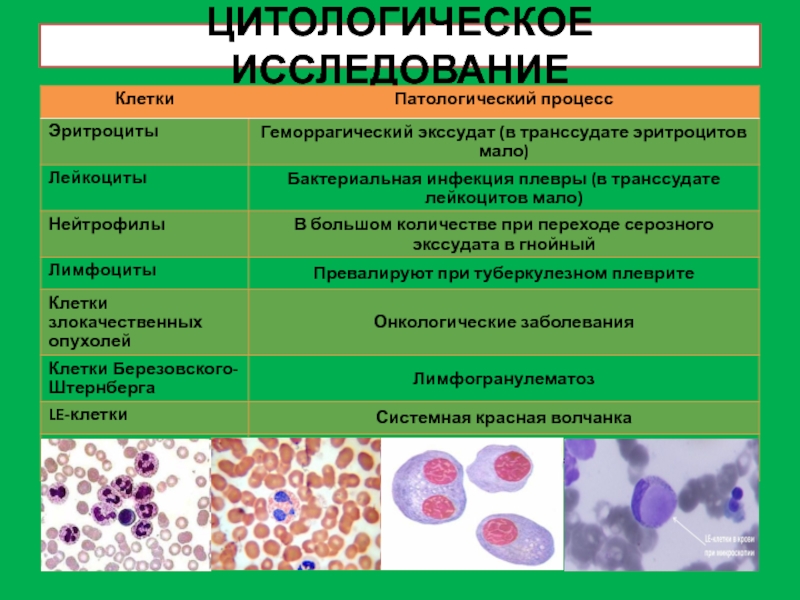
Клеточные элементы:
Плоский эпителий (ротовая полость, носоглотка, голосовые связки). Одиночные
клетки встречаются всегда, в большом количестве – при примеси слюны,
воспалении в ротовой полости.
Цилиндрический эпителий (слизистая бронхов и трахеи). В большом количестве при приступе БА, остром бронхите, катаральных поражениях верхних дыхательных путей.
Макрофаги – воспалительные процессы в бронхах и легочной ткани.
Сидерофаги – застойные явления в малом круге кровообращения, синдром Гудпасчера, легочный гемосидероз.
Опухолевые клетки (плоскоклеточный и железистый рак, аденокарценома).
Лейкоциты: в слизистой мокроте – единичные, в гнойной – сплошь (иногда эозинофилы – крупные лейкоциты с темной зернистостью)
Эритроциты : единичные м.б. в любой мокроте, в большом количестве при легочном кровотечении, инфаркте и отеке легкого
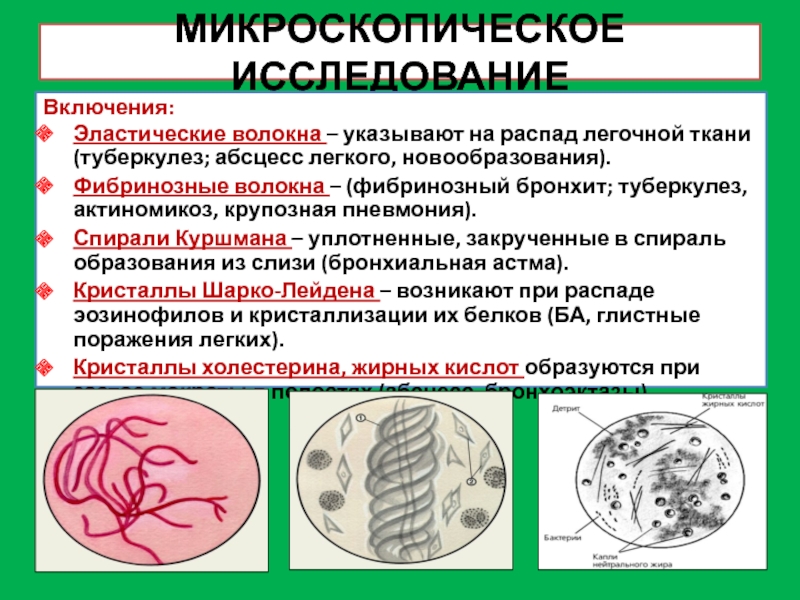
Слайд 9МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Включения:
Эластические волокна – указывают на распад легочной ткани (туберкулез;
абсцесс легкого, новообразования).
Фибринозные волокна – (фибринозный бронхит; туберкулез, актиномикоз, крупозная
пневмония).
Спирали Куршмана – уплотненные, закрученные в спираль образования из слизи (бронхиальная астма).
Кристаллы Шарко-Лейдена – возникают при распаде эозинофилов и кристаллизации их белков (БА, глистные поражения легких).
Кристаллы холестерина, жирных кислот образуются при застое мокроты в полостях (абсцесс, бронхоэктазы).
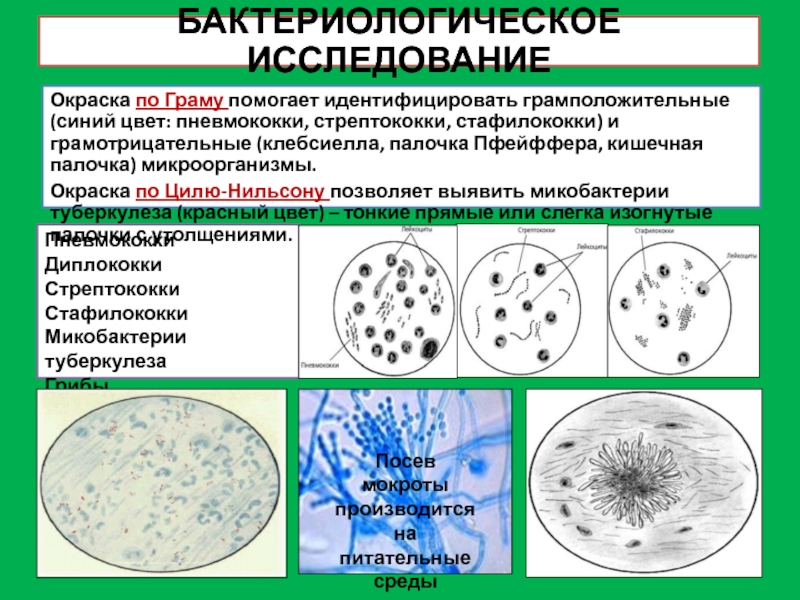
Слайд 10БАКТЕРИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
Пневмококки
Диплококки
Стрептококки
Стафилококки
Микобактерии туберкулеза
Грибы
Окраска по Граму помогает идентифицировать грамположительные (синий цвет:
пневмококки, стрептококки, стафилококки) и грамотрицательные (клебсиелла, палочка Пфейффера, кишечная палочка)
микроорганизмы.
Окраска по Цилю-Нильсону позволяет выявить микобактерии туберкулеза (красный цвет) – тонкие прямые или слегка изогнутые палочки с утолщениями.
Посев мокроты производится на питательные среды
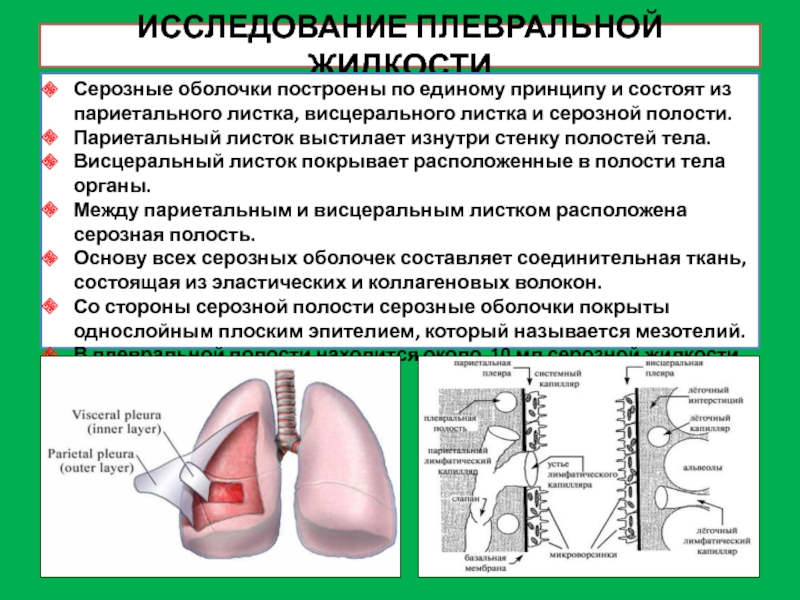
Слайд 11ИССЛЕДОВАНИЕ ПЛЕВРАЛЬНОЙ ЖИДКОСТИ
Серозные оболочки построены по единому принципу и
состоят из париетального листка, висцерального листка и серозной полости.
Париетальный листок
выстилает изнутри стенку полостей тела.
Висцеральный листок покрывает расположенные в полости тела органы.
Между париетальным и висцеральным листком расположена серозная полость.
Основу всех серозных оболочек составляет соединительная ткань, состоящая из эластических и коллагеновых волокон.
Со стороны серозной полости серозные оболочки покрыты однослойным плоским эпителием, который называется мезотелий.
В плевральной полости находится около 10 мл серозной жидкости.
Слайд 12УСЛОВИЯ И ПОРЯДОК ПРОВЕДЕНИЯ ОБСЛЕДОВАНИЯ
Эвакуация выпота производится посредством пункции в
8-м или 9-м межреберьях между задней подмышечной и лопаточной линией
в положении больного сидя с согнутыми впереди руками в чистую стерильную посуду.
Процедуру проводит врач.
В лабораторию должно быть доставлено все количество полученной жидкости, в случае если ее объем не превышает 1 литр, при большем объеме – доставляют последнюю порцию, так как она богаче клеточными элементами.
Для предотвращения свертывания и потери клеточных элементов добавляют антикоагулянты или стабилизаторы (ЭДТА, гепарин).
Методы исследования:
Макроскопический.
Химический.
Микроскопический.
Бактериоскопический.
Биологический
План исследования:
Определение характера.
Определение клеточного состава.
Выявление возбудителя и определение его чувствительности к антибиотикам.
Слайд 13КЛАССИФИКАЦИЯ ВЫПОТНЫХ ЖИДКОСТЕЙ ПО ХАРАКТЕРУ
ЭКССУДАТЫ
(причина – воспалительный процесс)
СМЕШАННОГО ХАРАКТЕРА (причина
– присоединение воспалительного процесса к нарушениям гемодинамики)
ТРАНССУДАТЫ (причина –
нарушение
гемодинамики)
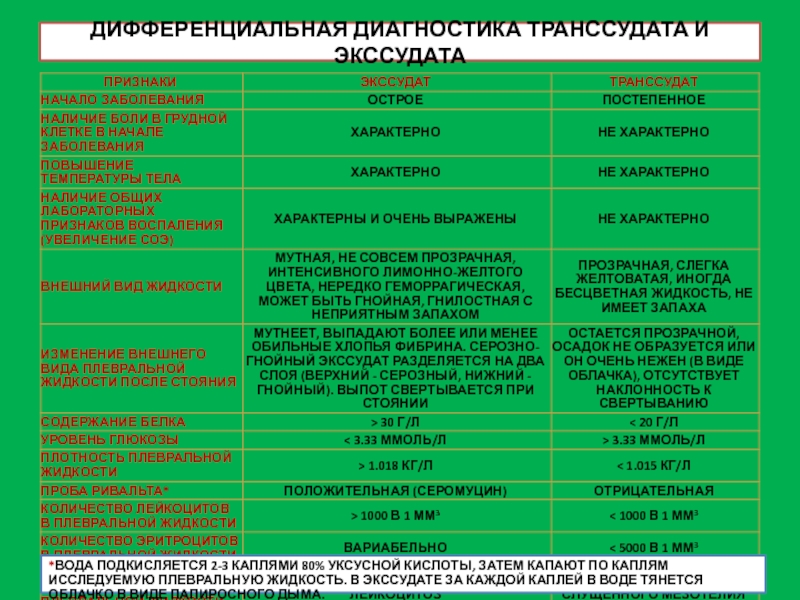
Особенности транссудата:
Нарушение баланса между образованием и реабсорбцией серозной жидкости при системных процессах (повышение венозного давление и снижение онкотического).
Серозные оболочки не вовлечены в патологический процесс.
Основные причины: ССН, ПН, портальная гипертензия.
Транссудат обычно прозрачный, почти бесцветный или с желтоватым оттенком, реже – мутноватый из-за примеси лимфоцитов, эпителия, жира.
Особенности экссудата:
Образуется в результате поражения серозных оболочек, когда увеличивается чаще при воспалении проницаемость капилляров и нарушается лимфатический отток из серозной полости.
Наиболее частыми причинами являются: инфекции; системные заболевания (ревматоидный артрит, системная красная волчанка) и злокачественные опухоли.
Слайд 14ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ТРАНССУДАТА И ЭКССУДАТА
*ВОДА ПОДКИСЛЯЕТСЯ 2-3 КАПЛЯМИ 80% УКСУСНОЙ
КИСЛОТЫ, ЗАТЕМ КАПАЮТ ПО КАПЛЯМ ИССЛЕДУЕМУЮ ПЛЕВРАЛЬНУЮ ЖИДКОСТЬ. В ЭКССУДАТЕ
ЗА КАЖДОЙ КАПЛЕЙ В ВОДЕ ТЯНЕТСЯ ОБЛАЧКО В ВИДЕ ПАПИРОСНОГО ДЫМА.
Слайд 15ВИДЫ ЭКССУДАТОВ
СЕРОЗНЫЙ: прозрачный или мутный, окрашенный в желтоватые тона различной
интенсивности (туберкулез, сифилис, ревматизм).
СЕРОЗНО-ГНОЙНЫЙ и ГНОЙНЫЙ: мутная, желтовато-зеленая жидкость с
обильным рыхлым осадком, содержащим большое количество нейтрофилов, детрит, жировые капли, и обильную микрофлору (эмпиема плевры).
ГНИЛОСТНЫЙ: мутная жидкость серо-зеленого цвета с резким гнилостным запахом, микроскопическая картина как при гнойном экссудате (гангрена легкого и другие процессы с распадом легочной ткани.
ГЕМОРРАГИЧЕСКИЙ: прозрачная или мутная жидкость красноватого или буровато-коричневого цвета с эритроцитами разной формы и размера и нейтрофилами (опухоли, травмы, инфаркт легкого, плеврит, геморрагический диатез).
ХИЛЕЗНЫЙ: мутная жидкость молочного цвета, содержащая мельчайшие жировые капли, при добавлении эфира – просветляется. Обусловлен попаданием в серозную полость лимфы из разрушенных сосудов (травма, абсцесс, опухоль, лимфома).
ХИЛУСОПОДОБНЫЙ: молочно-мутная жидкость, появляющаяся при обильном распаде жироперерожденных клеток, при добавлении эфира – просветление небольшое (атрофический цирроз печени, злокачественные новообразования).
ХОЛЕСТЕРИНОВЫЙ: густая желтоватая или буроватая жидкость с перламутровым оттенком с содержанием блестящих хлопьев из кристаллов холестерина. Примесь эритроцитов может придавать шоколадный оттенок (осумкованный выпот, киста).
ЭОЗИНОФИЛЬНЫЙ: до 90% эозинофилов.

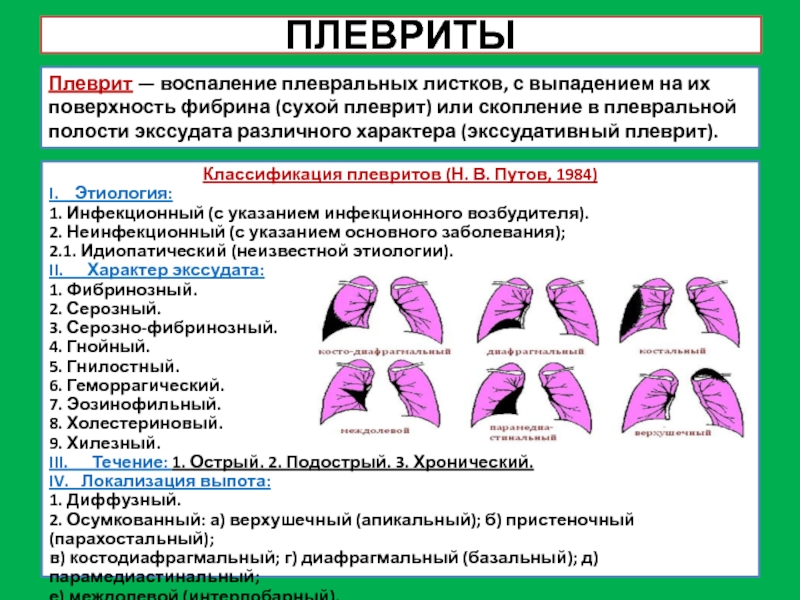
Слайд 17ПЛЕВРИТЫ
Плеврит — воспаление плевральных листков, с выпадением на их поверхность
фибрина (сухой плеврит) или скопление в плевральной полости экссудата различного
характера (экссудативный плеврит).
Классификация плевритов (Н. В. Путов, 1984)
I. Этиология:
1. Инфекционный (с указанием инфекционного возбудителя).
2. Неинфекционный (с указанием основного заболевания);
2.1. Идиопатический (неизвестной этиологии).
II. Характер экссудата:
1. Фибринозный.
2. Серозный.
3. Серозно-фибринозный.
4. Гнойный.
5. Гнилостный.
6. Геморрагический.
7. Эозинофильный.
8. Холестериновый.
9. Хилезный.
III. Течение: 1. Острый. 2. Подострый. 3. Хронический.
IV. Локализация выпота:
1. Диффузный.
2. Осумкованный: а) верхушечный (апикальный); б) пристеночный (парахостальный);
в) костодиафрагмальный; г) диафрагмальный (базальный); д) парамедиастинальный;
е) междолевой (интерлобарный).
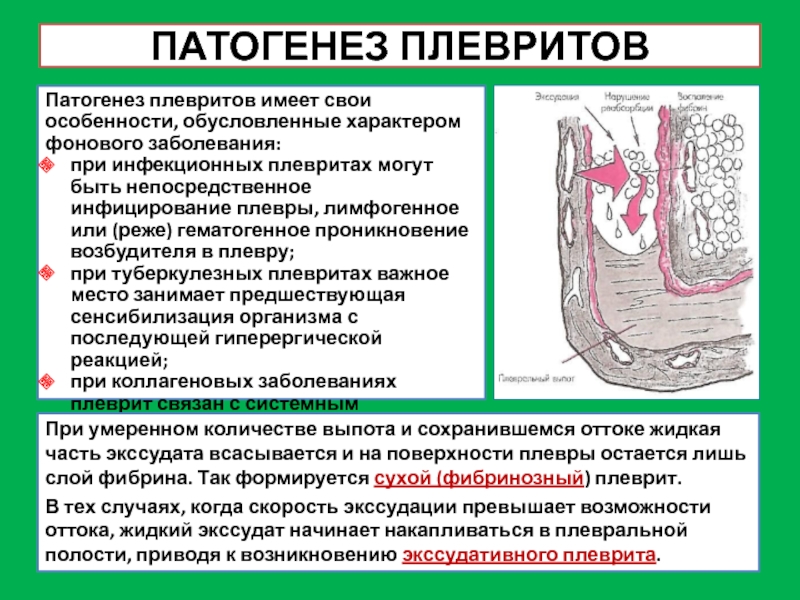
Слайд 18ПАТОГЕНЕЗ ПЛЕВРИТОВ
Патогенез плевритов имеет свои особенности, обусловленные характером фонового заболевания:
при
инфекционных плевритах могут быть непосредственное инфицирование плевры, лимфогенное или (реже)
гематогенное проникновение возбудителя в плевру;
при туберкулезных плевритах важное место занимает предшествующая сенсибилизация организма с последующей гиперергической реакцией;
при коллагеновых заболеваниях плеврит связан с системным поражением сосудов и изменением общей реактивности организма.
При умеренном количестве выпота и сохранившемся оттоке жидкая часть экссудата всасывается и на поверхности плевры остается лишь слой фибрина. Так формируется сухой (фибринозный) плеврит.
В тех случаях, когда скорость экссудации превышает возможности оттока, жидкий экссудат начинает накапливаться в плевральной полости, приводя к возникновению экссудативного плеврита.
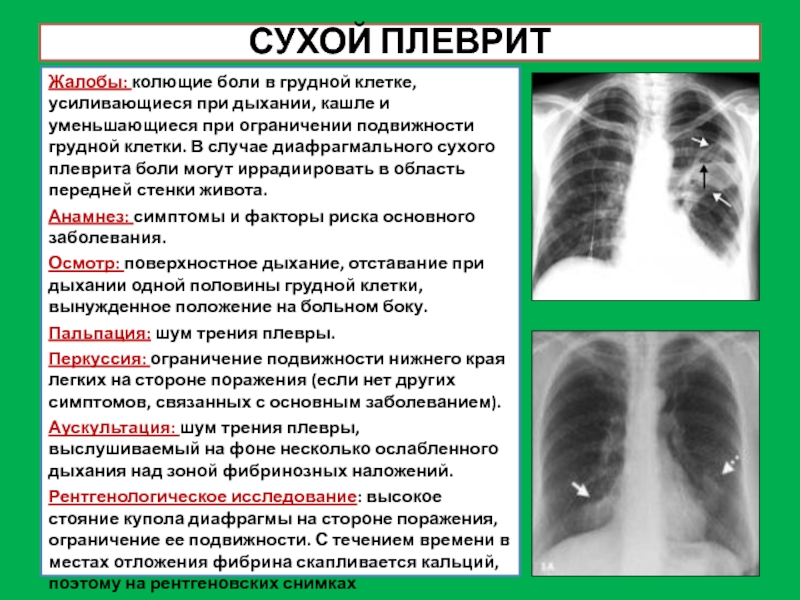
Слайд 19СУХОЙ ПЛЕВРИТ
Жалобы: колющие боли в грудной клетке, усиливающиеся при дыхании,
кашле и уменьшающиеся при ограничении подвижности грудной клетки. В случае
диафрагмального сухого плеврита боли могут иррадиировать в область передней стенки живота.
Анамнез: симптомы и факторы риска основного заболевания.
Осмотр: поверхностное дыхание, отставание при дыхании одной половины грудной клетки, вынужденное положение на больном боку.
Пальпация: шум трения плевры.
Перкуссия: ограничение подвижности нижнего края легких на стороне поражения (если нет других симптомов, связанных с основным заболеванием).
Аускультация: шум трения плевры, выслушиваемый на фоне несколько ослабленного дыхания над зоной фибринозных наложений.
Рентгенологическое исследование: высокое стояние купола диафрагмы на стороне поражения, ограничение ее подвижности. С течением времени в местах отложения фибрина скапливается кальций, поэтому на рентгеновских снимках прослеживаются интенсивные тени.
Слайд 20ЭКССУДАТИВНЫЙ ПЛЕВРИТ:
ДАННЫЕ РАССПРОСА И ОСМОТРА
Расспрос:
Симптомы связанные с характером основного заболевания:
поражение
верхушек (туберкулезный плеврит);
упорное кровохаркание (бронхогенный рак);
симптомы перикардита, поражения суставов или
почек (СКВ);
Общие симптомы:
тяжесть (тупая боль) в боку;
одышка;
сухой кашель;
лихорадка с ознобами;
явления интоксикации.
Осмотр:
Асимметрия грудной клетки с выбуханием межреберных промежутков на стороне поражения.
Отставание соответствующей половины грудной клетки при дыхании.
Вынужденное положение: на больном боку или полусидячее.
Цианоз и набухание шейных вен.
Симптом Винтриха – отечность и более толстая складка кожи на стороне поражения в нижних отделах грудной клетки.
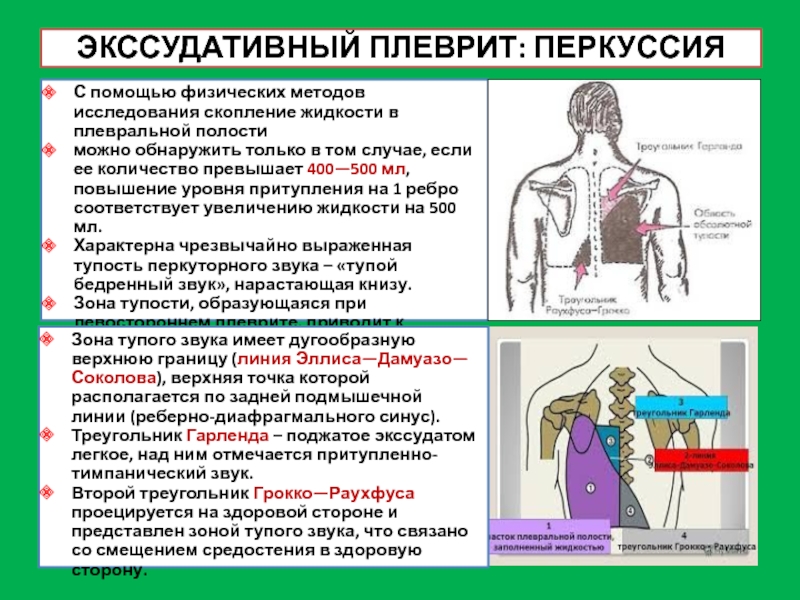
Слайд 21ЭКССУДАТИВНЫЙ ПЛЕВРИТ: ПЕРКУССИЯ
С помощью физических методов исследования скопление жидкости в
плевральной полости
можно обнаружить только в том случае, если ее количество
превышает 400—500 мл, повышение уровня притупления на 1 ребро соответствует увеличению жидкости на 500 мл.
Характерна чрезвычайно выраженная тупость перкуторного звука – «тупой бедренный звук», нарастающая книзу.
Зона тупости, образующаяся при левостороннем плеврите, приводит к исчезновению тимпанического звука пространства Траубе.
Зона тупого звука имеет дугообразную верхнюю границу (линия Эллиса—Дамуазо—Соколова), верхняя точка которой располагается по задней подмышечной линии (реберно-диафрагмального синус).
Треугольник Гарленда – поджатое экссудатом легкое, над ним отмечается притупленно-тимпанический звук.
Второй треугольник Грокко—Раухфуса проецируется на здоровой стороне и представлен зоной тупого звука, что связано со смещением средостения в здоровую сторону.
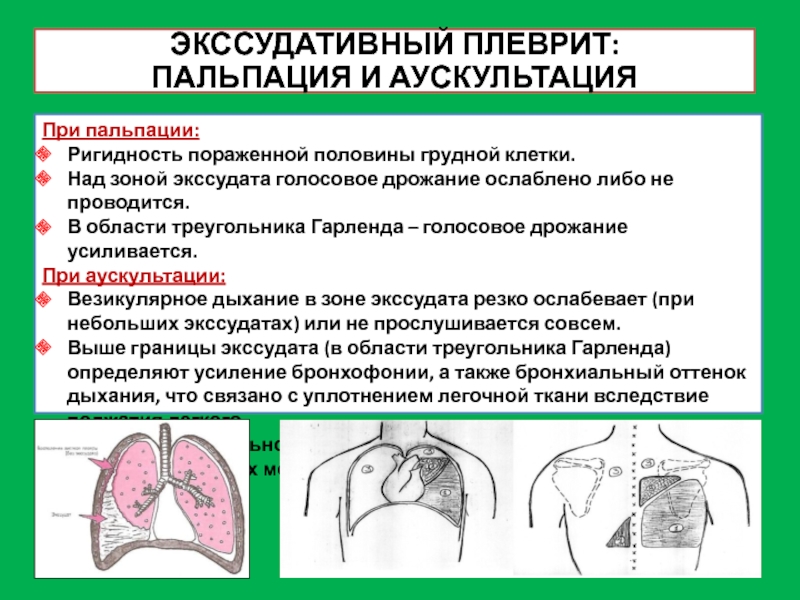
Слайд 22ЭКССУДАТИВНЫЙ ПЛЕВРИТ:
ПАЛЬПАЦИЯ И АУСКУЛЬТАЦИЯ
При пальпации:
Ригидность пораженной половины грудной клетки.
Над зоной
экссудата голосовое дрожание ослаблено либо не проводится.
В области треугольника Гарленда
– голосовое дрожание усиливается.
При аускультации:
Везикулярное дыхание в зоне экссудата резко ослабевает (при небольших экссудатах) или не прослушивается совсем.
Выше границы экссудата (в области треугольника Гарленда) определяют усиление бронхофонии, а также бронхиальный оттенок дыхания, что связано с уплотнением легочной ткани вследствие поджатия легкого.
В случае значительного скопления жидкости в плевральной полости у больных могут отмечаться тахикардия, приглушенность сердечных тонов.
Слайд 23ЭКССУДАТИВНЫЙ ПЛЕВРИТ:
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ
ОАК: нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево;
токсическая зернистость нейтрофилов, увеличение СОЭ.
ОАМ: небольшая протеинурия, единичные эритроциты.
БАК: диспротеинемия
(снижение альбумина и повышение α1 и α2-глобулингов), повышение СРБ, фибрина, АЛТ, АСТ, билирубина, ЛДГ.
Исследование плеврального выпота
УЗИ плевральной полости
Рентгенологическое исследование: гомогенное затемнение с косым расположением верхней границы.
Вслучае небольшого количества выпота затемнение отмечается лишь в реберно-диафрагмальном синусе. При массивном выпоте тень жидкости может занимать практически все легочное поле, а тень средостения смещается в здоровую сторону.
Торакоскопия с биопсией.
Слайд 24ЭКССУДАТИВНЫЙ ПЛЕВРИТ:
ТЕЧЕНИЕ И ПРИНЦИПЫ ЛЕЧЕНИЯ
Течение экссудативного плеврита зависит от его
этиологии.
Ревматические плевриты при адекватной терапии подвергаются рассасыванию уже через 2—3
нед.
Более длительным и упорным течением характеризуются плевриты туберкулезной этиологии.
Плевриты при онкологических заболеваниях отличаются прогрессирующим течением и плохим прогнозом.
Достаточно серьезным является прогноз и при гнойном плеврите.
Лечение экссудативного плеврита зависит от его этиологии.
Этиотропная и патогенетическая терапия
При пара- и метапневмонических плевритах проводят антибактериальную терапию.
В случае туберкулезного плеврита в течение нескольких месяцев проводят терапию противотуберкулезными препаратами.
При ревматических плевритах применяют нестероидные противовоспалительные лекарственные средства, по показаниям — глюкокортикостероиды.
Симптоматическая терапия:
анальгетики, сердечно-сосудистые, мочегонные средства
при большом количестве экссудата - плевральная пункция
Реабилитация:
физиотерапевтические методы, лечебная физкультура.
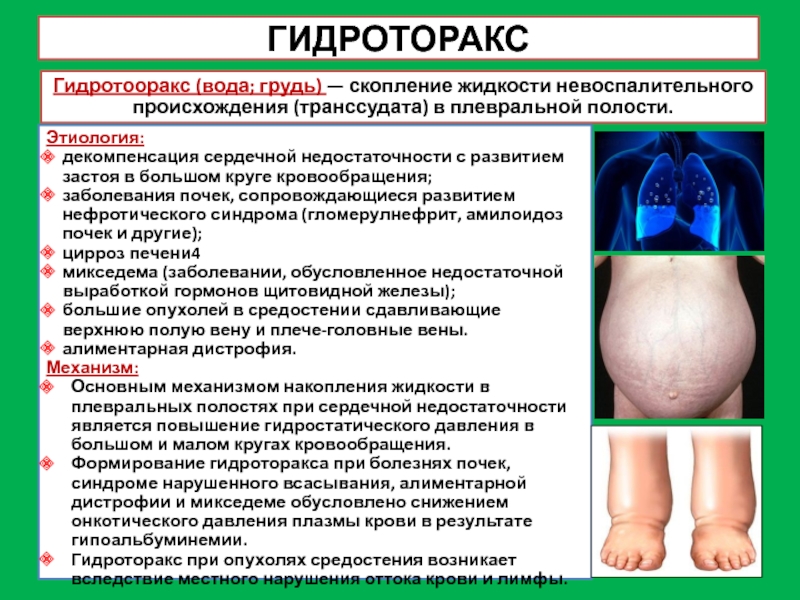
Слайд 25ГИДРОТОРАКС
Гидротооракс (вода; грудь) — скопление жидкости невоспалительного происхождения (транссудата) в
плевральной полости.
Этиология:
декомпенсация сердечной недостаточности с развитием застоя в большом круге
кровообращения;
заболевания почек, сопровождающиеся развитием нефротического синдрома (гломерулнефрит, амилоидоз почек и другие);
цирроз печени4
микседема (заболевании, обусловленное недостаточной выработкой гормонов щитовидной железы);
большие опухолей в средостении сдавливающие верхнюю полую вену и плече-головные вены.
алиментарная дистрофия.
Механизм:
Основным механизмом накопления жидкости в плевральных полостях при сердечной недостаточности является повышение гидростатического давления в большом и малом кругах кровообращения.
Формирование гидроторакса при болезнях почек, синдроме нарушенного всасывания, алиментарной дистрофии и микседеме обусловлено снижением онкотического давления плазмы крови в результате гипоальбуминемии.
Гидроторакс при опухолях средостения возникает вследствие местного нарушения оттока крови и лимфы.
Слайд 26ГИДРОТОРАКС: РАССПРОС, ОСМОТР
Жалобы:
чувство тяжести в груди, одышка;
распространенные отеки;
симптомы, сопровождающие тяжелые
болезни сердца, почек, печени и другие патологические состояния, послужившие причиной
развития гидроторакса;
лихорадка, боли в грудной клетке не характерны.
Анамнез: тяжелые болезни сердца, почек, печени
Осмотр:
генерализованные периферические отёки: анасарка, гидроперикард, асцит;
объективные признаки одышки: нарастание частоты и глубины дыхательных движений;
цианоз.
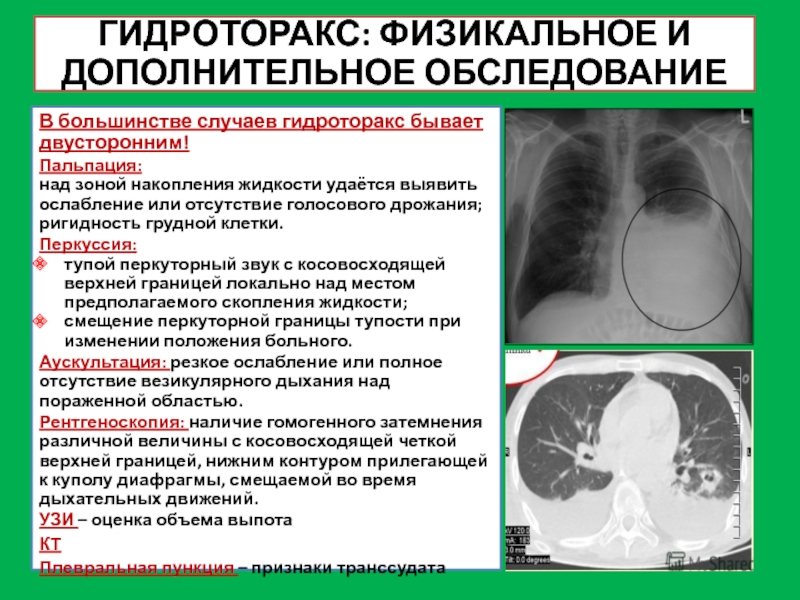
Слайд 27ГИДРОТОРАКС: ФИЗИКАЛЬНОЕ И ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ
В большинстве случаев гидроторакс бывает двусторонним!
Пальпация:
над
зоной накопления жидкости удаётся выявить ослабление или отсутствие голосового дрожания;
ригидность
грудной клетки.
Перкуссия:
тупой перкуторный звук с косовосходящей верхней границей локально над местом предполагаемого скопления жидкости;
смещение перкуторной границы тупости при изменении положения больного.
Аускультация: резкое ослабление или полное отсутствие везикулярного дыхания над пораженной областью.
Рентгеноскопия: наличие гомогенного затемнения различной величины с косовосходящей четкой верхней границей, нижним контуром прилегающей к куполу диафрагмы, смещаемой во время дыхательных движений.
УЗИ – оценка объема выпота
КТ
Плевральная пункция – признаки транссудата
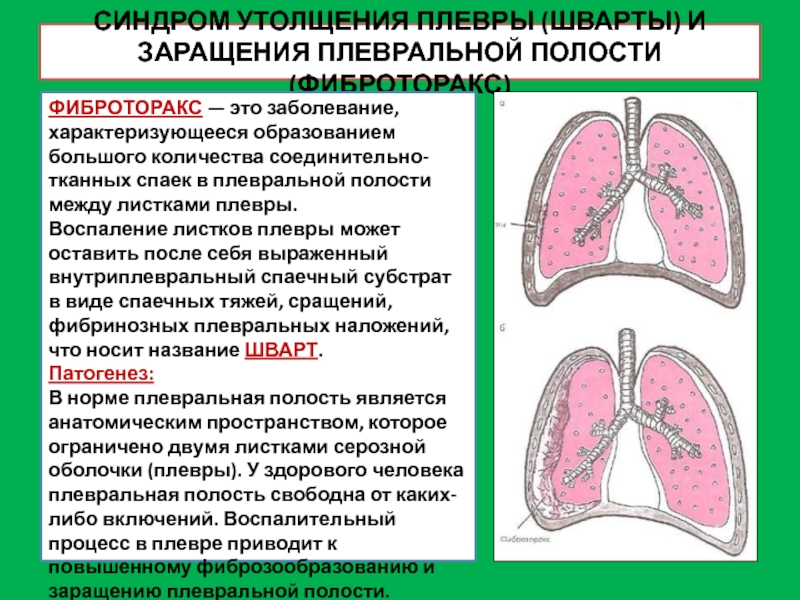
Слайд 28СИНДРОМ УТОЛЩЕНИЯ ПЛЕВРЫ (ШВАРТЫ) И ЗАРАЩЕНИЯ ПЛЕВРАЛЬНОЙ ПОЛОСТИ (ФИБРОТОРАКС)
ФИБРОТОРАКС —
это заболевание, характеризующееся образованием большого количества соединительно-тканных спаек в плевральной
полости между листками плевры.
Воспаление листков плевры может оставить после себя выраженный внутриплевральный спаечный субстрат в виде спаечных тяжей, сращений, фибринозных плевральных наложений, что носит название ШВАРТ.
Патогенез:
В норме плевральная полость является анатомическим пространством, которое ограничено двумя листками серозной оболочки (плевры). У здорового человека плевральная полость свободна от каких-либо включений. Воспалительный процесс в плевре приводит к повышенному фиброзообразованию и заращению плевральной полости.
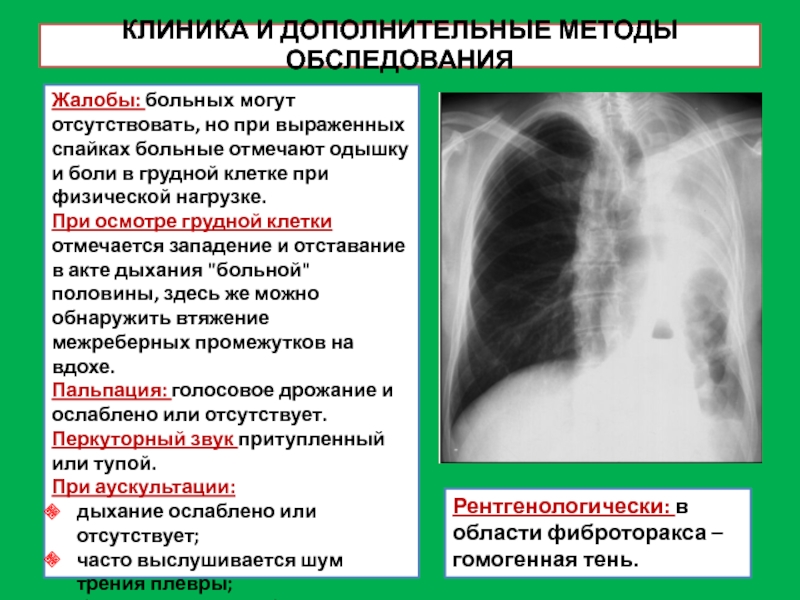
Слайд 29КЛИНИКА И ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
Жалобы: больных могут отсутствовать, но при
выраженных спайках больные отмечают одышку и боли в грудной клетке
при физической нагрузке.
При осмотре грудной клетки отмечается западение и отставание в акте дыхания "больной" половины, здесь же можно обнаружить втяжение межреберных промежутков на вдохе.
Пальпация: голосовое дрожание и ослаблено или отсутствует.
Перкуторный звук притупленный или тупой.
При аускультации:
дыхание ослаблено или отсутствует;
часто выслушивается шум трения плевры;
бронхофония ослабленная или (-)
Исследование крови, мокроты: особых изменений не будет.
Рентгенологически: в области фиброторакса – гомогенная тень.
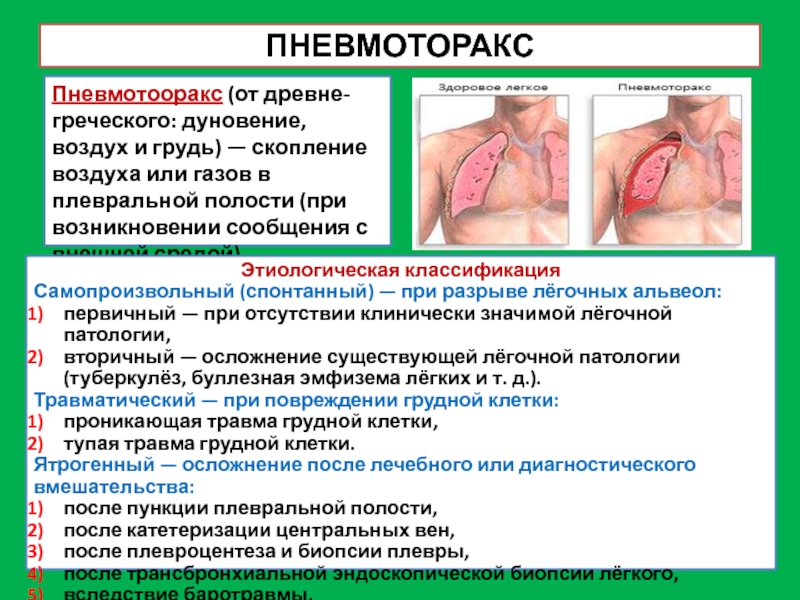
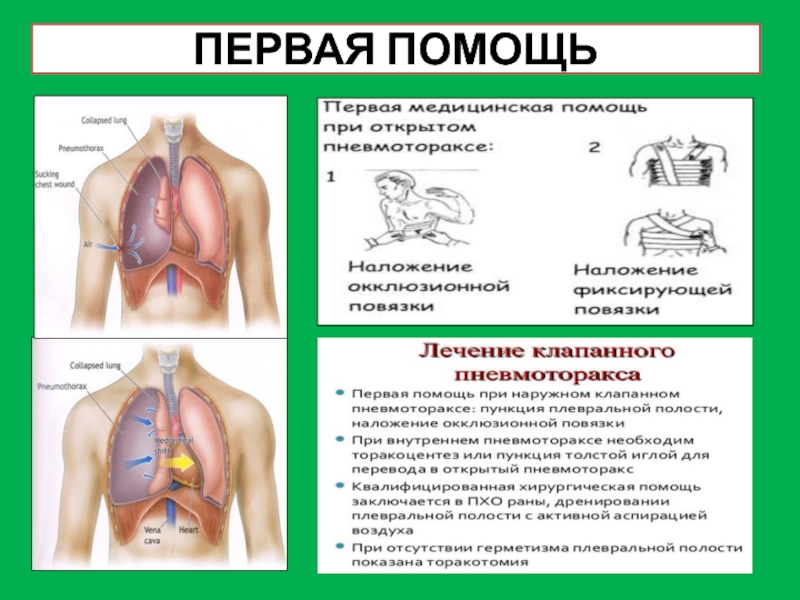
Слайд 30ПНЕВМОТОРАКС
Пневмотооракс (от древне-греческого: дуновение, воздух и грудь) — скопление воздуха
или газов в плевральной полости (при возникновении сообщения с внешней
средой).
Этиологическая классификация
Самопроизвольный (спонтанный) — при разрыве лёгочных альвеол:
первичный — при отсутствии клинически значимой лёгочной патологии,
вторичный — осложнение существующей лёгочной патологии (туберкулёз, буллезная эмфизема лёгких и т. д.).
Травматический — при повреждении грудной клетки:
проникающая травма грудной клетки,
тупая травма грудной клетки.
Ятрогенный — осложнение после лечебного или диагностического вмешательства:
после пункции плевральной полости,
после катетеризации центральных вен,
после плевроцентеза и биопсии плевры,
после трансбронхиальной эндоскопической биопсии лёгкого,
вследствие баротравмы.
Слайд 31КЛИНИКА И ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
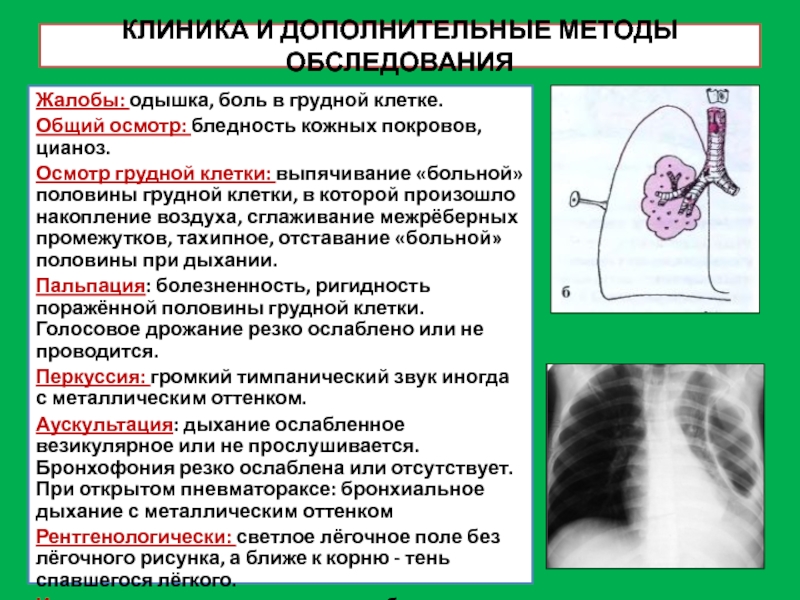
Жалобы: одышка, боль в грудной клетке.
Общий
осмотр: бледность кожных покровов, цианоз.
Осмотр грудной клетки: выпячивание «больной» половины
грудной клетки, в которой произошло накопление воздуха, сглаживание межрёберных промежутков, тахипное, отставание «больной» половины при дыхании.
Пальпация: болезненность, ригидность поражённой половины грудной клетки. Голосовое дрожание резко ослаблено или не проводится.
Перкуссия: громкий тимпанический звук иногда с металлическим оттенком.
Аускультация: дыхание ослабленное везикулярное или не прослушивается. Бронхофония резко ослаблена или отсутствует. При открытом пневматораксе: бронхиальное дыхание с металлическим оттенком
Рентгенологически: светлое лёгочное поле без лёгочного рисунка, а ближе к корню - тень спавшегося лёгкого.
Исследование крови, мокроты: особых изменений не будет.
Слайд 32ВИДЫ ПНЕВМОТОРАКСА ПО СВЯЗИ С ОКРУЖАЮЩЕЙ СРЕДОЙ
ДВУСТОРОННИЙ ПНЕВМАТОРАКС, БУЛЛЕЗНАЯ ЭМФИЗЕМА
ЛЕГКОГО
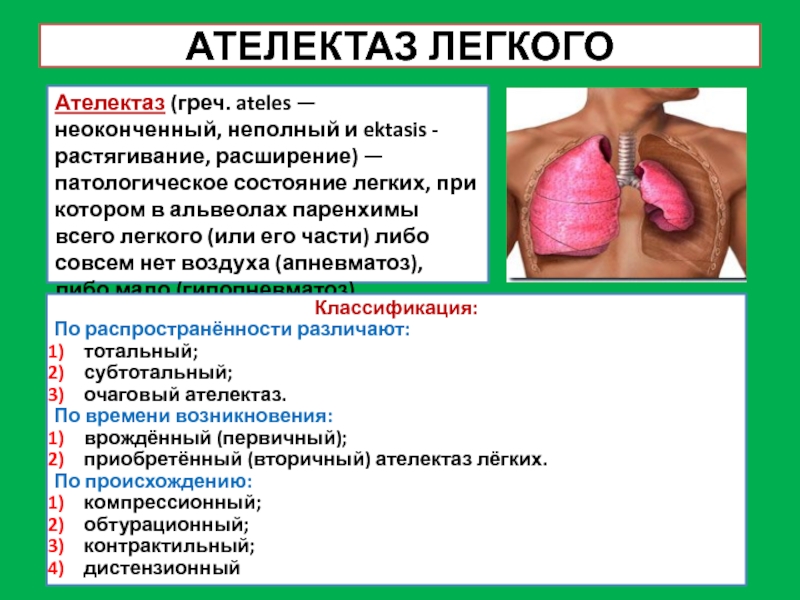
Слайд 34АТЕЛЕКТАЗ ЛЕГКОГО
Ателектаз (греч. ateles — неоконченный, неполный и ektasis -
растягивание, расширение) — патологическое состояние легких, при котором в альвеолах
паренхимы всего легкого (или его части) либо совсем нет воздуха (апневматоз), либо мало (гипопневматоз).
Классификация:
По распространённости различают:
тотальный;
субтотальный;
очаговый ателектаз.
По времени возникновения:
врождённый (первичный);
приобретённый (вторичный) ателектаз лёгких.
По происхождению:
компрессионный;
обтурационный;
контрактильный;
дистензионный
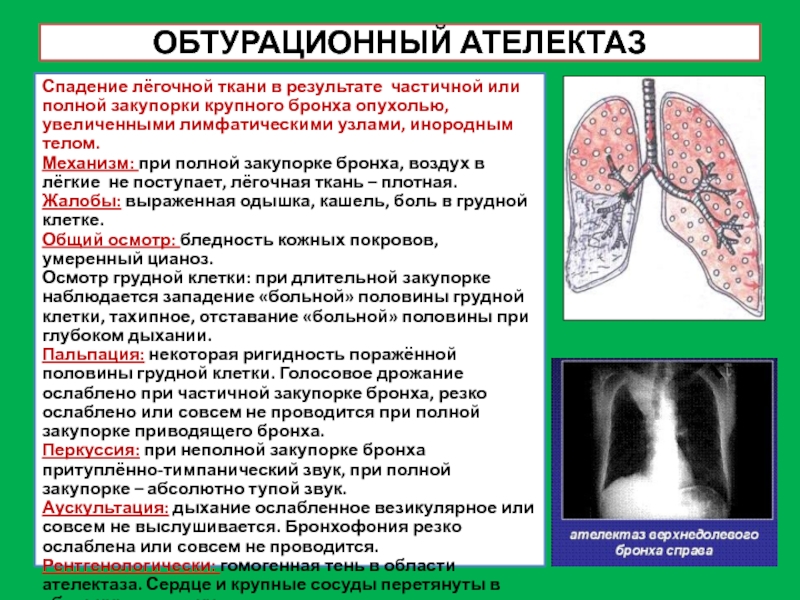
Слайд 35ОБТУРАЦИОННЫЙ АТЕЛЕКТАЗ
Спадение лёгочной ткани в результате частичной или полной закупорки
крупного бронха опухолью, увеличенными лимфатическими узлами, инородным телом.
Механизм: при полной
закупорке бронха, воздух в лёгкие не поступает, лёгочная ткань – плотная.
Жалобы: выраженная одышка, кашель, боль в грудной клетке.
Общий осмотр: бледность кожных покровов, умеренный цианоз.
Осмотр грудной клетки: при длительной закупорке наблюдается западение «больной» половины грудной клетки, тахипное, отставание «больной» половины при глубоком дыхании.
Пальпация: некоторая ригидность поражённой половины грудной клетки. Голосовое дрожание ослаблено при частичной закупорке бронха, резко ослаблено или совсем не проводится при полной закупорке приводящего бронха.
Перкуссия: при неполной закупорке бронха притуплённо-тимпанический звук, при полной закупорке – абсолютно тупой звук.
Аускультация: дыхание ослабленное везикулярное или совсем не выслушивается. Бронхофония резко ослаблена или совсем не проводится.
Рентгенологически: гомогенная тень в области ателектаза. Сердце и крупные сосуды перетянуты в «больную» сторону.
Исследование крови и мокроты: особых изменений не будет.
Слайд 36КОМПРЕССИОННЫЙ АТЕЛЕКТАЗ
Наблюдается при сдавлении лёгочной ткани из вне. Патоморфология: лёгочная
ткань уплотнена, но содержит некоторое количество воздуха, так как связь
с бронхом не нарушена и в легкие продолжает поступать воздух.
Жалобы: одышка, кашель, боль в грудной клетке.
Общий осмотр: цианоз, изменение концевых фаланг («барабанные палочки»).
Осмотр грудной клетки: выпячивание «больной» половины грудной клетки за счёт скопления жидкости или воздуха в плевральной полости, тахипное, отставание «больной» половины при дыхании.
Пальпация: ригидность «поражённой» половины грудной клетки, голосовое дрожание несколько усилено.
Перкуссия: притупление с тимпаническим оттенком.
Аускультация: над ателектазом дыхание ослабленное везикулярное с бронхиальным оттенком или бронхиальное.
Рентгенологически: в области ателектаза гомогенная тень, связанная с бронхом.
Исследование крови и мокроты: особых изменений не будет.
Слайд 37ДРУГИЕ ФОРМЫ АТЕЛЕКТАЗА
Дистензионный (функциональный) ателектаз (ДА) возникает вследствие нарушений условий
расправления легкого на вдохе. Чаще всего это наблюдается у ослабленных
лежачих больных, у которых ДА развивается в нижних заднебазальных легочных сегментах вследствие нарушений механики диафрагмального дыхания или снижения активности дыхательного центра.
Контрактильный ателектаз – развивается при травмах и во время операций вследствие бронхоспазма и прилива крови в капилляры
Смешанные ателектазы — это результат сочетания обту рации бронхов, компрессии и дистензии легочной ткани. Поскольку такие ателектазы чаще всего возникают в окружности пневмонических фокусов, абсцессов легкого, туберкулезных каверн, они называются парапневмоническими.