Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Балтийский федеральный университет имени И. Канта Медицинский институт Кафедра
Содержание
- 1. Балтийский федеральный университет имени И. Канта Медицинский институт Кафедра
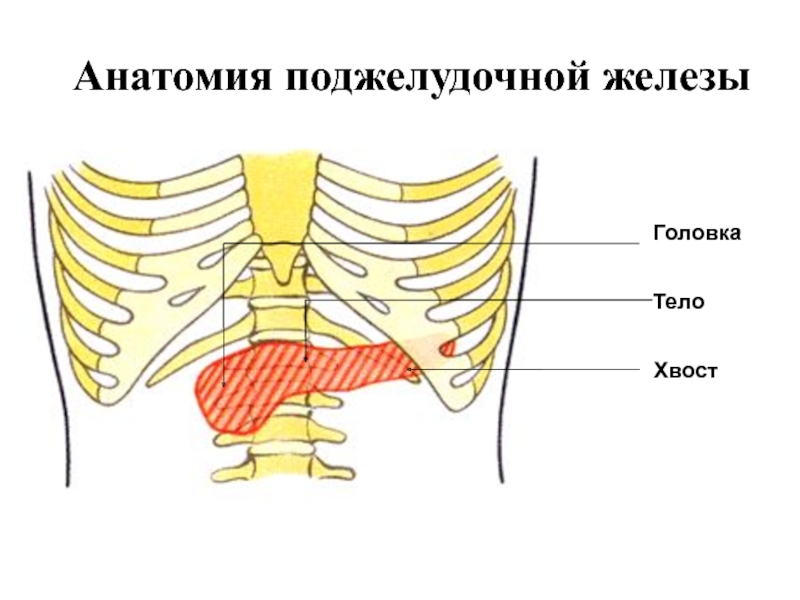
- 2. Анатомия поджелудочной железыГоловкаТелоХвост
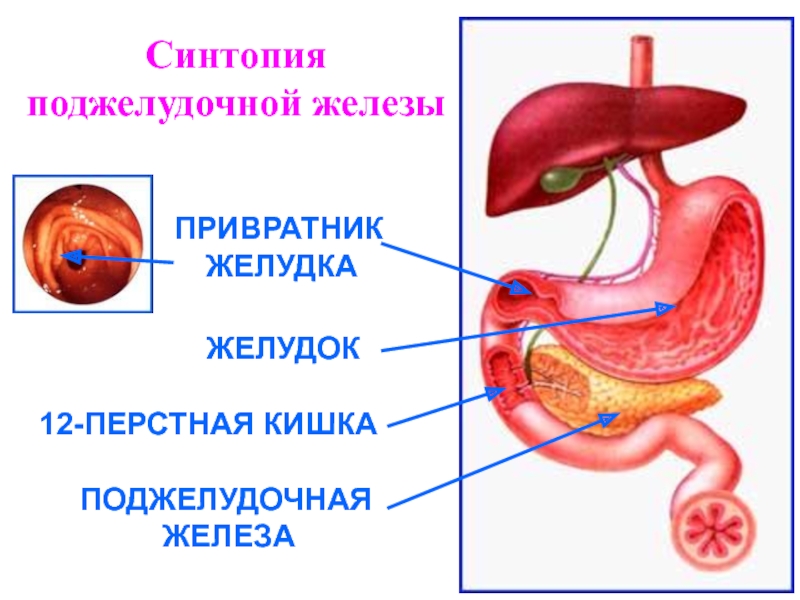
- 3. Синтопия поджелудочной железыЖЕЛУДОКПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА12-ПЕРСТНАЯ КИШКАПРИВРАТНИК ЖЕЛУДКА
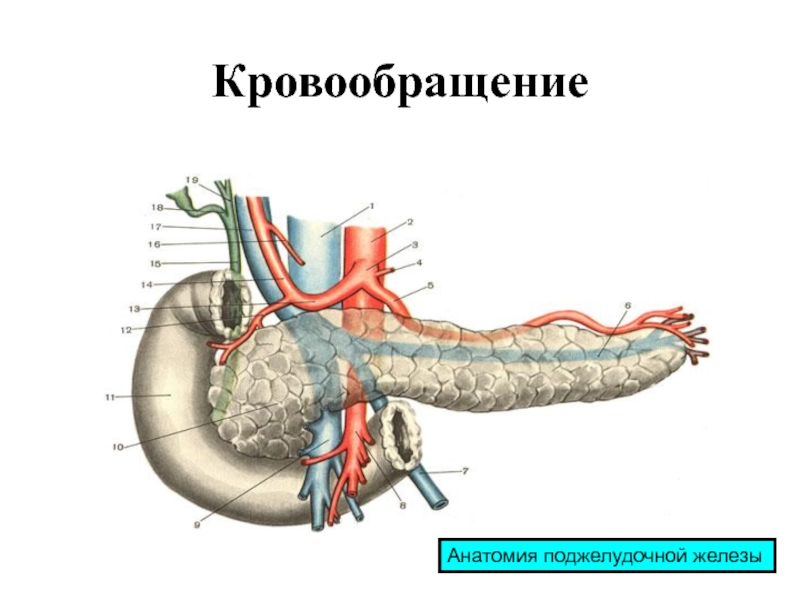
- 4. Кровообращение Анатомия поджелудочной железы
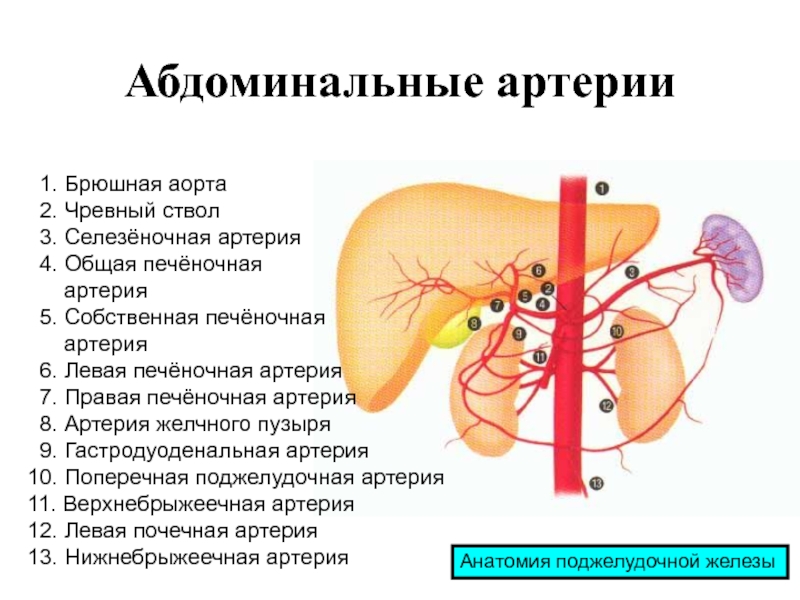
- 5. Абдоминальные артерии 1. Брюшная аорта 2. Чревный
- 6. Воротная вена и поджелудочная железа1. Воротная вена2.
- 7. Вирсунгов протокАнатомия поджелудочной железы
- 8. Функции поджелудочной железыВнутрисекреторнаяВнешнесекреторнаяГорморныИнсулинГлюкагонКалликреинЛипокаинПанкреатический сокГастрин
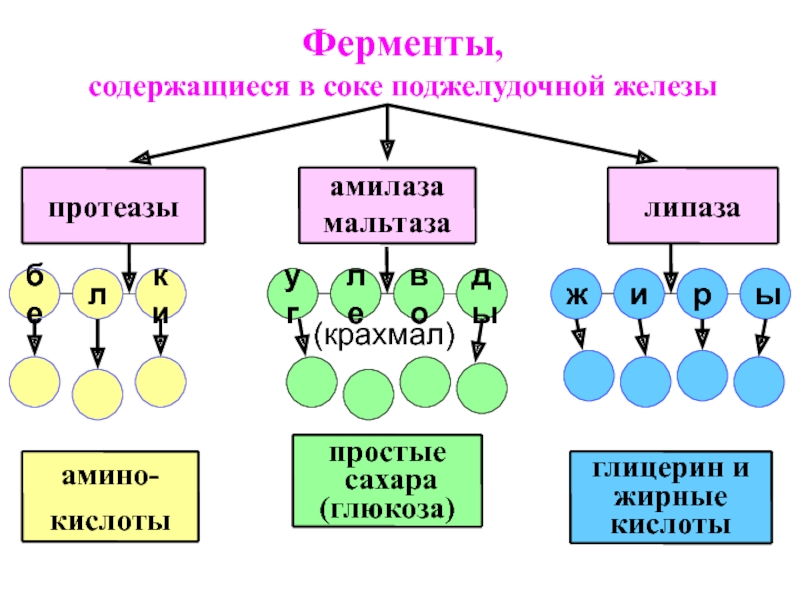
- 9. Ферменты, содержащиеся в соке поджелудочной железы(крахмал)
- 10. Острый панкреатит Острое заболевание поджелудочной железы,
- 11. Распространенность острого панкреатита среди острых хирургических заболеваний Острый аппендицитОстрый холециститОстрый панкреатит
- 12. Этиология острого панкреатита- билиарно- и дигестивно-панкреатический рефлюкс,-
- 13. Патогенез острого панкреатита Экзогенные причины ОПЭндогенные причины
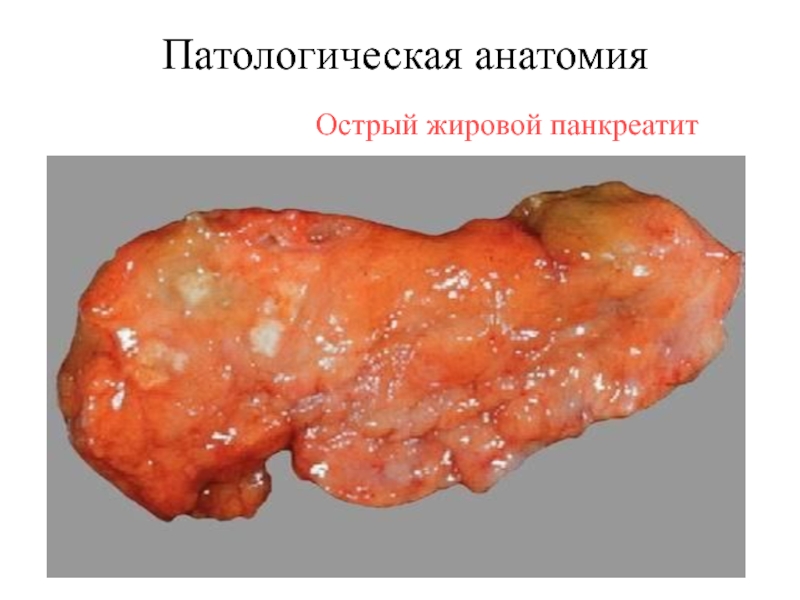
- 14. Острый жировой панкреатитПатологическая анатомия
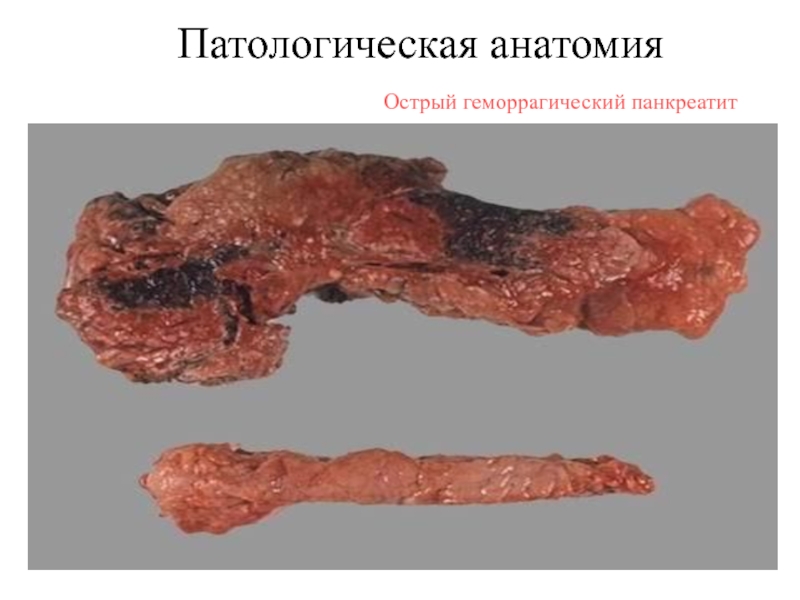
- 15. Острый геморрагический панкреатитПатологическая анатомия
- 16. Острый гнойный панкреатитПатологическая анатомия
- 17. Классификация острого панкреатита (Филин В.И., 1994)Ферментативная фаза
- 18. Клиническая картина острого панкреатита Боль при остром
- 19. Кожные симптомы, характерные для острого панкреатита- симптом
- 20. Дифференциальная диагностика острого панкреатитаПрободная язва желудка и
- 21. Лабораторная диагностикаБольшое значение для диагностики острого панкреатита
- 22. Специальные методы исследованияИз специальных методов исследования для
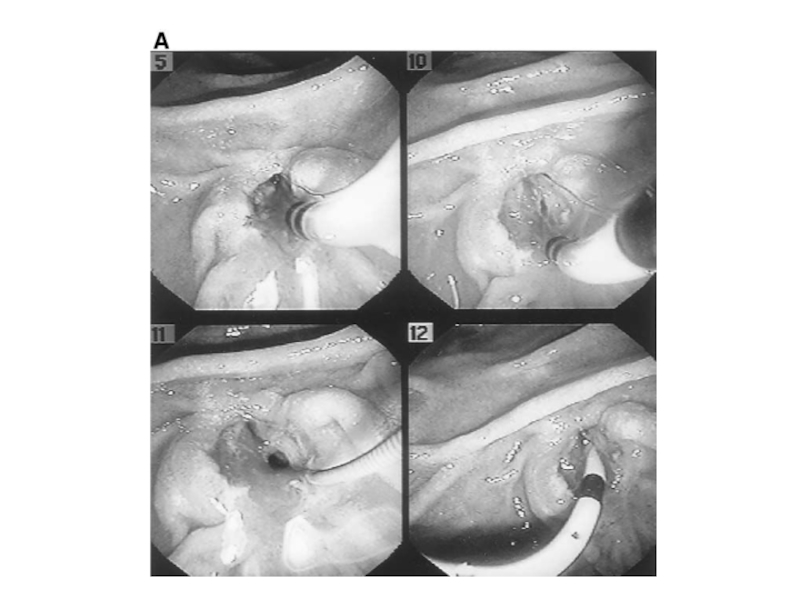
- 23. Специальные методы исследованияЛапароскопияЛапароцентез
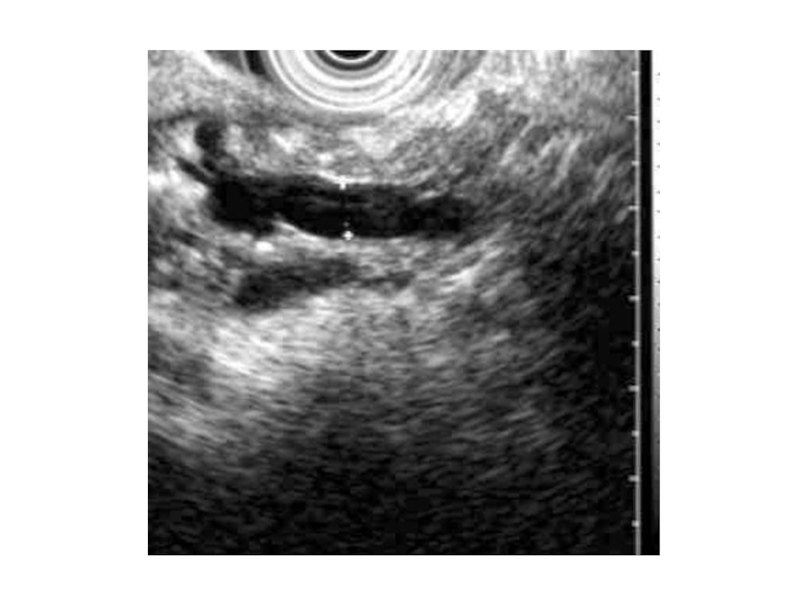
- 24. УЗИ картина острого панкреатита
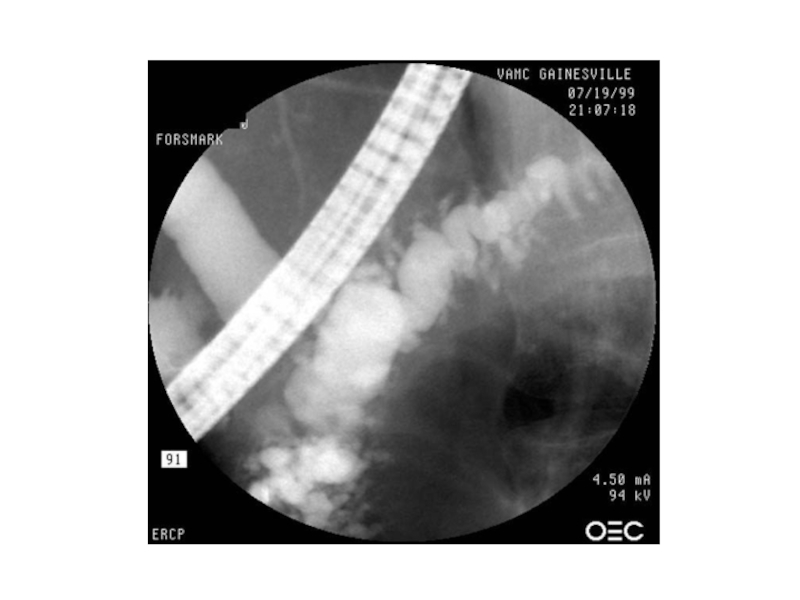
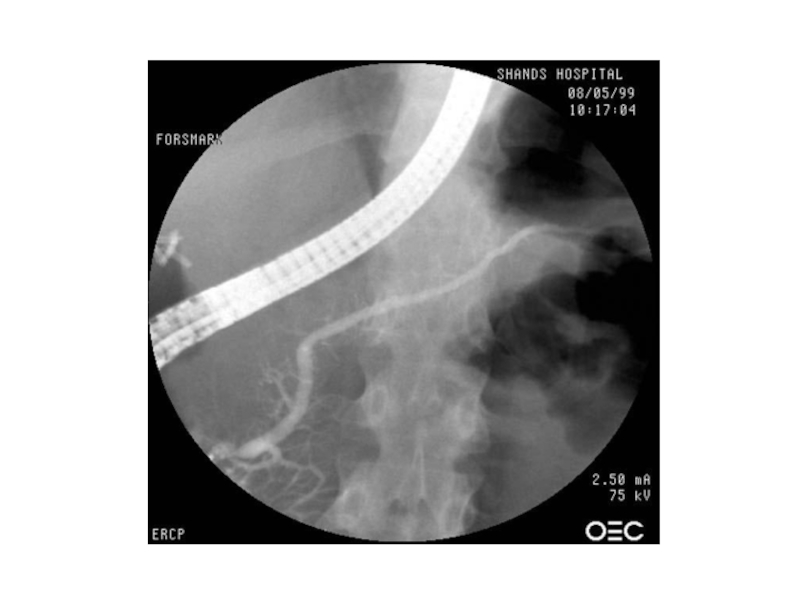
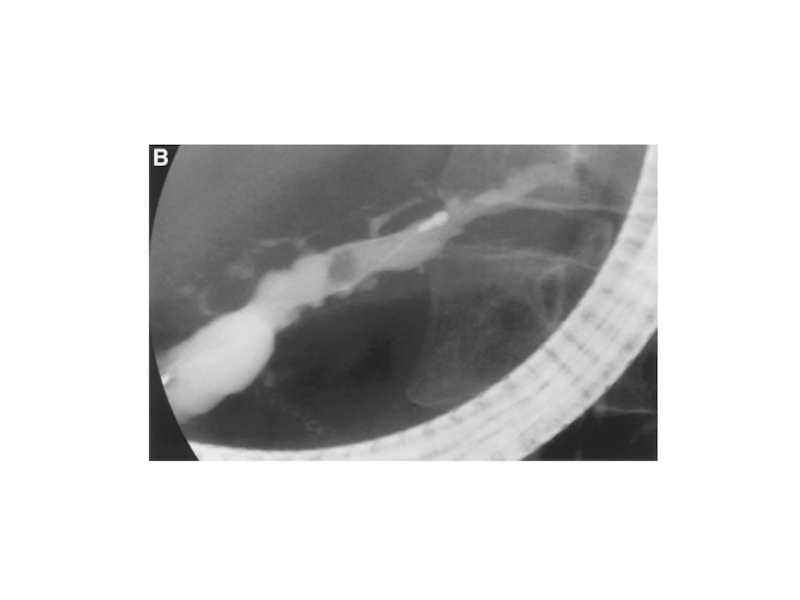
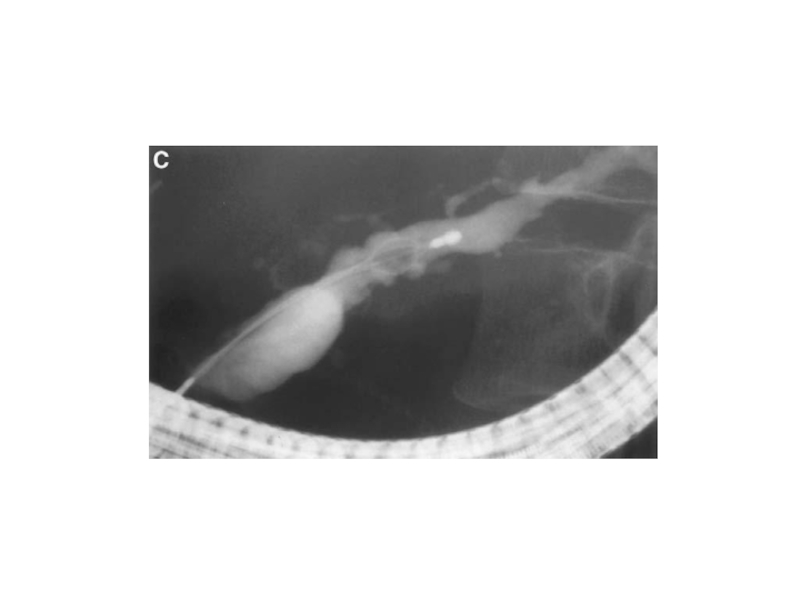
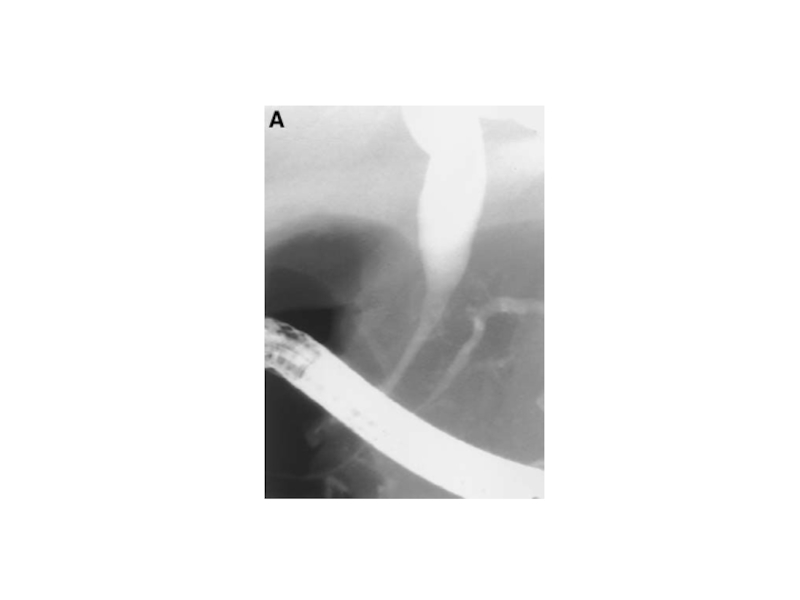
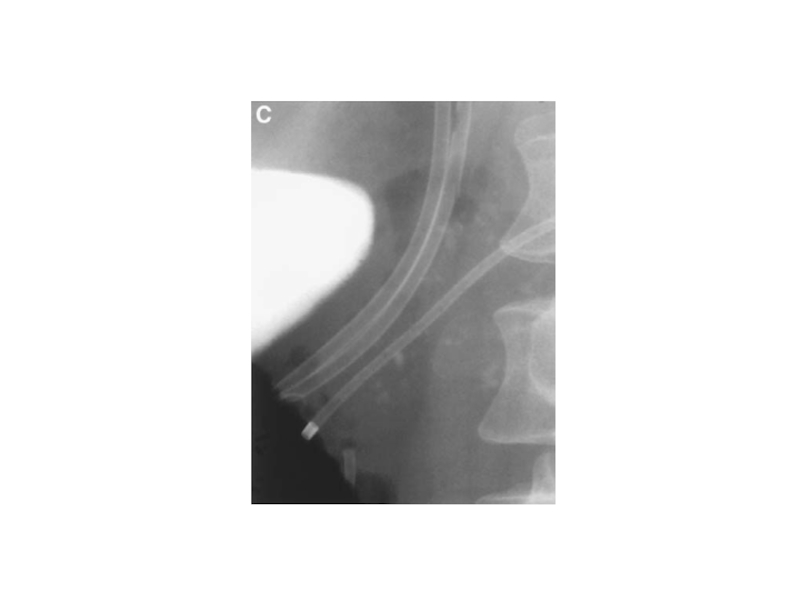
- 25. Вирсунгография
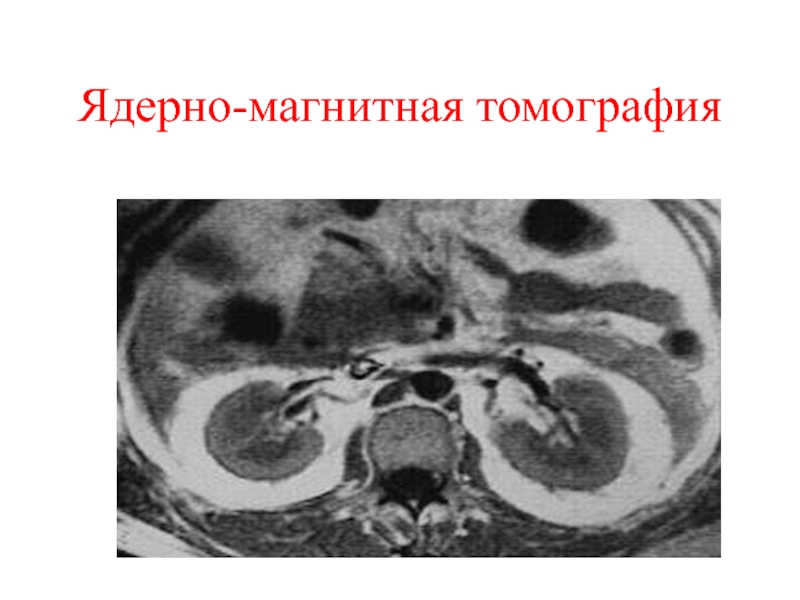
- 26. Компьютерная томография
- 27. Ядерно-магнитная томография
- 28. Современные принципы ведения больных с острым панкреатитом1.
- 29. Компоненты консервативного лечения острого панкреатита Базисная терапия:1.
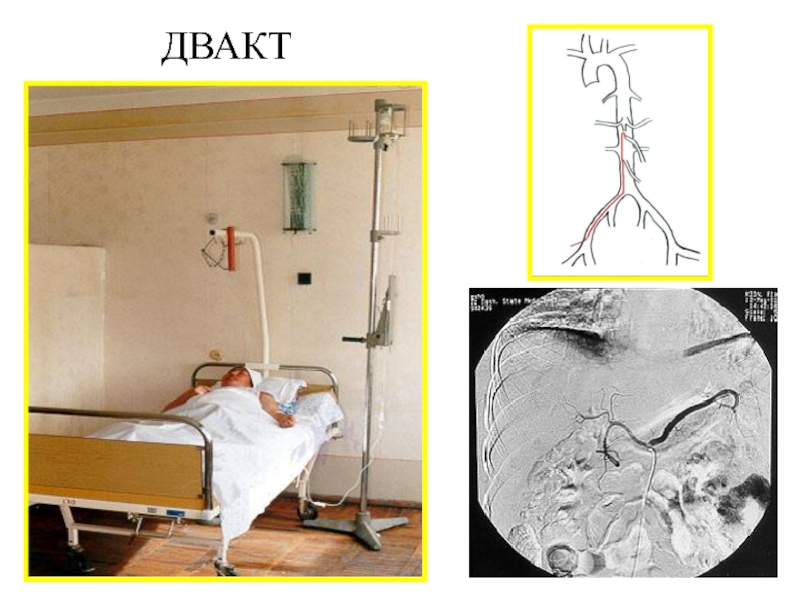
- 30. ДВАКТ
- 31. Экстракорпоральные методы детоксикацииДетоксикация с использованием ксеноселезенкиГемосорбция
- 32. Показания к хирургическому лечению острого панкреатита При
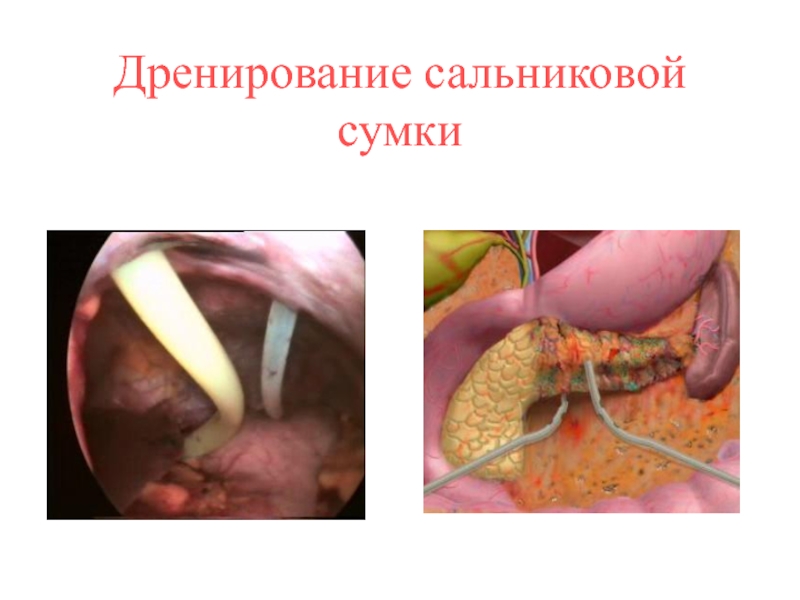
- 33. Хирургическое лечениеЗаключается в выполнении различных дренирующих операций,
- 34. Дренирование сальниковой сумки
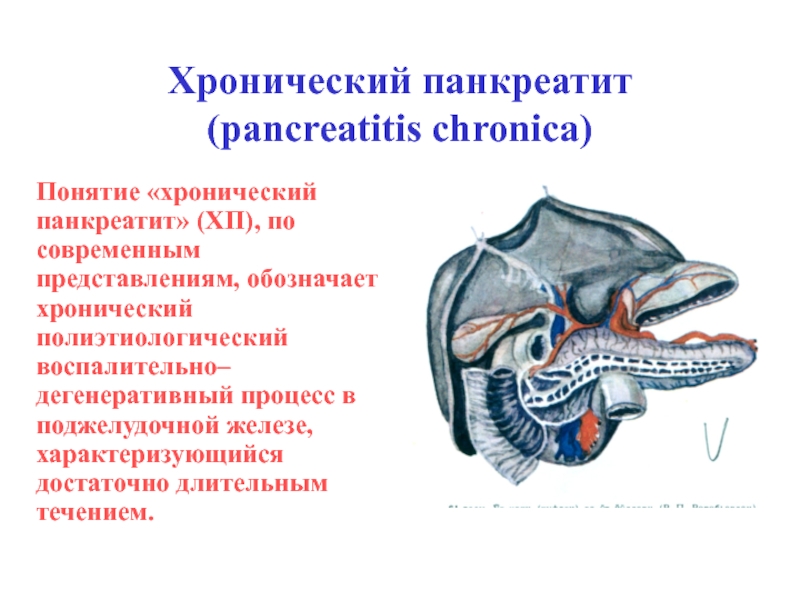
- 35. Хронический панкреатит (pancreatitis chronica)Понятие «хронический панкреатит» (ХП),
- 36. Классификация хронического панкреатита Рецидивирующий панкреатит. Эта форма
- 37. Классификация хронического панкреатита4. Индуративная форма хронического панкреатита
- 38. Этиология хронического панкреатита 1) хронический алкоголизм,2) желчнокаменная
- 39. Клиническая картина хронического панкреатита Основными признаками ХП
- 40. Слайд 40
- 41. Слайд 41
- 42. Слайд 42
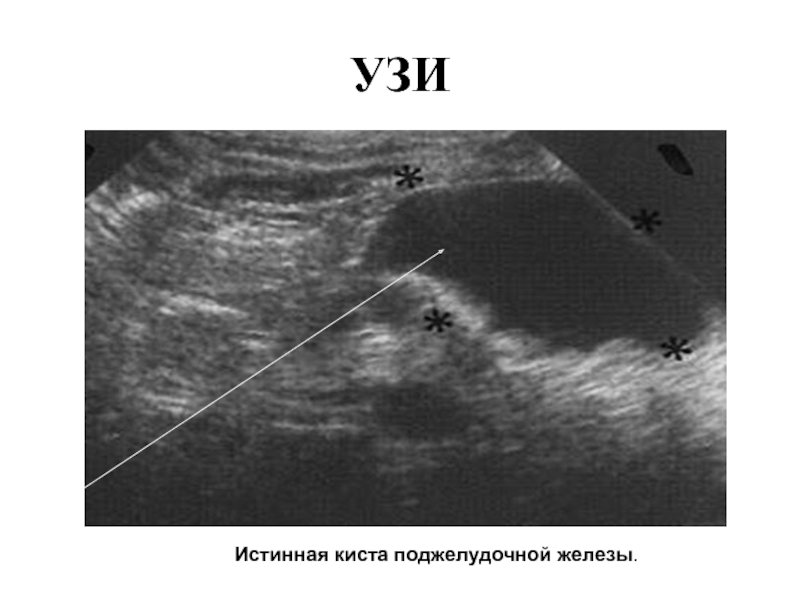
- 43. УЗИ Истинная киста поджелудочной железы.
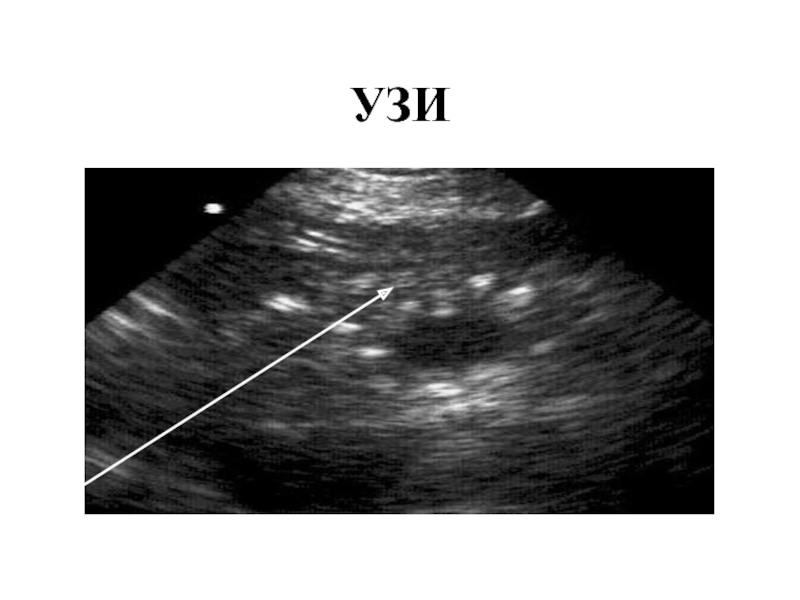
- 44. УЗИ
- 45. Диагностика хронического панкреатита Компьютерная томограмма: кальцификаты поджелудочной железы
- 46. Слайд 46
- 47. Компьютерная томография Компьютерная томография поджелудочной железы: киста выглядит как гомогенное образование.
- 48. Лечение хронического панкреатита Основным методом лечения неосложненного
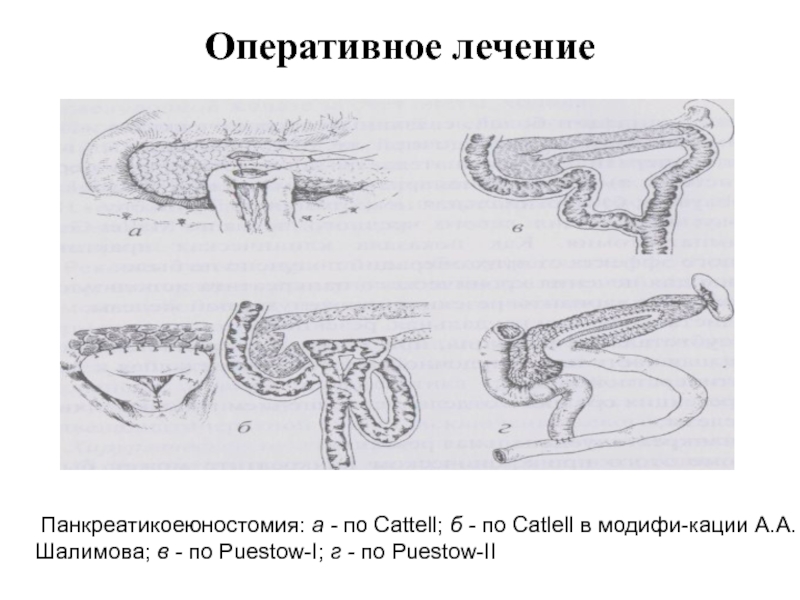
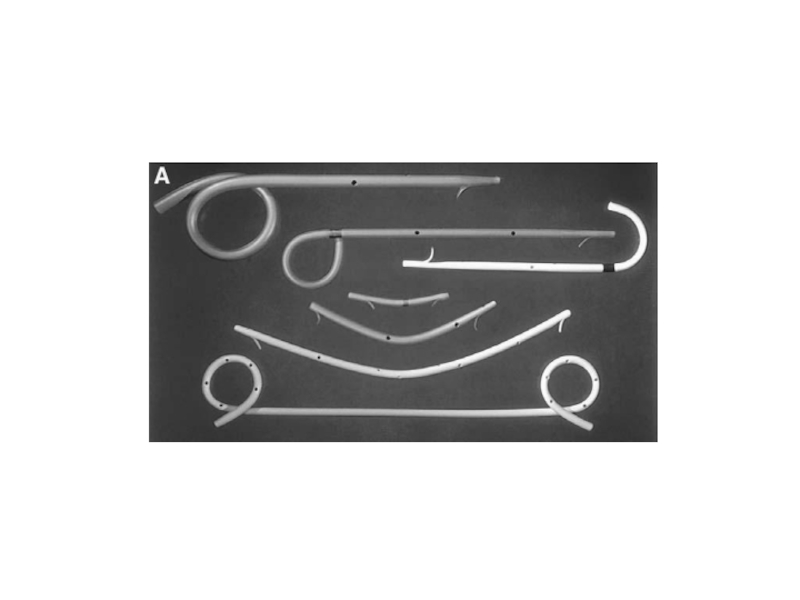
- 49. Оперативное лечение Панкреатикоеюностомия: а - по Cattell;
- 50. Слайд 50
- 51. Слайд 51
- 52. Слайд 52
- 53. Слайд 53
- 54. Слайд 54
- 55. Слайд 55
- 56. Слайд 56
- 57. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Балтийский федеральный университет имени И. Канта Медицинский институт Кафедра хирургических
дисциплин
Острый и хронический панкреатиты
Калининград -2015
Слайд 5Абдоминальные артерии
1. Брюшная аорта
2. Чревный ствол
3. Селезёночная
артерия
4. Общая печёночная
артерия
5. Собственная
печёночнаяартерия
6. Левая печёночная артерия
7. Правая печёночная артерия
8. Артерия желчного пузыря
9. Гастродуоденальная артерия
10. Поперечная поджелудочная артерия
11. Верхнебрыжеечная артерия
12. Левая почечная артерия
13. Нижнебрыжеечная артерия
Анатомия поджелудочной железы
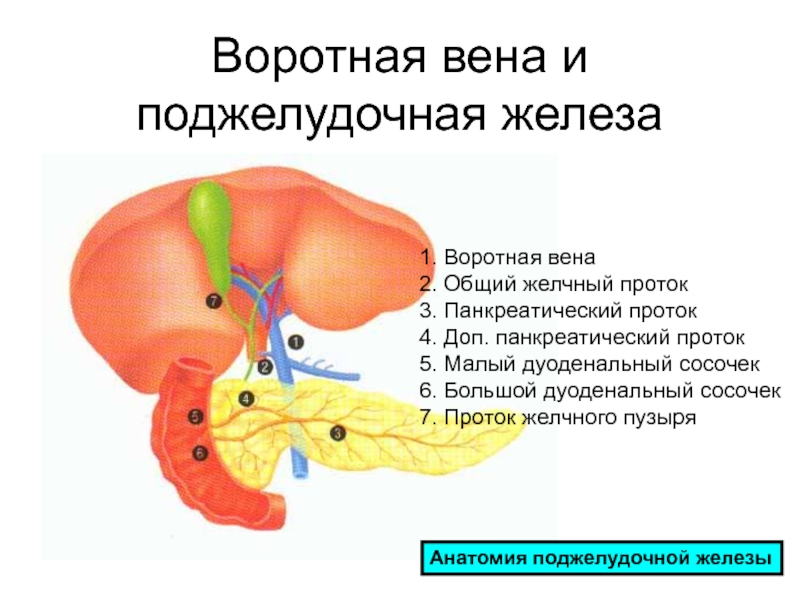
Слайд 6Воротная вена и поджелудочная железа
1. Воротная вена
2. Общий желчный проток
3.
Панкреатический проток
4. Доп. панкреатический проток
5. Малый дуоденальный сосочек
6. Большой дуоденальный
сосочек7. Проток желчного пузыря
Анатомия поджелудочной железы
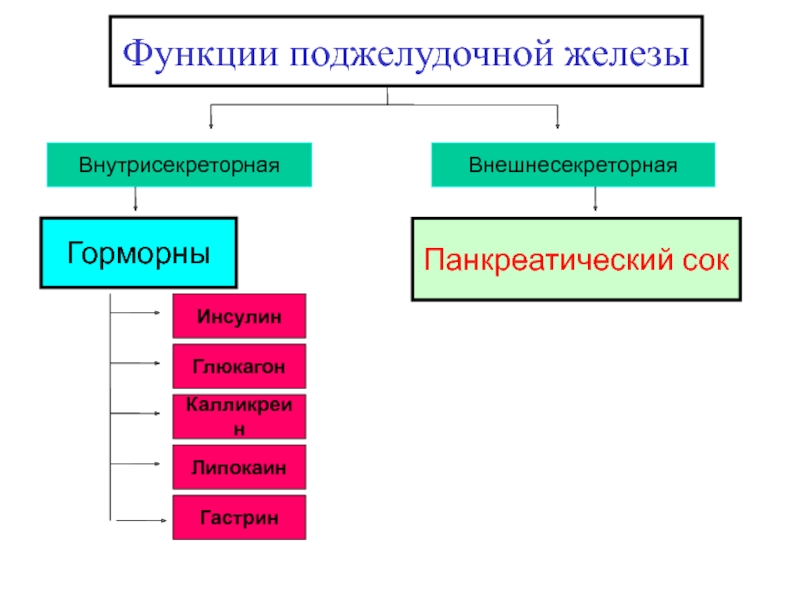
Слайд 8Функции поджелудочной железы
Внутрисекреторная
Внешнесекреторная
Горморны
Инсулин
Глюкагон
Калликреин
Липокаин
Панкреатический сок
Гастрин
Слайд 10Острый панкреатит
Острое заболевание поджелудочной железы, в основе которого
лежат дегенеративно – воспалительные процессы, вызванные аутолизом тканей железы собственными
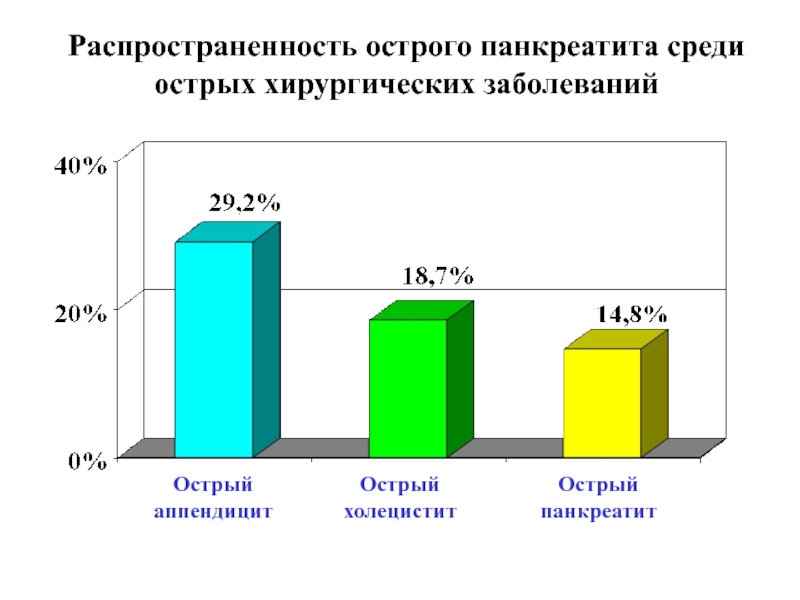
ее ферментами.Слайд 11Распространенность острого панкреатита среди острых хирургических заболеваний
Острый аппендицит
Острый холецистит
Острый
панкреатит
Слайд 12Этиология острого панкреатита
- билиарно- и дигестивно-панкреатический рефлюкс,
- непроходимость и гипертония
панкреатических протоков,
- нарушение кровоснабжения поджелудочной железы,
- аллергические процессы,
- инфекционные процессы,
-
повреждение ацинозных клеток (травмы, операции на поджелудочной железе, алиментарные нарушения),- гиперсекреция поджелудочной железы (алкоголь, жирная пища).
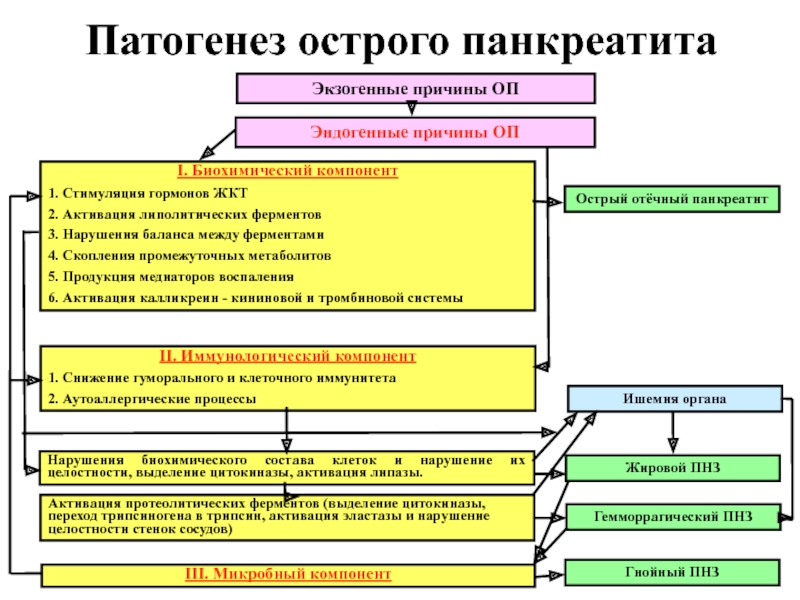
Слайд 13Патогенез острого панкреатита
Экзогенные причины ОП
Эндогенные причины ОП
I. Биохимический компонент
1.
Стимуляция гормонов ЖКТ
2. Активация липолитических ферментов
3. Нарушения баланса между ферментами
4.
Скопления промежуточных метаболитов5. Продукция медиаторов воспаления
6. Активация калликреин - кининовой и тромбиновой системы
Острый отёчный панкреатит
II. Иммунологический компонент
1. Снижение гуморального и клеточного иммунитета
2. Аутоаллергические процессы
Нарушения биохимического состава клеток и нарушение их целостности, выделение цитокиназы, активация липазы.
Активация протеолитических ферментов (выделение цитокиназы, переход трипсиногена в трипсин, активация эластазы и нарушение целостности стенок сосудов)
III. Микробный компонент
Жировой ПНЗ
Гемморрагический ПНЗ
Гнойный ПНЗ
Ишемия органа
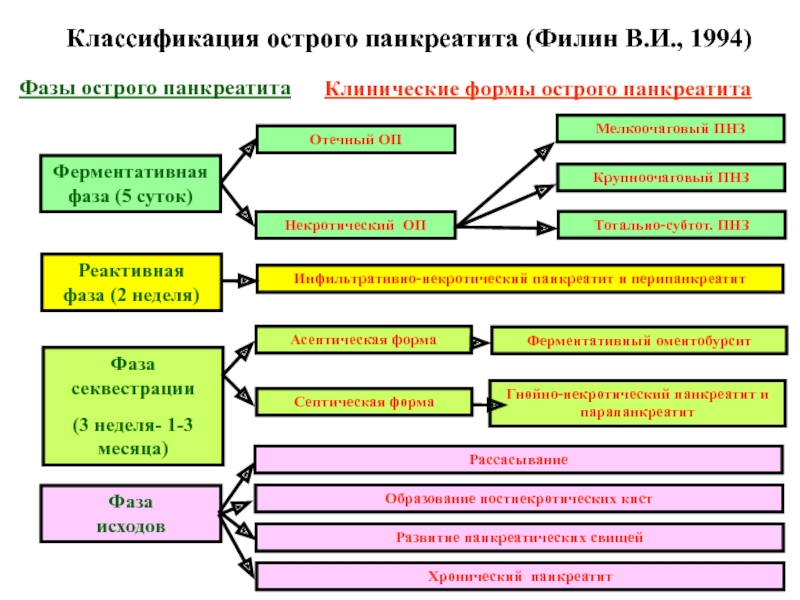
Слайд 17Классификация острого панкреатита (Филин В.И., 1994)
Ферментативная фаза (5 суток)
Реактивная
фаза (2 неделя)
Фаза секвестрации
(3 неделя- 1-3 месяца)
Фаза
исходовОтечный ОП
Фазы острого панкреатита
Клинические формы острого панкреатита
Некротический ОП
Мелкоочаговый ПНЗ
Крупноочаговый ПНЗ
Тотально-субтот. ПНЗ
Инфильтративно-некротический панкреатит и перипанкреатит
Асептическая форма
Септическая форма
Ферментативный оментобурсит
Гнойно-некротический панкреатит и парапанкреатит
Рассасывание
Образование постнекротических кист
Развитие панкреатических свищей
Хронический панкреатит
Слайд 18Клиническая картина острого панкреатита
Боль при остром панкреатите по своей
интенсивности бывает умеренной при отечной форме панкреатита и очень сильной
при панкреонекрозе. Она чаще всего возникает после погрешностей в диете, локализуется в эпигастральной области. Боль занимает всю верхнюю половину живота, нередко принимая опоясывающий характер (симптом Лобачева).Боль при остром панкреатите может иррадиировать в поясничную область (симптом Мейо-Робсона), правую лопатку (симптом Боаса), правое плечо, в правую надключичную область (симптом Мюсси), левую половину грудной клетки.
Рвота является характерным симптомом острого панкреатита, бывает повторной и мучительной, иногда принимает неукротимый характер.
Некоторые больные острым панкреатитом отмечают ощущение распирания живота.
При тяжелой степени больные возбуждены, мечутся, кричат от болей.
Температура тела больных с острым панкреатитом либо нормальная, либо субфебрильная, при гнойных осложнениях — 38 и выше.
Живот больного может быть вздут. Перистальтика кишечника бывает либо усилена, либо совсем не прослушивается. Выявляется значительное регионарное ее напряжение в эпигастральной области, в проекции поджелудочной железы (симптом Керте).
Симптом Воскресенского.
Слайд 19Кожные симптомы, характерные для острого панкреатита
- симптом Мондора - фиолетовые
пятна на коже туловища и лица, чередующиеся с участками бледной
кожи;- симптом Холстеда - цианоз кожи живота;
- симптом Турнера - цианоз кожи боковых поверхностей живота и поясничной области;
- симптом Грюнвальда - петехиальные высыпания на коже в области пупка.
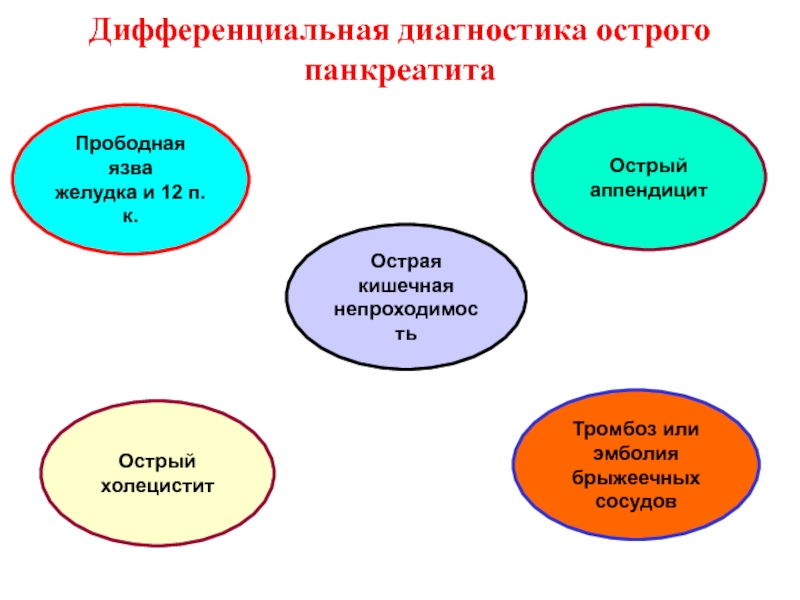
Слайд 20Дифференциальная диагностика острого панкреатита
Прободная язва
желудка и 12 п.к.
Тромбоз или
эмболия
брыжеечных сосудов
Острая кишечная
непроходимость
Острый холецистит
Острый аппендицит
Слайд 21Лабораторная диагностика
Большое значение для диагностики острого панкреатита имеет исследование крови.
Отмечается гипохромная анемия, лейкоцитоз сочетается с нейтрофильным сдвигом влево, увеличением
СОЭ.Из ферментов поджелудочной железы практическое значение имеет определение амилазы (диастазы) мочи. Повышение ее активности (более 128 ед. по Вольгемуту) отмечается у большинства больных. При тяжелом течении острого панкреатита следует определять амилазу в сыворотке крови, содержание которой бывает повышено.
Определение в крови концентрации ионов калия, натрия и особенно кальция, а также сахара, общего белка и белковых фракций позволяет установить степень тяжести общего состояния больного с острым панкреатитом. Почти всегда отмечаются гиперфибриногенемия и повышение содержания С-реактивного белка.
При панкреонекрозе нередко отмечается снижение суточного диуреза, вплоть до анурии. В анализе мочи выявляются протеинурия, микрогематурия и цилиндрурия.
Слайд 22Специальные методы исследования
Из специальных методов исследования для диагностики острого панкреатита
применяют: рентгенологическое исследование, компьютерную томографию, ультразвуковую томографию, эндоскопическое исследование (эзофагогастродуоденофиброскопию
и лапароскопию), ангиографию.Слайд 28Современные принципы ведения больных с острым панкреатитом
1. Максимально консервативное патогенетически
обоснованное лечение.
2. Дифференцированная консервативная терапия в зависимости от фазы и
формы заболевания.3. Постоянный неинвазивный (УЗИ, КТ) и инвазивный (по показаниям – лапароскопия, чрескожная пункция) контроль за состоянием поджелудочной железы и окружающих ее тканей.
4. Выполнение оперативного лечения при наличии осложнений острого панкреатита, при билиогенном панкреатите, механической желтухе, холангите.
5. Минимальная травматизация поджелудочной железы.
Слайд 29Компоненты консервативного лечения острого панкреатита
Базисная терапия:
1. Голод;
2. Холод на
живот;
3. Назогастральная аспирация;
4. Новокаиновая блокада;
5. Введение спазмо- и холинолитиков парентерально;
6.
Инфузия 3-5 литров в/а и в/в с форсированным диурезом;7. Цитокиновая блокада (введение антиферментов).
Интенсивный терапевтический комплекс:
1. Нормализация системной и органной микроциркуляции;
2. Экстракорпоральная детоксикация;
3. Профилактика и лечение гнойных осложнений;
4. Антисекреторная терапия (цитостатики, октреотид, сандостатин);
5. Восполнение водно-электролитных, метаболических и белковых потерь;
6. Купирование синдрома «окислительного стресса» (антигипоксическая и антиоксидантная терапия);
7. Коррекция иммунных нарушений (ронколейкин, тимоген, циклоферон).
Слайд 31Экстракорпоральные методы детоксикации
Детоксикация с использованием ксеноселезенки
Гемосорбция
Слайд 32Показания к хирургическому лечению острого панкреатита
При сочетании острого панкреатита
с деструктивными формами острого холецистита;
При безуспешном консервативном лечении в
течение 36-48 ч; При панкреатогенном перитоните;
При осложнениях острого панкреатита: абсцессе сальниковой сумки, флегмоне забрюшинной клетчатки ;
ОССН со снижением артериального давления ниже 80 мм.рт.ст ;
ОПН со снижением диуреза ниже 600 мл в сутки.
Слайд 33Хирургическое лечение
Заключается в выполнении различных дренирующих операций, которые обеспечивают условия
для адекватного дренирования забрюшинного пространства и брюшной полости.
Методы дренирующих операций:
-
закрытые под контролем УЗИ, КТ, эндоскопические,- полуоткрытые при лапаротомии,
- открытые (комбинированная, динамическая оментопанкреатобурсостомия и лапаростомия).
Обязательные операции при билиогенном панкреатите.
Слайд 35Хронический панкреатит (pancreatitis chronica)
Понятие «хронический панкреатит» (ХП), по современным представлениям,
обозначает хронический полиэтиологический воспалительно–дегенеративный процесс в поджелудочной железе, характеризующийся достаточно
длительным течением.Слайд 36Классификация хронического панкреатита
Рецидивирующий панкреатит. Эта форма встречается у большинства
больных, перенесших острое воспаление поджелудочной железы. Суть ее заключается в
периодически повторяющихся атаках острого панкреатита.Болевой панкреатит. Для этой формы панкреатита характерным является наличие постоянных, различной силы болей, локализующихся в эпигастрии и иррадиирующих в поясничную область и в левое подреберье.
Псевдотуморозная форма хронического панкреатита характеризуется развитием значительного уплотнения ткани головки поджелудочной железы, что приводит к сдавлению желчного протока и возникновению механической желтухи. Основными признаками этой формы панкреатита являются небольшие болевые ощущения в области правого подреберья и эпигастральной области, похудание, диспепсические расстройства, медленно нарастающая желтушность кожи и склер.
Слайд 37Классификация хронического панкреатита
4. Индуративная форма хронического панкреатита развивается при желчнокаменной
болезни, заболеваниях большого дуоденального сосочка, хроническом алкоголизме и протекает с
нарушением внешней и внутренней секреторной функции поджелудочной железы.5. Калькулезная форма характеризуется образованием конкрементов в паренхиме поджелудочной железы или в ее протоковой системе. Проявления калькулезного панкреатита похожи на клиническую картину рецидивирующего панкреатита.
6. Кистозная форма. При этой форме панкреатита в ткани поджелудочной железы образуются кисты. Принято различать истинные и ложные кисты поджелудочной железы.
Слайд 38Этиология хронического панкреатита
1) хронический алкоголизм,
2) желчнокаменная болезнь и холедохолитиаз,
3)
посттравматическая обструкция протоков поджелудочной железы,
4) воздействие химических веществ, включая лекарственные
препараты,5) гиперлипидемия,
6) недостаточное белковое питание (недоедание),
7) наследственная предрасположенность (недостаточность L–антитрипсина и другие генетические факторы),
8) идиопатические факторы.
Слайд 39Клиническая картина хронического панкреатита
Основными признаками ХП являются:
болевой синдром;
нарушения пищеварения
(различные диспептические расстройства, панкреатогенные поносы);
мальабсорбция (синдром недостаточности кишечного всасывания),
связанная с развитием внешнесекреторной недостаточности поджелудочной железы; потеря массы тела; нарушения функции инсулярного аппарата и различные проявления вторично присоединившегося сахарного диабета; кальцинаты в поджелудочной железе;
симптомы, обусловленные возникновением осложнений ХП – билиарной гипертензии, панкреатических кист, сегментарной портальной гипертензии, дуоденального стеноза. При осложненных формах ХП наблюдаются желтуха, желудочно-кишечные кровотечения, обусловленные как эрозивно-язвенными поражениями слизистой оболочки желудка и двенадцатиперстной кишки, так и портальной гипертензией, редко – эритематозные узлы (преимущественно на нижних конечностях), плевральные и перитонеальные выпоты, очаговые поражения костей по типу жировых некрозов.
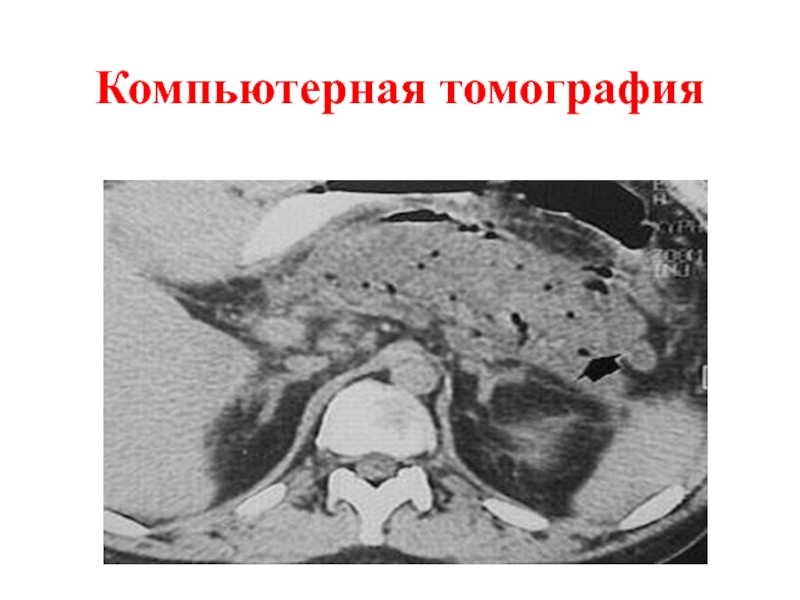
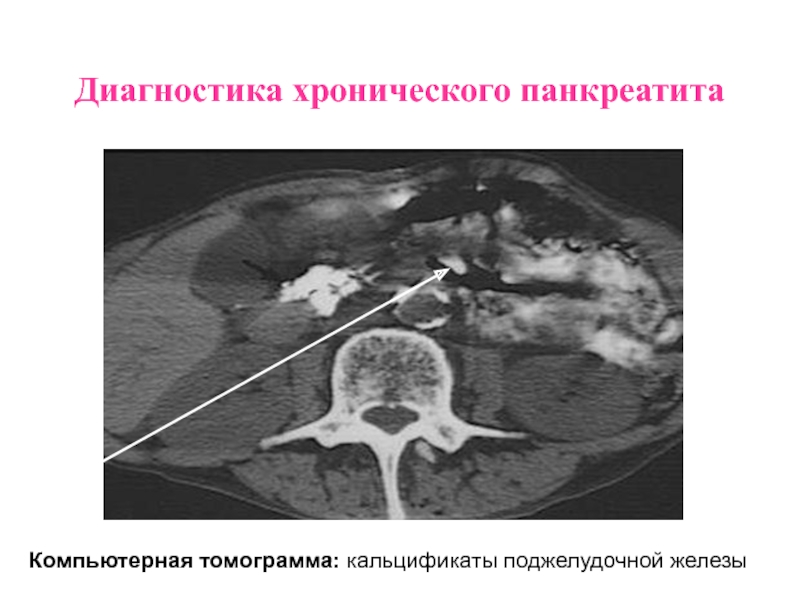
Слайд 45Диагностика хронического панкреатита
Компьютерная томограмма: кальцификаты поджелудочной железы
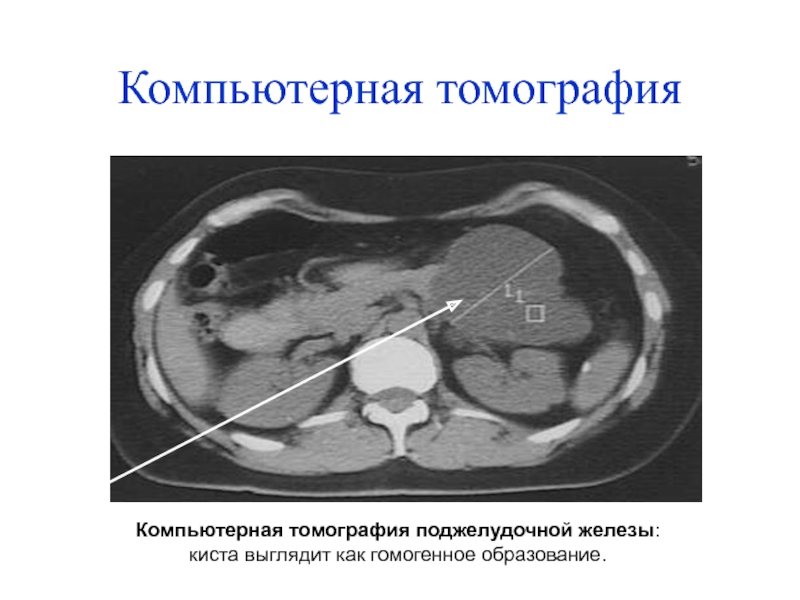
Слайд 47Компьютерная томография
Компьютерная томография поджелудочной железы:
киста выглядит как гомогенное
образование.
Слайд 48Лечение хронического панкреатита
Основным методом лечения неосложненного хронического панкреатита является
консервативный. В межприступном периоде лечение состоит из специальной диеты, исключающей
жареную, острую, соленую, жирную пищу, сокогонные блюда. Вместе с тем диета должна быть высококалорийной и содержать достаточное количество легкоусвояемых белков. Суточный рацион должен составлять 150 г белка, 30-40 г жира, 350-400 г углеводов.Основными моментами при лечении хронического панкреатита в фазе обострения являются: устранение болей и спазма сфинктера Одди с помощью анальгетиков и спазмолитиков; обеспечение функционального покоя поджелудочной железе за счет диеты, холода.