Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Болезни челюстей
Содержание
- 1. Болезни челюстей
- 2. Слайд 2
- 3. Травматические повреждения челюстейРегенерация костной ткани при переломе
- 4. При неподвижных костных отломках происходит первичное костное
- 5. 4. В результате активации остеобластов в зоне
- 6. Слайд 6
- 7. Слайд 7
- 8. При нарушении местных условий регенерации, подвижности отломков,
- 9. Слайд 9
- 10. Остит- воспаление косной ткани челюсти за пределами периодонта одного зуба.
- 11. Слайд 11
- 12. Периостит-воспаление надкостницы.
- 13. Серозный периоститВозникает после травмы.Характеризуется гиперемией, отеком, умеренной нейтрофильной инфильтрацией надкостницы.
- 14. Гнойный периоститПатогенез: осложнение гнойного периодонтита, гематогенный путь
- 15. Могут образовываться: поднадкостничные абсцессы (скопление гноя между
- 16. Слайд 16
- 17. Слайд 17
- 18. Хронический фиброзный периоститПротекает с выраженным остеогенезомСопровождается уплотнением кортикального слоя кости. Кость утолщена, бугристая.
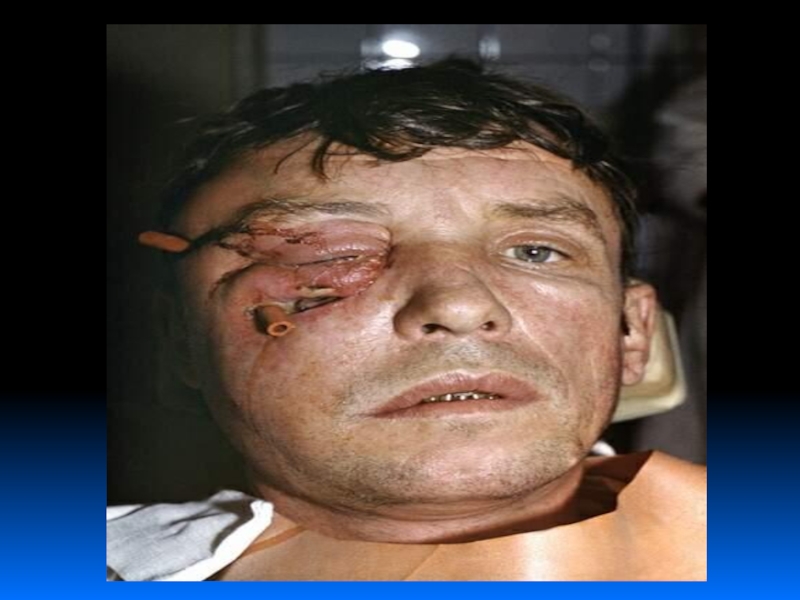
- 19. ОстеомиелитВоспаление косного мозга челюстных костей.Патогенез:-одонтогенный (на фоне гнойного периостита);-травматический;-гематогенный.
- 20. Этиология72% монокультура;27% ассоциированная микрофлора.Самый частый возбудитель золотистый
- 21. Кровоснабжение нижней челюсти по Уварову
- 22. Пути инфицирования зоны перелома кости
- 23. ОСТЕОМИЕЛИТМожет быть острым и хроническим.Развивается острое гнойное
- 24. СЕКВЕСТРУчасток мертвой ткани, который не подвергается аутолизу.
- 25. Пути распространения гнойного воспаления при патологии верхнего большого коренного зуба
- 26. Пути распространения гнойного воспаления при патологии нижних больших коренных зубов
- 27. Схема секвестрации различных участков нижней челюсти
- 28. Схемы типичных свищевых ходов
- 29. Слайд 29
- 30. Слайд 30
- 31. Одонтогенная инфекцияПонятие, объединяющее заболевания гнойно-воспалительного характера, развитие
- 32. Гнойный лимфаденитЖалобы на опухолевидное образование, которое появилось
- 33. Слайд 33
- 34. Абсцесс — это ограниченное гнойное воспаление мягких
- 35. В настоящее время известно несколько схем классификации
- 36. 2. Абсцессы и флегмоны, локализующиеся в области
- 37. Слайд 37
- 38. Осложнения:Одонтогенный сепсис.Флебиты и тромбофлебиты.Медиастинит, перикардит.Одонтогенный гайморит.Хронические переломы.Амилоидоз.
- 39. Слайд 39
- 40. Кисты челюстных костейПолости, внутренняя поверхность которой выстлана эпителием, а стенка представлена фиброзной тканью.Полость заполнена прозрачной жидкостью.
- 41. Слайд 41
- 42. Примодиальная кистаЧаще в области угла нижней челюсти
- 43. Фолликулярная кистаРазвивается из эмалевого органа непрорезавшегося зуба.Часто
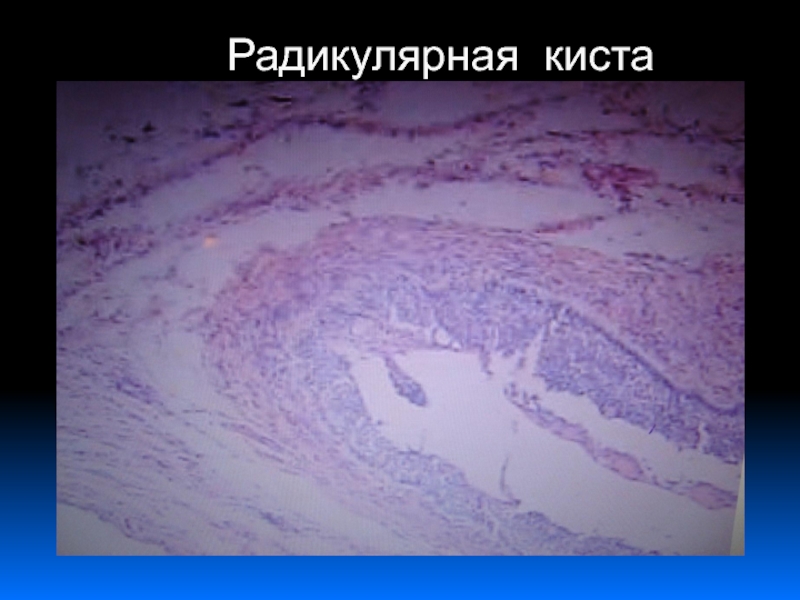
- 44. Радикулярная кистаСамый частый вид кисты (80-90 %).Развивается
- 45. Радикулярная киста
- 46. Радикулярная киста
- 47. Слайд 47
- 48. Слайд 48
- 49. Слайд 49
- 50. Фиброзная дисплазия челюстных костейДоброкачественное опухолевидное разрастание клеточно-волокнистой
- 51. Фиброзная дисплазия челюстных костейПатология детского и молодого
- 52. Микроскопически: разрастание клеточно-волокнистой ткани, состоящей из большого
- 53. Слайд 53
- 54. Синдром ОлбрайтаСочетание полиоссальной формы фиброзной дисплазии костей
- 55. ХерувизмСемейная множественная кистозная болезнь челюстей.Между костными балками
- 56. Слайд 56
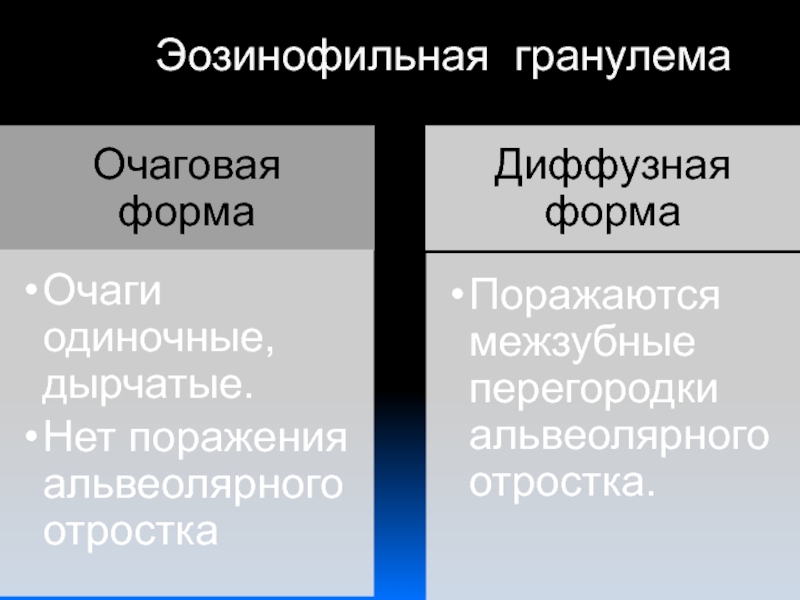
- 57. Эозинофильная гранулема.
- 58. Макроскопически: припухлость и отек десневых сосочков, язвенные
- 59. Дистрофические заболеванияГиперпаратиреоз:-первичный- при заболеваниях околощитовидных желез;-вторичный- при
- 60. Остеопетроз- наследственное заболевание при котором отмечается генерализованое
- 61. Остеопороз- уменьшение массы кости без изменениях в
- 62. Спасибо за внимание
- 63. Скачать презентанцию
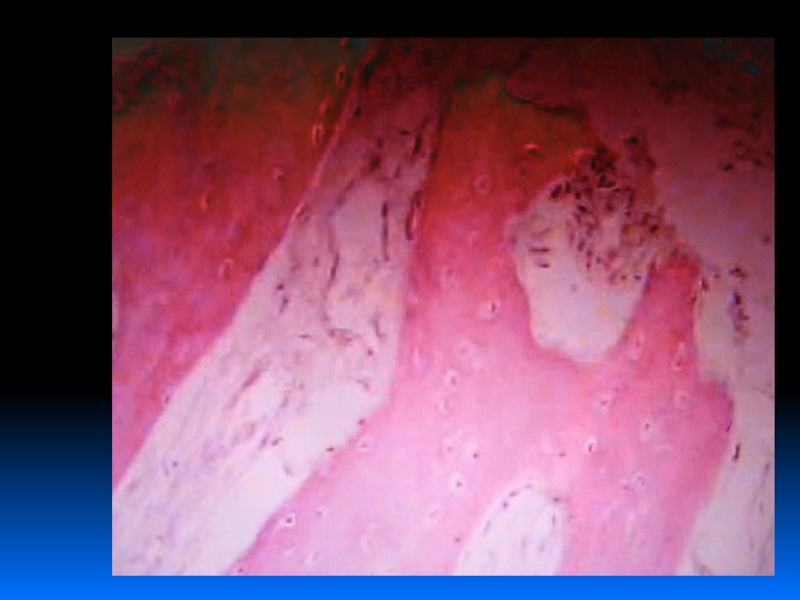
Травматические повреждения челюстейРегенерация костной ткани при переломе костей зависит от степени разрушения, правильной репозиции, местных условий (кровообращения, воспаления….)
Слайды и текст этой презентации
Слайд 3Травматические повреждения челюстей
Регенерация костной ткани при переломе костей зависит от
степени разрушения, правильной репозиции, местных условий (кровообращения, воспаления….)
Слайд 4При неподвижных костных отломках происходит первичное костное сращение:
1. Врастают молодые
мезенхимальные элементы и сосуды.
2. Активация остеобластов.
3. Образование предварительной соединительно-тканной мозоли
Слайд 54. В результате активации остеобластов в зоне повреждения происходит образование
предварительной костной мозоли -малообызвествленные костные балочки
5. В дальнейшем ткань созревает
и идет образование окончательной костной мозоли.Слайд 8При нарушении местных условий регенерации, подвижности отломков, оскольчатых переломах происходит
вторичное костное сращение.
Для него характерно образование предварительной костно-хрящевой мозоли.
Патология:
ложный сустав, экзостозы.Слайд 13Серозный периостит
Возникает после травмы.
Характеризуется гиперемией, отеком, умеренной нейтрофильной инфильтрацией надкостницы.
Слайд 14Гнойный периостит
Патогенез: осложнение гнойного периодонтита, гематогенный путь из лунки зуба.
Очаг
воспаления чаще располагается не в теле, а в альвеолярном отростке
челюсти.Слайд 15Могут образовываться:
поднадкостничные абсцессы (скопление гноя между надкостницей и кость;
свищи
(расплавление надкостницы и прилежащих к ней мягких тканей). Чаще свищи
открываются в полость рта реже на кожные покровы.Слайд 18Хронический фиброзный периостит
Протекает с выраженным остеогенезом
Сопровождается уплотнением кортикального слоя кости.
Кость утолщена, бугристая.
Слайд 19Остеомиелит
Воспаление косного мозга челюстных костей.
Патогенез:
-одонтогенный (на фоне гнойного периостита);
-травматический;
-гематогенный.
Слайд 20Этиология
72% монокультура;
27% ассоциированная микрофлора.
Самый частый возбудитель золотистый стафилококк, в виде
моноинфекции или в сочетании с другой кокковой флорой, например со
стрептококком. В настоящее время все большее значение в развитии одонтогенных заболеваний приобретает ассоциативная грибково-бактериальная форма.Слайд 23ОСТЕОМИЕЛИТ
Может быть острым и хроническим.
Развивается острое гнойное воспаление костномозговых пространств
некротический процесс, гибель вещества кости вследствие
тромбоза мелких сосудов отторжение некротических участков образование секвестровСлайд 24СЕКВЕСТР
Участок мертвой ткани, который не подвергается аутолизу.
Секвестр окружен гнойным
эксудатом и располагается в секвестральной полости.
При хроническом течении с внутренней
стороны образуется пиогенная мембрана (грануляционная ткань), в наружных слоях- соединительная ткань.Гнойный экссудат приводит к расплавлению секвестральной капсулы и образованию свищей.
Слайд 31Одонтогенная инфекция
Понятие, объединяющее заболевания гнойно-воспалительного характера, развитие которых связано с
гнойным пульпитом или гнойным воспалением периапикальных тканей зуба.
Так же
включает: гнойные региональные лимфадениты, абсцессы, флегмоны. Слайд 32Гнойный лимфаденит
Жалобы на опухолевидное образование, которое появилось в связи с
периодонтитом или с другими воспалительными или вирусными процессами.
- Местно: деформация
участка лица, цвет кожи не изменен, кожа берется в складку, пальпаторно – увеличенный, болезненный, ограниченно подвижный лимфоузел.Слайд 34Абсцесс — это ограниченное гнойное воспаление мягких тканей. Флегмона — разлитое
гнойно-некротическое воспаление клетчаточных пространств, подкожножировой клетчатки, межфасциальных пространств и других
мягких тканей. Различают гнойную, анаэробную или гнилостную флегмоны.Слайд 35В настоящее время известно несколько схем классификации флегмон ЧЛО. С
точки зрения практической стоматологии целесообразно применять схему Евдокимова, построенную на
топографо-анатомических принципах:1. Абсцессы и флегмоны, локализующиеся в области верхней челюсти:
подглазничной области;
скуловой области;
орбитальной области;
височной ямки;
подвисочной и крылонёбной ямок.
Слайд 362. Абсцессы и флегмоны, локализующиеся в области нижней челюсти:
подбородочной
области;
щечной области;
подчелюстной области;
окологлоточного пространства;
крыловидно-челюстного пространства;
области околоушной слюнной железы и позадичелюстной
ямки.3. Абсцессы и флегмоны дна полости рта.
4. Абсцессы и флегмоны шеи (поверхностные и глубокие).
Слайд 38Осложнения:
Одонтогенный сепсис.
Флебиты и тромбофлебиты.
Медиастинит, перикардит.
Одонтогенный гайморит.
Хронические переломы.
Амилоидоз.
Слайд 40Кисты челюстных костей
Полости, внутренняя поверхность которой выстлана эпителием, а стенка
представлена фиброзной тканью.
Полость заполнена прозрачной жидкостью.
Слайд 42Примодиальная киста
Чаще в области угла нижней челюсти или третьего моляра.
Стенка
тонкая, фиброзная, внутренняя поверхность выстлана плоским эпителием с паракератозом.
Содержимое кист
напоминает холестеатому.Бывает одно- и многокамерной.
Слайд 43Фолликулярная киста
Развивается из эмалевого органа непрорезавшегося зуба.
Часто связана с вторым
премоляром, третьем моляром, клыком верхней и нижней челюсти.
Стенка тонкая, эпителий
многослойный плоский уплощенный.В полости содержится зуб или несколько зубов.
Слайд 44Радикулярная киста
Самый частый вид кисты (80-90 %).
Развивается из-за хронического периостита
из сложной гранулемы.
Верхняя челюсть поражается в 2 раза чаще.
Диаметр кист
от 0, 5 до 3 см. Стенка кисты фиброзная инфильтрирована лимфоцитами и плазматическими клетками.
Киста часто нагнаивается.
Обострение может приводить к одонтогенному гаймориту, деструкции кости, образованию одонтогенных опухолей.
Слайд 50Фиброзная дисплазия челюстных костей
Доброкачественное опухолевидное разрастание клеточно-волокнистой ткани без образования
капсулы, с рассасыванием предсуществующей кости, примитивным остеогенезом, деформацией лица.
Слайд 51Фиброзная дисплазия челюстных костей
Патология детского и молодого возраста.
Формы:
-монооссальная;
-полиоссальная без эндокринных
растройств;
-полиоссальная с эндокринопатиями.
Макроскопически: искривление, деформация кости, патологические переломы
Слайд 52Микроскопически: разрастание клеточно-волокнистой ткани, состоящей из большого количества клеток с
веретенообразными ядрами, расположенных в виде пучков или тяжей. Встречаются примитивные
костные структуры.Слайд 54Синдром Олбрайта
Сочетание полиоссальной формы фиброзной дисплазии костей с меланозом кожи
по типу пятен «кофе с молоком» и эндокринопатиями.
Слайд 55Херувизм
Семейная множественная кистозная болезнь челюстей.
Между костными балками разрастается богатая клетками
и сосудами соединительная ткань.
Костные балки подвергаются лакунарной резорбции.
Болезнь
начинается в раннем детском возрасте, с появления уплотнений в области углов и ветвей нижней (реже верхней)челюсти и приводит к деформации лица (лицо херувима).Процесс приостанавливается к 12 годам и кость приобретает нормальное строение.
Слайд 58Макроскопически: припухлость и отек десневых сосочков, язвенные дефекты и кровоизлияния
в слизистой оболочке десен, обнажение шейки зубов их подвижность.
Микроскопически: поля
ретикулярных клеток (круглые и полигональные клетки с большим круглым или овальным ядром), инфильтрация эозинофилами, встречаются многоядерные гигантские клетки.Слайд 59Дистрофические заболевания
Гиперпаратиреоз:
-первичный- при заболеваниях околощитовидных желез;
-вторичный- при заболеваниях почек, при
метастазах в кости.
Возникает гиперкальцемия, остеопороз, образование камней.
Слайд 60Остеопетроз- наследственное заболевание при котором отмечается генерализованое избыточное костеобразование, ведущее
к утолщению костей , сужению костномозговых пространств.
Характерна триада: повышенная
плотность костей, их ломкость и анемия.Слайд 61Остеопороз- уменьшение массы кости без изменениях в пропорциях минерализованного и
не минерализованного матрикса.
Рентгенологические признаки- повышенная рентгенопрозрачность кости, выпячивание вертикально ориентированных
трабекул.Патологоанатомический признак: при морфометрии объем губчатой кости 11% и менее.