Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Чесотка. Пиодермиты. Организация борьбы с пиодермитами. Роль санитарных врачей
Содержание
- 1. Чесотка. Пиодермиты. Организация борьбы с пиодермитами. Роль санитарных врачей
- 2. ПЛАН ЛЕКЦИИМорфология и развитие чесоточного клещаЭпидемиология чесоткиИсточники
- 3. План лекцииКлассификация пиодермитовСтафилодермииСтрептодермииСтрептостафилодермииПринципы лечения пиодермийПрофилактика пиодермий
- 4. ПЛАН ЛЕКЦИИМорфология и развитие вшейЭпидемиология педикулезаИсточники и
- 5. Чесотка заразное паразитарное заболевание, вызываемое чесоточным
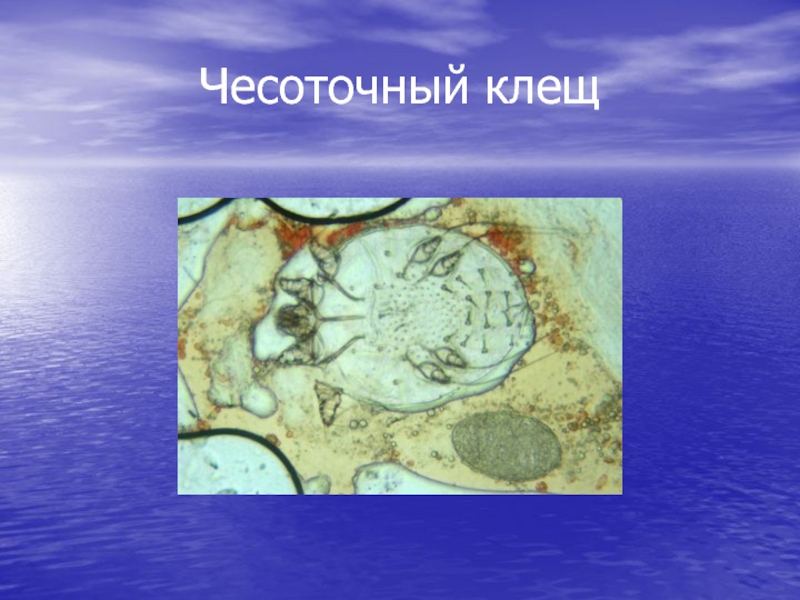
- 6. Чесоточный клещ
- 7. ВОЗБУДИТЕЛЬ ЧЕСОТКИ – ЧЕСОТОЧНЫЙ КЛЕЩ S.SCABIEI (САМКА)
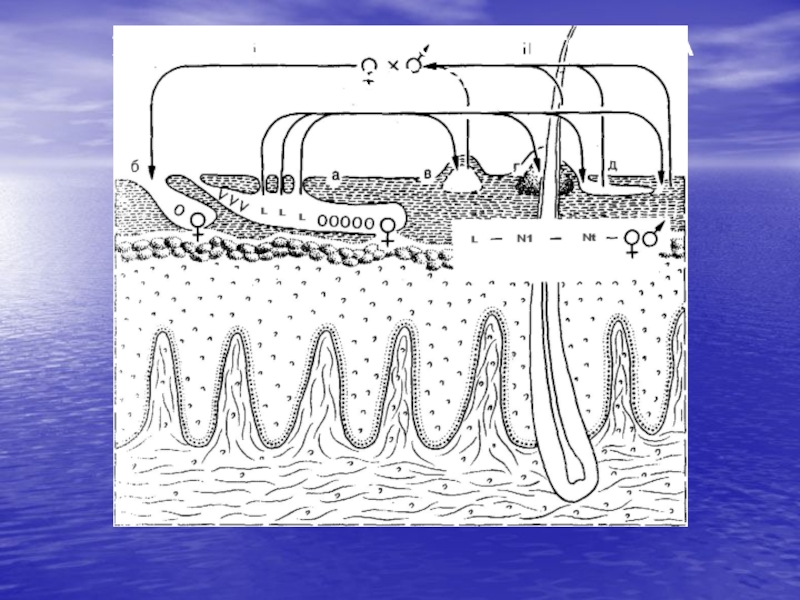
- 8. Жизненный цикл чесоточного клеща Жизненный цикл
- 9. ЖИЗНЕННЫЙ ЦИКЛ ЧЕСОТОЧНОГО КЛЕЩА S.SCABIEI
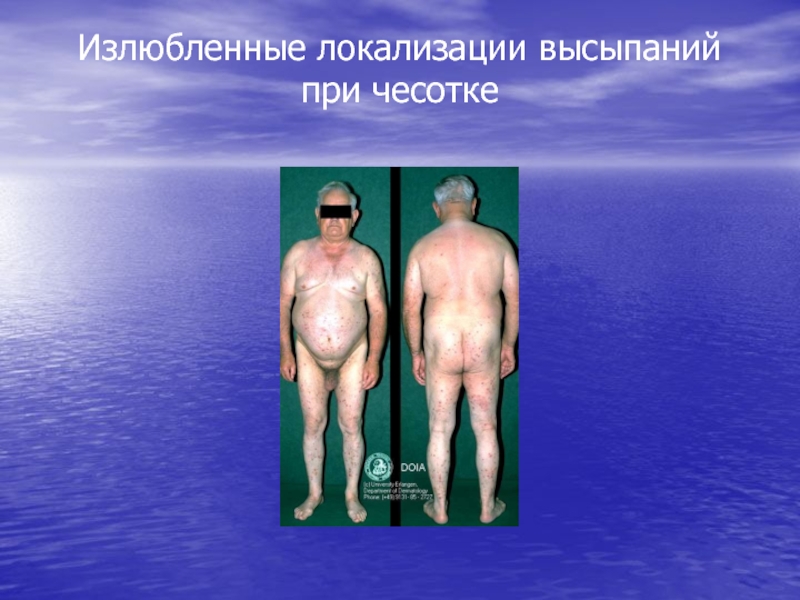
- 10. Излюбленная локализация высыпаний при чесоткеобласть лучезапястных суставовмежпальцевых
- 11. Излюбленные локализации высыпаний при чесотке
- 12. Основными клиническими симптомами чесотки являются-зуд, усиливающийся в
- 13. Чесоточный ход
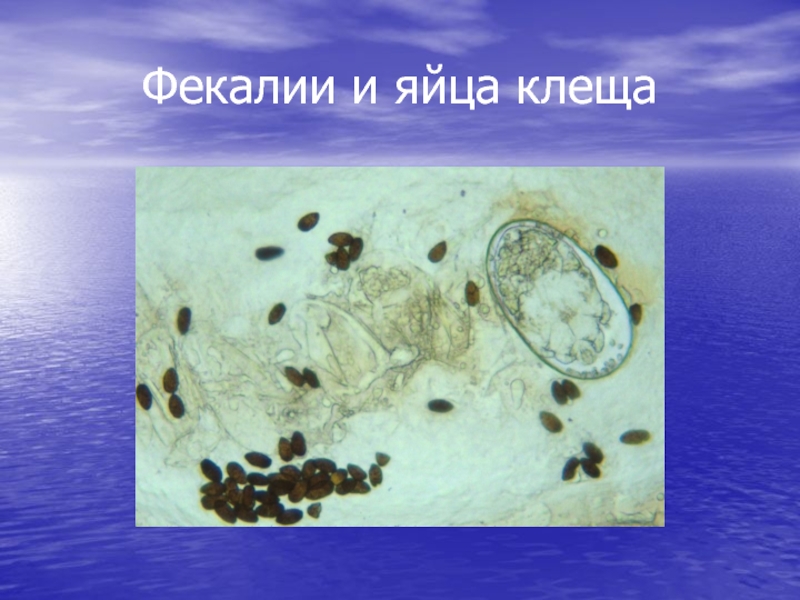
- 14. Фекалии и яйца клеща
- 15. Чесоточные ходы в межпальцевых складках
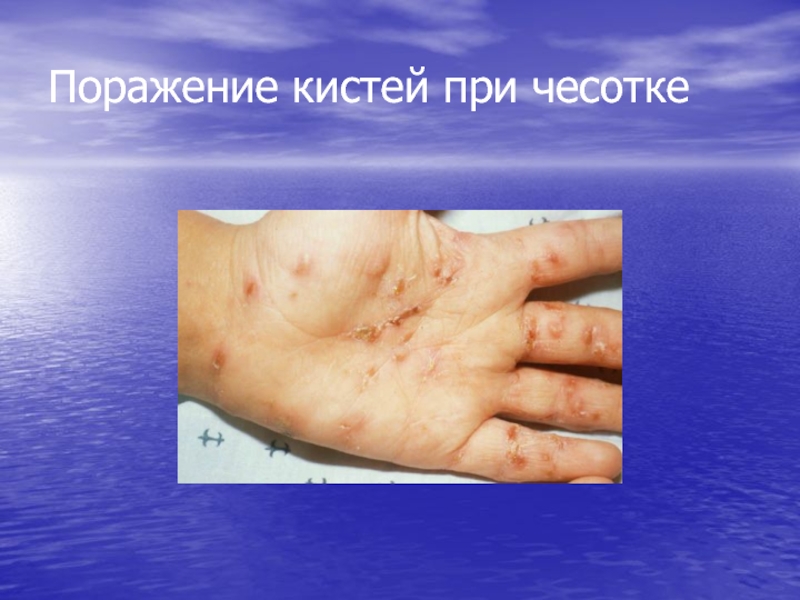
- 16. Поражение кистей при чесотке
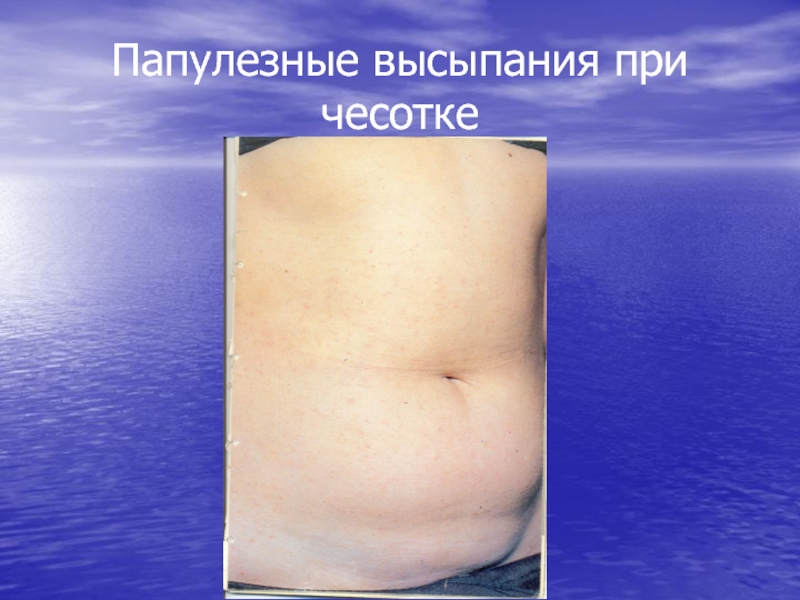
- 17. Папулезные высыпания при чесотке
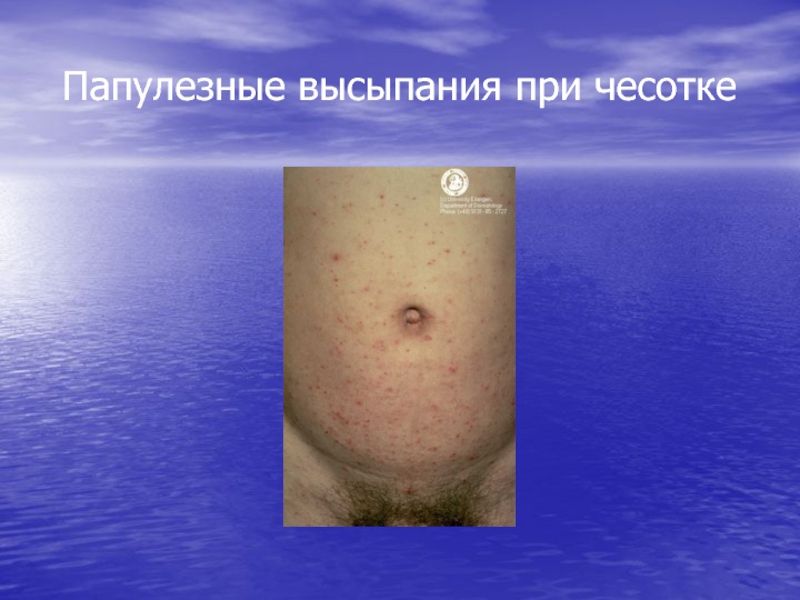
- 18. Папулезные высыпания при чесотке
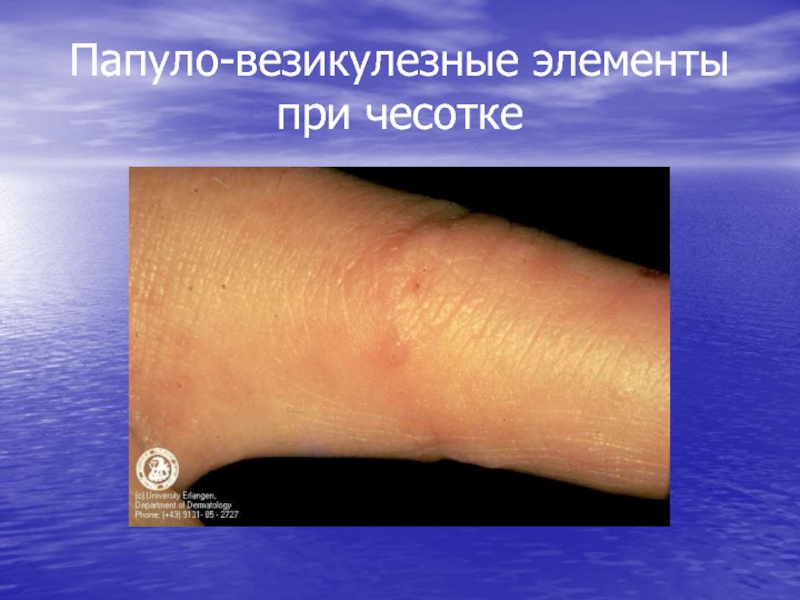
- 19. Папуло-везикулезные элементы при чесотке
- 20. СИМПТОМЫ ПРИ ЧЕСОТКЕАРДИ
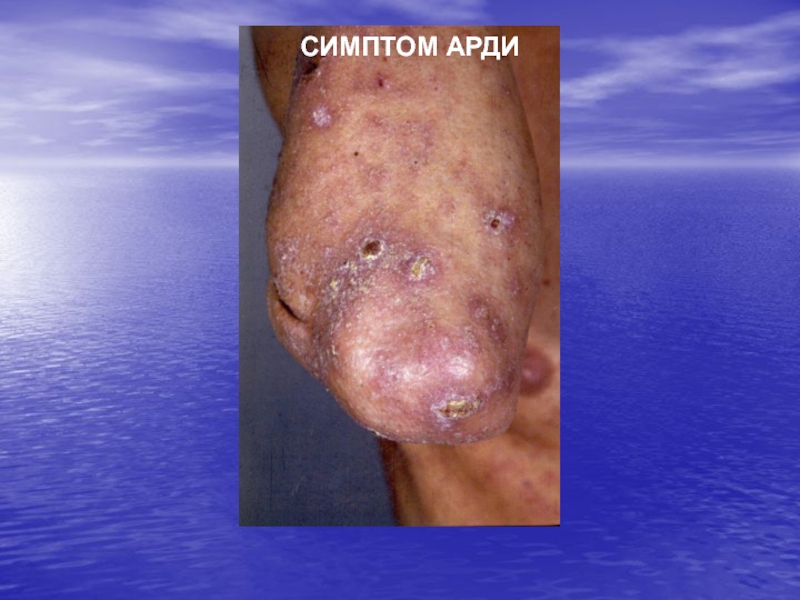
- 21. СИМПТОМ АРДИ
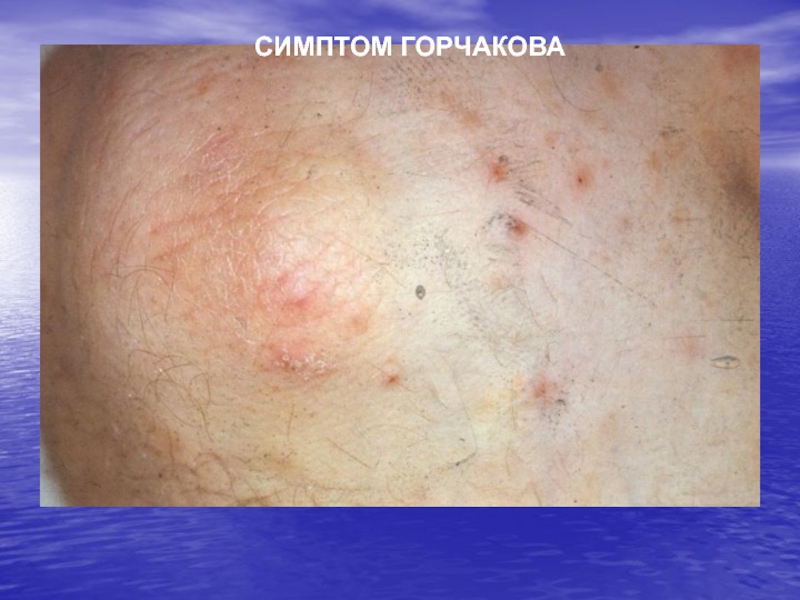
- 22. СИМПТОМ ГОРЧАКОВА
- 23. Атипичные формы чесоткиЧесотка без чесоточных ходовЧесотка чистоплотных
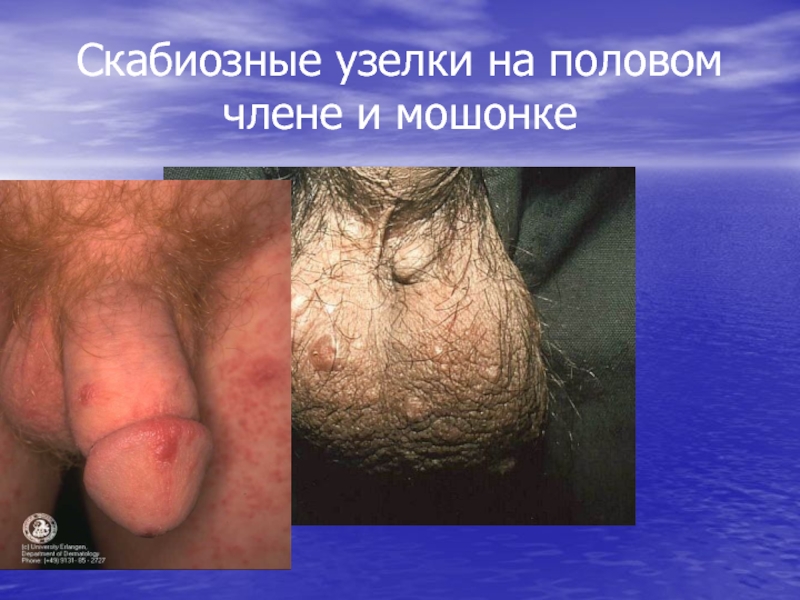
- 24. Скабиозные узелки на половом члене и мошонке
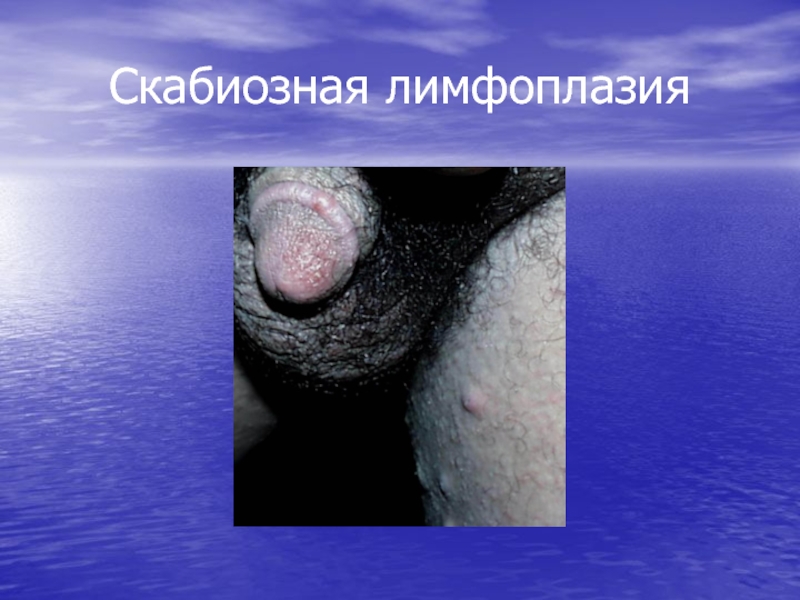
- 25. Скабиозная лимфоплазия
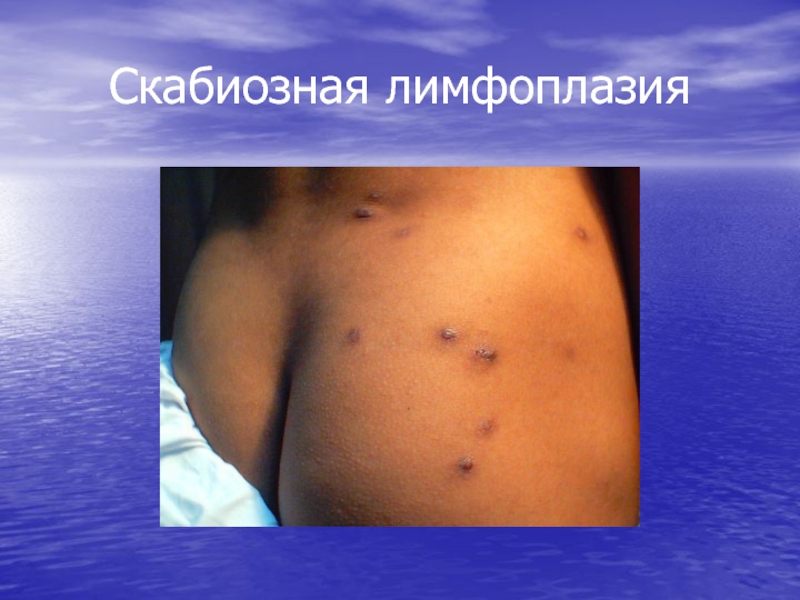
- 26. Скабиозная лимфоплазия
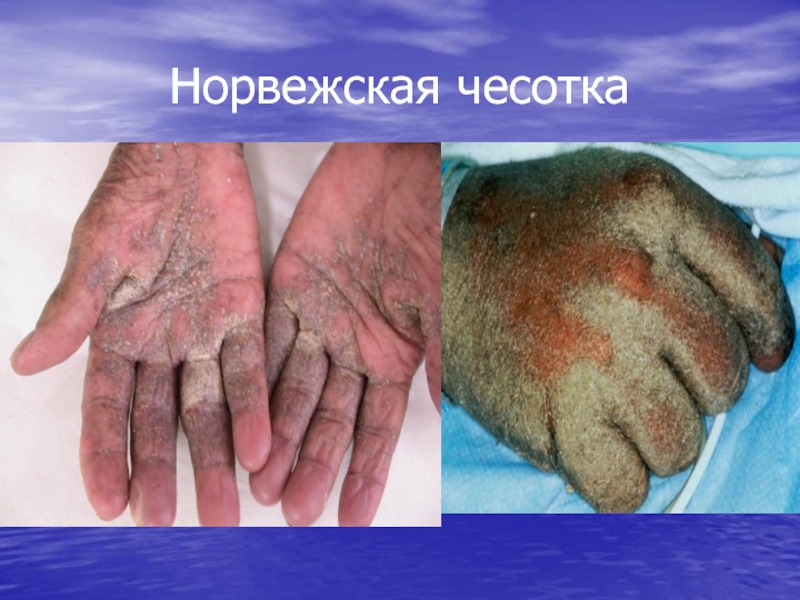
- 27. Норвежская чесотка
- 28. Особенности клиники чесотки у детейУ детей чесотка
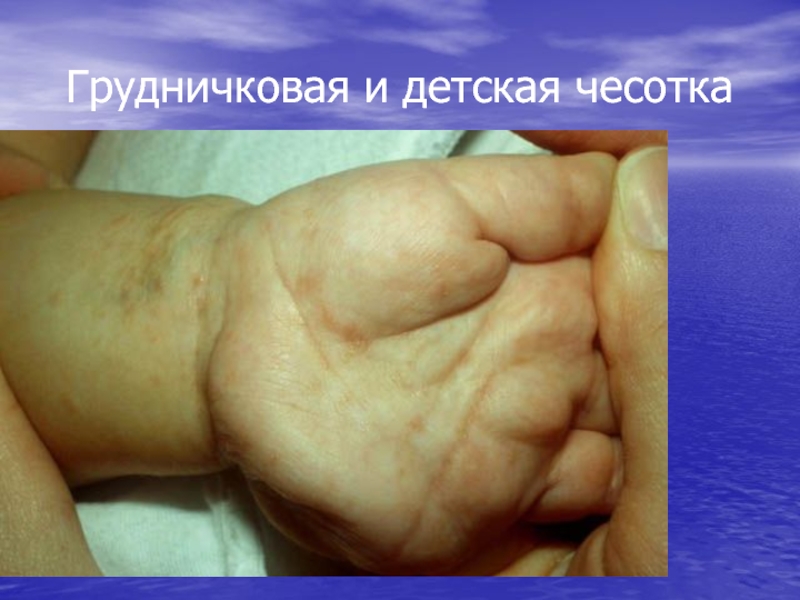
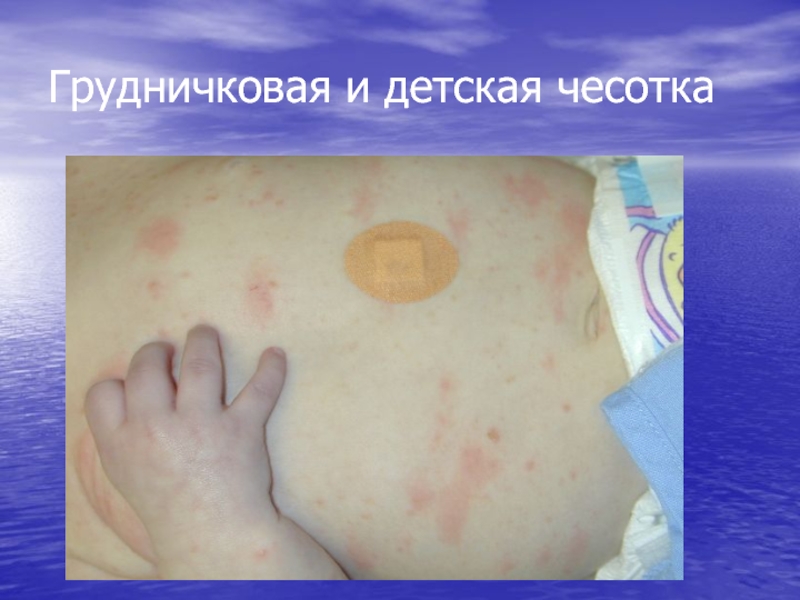
- 29. Грудничковая и детская чесотка
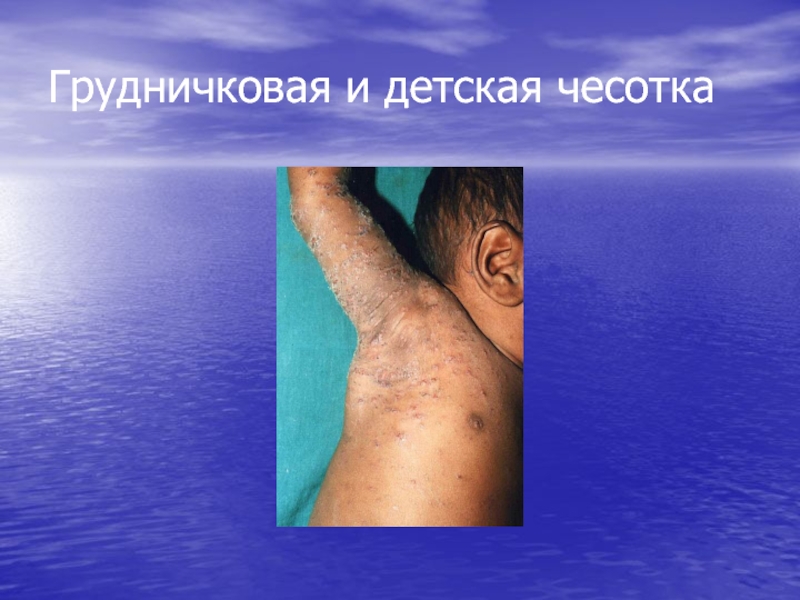
- 30. Грудничковая и детская чесотка
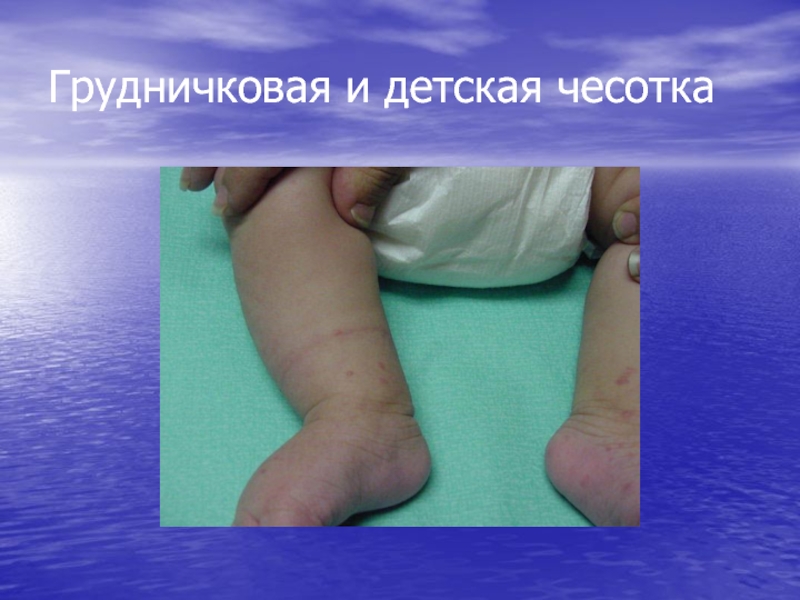
- 31. Грудничковая и детская чесотка
- 32. Грудничковая и детская чесотка
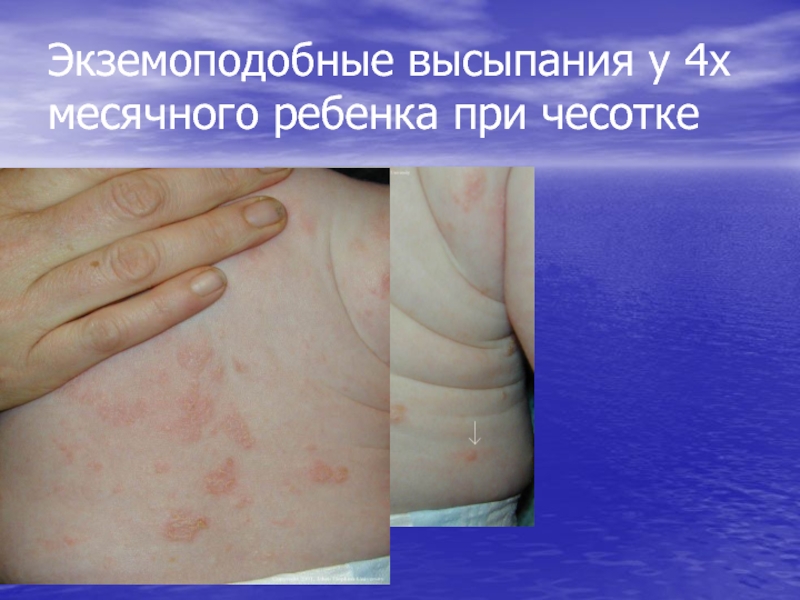
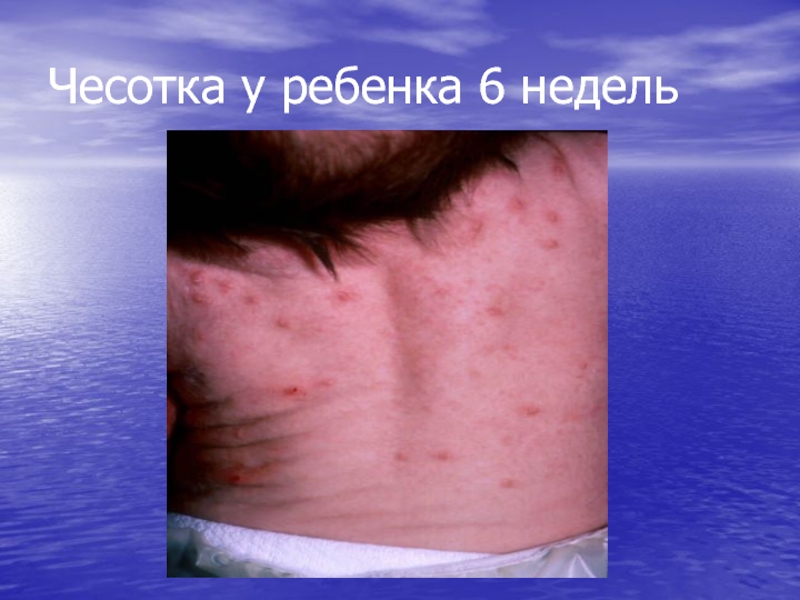
- 33. Экземоподобные высыпания у 4х месячного ребенка при чесотке
- 34. Чесотка у ребенка 6 недель
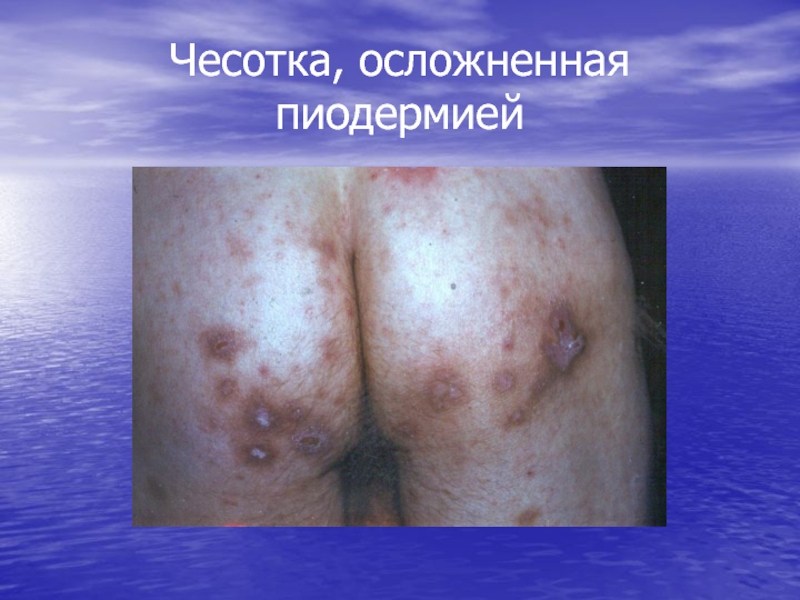
- 35. Осложнения чесоткиПиодермия – у 4.5-13.5 % больныхДерматит – 1.3-15% Экзема 1.5-5%
- 36. Чесотка, осложненная пиодермией
- 37. Диагностика чесотки Диагноз чесотки должен быть
- 38. Чесотку дифференцируют скожным зудом почесухой экземойдисгидрозом кистейэкзема молочных желез у женщинскабиозные «шанкры» у мужчинлобковый педикулезпедикулез телапсевдосаркоптоз
- 39. Лечение
- 40. При лечении чесотки следует соблюдать
- 41. В соответствии с приказом МЗ
- 42. БЕНЗИЛБЕНЗОАТ 20% эмульсия, применяется наружно: 1-й
- 43. ПЕРМЕТРИН (медифокс) эмульсия – применяют
- 44. СПРЕГАЛЬ аэрозоль – применяют наружно: вечером
- 45. СЕРНАЯ МАЗЬ 33% (при лечении детей –
- 46. Не внесен в приказ, но
- 47. Для снятия постскабиозного зуда назначаются антигистаминные препараты
- 48. ПРОТИВОЭПИДЕМИЧЕСКИЕ МЕРОПРИЯТИЯ при чесотке На каждого
- 49. Дезинфекция в очагах чесотки в
- 50. ПРОФИЛАКТИКА ЧЕСОТКИ1. Диспансерное наблюдение за больными чесоткой
- 51. 5. Профилактические осмотры военнослужащих срочной службы в
- 52. Пиодеримты - этоГруппа острых и хронических, поверхностных
- 53. Факторы , располагающие к пиодермитамЭкзогенные:ТравмаЗагрязнение кожиПереохлаждениеПерегреваниеЭндогенные:Нарушение углеводного обменаХронические интоксикацииНарушение питанияИммунодефицитные состояния
- 54. КлассификацияСтафилококковыеСтрептококковые Смешанные (стрептостафилоккоковые)Поверхностные ГлубокиеОстрые Хронические
- 55. Поверхностные стафилодемииОстиофолликулитФолликулит поверхностный Вульгарный сикоз ВезикопустулезЭпидемическая пузырчатка новорожденных
- 56. Глубокие стафилодермииГлубокий фолликулитФурункулФурункулезКарбункулГидраденитМножественные абсцессы грудных детей
- 57. Поверхностные стрептодермииИмпетиго стрептококковое и его разновидностиСтрептококковая опрелостьПростой лишай
- 58. Глубокие стрептодермииЭктима стрептококковаяРожистое воспаление Хроническая диффузная стрептодермия
- 59. Стрептостафилококковые пиодермииИмпетиго вульгарное Хроническая язвенная пиодермия Хроническая язвенно-вегетирующая пиодермия
- 60. Стафилодермии
- 61. Стафилококковые пиодермии связаны с поражением
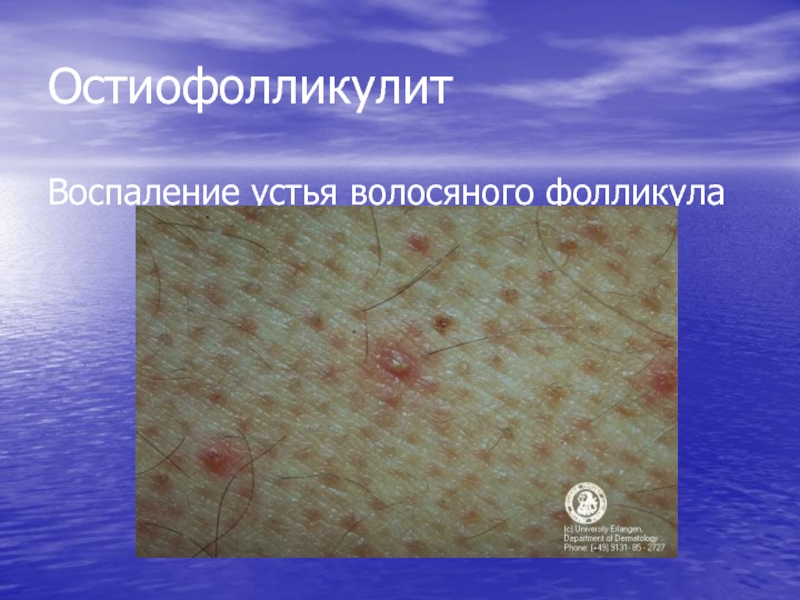
- 62. Остиофолликулит Воспаление устья волосяного фолликула
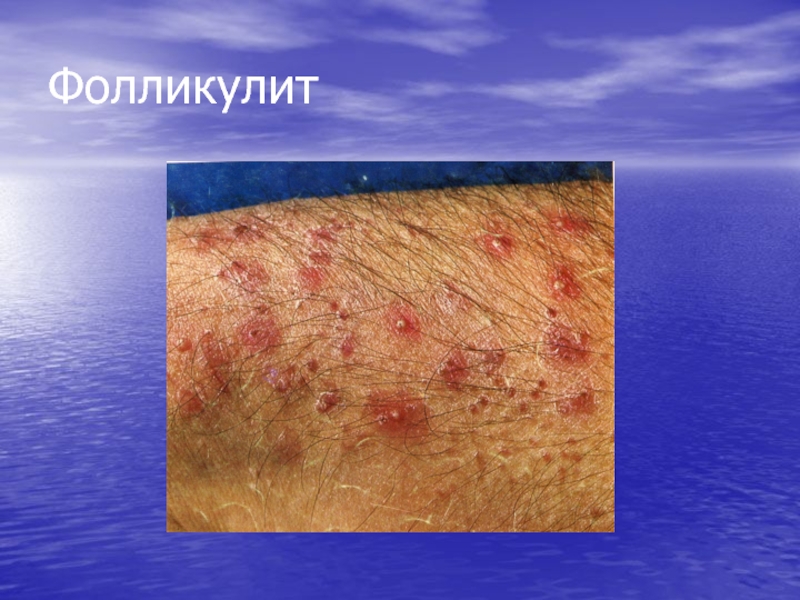
- 63. Фолликулит гнойное воспаление волосяного фолликула с
- 64. Фолликулит
- 65. Слайд 65
- 66. Слайд 66
- 67. Слайд 67
- 68. Стафилококковый сикоз (вульгарный сикоз) хроническое поверхностное
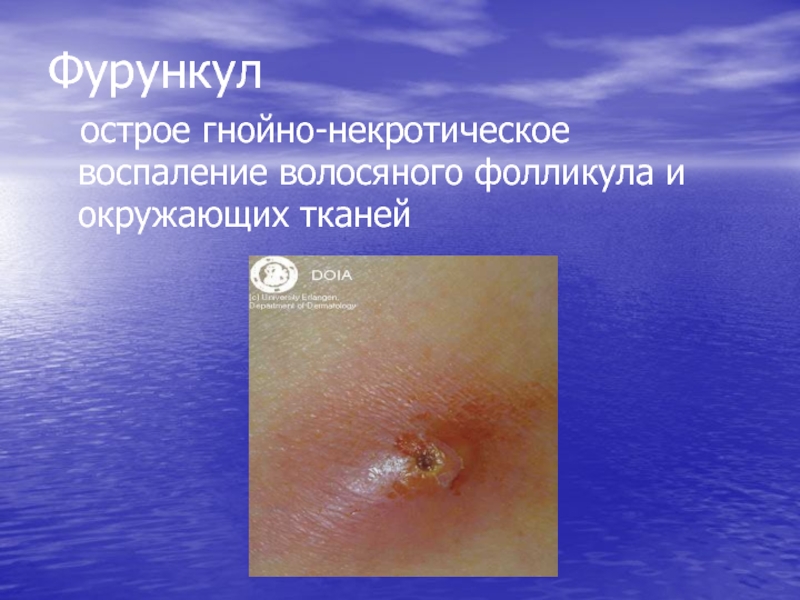
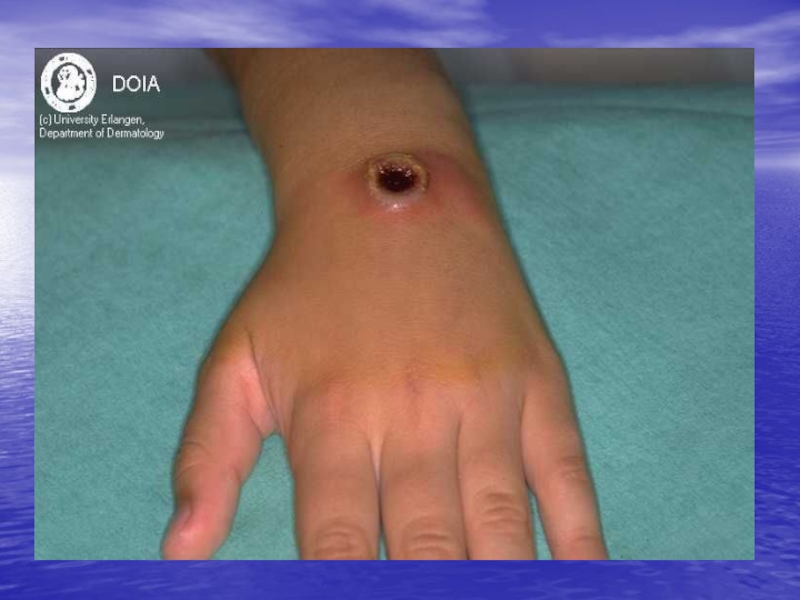
- 69. Фурункул острое гнойно-некротическое воспаление волосяного фолликула и окружающих тканей
- 70. Стадии развития фурункулаСозреваниеРазрешениеЗаживление Осложнения АбсцедированиеСепсисТромбоз поверхностных и глубоких вен лица
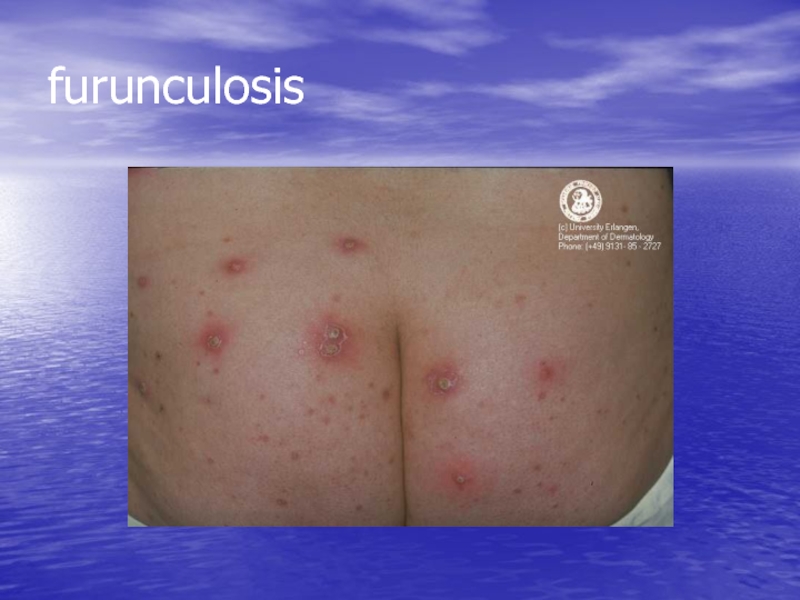
- 71. Фурункулез множественные фурункулы. Фурункулез может быть
- 72. furunculosis
- 73. Карбункул конгломерат фурункулов на общем инфильтрате. Типичная локализация – задняя поверхность шеи, поясница, конечности.
- 74. Слайд 74
- 75. Слайд 75
- 76. Гидраденит гнойное воспаление апокриновых потовых желез,
- 77. Слайд 77
- 78. Стрептодермия
- 79. Стрептококковые поражения кожи никогда не
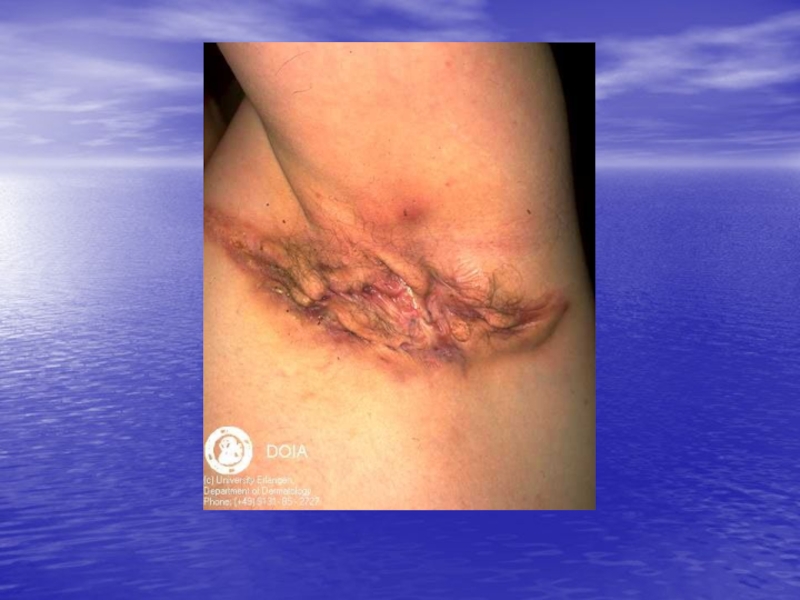
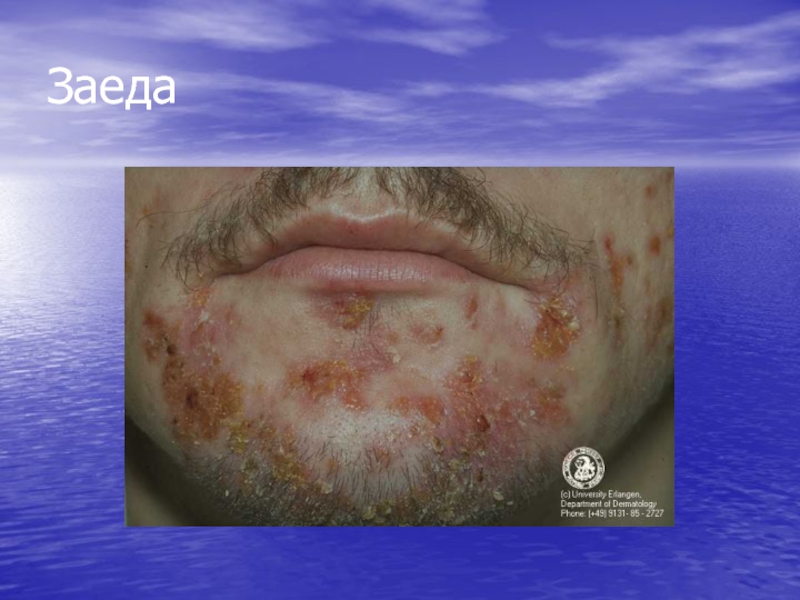
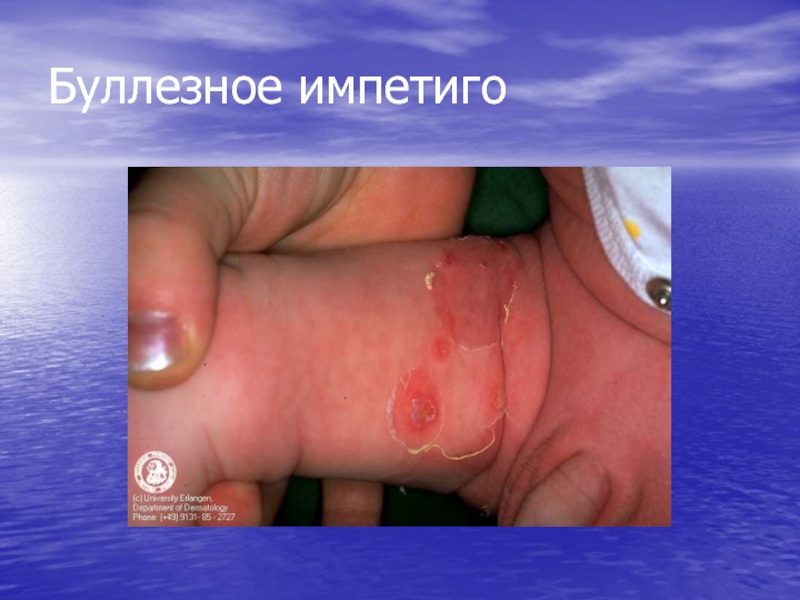
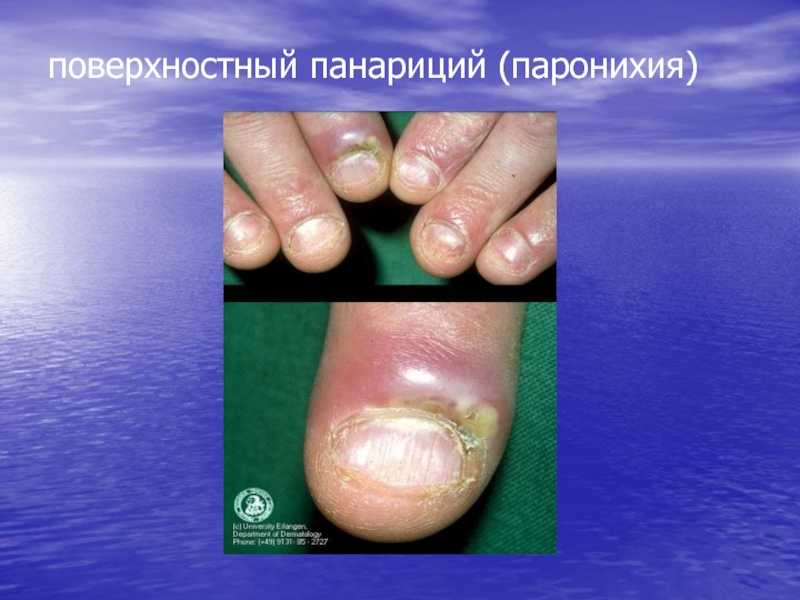
- 80. Импетиго стрептококковое разновидности:щелевидное импетиго, ангулярный стоматит (заеда) буллезное импетиго поверхностный панариций (паронихия поверхностная, турниоль)
- 81. Заеда
- 82. Буллезное импетиго
- 83. поверхностный панариций (паронихия)
- 84. Поверхностные стрептодермии стрептококковая опрелостьпростой лишай (эритематозно-сквамозная форма стрептодермии)
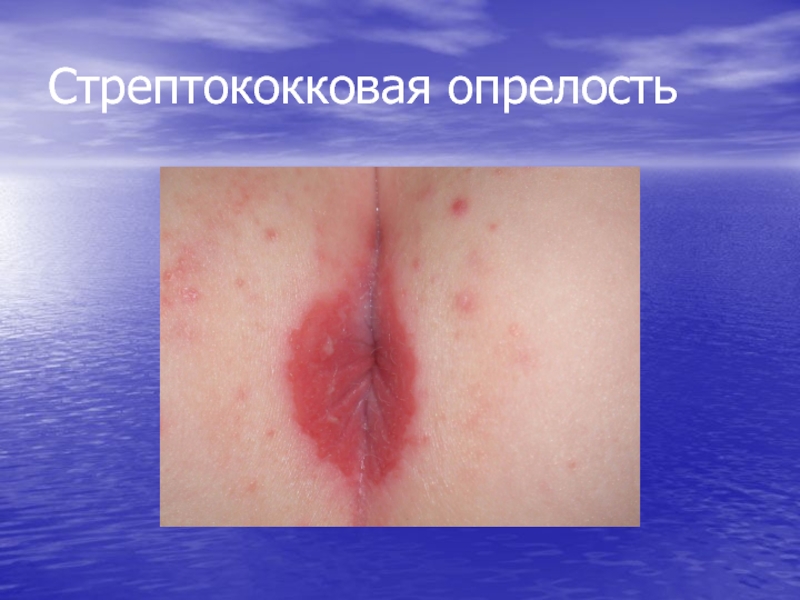
- 85. Стрептококковая опрелость
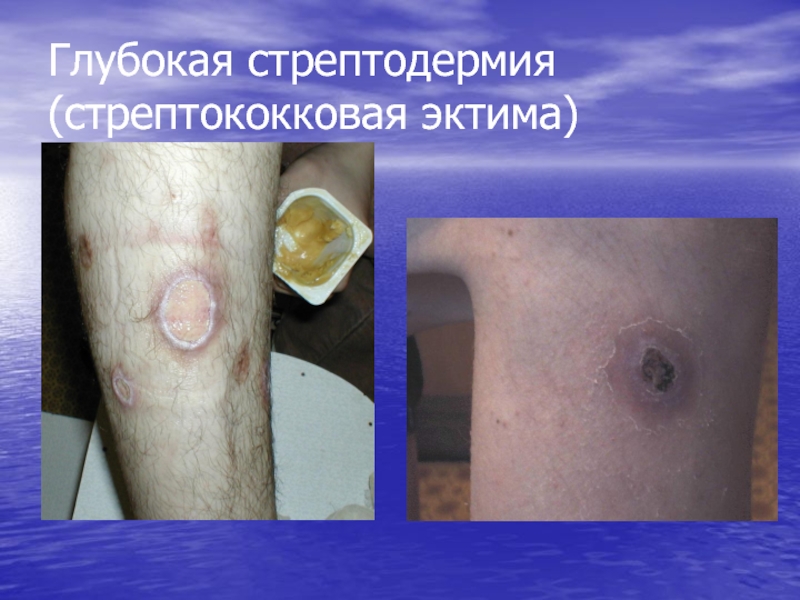
- 86. Глубокая стрептодермия (стрептококковая эктима)
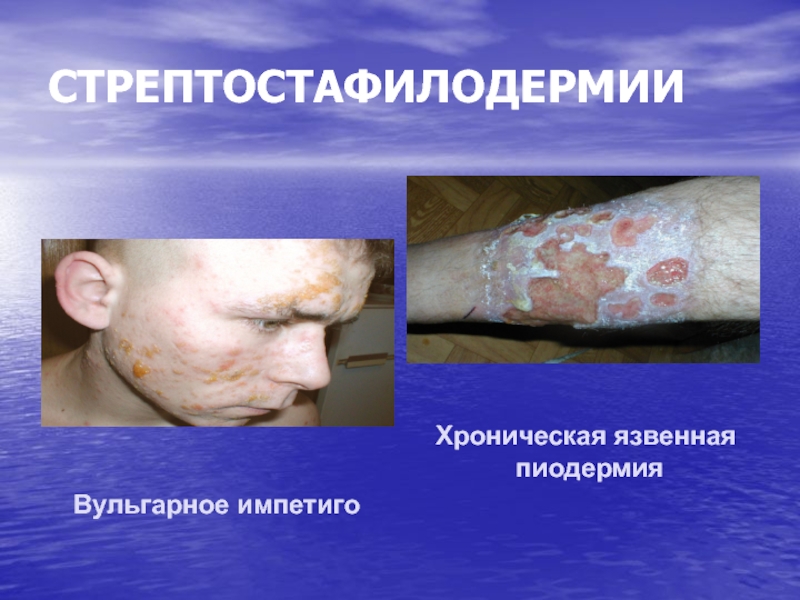
- 87. СТРЕПТОСТАФИЛОДЕРМИИВульгарное импетигоХроническая язвенная пиодермия
- 88. Принципы лечения пиодермий.1. Воздействие на причину пиодермий
- 89. Лечение пиодермииЭтиотропное: аминогликозиды, фторхинолоны, макролиды, линкозамиды, тетрациклины,
- 90. Препараты наружной терапии для лечения пиодермииАнилиновые красители:
- 91. Препараты наружной терапии для лечения пиодермииПасты: норсульфазоловая,
- 92. Профилактика пиодермийПервичная: систематические осмотры лиц, подверженных микротравмам
- 93. Педикулез или вшивость — специфическое
- 94. Жизненный цикл вшей слагается из 5 периодов:
- 95. Вшивость развивается при неблагоприятных санитарно-гигиенических условиях. Рост
- 96. Основные клинические симптомы педикулеза1. Зуд, сопровождающийся расчесами,
- 97. Головная вошь серого цвета с темными пятнами,
- 98. Головная вошь
- 99. Яйцо головной вши (гнида) прикреплена к стержню волоса
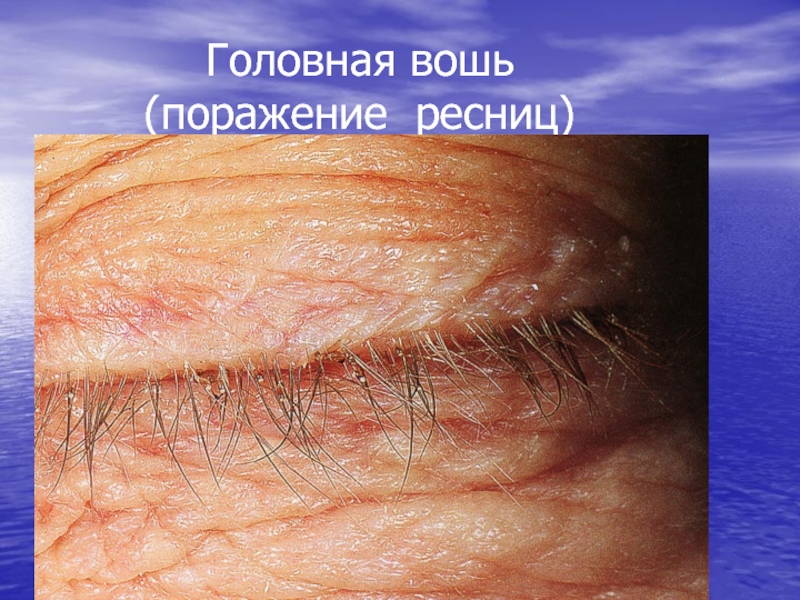
- 100. Головная вошь (поражение ресниц)
- 101. Пути заражения головным педикулезомПри контакте головы с
- 102. Клиника головного педикулезаЗуд кожи головы в местах
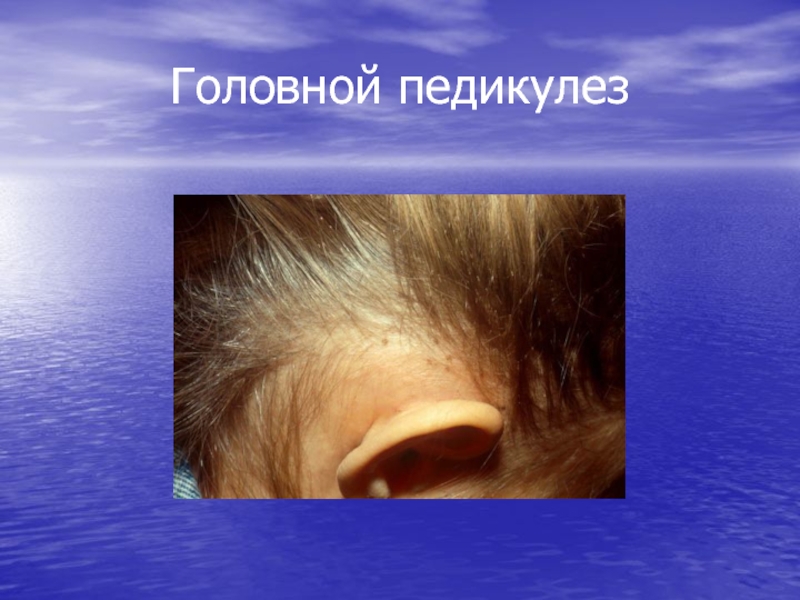
- 103. Головной педикулез
- 104. Головной педикулез. Множество гнид.
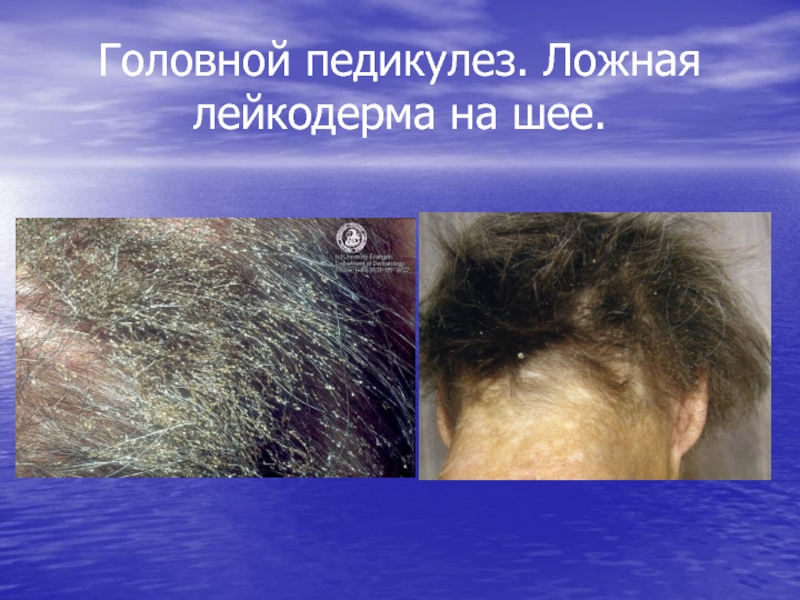
- 105. Головной педикулез. Ложная лейкодерма на шее.
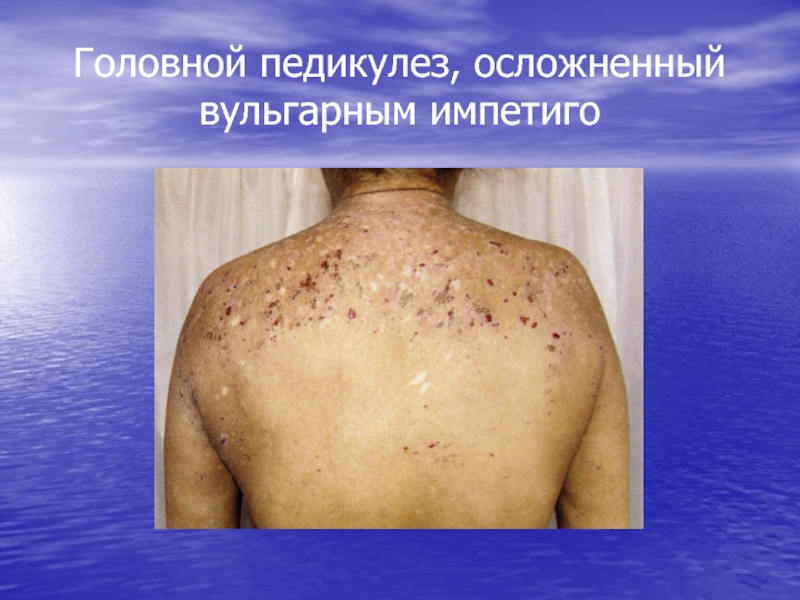
- 106. Головной педикулез, осложненный вульгарным импетиго
- 107. Дифференциальная диагностика головного педикулезаДифференциальную диагностику следует проводить
- 108. Лечение головного педикулезаКоротко остричь волосы, смочить в/ч
- 109. Препараты, применяемые для лечения педикулезаПара-плюс (SCAT –
- 110. Платяная вошь Светло-серого или беловатого, цвета,
- 111. Платяная вошь
- 112. Платяная вошь
- 113. Платяная вошь (платяной педикулез)
- 114. Клиника платяного педикулезаВши и гниды обитают в
- 115. Излюбленными местами поражения кожи при
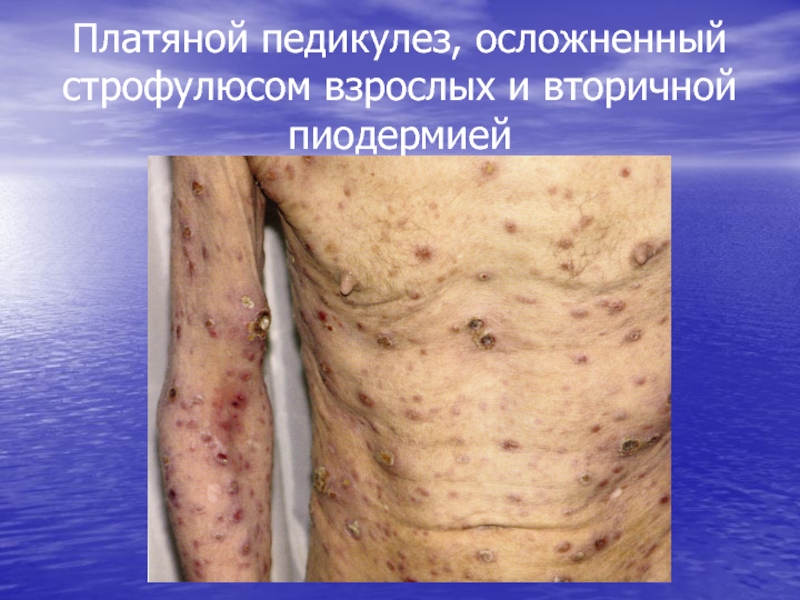
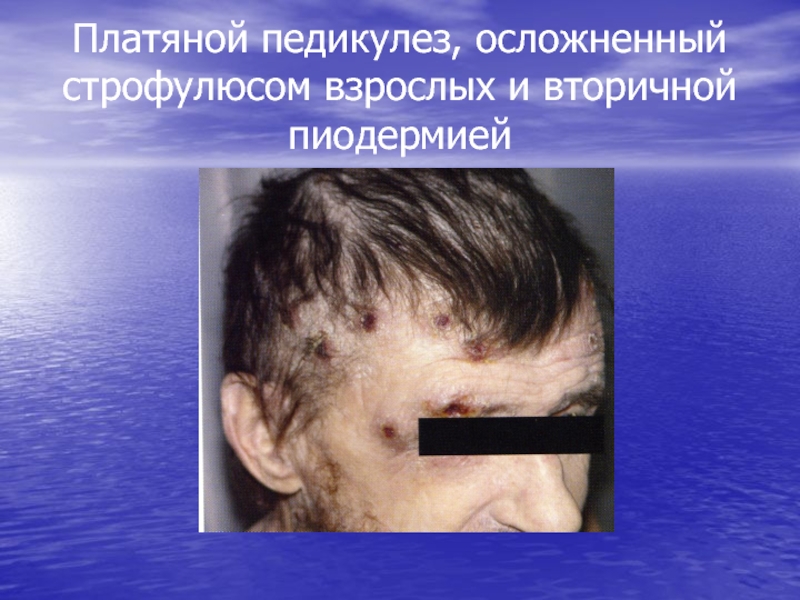
- 116. Платяной педикулез, осложненный строфулюсом взрослых и вторичной пиодермией
- 117. Платяной педикулез, осложненный строфулюсом взрослых и вторичной пиодермией
- 118. Лечение платяного педикулезаСводится к частому мытью тела
- 119. Вошь лобковаяВошь лобковая (плошица) — имеет короткое
- 120. Вошь лобковая
- 121. Клиника лобкового педикулезаЛобковые вши (плошицы) живут главным
- 122. Педикулез лобковый Взрослая вошь на волосе
- 123. Плошицы на местах укусов оставляют характерные своеобразные
- 124. Лобковый педикулез(фтириаз). Лобковая вошь (показана стрелкой) среди волос.
- 125. Лечение лобкового педикулезаСбривание волос над большим листом
- 126. Спрей-Пакс— новый препарат для лечения лобкового педикулеза,
- 127. Противопоказания: повышенная чувствительность к какому-либо из компонентов
- 128. Применение А-параПри помощи одного баллона можно обработать
- 129. Противоэпидемические мероприятия при педикулезеНа каждого больного с
- 130. При выявлении педикулеза в организованных коллективах, проводят
- 131. Профилактические мероприятия в лечебных учрежденияхЛица, поступающие на
- 132. Профилактика педикулеза1. Организация и проведение плановых осмотров
- 133. 4. Периодичность проведения профилактических осмотров
- 134. г) дети, посещающие дошкольные учреждения, осматриваются ежедневно;д)
- 135. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Чесотка. Пиодермиты. Организация борьбы с пиодермитами. Роль санитарных врачей в
борьбе с пиодермитами. Педикулез.
МПФСлайд 2ПЛАН ЛЕКЦИИ
Морфология и развитие чесоточного клеща
Эпидемиология чесотки
Источники и пути заражения
Клиника
типичной чесотки
Клинические формы чесотки
Осложнения чесотки
Диагностика чесотки
Дифференциальная диагностика чесотки
Лечение чесотки
Противоэпидемические мероприятия
Профилактика
чесоткиСлайд 3План лекции
Классификация пиодермитов
Стафилодермии
Стрептодермии
Стрептостафилодермии
Принципы лечения пиодермий
Профилактика пиодермий
Слайд 4ПЛАН ЛЕКЦИИ
Морфология и развитие вшей
Эпидемиология педикулеза
Источники и пути заражения
Клиника педикулеза:
головной педикулез, платяной педикулез, лобковый педикулез
Лечение педикулеза
Противоэпидемические мероприятия при педикулезе
Профилактика
педикулезаСлайд 5Чесотка
заразное паразитарное заболевание, вызываемое чесоточным клещом Sarcoptes scabiei,
сопровождающееся зудом, усиливающимся в ночное время, и папулезно-везикулезными высыпаниями.
Слайд 8Жизненный цикл чесоточного клеща
Жизненный цикл чесоточного клеща делится
на репродуктивный и метаморфический периоды. Репродуктивный – протекает в материнском
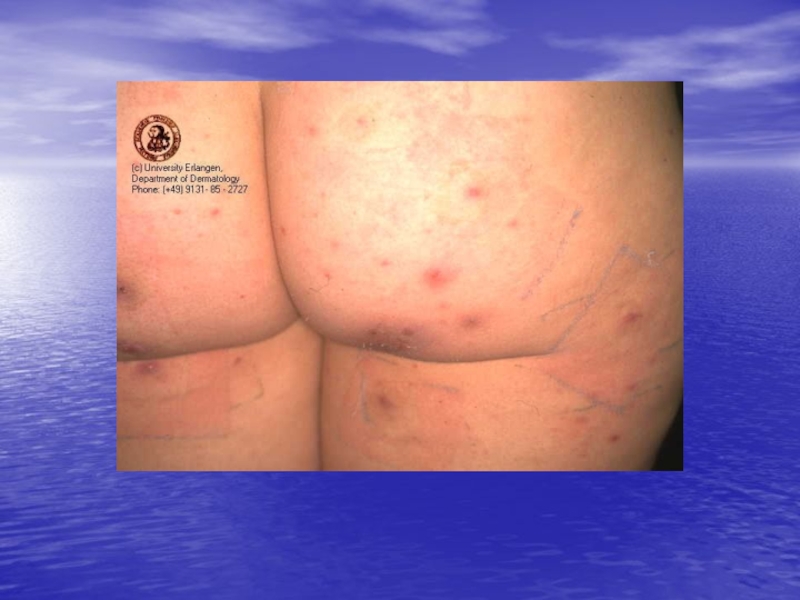
ходе, где самка откладывает яйца (до 50 штук за 1,5 месяца жизни). Через 3-4 дня из них вылупляются личинки, имеющие 3 пары ножек, они покидают чесоточный ход и внедряются в кожу в области устья волосяных фолликулов. Здесь происходит метаморфический период – через 2-3 дня личинки проходят первую линьку, рождается нимфа, имеющая 4 пары ножек. Через 2-3 дня нимфа линяет и рождает взрослого самца или самку. В местах метаморфоза от личинки до взрослой особи образуются везикулы и фолликулярные папулы. Весь цикл развития клеща проходит за 10-14 дней.Слайд 10Излюбленная локализация высыпаний при чесотке
область лучезапястных суставов
межпальцевых складок кистей
кожа живота
грудных желез
внутренней поверхности бедер
половых органов у мужчин.
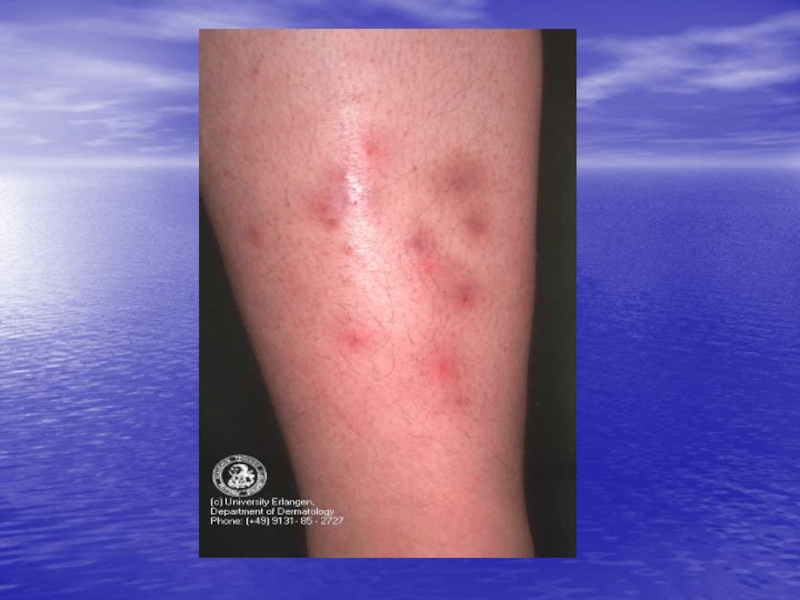
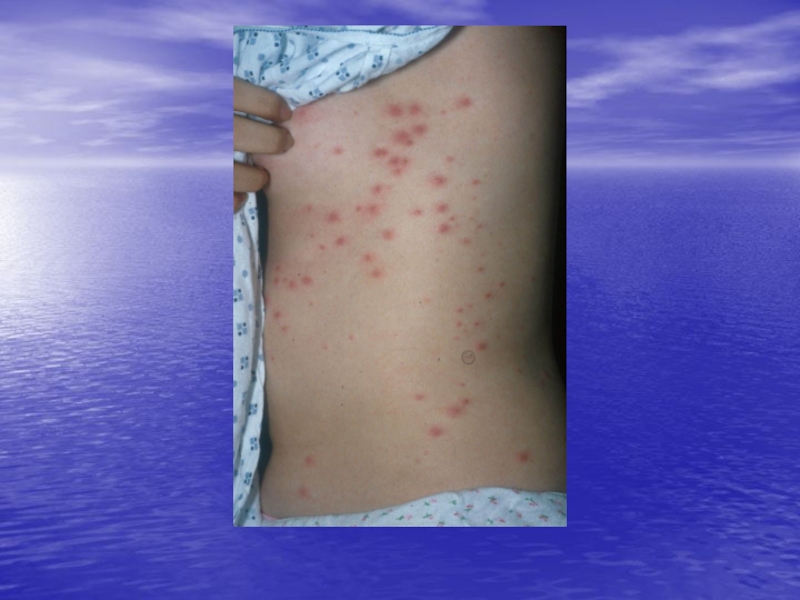
Слайд 12Основными клиническими симптомами чесотки являются
-зуд, усиливающийся в ночное время
-чесоточные
ходы
-папулезные и везикулезные высыпания
-экскориации и геморрагические корочки
-симптомы: Арди, Горчакова,
Михаэлиса Слайд 20СИМПТОМЫ ПРИ ЧЕСОТКЕ
АРДИ
- пустулы и гнойные корочки на
локтях и в их окружности ГОРЧАКОВА - кровянистые корочки на локтях и в
их окружности
МИХАЭЛИСА - кровянистые корочки и импетиги-
нозные высыпания в межъягодич-
ной складке с переходом на крес-
тец
Слайд 23Атипичные формы чесотки
Чесотка без чесоточных ходов
Чесотка чистоплотных людей
Чесотка на фоне
лечения кортикостероидными мазями
«Норвежская» чесотка
Узелковая чесотка (скабиозная лимфоплазия кожи)
Грудничковая и детская
чесоткаСлайд 28Особенности клиники чесотки у детей
У детей чесотка напоминает
Крапивницу
Экзему
Локализация высыпаний у
детей
Лицо
Волосистая часть головы
Подмышечные ямки
Подошвы и ладони
Слайд 37Диагностика чесотки
Диагноз чесотки должен быть подтвержден обнаружением возбудителя
путем соскоба острой глазной ложечкой чесоточных ходов, папул, везикул, куда
предварительно для разрыхления эпидермиса наносится капля 40% раствора молочной кислоты. Соскоб переносится на предметное стекло в каплю 40% раствора молочной кислоты, накрывается покровным стеклом. Под микроскопом видны самки клеща, яйца, личинки, яйцевые оболочки.Слайд 38Чесотку дифференцируют с
кожным зудом
почесухой
экземой
дисгидрозом кистей
экзема молочных желез у
женщин
скабиозные «шанкры» у мужчин
лобковый педикулез
педикулез тела
псевдосаркоптоз
Слайд 40 При лечении чесотки следует соблюдать общие правила: применять
препарат в вечернее время, что связано с суточным ритмом жизни
клеща; мытье больного и смена белья проводится перед началом лечения и после его окончания; нанесение препарата проводится на все участки кожного покрова по направлению роста пушковых волос, за исключением лица и волоситой части головы у взрослых; у детей до 3-х лет препарат наносится на все участки кожного покрова, на руки надевают рукавички во избежание попадания препарата в глаза; лечение больных в одном очаге проводится одновременно во избежание реинвазии.Слайд 41 В соответствии с приказом МЗ РФ N 162
от 24.04.2003 для лечения чесотки используюется один из противочесоточных препаратов:
бензилбензоат
медифокс
спрегаль
серная мазь
Слайд 42БЕНЗИЛБЕНЗОАТ
20% эмульсия, применяется наружно: 1-й день: вечером вымыться
под душем теплой водой с мылом, вытереться полотенцем, 200 мл
20% эмульсии бензилбензоата тщательно втереть в кожу рук, туловища и ног, включая подошвы и пальцы. Руки после обработки не мыть в течение 3 часов, в последующем втирать препарат в кожу кистей после каждого мытья; на смазанную кожу надеть чистое нательное белье, сменить постельное белье; 2-й и 3-й дни – не мазаться, не мыться, не менять белье; 4-й день - вечером принять душ, вымыться с мылом, вытереться полотенцем; 200 мл 20% эмульсии бензилбензоата тщательно рукой втереть, как в первый день лечения, на смазанную кожу надеть нательное белье, сменить постельное белье; 5-й день: смыть остатки препарата теплой водой с мылом без растирания кожи; сменить нательное и постельное белье.Слайд 43ПЕРМЕТРИН (медифокс)
эмульсия – применяют наружно: 1-й день:
приготовить свежую водную эмульсию препарата, для чего 1/3 содержимого флакона
(8 мл 5% раствора) смешать с со 100мл кипяченой воды комнатной температуры; вымыться под душем с мылом, вытереться полотенцем; втереть свежеприготовленную эмульсию в кожу рук, туловища, ног, включая подошвы и пальцы. Руки после обработки не мыть 3 часа, в последующем втирать препарат в кожу кистей после каждого их мытья; сменить нательное и постельное белье. 2-3 дни: ежедневно 1 раз в день втирать эмульсию, как в первый день; 4-й день: смыть остатки препарата теплой водой с мылом без растирания кожи, сменить нательное и постельное бельеСлайд 44СПРЕГАЛЬ
аэрозоль – применяют наружно: вечером вымыться под душем
теплой водой с мылом, вытереться полотенцем. Аэрозоль нанести на все
тело, за исключением лица и головы, с расстояния 20-30 см по направлению сверху вниз, сменить нательное и постельное белье. Утром не мыться, не менять белье. Вечером следующего дня принять душ, сменить нательное и постельное белье. Лечение «Спрегалем» проводится однократно.Слайд 45СЕРНАЯ МАЗЬ 33% (при лечении детей – 10-15%)
применяется наружно: 1-й день: вымыться под душем теплой водой с
мылом, вытереться полотенцем, втереть мазь в кожу рук, туловища и ног, включая подошвы и пальцы. Руки после обработки не мыть 3 часа, в последующем втирать препарат в кожу кистей после каждого их мытья, сменить нательное и постельное белье. 2-5 дни: ежедневно 1 раз в день втирать мазь, как в первый день лечения. 6-й день: смыть под душем остатки препарата, сменить нательное и постельное белье.Слайд 46 Не внесен в приказ, но представляет исторический интерес
метод Демьяновича: втирание 60% раствора натрия тиосульфата (раствор N1) дважды,
затем 6% раствора концентрированной хлористоводородной кислоты ( раствор N2) 3-4 раза в 1 и 4 дни лечения с предварительным мытьем и сменой нательного и постельного белья.Слайд 47Для снятия постскабиозного зуда назначаются антигистаминные препараты (на 5-7 дней)
в сочетании с кортикостероидными мазями (на 10 дней).
При лечении беременных
и кормящих женщин препаратами выбора являются бензилбензоат и спрегаль, в отношении которых показана безопасность применения при беременности и лактацииСлайд 48ПРОТИВОЭПИДЕМИЧЕСКИЕ МЕРОПРИЯТИЯ при чесотке
На каждого больного чесоткой заполняется
извещение по форме 089/у, экстренное извещение на обработку очага (058/у).
При выявлении чесотки в организованном коллективе по телефону извещается Управление Роспотребнадзора для проведения противоэпидемических мероприятий. Дети до полного излечения отстраняются от посещения детского учреждения. Обследование контактных лиц проводится в течение первых трех суток. Больные, выявленные в одном очаге, лечатся одновременно с контактными лицами (члены семей или проживающие в одном помещении с больными), которым показано профилактическое лечение в виде однократной обработки противочесоточным препаратом. Наблюдение за очагом чесотки осуществляется в течение 1,5 месяцев.Слайд 49 Дезинфекция в очагах чесотки в общественных учреждениях проводится
дезостанцией, в квартирах – самими жильцами. Обеззараживание нательного и постельного
белья, полотенец проводится кипячением в 1-2% растворе соды или стирального порошка в течение 5-7 минут с момента закипания. Верхнюю одежду, игрушки, обувь, матрасы или исключают из обихода на 5 дней (выносят на воздух или помещают в полиэтиленовые мешки), или обрабатывают специальным дезинфицирующим препаратом А-ПАР.Слайд 50ПРОФИЛАКТИКА ЧЕСОТКИ
1. Диспансерное наблюдение за больными чесоткой и лицами, бывшими
в контакте с ними.
2. Ежедневные утренние осмотры детей в дошкольных
детских учреждениях.3. Профилактические осмотры детей дошкольных детских учреждений 1 раз в квартал, в школах, колледжах – 2 раза в год (после летних и зимних каникул).
4. Профилактические осмотры лиц, обращающихся в поликлиники, стационары лечебных учреждений любого профиля, при поступлении на учебу, оформлении в санатории-профилактории.
Слайд 515. Профилактические осмотры военнослужащих срочной службы в бане дни, вернувшихся
из отпуска, командировки, вновь прибывших на службу.
6. Контроль со стороны
Управления Роспотребнадзора за качеством и своевременностью лечебно-профилактических мероприятий в очагах чесотки, заключительной дезинфекции, соблюдением санитарно-гигиенических и противоэпидемических мероприятий в лечебно-профилактических учреждениях.7. Подготовка специалистов общемедицинской сети по вопросам диагностики и профилактики чесотки (семинары, циклы лекций).
8. Проведение санитарно-просветительной работы среди населения (лекции, издание научно-популярной литературы).
Слайд 52Пиодеримты - это
Группа острых и хронических, поверхностных и глубоких воспалительных
процессов кожи, вызываемых гноеродными кокками (стрептококками, стафилококками), реже протеем, энтерококками,
синегнойной, кишечной палочкой и др. микроорганизмами.Слайд 53Факторы , располагающие к пиодермитам
Экзогенные:
Травма
Загрязнение кожи
Переохлаждение
Перегревание
Эндогенные:
Нарушение углеводного обмена
Хронические интоксикации
Нарушение питания
Иммунодефицитные
состояния
Слайд 54Классификация
Стафилококковые
Стрептококковые
Смешанные (стрептостафилоккоковые)
Поверхностные
Глубокие
Острые
Хронические
Слайд 55Поверхностные стафилодемии
Остиофолликулит
Фолликулит поверхностный
Вульгарный сикоз
Везикопустулез
Эпидемическая пузырчатка новорожденных
Слайд 56Глубокие стафилодермии
Глубокий фолликулит
Фурункул
Фурункулез
Карбункул
Гидраденит
Множественные абсцессы грудных детей
Слайд 57Поверхностные стрептодермии
Импетиго стрептококковое и его разновидности
Стрептококковая опрелость
Простой лишай
Слайд 58Глубокие стрептодермии
Эктима стрептококковая
Рожистое воспаление
Хроническая диффузная стрептодермия
Слайд 59Стрептостафилококковые пиодермии
Импетиго вульгарное
Хроническая язвенная пиодермия
Хроническая язвенно-вегетирующая пиодермия
Слайд 61 Стафилококковые пиодермии связаны с поражением волосяных фолликулов, сальных
и потовых желез (эккриновых и апокриновых). Поверхность пустулы напряжена, пронизана
волосом, содержимое пустулы гнойное, имеется тенденция к распространению процесса вглубь кожи.Слайд 63Фолликулит
гнойное воспаление волосяного фолликула с поражением его верхней
части (фолликулит поверхностный) или всего волосяного мешка (фолликулит глубокий)
Слайд 68Стафилококковый сикоз (вульгарный сикоз)
хроническое поверхностное воспаление кожи
области усов и бороды, реже – лобка, бровей, подмышечных впадин,
проявляющееся многочисленными остиофолликулитами и поверхностными фолликулитамиСлайд 70Стадии развития фурункула
Созревание
Разрешение
Заживление
Осложнения
Абсцедирование
Сепсис
Тромбоз поверхностных и глубоких вен лица
Слайд 71Фурункулез
множественные фурункулы. Фурункулез может быть ограниченным и диссеминированным,
острым (когда фурункулы появляются одновременно) и рецидивирующими (когда высыпания появляются
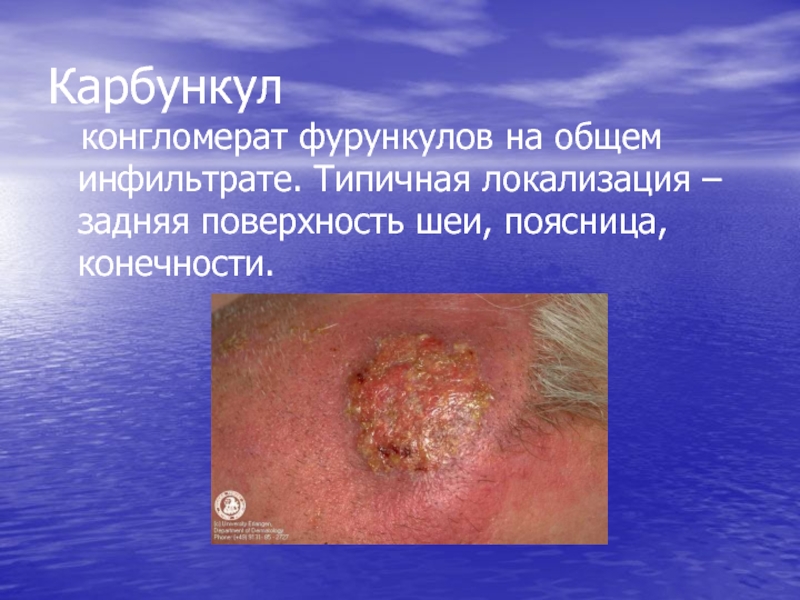
на протяжении нескольких недель или даже лет). При хроническом рецидивирующем фурункулезе на коже отмечается наличие фурункулов на разных стадиях развития, а также свежих и старых рубцов.Слайд 73Карбункул
конгломерат фурункулов на общем инфильтрате. Типичная локализация –
задняя поверхность шеи, поясница, конечности.
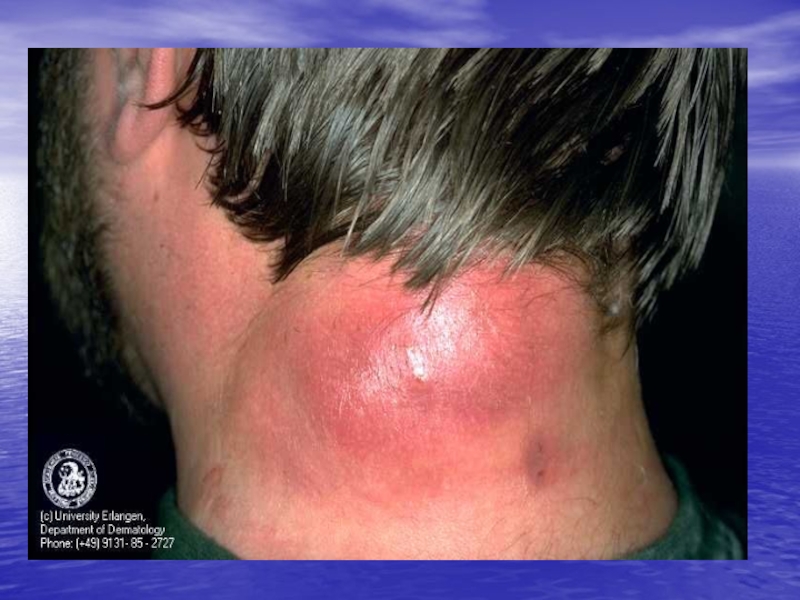
Слайд 76Гидраденит
гнойное воспаление апокриновых потовых желез, расположенных в
области подмышечных ямок, лобка, грудных сосков, перианально.
Слайд 79 Стрептококковые поражения кожи никогда не затрагивают сально-волосяной фолликул
и потовые железы. Первичный элемент сыпи при поверхностных стрептодермиях –
пузырь с вялой, тонкой покрышкой (фликтена). При глубоких стрептодермиях первичный элемент сыпи – глубокая эпидермодермальная пустула с ограниченным некрозом подлежащего участка дермы (эктима).Слайд 80Импетиго стрептококковое
разновидности:
щелевидное импетиго, ангулярный стоматит (заеда)
буллезное импетиго
поверхностный панариций (паронихия поверхностная, турниоль)
Слайд 84Поверхностные стрептодермии
стрептококковая опрелость
простой лишай (эритематозно-сквамозная форма стрептодермии)
Слайд 88Принципы лечения пиодермий.
1. Воздействие на причину пиодермий – проведение этиотропной
(антимикробной) терапии.
2. Устранение предрасполагающих факторов (патогенетическая терапия) – коррекция углеводного
обмена, санация очагов хронической инфекции, устранение витаминной недостаточности, иммуностимулирующая терапия.3. Предотвращение распространения инфекции на непораженные участки кожи (запрещение водных процедур, компрессов, обработка непораженной кожи вокруг очагов антисептиками).
Слайд 89Лечение пиодермии
Этиотропное: аминогликозиды, фторхинолоны, макролиды, линкозамиды, тетрациклины, хлорамфеникол, фузидиевая кислота
рифампицин
Патогенетическое:
специфическая иммунотерапия (стрептококковая и стафилококковая
вакцины, стафилококковый анатоксин, антифагин, антистафилококковый иммуноглобулин); неспецифическая иммунотерапия
(пирогенал, продигиозан, нуклеинат натрия, ликопид, диуцифон, иммунофан, метилурацил, полиоксидоний, тималин. тактивин);
биостимуляторы (сангвиритрин, глицерам).
Слайд 90Препараты наружной терапии для лечения пиодермии
Анилиновые красители: метиленовый синий, бриллиантовый
зеленый, жидкость Кастелляни
Антисептик: хлоргексидин биглюконат, мирамистин, диоксидин, микроцид
Слайд 91Препараты наружной терапии для лечения пиодермии
Пасты: норсульфазоловая, левомицетиновая, грамицидиновая
Мази,
содержащие антибиотики или сульфаниламиды фуцидин, банеоцин, эритромициновая, гелиомициновая, линкомициновая, гентамициновая,
левомеколь,дермазин, агросульфанКомбинированные мази:
фуцикорт
фуцидин – Г
гиоксизон
лоринден С
кортомицетин
дипрогент
целестодерм В с гарамицином
Слайд 92Профилактика пиодермий
Первичная: систематические осмотры лиц, подверженных микротравмам и проведение санитарно-технических
мероприятий: борьба с запыленностью, герметизация производственных процессов, вентиляция, проветривание и
влажная уборка помещений, оптимальный температурный режим, профилактика микротравматизма, спецодежда со спецпропитками, антимикробное белье, наличие душевых. Вторичная: учет больных, медицинские профосмотры, медико-санитарный инструктаж, диспансеризацию больных, обучение оказанию первой самопомощи и взаимопомощи, санацию носителей инфекции.
Слайд 93Педикулез
или вшивость — специфическое паразитирование на человеке
вшей, питающихся его кровью.
Вши принадлежат к разряду бескрылых
насекомых, паразитирующих исключительно на млекопитающих, кровью которых они питаются. Для человека эпидемическое значение имеют три вида вшей:
головная вошь (реdiculus capitis de Geer)
платяная вошь (реdiculus vestimenthi, s. corporis)
лобковая вошь (pediculus pubis)
Слайд 94Жизненный цикл вшей
слагается из 5 периодов:
1 период —
эмбрионального развития (4 - 6
дней);
2 период -
личинки 1-й стадии развития (3— 5 дней); 3 период — личинки 2-й стадии развития (4—5 дней);
4 период — личинки 3-ей стадии развития (3—4 дня);
5 период — половозрелой стадии.
Жизненнй цикл вшей от стадии отложенного яйца дополовозрелой оплодотвореннай самки длится около 14-16 дней.
Слайд 95Вшивость развивается при неблагоприятных санитарно-гигиенических условиях. Рост заболеваемости наблюдается при
активной миграции населения, при массовом скоплении людей, среди беженцев, не
имеющих возможности лечиться, посещать баню и менять белье, у бомжей. Вследствие этого в последние годы в России отмечаются циклические вспышки педикулеза.Педикулез может возникнуть у вполне чистоплотных и благополучных граждан при контакте с больным человеком. Считается, что на распространение вшивости влияют всплески солнечной активности, усиливающие рост и размножение паразитов, а также снижение иммунитета населения.
Слайд 96Основные клинические симптомы педикулеза
1. Зуд, сопровождающийся расчесами, у отдельных людей
- аллергией.
2. Огрубение кожи от массовых укусов вшей и воздействия
слюны насекомых на дерму.3. Меланодермия - пигментация кожи за счет тканевых кровоизлияний и воспалительного процесса, вызываемого воздействием слюны насекомых.
4. Колтун - образуется за счет расчесов головы, волосы запутываются, склеиваются серозно-гнойными выделениями. В настоящее время встречается редко.
Расчесы способствуют проникновению пиококковой инфекции в кожу, возникают осложнения в виде пиодермии, дерматитов, экзематизации, лимфаденитов.
Слайд 97Головная вошь
серого цвета с темными пятнами, на ее голове
короткие и толстые усики, имеющиеся на брюшке боковые вырезки заходят
в глубь тела больше, чем у платяной вши. Размеры 2,4—3,5 мм. Срок жизни головной вши – 38 дней. За сутки откладывает не более 4 гнид, за всю жизнь -140 гнид. Головная вошь 6-12 раз в сутки пьет кровь (0,5-0,6 мг в сутки). Рассматривается как возможный переносчик возбудителей сыпного и возвратного тифов.Вне хозяина может прожить 55 часов.
Слайд 101Пути заражения головным педикулезом
При контакте головы с головой
Совместное пользование расческами,
щетками, заколками для волос, головными уборами, подушками, совместное хранение одежды
Заражение не зависит от длины и цвета волос
Педикулез – не результат нечистоплотности. Вошь любит чистые волосы и воду
Болеют чаще дети и женщины из-за постоянного контакта с детьми
Слайд 102Клиника головного педикулеза
Зуд кожи головы в местах укуса насекомых (область
затылка, висков, за ушными раковинами)
Возникновение темно-красных уртикарных папул на месте
укусовРасчесы, вторичная инфекция, увеличение и болезненность задних затылочных лмфоузлов
Колтун - склеенная экссудатом масса спутанных волос, вшей, гнид, корок.
Слайд 107Дифференциальная диагностика головного педикулеза
Дифференциальную диагностику следует проводить с пиодермией, импетигинозной
экземой волосистой части головы. Практически каждого больного, страдающего экземой или
пиодермией затылочной и височной областей, следует тщательно обследовать на наличие вшей и гнид.Слайд 108Лечение головного педикулеза
Коротко остричь волосы, смочить в/ч головы смесью растительного
масла с керосином (1:1), покрыть клеенкой. Через 8-12 часов голову
моют теплой водой с мылом.Несколько дней подряд волосы расчесывают густой расческой со жгутом из ваты, пропущенным между зубцами расчески, смоченным 9% столовым уксусом для лучшего удаления гнид.
Слайд 109Препараты, применяемые для лечения педикулеза
Пара-плюс (SCAT – Франция)
Ниттифор (Биогал/Венгрия )
Педилин
(эмульсия, гель,шампунь) (KRKA/Словения)
Никс (ГлаксоСмитКляйн/Великобритания)
Медифокс (Фокс и Ко, Россия)
Спрей-пакс, аэрозоль (SCAT
/ Франция) для лечения фтириаза
Серная мазь
Чемеричная вода
Слайд 110Платяная вошь
Светло-серого или беловатого, цвета, она крупнее головной
вши, усики у нее тоньше и длиннее, а боковые вырезки
на брюшке не такие глубокие, как у головной вши.Размеры 3,75 — 5,0 мм. Живет 46 дней. За сутки откладывает 6-14 гнид, за всю жизнь - 400 гнид. Пьет кровь 5-8 раз в сутки по 0,7-1,7 мг.
Является переносчиком возбудителя сыпного и возвратного тифов, волынской лихорадки.
Заражение платяным педикулезом происходит при контакте с больным, через нательное и постельное белье. Болеют чаще неопрятные взрослые (бомжи), реже дети.
Слайд 114Клиника платяного педикулеза
Вши и гниды обитают в складках одежды и
переходят на кожу только для кровососания. Укусы платяных вшей вызывают
появление зудящих папул и волдырей. Сильный зуд в местах укусов приводит к расчесам и присоединению пиококковой инфекции. Кожа утолщается , становится серо-бурой с белыми линейными рубцами («кожа бродяг»).Слайд 115 Излюбленными местами поражения кожи при вшивости туловища (платяном
педикулезе) являются
шея
плечи
верхняя часть спины
задняя поверхность подмышечных
впадинкожа живота
поясничная и пахово-бедренная области
Слайд 118Лечение платяного педикулеза
Сводится к частому мытью тела с мылом и
смене нательного белья.
Белье дважды обеззараживается кипячением и проглаживанием горячим
утюгомМожно применять медифокс для обеззараживания одежды методом орошения
Кожу обрабатывают 2—5% серной мазью или 20% эмульсией бензилбензоата.
При зуде кожу следует обтирать салициловым спиртом или карболово-ментоловым спиртом (состав: карболовая кислота 4,0; ментол 1,0; спирт этиловый 70% — 95 мл).
Слайд 119Вошь лобковая
Вошь лобковая (плошица) — имеет короткое и широкое тело,
причем грудь и брюшко разграничены нерезко.
Размеры 1 — 1,5
мм. Срок жизни лобковой вши – 17 дней. За сутки откладывает не более 3 гнид, за всю жизнь -50 гнид. Лобковая вошь присасывается и сосет с перерывами, данные о количестве выпитой крови отсутствуют. Участие в переносе возбудителей болезней маловероятно, плошицы практически не покидают хозяина и вне человека быстро гибнут.
Заражение – чаще при половом контакте, реже - через постель, мочалку, полотенце.
Слайд 121Клиника лобкового педикулеза
Лобковые вши (плошицы) живут главным образом в зоне
лобковых волос и живота, по краю мошонки и смежных участках
бедер, откуда иногда переползают на другие участки тела, покрытые волосами (подмышечные ямки, борода, ресницы, брови, а у детей и на волосистую часть головы). Плошицы стойко прикрепляются коготками передних лапок к основанию волос, внедряясь сосущим хоботком в глубину устья фолликула.Слайд 123Плошицы на местах укусов оставляют характерные своеобразные круглые, величиной от
чечевицы до боба, пятна от бледно-синего до бледно-серого цвета, не
исчезающие при надавливании, так называемые "синие" или "голубые" пятна - "maculae coeruleae". В центре этих пятен можно увидеть точку от укуса плошицы. Возникновение этих пятен обусловлено соединением слюны плошицы с красящим веществом крови в коже. Пятна существуют около недели, редко дольше. При паразитировании плошицы в области век возникают блефариты.Слайд 125Лечение лобкового педикулеза
Сбривание волос над большим листом бумаги
На очаги поражения
наносят 30% серую ртутную мазь (3-5 г на 1 втирание)
– 1 раз в день 2-3 суток или20% эмульсию бензилбензоата или
Ниттифор – экспозиция 40 минут
Смывают шампунем или мылом
Слайд 126Спрей-Пакс— новый препарат для лечения лобкового педикулеза, выпущен фирмой СКАТ
(Франция).
Способ применения: распылить препарат короткими нажатиями до полного покрытия всей
волосистой части лобковой зоны. Через 30 минут обработанные участки тщательно моют с мылом и ополаскивают водой.Побочное действие: возможно кратковременное раздражение, проявляющееся в виде чувства покалывания в местах нанесения препарата.
Слайд 127Противопоказания: повышенная чувствительность к какому-либо из компонентов препарата, инфицированные расчесы.
Меры
предосторожности: избегать попадания препарата на лицо. При случайном попадании в
глаза тщательно промыть их теплой водой.Рекомендуется одновременно провести лечение инфицированных половых партнеров. Обработку одежды, нательного и постельного белья проводят препаратом А-ПАР.
Слайд 128Применение А-пара
При помощи одного баллона можно обработать комплект вещей трех
человек или 9 кв. м. поверхности.
Предназначен для обработки постельных принадлежностей,
мебели, твердых поверхностей, дверных ручек, верхней одежды, детских игрушек, обуви. Не имеет запаха и не пачкает одежду
Слайд 129Противоэпидемические мероприятия при педикулезе
На каждого больного с педикулёзом составляется экстренное
извещение по форме 058/у в двух экземплярах, которые направляют в
дезотдел территориального центра санэпиднадзора (ЦСЭН) и дезотдел дезинфекционной станции.Каждый выявленный больной с педикулезом подлежит регистрации в журнале учета инфекционных заболеваний (по форме 060/У).
Срок наблюдения очага педикулеза — 1 месяц, с проведением осмотров на педикулез в очаге 1 раз в 10 дней. Очаг считается санированным при отрицательных результатах трехкратного обследования.
Слайд 130При выявлении педикулеза в организованных коллективах, проводят обязательное эпидемиологическое расследование,
обращая при этом внимание на выявление источника заражения педикулеза, на
санитарно-гигиенический режим (условия для мытья, смена постельного и нательного белья, условия хранения верхней одежды, головных уборов и т.д.). Объем и метод обработки определяется в каждом конкретном случае комиссией, представленной дезинфекционистом, эпидемиологом, санитарным врачом, курирующим данное учреждение.Слайд 131Профилактические мероприятия в лечебных учреждениях
Лица, поступающие на стационарное лечение, осматриваются
медицинской сестрой приемного отделения, а при длительном лечении — медицинской
сестрой лечебных отделений не реже 1 раза в 10 дней. Запрещается отказ в госпитализации по основному заболеванию из-за выявленного педикулезаСлайд 132Профилактика педикулеза
1. Организация и проведение плановых осмотров населения с целью
выявления и санации больных педикулёзом.
2. Обеспечение условий, необходимых для соблюдения
санитарно-гигиенических и противоэпидемических режимов в организованных коллективах (обеспеченность санпропускниками, банями, прачечными, душевыми, сменным постельным бельем и др.),3. Проведение санитарно-просветительной работы среди населения (беседы, лекции, издание листовок и др.).
Слайд 1334. Периодичность проведения профилактических осмотров
на педикулёз:
а) учащиеся
общеобразовательных школ, ПТУ — 4 раза в год после каждых
каникул и ежемесячно — выборочно (не менее4—5 классов);
б) учащиеся школ-интернатов, дети, проживающие в детских домах, домах ребенка и т.д. — еженедельно;
в) дети, выезжающие в летние лагеря отдыха или труда — осматриваются до выезда; во время нахождения в лагере — перед каждым мытьем в бане;
Слайд 134г) дети, посещающие дошкольные учреждения, осматриваются ежедневно;
д) работники промышленных предприятий,
колхозов, совхозов осматриваются 1—2 раза в год при профосмотрах;
е) люди,
находящиеся в домах престарелых и домах инвалидов — 2 раза в месяц;ж) проживающие в общежитии осматриваются при заселении, в дальнейшем — ежеквартально;
з) медицинские работники поликлинических учреждений проводят осмотр на педикулез при обращении за медицинской помощью, при диспансеризации, при оформлении на плановую госпитализацию