Слайд 1
Дифференциальная Диагностика И ЛЕЧЕНИЕ СИНКОПАЛЬНЫХ СОСТОЯНИЙ
ассистент, к.М.Н.
А.А.ЗУЕВ
2010
Слайд 2Актуальность
По данным популяционных исследований, около 30 % взрослого населения в
течение жизни имели хотя бы один случай обморока
Клинический опыт
показывают. что даже при самом тщательном целенаправленном исследовании больных, поступивших в клинику по поводу синкопальных состояний, у 26 % установить точную причину обмороков не удается; отдельные авторы указывают и на большую (60%) частоту подобных диагностических затруднений.
Смертность
К сожалению, вследствие синкопальных состояний имеют место и фатальные случаи.
Так, смертность пациентов с обмороками неясной этиологии составляет 0—12 %, в то время как при кардиогенных синкопе ее уровень увеличивается до 18-33 %.
Слайд 3Обморок - приступ кратковременной потери сознания и нарушения постурального тонуса
с расстройством сердечнососудистой и дыхательной деятельности.
термин "синкопа" (с греч.
- syncope «кратковременный обрыв, пауза"), подразумевает более широкое понимание возможных механизмов патогенеза данного состояния, нежели только представление об аноксическом и гипоксическом их происхождении.
Следует также учитывать наличие такого понятия, как "коллапс", которое обозначает сосудисто-регуляторное нарушение, проявляющееся пароксизмальным падением, но потеря сознания при этом необязательна.
Обмороки следует дифференцировать с шоком. Шок — состояние, при котором вследствие недостаточности сердечного выброса или нарушения периферического кровотока падает кровоснабжение периферических тканей ниже уровня, необходимого для поддержания процессов жизнедеятельности; обычно сопровождается артериальной гипотензией и олигурией.
Различают шок гиповолемический (обусловлен снижением объема циркулирующей крови), кардиогенный (вызванный недостаточностью функции сердца), сосудистый (вследствие расширения сосудов из-за снижения вазомоторного тонуса) и шок, вызванный комбинацией этих факторов.

Слайд 4Ряд заболеваний вызывает симптомы, сходные с проявлениями эпилепсии и требующие
дифференциальной диагностики с ней. К подобным проявлениям относятся эпизодические расстройства
сознания (которые происходят более или менее внезапно и могут сопровождаться или не сопровождаться падениями), подергивания мышц или другие повторяющиеся моторные феномены, приступообразные нарушения чувствительности, внезапные падения или сочетание указанных элементов.
Слайд 5Заболевания, которые сопровождаются подобными симптомами и требуют проведения дифференциального диагноза
с эпилепсией
Психические расстройства и нарушения сознания
С утратой сознания
с падением
обмороки
истерические
припадки
стартл-синдром
без падения
базилярная мигрень
психогенный обморок:
- обморок при плаче
• приступы дневного засыпания:
апноэ во сне
нарколепсия
- синдром Клейне-Левина
Без утраты сознания
дисфреническая мигрень
панические атаки
токсическое действие:
снотворных средств
психоактивных средств
респираторные аффективные судороги
острая глобальная амнезия
Слайд 6Падения без видимого нарушения сознания
катаплексия (изолированная или при нарколепсии)
криптогенные дроп-атаки
у женщин
падения при паркинсонизме
атонические стволовые припадки
дроп-атаки при вертебрально-базилярной недостаточности
дроп-атаки при
подвывихе атланта и других краниовертебральных аномалиях
вестибулярно-церебральные обмороки (синдром Тумаркина)
Пароксизмальные моторные феномены
фасцикуляции
гиперэкплексия
стартл-синдром
мигрень с аурой
пароксизмальный хореоатетоз
тонические стволовые припадки
респираторные аффективные судороги
тики
лицевой гемиспазм
гемимастикаторный спазм
транзиторные ишемические атаки
Пароксизмальные расстройства общей чувствительности
мигрень с аурой
транзиторные ишемические атаки
Пароксизмальные расстройства специальных видов чувствительности
офтальмическая мигрень
ретинальная мигрень
метаморфопсии при мигрени
Слайд 7В основе обморока лежит кратковременное нарушение функции структур ствола мозга,
особенно ретикулярной формации, ее нисходящих и восходящих связей, регулирующих мышечный
тонус и сознание.
Отличия обморока от эпилептического припадка состоят в очень короткой продолжительности расстройства сознания, отсутствии судорог и автоматизмов, быстром восстановлении сознания и отсутствии специфических эпилептических изменений на ЭЭГ во время приступа. Однако следует сказать, что в отдельных случаях различить эти два состояния бывает очень трудно: например, в некоторых случаях обмороки сопровождаются кратковременными подергиваниями мышц и даже непроизвольным мочеиспусканием (так называемые судорожные обмороки). После обморока описано повышение уровня пролактина в крови, как и после эпилептического припадка
Слайд 8Этиологическая классификация пароксизмальных нарушений сознания
провождающихся обмороками и/или падениями
1. Первично церебральные причины -
1.1 Эпилепсия
Эпилепсия
с генерализованными тонико-клоническими припадками
Абсансная эпилепсия детского/юношеского возраста
с типичными абсансами
с атипичными
абсансами
Синдром Уэста (салаамовы судороги)
Синдром Леннокса-Гасто (миоклонико-астатические припадки)
Миоклоническая эпилепсия
Эпилепсия со сложными парциальными припадками (особенно височные
псевдообмороки)
1.2 Другие первичные церебральные причины
Нарколепсия
Криптогенные дроп-атаки у женщин (синдром «голубых коленок»)
Падения при паркинсонизме
Вестибулярно-церебральные обмороки
Другие причины:
атонические стволовые припадки
опухоли головного мозга
сирингомиелия
базилярная импрессия
нормотензивная гидроцефалия
токсические и метаболические расстройства
Слайд 9Этиологическая классификация пароксизмальных нарушений сознания
провождающихся обмороками и/или падениями
2. Кардиоваскулярные причины
Заболевания сердца
Экстракардиальные
заболевания и аномалии сосудов
Сосудистая и цереброваскулярная дисфункция
Рефлекторные сосудистые (нейрокардиогенные) обмороки
Прессорные
обмороки
3. Психогенные нарушения сознания
3.1 Приступы у детей с расстройством дыхания
3.1.1 Респираторные аффективные судороги:
цианотичные
нецианотичные («бледные»)
Истероэпилепсия
Психогенные обмороки
Ложные заболевания (в том числе симуляция)
Слайд 10Обмороки и дроп-атаки, связанные с нарушением функции сердечнососудистой системы
Более чем
у половины пациентов, попадающих в клиники в связи с обмороками,
их причиной служат нарушения функции сердечно-сосудистой системы.
Кардиогенные обмороки
Причины кардиогенных обмороков представлены на седующем слайде , к ним относятся прежде всего нарушения сердечного ритма. Они могут вызывать приступы Адамса—Стокса, которые развиваются через 5-12 с после остановки сердца . Полное восстановление происходит только в том случае, если церебральный кровоток будет восстановлен в течение 5 мин. Поэтому при любом обмороке неясного происхождения необходимо в первую очередь тщательное обследование для выявления возможной кардиальной патологии.
Кардиогенные обмороки могут быть также вызваны расстройством рефлекторной регуляции сердечной деятельности и артериального давления
Слайд 111. Заболевания сердца без нарушения ритма
1 .1 заболевания с нарушением
оттока из левого желудочка:
стеноз аортального клапана
состояние после замены аортального клапана
гипертрофическая
обструктивная кардиомиопатия
нарушение функции миокарда
1.2. Заболевания с нарушением
наполнения левого желудочка:
миксома или тромб в левом предсердии
состояние после замены митрального клапана
- митральный стеноз
пролапс митрального клапана
тампонада сердца
1.3. Заболевания с нарушением кровообращения по малому кругу и патологией правых отделов сердца:
врожденные аномалии
острая массивная легочная эмболия
хроническая легочная гипертензия
2. Заболевания сердца с нарушением сердечного ритма
2.1. Брадиаритмии:
атриовентрикулярная блокада III степени
состояние после имплантации искусственного водителя ритма
атриовентрикулярная блокада II степени
хроническая би- и трифасцикулярная блокада
синдром слабости синусного узла
другие брадиаритмии
2.2. Тахиаритмии:
наджелудочковая пароксизмальная тахикардия
пароксизмальная желудочковая тахикардия
синдром Вольфа-Паркинсона-Уайта
синдром удлиненного QT и пируэтная тахикардия
трепетание и мерцание предсердий

Слайд 12Рефлекторные сосудистые обмороки
Различные афферентные импульсы могут вызывать чрезмерную стимуляцию блуждающего
нерва и приводить к брадикардии и/или вазомоторному коллапсу, что в
обоих случаях может провоцировать обморок.
Вазовагальные обмороки
Сильные эмоции (реакция страха или отвращения, например, при виде крови), а также физическая боль, жар или холод могут - при наличии предрасположенности — вызывать обмороки. Знание па циента об этой своей склонности часто приводит к страху ожидания и, соответственно, усиливает тенденцию к развитию обморока. При исследовании на вращающемся столе у 2/з подобных пациентов развиваются обмороки
Слайд 13Обмороки, провоцируемые глотанием
Обморок во время акта глотания чаще всего развивается
у пациентов с невралгией языкоглоточного нерва, опухолью глотки или последствиями
лучевой терапии.
Предполагают, что патофизиологический механизм состоит в аберрантной (эфаптической) передаче возбуждения между нервными волокнами, в результате которой необычайно интенсивная афферентация приводит к усилению эфферентной импульсации по волокнам блуждающего нерва.
Лечение: в некоторых случаях эффективен карбамазепин.
Слайд 14Синдром каротидного синуса
Патофизиология
Нормальный рефлекс каротидного синуса заключается в том,
что при раздражении барорецепторов каротидного синуса происходит уменьшение частоты сердечных
сокращений и снижение сопротивления периферических сосудов. Афферентное звено этого рефлекса состоит из нерва каротидного синуса и языкоглоточного нерва, а эфферентное звено - из блуждающего нерва и симпатических волокон. Повышенная чувствительность каротидного синуса, например при артериосклерозе, артериальной гипертензии, сахарном диабете и т.п., может приводить к чрезмерной реакции при надавливании на область каротидного синуса и даже при энергичном повороте или переразгибании головы. Патологическим считается уменьшение частоты сердечного ритма более чем на 50% или снижение систолического артериального давления более чем на 40 мм рт.ст. Различают следующие типы синдрома каротидного синуса:
кардиоингибиторный тип,
вазодепрессорный тип,
церебральный тип (существование последнего типа не является общепризнанным).
Клиническая картина
Поражаются чаще всего пожилые мужчины, страдающие одним из названных выше заболеваний. Утрате сознания предшествует кратковременное головокружение или чувство дурноты. Бессознательное состояние продолжается лишь несколько секунд, в исключительных случаях — до нескольких минут.
Диагностика
Необходимо учитывать указанные выше провоцирующие механизмы и факторы риска. Решающим для диагностики служит тест с давлением на область каротидного синуса, которое должно проводиться под контролем ЭКГ строго с одной стороны. При этом следует держать наготове шприц с атропином, а при наличии высокого риска — внешний водитель сердечного ритма.
Лечение
Средство выбора - имплантация постоянного водителя сердечного ритма. При вазодепрессорной форме заболевания прибегают к хирургической денер-вации одного или обоих каротидных синусов.

Слайд 15Прессорный обморок
Патофизиология
Этот тип обоморока связан с процессами, приводящими к
повышению давления внутри грудной клетки. Повышено внутригрудного давления через систему
спинальных вен приводит к увеличению спинального и внутричерепного давления. Когда внутричерепное давление превышает артериальное, мозговая перфузия резко падает, что можно подтвердить с помощью допплеровской сонографии. Если повышение внутригрудного давления продолжается несколько секунд, например при длительном кашле или смехе, пациент теряет сознание. Системное артериальное давление при этом снижается незначительно.После наступления бессознательного состояния мышцы расслабляются, кашель прекращается, мозговое кровообращение восстанавливается, и пациент вновь приходит в сознание. В легких случаях при кашле могут появляться головокружение или ощущение общей слабости.
Этот механизм играет также роль при обмороках, возникающих при резком выпрямлении
Клиническая картина
Различают несколько типов прессорных обмороков в зависимости от провоцирующих факторов.
Кашлевой обморок, «смеховой» обморок (ictus laryngis, гелоплексия) наблюдаются чаще всего у крупных, тучных мужчин, курильщиков и лиц с эмфиземой легких. Обморок развивается после сильного приступа кашля или длительного смеха. Кашлевые обмороки составляют около 1% от числа всех обмороков.

Слайд 16Рефлекторные обмороки
Миктурический обморок
Миктурический обморок (обморок при мочеиспускании) в типичном случае
происходит, когда только что проснувшийся, еще сонный пациент (нередко под
дополнительным действием алкоголя) встает с переполненным мочевым пузырем и пытается немедленно помочиться. Из-за резкого снижения симпаческого вазоконстрикторного тонуса развиваются резкое падение артериального давления и коллапс. Этому способствуют эффект Вальсальвы (пациент часто должен натужиться, чтобы инициировать мочеиспускание) и прекращение действия рефлекторного механизма поддержания артериального давления афферентацией от переполненного мочевого пузыря. Миктурические обмороки составляют около 5% от числа всех обмороков. Они чаще развиваются у молодых мужчин, реже - у пожилых лиц обоих полов, отягощенных сразу несколькими соматическими заболеваниями.
Обмороки при выпрямлении (strecksynkopen)
Указанные ниже патофизиологические механизмы иногда используют нерадивые школьники, чтобы спровоцировать у себя обморок:
сначала они проводят интенсивную гипервентиляцию, при этом развивается гипокапния и происходит сужение мозговых сосудов,
затем путем резкого вставания из положения сидя на корточках вызывают ортостатическое падение артериального давления,
дополнительно сильно натуживаются, что сопровождается повышением давления изнутри на сомкнутые голосовые связки (прием Вальсальвы),
наконец, при необходимости просят товарица обхватить и сдавить грудную клетку, повышая внутригрудное давление.
Таким образом, прямо на глазах учителя, обычно весьма обеспокоенного происходящим, развивается обморок.

Слайд 17Артериальная гипотензия в положении лежа
У беременных женщин обмороки могут возникать,
когда они ложатся на спину.
Обмороки вызываются снижением венозного возврата
к сердцу вследствие сдавления
нижней полой вены увеличенной маткой.
Обмороки вследствие нарушения регуляции кровообращения в вертикальном положении
Патофизиология
Нарушения одного или нескольких механизмов регуляции кровообращения и поддержания артериального давления в вертикальном положении приводят к депонированию крови на периферии. Минутный объем сердца становится недостаточным для поддержания адекватной перфузии мозга, что и приводит к развитию обморока в вертикальном положении.
Клиническая картина
Различают два важнейших клинических варианта.
1. Идиопатический вазомоторный коллапс у подростков
наблюдается при быстром росте. Предрасполагающими факторами служат переутомление, эмоциональное напряжение, плохое общее состояние, духота или жара. Сначала появляются головокружение, мелькание черных точек перед глазами, избыточная потливость, а затем происходят потеря сознания и падение. Как правило, пациент медленно оседает, а не падает на пол со всего размаху, как при эпилептическом припадке. Иногда сохраняется способность воспринимать окружающее, но нарушается возможность реагировать. В некоторых случаях наблюдаются отдельные беспорядочные движения или дрожь. Непроизвольное мочеиспускание происходит крайне редко. Характерны бледность кожных покровов, холодный пот, расширенные, но реагирующие на свет зрачки. Бессознательное состояние продолжается от нескольких секунд до нескольких минут. После придания горизонтального положения пациент быстро приходит в себя. Если окружающие ошибочно пытаются посадить или даже поставить пациента на ноги, может развиться так называемый «судорожный обморок», напоминающий эпилептический припадок и сопровожающийся непроизвольным мочеиспусканием. После обморока пациенты либо сразу приходят в нормальное состояние, либо в течение некоторого времени чувствуют себя уставшими и изнуренными. Однако состояния спутанности, которое наблюдается после эпилептического припадка, не бывает. Обмороки появляются обычно в школьном возрасте: пик частоты приходится на 6 лет, второй пик - на 11—12 лет. Затем с возрастом они становятся реже.

Слайд 182. Ортостатическая гипотензия, сопровождаемая обмороками, может появляться при различных состояниях,
связанных с нарушением регуляции артериального давления. Среди них гиповолемия, дефицит
натрия, аддисонова болезнь, гипотиреоз, вегетативная недостаточность при диабетической полиневропатии, болезнь Паркинсона, мультисистемная атрофия (синдром Шая-Дрейджера) и другие заболевания, сопровождаемые вегетативной дисфункцией. Ортостатическую гипотензию и обмороки могут вызывать и некоторые лекарственные средства, особенно диуретики, гипотензивные средства, трициклические антидепрессанты и др.
Обмороки при заболеваниях сосудов
Причиной потери сознания и падения может быть преходящее снижение мозговой перфузии, особенно в области ствола мозга, которое возможно при синдроме дуги аорты и других органических поражениях цервикокраниальных сосудов. Некоторые из этих расстройств, в частности дроп-атаки при вертебрально-базилярной недостаточности, синдром подключичного обкрадывания.
Слайд 19Расстройства сознания вследствие метаболических нарушений
Тетания
Тетания - синдром, связанный с гипокальциемией,
причиной которой могут быть первичные нарушения обмена кальция, гипопаратиреоз, спру.
Классическими элементами синдрома являются также метаболический алкалоз и повышение уровня фосфатов в плазме. Однако бывает и нормокалъциемическая тетания, которая появляется на фоне нормальной концентрации фосфатов. Сопровождающий тетанию алкалоз может быть не только метаболическим (например, при введении бикарбоната), но и респираторным.
□ Гипервентиляционная тетания
Нередко в начале тетанического приступа наблюдаются повышенная тревожность и миалгии. Затем появляются парестезии в пальцах и области рта и (наиболее заметное проявление) тонические контрактуры мышц. Пальцы прижаты друг к другу, большой палец руки сильно отведен {«рука акушера»), рука согнута в лучезапястном и локтевом суставах. Ноги разогнуты, стопы в положении подошвенного сгибания и супинации, пальцы согнуты (карпопедалъный спазм). Губы поджаты. Изредка наблюдаются судороги голосовых связок, стридор, спазм привратника желудка, бронхоспазм, вазоспазм. Приступ продолжается от нескольких минут до нескольких часов. Сознание может быть затемнено, и хотя окружающим может казаться, что пациент утратил сознание, он способен воспринимать происходящее вокруг него.
Важное диагностическое значение придают гипервентиляиионному тесту. Он подтверждает диагноз, если при 3-минутном форсированном дыхании воспроизодятся симптомы, соответствующие начальным проявлениям тетанического приступа. Однако валидность результатов этого теста была поставлена под вопрос недавним плацебо-контролируемым исследованием . В межприступном периоде наблюдаются признаки скрытой (латентной) тетании,в том числе повышенная возбудимость нервных стволов при механическом раздражении: сокращение мышц лица при перкуссии в проекции ствола лицевого нерва (симптом Хвостека), разгибание и отведение стопы при перкуссии в проекции ствола общего малоберцового нерва в области головки малоберцовой кости (симптом Луста), появление «кисти акушера» при сильном сдавлении нервных стволов плеча жгутом (симптом Труссо). Дополнительные методы исследования малоинформативны. При игольчатой электромиографии с использованием одного из упомянутых выше методов провокации появляются повторные разряды двигательных единиц, прежде всего так называемые дуплеты или триплеты.
Дифференциальный диагноз при тетании следует проводить прежде всего со стволовыми припадками. Несомненно, что в клинической практике диагноз гипервентиляционной тетании ставится неоправданно часто.

Слайд 20Дроп-атаки
Внезапные неспровоцированные падения {дроп-атаки) могут происходить при внезапной утрате сознания
(эпилептического или неэпилептического происхождения), но возможны и при сохранном сознании
либо очень кратковременном его нарушении, практически незаметном для окружающих. Причиной падений может быть ишемия в вертебрально-базилярном бассейне.
Падения при паркинсонизме
Вследствие акинезии у больных с паркинсонизмом становятся невозможными быстрые корригирующие постуральные рефлексы, которые бы позволили удержать равновесие при его утрате, что и приводит к падениям. Изредка именно падения бывают ранним признаком заболевания, когда его другие проявления еще не столь очевидны.
Криптогенные дроп-атаки у женщин
Внезапные падения, которые раньше обозначались как климактерические (менопаузальные) обмороки (падения), наблюдаются у женщин в возрасте от 40 до 60 лет. У некоторых подобные приступы отмечались и в более молодые годы. Сознание при этом может быть сохранено. Пациентка неожиданно падает вперед, разбивая колени («maladie des genoux bleus» (фр.) - «болезнь голубых коленок»). Падения происходят несколько раз в год и в течение нескольких лет постепенно исчезают. Причина остается неясной.
Вестибулярно-церебральные обмороки (синдром Тумаркина)
При этом синдроме пациент падает «как подкошенный», обычно в одну и ту же сторону. В этот момент или на доли секунды раньше он ощущает приступ сильного головокружения и потерю равновесия, окружающий мир кажется «опрокинутым». Приступы могут быть спровоцированы быстрым движением головы или другими движениями. У некоторых пациентов наряду с падениями наблюдаются и другие признаки вестибулопатии. Доброкачественное пароксизмальное головокружение у детей также продолжается несколько секунд, приводит к внезапным падениям, но происходит неоднократно в течение недели.
Другие причины падений
Об атонических стволовых припадках будет сказано ниже. Падения могут быть симптомом опухоли головного мозга (прежде всего парасагиттальной лобной опухоли). Обмороки описаны при сирингобулъбии, коллоидной кисте III желудочка, аномалии Арнольда—Киари и базилярной импрессии

Слайд 21Дополнительные методы исследования при обмороках и падениях
Метод исследования
Стандартная ЭЭГ включая
пробы на фотостимуляцию и гипервентиляцию
Мониторинг ЭКГ
ЭКГ и эхокардиография (чрезпищеводная,трансторакальная)
Тест
сдавления каротидного синуса
Исследование ЧСС в покое, при вставании и при пробе Вальсальвы
Вращающийся стол
Мониторинг ЭЭГ
ВидеоЭЭГ-мониторинг
Полисомнография
Определение пролактина в крови в постиктальном периоде
Показания
Эпилепсия
Нарушения ритма и другие заболевания сердца
Нарушения фунции миокарда и клапанов сердца
Синдром каротидного синуса
Нарушение вегетативной иннервации сердца
Вазовагальные обмороки
Отрицательный результат стандартной ЭЭГ при клиническом подозрении на эпилепсию
Подозрение на эпилепсию, необходимость подтверждения диагноза и дифференциальной диагностики с психогенными припадками
Нарколепсия, синдром сонных апноэ и другие парасомнии
Генерализованные судорожные припадки
Слайд 22Приступообразные моторные феномены неэпилептического происхождения
Известны несколько форм пароксизмальных нарушений мышечного
тонуса и дискинезий. Пароксизмальные дискинезии представляют собой эпизоды дистонии, хореоатетоза,
атетоза или баллизма и возникают при ряде заболеваний, которые часто носят наследственный характер. Их необходимо дифференцировать с эпилепсией
Стволовые припадки
Патогенез
Клиническая картина
Стволовые припадки провоцируются движением, переменой положения тела или гипервентиляцией. Характерно тоническое болезненное сокращение мышц одной половины тела, при этом рука обычно согнута, а нога находится в состоянии переразгибания. Приступ продолжается, как правило, менее 1 мин. Сознание сохранено. После этого наступает рефрактерная фаза различной продолжительности, во время которой пациент может свободно выполнять движение, которое спровоцировало при ступ. Гораздо реже наблюдаются припадки, не сопровождающиеся тоническим напряжением мышц, которые характеризуются внезапно возникающими болезненными ощущениями в половине тела а также локализованными атоническими проявлениями, например внезапной утратой способности открыть глаза. Приступы могут повторяться более 10 раз в день.
Этиология
Стволовые припадки наблюдаются при рассеянном склерозе, нарушениях кровообращения в стволе головного мозга, опухолях и инфарктах области базальных ганглиев либо могут носить идиопатический характер, возникая в отсутствие признаков какого-либо органического поражения головного мозга.
Диагностика
Результаты обследования зависят от основного заболевания, ставшего причиной приступов. На ЭЭГ специфические изменения не регистрируются, в том числе во время приступа.
Дифференциальный диагноз
Стволовые припадки необходимо дифференцировать с метаболической гипервентиляционной тетанией, а также рефлекторной эпилепсией (в том числе при парасагиттальной опухоли мозга).
Лечение
Почти во всех случаях эффективны противоэпилептические средства, прежде всего карбамазепин и окскарбазепин.

Слайд 23Пароксизмальный хореоатетоз
Пароксизмальный хореоатетоз — приступообразное двигательное расстройство, которое следует отличать
от эпилепсии. Различают идиопатическую и семейную формы. Последняя начинается в
детстве и наследуется по аутосомно-доминантному типу. Пароксизмы могут индуироваться движением (кинезиогенная форма) или возникать спонтанно (некинезиогенная форма). Мутации, вызывающие эти состояния, обнаружены на хромосомах 2q или 16 (84d) - в генах, кодирующих белки ионных каналов (684с).
Клиническая картина
Характерен приступообразный гиперкинез, который начинается с листальных отделов конечностей, распространяется проксимально и охватывает в конечном счете все тело. Движения могут быть хо-реоатетоидными, баллистическими, атетоидными или дистоническими либо носят смешанный характер. Наряду с генерализованными наблюдаются асимметричные и односторонние формы. При кинезиогенной форме приступ продолжается не более нескольких минут, часто менее 1 мин. При некинезиогенной форме гиперкинез сохраняется более длительно — до нескольких часов или даже дней. Приступ не сопровождается потерей сознания. После приступа наблюдается рефрактерная фаза продолжительностью несколько минут. При пароксиз-мальном кинезиогенном хореоатетозе приступы провоцируются внезапными движениями, особенно после длительного пребывания в спокойном состоянии в положении сидя или лежа. При некинезиогенной форме возникновение приступа не связано с произвольным движением. Наблюдается и так называемая промежуточная форма, при которой гиперкинез провоцируется не движением, а напряжением мышц, физическим усилием. Описано сочетание пароксизмального кинезиогенного хореоатетоза с мигренью.Трудно четко развести пароксизмальные дискинезий и стволовые припадки, которые, таким образом, образуют клинический континуум. Имеются сообщения о симптоматических формах пароксизмальных дискинезий, вызываемых токсическим эффектом фенитоина, оптикомиелитом, рассеянным склерозом, асфиксией в родах, гипопаратиреозом, тиреотоксикозом, гипогликемией.
■ Лечение
Как и при стволовых припадках, эффективны противоэпилептические средства, прежде всего карбамазепин и окскарбазепин. При кинезиогенных формах их эффективность значительно выше.

Слайд 24Непроизвольные движения и разгибательные спазмы при ишемическом поражении варолиева моста
Ранним
признаком тромбоза базилярной артерии могут быть непроизвольные движения конечностями, напоминающие
движения боксера, или разгибательные спазмы, которые возникают на фоне сохранного сознания. Они могут быть одно- или двусторонними и сопровождаться насильственным смехом, плачем или мочеиспусканием. Возможно, что это тот же самый феномен, который ранее обозначили термином «мозжечковые приступы», наблюдая его при патологических процессах в задней черепной ямке.
Слайд 25Психогенные пароксизмальные расстройства
Эмоциональные факторы могут, при наличии соответствующей предрасположенности, провоцировать
острые физиологические реакции, например ваговазальные припадки, и даже приводить к
настоящим эпидемиям синкопальных состояний в группах подростков. Остановимся на пароксизмальных состояниях, которые полностью или по крайней мере частично зависят от психологических факторов.
Психогенные пароксизмальные состояния детского возраста
Респираторные аффективные судороги
Патогенез и клиническая картина
Подобная форма пароксизмальных расстройств наблюдается в большинстве случаев у активных и капризных детей,
впервые появляясь в возрасте 6-18 мес полностью исчезая к 6 годам. Различают две клинические формы
Провоцирующими факторами так называемых цианотичных аффективных судорог служат испуг, гнев, боль и другие виды эмоционального напряжения. Они вызывают сильный крик и плач. В фазе выдоха происходит внезапная остановка дыхания, ребенок становится цианотичным, совершает беспорядочные движения руками и ногами или замирает на 5-30 с, после чего появляется глубокий вдох. При этом обычно наблюдается некоторая спутанность сознания, изредка отмечаются истинная утрата сознания или клонические судороги. Предположительный патогенез этих приступов напоминает прессорные обмороки, например кашлевые.

Слайд 26Так называемые бледные (нецианотичные) аффективные судороги провоцируются внезапным испугом или
падением. Фаза крика может отсутствовать. Ребенок в течение нескольких секунд
становится бледным, вялым и теряет сознание. Затем развивается тоническое напряжение мышц или миоклонии. Вследствие раздражения блуждающего нерва возможна остановка сердца на короткое время, что приводит к гипоксии головного мозга.
Диагностика
При обеих формах на ЭЭГ в межприступ-ном периоде изменений не регистрируется. Во время приступа в результате гипоксии появляется О-активность, а в фазе утраты сознания возможна высокоамплитудная 5-активность.
Прогноз
Прогноз благоприятный. Аффективные судороги не связаны с эпилепсией и не повышают риск ее развития. У некоторых пациентов впоследствии развиваются ваговазальные обмороки.
Обмороки при плаче
Провоцирующими факторами служат боль и эмоциональная реакция. Ребенок
течение нескольких минут плачет и всхлипывает, дышит при этом очень поверхностно, перемещая воздух преимущественно в «мертвом пространстве». В результате развивается цианоз, сознание угнетается. Иногда развиваются полная потеря сознания и мышечные спазмы. Состояние доброкачественное: серьезных осложнений не описано.

Слайд 27Стартл-синдром
Под этим термином понимают не только органическое расстройство, характеризующееся чрезмерной
реакцией на внешние стимулы, обозначаемое как гиперэкплексия, но и психогенную
патологическую реакцию, вызванную испугом. Как правило, она наблюдается у детей с повреждением головного мозга. После воздействия пугающего фактора ребенок через несколько секунд цепенеет, лицо напрягается, происходит падение, обычно на спину, при этом развивается тоническая разгибательная судорога рук. В течение нескольких секунд ребенок остается неподвижным, затем приступ быстро заканчивается. Иногда в завершении ребенок плачет или попеременно плачет и смеется. Приступы повторяются до нескольких раз в день.
Подобное состояние следует отличать от упоминавшихся ранее гиперэкплексии, которая может носить семейный характер, истинных эпилептических припадков, провоцируемых внешними стимулами (рефлекторной эпилепсии), аффективных судорог и истерической реакции.
Психогенные эпилептиформные припадки
Наиболее подходящими обозначениями Для данного вида припадков служат такие нейтральные термины, как, например, «псевдоприпадки» или «неэпилептические припадки». Они составляют примерно 10-20% случаев устойчивых к противоэпилептической терапии припадков у взрослых. Средняя частота за 4-летний период наблюдения в одной из канадских провинций составила 3 случая на 100 000 населения.
Припадки носят демонстративный характер и всегда происходят в присутствии зрителей. Типичны резкие, хаотичные, вычурные движения. Признаки, позволяющие отличить психогенные припадки от истинной эпилепсии:
несоответствие ни одному из известных типов эпилептических припадков,
ЭЭГ в межприступном периоде не регистрирует патологических изменений, а в постиктальном периоде ритм не бывает замедленным,
при снижении концентрации противоэпилептических препаратов в плазме частота припадков не увеличивается.
Для дифференциальной диагностики рекомендуется комбинированный видео-ЭЭГ-мониторинг.

Слайд 28Психогенные обмороки
Пациент выглядит спящим, параметры дыхания и гемодинамики в норме.
В области гортани наблюдаются регулярные глотательные движения. При попытке пассивно
открыть глаза исследователь ощущает сопротивление, а после открывания глаз создается впечатление, что пациент видит. При вызывании вестибуло-окулярного рефлекса с помощью быстрого поворота головы (после пассивного открывания глаз) глазные яблоки не отклоняются в противоположную сторону, как у пациентов в коме, а либо остаются фиксированными на какой-либо точке, либо «обгоняют» голову при повороте. В неврологическом статусе и на ЭЭГ патологических изменений не наблюдается (следует учитывать, что ритм ЭЭГ остается в норме и при так называемой «альфа-коме» при поражении ствола мозга).
Другие формы
Экламптические припадки у беременных обычно требуют проведения дифференциальной диагностики с эпилепсией, начавшейся во время беременности. Установить диагноз в этом случае необходимо, так как эклампсию следует лечить не противоэпилептическими средствами, а сульфатом магния
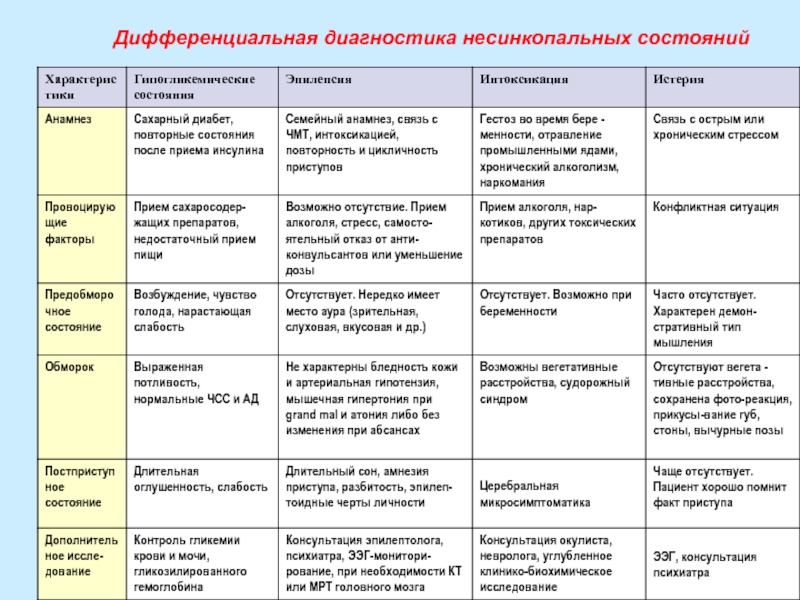
Слайд 29Дифференциальная диагностика несинкопальных состояний
Слайд 30Алгоритм лечения пациентов с синкопальными состояниями
1. Устранение провоцирующих факторов (отказ
от алкоголя, чрезмерного приема диуретиков, вазодилататоров).
2. Ограничение триггерных моментов (резкое
вставание, длительное стояние, натуживание, гипервентиляция и др.).
3. Коррекция основного заболевания при первичной и вторичной автономной недостаточности.
4. При ортостатическом синкопе — флудрокортизон (0,1-0,2 мг/сутки), мидодрин, сон на кровати с поднятым головным концом, использование абдоминальных бандажей, эластических колготок и др.
5. При кардиогенных синкопе — катетерная абляция, антиаритмические средства (амиодарон), имплантация кардиовертера-дефибриллятора.
6. При нейрогенных обмороках — антилитические методы психотерапии, упражнения функционального расслабления, двигательная терапия, психосоматический тренинг, музыкотерапия, биологическая психотропная терапия.
7. При ангиогенных обмороках — ангиопротекторы, антиоксиданты (тиотриазолин, а-липоевая кислота, витамин Е), липолитики (статины), нейропротекторы (нейропептиды, ноотропы), вазоактивные препараты (антагонисты кальция, алкалоиды спорыньи).