Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Дифференциальная диагностика мочевого синдрома
Содержание
- 1. Дифференциальная диагностика мочевого синдрома
- 2. МОЧЕВОЙ СИНДРОМКлинико-лабораторное понятие, которое включает в себя
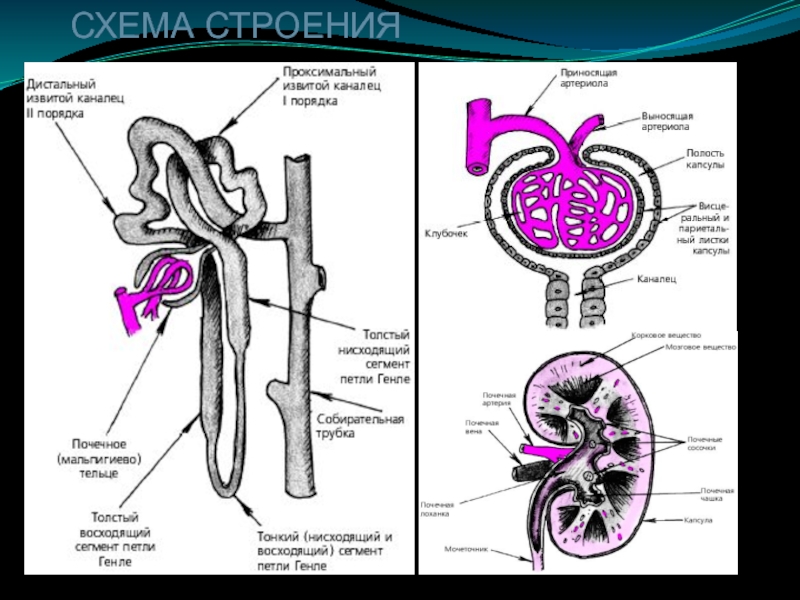
- 3. СХЕМА СТРОЕНИЯ
- 4. ПРИЧИНЫ МОЧЕВОГО СИНДРОМА 1) Заболевания почек: Гломерулярные
- 5. ПРОТЕИНУРИЯВыделение с мочой белков в количестве, превышающем
- 6. Функциональная протеинурияНаблюдается у пациентов со здоровыми почками,
- 7. Патологическая протеинурияПреренальная или избыточная, обусловленна повышенным синтезом
- 8. РЕНАЛЬНАЯ ПРОТЕИНУРИЯКлубочковая протеинурия обусловлена поражением базальной мембраны,
- 9. От 0,066до 3,5 г/л и выше
- 10. ЛЕЙКОЦИТУРИЯЭкскреция с мочой лейкоцитов, превышающих норму:- при
- 11. ПРИЧИНЫ ЛЕЙКОЦИТУРИИинфекции полостной системы почек (пиелонефрит) инфекции
- 12. 30 мг/сутот ед. до 100 эр в
- 13. ГЕМАТУРИЯВ норме в ОАМ эритроцитов нет, у
- 14. ПРИЧИНЫ ГЕМАТУРИИ А. Болезни паренхимы
- 15. Слайд 15
- 16. ЦИЛИНДРУРИЯЭкскреция с мочой цилиндров, представляющих собой слепки
- 17. ЦИЛИНДРУРИЯ Необходимо помнить
- 18. Дифференциальная диагностика «мочевого и нефротического синдрома».Нефротический синдром
- 19. Слайд 19
- 20. Слайд 20
- 21. Слайд 21
- 22. Жалобы
- 23. Слайд 23
- 24. Общий осмотр
- 25. Слайд 25
- 26. Слайд 26
- 27. Дополнительные методы исследования Общий анализ мочи
- 28. Слайд 28
- 29. Слайд 29
- 30. Слайд 30
- 31. Общий анализ крови
- 32. Биохимический анализ крови
- 33. Слайд 33
- 34. Слайд 34
- 35. Слайд 35
- 36. Слайд 36
- 37. СПАСИБО ЗА ВНИМАНИЕ!
- 38. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Дифференциальная диагностика
мочевого
синдрома
Выполнила студентка
6 курса группа 6322Б. 4бригада
Кичибекова
Г. Р.
Слайд 2МОЧЕВОЙ СИНДРОМ
Клинико-лабораторное понятие, которое включает в себя протеинурию, гематурию, лейкоцитурию
и цилиндрурию.
Патологические изменения со стороны анализов мочи при отсутствии артериальной
гипертензии и нефротического синдрома –изолированный мочевой синдром.Слайд 4ПРИЧИНЫ МОЧЕВОГО СИНДРОМА
1) Заболевания почек:
Гломерулярные :
- гломерулонефрит,
- гломерулопатии .
Тубуло-интерстициальные :
- пиелонефрит,
- острая
уропатия ,- рефлюксная нефропатия,
- кистозная нефропатия ,
- лекарственная нефропатия,
- возрастная нефропатия.
2) Интеркуррентные инфекции и интоксикации:
-бактериальные инфекции любой локализации,
-вирусные инфекции,
-алкогольная интоксикация,
- пищевая интоксикация,
потребление наркотиков.
3) Метаболические расстройства:
-подагра,
-СД,
-нефрокальциноз,
-оксалурия.
4) Системные заболевания:
- АГ,
- Системный васкулит,
-СЗСТ (СКВ, ревматоидный артрит),
- Амилиодоз,
- Миеломная болезнь,
-Гепато-ренальный синдром.
5) Опухоли
-первичные опухоли мочевой системы,
-метастазы опухолей в органы мочевой системы,
-паранеопластическая нефропатия.
6) Заболевая нижних мочевыводящих путей
- воспалительные заболевания,
- ДГПЖ,
- инородные тела.
Наиболее часто: АГ, ХСН, инфекционный эндокардит
Слайд 5ПРОТЕИНУРИЯ
Выделение с мочой белков в количестве, превышающем допустимую норму (30-50
мг./сут.)
КЛАССИФИКАЦИЯ.
По связи с заболеваниями:
По составу: -функциональная, -селективная
-патологическая. -неселективная.
По источнику:
-преренальная (переполнения),
-ренальная (клубочковая, канальцевая),
-постренальная,умеренная(1-3 гр/сут).
По величине:
-микроальбуминурия (до 300мг./сут.),
-низкая(следы-1г/сут),
-умеренная (1-3гр/сут),
-высокая или нефротическая (более 3 гр/сут).
Слайд 6Функциональная протеинурия
Наблюдается у пациентов со здоровыми почками, патогенез ее не
установлен, имеет нестойкий характер, уровень до 2гр/сут. Редко сочетается с
эритроцит-, лейкоцит-, цилиндрурией, исчезает после устранения причины.Ортостатическая. Чаще встречается у молодых лиц 13-20 лет. Характерно появление белка в моче при длительном стоянии или ходьбе с быстрым исчезновением в горизонтальном положении. Ортостатическая проба.
Напряжения. Возникает после тяжелого физического напряжения, выявляется в 1-ой порции мочи, исчезает при обычных нагрузках.
Лихорадочная. Наблюдается у детей и лиц старческого возраста, исчезает после нормализации температуры.
Застойная. Выявляется при застойной недостаточности кровообращения.
Слайд 7Патологическая протеинурия
Преренальная или избыточная, обусловленна повышенным синтезом низкомолекулярных белков, циркулирующих
в крови фильтрующихся нормальными клубочками, неполностью реабсорбирующихся из-за большого количества
или отсутствия фермента для их реабсорбции.Заболевания:
- миеломная болезнь,
микроглобулинемия Вальденстрема
(хр. сублейкемический лейкоз В-клеточной природы),
- гемолитические анемии с внутрисосудистым гемолизом,
- рабдомиолиз,
- моноцитарный лейкоз и др.
Слайд 8РЕНАЛЬНАЯ ПРОТЕИНУРИЯ
Клубочковая протеинурия обусловлена поражением базальной мембраны, через которую фильтруются
плазменные белки.
Наблюдается при:
-остром и хроническом гломерулонефрите,
-амилоидозе,
-диабетическом гломерулосклерозе,
-тромбозе почечных вен.
Канальцевая протеинурия
обусловлена недостаточной реабсорбцией белка в проксимальном отделе канальца.Появляется при:
-генетических тубалопатиях ( синдром Фанкони ),
-остром канальцевом некрозе,
-пиелонефрите,
-хроническом отторжении трансплонтата,
-отравлении солями металлов
( свинец , висмут, ртуть ).
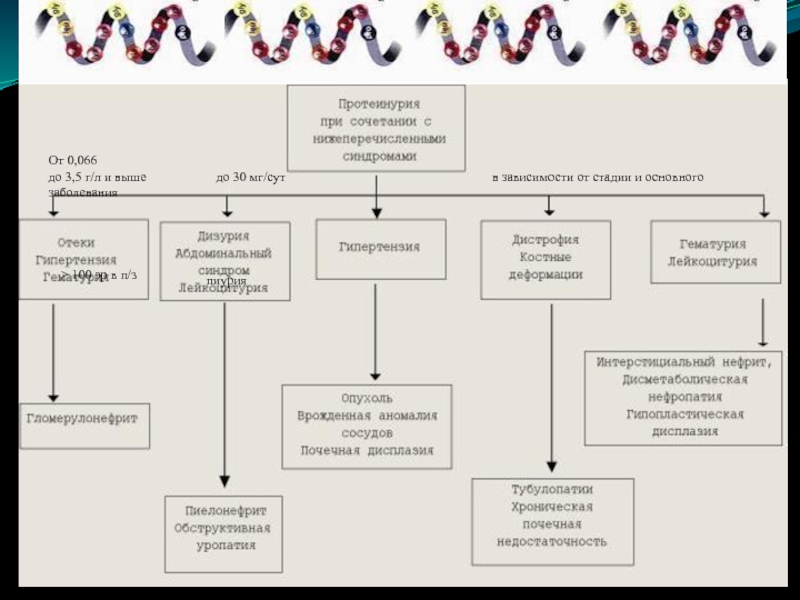
Слайд 9От 0,066
до 3,5 г/л и выше
до 30 мг/сут
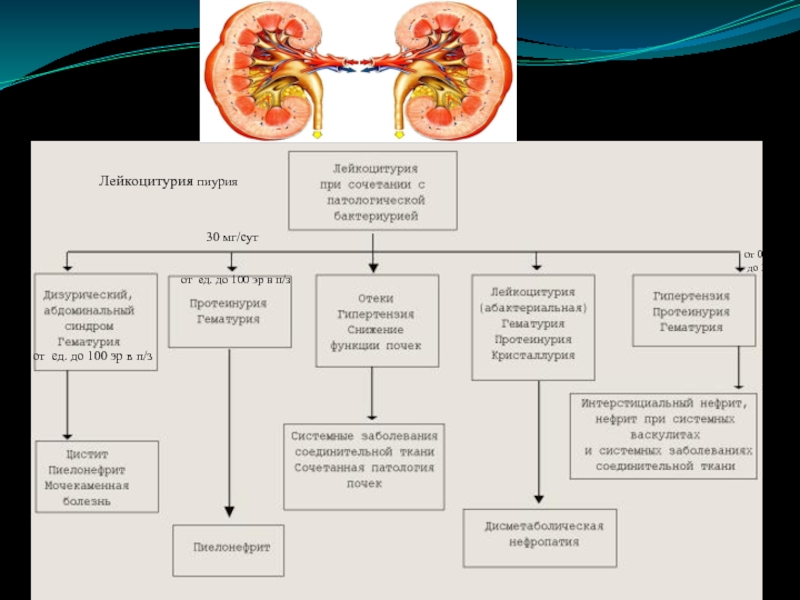
в зависимости от стадии и основного заболевания> 100 эр в п/з
пиурия
Слайд 10ЛЕЙКОЦИТУРИЯ
Экскреция с мочой лейкоцитов, превышающих норму:
- при ОАМ: более 6-8
в поле зрения
- при исследовании по Нечипоренко – свыше 2.5*106/л
по Каковскому-Аддису – более 4*106/сутки
Классификация:
незначительная – 8-10, 20-40 в п/з
умеренная 50-100 в п/з
выраженная (лейкоциты покрывают всё поле зрения, не поддаются подсчету)
резко выраженная лейкоцитурия – пиурия.
Механизм :
проникновением лейкоцитов из очагов воспалительной инфильтрации межуточной ткани почек в просвет канальцев через поврежденные или разрушенные этим процессом их стенки; (при пиелонефрите и интерстициальном нефрите)
попаданием лейкоцитов в мочу из слизистой оболочки мочевых путей, пораженных воспалительным процессом(при пиелите, цистите, уретрите) ;
при гнойном пиелонефрите пиурия появляется в результате прорыва гнойного содержимого из гнойника (абсцесса, карбункула) в полость чашечки или лоханки.
ЛЕЙКОЦИТУРИИ
Слайд 11ПРИЧИНЫ ЛЕЙКОЦИТУРИИ
инфекции полостной системы почек (пиелонефрит)
инфекции нижних МВП (циститы,
уретриты, простатиты)
Выраженная пиурия при гидронефрозе, гнойном пиелонефрите
Незначительная либо умеренная преходящая
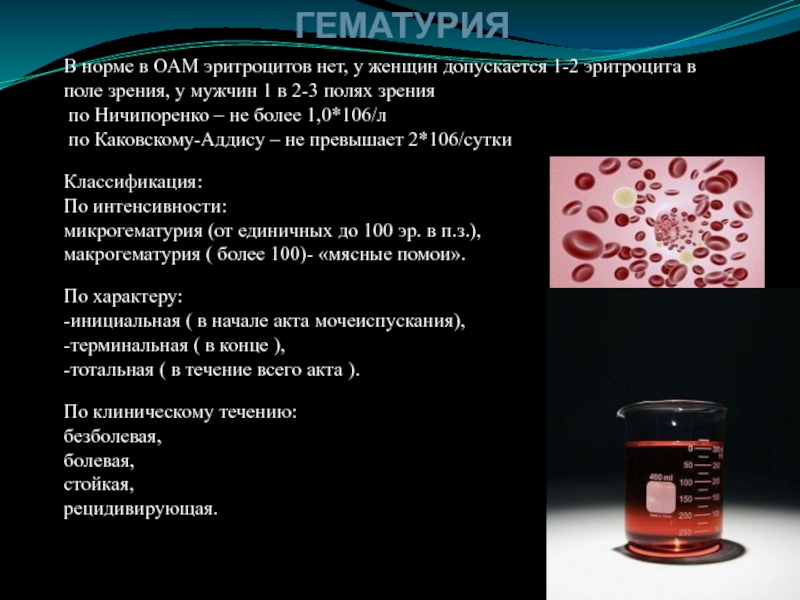
лейкоцитурия может иметь место в первые дни острого гломерулонефрита; нередко (хотя и не постоянно) обнаруживается при ХПН, явившейся следствием гломерулонефрита, амилоидоза почек, диабетического гломерулосклероза, а также при нефротическом синдроме различной этиологии.Слайд 13ГЕМАТУРИЯ
В норме в ОАМ эритроцитов нет, у женщин допускается 1-2
эритроцита в поле зрения, у мужчин 1 в 2-3 полях
зренияпо Ничипоренко – не более 1,0*106/л
по Каковскому-Аддису – не превышает 2*106/сутки
Классификация:
По интенсивности:
микрогематурия (от единичных до 100 эр. в п.з.),
макрогематурия ( более 100)- «мясные помои».
По характеру:
-инициальная ( в начале акта мочеиспускания),
-терминальная ( в конце ),
-тотальная ( в течение всего акта ).
По клиническому течению:
безболевая,
болевая,
стойкая,
рецидивирующая.
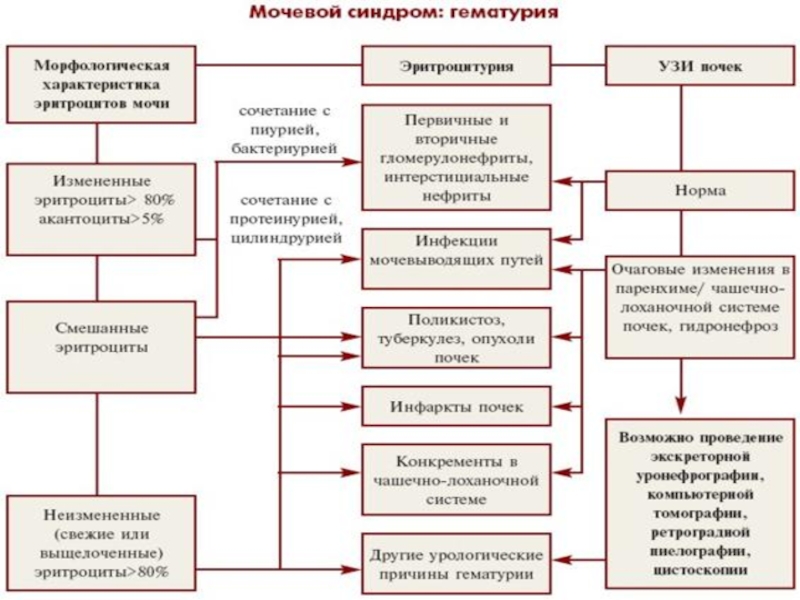
Слайд 14ПРИЧИНЫ ГЕМАТУРИИ
А. Болезни паренхимы почек:
Гломерулярные:
-первичные (ГН, хр.ГН),
-вторичные
( СКВ, болезнь Шенлейн-Геноха, хр. гепатит).Б. Инфекционные ( инфекционный эндокардит).
В. Опухоли паренхимы почек.
Г. Повреждения почек.
Болезни мочевыводящих путей: опухоли, камни, поликистоз, травмы, воспалительные заболевания (туберкулез).
Аномалии развития сосудов.
Нефроптоз.
Внепочечные причины: ДВС -синдром, передозировка антикоагулянтов.
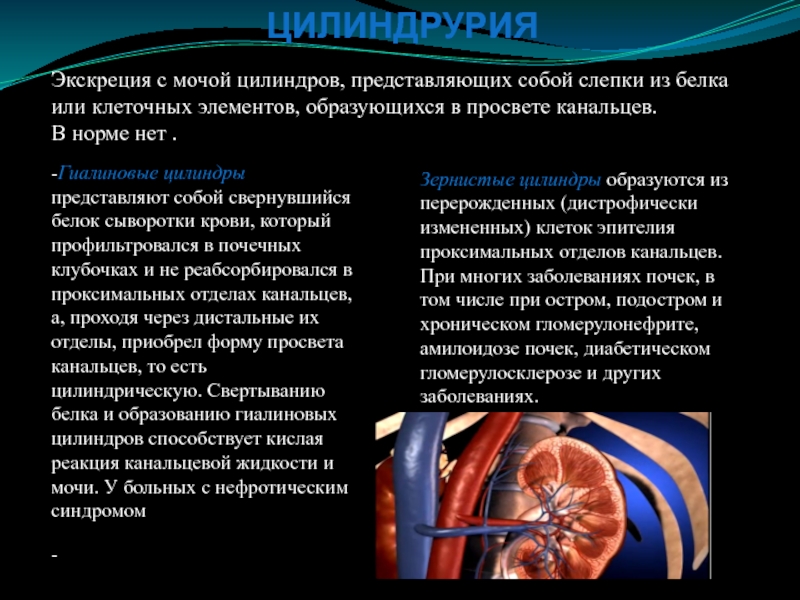
Слайд 16ЦИЛИНДРУРИЯ
Экскреция с мочой цилиндров, представляющих собой слепки из белка или
клеточных элементов, образующихся в просвете канальцев.
В норме нет .
-Гиалиновые
цилиндры представляют собой свернувшийся белок сыворотки крови, который профильтровался в почечных клубочках и не реабсорбировался в проксимальных отделах канальцев, а, проходя через дистальные их отделы, приобрел форму просвета канальцев, то есть цилиндрическую. Свертыванию белка и образованию гиалиновых цилиндров способствует кислая реакция канальцевой жидкости и мочи. У больных с нефротическим синдромом-
Зернистые цилиндры образуются из перерожденных (дистрофически измененных) клеток эпителия проксимальных отделов канальцев. При многих заболеваниях почек, в том числе при остром, подостром и хроническом гломерулонефрите, амилоидозе почек, диабетическом гломерулосклерозе и других заболеваниях.
Слайд 17 ЦИЛИНДРУРИЯ
Необходимо помнить о возможности наличия
псевдоцилиндров, образующихся из слизи и похожих на гиалиновые цилиндры, а
также из осадка мочекислых солей красного цвета, напоминающих пигментные кровяные цилиндры.
Восковидные цилиндры состоят из гомогенного бесструктурного материала, похожего на воск, желтоватого цвета; образуются в дистальных отделах канальцев вследствие дистрофии и атрофии (некробиоза) канальцевого эпителия этих отделов, что наблюдается обычно при тяжелом остром поражении почек (например, при подостром злокачественном гломерулонефрите) либо в поздней стадии хронических заболеваний почек и ХПН.
Эритроцитарные цилиндры могут выявляться в моче при выраженной гематурии (эритроцитурии), а лейкоцитарные— при выраженной лейкоцитурии различного происхождения.
Пигментные цилиндры, состоящие из кровяных пигментов и имеющие бурую окраску, образуются и обнаруживаются при различного вида гемоглобинуриях (переливание несовместимой крови, воздействие токсических веществ и др.).
Слайд 18Дифференциальная диагностика «мочевого и нефротического синдрома».
Нефротический синдром (НС) — клинико-лабораторный
симптомокомплекс, клинически характеризующийся периферическими или генерализованными отеками вплоть до асцита
и анасарки, а лабораторно — протеинурией более 3,5 г/сут или более 50 мг/кг/сут, гипопротеинемией, диспротеинемией, гиперлипидемией и липидуриейМочевой синдром – Изменения в моче -микрогематурию , лейкоцитурию, цилиндрурию и протеинурию менее 3,5 г/сут - называют мочевым синдромом. Иногда он бывает единственным проявлением заболевания почек, в таких случаях ставят диагноз изолированного мочевого синдрома.
Гломерулонефрит – генетически обусловленное иммуноопосредованное инфекционно-аллергической или неустановленной природы заболевание, в основе которого лежит диффузное или очаговое воспаление с преимущественным исходным поражением клубочков и вовлечением в патологический процесс всех почечных структур. Клинически проявляется почечными (олигурия, протеинурия, гематурия, цилинрурия) и внепочечными (АГ, гипертрофия левого сердца, диспротеинемия, отеки, гиперазотемия и уремия) симптомами.