Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Дифтерийная Инфекция
Содержание
- 1. Дифтерийная Инфекция
- 2. Дифтерия - острая антропонозная инфекционная болезнь,
- 3. Историческая справка. Дифтерия известна еще в древности.
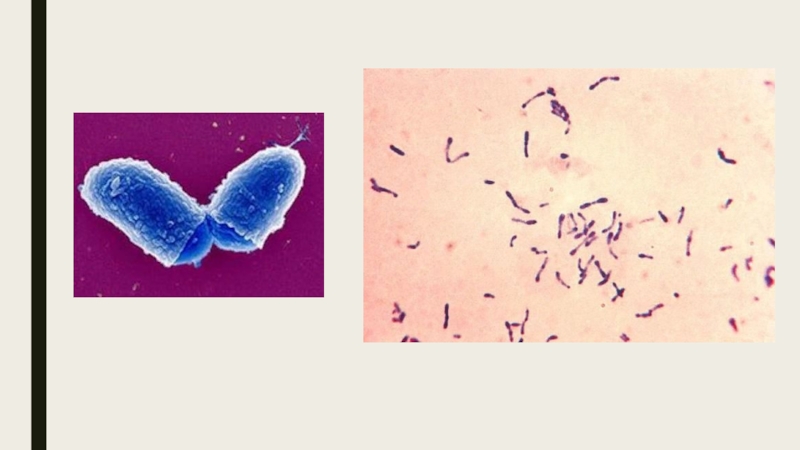
- 4. Этиология. Возбудитель дифтерии относится к виду Corinebacterium diphtheria
- 5. Слайд 5
- 6. Эпидемиология.Источником и резервуаром инфекции является больной человек
- 7. Патогенез. Проникнув в организм, возбудитель останавливается в
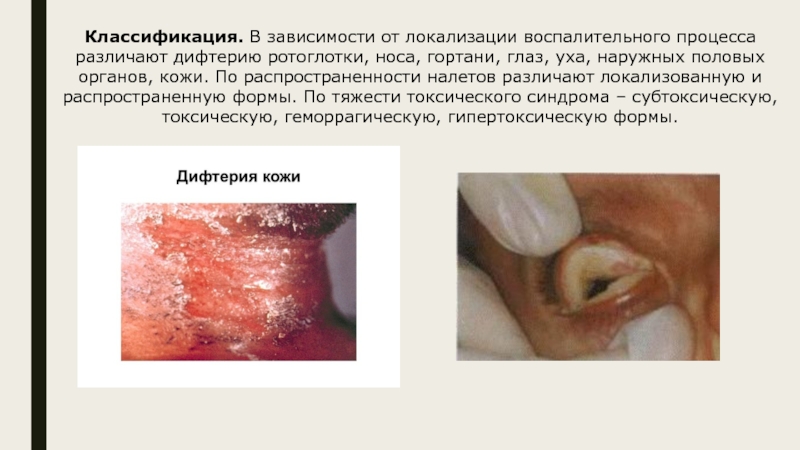
- 8. Классификация. В зависимости от локализации воспалительного процесса
- 9. Клиника. Выделяют следующие периоды болезни: инкубационный период
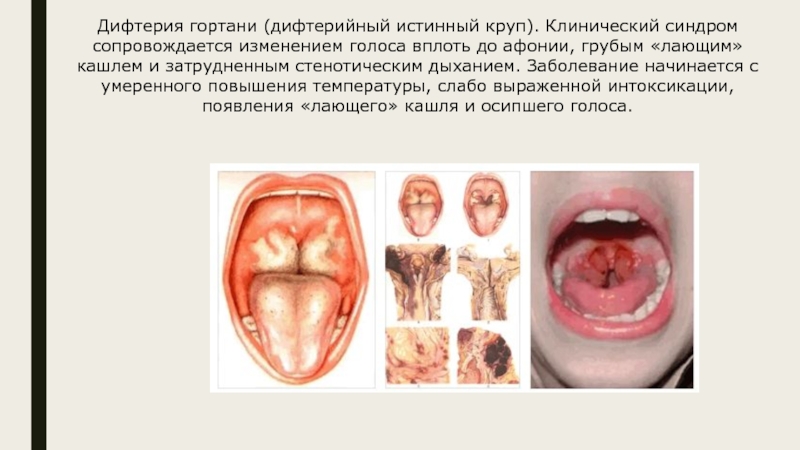
- 10. Дифтерия гортани (дифтерийный истинный круп). Клинический синдром
- 11. Осложнения. Осложнения могут возникать в любом периоде болезни
- 12. Слайд 12
- 13. Диагностика. На основании клинических и лабораторных данных
- 14. Лечение всех больных дифтерией или с подозрением на
- 15. Профилактика. Активная иммунизация – это основа успешной
- 16. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2 Дифтерия - острая антропонозная инфекционная болезнь, вызываемая коринебактериями дифтерии, передаваемая
Слайд 3Историческая справка. Дифтерия известна еще в древности. Клиническая картина ее
под названием «египетской» или «сирийской» болезни, была описана в 1
веке н.э. Классическое описание и объединение различных форм болезни сделал Бретонно в первой половине Х1Х века, указав на типичный признак болезни - пленки. Он дал ей название - «дифтерия». Возбудитель дифтерии был обнаружен Клебсом в 1883г. в срезах дифтерийных плёнок. В 1884г. Леффлер выделил его в чистой культуре, которой заразил ряд животных, которые вскоре погибли. Леффлер предположил, что смерть экспериментальных животных наступила не в результате диссеминации бактерий, а вследствие поражения тканей и внутренних органов токсической субстанцией, продуцируемой возбудителем в месте его локализации (размножения) и распространяющейся с током крови по всему организму. Берингом (в Германии) и одновременно Я.Ю.Бардахом (в России) была получена противодифтерийная сыворотка. В 1902г. С.К.Дзержговский доказал возможность активной иммунизации человека против дифтерии. В 1913г. Беринг разработал метод активной иммунизации смесью токсина и антитоксина.Слайд 4Этиология. Возбудитель дифтерии относится к виду Corinebacterium diphtheria рода Corinebacteriae.
Отличительной особенностью
C.diphthtriae является полиморфизм, проявляющийся в многообразии форм клеток. Это прямые
или слегка вздутые палочки длиной 2-7 мкм с утолщениями на концах, неподвижные, грамположительные. При определенных условиях они могут вызывать поражение дыхательных путей. Дифтерийная палочка является аэробом. Растет на различных питательных средах. Коринебактерии дифтерии продуцируют во внешнюю среду значительное количество (более 20) различных белков и ферментов. Важнейшим из них является дифтерийный токсин.Дифтерийный токсин относится к сильнодействующим бактериальным токсинам и уступает ботулиническому и столбнячному токсинам.
Дифтерийные бактерии обладают значительной устойчивостью к воздействию факторов окружающей среды. Дифтерийные палочки в капельках слюны, прилипшей к стенке стакана, на ручках дверей, детских игрушках могут сохраняться до 15 дней. В воде и молоке выживают в течение 6-20 дней, в трупе около 2 недель. Выживаемость на предметах окружающей среды в осенне-весенний период может достигать 5,5 мес., не сопровождаться утратой или снижением их патогенных свойств. При кипячении они погибают в течение 1 мин., в 10% растворе перекиси водорода - через 3 мин, в этиловом спирте - через 1 мин.
Слайд 6Эпидемиология.Источником и резервуаром инфекции является больной человек и бактерионоситель. Больной
может оказаться контагиозным уже в последние дни инкубации. Он сохраняет
заразительность в течение всего заболевания и даже после исчезновения всех клинических проявлений. Бактерионосительство у большинства реконвалесцентов заканчивается к 15-20 дню, но в части случаев оно затягивается на более длительные сроки, иногда на долгие месяцы. Дифтерийное носительство наблюдается и у здоровых людей. Количество здоровых носителей во много раз превышает число больных дифтерией и реконвалесцентов. При длительном носительстве дифтерийные палочки, взаимодействуя с иммунным организмом, могут утратить свою вирулентность.Основной механизм передачи инфекции - воздушно-капельный.Наблюдается также непрямая контактная передача, т.е. через различные вещи: игрушки, белье, предметы ухода, посуду и третьи лица.
Входными воротами инфекции при дифтерии служат слизистые оболочки зева, носа и верхних дыхательных путей. Реже возбудитель проникает через конъюнктиву глаз, слизистую оболочку наружных половых органов и поврежденную кожу.
Для дифтерии характерна сезонность заболевания. Максимальное число случаев приходится на осенне-зимнее время. Особенности современного эпидпроцесса: чаще болеют взрослые, жители городов.
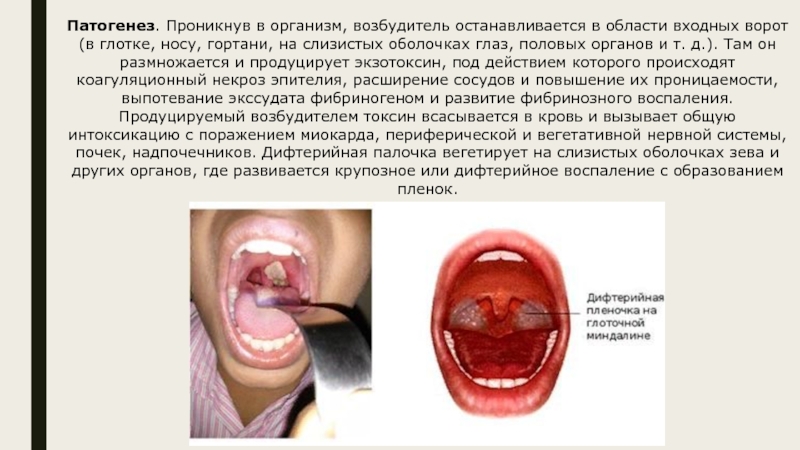
Слайд 7Патогенез. Проникнув в организм, возбудитель останавливается в области входных ворот
(в глотке, носу, гортани, на слизистых оболочках глаз, половых органов
и т. д.). Там он размножается и продуцирует экзотоксин, под действием которого происходят коагуляционный некроз эпителия, расширение сосудов и повышение их проницаемости, выпотевание экссудата фибриногеном и развитие фибринозного воспаления. Продуцируемый возбудителем токсин всасывается в кровь и вызывает общую интоксикацию с поражением миокарда, периферической и вегетативной нервной системы, почек, надпочечников. Дифтерийная палочка вегетирует на слизистых оболочках зева и других органов, где развивается крупозное или дифтерийное воспаление с образованием пленок.Слайд 8Классификация. В зависимости от локализации воспалительного процесса различают дифтерию ротоглотки,
носа, гортани, глаз, уха, наружных половых органов, кожи. По распространенности
налетов различают локализованную и распространенную формы. По тяжести токсического синдрома – субтоксическую, токсическую, геморрагическую, гипертоксическую формы.Слайд 9Клиника. Выделяют следующие периоды болезни: инкубационный период (от 2 до
10 дней), период разгара, период выздоровления. При локализованной форме дифтерии
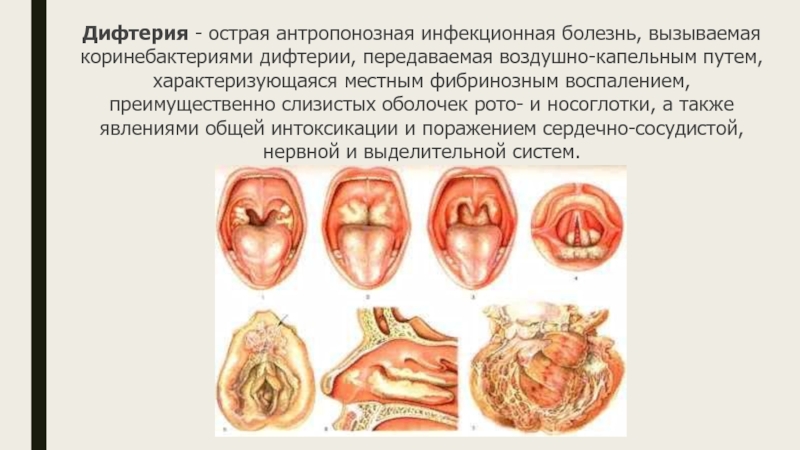
начало болезни острое, повышение температуры тела до 37—38 °С. Общая интоксикация не выражена: головная боль, недомогание, снижение аппетита, бледность кожи. Зев умеренно гиперемирован, появляется умеренно или слабовыраженная боль при глотании, отечность миндалин и небных дужек, образуются фибринозные пленчатые налеты на миндалинах, регионарные лимфатические узлы увеличены незначительно. Налеты на миндалинах имеют вид небольших бляшек, нередко расположенных в лакунах.Пленчатая форма характеризуется наличием налетов в виде полупрозрачной пленки. Они постепенно пропитываются фибрином и становятся плотными. Сначала пленка снимается легко и без кровоточивости, в дальнейшем сопровождаются кровоточивостью.
Островчатая форма дифтерии характеризуется наличием единичных или множественных налетов неправильных очертаний в виде островков. Размеры от 3 до 4 мм . Процесс чаще бывает двусторонним.
Катаральная форма дифтерии отличается минимальными общими и местными симптомами. Интоксикация не выражена. Субфебрильная температура, появляются неприятные ощущения в горле при глотании. Отмечается гиперемия и отечность миндалин, налеты отсутствуют.
Слайд 10Дифтерия гортани (дифтерийный истинный круп). Клинический синдром сопровождается изменением голоса
вплоть до афонии, грубым «лающим» кашлем и затрудненным стенотическим дыханием.
Заболевание начинается с умеренного повышения температуры, слабо выраженной интоксикации, появления «лающего» кашля и осипшего голоса.Слайд 11Осложнения. Осложнения могут возникать в любом периоде болезни и находятся в
прямой зависимости от тяжести болезни и от сроков применения антитоксической
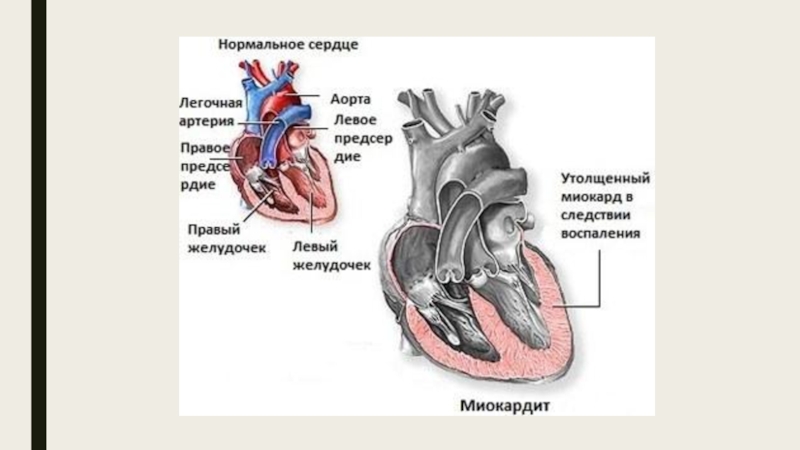
противодифтерийной сыворотки. Преобладают осложнения, связанные с поражением сердечно-сосудистой и нервной систем, а также почек. Тяжелым и небезопасным для жизни является инфекционно-токсический шок. Миокардиты - наиболее частое осложнение дифтерии. Ранние миокардиты возникают на 1-2 неделе болезни, поздние на 3-6. Чем раньше возникает миокардит, тем тяжелее обычно его течение. Иногда у больного поочередно возникает сначала ранний, затем поздний миокардит. Это встречается при тяжелом течении и поздно начатом специфическом лечении. Миокардиты характеризуются нарастающей тахикардией, глухостью тонов сердца, нарушением ритма, расширением границ сердца, изменениями на ЭКГ. На 6-7 неделе, обычно уже после выписки больного из стационара, возможна его внезапная смерть от «паралича сердца» вследствие токсического поражения блуждающего нерва.Слайд 13Диагностика. На основании клинических и лабораторных данных определяют наличие токсигенных
дифтерийных палочек, в периферической крови – лейкоцитоз со сдвигом влево,
уменьшение количества тромбоцитов, повышение свертываемости крови и ретракции кровяного сгустка.Дифференциальный диагноз проводят с ангиной, инфекционным мононуклеозом, ложным крупом, пленчатым аденовирусным конъюнктивитом (при дифтерии глаза).
Слайд 14Лечение всех больных дифтерией или с подозрением на нее, независимо от
локализации процесса, тяжести клинических проявлений и сроков болезни, госпитализируют в
специальное отделение инфекционной больницы. Больные с тяжелыми гипертоксическими формами, дифтерийным крупом должны лечиться в реанимационном отделении.При среднетяжелой форме показан постельный, а при тяжелой и гипертоксической формах - строгий постельный режим на срок не менее 2 недель. За больными устанавливается постоянное медицинское наблюдение.
Диета должна быть высококалорийной, жидкой. При необходимости питание осуществляется через назо-гастральный зонд.
Ранняя антибиотикотерапия - обязательный компонент комплексного лечения дифтерии. Оптимальным является одновременное раннее применение ПДС и антибиотиков. Наиболее эффективны при лечении дифтерии эритромицин (до 2 г сутки), ампицилин (СД до 6 млн. ЕД). Патогенетическое лечение должно быть направлено на уменьшение интоксикации, нормализацию водно-электролитных расстройств, сердечной деятельности, профилактику и лечение осложнений. Оно должно быть строго индивидуализировано. Необходимым его компонентом является назначение антиоксидантов.