Слайд 1Эпидемический паротит у детей
Преподаватель клинических дисциплин
Никонова О.Н.
2019
Слайд 2Эпидемический паротит
Эпидемический паротит (свинка, заушница) -инфекционное заболевание, характеризующееся преимущественным
поражением железистых органов (слюнных, поджелудочной желез, яичек и др.), а
также ЦНС. Возбудителем заболевания является вирус, малоустойчивый во внешней среде, обладающий незначительной летучестью.
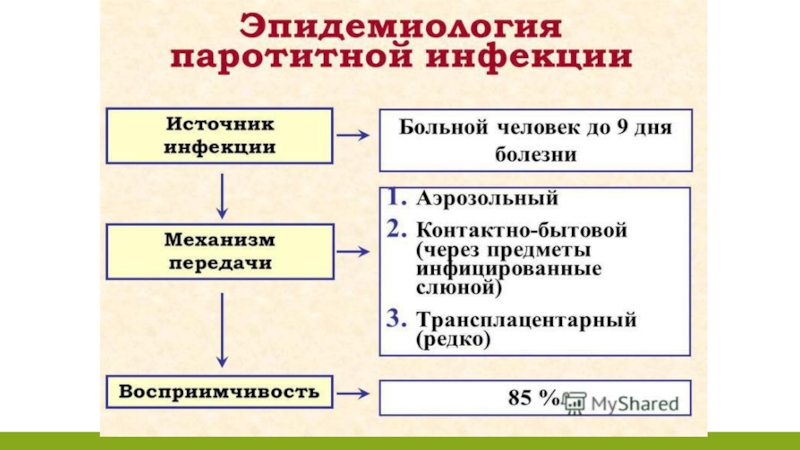
Основной механизм передачи инфекции воздушно-капельный. Перенос инфекции через третьих лиц и предметы обихода, игрушки, т. е. контактным путем, однако этот факт передачи не имеет существенного значения. В литературе имеются сообщения о возможности трансплацентарного механизма передачи.
Слайд 4Клиника
Инкубационный период обычно продолжается 11-23 дня. Типичные клинические признаки эпид.
паротита:
Припухлость области околоушной СЛIОННОЙ железы тестоватой консистенции, болезненная;
- распространяется кпереди, вниз и кзади от мочки уха; - кожа над припухлостью напряжена, без изменения цвета; - появляется с одной стороны, через 1-2 дня в процесс вовлекается железа с противоположной стороны;
Боль при жевании и глотании;
Отечность, гиперемия стенонова протока (выводного протока околоушной слюнной железы на слизистой щеки).
Течение эпидемического паротита носит «ползучий характер», что связано с последовательным вовлечением в процесс новых железистых органов или ЦНС. В этих случаях температурная кривая имеет волнообразный характер.
Слайд 5Осложнения
Появление опоясывающей боли в верхней половине живота или локализация боли
в эпигастральной области, левом подреберье - характерный признак панкреатита.
Типичные симптомы
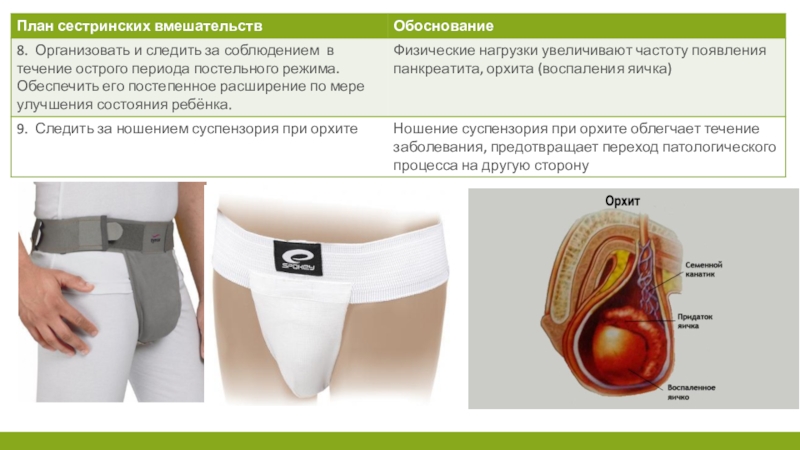
орхита, который наиболее часто развивается у подростков при паротитной инфекции, - припухлость яичка, резкая боль с иррадиацией в паховую область, гиперемия, отечность мошонки (обычно наблюдается односторонний процесс).
Боль в области таза у девочки пубертатного возраста может быть вызвана воспалением яичника.
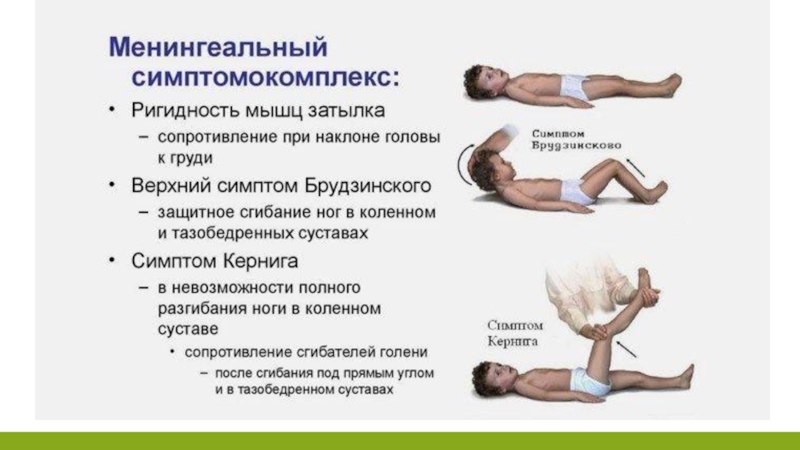
Серозный паротитный менингит начинается остро с повышения температуры, появления головной боли, многократной рвоты. Реже наблюдаются судороги. С первых дней болезни выявляется менингеальный синдром: ригидность затылочных мышц, выбухание большого родничка у грудных детей, положительные симптомы Кернига, Брудзинского
Возможно развитие стоматита, сахарного диабета, бесплодия, тугоухости.
Слайд 7ДИАГНОСТИКА
Этиологическая диагностика включает выделение вируса ЭП, выявление РНК вируса, обнаружение
АТ к вирусу ЭП.
Материал для исследования
Сыворотка крови –
выявление АТ;
носоглоточные смывы, слюна, моча, СМЖ (при серозном менингите), лейкоциты периферической крови – выделение вируса ЭП;
слюна, носоглоточные смывы, кровь, СМЖ – выявление РНК вируса.
Сравнительная характеристика методов лабораторной диагностики. Лабораторная диагностика является обязательной составляющей стандартного определения случая и системы эпидемиологического надзора за ЭП. В ходе лабораторной диагностики ЭП, предпочтение традиционно отдается выявлению АТ к вирусу ЭП. Для выявления АТ могут быть использованы методы РСК, РТГА, реакция нейтрализации бляшкообразования (РН), однако в практике наиболее часто применяют ИФА.
Метод ИФА высокочувствителен, специфичен, улавливает весь спектр АТ. Применение ИФА позволяет проводить определение разных классов АТ: обнаружение вирусоспецифических АТ IgM (маркеры текущей инфекции) и АТ IgG, при определении авидности которых можно дифференцировать острую инфекцию от инфекции, перенесенной ранее.
Вирусологический метод основан на раннем выделении (при первых клинических признаках) возбудителя ЭП из лейкоцитов больного на различных культурах клеток (Vero, Л-41, Hela). Вирус в первые 5 дней заболевания также можно обнаружить в носоглоточных смывах, слюне, моче, СМЖ.
Для верификации случая ЭП используют выявление РНК вируса методом ПЦР с обратной транскрипцией (ОТ-ПЦР). Для определения вакцинных штаммов, оценки циркуляции и изменчивости вируса, выявления завозных случаев, подтверждения прекращения трансмиссии вируса на территории используют секвенирование.

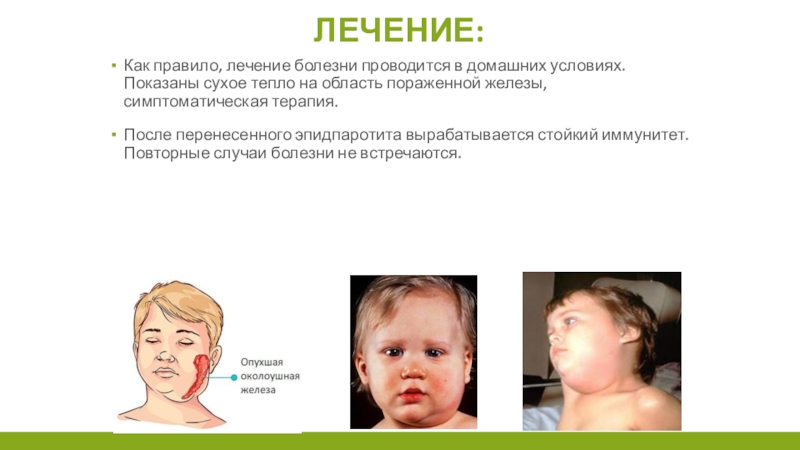
Слайд 9Лечение:
Как правило, лечение болезни проводится в домашних условиях. Показаны сухое
тепло на область пораженной железы, симптоматическая терапия.
После перенесенного эпидпаротита
вырабатывается стойкий иммунитет. Повторные случаи болезни не встречаются.
Слайд 10Профилактика
Профилактика эпидпаротита, как и любой инфекции, должна включать мероприятия, воздействующие
на 3 звена эпидемпческой цепи. К ним относятся: проведение комплекса
мероприятий с больным и контактными, предотвращение скученности людей, регулярное проветривание помещений, проведение влажной уборки, обучение детей «дисциплине кашля», внедрение в быт правил личной гигиены, использование индивидуальных средств гигиенического ухода, повышение неспецифического иммунитета ребенка путем рационального питания, организации здорового образа жизни, закаливания. Надежным методом защиты является вакцинопрофилактика против паротитной инфекции
Слайд 11Уход при эпидпаротите
Цель:
Исключить распространение инфекции;
Обеспечить благоприятный исход заболевания;
Обеспечить максимальный комфорт
больному ребёнку.