Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Герпетические инфекции
Содержание
- 1. Герпетические инфекции
- 2. Семейство герпесвирусов
- 3. Ветряная оспа
- 4. Ветряная оспа – острая вирусная инфекция, проявляющаяся
- 5. Этиология:
- 6. Особенности специфического иммунитета. Ветряная оспа – это
- 7. Эпидемиология: Типичная инфекция
- 8. Заразительность: за сутки до появления первых высыпаний
- 9. Пути передачи: воздушно-капельный, возможно заражение на большом
- 10. Слайд 10
- 11. Слайд 11
- 12. Тропность к нервной ткани: межпозвоночные ганглии, кора
- 13. Клиническая картина: Инкубационный период:
- 14. Везикула: - округлая или овальная форма;
- 15. Локализация сыпи: на лице, волосистой части головы,
- 16. Высыпания возникают не одновременно, как бы толчкообразно,
- 17. Слайд 17
- 18. Слайд 18
- 19. Слайд 19
- 20. Слайд 20
- 21. Слайд 21
- 22. Слайд 22
- 23. Слайд 23
- 24. Слайд 24
- 25. Слайд 25
- 26. Слайд 26
- 27. Слайд 27
- 28. Тяжелая: tº 39,5-40ºС в течение 7-10 дней.
- 29. Слайд 29
- 30. Слайд 30
- 31. Ветряночный энцефалит:
- 32. Наиболее характерны мозжечковые нарушения: - тремор;
- 33. Поражение ЦНС возможно в первые дни на
- 34. Бактериальные осложнения: - флегмона; - абсцесс;
- 35. Врожденная ветряная оспа: - инфекция у матери
- 36. Слайд 36
- 37. Слайд 37
- 38. Слайд 38
- 39. Эпштейна-Барр-вирусная инфекция Инфекционный мононуклеоз
- 40. Инфекционный мононуклеоз - полиэтиологическое заболевание, вызываемое вирусами
- 41. Слайд 41
- 42. ЭБВ-инфекцияИнфекционный мононуклеозЛимфома БеркиттаНазофарингеальная карцинома Вирус коканцерогенен
- 43. Эпидемиология
- 44. Схема патогенеза ВЭБИнкубационный период2-7 недельПервичная репликация вирусав
- 45. Элиминация антигенов ВЭБ происходит в течение 1-3
- 46. Слайд 46
- 47. Слайд 47
- 48. Слайд 48
- 49. Характерные симптомымононуклеозаЛихорадкаВялостьАнгина Лимфаденопатия
- 50. НормальныйлимфоузелВоспаленный лимфатическийузел
- 51. Поражение носоглоточной
- 52. Поражение небных миндалин (ангина, тонзиллит): - наложения
- 53. Увеличение печени и селезенки (97-98%): - гепатомегалия;
- 54. Клинические симптомы ЭБВ-инфекции
- 55. КЛИНИЧЕСКИЕ ВАРИАНТЫ Первичная ВЭБ-инфекция
- 56. Персистирующая форма ВЭБ-инфекции Длительный субфебрилитет, слабость, утомляемость (астения, синдром хронической усталости), лимфопролифератив-ный синдром, миалгии, артралгии
- 57. Хроническая ВЭБ-инфекция, активная фазаЛимфопролиферативная, рецидивирующая (слабость,
- 58. Хроническая генерализованная форма ВЭБ-инфекцииПри наличии иммунодефицита
- 59. Хроническая ВЭБ-инфекцияВЭБ-ассоциированный гемофагоцитарный синдром (гемофагоцитарный лимфогистиоцитоз) -
- 60. Классификация инфекционного
- 61. Слайд 61
- 62. Изменения в общем анализе крови: - умеренный
- 63. Лабораторный алгоритм ЭБВ-инфекции
- 64. НеделиВремяМесяцГодыРанний антигенЯдерный антигенГетерофильные АТ
- 65. Лечение ЭБВ-инфекцииОСТРЫЙ ПЕРИОД:Симптоматическая терапияжаропонижающие (панадол, нурофен)антигистаминные препараты2.
- 66. Лечение ЭБВ-инфекции4. Кортикостероиды (преднизолон 1-2 мг/кг/сут per
- 67. Патогенетически-обоснованные рекомендации по специфической терапии ЭБВ-инфекции I.
- 68. Патогенетически-обоснованные рекомендации по специфической терапии ЭБВ-инфекции II.
- 69. Патогенетически-обоснованные рекомендации по специфической терапии ЭБВ-инфекции IV.Подавление
- 70. Лечение ЭБВ-инфекции в периоде реконвалесценции- Виферон
- 71. Иммунореабилитация: Восстановление «мукозальной» системы иммунитета: бактериальные
- 72. Скачать презентанцию
Семейство герпесвирусов человека: - вирус простого герпеса I типа;
Слайды и текст этой презентации
Слайд 4Ветряная оспа – острая вирусная инфекция, проявляющаяся умеренной лихорадкой, появлением
на коже, слизистых оболочках мелких пузырьков с прозрачным содержимым.
Слайд 5 Этиология: Возбудитель болезни – вирус
герпеса III типа, содержащий ДНК, по свойствам близок к ВПГ
и неотличим от возбудителя опоясывающего герпеса, обозначен как вирус в/о – zoster.Слайд 6Особенности специфического иммунитета. Ветряная оспа – это проявление первичной инфекции в
восприимчивом к вирусу организме. Опоясывающий герпес представляет собой реактивацию патогенной инфекции
в иммунном организме. Вирус малоустойчив во внешней среде, непатогенен для животных. Поражает ядра клеток.Слайд 7 Эпидемиология: Типичная инфекция детского возраста. Практически все
население земли переболевает до 10-14 лет. Единственный источник – больной человек.
Слайд 8Заразительность: за сутки до появления первых высыпаний и в течение
5 дней после появления последних везикул, особенно в момент начала
высыпаний. Источником инфекции могут быть и больные опоясывающим герпесом. Возбудитель находится в содержимом везикул, но не обнаруживается в корочках.Слайд 9Пути передачи: воздушно-капельный, возможно заражение на большом расстоянии, редко –
контактный путь. Доказана трансплацентарная передача от матери плоду. Дети первых 2-3
месяцев болеют редко. Однако при отсутствии иммунитета у матери могут заболеть и новорожденные. Наибольшая заболеваемость осенью и зимой, летом она резко снижается.Слайд 10 Иммунитет: После перенесенной
инфекции – стойкий иммунитет. Повторные заболевания встречаются редко, не чаще,
чем в 3% случаев.Слайд 11 Патогенез: Входные
ворота: слизистая оболочка ВДП – первичное размножение вируса. По лимфатическим
путям поступает в кровь. С током крови попадает в эпителиальные клетки кожи и слизистых оболочек и фиксируется там.Слайд 12Тропность к нервной ткани: межпозвоночные ганглии, кора головного мозга, подкорковая
область и особенно – кора мозжечка. Очень редко возможно поражение
висцеральных органов: печени, легких, ЖКТ.Слайд 13 Клиническая картина: Инкубационный период: 11-21 день (в среднем 14 дней). Начало
острое, tº 37,5-38,5ºС, сыпь. Первичный элемент: мелкое пятно → папула →
через несколько часов везикула 0,2-0,5 см в диаметре.Слайд 14Везикула: - округлая или овальная форма; - расположена поверхностно; - неинфильтрированное основание; -
окружена венчиком гиперемии; - стенка напряжена; - содержимое прозрачное; - пузырьки однокамерные. Пятно →
папула → везикула → корочка.Слайд 15Локализация сыпи: на лице, волосистой части головы, туловище и конечностях.
На ладонях и подошвах сыпи не бывает. Нередко высыпания на слизистых
оболочках полости рта, конъюнктивы, реже – слизистых оболочках гортани, половых органов. Элементы нежные, быстро вскрываются и превращаются в поверхностные эрозии, заживление через 3-5 дней.Слайд 16Высыпания возникают не одновременно, как бы толчкообразно, с промежутками в
1-2 дня. Вследствие этого на коже можно видеть элементы на
разных стадиях развития: макулы, папулы, пузырьки, корочки – так называемый «ложный полиморфизм» сыпи.Слайд 27 Классификация: - типичная -
атипичная. Типичная – легкая, средняя, тяжелая. Легкая: tº не более 38,5ºС. Симптомы
интоксикации незначительные, высыпания необильные. Средней степени тяжести: tº до 39ºС. Симптомы интоксикации выражены умеренно. Высыпания обильные, могут быть и на слизистых оболочках.Слайд 28Тяжелая: tº 39,5-40ºС в течение 7-10 дней. Высыпания крупные, застывшие
на одной стадии развития. На высоте заболевания может быть нейротоксикоз
с судорожным синдромом Атипичная: - рудиментарная; - геморрагическая; - гангренозная; - генерализованная (висцеральная).Слайд 29
Течение: В типичных случаях – легкое. На месте корочек долго остается пигментация,
иногда – поверхностные рубчики.Слайд 30 Осложнения: - специфические
(непосредственное действие вируса); - неспецифические – присоединение бактериальной флоры. Специфические осложнения: -
ветряночный энцефалит; - менингоэнцефалит; - реже - миелит, нефрит, миокардит.Слайд 31 Ветряночный энцефалит: чаще возникает в периоде
образования корочек и не связан с тяжестью острой фазы. Через
несколько дней нормальной температуры и удовлетворительного самочувствия появляются общемозговые симптомы: - вялость, - головная боль, - рвота, - повышение tº.Слайд 32Наиболее характерны мозжечковые нарушения: - тремор; - нистагм; - атаксия. Шаткая походка,
ребенок падает при ходьбе, головокружение, дизартрия, невнятная речь, гипотония, нарушение
координации движений. Течение болезни благоприятное.Слайд 33Поражение ЦНС возможно в первые дни на высоте заболевания: - гипертермия; -
бурное развитие общемозговых симптомов; - судороги и потеря сознания (в первые
дни). Течение благоприятное, связано с особой тяжестью ветряной оспы. Другие осложнения ЦНС: - паралич лицевого и зрительного нерва; - гипоталамический синдром.Слайд 34 Бактериальные осложнения: - флегмона; - абсцесс; - рожа; - стрептодермия; - лимфаденит; - стоматит; - гнойный
конъюнктивит;
- кератит.
Слайд 35Врожденная ветряная оспа: - инфекция у матери в последние дни беременности
(до 11 дня жизни); - чаще средне-тяжелые и тяжелые формы; - нередко
– генерализация; - встречаются рудиментарные стертые формы.Слайд 36 Диагностика: 1.
клинические признаки; 2. ПЦР в везикулярной жидкости; 3. ИФА и РСК.
Дифференциальный диагноз: - импетиго; - строфулюс; - генерализованные формы герпеса. Прогноз: - благоприятный.Слайд 37
Лечение: - гигиеническое содержание ребенка; - обработка элементов: 1% р-р бриллиантового
зеленого, 5% циклоферона, 1-2% KMnO4. Гнойные осложнения – а/б. При тяжелых и осложненных формах: - ацикловир: • внутрь 80 мг/кг/сут в 4 приема, курс 5 дней; • в/в 10-15 мг/кг/сут в 3 введения, курс 7-10 дней. - препараты интерферона – виферон в возрастной дозе по 1 суппозиторию 2 раза в день, курс 5-10 дней.Слайд 38
Профилактика: - специфическая: • вакцина Варилрикс (живая аттенуированная
вакцина). Показания: плановая профилактика ветряной оспы всех восприимчивых детей с 12мес. До 13 лет по 1 дозе двукратно в 12-15мес. и 4-6 лет. Детям старше 13 лет: по 1 дозе двукратно с интервалами введения 6-10нед. Экстренная профилактика проводится в течение первых 96 часов (предпочтительно в течение первых 72 часов) после контакта однократно 1 дозой вакцины. - неспецифическая.Слайд 40Инфекционный мононуклеоз - полиэтиологическое заболевание, вызываемое вирусами из семейства Herpesviridae
(ВЭБ ЦМВ, ВГЧ 6 типа), протекающее с лихорадкой, ангиной, полиаденитом,
увеличением печени и селезенки, появлением атипичных мононуклеаров в периферической крови.Слайд 41
Этиология: - γ-герпетический вирус (Эпштейна-Барр-вирус); - содержит ДНК; - специфические антигены: VCA - вирусный
капсидный (поздний) EBNA - ядерный (ранний) ЕА - ранний МА - мембранный (ранний и поздний)Слайд 42ЭБВ-инфекция
Инфекционный мононуклеоз
Лимфома Беркитта
Назофарингеальная карцинома
Вирус
коканцерогенен
Слайд 43 Эпидемиология Источник инфекции - больные
бессимптомными или манифестными формами, вирусовыделители. Путь передачи - воздушно-капельный (нередко
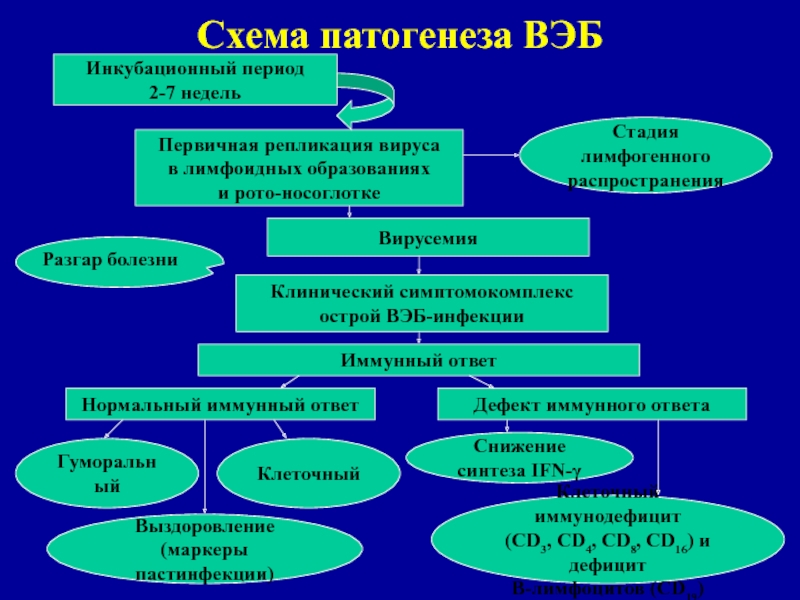
- слюна). Возраст: дошкольники. Сезонность: весна, осень.Слайд 44Схема патогенеза ВЭБ
Инкубационный период
2-7 недель
Первичная репликация вируса
в лимфоидных образованиях
и рото-носоглотке
Стадия
лимфогенного
распространения
Вирусемия
Клинический симптомокомплекс
острой ВЭБ-инфекции
Иммунный ответ
Нормальный иммунный ответ
Дефект иммунного ответа
Гуморальный
Клеточный
Выздоровление
(маркеры пастинфекции)
Снижение
cинтеза IFN-γ
Клеточный
иммунодефицит(CD3, CD4, CD8, CD16) и дефицит
В-лимфоцитов (CD19)
Разгар болезни
Слайд 45Элиминация антигенов ВЭБ происходит в течение 1-3 месяцев после острого
периода, но может иметь незавершенный характер с повторным выходом антигенов
ВЭБ в свободную циркуляцию в более поздние срокиКлинические проявления
персистирующей ВЭБ-инфекции
Слайд 46 Клиническая
картина Инкубационный период: от 1 до 28 дней, в среднем одна
неделя. Ведущие и наиболее часто встречающиеся симптомы: - лихорадка; - увеличение всех периферических лимфатических узлов (особенно шейных); - поражение ротоглотки и носоглотки; - одутловатость лица и отечность век; - увеличение печени и селезенки; - количественные и качественные изменения мононуклеаров в периферической крови.Слайд 47
Лихорадка: - субфебрильная (2-5 дней); - фебрильная к концу первой недели; - нет
типичной температурной кривой; - нормализация температуры совпадает с улучшением общего состояния и исчезновением симптомов болезни.Слайд 48 Лимфаденопатия: - увеличение шейных
и особенно заднешейных лимфатических узлов; - малоболезненные лимфатические узлы; - размеры от
мелкой горошины до грецкого ореха; - отечность клетчатки шеи.Слайд 51 Поражение носоглоточной
миндалины: - выраженная заложенность носа; -
затруднение носового дыхания; - сдавленность голоса; - храпящее дыхание полуоткрытым ртом.Слайд 52Поражение небных миндалин (ангина, тонзиллит): - наложения на миндалинах; - отек миндалин; -
1-2 или 3-4 день от начала заболевания.
Слайд 53Увеличение печени и селезенки (97-98%): - гепатомегалия; - синдром желтухи (иногда); - синдром
гепатита;
- увеличение селезенки.
Слайд 55КЛИНИЧЕСКИЕ ВАРИАНТЫ
Первичная ВЭБ-инфекция
инфекционный
мононуклеоз
синдром Джанотти-Крости -
папуллезный
акродерматит (папуллы на щеках, предплечьях, бедрах, без тенденции к слиянию)гемофагоцитарный синдром
Слайд 56Персистирующая форма
ВЭБ-инфекции
Длительный субфебрилитет, слабость, утомляемость (астения, синдром хронической
усталости), лимфопролифератив-ный синдром, миалгии, артралгии
Слайд 57Хроническая ВЭБ-инфекция,
активная фаза
Лимфопролиферативная, рецидивирующая (слабость, потливость, субфебрилитет, ЛАП, артралгии,
миалгии, цефалгии, папуло-везикулезная экзантема, кашель, заложенность носа, абдоминальный синдром, гепатомегалия,
эмоциональная лабильность, депрессия, ухудшение сна, памяти, внимания, интеллекта)Присоединение бактериальной и грибковой инфекции, ИДС
Дефицит цитотоксического иммунитета
В крови- относительный или абсолютный лимфомоноцитоз, анемия, атипичные мононуклеары, тромбоцитопения, лейкопения
Слайд 58Хроническая генерализованная
форма ВЭБ-инфекции
При наличии иммунодефицита – поражение нервной системы
(менингит, менингоэнцефалит, синдром Гийена-Барре), развитие миокардита, гломерулонефрита, интерстициальной пневмонии, гепатита
Слайд 59Хроническая ВЭБ-инфекция
ВЭБ-ассоциированный гемофагоцитарный синдром (гемофагоцитарный лимфогистиоцитоз)
- интермиттирующая лихорадка, гепатоспленомегалия,
желтуха, лимфаденопатия, панцитопения или анемия, ДВС-синдром (коаулопатия), повышение ЛДГ, ферритина,
β2 – глобулина, Ht 35% - маркеры активации ВЭБ.Слайд 60 Классификация инфекционного
мононуклеоза По типу: 1.Типичные 2. Атипичные: -
стертая. По тяжести: 1. Легкая форма. 2. Среднетяжелая форма. 3. Тяжелая форма.Слайд 62Изменения в общем анализе крови: - умеренный лейкоцитоз; - умеренное повышение СОЭ; -
атипичные мононуклеары в крови (от 5 до 50%);
Слайд 65Лечение ЭБВ-инфекции
ОСТРЫЙ ПЕРИОД:
Симптоматическая терапия
жаропонижающие (панадол, нурофен)
антигистаминные препараты
2. При наличии бактериальных
осложнений:
антибактериальные препараты: цефалоспорины, макролиды, курс 7-10 дней
ПРОТИВОПОКАЗАНЫ:
Аминопенициллины (токсико-аллергический синдром)
Хлорамфеникол и
сульфаниламиды (угнетают кроветворение)3. Пробиотики (лактосодержащие: «Бифиформ-Малыш»), поливитамины
Слайд 66Лечение ЭБВ-инфекции
4. Кортикостероиды (преднизолон 1-2 мг/кг/сут per os 5 дней)
Удушье
(отек лимфоидной ткани носо- и ротоглотки)
Гипертермия более 5 дней
Токсико-аллергический синдром
Гемофагоцитарный
синдромНеврологические осложнения (синдром Гийена-Барре, менингоэнцефалит)
Острая печеночная недостаточность
Тромбоцитопения
Геморрагический синдром
Миокардит
Слайд 67Патогенетически-обоснованные рекомендации по специфической терапии ЭБВ-инфекции
I. Подавление размножения вируса,
стимуляция естественных киллеров и фагоцитов, создание антивирусного состояния незараженных клеток:
препараты
интерферона (виферон-свечи)индукторы интерфероногенеза
(циклоферон в табл. 6мг/кг/сут)
сочетание
Слайд 68Патогенетически-обоснованные рекомендации по специфической терапии ЭБВ-инфекции
II. Уменьшение репликации вируса,
блокада провоспалительных цитокинов и повреждения органов, снижение активности аутоиммунных реакций
Глюкокортикоиды
(преднизолон 1-2 мг/кг/сут 5 дней)Цитостатики – циклоспорин (сандоглобулин)
III.Стимуляция Т-клеточного звена
иммунитета, фагоцитоза
- Пробиотики (Бифиформ-Малыш 3 нед.)
Слайд 69Патогенетически-обоснованные рекомендации по специфической терапии ЭБВ-инфекции
IV.Подавление размножения вируса в
клетках:
Аномальные нуклеотиды (валцикловир (валтрекс), цимивен, фамвир – возрастные ограничения)
V.Блокада «свободных»
вирусов, находящихся в межклеточной жидкости, лимфе и крови:- Иммуноглобулины для в/в введения (октагам, интраглобин)
Слайд 70Лечение ЭБВ-инфекции в периоде реконвалесценции
- Виферон в поддерживающей дозе
(2 раза в неделю, в течение 1-3 мес)
Поливитамины, пробиотики
В течение
6 мес. – противопоказано назначение аминопенициллинов и сульфаниламидовКоррекция нейтропении (по показаниям)
Ограничение контактов с острыми инфекционными заболеваниями (профилактика вифероном, ИРС, рибомунилом и пр.)
Противопоказана солнечная инсоляция, поездки на юг, облучение
Отвод от профилактических прививок на 1 мес
Слайд 71 Иммунореабилитация:
Восстановление «мукозальной» системы иммунитета: бактериальные лизаты (ИРС-19, имудон, рибомунил,
бронхомунал «П»)
Поливитамины
Иммунологические препараты: «Иммунал»
Пробиотики («Бифиформ-Малыш»)
Длительность диспансеризации – 1 год
(1, 3, 6, 9, 12 мес)Через 3 мес – обследование на ВИЧ + иммунограмма