Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Гипертоническая болезнь (эссенциальная гипертензия, первичная гипертония) -
Содержание
- 1. Гипертоническая болезнь (эссенциальная гипертензия, первичная гипертония) -
- 2. Многочисленные эпидемиологические исследования доказали значительнуюраспространенность АГ среди
- 3. 1. Первичная (эссенциальная или идиопатическая) АГ (гипертоническая
- 4. Этиология:1.Эссенциальной АГ:1.1Наследственная предрасположенность играет важную роль
- 5. Классификация Нормальное АД < 120/80 мм рт. ст.Нормальное повышенное
- 6. «Стадии гипертонической болезни.» Гипертоническая болезнь (ГБ) I
- 7. Вторичные (симптоматические) АГ:1.АГ, связанная с патологией
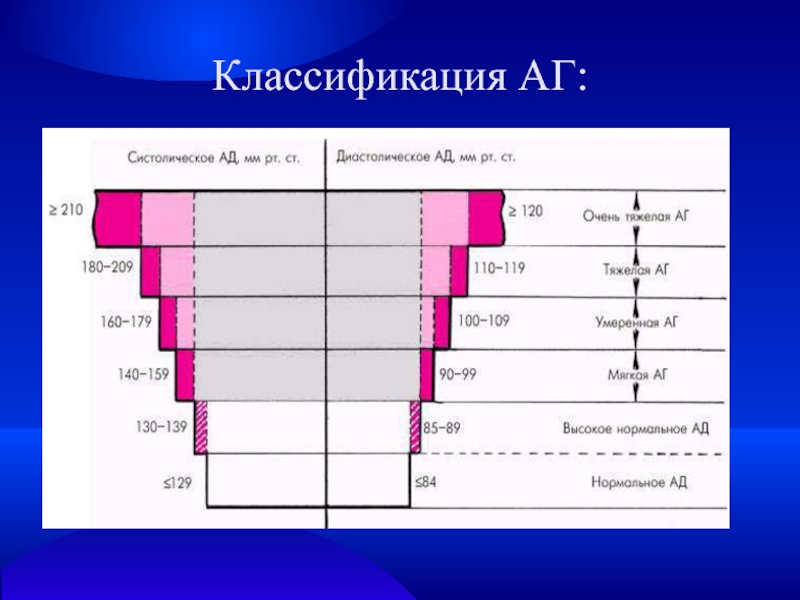
- 8. Классификация АГ:
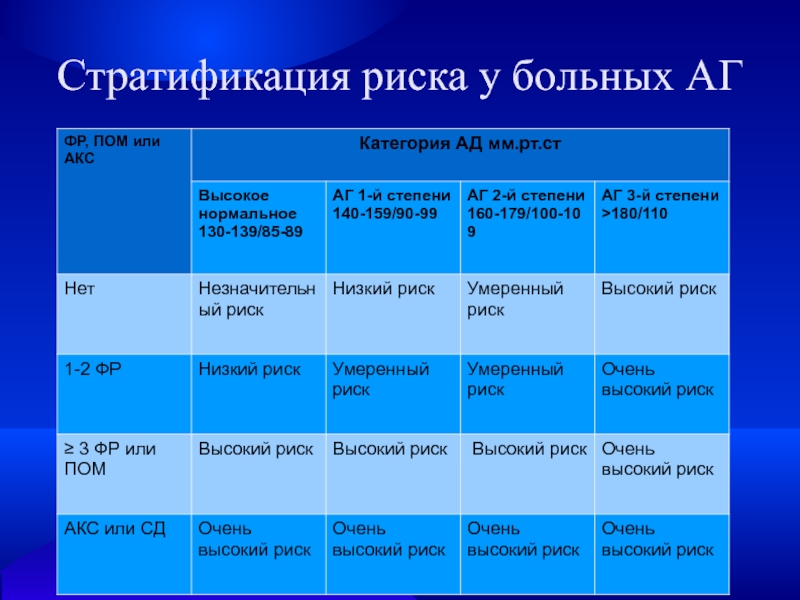
- 9. Факторы, влияющие на прогноз; оценка общего сердечно-сосудистого риска
- 10. Соотношение толщины стенки и диаметра сосуда (индекс
- 11. сердцеКонцентрическая (а) и эксцентрическая (б) гипертрофия миокарда левого желудочкапри гипертонической болезни
- 12. почкиНа самых ранних стадиях развития болезни в
- 13. Головной мозгГипертрофируется мышечная оболочка, утолщается и фиброзируетсяинтима,
- 14. Стратификация риска у больных АГ
- 15. Диагностика: 1. жалобы 2. Сбор анамнеза 3. Физикальное исследование4.Лабораторные и инструментальные методы исследования5. Исследование состояния органов-мишеней
- 16. 1. жалобы-Головные боли-Боли в области сердца-Одышка-Отеки-Нарушения зрения
- 17. 2. Сбор анамнезаАнамнестические сведения, полученные при расспросе
- 18. 3. Физикальное исследованиеФизикальное обследование больного АГ направлено
- 19. 4.Лабораторные и инструментальные методы исследованияИсследования, рекомендуемые обязательно:
- 20. 5. Исследование состояния органов-мишенейДля определения степени ПОМ
- 21. Тактика ведения больных АГОсновная цель лечения больных
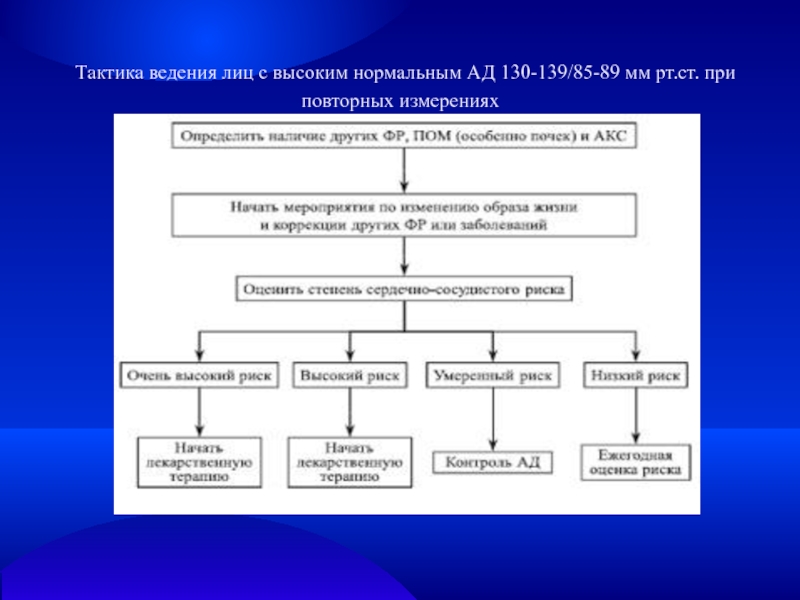
- 22. Тактика ведения лиц с высоким нормальным АД 130-139/85-89 мм рт.ст. при повторных измерениях
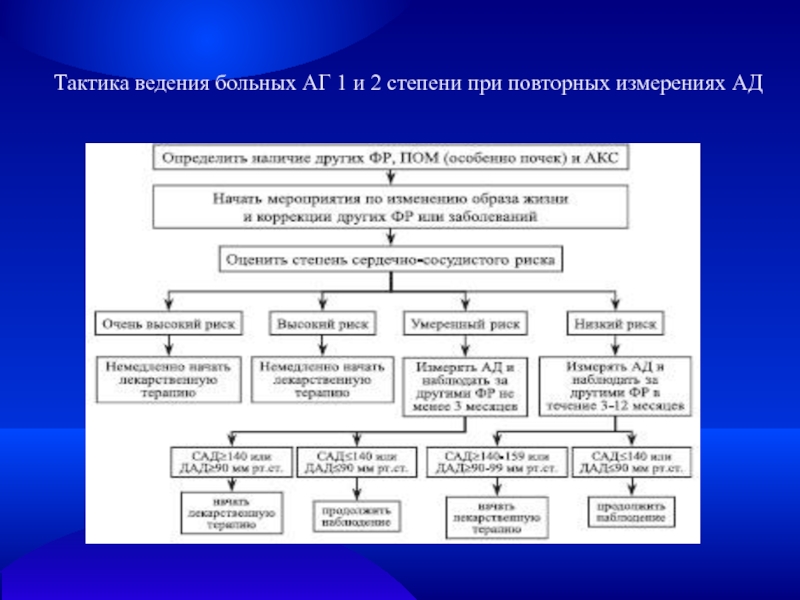
- 23. Тактика ведения больных АГ 1 и 2 степени при повторных измерениях АД
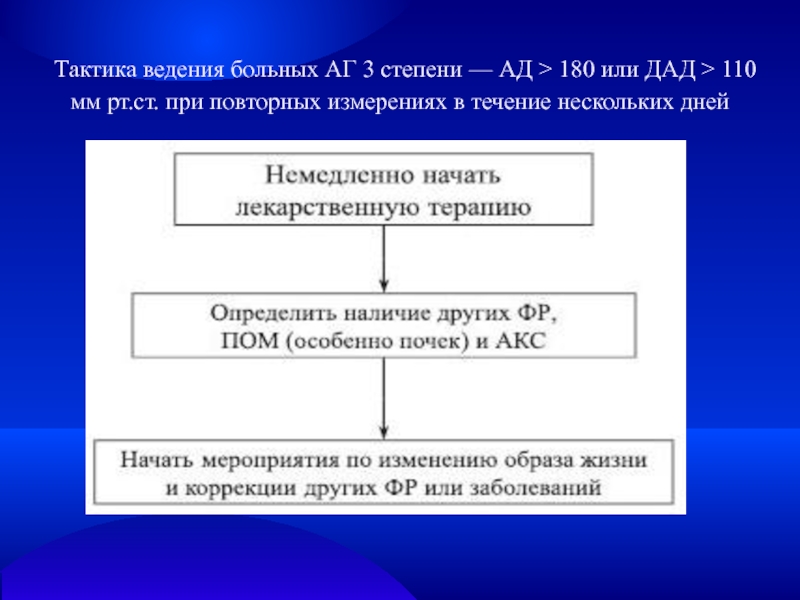
- 24. Тактика ведения больных АГ 3 степени
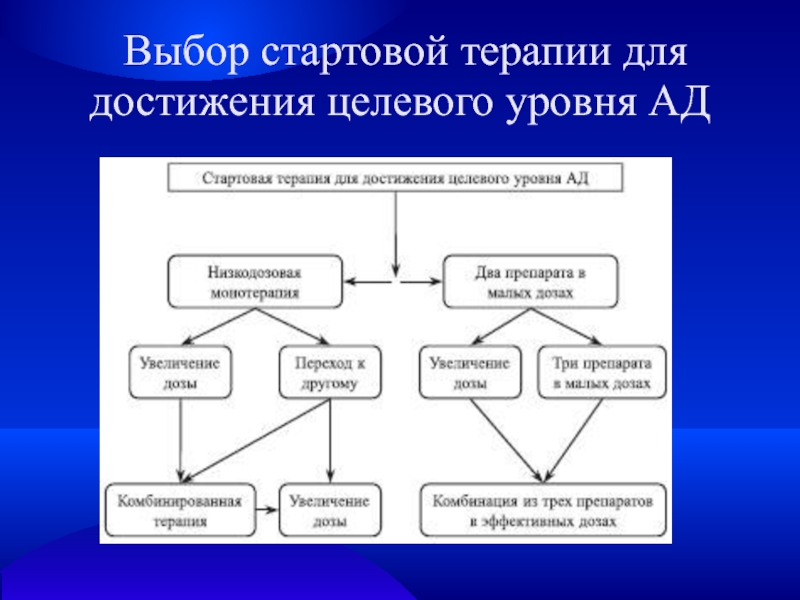
- 25. Выбор стартовой терапии для достижения целевого уровня АД
- 26. Медикаментозная терапия:У всех больных АГ необходимо добиваться
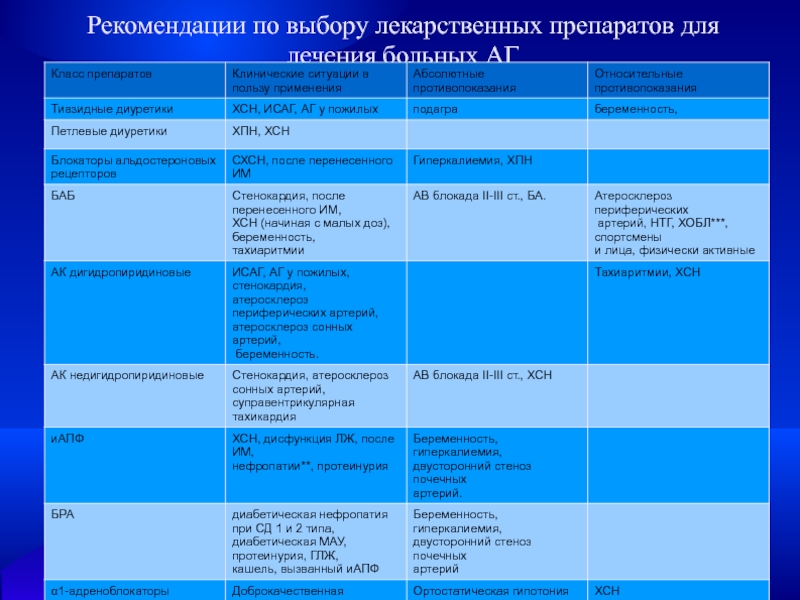
- 27. Рекомендации по выбору лекарственных препаратов для лечения больных АГ
- 28. Эффективные комбинации препаратов:Среди комбинаций двух антигипертензивных препаратов
- 29. Гипертонический криз является результатом резкого нарушения механизмов
- 30. У больных встречаются следующие жалобы и симптомы:
- 31. Клиника гипертонического кризаГоловные боли, особенно в затылочной
- 32. Лечение гипертонического кризаначинают с установки для больного
- 33. Если в этом случае криз купировать не
- 34. Скачать презентанцию
Многочисленные эпидемиологические исследования доказали значительнуюраспространенность АГ среди взрослого населения. В экономически развитых странах число больных с повышенными цифрами АД достигает в настоящее время 20–30%. Имеется прямая зависимость заболеваемости АГ от возраста.
Слайды и текст этой презентации
Слайд 1Гипертоническая болезнь (эссенциальная гипертензия, первичная гипертония) - заболевание, характеризующееся снижением
Слайд 2Многочисленные эпидемиологические исследования доказали значительную
распространенность АГ среди взрослого населения. В
экономически развитых странах число больных с повышенными цифрами АД достигает
в настоящее время 20–30%. Имеется прямая зависимость заболеваемости АГ от возраста. Например, у лиц старше 65 лет АГ встречается в 50% случаев. Мужчины молодого и среднего возраста заболевают АГ чаще, чем женщины, хотя в возрасте старше 50 лет частота возникновения АГ у женщин несколько выше, чем у мужчин.АГ является одним из главных факторов риска развития ИБС, мозгового инсульта и сердечной недостаточности.
Среди лиц, страдающих АГ, ИБС встречается в 4,5 раза,
ИМ — в 2,6 раза, СН — в 2,3 раза, а нарушения мозгового кровообращения — в 9,8 раза чаще, чем у нормотоников (Е.Е. Гогин, 1997).
Слайд 3
1. Первичная (эссенциальная или идиопатическая) АГ (гипертоническая болезнь— ГБ).
2. Вторичные
(симптоматические) АГ.
В зависимости от этиологии все случаи АГ делят на
две группы:Слайд 4 Этиология:
1.Эссенциальной АГ:
1.1Наследственная предрасположенность играет важную роль в происхождении ГБ.
1.2Ограничение
физической активности (гиподинамия)
1.3Ожирение способствует, как известно, существенному (в 2–6 раз)
увеличению риска развития АГ1.4Избыточное потребление поваренной соли (NаСl) в некоторых случаях имеет решающее значение в генезе ГБ
1.5Дефицит кальция и магния также способствует развитию АГ
1.6Чрезмерное потребление алкоголя приводит прежде всего к уменьшению
чувствительности барорецепторов аорты и синокаротидной зоны, в связи с чем нарушается центральная регуляция АД.
1.7Гиперлипидемия способствует структурно-функциональным изменениям артерий большого круга кровообращения (атеросклероз) и стабилизации повышенных цифр АД.
1.8Курение также оказывает определенное влияние на уровень АД, прежде всего благодаря повреждению функции эндотелия и активации вазоконстрикторных эндотелиальных факторов (тканевой АII, эндотелин и др.)
1.9Возраст относится к числу важнейших немодифицируемых факторов риска АГ..
Слайд 5Классификация
Нормальное АД < 120/80 мм рт. ст.
Нормальное повышенное АД 121—139/81—89 мм рт. ст.
1 степень
(мягкая гипертония) — сАД 140—159/дАД 90-99.
2 степень (пограничная гипертония) — сАД 160—179/дАД
100—109.3 степень (тяжелая гипертония) — сАД 180 и выше/дАД 110 и выше.
Изолированная систолическая гипертония — сАД выше 140/дАД ниже 90
Слайд 6«Стадии гипертонической болезни.»
Гипертоническая болезнь (ГБ) I стадии предполагает отсутствие изменений
в «органах-мишенях».
Гипертоническая болезнь (ГБ) II стадии устанавливается при наличии изменений
со стороны одного или нескольких «органов-мишеней».Гипертоническая болезнь (ГБ) III стадии устанавливается при наличии ассоциированных клинических состояний.
Слайд 7 Вторичные (симптоматические) АГ:
1.АГ, связанная с патологией почек
2.АГ при поражении
почечных артерий
3.Феохромоцитома
4.Первичный альдостеронизм
5.Синдром и болезнь Иценко-Кушинга
6.Коарктация аорты
7.Лекарственная форма АГ
8.Генетические изменения
при АГСлайд 10
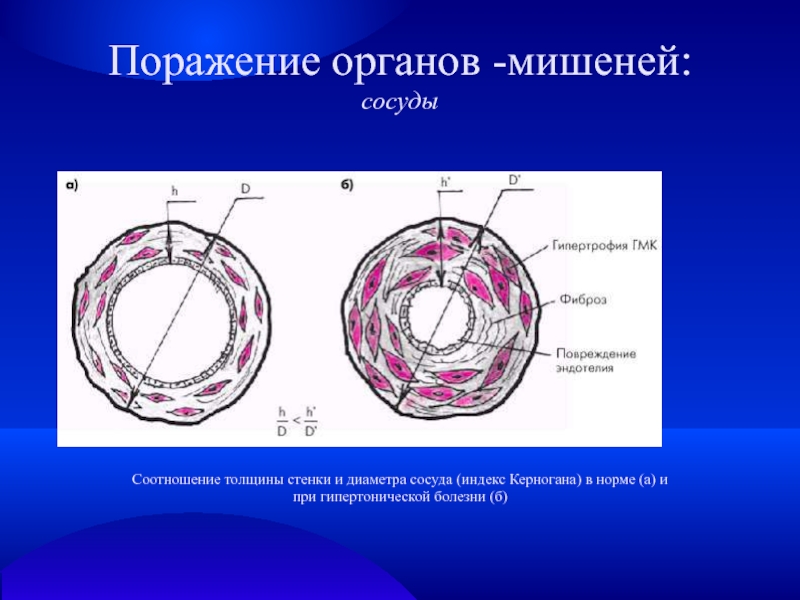
Соотношение толщины стенки и диаметра сосуда (индекс Керногана) в норме
(а) и
при гипертонической болезни (б)
Поражение органов -мишеней:
сосуды
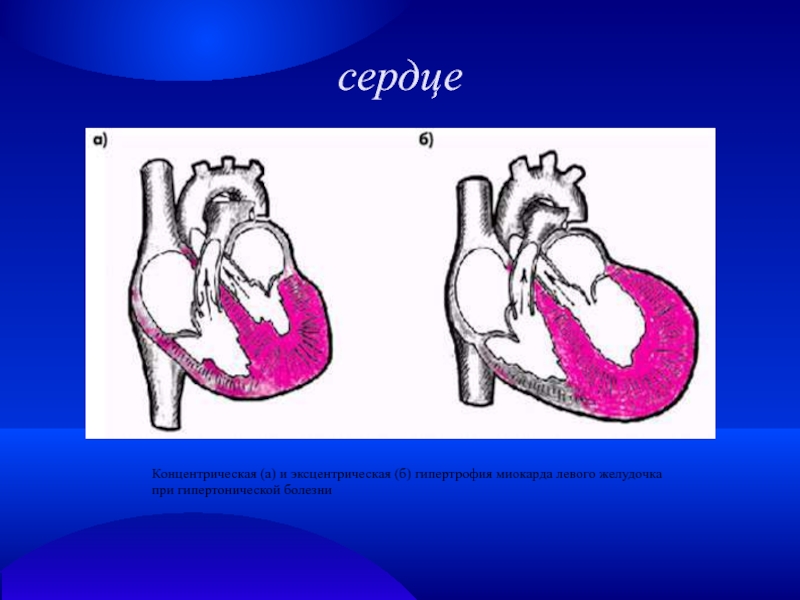
Слайд 11сердце
Концентрическая (а) и эксцентрическая (б) гипертрофия миокарда левого желудочка
при гипертонической
болезни
Слайд 12почки
На самых ранних стадиях развития болезни в большинстве случаев обнаруживают
активацию почечно- надпочечниковой РААС и угнетение депрессорных почечных систем, что
способствует поддержанию высоких цифр АД.В более поздних стадиях заболевания сказываются описанные выше структурные изменения в средних и мелких артериях почек. Возникает утолщение и сужение просвета отводящей и приводящей артериол клубочков; в них наблюдаются дегенеративные изменения, микротромбозы.
В результате часть нефронов перестает функционировать, они запустевают и атрофируются, замещаясь соединительной тканью. Развивается нефросклероз — так называемая первично сморщенная почка; снижается функция почек и развивается хроническая почечная недостаточность (ХПН).
Слайд 13Головной мозг
Гипертрофируется мышечная оболочка, утолщается и фиброзируется
интима, повреждается эндотелиальный слой,
повышается ригидность артерий и теряется их
способность к расширению.
Эти изменения усугубляются
атеросклеротическими поражениями относительно крупныхинтра- и экстрацеребральных артерий. В результате развиваются:
гипертоническая дисциркуляторная энцефалопатия;
тромбозы церебральных артерий с развитием ишемических инсультов;
разрывы артериальных сосудов с кровоизлиянием в ткань мозга и оболочки головного
мозга (геморрагические инсульты).
Слайд 15Диагностика:
1. жалобы
2. Сбор анамнеза
3. Физикальное исследование
4.Лабораторные и инструментальные методы исследования
5.
Исследование состояния органов-мишеней
Слайд 172. Сбор анамнеза
Анамнестические сведения, полученные при расспросе больного эссенциальной АГ,
позволяют, по крайней мере ориентировочно, решить следующие диагностические проблемы.
1. Уточнить
генез АГ, в частности исключить возможность вторичных симптоматических гипертензий2.Оценить состояние органов-мишеней (стенокардия, ИМ и инсульт в анамнезе, признаки дисциркуляторной энцефалопатии, нарушения зрения, признаки ХПН).
3.Оценить наличие факторов риска АГ
4.Оценить эффективность предыдущего антигипертензивного лечения
5.Оценить наличие осложнений АГ (инсультов, ИМ, ХПН, сердечной недостаточности).
Слайд 183. Физикальное исследование
Физикальное обследование больного АГ направлено на выявление дополнительных
ФР, признаков вторичного характера АГ и органных поражений. Измеряются рост
и вес с вычислением ИМТ (кг/м2).Признаки вторичной АГ:
-симптомы болезни и синдрома Иценко.Кушинга;
-нейрофиброматоз кожи (может указывать на феохромоцитому);
-при пальпации увеличенные почки (поликистоз почек, объемные образования);
- аускультация области живота – шумы над областью брюшного отдела аорты, почечных артерий (стеноз почечных артерий – вазоренальная АГ);
- аускультация области сердца – грудной клетки (коарктация аорты, заболевания аорты);
- ослабленный или запаздывающий пульс на бедренной артерии и сниженный уровень АД на бедренной артерии (коарктация аорты, неспецифический аортоартериит);
Признаки ПОМ:
-головной мозг – аускультация шумов над сонными артериями; двигательные или сенсорные расстройства;
-сетчатка глаза – изменения сосудов глазного дна;
- сердце – усиление верхушечного толчка, нарушения ритма сердца, оценка -симптомов ХСН (хрипы в легких, наличие периферических отеков, определение размеров печени);
-периферические артерии: отсутствие, ослабление или асимметрия пульса, похолодание конечностей, симптомы ишемии кожи.
Слайд 194.Лабораторные и инструментальные методы исследования
Исследования, рекомендуемые обязательно:
общий анализ
крови и мочи;
содержание в плазме крови глюкозы (натощак);
содержание
в сыворотке крови ОХС, ХС ЛВП, ТГ, креатинина, мочевой кислоты, калия;ЭКГ;
исследование глазного дна;
ЭхоКГ.
Дополнительно рекомендуемые исследования:
рентгенография грудной клетки;
УЗИ почек и надпочечников;
УЗИ почечных артерий;
СРБ в сыворотке крови;
анализ мочи на бактериурию, количественная оценка протеинурии;
определение МАУ (обязательно при наличии СД).
Углубленное исследование:
осложненная АГ — оценка функционального состояния мозгового кровотока, миокарда, почек;
выявление вторичных форм АГ — исследование в крови концентрации альдостерона, кортикостероидов, активности ренина; определение катехоламинов и их метаболитов в суточной моче; брюшная аортография; КТ или МРТ надпочечников и головного мозга.
Слайд 205. Исследование состояния органов-мишеней
Для определения степени ПОМ выполняют дополнительные исследования
сердца, кровеносных сосудов, почек, головного мозга. Эти исследования показаны в
тех случаях, когда они могут повлиять на тактику ведения пациента и изменение уровня риска.Для анализа состояния миокарда проводится ЭхоКГ, которая помогает в диагностике ГЛЖ. Дополнительная информация при ЭхоКГ о толщине стенок и размерах полостей сердца способствует уточнению группы риска, определению тактики лечения. В качестве критерия нормальных величин ИММ ЛЖ принят показатель 125 г/м2 для мужчин и 110 г/м2 для женщин. ЭхоКГ позволяет определить диастолическую функцию, сократимость миокарда.
УЗИ незаменимо для изучения состояния кровеносных сосудов. При УЗИ брахиоцефальных артерий определяются толщина комплекса интима-медиа, наличие атеросклеротических бляшек.
Для диагностики патологии почек и уточнения их функционального состояния исследуют уровень креатинина в сыворотке крови, экскрецию альбумина с мочой. Содержание креатинина в сыворотке крови > 133 ммоль/л у мужчин и 124 ммоль/л у женщин, а также снижение клиренса креатинина < 60 - 70 мл/мин свидетельствуют о начальных признаках почечной недостаточности. Показано определение концентрации мочевой кислоты в крови, т.к. гиперурикемия часто наблюдается при нелеченной АГ и может коррелировать с выраженным нефроангиосклерозом.
Для оценки состояния головного мозга, особенно у пациентов после перенесенного МИ, используются методы, позволяющие уточнить наличие, характер и локализацию патологических изменений. С этой целью выполняют КТ или МРТ головного мозга.
Слайд 21Тактика ведения больных АГ
Основная цель лечения больных АГ состоит в
максимальном снижении риска развития ССО и смерти от них. Для
достижения этой цели требуется не только снижение АД до нормального уровня, но коррекция всех модифицируемых ФР: курение, дислипидемия, гипергликемия, ожирение, и лечение сопутствующих заболеваний — СД и т.д.Целевым уровнем АД при лечении АГ принят < 140/90 мм рт.ст. у всех больных АГ. При хорошей переносимости назначенной терапии полезно снижение АД до более низких значений.
При сочетании АГ с СД или поражением почек рекомендуется снижение АД < 130/80 мм рт.ст. При антигипертензивной терапии следует иметь в виду, что трудно достичь уменьшения САД < 140 мм рт.ст. у пожилых больных.
При достижении целевых уровней АД необходимо учитывать нижнюю границу снижения АД до 110 мм рт.ст. — САД и 70 мм рт.ст. — ДАД.
Слайд 22 Тактика ведения лиц с высоким нормальным АД 130-139/85-89 мм
рт.ст. при повторных измерениях
Слайд 24 Тактика ведения больных АГ 3 степени — АД >
180 или ДАД > 110 мм рт.ст. при повторных измерениях
в течение нескольких днейСлайд 26Медикаментозная терапия:
У всех больных АГ необходимо добиваться постепенного снижения АД
до целевых уровней.
Количество назначаемых препаратов зависит от исходного АД
и сопутствующих заболеваний. Например, при АГ 1 степени и отсутствии ССО достижение целевого АД возможно примерно у 50% больных при монотерапии.
При АГ 2 и 3 степеней и наличии осложнений, например СД и диабетической нефропатии, в большинстве случаев может потребоваться комбинация из 2 или 3 препаратов.
В настоящее время возможно использование 2 стратегий стартовой терапии АГ: монотерапии и низкодозовой комбинированной терапии.
Монотерапия базируется на поиске оптимального для больного препарата; переход на комбинированную терапию целесообразен только в случае отсутствия эффекта последней.
Низкодозовая комбинированная терапия на старте лечения предусматривает подбор эффективной комбинации препаратов с различными механизмами действия.
Слайд 28Эффективные комбинации препаратов:
Среди комбинаций двух антигипертензивных препаратов эффективными и безопасными
считаются: иАПФ + диуретики; диуретики + БАБ; диуретики + БРА;
АК дигидропиридинового ряда + БАБ; АК + иАПФ; АК + диуретики; α-адреноблокатор + БАБ; препарат центрального действия + диуретики. Довольно эффективными являются также комбинации АИР с диуретиками, иАПФ, АК дигидропиридинового ряда и БРА.Слайд 29Гипертонический криз
является результатом резкого нарушения механизмов регуляции артериального давления, что
в свою очередь приводит к сильному повышению артериального давления и
расстройством циркуляции крови во внутренних органахВо время гипертонического криза наблюдаются симптомы нарушения кровоснабжения головного мозга и сердца.
Слайд 30У больных встречаются следующие жалобы и симптомы:
Резкое и необычно значительное
повышение артериального давления
Потеря работоспособности, утомляемость
Покраснение лица, груди
«Мушки», мелькание перед глазами
Бессонница,
тревога, страх.Слайд 31Клиника гипертонического криза
Головные боли, особенно в затылочной части
Шум, звон, писк
в ушах, оглушённость
Одышка
Боли в груди
Неврологические нарушения, головокружение, помрачнение сознания
Слайд 32Лечение гипертонического криза
начинают с установки для больного покоя, и точного
измерения давления. Для купирования гипертонического криза обращаются к врачу и
по его назначению используют диуретики, каптоприл, нифедипин, при САД более 200 мм.рт.ст. — клофелин сублингвально.Слайд 33Если в этом случае криз купировать не удается, в условиях
медицинского учреждения переходят на внутривенное введение препаратов (сульфат магния, эналаприл, клофелин). В
крайних случаях вводят пентамин.Осложнения гипертонического криза: инфаркт миокарда, острое нарушение мозгового кровообращения, отёк легких, отёк мозга, летальный исход.