Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Гипоплазия левых отделов сердца
Содержание
- 1. Гипоплазия левых отделов сердца
- 2. Общие сведенияСиндром гипоплазии левых отделов сердца (СГЛОС)
- 3. Слайд 3
- 4. Этиология и варианты порокаПричины гипоплазии левых отделов
- 5. гемодинамикаТяжелые расстройства кровообращения при гипоплазии левых отделов
- 6. Клиническая картинаУ новорожденных наблюдается адинамия, сероватый цвет
- 7. Методы исследованияВо многих случаях диагноз синдрома гипоплазии
- 8. Дифференциальный диагнозДифференциальный диагноз при синдроме гипоплазии левых
- 9. лечениеНаблюдение за новорожденными осуществляется в отделении реанимации.
- 10. прогнозПорок является крайне неблагоприятным в отношении прогноза.
- 11. Скачать презентанцию
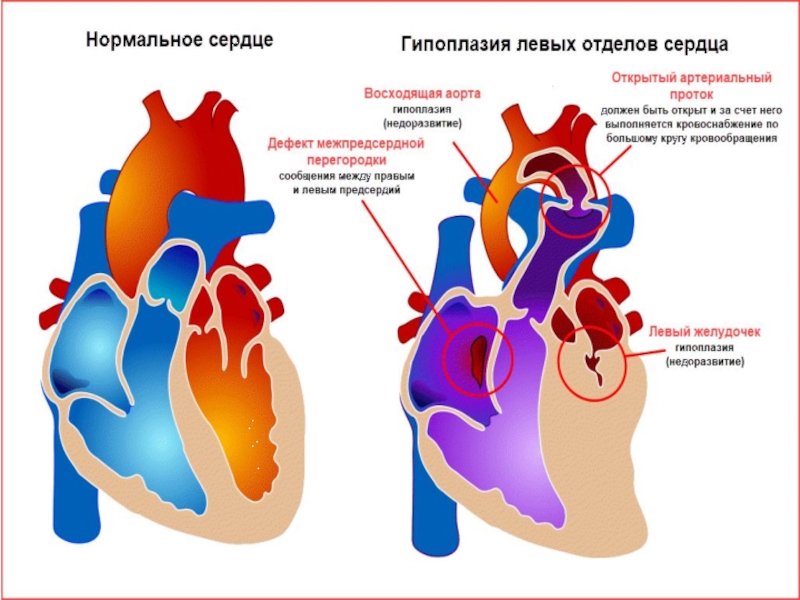
Общие сведенияСиндром гипоплазии левых отделов сердца (СГЛОС) – термин, используемый для обозначения критического врожденного порока сердца, характеризующегося резким недоразвитием его левых камер и восходящей части аорты, а также митральным или аортальным
Слайды и текст этой презентации
Слайд 1Гипоплазия левых отделов сердца
Подготовил студент педиатрического факультета группы 2.5.11в
Селиверстов Данила
Слайд 4Этиология и варианты порока
Причины гипоплазии левых отделов сердца достоверно неясны.
Предполагается возможность аутосомно-рецессивного, аутосомно-доминантного и полигенного типов наследования. Наиболее вероятной
является теория мультифакториальной этиологии порока.Различают два морфологических варианта СГЛОС.
Первый (наиболее тяжелый) вариант включает гипоплазию левого желудочка и атрезию устья аорты, которые могут сочетаться с атрезией либо стенозом митрального отверстия; при этом полость левого желудочка щелевидна, ее объем составляет не более 1 мл.
При втором (наиболее распространенном) варианте порока имеет место гипоплазия левого желудочка, стеноз устья аорты и гипоплазия ее восходящего отдела в сочетании с митральным стенозом; объем полости левого желудочка равен 1-4,5 мл.
Слайд 5гемодинамика
Тяжелые расстройства кровообращения при гипоплазии левых отделов сердца развиваются вскоре
после рождения и характеризуются как «гемодинамическая катастрофа». Сущность нарушения гемодинамики
определяется тем фактом, что кровь из левого предсердия не может поступить в гипоплазированный левый желудочек, а вместо этого попадает через открытое овальное окно в правые отделы сердца, где происходит ее смешение с венозной кровью. Эта особенность приводит к объемной перегрузке правых отделов сердца и их дилатации, которые наблюдаются с момента рождения.В дальнейшем основной объем смешанной крови из правого желудочка поступает в легочную артерию, остальная же часть недонасыщенной кислородом крови через открытый артериальный проток устремляется в аорту и большой круг кровообращения. Ретроградным путем небольшое количество крови поступает в гипоплазированную часть восходящей аорты и венечные сосуды.
Тяжелейшие расстройства гемодинамики приводят к выраженной легочной гипертензии вследствие высокого давления в системе сосудов малого круга; артериальной гипотонии, обусловленной неадекватным наполнением большого круга; артериальной гипоксемии, связанной со смешением крови в правом желудочке
Слайд 6Клиническая картина
У новорожденных наблюдается адинамия, сероватый цвет кожных покровов, тахипноэ,
тахикардия, гипотермия. При рождении цианоз выражен незначительно, однако вскоре нарастает
и становится диффузным либо дифференцированным, только на нижней половине туловища. Конечности наощупь холодные, периферическая пульсация на них ослаблена.С первых дней жизни нарастает сердечная недостаточность застойными хрипами в легких, увеличением печени, периферическими отеками. Характерно развитие метаболического ацидоза, олигурии и анурии. Нарушение системной циркуляции сопровождается неадекватной церебральной и коронарной перфузией, что приводит к развитию ишемии головного мозга и миокарда. В случае закрытия артериального протока ребенок быстро погибает.
Слайд 7Методы исследования
Во многих случаях диагноз синдрома гипоплазии левых отделов сердца
ставится еще до рождения ребенка при проведении ЭхоКГ плода. При
объективном обследовании новорожденного ребенка определяется слабый пульс на руках и ногах, одышка в покое, усиленный сердечный толчок и видимая эпигастральная пульсация; выслушивается систолический шум изгнания, ритм галопа и одинарный II тон.На ЭКГ отмечается отклонение ЭОС вправо, признаки резкой гипертрофии правых отделов сердца и левого предсердия.
Фонокардиография фиксирует наличие низко- или среднеамплитудного систолического шума.
Рентгенография грудной клетки при синдроме гипоплазии левых отделов сердца выявляет высокую степень кардиомегалии, шарообразные контуры сердечной тени, усиление легочного рисунка.
Эхокардиография обнаруживает следующие характерные признаки гипоплазии сердца: стеноз устья аорты и ее восходящего отдела, уменьшение размеров левого желудочка и увеличение правого желудочка, грубые изменения митрального клапана.
Зондирование полостей сердца обнаруживает пониженное насыщение крови кислородом в периферических артериях, лево-правый сброс крови на уровне предсердий, повышенное давление в правом желудочке и легочной артерии. Ангиокардиография позволяет визуализировать открытый артериальный проток, гипоплазированную восходящую аорту, резко дилатированный правый желудочек, расширенный легочный ствол и легочные артерии
Слайд 8Дифференциальный диагноз
Дифференциальный диагноз при синдроме гипоплазии левых отделов сердца необходим
с гипоплазией правого желудочка, единственным желудочком сердца, аномальным дренажом легочных
вен, транспозицией магистральных сосудов, изолированным аортальным стенозом. Из внесердечных аномалий необходимо исключить острую дыхательную недостаточность, травму черепа, кровоизлияние в мозг.Слайд 9лечение
Наблюдение за новорожденными осуществляется в отделении реанимации. Для предупреждения закрытия
артериального протока осуществляется инфузия простагландина Е1. Необходимо проведение ИВЛ, коррекция
метаболического ацидоза, введение диуретиков и инотропных препаратов.Хирургическая коррекция гипоплазии левых отделов сердца проводится поэтапно и последовательно. Первый этап лечения – паллиативный; проводится в первые 2 недели жизни и заключается в выполнении операции Норвуда для уменьшения нагрузки на легочную артерию, и в то же время, для обеспечения кровоснабжения аорты. На втором этапе, в возрасте 3-6 месяцев ребенку выполняется операция Геми-Фонтена (или операция Гленна по наложению двухстороннего двунаправленного кава-пульмонального анастомоза). Окончательная гемодинамическая коррекция порока проводится примерно через год путем выполнения операции Фонтена (наложения тотального кавопульмонального анастомоза), позволяющей полностью разобщить круги кровообращения.