Слайд 2Определение
Глюкокортикоиды (ГК) – гормоны стероидной природы, выделяемые корой надпочечников человека
и позвоночных животных.
Термин "глюкокортикоид" изначально подчеркивал способность этих веществ
стимулировать отложение гликогена в печени и глюконеогенез.
Основным ГК, образующимся у человека, является кортизол.
Слайд 3История изучения ГК
История применения ГК в медицине началась с проведенных
в клинике Мейо (Рочестер, США) клинических наблюдений Kendall, Slocumb и
Polley под руководством Philip Hench, которые отметили, что у больных РА в период желтухи или на фоне беременности нередко наблюдается клиническое улучшение. Этот факт связали с эндогенным синтезом некоего адренокортикотропного вещества (было обозначено как "субстанция Х").
Далее, в середине 30 годов, было идентифицировано 6 адренокортикотропных веществ (A, В, С, D, E, F), из них наиболее биологически активным оказалась субстанция Е (17-гидрокси-11- дегидрокортизон).
Слайд 4История изучения ГК
Определенным стимулом для создания лекарственных препаратов на основе
полученной субстанции явилась вторая мировая война. Было замечено, что немецкие
летчики поднимаются более высоко, если перед взлетом им делались инъекции экстрактов коры надпочечников.
Слайд 5История применения ГК
Началом клинического использования глюкокортикоидов следует считать 21 сентября
1948 года, когда кортизон (субстанция Е) был впервые применен у
29-летней женщины, более 4 лет страдающей тяжелым РА со множественным поражением суставов.
За открытие ГК и их противовоспалительного действия в 1950 году группа исследователей во главе с Р. Hench была удостоена Нобелевской премии.
Фи́лип Шо́уолтер Хенч
(Philip Showalter Hench)
28.02.1896 – 30.04.1965
Слайд 6История изучения ГК
Вскоре после того как в 1951г. был синтезирован
гидрокортизон, для лечения кожных болезней стали с успехом использовать глюкокортикоиды
для наружного применения.
В середине 1950-х гг. появились новые, намного более сильные препараты – фторированные глюкокортикоиды. С появлением подходящих основ они быстро заняли центральное место в лечении многих воспалительных заболеваний кожи.
В настоящее время разрабатывается новый класс ГК – нитроглюкокортикоиды с более преемлимым профилем безопасности.
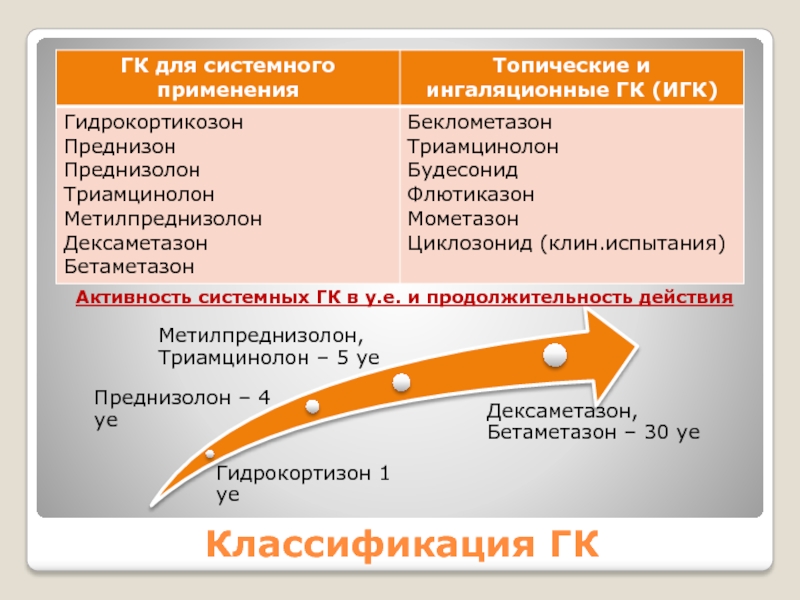
Слайд 7Классификация ГК
Активность системных ГК в у.е. и продолжительность действия
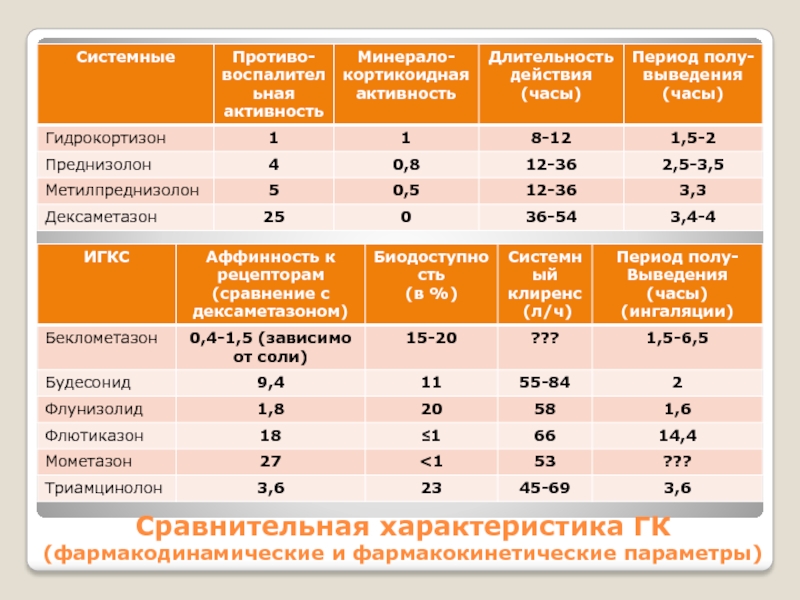
Слайд 8Сравнительная характеристика ГК
(фармакодинамические и фармакокинетические параметры)
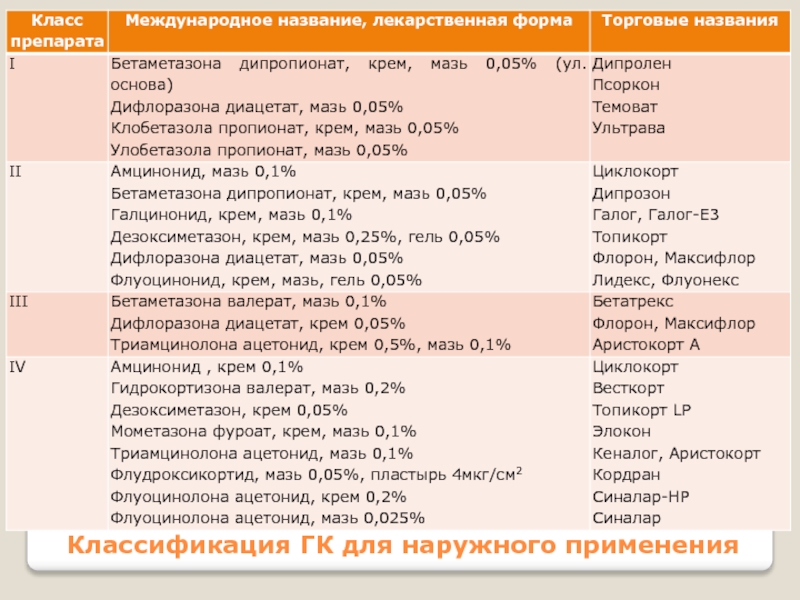
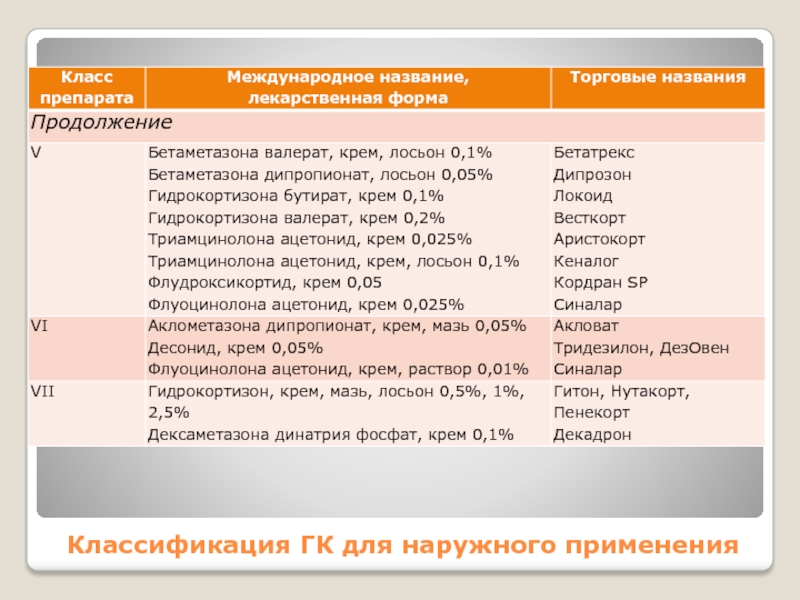
Слайд 9Классификация ГК для наружного применения
Глюкокортикоиды для наружного применения делят на
семь классов в порядке убывания силы их действия, которую определяют
следующими способами:
Первый – проба на вазоконстрикцию: на кожу предплечья накладывают окклюзионную повязку с глюкокортикоидом и через несколько часов оценивают площадь побледневшего участка.
Второй способ – проба на рассасывание псориатической бляшки, количественно характеризующая эффективность препарата при этом заболевании.
Третий способ состоит в оценке уменьшения эритемы и отека под действием глюкокортикоида при экспериментальном воспалении.
Слайд 10Классификация ГК для наружного применения
Слайд 11Классификация ГК для наружного применения
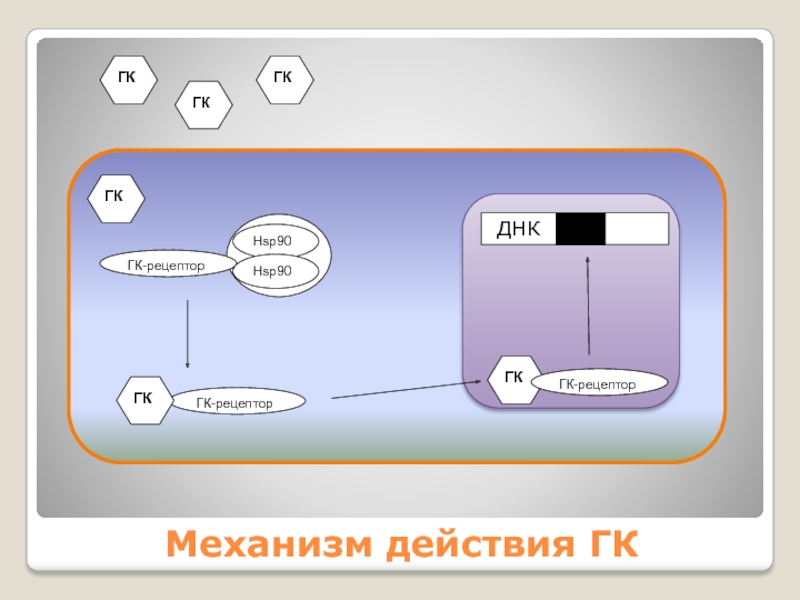
Слайд 12Механизм действия ГК
Реализуется на генном уровне: после связывания молекулы ГК
с внутриклеточным рецептором, комплекс ГК+рецептор, проникает в ядро, где активирует
или угнетает синтез белков.
Продукция провоспалительных медиаторов и цитокинов (простагландины, лейкотриены, ИЛ-1, 6, 9 и др., ФНО-альфа) снижается, продукция противовоспалительных (аннексина-1, ИЛ-10, липокортинов) увеличивается.
Кроме того, ГК увеличивают образование β2-адренорецепторов.
Слайд 13
ГК-рецептор
Hsp90
ГК
Hsp90
ГК
ГК-рецептор
ГК-рецептор
ГК
GRE
Механизм действия ГК
ГК
ГК
ГК
ДНК
Слайд 14Клеточные эффекты ГК
По Фисенко В.П. «Человек и лекарство» 2002, изм.
Слайд 15Наружное применение ГК
Всасывание препаратов различается в зависимости от того, на
какой участок тела их наносят; при выборе препарата учитывают силу
его действия, локализацию пораженного участка и тяжесть заболевания.
Начинают обычно с сильного препарата, а затем переходят к более слабым. Сейчас большинство врачей уже достаточно хорошо знакомы с одним-двумя препаратами из каждого класса, чтобы правильно подобрать лечение.
ГК назначают дважды в сутки; более частое применение не улучшает результат. Для лица и кожных складок (подмышечных впадин, паховых складок) препараты сильнее гидрокортизона не используют.
Возможно привыкание. Восстановить чувствительность обычно помогает смена препарата или менее частое его применение.
Слайд 16Введение ГК в очаг поражения
В очаг поражения обычно вводят практически
нерастворимые в воде производные триамцинолона – триамцинолона ацетонид и триамцинолона
гексацетонид. Эти препараты медленно проникают в ткани и действуют долго, особенно триамцинолона гексацетонид.
Наилучшие результаты метод дает, когда воспаление локализуется в подкожной клетчатке, например при гнездной алопеции или панникулите, но подходит и для более поверхностных поражений, в частности для псориаза, дискоидной красной волчанки и воспаленных эпидермальных кист, если в очаге необходимо создать высокую концентрацию препарата.
Слайд 17Болезни кожи, при которых назначают системные ГК
Слайд 18Болезни кожи, при которых назначают системные ГК
В целом их применение
наиболее целесообразно при острых заболеваниях и при тяжелых, угрожающих жизни
дерматозах.
Польза длительного лечения диффузного нейродермита ГК для приема внутрь сомнительна из-за ПР, которыми чреват постоянный прием.
Согласно последним данным, ГК не предотвращают постгерпетическую невралгию.
Начинать обычно приходится с преднизона, 1 р/д по утрам, хотя иногда для усиления эффекта суточную дозу разделяют на несколько приемов. Наименьшее число ПР отмечается при приеме ГК через день, поэтому надо стремиться как можно скорее снизить дозу и перейти на эту схему.
Изредка, чтобы избежать несоблюдения врачебных предписаний, ГК вводят в/м, хотя этот путь не рекомендуется из-за непредсказуемости всасывания и длительного угнетения гипоталамо-гипофизарно-надпочечниковой системы, свойственного препаратам для парентерального введения.
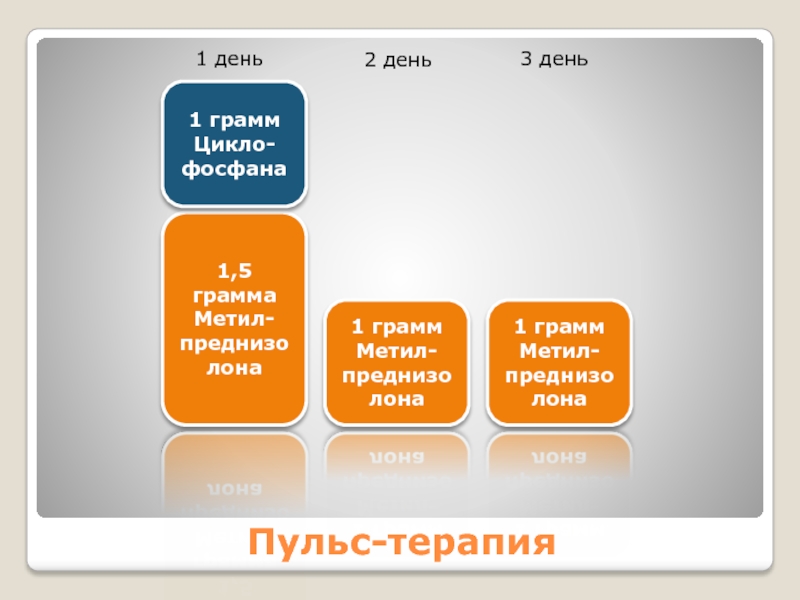
При упорной гангренозной пиодермии, пузырчатке, булленозном пемфигоиде, тяжелой системной красной волчанке и дерматомиозите проводят пульс-терапию: ежедневно назначают высокие дозы глюкокортикоидов в/в. Обычно вводят метилпреднизолона натрия сукцинат, 0,5-1г в течение 2-3 часов. Более быстрое введение угрожает артериальной гипотонией, электролитными нарушениями и аритмиями.

Слайд 19Режимы ГК терапии
1
1
Постоянный (перманентный)
Альтернирующий (двойная доза через день)
Интермиттирующий (короткие 3-4хдневные
курсы)
Слайд 20Пульс-терапия
1,5 грамма
Метил-
преднизолона
1 грамм
Метил-
преднизолона
1 грамм
Метил-
преднизолона
1 грамм
Цикло-
фосфана
1 день
2 день
3 день
Слайд 21Пульс-терапия
Средняя терапевтическая доза метилпреднизолона – от 4 до 24 мг/сутки
VS
Слайд 22Осложнения пульс-терапии
Пульс-терапия глюкокортикоидами может привести к артериальной гипо- или гипертонии,
гипергликемии, гипо- или гиперкалиемии, анафилактическим реакциям, острому психозу, эпилептическим припадкам
и внезапной смерти.
Если высокие дозы глюкокортикоидов назначены на короткий срок, прекращение лечения может сопровождаться синдромом отмены (преходящей артралгией, миалгией и выпотом в полость суставов), но без гипоадреналового криза.
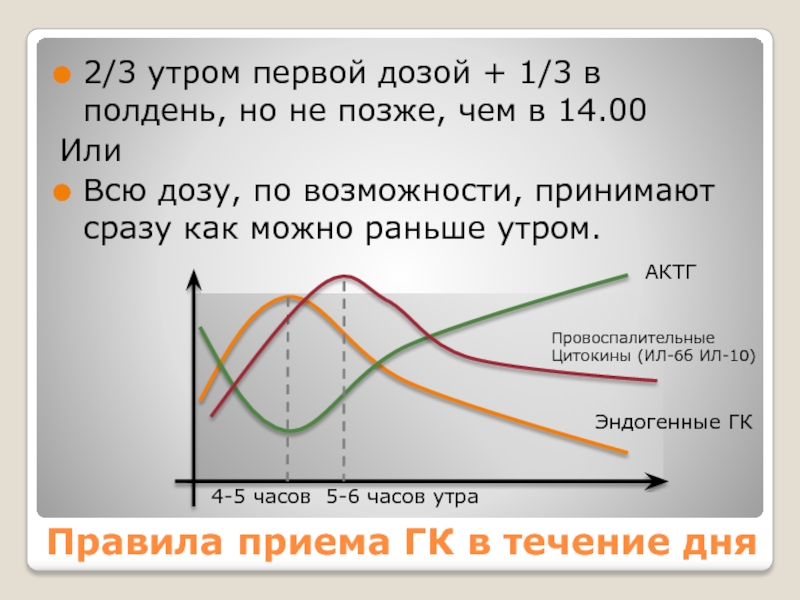
Слайд 23Правила приема ГК в течение дня
2/3 утром первой дозой +
1/3 в полдень, но не позже, чем в 14.00
Или
Всю дозу,
по возможности, принимают сразу как можно раньше утром.
Слайд 24Правила отмены ГК
На ¼ таблетки в неделю или
На 10% дозы
в 4 дня (если прием длился меньше месяца) или
На 10%
каждые 2 недели (если прием длился больше месяца) или
На 10% каждые 4 недели (если прием длился больше месяца и дозы были высокие)
NB! Отмена ГК может продолжаться очень длительное время (до года).
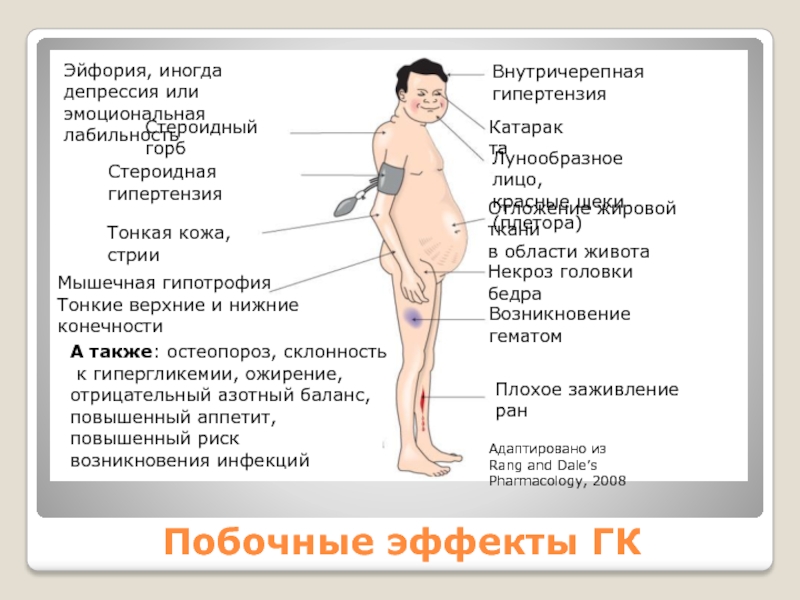
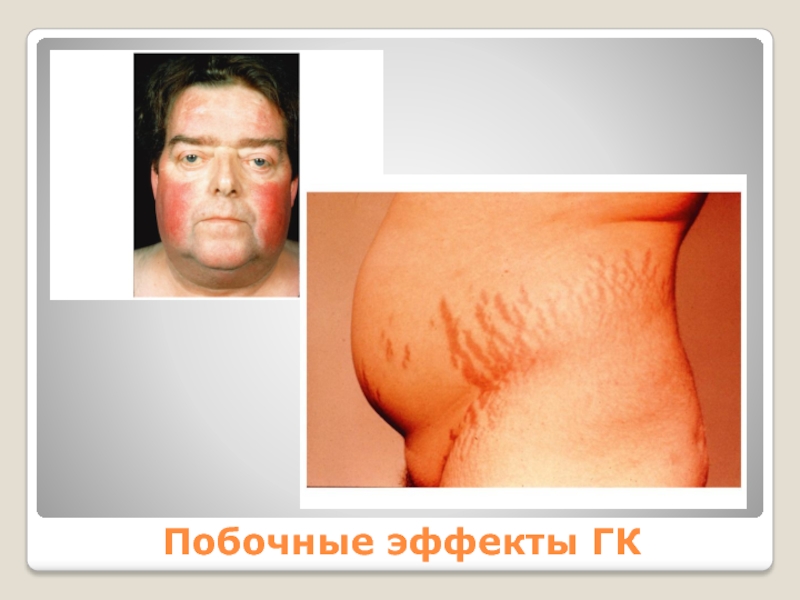
Слайд 26Побочные эффекты ГК
Ингаляционные
Кандидоз ротовой полости
Дисфония
Кашель
Системные
Синдром Иценко-Кушинга
Иммуносупрессия
Стероидная гипертензия
Стероидный диабет
Психические расстройства
Расстройства коагуляции
Слайд 27Глюкокортикоиды для приема внутрь дают множество побочных эффектов, большинство из
которых дозозависимы.
У больных псориазом в ответ на отмену глюкокортикоидов может
развиться пустулезный псориаз.
При лечении глюкокортикоидами в режиме многократных в/м инъекций осложнения не отличаются от таковых при приеме глюкокортикоидов внутрь.
Побочные эффекты ГК
Слайд 28ПР ГК при наружном применении
Чем большей силой обладает препарат, тем
выше риск ПР.
К ним относятся атрофия кожи, стрии, телеангиэктазии,
стероидная пурпура, стероидные угри, околоротовой дерматит, розовые угри, усиленное размножение на коже грибов и бактерий, депигментация кожи.
Стрии обычно образуются в кожных складках, но возможно поражение и других участков тела.
Розовые угри, как и околоротовой дерматит, возникают на лице в ответ на отмену препарата; поэтому на кожу лица нельзя наносить фторированные глюкокортикоиды.
Воспаление кожи обычно настолько облегчает всасывание в кровь сильнодействующих ГК, что появляются системные ПР, в том числе угнетение гипоталамо-гипофизарно-надпочечниковой оси и задержка роста, особенно у детей младшего возраста. Всасывание в системный кровоток тем выше, чем больше количество нанесенного ГК, сила его действия, частота применения, площадь обрабатываемой поверхности и продолжительность лечения.
Окклюзионные повязки тоже усиливают всасывание ГК.
Слайд 29ПР ГК при введении в очаг поражения
Введение глюкокортикоидов в очаг
поражения может осложниться атрофией и депигментацией кожи.
Во избежание атрофии
кожи при поражении лица дозу триамцинолона ацетонида ограничивают 1-3мг/мл.
Системные побочные эффекты, в том числе угнетение гипоталамо-гипофизарно-надпочечниковой системы, обычно минимальны, если общая доза триамцинолона ацетонида не превышает 20мг в месяц.