Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ГОУ ВПО РостГМУ РОСЗДРАВА КАФЕДРА ДЕТСКИХ БОЛЕЗНЕЙ №3
Содержание
- 1. ГОУ ВПО РостГМУ РОСЗДРАВА КАФЕДРА ДЕТСКИХ БОЛЕЗНЕЙ №3
- 2. Гломерулонефрит- это двухстороннее иммуно-воспалительное заболевание почек, развивающееся
- 3. Распространенность ГН у детей 0,1-0,85 на 1000
- 4. Этиологические факторыИнфекционныебактерии: БГСА, пневмококки, стафилококки, клебсиелы, микоплазмы
- 5. Классификация первичного гломерулонефрита (г. Винница, 1976г)
- 6. Слайд 6
- 7. Пример диагноза:Острый гломерулонефрит с нефротическим синдромом, период начальных проявлений ,без нарушения функции почек.
- 8. Морфологические варианты хронического ГННепролиферативные ГН: липоидный нефроз;минимальные изменения;мембраноидный;фокально-сегментарный гломерулосклероз.Пролиферативные ГН: мезангиопролиферативный;мезангиокапиллярный;Экстракапиллярный.
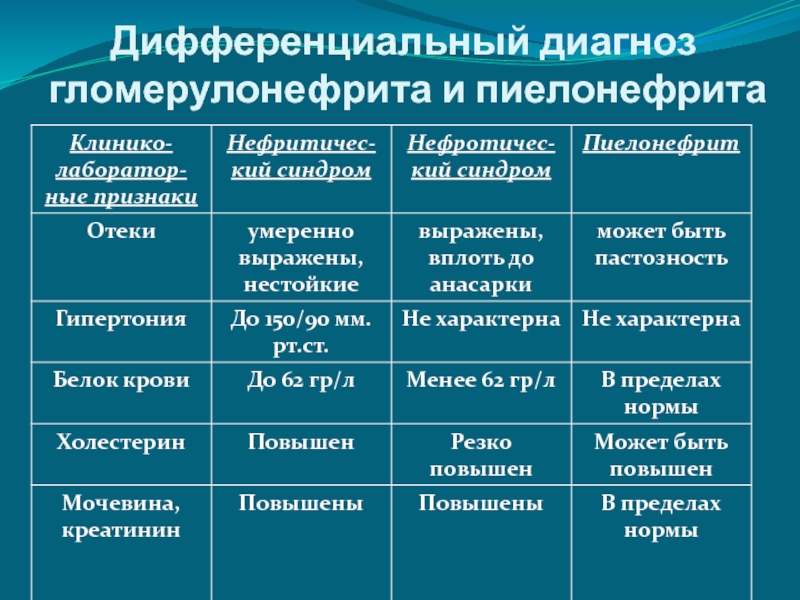
- 9. Основные клинико-лабораторные симптомыОтеки – возникают у 60-80%
- 10. Основные клинико-лабораторные симптомыАртериальная гипертензия (возникает у 60-70%
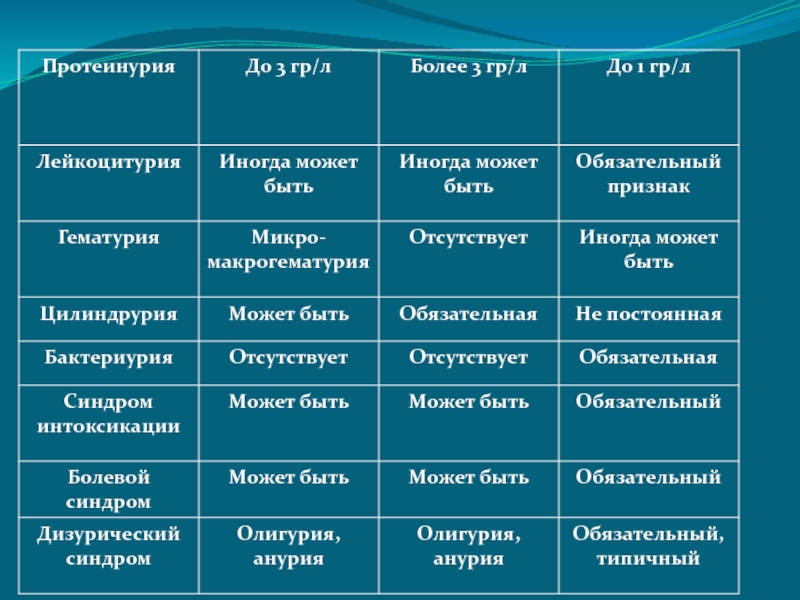
- 11. Основные клинико-лабораторные симптомыМочевой синдром:олигурия – уменьшение диуреза
- 12. Основные клинико-лабораторные симптомылейкоцитурия – непостоянный признак, имеет
- 13. Обязательный перечень исследованийОАК, острофазовые реакции, мочевина, креатинин,
- 14. Дифференциальный диагноз гломерулонефрита и пиелонефрита
- 15. Слайд 15
- 16. ЛечениеРежим Постельный режим назначается
- 17. ЛечениеДиетотерапия Назначается почечный стол №7:
- 18. ЛечениеСимптоматическая терапияАнтибактериальную терапию проводят с учетом указаний
- 19. ЛечениеСимптоматическая терапияПри отечном синдроме показаны постельный режим,
- 20. ЛечениеСимптоматическая терапияПри гипертензивном синдроме, обусловленном задержкой натрия
- 21. Патогенетическая терапияВоздействие на процессы микротромбообразованияГепарин назначается подкожно
- 22. Патогенетическая терапияВоздействие на процессы иммунного воспаленияГлюкокортикостероиды назначаются
- 23. Патогенетическая терапияВоздействие на процессы иммунного воспаления
- 24. Благодарю за внимание
- 25. Скачать презентанцию
Гломерулонефрит- это двухстороннее иммуно-воспалительное заболевание почек, развивающееся после воздействия инфекционного агента или неинфекционных иммунных и неиммунных факторов, с преимущественным диффузным поражением клубочков.
Слайды и текст этой презентации
Слайд 1ГОУ ВПО РостГМУ РОСЗДРАВА
КАФЕДРА ДЕТСКИХ БОЛЕЗНЕЙ №3
ГЛОМЕРУЛОНЕФРИТ У ДЕТЕЙ
Ростов-на-Дону
2010
Слайд 2Гломерулонефрит
- это двухстороннее иммуно-воспалительное заболевание почек, развивающееся после воздействия инфекционного
Слайд 3Распространенность ГН у детей
0,1-0,85 на 1000 детей. Чаще болеют
мальчики (3:1) в возрасте 7-11 лет. Нефротический синдром наблюдается в
раннем возрасте.Слайд 4Этиологические факторы
Инфекционные
бактерии: БГСА, пневмококки, стафилококки, клебсиелы, микоплазмы и др.
вирусы: гепатит
В, ЦМВИ, ВЭБ, ветряной оспы и др.
паразиты: токсоплазмы, плазмодии малярии
и др.грибы: кандида
Неинфекционные
чужеродные белки
вакцины
сыворотки
длительное переохлаждение
Слайд 7Пример диагноза:
Острый гломерулонефрит с нефротическим синдромом, период начальных проявлений ,без
нарушения функции почек.
Слайд 8Морфологические варианты хронического ГН
Непролиферативные ГН:
липоидный нефроз;
минимальные изменения;
мембраноидный;
фокально-сегментарный гломерулосклероз.
Пролиферативные ГН:
мезангиопролиферативный;
мезангиокапиллярный;
Экстракапиллярный.
Слайд 9Основные клинико-лабораторные симптомы
Отеки – возникают у 60-80% больных
Механизм формирования отеков:
гиперволемия
за счет увеличения ОЦК в результате снижения клубочковой фильтрации;
задержка натрия
и воды за счет повышения секреции альдостерона и АДГ;повышенная сосудистая проницаемость;
гипопротеинемия в результате выраженной протеинурии.
Слайд 10Основные клинико-лабораторные симптомы
Артериальная гипертензия (возникает у 60-70% больных)
Механизм артериальной гипертензии
гиперволемия,
увеличение ОЦК, задержка воды и натрия;
активация ренин-ангиотензин-альдостероновой системы.
Слайд 11Основные клинико-лабораторные симптомы
Мочевой синдром:
олигурия – уменьшение диуреза на 20-50% нормы.
Возникает в связи с уменьшением клубочковой фильтрации и повышением реабсорбции
натрия и воды;гематурия наблюдается у большинства больных, связана с повышенной проницаемостью базальной мембран. Эритроциты всегда измененные, выщелоченные;
протеинурия – ведущий признак ГН. Выделяют селективную протеинурию и неселективную. Последняя – неблагоприятный прогностичес-кий признак.
Слайд 12Основные клинико-лабораторные симптомы
лейкоцитурия – непостоянный признак, имеет абактериальную природу, обусловлена
активным иммунным воспалением;
цилиндрурия – определяется у 60% больных. По своей
структуре это воспалительный тубулярный белок с включением остатков форменных элементов, эпителиальных клеток. Выделяют гиалиновые, эритроцитарные, зернистые цилиндры.Слайд 13Обязательный перечень исследований
ОАК, острофазовые реакции, мочевина, креатинин, АлАТ и АсАТ,
коагулограмма, иммунограмма, определение маркеров гепатита и группы герпесвирусов.
ОАМ, пробы по
Зимницкому, Нечипоренко и Реберга.УЗИ почек и мочевого пузыря, экстреторная урография, ЭКГ.
Слайд 16Лечение
Режим
Постельный режим назначается на 7-14 дней.
Критерием его продолжительности является выраженность и длительность отечного и гипертензионного
синдромов, макрогематурии. По мере их исчезновения режим расширяют.Слайд 17Лечение
Диетотерапия
Назначается почечный стол №7: малобелковый, низконатриевый или
ахлоридный, нормокалорийный. Ограничивают белки животного происхождения при повышенной концентрации мочевины
и креатинина. Количество жидкости регулируется учетом диуреза за предыдущий день.Слайд 18Лечение
Симптоматическая терапия
Антибактериальную терапию проводят с учетом указаний на предшествующую стрептококковую
и др. бактериальную инфекцию. Предпочтение отдают антибиотикам пенициллиннового ряда, реже
цефалоспоринам или макролидам.Противовирусная терапия показана, если доказана роль вирусной инфекции: противовирусные препараты (ацикловир, валтрекс и др.), интерфероны, индукторы интерферонов.
Слайд 19Лечение
Симптоматическая терапия
При отечном синдроме показаны постельный режим, местное тепло, т.к.
в этих случаях быстро восстанавливается почечный кровоток. Из мочегонных препаратов
предпочтение отдают салуретикам – фуросемиду в дозе 1-3 мг/кг массы или верошпирону 1-3 мг/кг в сутки.Осмодиуретики противопоказа-ны при нефритическом синдроме из-за имеющейся гиперволемии.Слайд 20Лечение
Симптоматическая терапия
При гипертензивном синдроме, обусловленном задержкой натрия и воды, гиперволемией
нормализация давления достигается бессолевой диетой, постельным режимом, назначением фуросемида. При
стойкой гипертонии используют и гипотензивные препараты:Ингибиторы АПФ – эналоприл по 5-10 мг/кг в сутки в два приема, каптоприл по 0,5-1 мг/кг в сутки в три приема до нормализации АД
Слайд 21Патогенетическая терапия
Воздействие на процессы микротромбообразования
Гепарин назначается подкожно в дозе 150-200
ЕД/кг в сутки в 3-4 приема на 6-8 недель с
целью:подавления внутрисосудистой гиперкоагуляции;
подавление продукции альдостерона;
оказания гипотензивного действия;
оказание антипротеинурического действия.
Курантил назначается в дозе 3-5 мг/кг в сутки в течение 4-8 недель с целью:
оказание антиагрегантного и антитромботического действия.
Слайд 22Патогенетическая терапия
Воздействие на процессы иммунного воспаления
Глюкокортикостероиды назначаются с целью оказания
противовоспалительного и иммуносупрессивного действия.
Преднизолон по 2
мг/кг в сутки, 4 недели. При положительной динамике – 1 мг/кг в сутки, 8 недель. При отсутствии эффекта 1-й курс продолжают до 6-8 недель, а затем переходят на поддерживающую дозу. При гормонорезистентном ГН используется пульс-терапия метилпреднизолоном в дозе 30 мг/кг в сутки в/в трёхкратно ч/з день в течение 1-2 недель с последующим переходом на ежедневный прием.Слайд 23Патогенетическая терапия
Воздействие на процессы иммунного воспаления
при прогрессирующем течении
возможно
назначение цитотоксической терапии:
циклофосфамид –
10-20 мг/кг в виде пульс-терапии 1 раз в 3 месяца или 2 мг/кг в сутки в течение 8-12 недель;циклоспорин – 5-6 мг/кг в сутки в течение 12 месяцев;
хлорамбуцил (лейкеран) – 0,2 мг/кг в сутки в течение 2-х месяцев.
Выбор терапии, комбинация препаратов, ее длительность зависит от клинического и морфологического вариантов течения заболевания