Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Хронические неспецифические заболевания лёгких у детей
Содержание
- 1. Хронические неспецифические заболевания лёгких у детей
- 2. Хронические неспецифические заболевания лёгких группа хронических болезней
- 3. Инфекционно-воспалительные болезни легких Хроническая пневмонияХронический бронхит
- 4. Хронический бронхит Хроническое распространенное поражение бронхов,
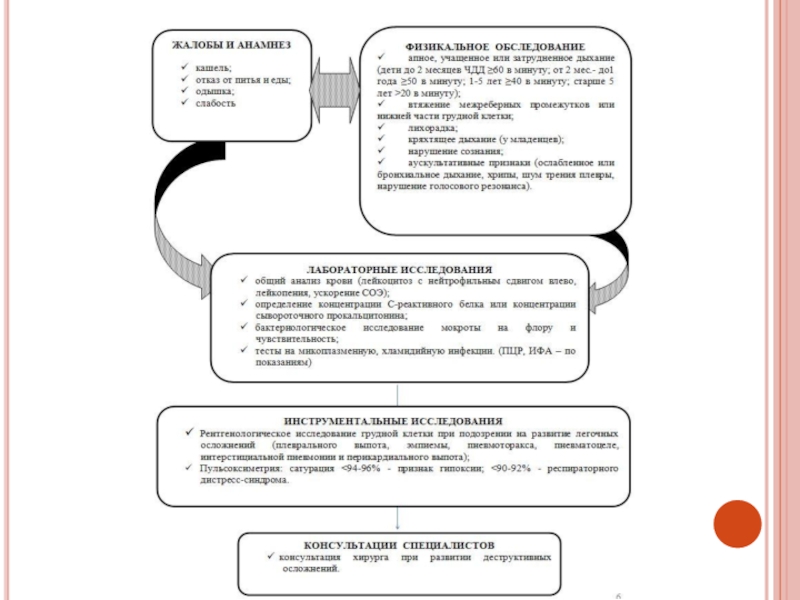
- 5. Критерии диагностикиЖалобы и анамнез: - кашель продуктивный,
- 6. Лабораторные исследования - в общем анализе крови
- 7. ХБ следует дифференцировать от таких состояний как:-
- 8. Тактика лечения:Немедикаментозное лечениеОбщеукрепляющая терапияМедикаментозное лечение Оксигенотерапия Антибактериальная
- 9. При лечении бронхитов используются 3 группы препаратов
- 10. Хроническая пневмонияПневмония – представляет собой воспалительное заболевание
- 11. КлассификацияПо месту инфицирования (возникновения): · внебольничные (синонимы:
- 12. По степени тяжести: · нетяжелые; · тяжелые
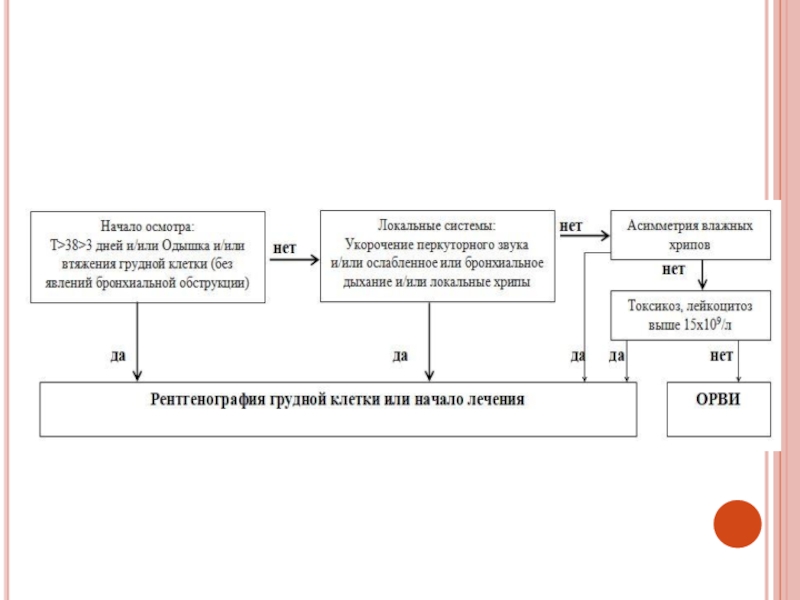
- 13. Слайд 13
- 14. Слайд 14
- 15. Лечение (амбулатория)Немедикаментозное лечение: · на период подъема
- 16. Медикаментозное лечение: Антибактериальную терапию начинают незамедлительно при
- 17. Дети
- 18. Хирургическое вмешательство: нет. Дальнейшее ведение: ·
- 19. Лечение (стационар)Немедикаментозное лечение: · поддержание оптимального воздушного
- 20. Медикаментозное лечение: Если лечение не приносит ожидаемого
- 21. Хирургическое вмешательство: при развитии плеврита, деструктивных осложнений,
- 22. Индикаторы эффективности лечения: · исчезновение втяжения нижней
- 23. Скачать презентанцию
Хронические неспецифические заболевания лёгких группа хронических болезней бронхолегочной системы, различных по причинам и механизмам развития, но имеющих ряд общих клинических, функциональных и морфологических проявлений: кашель, одышку, нарушение бронхиальной проходимости, фиброз, сочетающийся
Слайды и текст этой презентации
Слайд 1Хронические неспецифические заболевания лёгких у детей
Выполнила студентка
Группы 2603
Ишмаева Д.Б.
Слайд 2Хронические неспецифические заболевания лёгких
группа хронических болезней бронхолегочной системы, различных
Слайд 4Хронический бронхит
Хроническое распространенное поражение бронхов, характеризующееся продуктивным кашлем,
разнокалиберными влажными хрипами в легких, наличием 2-3 обострений заболевания в
году на протяжении не менее 2 лет (при исключении другой хронической бронхолегочной патологии).Слайд 5Критерии диагностики
Жалобы и анамнез:
- кашель продуктивный, с мокротой по утрам,
длительно 3-4месяца; - бронхиты более 3-4 раз в год с затяжным
течением в анамнезе Физикальное обследование: - респираторное диспноэ; - аускультативно: жесткое дыхание с удлиненным выдохом над всей поверхностью легких, разнокалиберные влажные и сухие хрипы исчезающие после кашля; - симптомы общей интоксикации различной интенсивности - снижение функции внешнего дыханияСлайд 6Лабораторные исследования - в общем анализе крови – лейкоцитоз, ускоренное СОЭ -
общий анализ мочи - незначительная протеинурия или в норме без
изменений. - при наличии мокроты обязательно 3-х кратное исследование на БК для исключения туберкулеза легких. Инструментальные исследования Рекомендовано проведение рентгенографии органов грудной клетки.Слайд 7ХБ следует дифференцировать от таких состояний как:
- бронхиальная астма;
- аспирационный
синдром (инородные тела бронхов);
- гастроэзофагеальный рефлюкс, нарушение глотания);
- хронический синусит,
тонзиллит, ринофарингит;- хроническая пневмония (локальный пневмосклероз);
- альвеолиты;
- облитерирующий бронхиолит;
- опухоли легких, бронхов и средостения;
- муковисцидоз;
- психогенный кашель;
- врожденные пороки сердца.
Слайд 8Тактика лечения:
Немедикаментозное лечение
Общеукрепляющая терапия
Медикаментозное лечение
Оксигенотерапия
Антибактериальная терапия
Муколитики
Бронхолитическая терапия (по показаниям)
Позиционный дренаж,
ЛФК
Общеукрепляющая терапия
Иммуномодуляторы (по показаниям)
Слайд 9При лечении бронхитов используются 3 группы препаратов – пенициллин и
его полусинтетические производные,
цефалоспорины 1,2 поколения и макролиды.
Препараты выбора для
детей дошкольного возраста – амоксициллин 40мг/кг в 3 приема в течение 7 дней (эффективен против большинства бактериальных патогенов). Альтернативный препарат – эритромицин , азитромицин, кларитромицин (особенно при подозрении на микоплазменную инфекцию) в возрастной дозировке в 2-3 раза в день в течение 10 дней или другие макролиды. - Антибактериальная терапия - Муколитики - Бронхолитическая терапия (по показаниям) - Иммуномодуляторы (по показаниям)
Слайд 10Хроническая пневмония
Пневмония – представляет собой воспалительное заболевание легких, диагностируемое по
синдрому дыхательных расстройств и/или физикальным данным при наличии инфильтративных изменений
на рентгенограмме.Слайд 11Классификация
По месту инфицирования (возникновения):
· внебольничные (синонимы: домашние, амбулаторные);
· госпитальные (синонимы:
нозокомиальные, внутрибольничные); Госпитальные пневмонии возникают через 48 часов пребывания ребенка в
стационаре или в течение 48 часов после выписки. · аспирационные пневмонии у детей с энцефалопатиями. По морфологическим формам (по характеру рентгенологической картины): · очаговые; · очагово - сливные; · сегментарные; · лобарные; · интерстициальные. Интерстициальные пневмонии являются редкой формой пневмонии, которые диагностируются при сочетанном поражении преимущественно интерстиции, в меньшей степени, легочной паренхимы, воспаление которых обусловлено определенными (атипичными) возбудителями: пневмоцистами, хламидиями или риккетсиями .Слайд 12По степени тяжести: · нетяжелые; · тяжелые (при выраженности клиники, токсикоза, дыхательной
или легочно - сердечной недостаточности и наличии осложнений). По течению: · острые
(длительностью до 6 недель); · затяжные (длительностью от 6 недель до 6-8 месяцев от начала заболевания).Слайд 15Лечение (амбулатория)
Немедикаментозное лечение:
· на период подъема температуры - постельный режим;
·
адекватная гидратация (обильное теплое питье); · поощрение грудного вскармливания и адекватное
питание соответственно возрасту; · соблюдение санитарно-гигиенического режима (проветривание помещений, исключение контакта с инфекционными больными).Слайд 16Медикаментозное лечение: Антибактериальную терапию начинают незамедлительно при установленном диагнозе пневмонии, а
также при подозрении на пневмонию у тяжелого больного.
Дети
афебрильной пневмонией (вызванная атипичной флорой):
· джозамицин 20 мг/кг 2 раза в день 7 дней или
· азитромицин 5 мг/кг 1 раз в день 5 дней.Слайд 17Дети
раза в день 5 дней в группе риска (получали антибиотик раньше,
посещает ДДУ - возможная роль резистентных H. influenzae и S. pneumoniae): · внутрь амоксициллин/клавуланат 40-50 мг/кг 2 раза в день 5 дней или · цефуроксим аксетил 20-40 мг/кг 2 раза в день 5 дней Введение детям раннего возраста в/м в качестве первой дозы цефтриаксона (50 мг/кг), особенно у детей с рвотой, сокращает частоту госпитализации. При отсутствии эффекта – добавить или заменить на макролид [19-23]. Дети старше 5 лет: · амоксициллин 25 мг/кг 2 раза в день. При отсутствии эффекта – добавить или заменить на макролид (см. ниже). При симптомах, сопоставимых с атипичной пневмонией: · внутрь макролид (например, джозамицин 40 мг/кг/сут 7 дней или азитромицин 10 мг/кг в 1-й день, далее 5 мг/кг 5 дней. При отсутствии эффекта – добавить или заменить на амоксициллин 50 мг/кг/сут. При неясности характера пневмонии допустимо одновременное назначение амоксициллина и макролида.Слайд 18Хирургическое вмешательство: нет. Дальнейшее ведение: · повторный осмотр участкового врача через 2
дня или раньше, если ребенку стало хуже или он не
может пить или сосать грудь, появляется лихорадка, учащенное или затрудненное дыхание (научить мать, когда вернуться немедленно к врачу «КВН» по Памятке для родителей по стандарту ИВБДВ); · дети, перенесшие пневмонию, находятся на диспансерном наблюдении в течение 1 года (осмотры проводят через 1, 3, 6 и 12 месяцев). Индикаторы эффективности лечения: · ликвидация симптомов ДН, общей интоксикации; · восстановление экскурсии легких; · купирование воспалительного процесса в легких; · исчезновение кашля, учащенного дыхания, аускультативных данных пневмонии; · улучшение самочувствия и аппетита.Слайд 19Лечение (стационар)
Немедикаментозное лечение:
· поддержание оптимального воздушного режима в помещении;
· проведение
закаливающих мероприятий; · на период подъема температуры - постельный режим; · адекватная
гидратация (обильное теплое питье); · поощрение грудного вскармливания и адекватное питание соответственно возрасту.Слайд 20Медикаментозное лечение: Если лечение не приносит ожидаемого результата в течение 48
часов или состояние ребенка ухудшается, смена препарата на цефалоспорины II-III
поколения или макролиды. Например, цефотаксим (50 мг/кг каждые 6 часов), цефтриаксон (80 мг/кг/день), цефуроксим (100 мг/кг/сутки) или ровамицин (150 000 МЕ/кг разделенный на 2 приема перорально).Если состояние ребенка не улучшается в течение 48 часов или ухудшается, препарат меняется на хлорамфеникол (25 мг/кг каждые 8 часов в/м или в/в) до улучшения состояния. Затем орально в течение 10 дней - полный курс лечения.
В стационаре желательно проводить ступенчатую терапию. При типичных пневмониях назначают амоксициллин/клавуланат, ампициллин/сульбактам, ампициллин парентерально. Альтернативными антибиотиками являются цефалоспорины II и III поколений или цефазолин в комбинации с аминогликозидами. Препаратами выбора при атипичных формах являются современные макролиды.