Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ХРОНИЧЕСКИЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ У ДЕТЕЙ
Содержание
- 1. ХРОНИЧЕСКИЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ У ДЕТЕЙ
- 2. Группы ХНЗЛ у детейИнфекционно-воспалительные болезни легкихХронические болезни
- 3. Признаки хронического заболевания легких у детей
- 4. Слайд 4
- 5. Слайд 5
- 6. Слайд 6
- 7. Слайд 7
- 8. Осложнения ХЗЛЛегочная гипертензияЛегочное сердцеКровохаркание, кровотечениеАтелектазАмилоидозПлеврит, пневмо- пиопневмотораксАбсцесс легкого
- 9. Инфекционно-воспалительные болезни легкихХронический бронхит (J41)Бронхоэктатическая болезнь (J47)Облитерирующий бронхиолит (J43)
- 10. Хронический бронхитХБ - хроническое распространенное поражение бронхов.Критерии
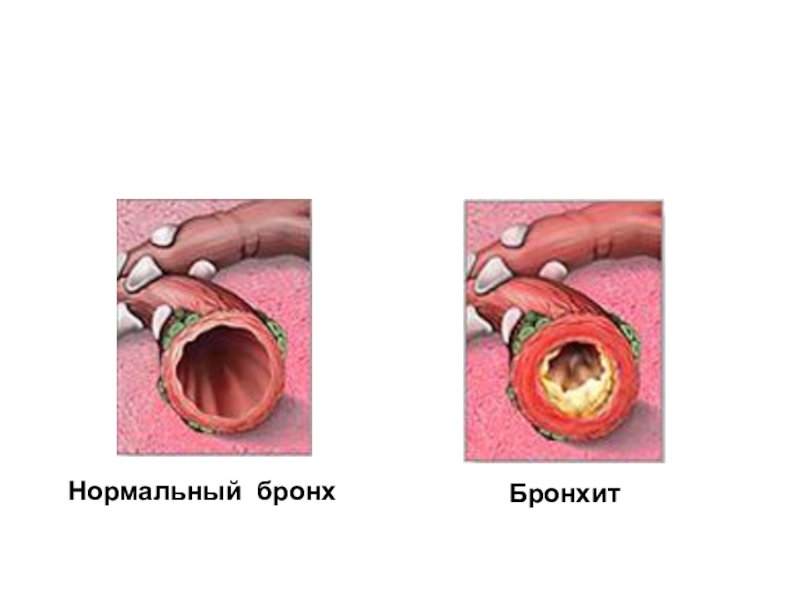
- 11. Нормальный бронхБронхит
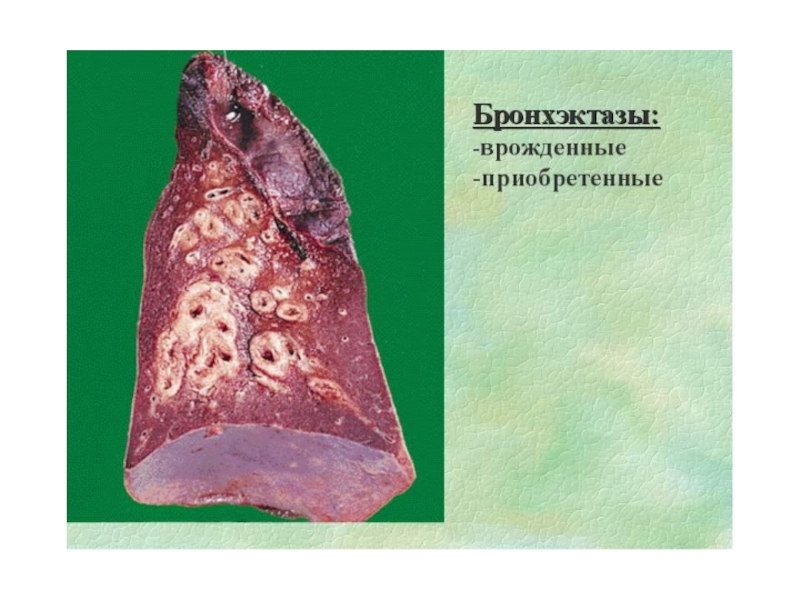
- 12. Бронхоэктатическая болезнь БЭБ – хронический воспалительный
- 13. Бронхоэктатическая болезнь Критерии диагностики:
- 14. ЭтиологияПервичныеНеблагоприятный исход острой пневмонии (осложнение коклюша или
- 15. В патогенезе БЭБ ведущую роль играет нарушение
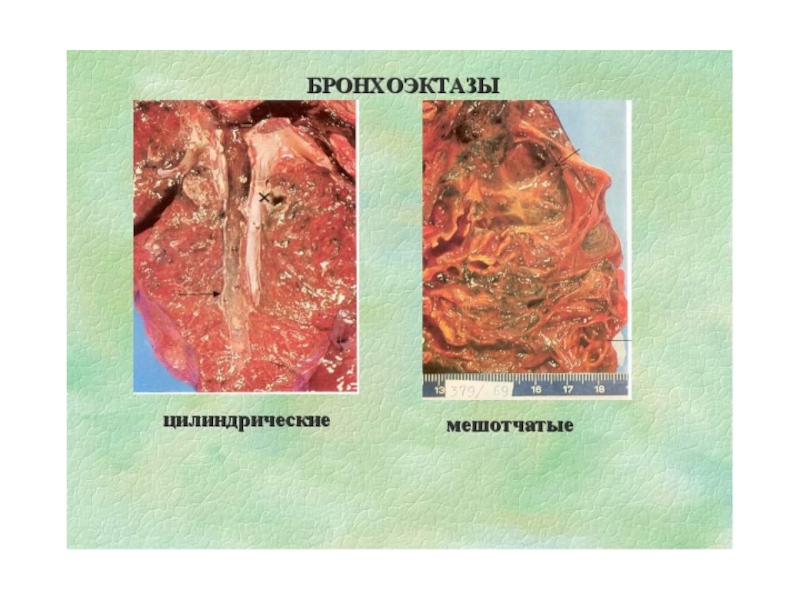
- 16. Классификация бронхоэктатической болезниТечение (легкое, средне-тяжелое, тяжелое)Форма (цилиндрические,
- 17. Наиболее частыми возбудителями, поддерживающие хронический воспалительный процесс
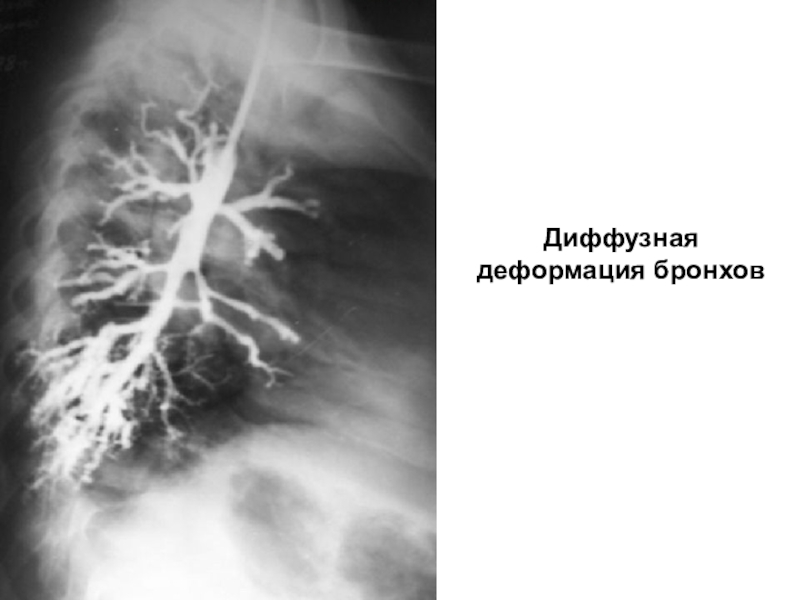
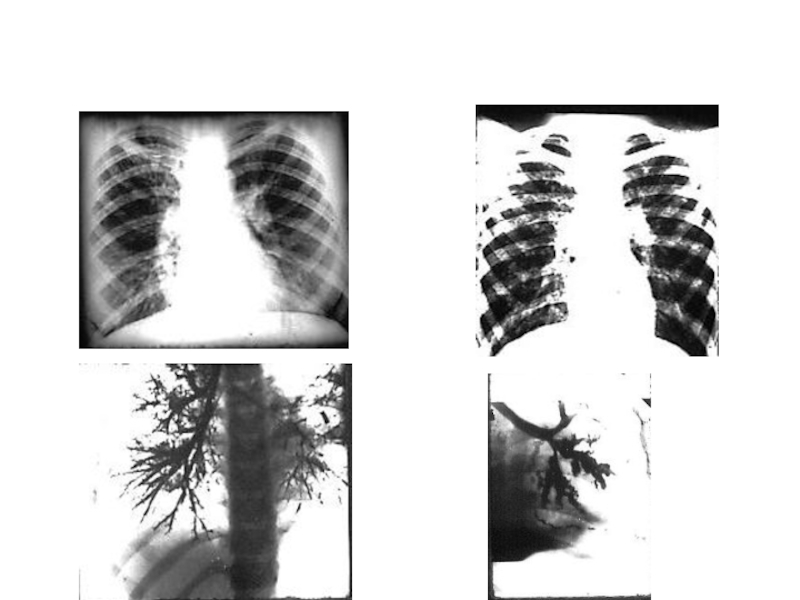
- 18. Диффузная деформация бронхов
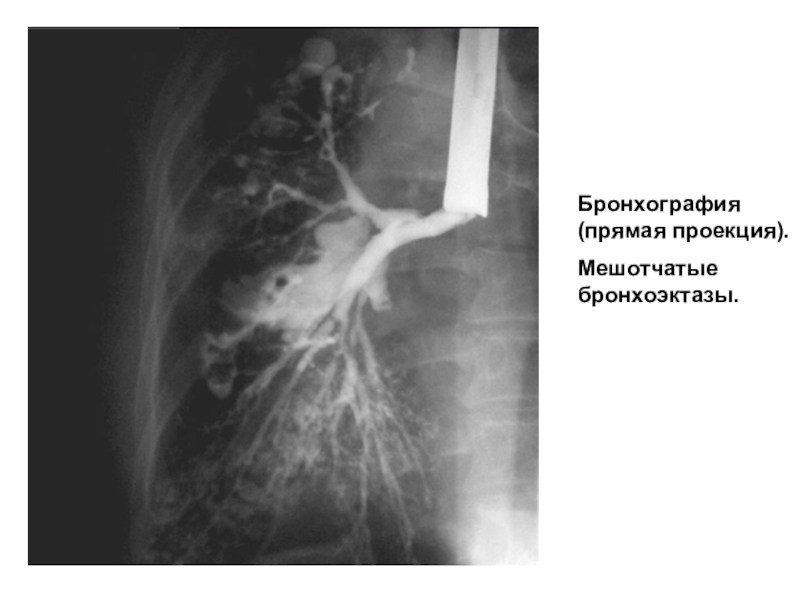
- 19. Бронхоэктатическая болезньБронхография (прямая проекция).Мешотчатые бронхоэктазы.
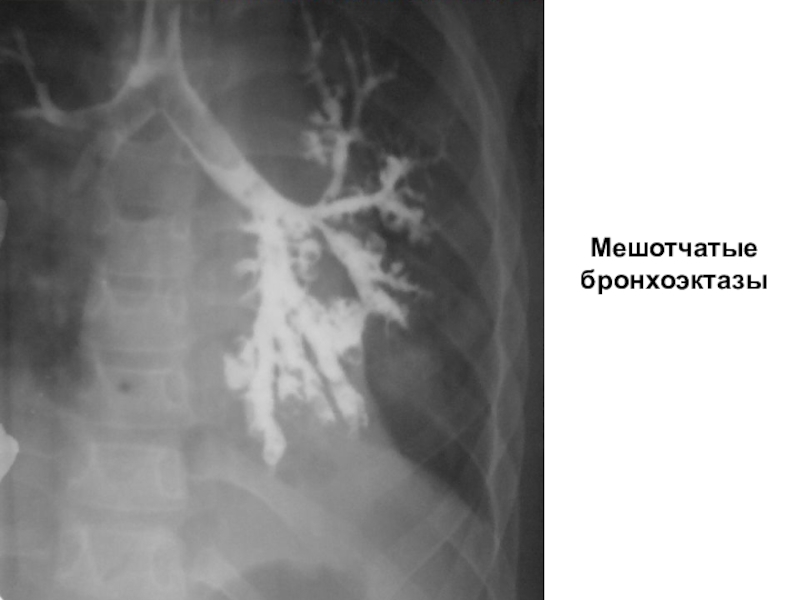
- 20. Мешотчатые бронхоэктазы
- 21. Слайд 21
- 22. Слайд 22
- 23. Облитерирующий бронхиолитХроническое заболевание мелких дыхательных путей, являющееся
- 24. Этиология облитерирующего бронхиолитаИнфекции: аденовирус (3, 7,
- 25. Критерии диагноза КлиническиеТяжелая
- 26. ИнструментальныеЭндоскопия: преимущественно катаральный эндобронхит со скудным секретом
- 27. Болезни легких, развившиеся в периоде новорожденностиБронхолегочная дисплазия (Р27.1)Синдром Вильсона-Микити (Р27.0)
- 28. Бронхолегочная дисплазия (БЛД):полиэтиологическое хроническое заболевание морфологически незрелых
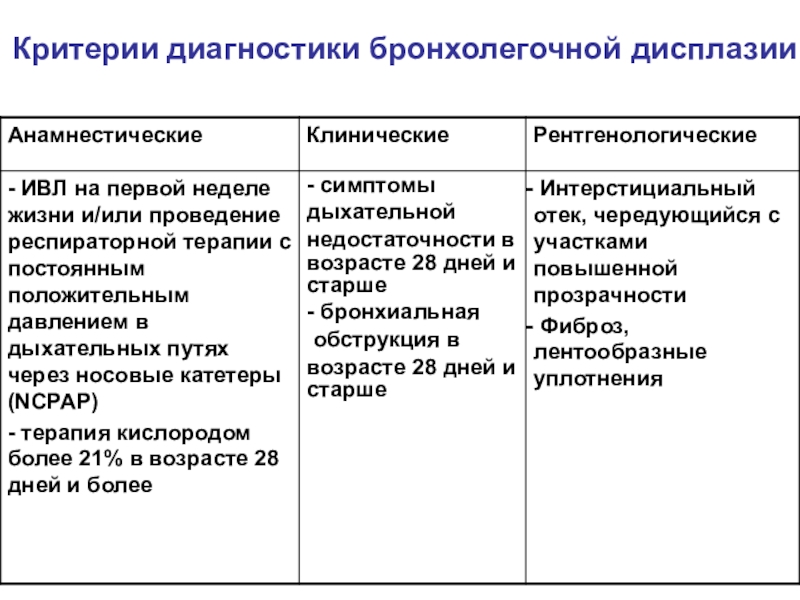
- 29. Критерии диагностики бронхолегочной дисплазии
- 30. Врожденные пороки развитияПороки, связанные с недоразвитием органа
- 31. Необычное анатомическое расположение структур легкого, иногда имеющее
- 32. Клинические проявления пороков легкихПолиморфны и зависят от
- 33. Возможны отставание ребёнка в физическом развитии, деформация
- 34. Наследственные заболевания легкихИдиопатический диффузный фиброз легких (J84.1)Идиопатическая
- 35. Муковисцидоз генетическое аутосомно-рецессивное моногенное заболеваниеполиорганное заболевание, характеризуется
- 36. В 1989 г. был изолирован ген МВ
- 37. Критерии диагностики МВ Клинические: влажный, коклюшеподобный кашель
- 38. Критерии диагностики Cпециальные исследования: повышение уровня хлоридов
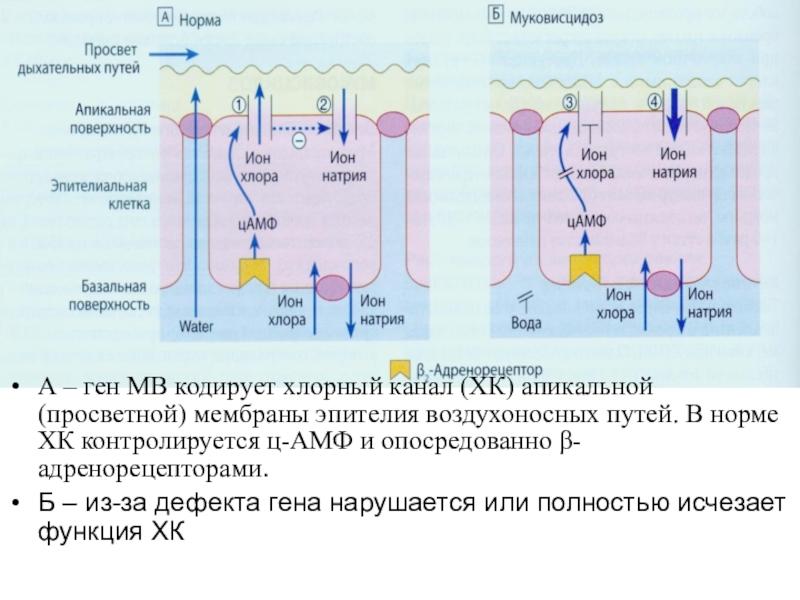
- 39. А – ген МВ кодирует хлорный канал
- 40. Слайд 40
- 41. ПЕРВИЧНАЯ ЦИЛИАРНАЯ ДИСКИНЕЗИЯ И СИНДРОМ КАРТАГЕНЕРАгенетически детерминированное
- 42. КРИТЕРИИ ДИАГНОЗА ПЦД Клинические проявления: хронический бронхит,
- 43. Идиопатический диффузный фиброз легких первично хроническое, быстро
- 44. Поражения легких при врожденных иммунодефицитных состоянияхВрожденные (первичные)
- 45. Признаки первичного иммунодефицитного состояниявозникновение в первые месяцы
- 46. Лечение ХЗЛХирургическое (локализованные формы)Консервативное
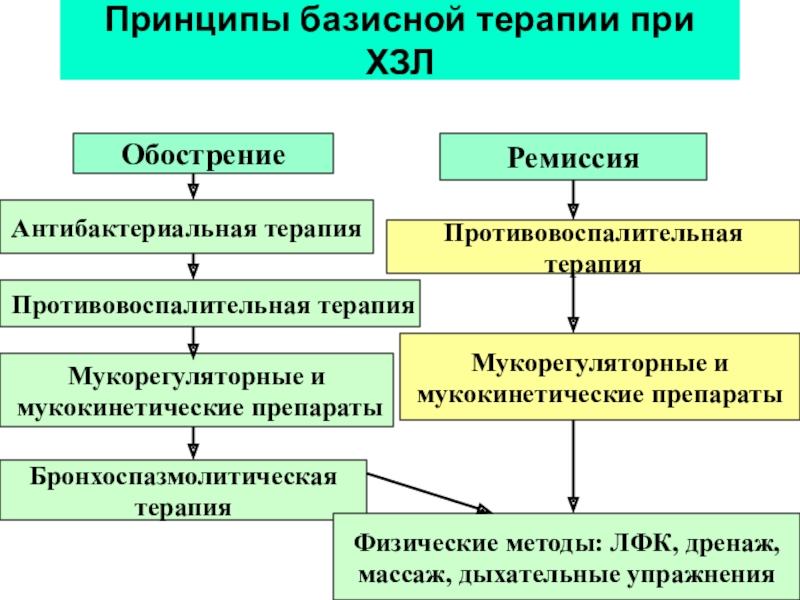
- 47. Принципы базисной терапии при ХЗЛОбострениеРемиссияАнтибактериальная терапияПротивовоспалительная терапияПротивовоспалительная
- 48. Спасибо за внимание!
- 49. Скачать презентанцию
Группы ХНЗЛ у детейИнфекционно-воспалительные болезни легкихХронические болезни легких, развившиеся в перинатальном периодеВрожденные пороки развития бронхолегочной системыНаследственные болезни легкихАллергические болезни легкихИнтерстициальные заболевания легких
Слайды и текст этой презентации
Слайд 2Группы ХНЗЛ у детей
Инфекционно-воспалительные болезни легких
Хронические болезни легких, развившиеся в
перинатальном периоде
заболевания легкихСлайд 8Осложнения ХЗЛ
Легочная гипертензия
Легочное сердце
Кровохаркание, кровотечение
Ателектаз
Амилоидоз
Плеврит, пневмо- пиопневмоторакс
Абсцесс легкого
Слайд 9Инфекционно-воспалительные болезни легких
Хронический бронхит (J41)
Бронхоэктатическая болезнь (J47)
Облитерирующий бронхиолит (J43)
Слайд 10Хронический бронхит
ХБ - хроническое распространенное поражение бронхов.
Критерии диагностики:
клинические: продуктивный
кашель, разнокалиберные влажные хрипы в легких, при наличии не менее
2-3 обострений заболевания в год на протяжении 2-х и более лет подряд.рентгенологические: усиление и деформация бронхолегочного рисунка без локального пневмосклероза
Первичный ХБ, аналогичный ХБ взрослых у детей встречается крайне редко.
Вторичный ХБ диагностируют при наличии вышеперечисленных признаков у больного ребенка с хроническими заболевания бронхолегочной системы.
Слайд 12Бронхоэктатическая болезнь
БЭБ – хронический воспалительный неспецифический процесс, имеющий
в своей основе необратимые морфологические изменения в виде:
-расширения
деформированных бронхов- пневмосклероза в одном или нескольких сегментах,
-сопровождающийся инфильтративными и склеротическими изменениями в перибронхиальном пространстве
Слайд 13Бронхоэктатическая болезнь
Критерии диагностики:
клинические: продуктивный кашель,
гнойная мокрота; локальные влажные хрипы; рецидивы воспалительного процесса в патологически
измененных участках легких.рентгено-бронхологические: необратимые расширения бронхов с выраженными структурными изменениями их стенок и функциональной неполноценностью.
Дифференцировать от бронхоэктазов, являющихся проявлением других болезней (муковисцидоза, пороков развития, первичной цилиарной дискинезии и синдрома Картагенера, аллергического бронхолегочного аспергиллеза).
Слайд 14Этиология
Первичные
Неблагоприятный исход острой пневмонии (осложнение коклюша или кори)
Аспирация инородного тела
Хроническая
аспирация пищи
Вторичные
Бронхолегочная дисплазия
Пороки развития трахеобронхиального дерева
Наследственные заболевания легких (цилиарная дискинезия,
дефицит α1-антитрипсина)Иммунодефициты
Заболевания соединительной ткани (синдром Марфана, Элерса-Данлоcа, недифференцированные дисплазии)
Муковисцидоз
Слайд 15В патогенезе БЭБ ведущую роль играет нарушение бронхиальной проходимости и
ателектаз.
В очаге поражения на фоне гипоксии происходит нарушение лимфо- и
кровообращения, трофики и иннервации, понижение ферментативной активности клеточных элементов при выраженности пролиферативных процессов.
Слайд 16Классификация бронхоэктатической болезни
Течение (легкое, средне-тяжелое, тяжелое)
Форма (цилиндрические, мешотчатые, смешанные)
Период заболевания
(обострение, ремиссия)
Осложнения (легочное сердце, ателектаз, амилоидоз, плеврит, абсцесс легкого)
Слайд 17Наиболее частыми возбудителями, поддерживающие хронический воспалительный процесс в измененных бронхах,
являются
гемофильная палочка, пневмококк,
гемолитический стрептококк,
грамотрицательная условно-патогенная флора.
Слайд 23Облитерирующий бронхиолит
Хроническое заболевание мелких дыхательных путей, являющееся следствием острого бронхиолита.
Морфологическую основу составляет концентрическое сужение или полная облитерация просвета бронхиол
и артериолпри отсутствии изменений в альвеолярных ходах и альвеолах, приводящие к развитию эмфиземы и нарушению легочного кровотока.
Среди детей с хроническими и рецидивирующими заболеваниями органов дыхания ОБ составляет 1,3%
Слайд 24
Этиология облитерирующего бронхиолита
Инфекции: аденовирус (3, 7, 21 тип), РС-вирус, парагрипп,
корь, микоплазма пневмонии, хламидии, пневмоциста, коклюш, туберкулез, легионелла
Аспирации и ингаляции
различных веществ: высокие концентрации кислорода, аспирация мекония в неонатальном периоде, аспирация инородных тел, желудочного содержимого, талька, технических жидкостей, ингаляции угарного газа, термические ожоги дыхательных путейСистемные проблемы: трансплантация органов, аутоиммунные заболевания, ДБСТ, системные васкулиты, сердечная недостаточность.
Слайд 25
Критерии диагноза
Клинические
Тяжелая респираторная вирусная инфекция с признаками
обструкции, пневмония в раннем возрасте
Респираторные симптомы с рождения, аспирация, ингаляция
токсичных веществПостоянный кашель, свистящее дыхание, обструкция дыхательных путей, одышка, сохраняющиеся в течение более 6 недель после острого эпизода;
Длительно сохраняющаяся непереносимость физической нагрузки после легочных повреждений;
Рецидивирующий бронхообструктивный синдром;
Постоянные влажные мелкопузырчатые хрипы над пораженными зонами (чаще с одной стороны)
Слайд 26Инструментальные
Эндоскопия: преимущественно катаральный эндобронхит со скудным секретом в бронхах пораженного
легкого
Сцинтипневмография: значительное снижение легочной перфузии в зонах облитерации
Исследование ФВД: преобладание
обструктивного типа вентиляционных нарушений и их частичная или полная необратимостьИсключение других хронических обструктивных болезней легких:
- муковисцидоза,
- аспирации инородных тел,
- врожденных пороков развития бронхов,
- туберкулеза,
- иммунодефицитных состояний
Слайд 27Болезни легких, развившиеся в периоде новорожденности
Бронхолегочная дисплазия (Р27.1)
Синдром Вильсона-Микити (Р27.0)
Слайд 28Бронхолегочная дисплазия (БЛД):
полиэтиологическое хроническое заболевание морфологически незрелых легких, развивающееся у
новорожденных, главным образом глубоко недоношенных детей, в результате интенсивной терапии
респираторного дистресс-синдрома и/или пневмонии.протекает с преимущественным поражением бронхиол и паренхимы легких, развитием эмфиземы, фиброза и/или нарушением репликации альвеол;
проявляется зависимостью от кислорода в возрасте 28 суток жизни и старше, бронхообструктивным синдромом и симптомами дыхательной недостаточности;
характеризуется специфичными рентгенографическими изменениями в первые месяцы жизни и регрессом клинических проявлений по мере роста ребенка.
РРО, 2008
Слайд 30Врожденные пороки развития
Пороки, связанные с недоразвитием органа в целом или
его анатомических, структурных, тканевых элементов: агенезия, аплазия легких, гипоплазия легкого
простая, кистозная гипоплазия (поликистоз), трахеобронхомегалия (синдром Мунье-Куна), Синдром Вильямса-Кемпбелла, врожденная долевая эмфизема.Пороки, связанные с наличием избыточных (добавочных) дизэмбриогенетических формирований: добавочное легкое (доля) с обычным кровоснабжением или с аномальным кровоснабжением (внедолевая секвестрация); киста легкого с обычным или с аномальным кровоснабжением (внутридолевая секвестрация); гамартома и другие опухолевые образования.
Слайд 31Необычное анатомическое расположение структур легкого, иногда имеющее клиническое значение: обратное
расположение легких (синдром Картагенера); зеркальное легкое; трахеальный бронх; доля непарной
вены, прочие.Локализованные (ограниченные) нарушения строения трахеи и бронхов: стенозы; дивертикулы; трахеопищеводные свищи.
Аномалии кровеносных и лимфатических сосудов легких: стенозы легочной артерии и ее ветвей; варикозное расширение легочных вен; артериовенозные свищи локализованные; множественные артериовенозные свищи без четкой локализации (синдром Рандю-Ослера), лимфангиоэктазии и прочие аномалии лимфатической системы легких.
Слайд 32Клинические проявления пороков легких
Полиморфны и зависят от объёма и характера
поражения.
Некоторые аномалии, например внедолевая секвестрация, простая гипоплазия, врождённые кисты, могут
протекать бессимптомно, и только присоединение инфекции приводит к их клинической манифестации.Дыхательная недостаточность разной степени выраженности, цианоз сопутствуют лобарной эмфиземе, кистозной гипоплазии, аномалиям ветвей лёгочной артерии.
Стридорозное дыхание, приступы асфиксии характерны для стенозов трахеи.
При некоторых пороках развивается рецидивирующий или хронический воспалительный бронхолёгочный процесс.
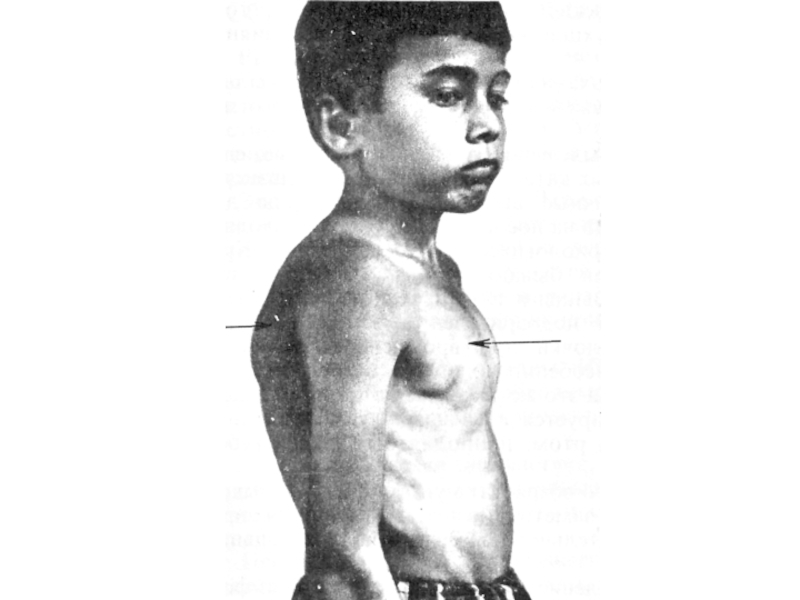
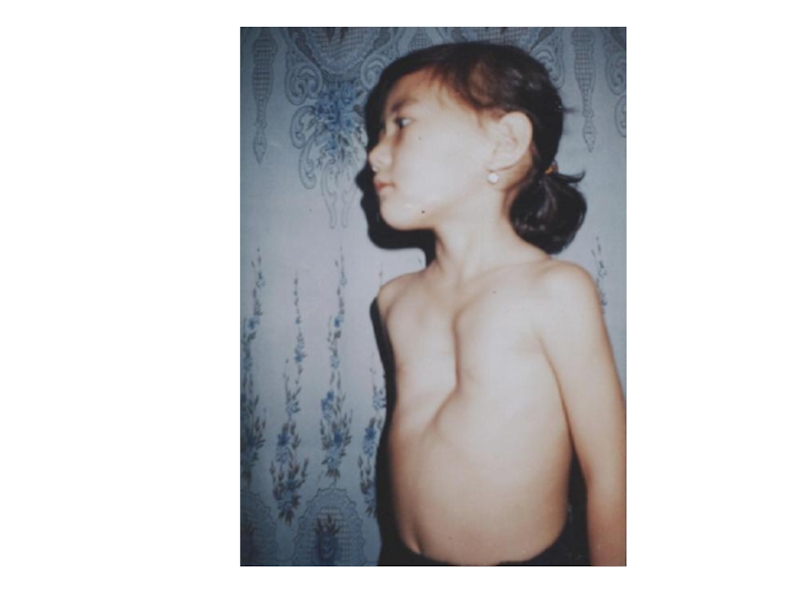
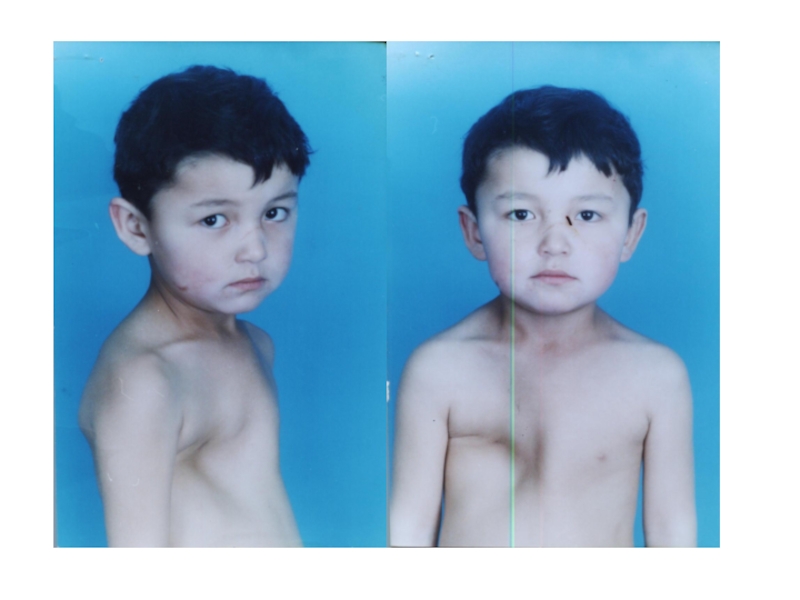
Слайд 33Возможны отставание ребёнка в физическом развитии, деформация и асимметрия грудной
клетки, изменения перкуторного звука и проведения дыхания по лёгочным полям.
Рентгенография
органов грудной клетки позволяет выявить смещение средостения (при агенезии или гипоплазии), тень с чёткими контурами (при секвестрации), обратное расположение внутренних органов (при синдроме Картагенера) и т.д. Бронхологическое обследование выявляет стенозы, свищи, аномалии ветвления и строения бронхов.
Ангиопульмонография необходима для верификации сосудистых пороков развития.
Слайд 34Наследственные заболевания легких
Идиопатический диффузный фиброз легких (J84.1)
Идиопатическая (первичная) легочная гипертензия
(I27.0)
Первичная цилиарная дискинезия (ПЦД), в том числе синдром Картагенера (Q89.4)
Муковисцидоз
(кистозный фиброз поджелудочной железы) (Е84)Дефицит α- антитрипсина (Е 88.0)
Наследственная геморрагическая телеангиэктазия – синдром Ослера – Рандю –Вебера (178.0)
Гемосидероз легких
Слайд 35Муковисцидоз
генетическое аутосомно-рецессивное моногенное заболевание
полиорганное заболевание, характеризуется нарушением секреции экзокринных
желез, преимущественно дыхательного и желудочно-кишечного тракта.
характеризуется тяжелым течением и неблагоприятным
прогнозом.впервые выделено из группы целиакий в 1936 году венским педиатром Гвидо Фанкони
Слайд 36В 1989 г. был изолирован ген МВ и расшифрована его
структура.
Ген МВТР расположен в середине длинного плеча 7 хромосомы
(7q31)Выделено более 1000 мутаций гена
Этот ген отвечает за молекулярную структуру белка, локализующегося в мембране железистых клеток, выстилающих выводные протоки всех экзокринных желез и выполняющего роль хлоридного канала, осуществляющего электролитный транспорт между этими клетками и межклеточной жидкостью.
Следствием дисбаланса водно-электролитного обмена является сгущение секрета железы, затруднение его эвакуации, инфицирование и вторичные изменения в органах
Слайд 37Критерии диагностики МВ
Клинические: влажный, коклюшеподобный кашель с вязкой слизистой
или гнойной мокротой, одышка,
разнокалиберные влажные и сухие
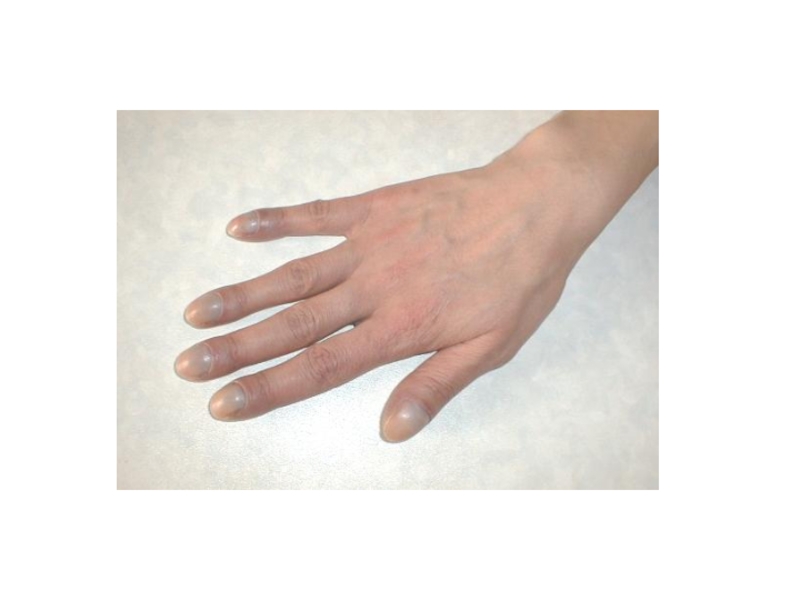
хрипы в лёгких, прогрессирующая обструкция дыхательных путей с формированием хронического бронхита; хронический синусит, нарушение процессов пищеварения и всасывания в кишечнике. По мере прогрессирования заболевания: задержка физического развития, деформация грудной клетки и дистальных фаланг пальцев (в виде «барабанных палочек»), формирование лёгочно-сердечной недостаточности, наличие муковисцидоза у сибсов.
Рентгенологические: деформация и усиление лёгочного рисунка, перибронхиальная инфильтрация, бронхоэктазы, буллы, очаги пневмосклероза.
Слайд 38Критерии диагностики
Cпециальные исследования: повышение уровня хлоридов в потовой пробе
> 60 ммоль/л;
Определение химотрипсина в стуле: снижение;
Определение жирных кислот в
стуле: повышение > 25 ммоль/деньДНК-диагностика – наиболее чувствительная и специфическая – выявление мутаций гена CFTR при молекулярно-генетическом обследовании.
Массовый скрининг новорожденных – метод IRT, BM-лабстик-тест
Разность назальных потенциалов
Слайд 39А – ген МВ кодирует хлорный канал (ХК) апикальной (просветной)
мембраны эпителия воздухоносных путей. В норме ХК контролируется ц-АМФ и
опосредованно β-адренорецепторами.Б – из-за дефекта гена нарушается или полностью исчезает функция ХК
Слайд 41ПЕРВИЧНАЯ ЦИЛИАРНАЯ ДИСКИНЕЗИЯ И СИНДРОМ КАРТАГЕНЕРА
генетически детерминированное заболевание, в основе
которого лежит нарушение двигательной активности ресничек респираторного тракта вследствие врожденного
дефекта их структуры. Классической и самой распространенной формой ПЦД является синдром Картагенера, включающий обратное расположение внутренних органов (или изолированную декстракардию), бронхоэктазы и синусит.ПЦД встречается с частотой 1:15000 - 1:30000 новорожденных. Примерно 50% больных ПЦД имеют обратное расположение внутренних органов. Частота синдрома Картагенера составляет около 1:50000.
Слайд 42КРИТЕРИИ ДИАГНОЗА ПЦД
Клинические проявления:
хронический бронхит,
хронический синусит,
хронический
отит, тугоухость
нарушения репродуктивной функции
при синдроме Картагенера - обратное расположение
внутренних органов или изолированная декстракардияРентгено-бронхологические признаки:
деформация бронхов,
бронхоэктазы,
гнойный эндобронхит,
затемнение придаточных пазух носа
Специфические параклинические признаки:
наличие ультраструктурного дефекта мерцательного эпителия респираторного тракта, снижение функциональной активности ресничек.
Слайд 43Идиопатический диффузный фиброз легких
первично хроническое, быстро прогрессирующее интерстициальное заболевание лёгких,
приводящее к развитию диффузного лёгочного фиброза.
Критерии диагностики:
Клинические: быстро прогрессирующая одышка,
кашель, потеря массы тела, характерные крепитирующие («целлофановые») хрипы в лёгких, формирование лёгочного сердца.
Функциональные: гипоксемия, нарушения вентиляции по рестриктивному типу, снижение диффузионной способности лёгких.
Рентгенологические: признаки диффузного лёгочного фиброза с развитием «сотового лёгкого», уменьшение лёгочных полей.
Диагностируется при исключении других причин интерстициальных изменений в лёгких. Слайд 44Поражения легких при врожденных иммунодефицитных состояниях
Врожденные (первичные) иммунодефицитные состояния относятся
к редким заболеваниям Среди детей с хроническими бронхолегочными заболеваниями врожденные
иммунодефицитные состояния диагностируются в 2%-5% случаев.Поражение бронхолегочной системы при врожденных или генетически детерминированных иммунодефицитных состояниях часто является ведущим в клинической картине заболевания и нередко определяет его тяжесть и прогноз, однако не всегда бывает единственным проявлением болезни.
Слайд 45Признаки первичного иммунодефицитного состояния
возникновение в первые месяцы жизни пневмонии в
отсутствии обычных факторов риска (контакт с больным, госпитализация, привычная аспирация
пищи)необычная тяжесть пневмонии и ее медленное обратное развитие;
рецидивирующая или повторная пневмония;
затяжное течение пневмонии с формированием хронического процесса;
наличие двух гнойно-воспалительных очагов.