Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Инфекция мочевой системы у детей: пиелонефрит
Содержание
- 1. Инфекция мочевой системы у детей: пиелонефрит
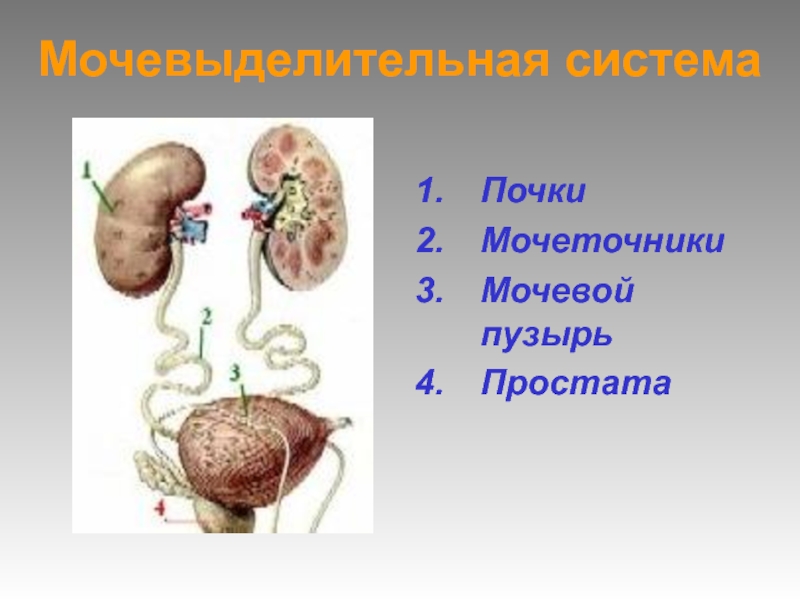
- 2. Мочевыделительная системаПочкиМочеточники Мочевой пузырьПростата
- 3. Почка (строение)Мозговое веществоКорковое веществочашечкалоханкамочеточник
- 4. Строение нефрона213 4567КлубочекКапсула Боумена-ШумлянскогоПроксимальный извитой каналецНисходящий отдел
- 5. Терминология (1)Пиелонефрит – неспецифическое, острое или хроническое
- 6. Терминология (2)Инфекция мочевой системы (инфекция мочевыводящих путей)
- 7. Пути проникновения инфекцииГематогенныйНоворожденные, недоношенные, грудныеСепсис, фурункулез, бактериальный
- 8. Исследование АРМИД 2000-2001:
- 9. Факторы, предрасполагающие к развитию пиелонефритаВирулентность микроорганизмовСнижение общей
- 10. Escherichia coli К бактериям группы кишечных палочек
- 11. Escherichia coli E.coli K12 J62одиночная бактерия E.coli JM109, осажденная на поверхность слюды
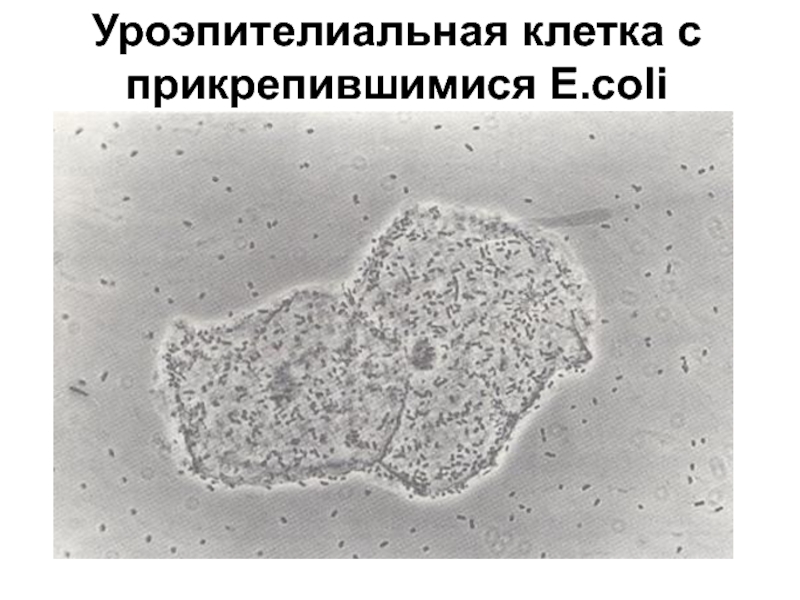
- 12. Уроэпителиальная клетка с прикрепившимися E.coli
- 13. Фимбрии E.coli-штаммов, вызывающих ИМПФимбрии (пили) обеспечивают
- 14. Фимбрии E.coli
- 15. Группы риска развития инфекции ОМС (1)Недоношенные детиСнижение
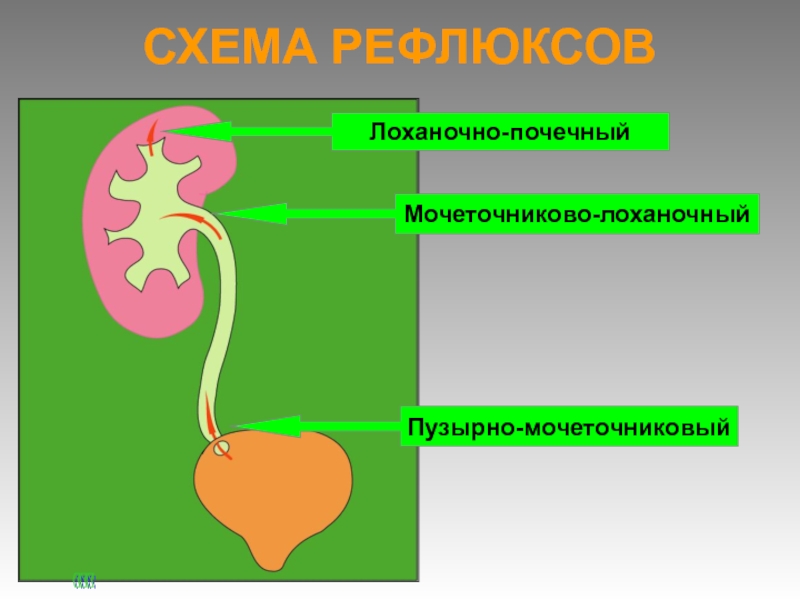
- 16. СХЕМА РЕФЛЮКСОВПузырно-мочеточниковыйМочеточниково-лоханочныйЛоханочно-почечный
- 17. Группы риска развития инфекции ОМС (2)Нейрогенный мочевой
- 18. Распространенность инфекции ОМС Инфекция мочевой системы составляет
- 19. Классификация пиелонефритаФорма - первичный (необструктивный) - вторичный (обструктивный, дизметаболический)Течение -
- 20. Клинические варианты течения ПН (1)Классический вариант:Клинические симптомы:Лихорадка,
- 21. Клинические варианты течения ПН (2)Субклинический вариант:Изолированный мочевой
- 22. Клиника пиелонефритаУ детей раннего возрастаПо типу тяжелого
- 23. Диагностика ИМСРутинные исследования мочевого осадка, бактериурии, гемограммыЛабораторные
- 24. Диагностика ИМС: характер и активность процесса
- 25. Диагностика ИМС: характер и активность процесса
- 26. Диагностика ИМС: характер и активность процесса
- 27. Диагностика ИМС: функциональное состояние почек и
- 28. Диагностика ИМС: инструментальные исследованияОбязательные для всех:Измерение
- 29. УЗИ ( нормальная почка)ЦДУС -изображениеНормальные форма и
- 30. Паунова С.С., Ольхова Е.Б., 2003
- 31. Дополнительные лабораторные и инструментальные методыПри затяжном течении,
- 32. Консультации специалистовГинекологХирург/урологНеврологЛОР-врачОфтальмологСтоматологКардиолог
- 33. Лечение ИМС: пиелонефрит Режим – постельный, полупостельный
- 34. Принципы антибактериальной терапии (1)посев мочи до начала
- 35. Принципы антибактериальной терапии (2)ранние рецидивы (до 2
- 36. Антибактериальная терапия ИМСЦель: полная эрадикация возбудителяТребования к
- 37. Некототорые антибиотики, применяемые при стартовой терапии пиелонефритаЗащищенные
- 38. Антибактериальные препаратыУросептикиПроизводные нитрофуранаФурагин – 6-8 мг/кг/сутНитрофурантоин –
- 39. Оптимум рН мочи для некоторых антибактериальных препаратовНаиболее широкий диапазон рН – 2-10:Аугментин, Левомицитин
- 40. Общая схема лечения при пиелонефрите Антибиотики 10-14
- 41. Пиелонефрит: динамическое наблюдениеКлинический анализ кровиПериод максимальной активности 1
- 42. Пиелонефрит: динамическое наблюдениеБиохимический анализ крови (о.белок, белковые
- 43. Пиелонефрит: динамическое наблюдениеПосев мочи на флоруДо назначения
- 44. Инфекция ОМС и вакцинацияПеренесенные в анамнезе инфекции
- 45. Спасибо за внимание
- 46. Скачать презентанцию
Слайды и текст этой презентации
Слайд 4Строение нефрона
2
1
3
4
5
6
7
Клубочек
Капсула Боумена-Шумлянского
Проксимальный извитой каналец
Нисходящий отдел петли Генле
Восходящий отдел
петли Генле
не входит)Слайд 5Терминология (1)
Пиелонефрит – неспецифическое, острое или хроническое микробное воспаление в
интерстициальной ткани почек и чашечно-лоханочной системы с вовлечением в патологический
процесс канальцев, кровеносных и лимфатических сосудовСлайд 6Терминология (2)
Инфекция мочевой системы
(инфекция мочевыводящих путей)
– воспалительный процесс
в мочевой системе без специального указания на этиологию и локализацию
(мочевые пути или почечная паренхима) и определения его характера.Слайд 7Пути проникновения инфекции
Гематогенный
Новорожденные, недоношенные, грудные
Сепсис, фурункулез, бактериальный эндокардит
Грамположительная флора,
грибы
Лимфогенный
Нарушения моторики ЖКТ, диспепсии (особенно запоры), воспалительные заболевания кишечника
Представители кишечной
микрофлорыВосходящий
Наиболее частый
Грамотрицательная флора кишечника
Слайд 8Исследование АРМИД 2000-2001:
этиология внебольничных инфекций мочевой
системы у детейСтрачунский Л.С., Коровина Н.А., Папаян А.В. С соавт.
Слайд 9Факторы, предрасполагающие к развитию пиелонефрита
Вирулентность микроорганизмов
Снижение общей реактивности организма (неспецифические
факторы защиты, гуморальный и клеточный иммунитет)
низкая местная реактивность (в почках)
нарушение
уродинамики (аномалии развития органов мочевой системы, нейрогенная дисфункция мочевого пузыря).Наличие обменных, электролитных нарушений, гиповитаминоза.
Генетическая предрасположенность (гипопластическая дисплазия, семейная нестабильность мембран, наличие HLAантигенов)
Слайд 10Escherichia coli
К бактериям группы кишечных палочек относят роды:
Escherichia (типичный
представитель Е. coli)
Citrobacter (типичный представитель Citr. coli citrovorum)
Enterobacter (типичный представитель
Ent. aerogenes), которые объединены в одно семейство Enterobacteriaceae
E. coli, или кишечная палочка - грамотрицательная микробная клетка - является постоянным обитателем толстого отдела кишечника человека и животных
В естественных условиях подвижна, факультативный анаэроб, сбраживает глюкозу, лактозу и другие углеводы
Является классическим объектом микробиологических и молекулярно-генетических исследований
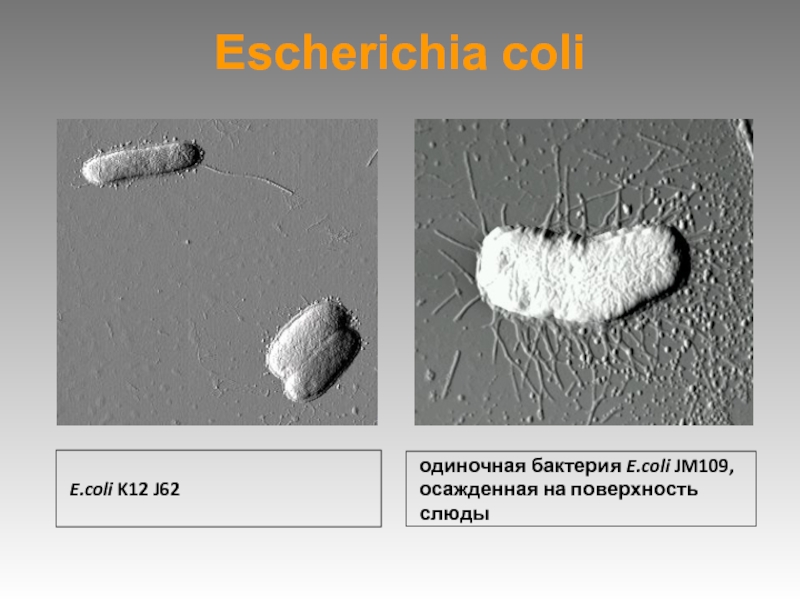
Слайд 11Escherichia coli
E.coli K12 J62
одиночная бактерия E.coli JM109, осажденная на
поверхность слюды
Слайд 13Фимбрии E.coli-штаммов,
вызывающих ИМП
Фимбрии (пили) обеспечивают прилипание
микробов к эпителию
мочевых путей
Фимбрии I типа (маннозочувствительные):
реагируют с рецепторами клеток слизистой оболочки
входа во влагалище и нижних мочевых путейналичие фимбрий I типа чаще ассоциируется с развитием цистита
Р-фимбрии (маннозорезистентные):
реагируют с гликозидом эпителия мочевых путей и аналогичной субстанцией на поверхности эритроцитов (Р1)
наличие Р-фимбрий чаще ассоциируется с развитием пиелонефрита
Слайд 15Группы риска развития инфекции ОМС (1)
Недоношенные дети
Снижение общего иммунитета и
местной резистентности:
частоболеющие дети
системные или иммунные заболевания
Нарушения уродинамики:
аномалии развития мочевой системы,
пузырно-мочеточниковый рефлюкс,
нефроптоз и др.
Дизметаболическая нефропатия и мочекаменная болезнь
Слайд 17Группы риска развития инфекции ОМС (2)
Нейрогенный мочевой пузырь
Инфекция ОМС, аномалии
развития ОМС, музырно-мочеточниковый рефлюкс и др. у родственников
Перенесенная инфекция ОМС
в анамнезеНарушения обмена (глукозурия, гиперурикемия)
Запоры и хронические заболевания кишечника
Ятрогенные факторы: инструментальные методы исследования ОМС, лечение стероидами и цитостатиками
Женский пол
Слайд 18Распространенность инфекции ОМС
Инфекция мочевой системы составляет около 80% всех
заболеваний ОМС в популяции;
5-35 случаев на 1000 детского населения
Инфекция мочевой системы занимает второе место в популяции после ОРВИ (ВОЗ)R. Rubin, 1990; J. Berstein, 1992; с изм.
Слайд 19Классификация пиелонефрита
Форма
- первичный (необструктивный)
- вторичный (обструктивный, дизметаболический)
Течение
- острое
- хроническое (рецидивирующее,
латентное)
Активность
- разгар (активная стадия)
- стихание (частичная ремиссия)
- полная клинико-лабораторная ремиссия
Функция
почек- сохранена
- нарушена
- ОПН, ХПН
Слайд 20Клинические варианты течения ПН (1)
Классический вариант:
Клинические симптомы:
Лихорадка, симптомы интоксикации
Боль в
пояснице, животе, иррадиация в пах
Мочевой синдром:
Бактериальная лейкоцитурия
Абактериальная лейкоцитурия
Иногда умеренная гематурия
Клинический
анализ крови:Лейкоцитоз, нейтрофилез
Ускорение СОЭ
Слайд 21Клинические варианты течения ПН (2)
Субклинический вариант:
Изолированный мочевой синдром:
Бактериальная лейкоцитурия
Абактериальная лейкоцитурия
Изолированная
бактериурия
Отсутствие клинических симптомов
Дифференциальный диагноз:
Асимптоматическая бактериурия
Латентная инфекция нижних мочевых путей
Слайд 22Клиника пиелонефрита
У детей раннего возраста
По типу тяжелого инфекционного токсикоза
Разнообразные маски
(диспептические расстройства, острый живот, пилороспазм, кишечный синдром, септический процесс и
др.)У детей старшего возраста
Лихорадка с ознобом, симптомы интоксикации
Боли в животе, поясничной области постоянные или периодические
Положительный симптом поколачивания
Возможна маска гриппа или острого аппендицита
Слайд 23Диагностика ИМС
Рутинные исследования мочевого осадка, бактериурии, гемограммы
Лабораторные методы исследования функции
почек
УЗИ
Рентгено-урологическое исследование органов мочевой системы
Цистоскопия, пиелоскопия
Радиоизотопное исследование почек и
состояния уродинамикиКомпьютерная томография
Магнитно-резонансная томография
Слайд 24Диагностика ИМС:
характер и активность процесса (1)
Общий анализ мочи
Лейкоцитурия -
более 5 лейкоцитов у мальчиков и 8-10 - у девочек
Бактериурия
– не имеет большого диагностического значения (за исключением специфических микроорганизмов)Эпителий – более 3-4 клеток плоского (уретра), переходный (мочевой пузырь), почечный
Слизь – самостоятельно не имеет большого диагностического значения
Цилиндры – лейкоцитарные, эритроцитарные, зернистые – при пиелонефрите
Гематурия – более 3 эритроцитов у мальчиков и 5 – у девочек – умеренная при пиелонефрите, выраженная при геморрагическом цистите
Слайд 25Диагностика ИМС:
характер и активность процесса (2)
Исследования мочевого осадка
Проба по
Нечипоренко
1 мл мочи из средней струи: более 2 тыс. лейкоцитов,
более 1 тыс. эритроцитовПозволяет уточнить изменения в общем анализе
Исключается влияние уретры и простаты
Проба по Аддису-Каковскому
Количество в суточной моче: более 2 млн. лейкоцитов, более 1 млн. эритроцитов
Позволяет уточнить изменения в общем анализе
Позволяет учесть суточные колебания
Не исключает влияние уретры и простаты
Слайд 26Диагностика ИМС:
характер и активность процесса (3)
Посев мочи на флору
с оценкой степени бактериурии
Антибиотикограмма мочи
Биохимическое исследование мочи:
Суточная экскреция белка
Суточная экскреция
солей (оксалаты, ураты, фосфаты, цистин, кальций)Антиклисталлообразующая способность мочи (к оксалатам, фосфатам, трипельфосфатам)
Тест на перикиси
Тест на кальцифилаксию
Слайд 27Диагностика ИМС:
функциональное состояние почек и мочевыводящих путей
Функция клубочков
Уровень креатинина
и мочевины крови
Клиренс эндогенного креатинина
Функция канальцев
Проба Зимницкого
Биохимическое исследование мочи:
рН, титруемая кислотность, экскреция аммиакаКонтроль диуреза
Слайд 28Диагностика ИМС:
инструментальные исследования
Обязательные для всех:
Измерение артериального давления (при наличии
повышенного АД – подбор терапии)
УЗИ органов мочевой системы (почки и
мочевой пузырь лежа, стоя, до и после микции; определение остаточной мочи)При повторных ИМС и только в фазу минимальной активности:
Рентгено-контрастные исследования (микционная цистография, экскреторная урография)
Цистоскопия – при хроническом цистите
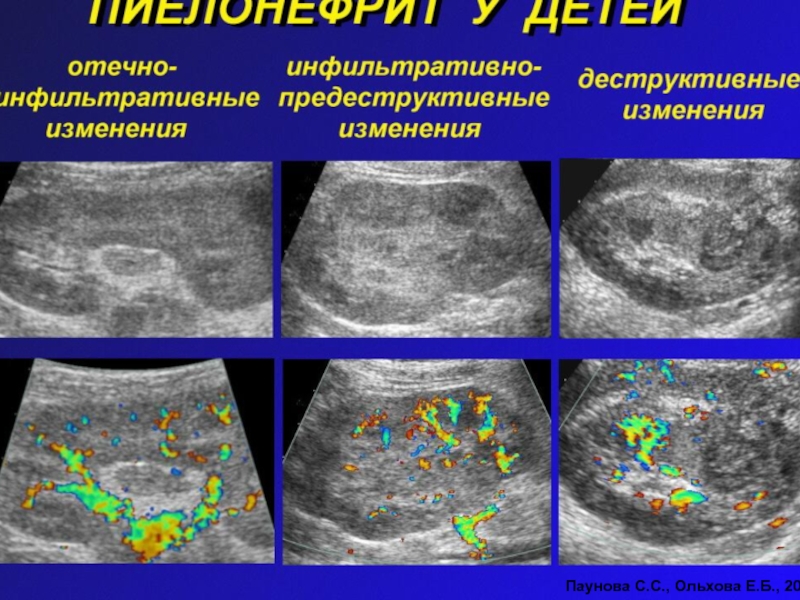
Слайд 29УЗИ ( нормальная почка)
ЦДУС -изображение
Нормальные форма и размеры органа,
«Изящная» собирательная
система,
Нормальная кортико-медуллярная дифференцировка,
Почечные сосуды визаулизируются вплоть до коры
почки Стандартное изображение
Паунова С.С., Ольхова Е.Б., 2003
Слайд 31Дополнительные лабораторные и инструментальные методы
При затяжном течении, отсутствии эффекта от
«традиционной» терапии, отягощенном анамнезе
Исследование мочи на хламидии, микоплазмы, уреаплазмы, грибы,
вирусыОпределение лизоцима в моче
Исследование иммунного статуса
Цистоуретероскопия
Радионуклидные исследования (ренография, нефросцинтиграфия)
Исследование функции мочевого пузыря (урофлоуметрия, цистометрия)
КТ, МРТ брюшной полости
Слайд 32Консультации специалистов
Гинеколог
Хирург/уролог
Невролог
ЛОР-врач
Офтальмолог
Стоматолог
Кардиолог
Слайд 33Лечение ИМС: пиелонефрит
Режим – постельный, полупостельный – первые 5-7
дней
Обильное питье (на 50% больше нормы)
Режим «регулярных» мочеиспусканий
Медикаментозная терапия:
Антибактериальная терапия
Противовоспалительная
терапияДесенсибилизирующая и антиоксидантная терапия
Фитотерапия
Слайд 34Принципы антибактериальной терапии (1)
посев мочи до начала лечения
исключение и, по
возможности, устраннение факторов, способствующих инфекции;
возбудители внебольничных инфекций мочевых путей
обычно чувствительны к антибиотикам; результаты лечения расценивают как неудачу в случае отсутствия улучшения и/или сохранения бактериурии;
первичные инфекции нижних мочевых путей - короткие курсы антимикробной терапии; верхних мочевых путей –длительная терапия;
Слайд 35Принципы антибактериальной терапии (2)
ранние рецидивы (до 2 недель) - возвратная
инфекция (выживание возбудителя в верхних мочевых путях, либо продолжающееся обсеменение
из кишечника).поздние рецидивы - это почти всегда повторная инфекция;
частые рецидивы, инструментальные вмешательства на мочевых путях, недавняя госпитализация заставляют заподозрить инфекцию, вызванную устойчивыми возбудителями
Слайд 36Антибактериальная терапия ИМС
Цель: полная эрадикация возбудителя
Требования к антибиотику:
Высокая активность против
возбудителя
Способность быстро проникать в очаг воспаления и длительно создавать
высокие концентрации (в моче, интерстиции)Минимальная токсичность (безопасность)
Преимущественно бактерицидное действие
Активность при значениях рН мочи больного
Синергизм другими препаратами
Слайд 37Некототорые антибиотики, применяемые при стартовой терапии пиелонефрита
Защищенные пенициллины (амоксициллин и
клавулановая кислота) :
Аугментин
Амоксиклав
Цефалоспорины 2-го поколения:
Цефуроксим (Зинацеф, Зиннат)
Цефамандол (Мандол,
Цефамабол)Цефалоспорины 3-го поколения:
Цефотоксим (Клафоран, Клафобрин),
Цефтазидим (Фортум, Вицеф),
Цефтизоксим (Эпоцеллин)
Цефоперазон (Цефобид, Цефоперабол)
Цефтриаксон (Роцефин, Цефтриабол)
Аминогликозиды:
Гентамицин
Амикацин
Слайд 38Антибактериальные препараты
Уросептики
Производные нитрофурана
Фурагин – 6-8 мг/кг/сут
Нитрофурантоин – 5-7 мг/кг/сут
Производные хинолона
(нефторированные)
Налидиксовая кислота (Неграм, Невиграмон) – 60 мг/кг/сут;
Пипемидиновая кислота (Палин, Пимедель)
- 0,4-0,8 г/сут;Нитроксалин (5-НОК, 5-Нитрокс) – 10 мг/кг/сут
Слайд 39Оптимум рН мочи для некоторых антибактериальных препаратов
Наиболее широкий диапазон рН
– 2-10:
Аугментин, Левомицитин
Слайд 40Общая схема лечения при пиелонефрите
Антибиотики 10-14 дней
Амоксициллин/клавуланат
Цефалоспорины 2-3
поколений
Уросептики 3-4 недели
Противорецидивная терапия
Смена препарата 1 раз в 7-10
днейСтупенчатое снижение дозы (фурагин)
Патогенетическая терапия
Начинается после окончания лихорадки (с 5-7 дня)
Антиоксиданты, мембраностабилизаторы: вит. Е, А, В6, мангеВ6
Комплексоны: ксидифон, димефосфон
Слайд 41Пиелонефрит: динамическое наблюдение
Клинический анализ крови
Период максимальной активности 1 раз в 6-10
дней
Период стихания 1 раз в 14 дней
Период ремиссии 2 раза в год
При
интеркурр. заболеваниях 2 раза (в начале и конце болезни)Клинический анализ мочи
Период максимальной активности 1 раз в 3-5 дней
Период стихания 1 раз в 7-14 дней
Период ремиссии: 1-й год 1 раз в 3 мес. далее 2 раза в год
При интеркурр. заболеваниях 2 раза (в начале и конце болезни)
Слайд 42Пиелонефрит: динамическое наблюдение
Биохимический анализ крови (о.белок, белковые фракции, креатинин, мочевина,
фибриноген, СРБ)
Период максимальной активности 1 раз в 2 недели
Период стихания 1 раз
в 2-4 неделиПериод ремиссии 1 раз в 6-12 мес.
Количественные анализы мочи (по Амбурже, Нечипоренко, Аддису-Каковскому)
Период максимальной активности 1 раз в 10 дней
Период стихания 1 раз в 1 мес.
Период ремиссии 1 раз в 6 мес.
При интеркурр.заболеваниях однократно
Слайд 43Пиелонефрит: динамическое наблюдение
Посев мочи на флору
До назначения этиотропного лечения
однократно
Период стихания однократно
Период
ремиссии при сохранении бактериурииБиохимический анализ мочи (суточная экскреция белка, оксалатов, фосфатоф, уратов, цистина, солей кальция, антикристаллобразующая способность мочи)
Период максимальной активности однократно
Период стихания однократно
Период ремиссии при метаболических нарушениях
УЗИ - 1 раз в 6 мес.
Критерий снятия с учета – полная ремиссия в течении 5 лет
Слайд 44Инфекция ОМС и вакцинация
Перенесенные в анамнезе инфекции ОМС не являются
противопоказанием к вакцинации
Хронические инфекционно-воспалительные заболевания ОМС не являются противопоказанием к
вакцинации«Частоболеющий ребенок» - не противопоказание к проведению вакцинации
Вакцинацию можно проводить через 3-4 недели после нормализации температуры
По эпидемическим показаниям вакцинацию можно проводить сразу после окончания острого периода ИМС
Вакцинация – снижение риска развития опасных для жизни инфекций
Вакцинация – дополнительная антигенная нагрузка и риск развития инфекционных и иммунологических осложнений