Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
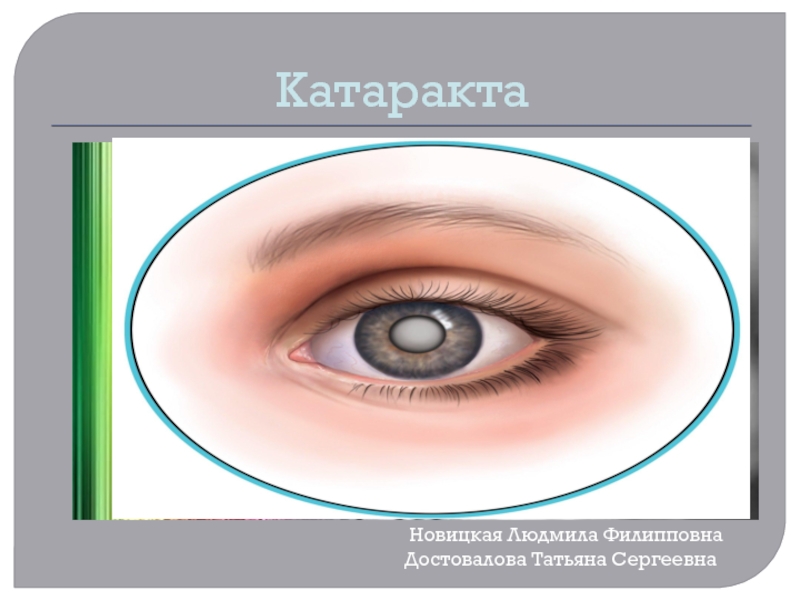
Катаракта
Содержание
- 1. Катаракта
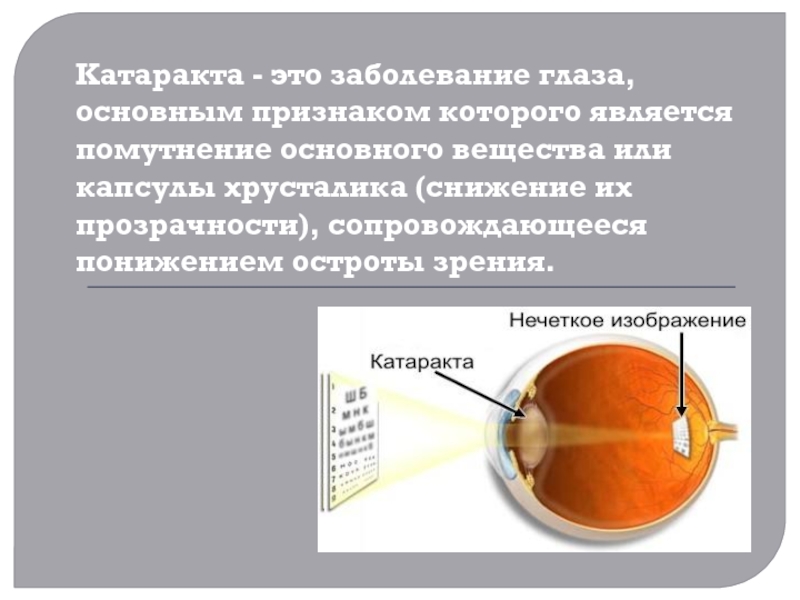
- 2. Катаракта - это заболевание глаза, основным признаком
- 3. В переводе с греческого, слово «катаракта» означает
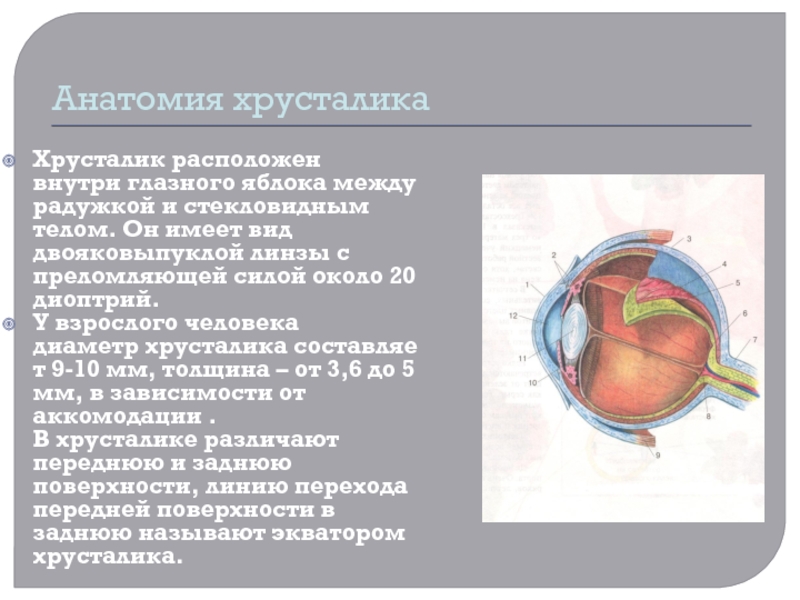
- 4. Анатомия хрусталикаХрусталик расположен внутри глазного яблока между радужкой и стекловидным телом.
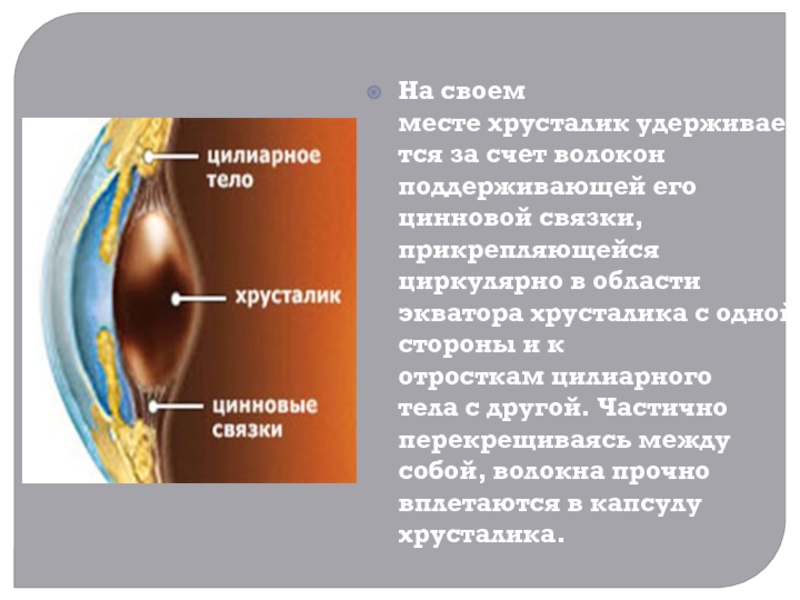
- 5. На своем месте хрусталик удерживается за счет волокон поддерживающей
- 6. Исследуя хрусталик под микроскопом в
- 7. Особенностью хрусталика является отсутствие в нем кровеносных и лимфатических
- 8. Слайд 8
- 9. Слайд 9
- 10. ПресбиопияПриблизительно к 60-летнему возрасту способность к аккомодации утрачивается практически
- 11. Причины развития катарактыВ настоящее время существует несколько
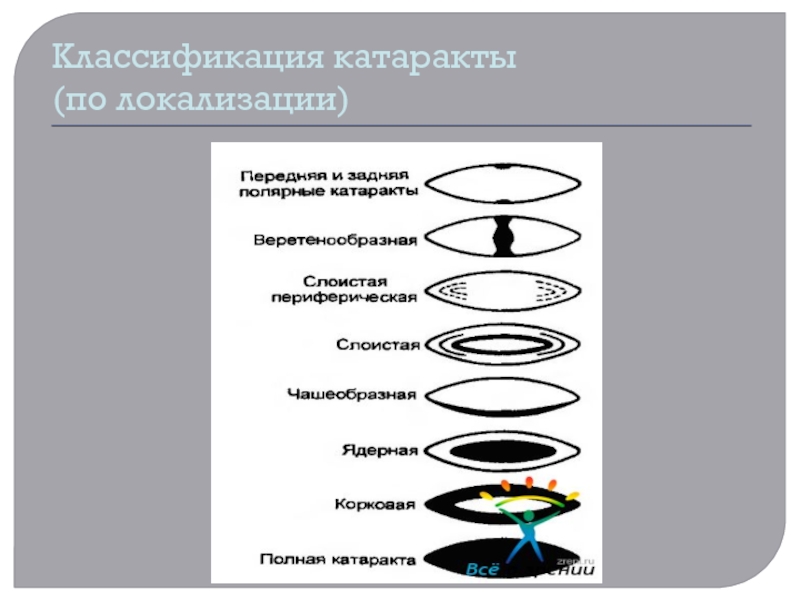
- 12. Классификация катаракты (по локализации)
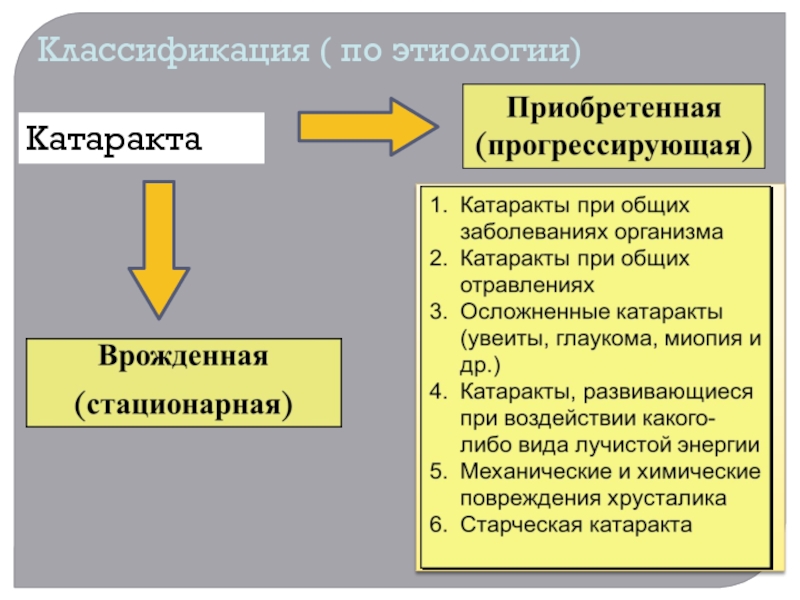
- 13. Классификация ( по этиологии)Катаракта
- 14. Как быстро созревает катаракта? По наблюдениям офтальмохирургов,
- 15. Начальная катаракта При начальной катаракте помутнение хрусталика появляется по периферии вне оптической зоны.
- 16. Незрелая катарактаПри незрелой катаракте помутнение
- 17. Зрелая катаракта Зрелая катаракта характеризуется полным
- 18. Перезрелая катаракта (морганиева). Дальнейшее прогрессирование катаракты сопровождается
- 19. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ Одним из ранних признаков катаракты
- 20. При созревании катаракты описанные выше жалобы постепенно прогрессируют, больной
- 21. Диагностика катаракты Стандартные методы
- 22. Консервативное лечение катарактыПрименение средств консервативной терапии не ведет
- 23. История хирургии катаракты имеет несколько тысячелетий. Одним
- 24. Только в XVII веке на смену реклинации
- 25. Предложенная в 1747 году Жаком Давиэлем новая
- 26. Разновидностью ЭЭК, ее «высшим пилотажем» является ультразвуковая
- 27. Появлением интраокулярных линз (ИОЛ), которые применяются при
- 28. В ноябре 1949 года Ридли имплантировал первый
- 29. Модели ИОЛ
- 30. Аккомодирующая интраокулярная линза CRYSTALENSПервая аккомодирующая интраокулярная
- 31. В чем уникальность аккомодирующей линзы Crystalens?близкое расстояниесреднее расстояниедальнее расстояние
- 32. Благодаря своей уникальной конструкции такой тип линзы,
- 33. Уход за больными в послеоперационном периоде
- 34. При закапывании капель, следует наклонить голову назад
- 35. Рекомендуемые правила поведения в послеоперационном периоде Не
- 36. Спасибо за вниманиеБудьте здоровы
- 37. Скачать презентанцию
Слайды и текст этой презентации
Слайд 3В переводе с греческого, слово «катаракта» означает «ниспадающий» или «водопад».
Древние греки полагали, что серый цвет зрачка при катаракте представляет собой пленку,
которая, подобно водопаду, опускается сверху вниз (ниспадает) на зрачок, в итоге лишая человека зрения.Слайд 4Анатомия хрусталика
Хрусталик расположен внутри глазного яблока между радужкой и стекловидным телом. Он имеет вид
двояковыпуклой линзы с преломляющей силой около 20 диоптрий.
У взрослого человека диаметр хрусталика составляет
9-10 мм, толщина – от 3,6 до 5 мм, в зависимости от аккомодации . В хрусталике различают переднюю и заднюю поверхности, линию перехода передней поверхности в заднюю называют экватором хрусталика.Слайд 5На своем месте хрусталик удерживается за счет волокон поддерживающей его цинновой связки,
прикрепляющейся циркулярно в области экватора хрусталика с одной стороны и к отросткам цилиарного
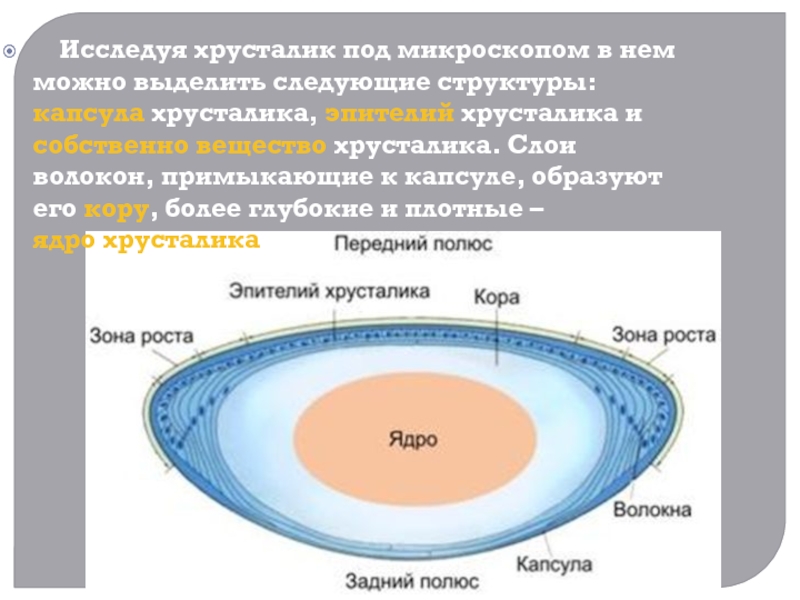
тела с другой. Частично перекрещиваясь между собой, волокна прочно вплетаются в капсулу хрусталика.Слайд 6 Исследуя хрусталик под микроскопом в нем можно выделить
следующие структуры: капсула хрусталика, эпителий хрусталика и собственно вещество хрусталика. Слои волокон, примыкающие
к капсуле, образуют его кору, более глубокие и плотные – ядро хрусталика.Слайд 7Особенностью хрусталика является отсутствие в нем кровеносных и лимфатических сосудов, а также
нервных волокон. Питание хрусталика осуществляется путем диффузии или активного транспорта через капсулу растворенных во
внутриглазной жидкости питательных веществ и кислорода. Состоит хрусталик из специфических белков и воды (на долю последней приходится около 65% массы хрусталика).Состояние прозрачности хрусталика определяется особенностью его структуры и своеобразием обмена веществ, сбалансированным физико-химическим состоянием его белков и липидов мембран, содержанием воды и ионов, поступлением и выделением продуктов метаболизма.
Слайд 8
На фотографии слева изображения предметов вдалеке кажутся
размытыми, а вблизи – четкими (хрусталик находится в состоянии напряжения аккомодации). На
фотографии справа обратная ситуация (хрусталик находится в состоянии покоя аккомодации).Механизм аккомодации
Слайд 9
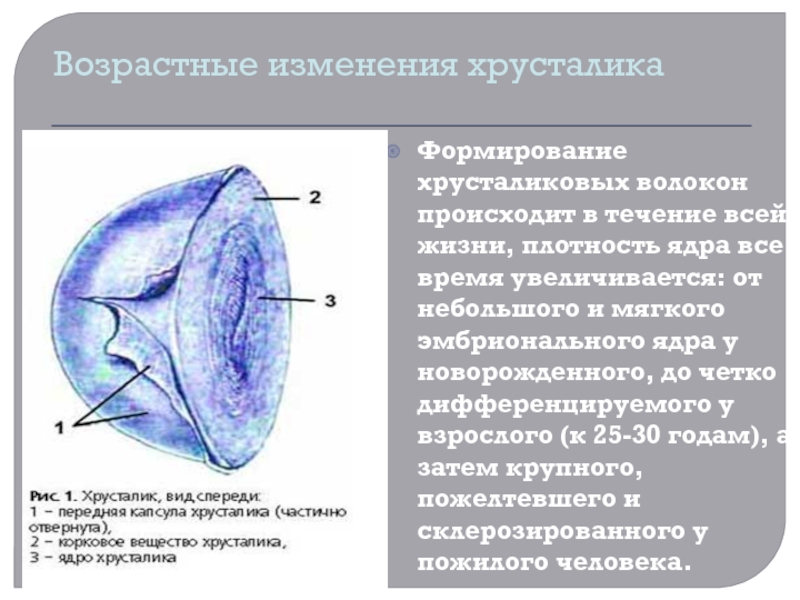
Возрастные изменения хрусталика
Формирование хрусталиковых волокон происходит в течение всей жизни, плотность ядра
все время увеличивается: от небольшого и мягкого эмбрионального ядра у
новорожденного, до четко дифференцируемого у взрослого (к 25-30 годам), а затем крупного, пожелтевшего и склерозированного у пожилого человека.Слайд 10Пресбиопия
Приблизительно к 60-летнему возрасту способность к аккомодации утрачивается практически полностью. Это связано
с уплотнением и склерозом ядра хрусталика – факосклерозом. Человеку становится трудным
четко различать предметы, находящиеся на близком расстоянии.В этот период в связи с нарушением питания хрусталика, замедлением в нем обмена веществ в различных его слоях могут возникать начальные помутнения.
Слайд 11Причины развития катаракты
В настоящее время существует несколько теорий, объясняющих возникновение помутнений
в хрусталике. Основной причиной формирования катаракты является механизм свободно-радикального окисления. В
результате образования свободных радикалов в хрусталике происходит образование и накопление токсичных соединений, приводящих к необратимым изменениям белков.Особую роль играет факт снижения в хрусталике с возрастом активности ферментов антиоксидантной защиты и уменьшение концентрации природных антиоксидантов (витамины А, Е, глутатион и др.).
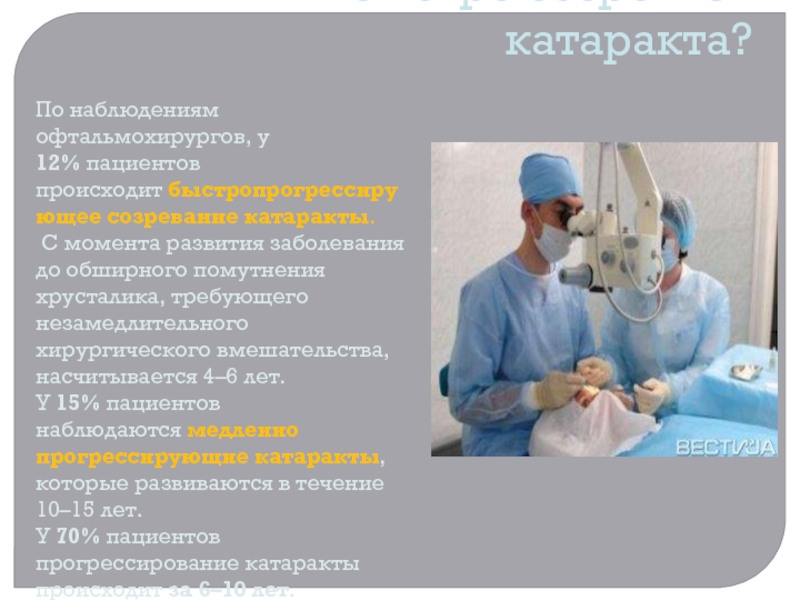
Слайд 14Как быстро созревает катаракта?
По наблюдениям офтальмохирургов, у 12% пациентов происходит быстропрогрессирующее созревание
катаракты.
С момента развития заболевания до обширного помутнения хрусталика, требующего
незамедлительного хирургического вмешательства, насчитывается 4–6 лет.
У 15% пациентов наблюдаются медленно прогрессирующие катаракты, которые развиваются в течение 10–15 лет.
У 70% пациентов прогрессирование катаракты происходит за 6–10 лет. Требуется обязательное хирургическое вмешательство.Слайд 15Начальная катаракта
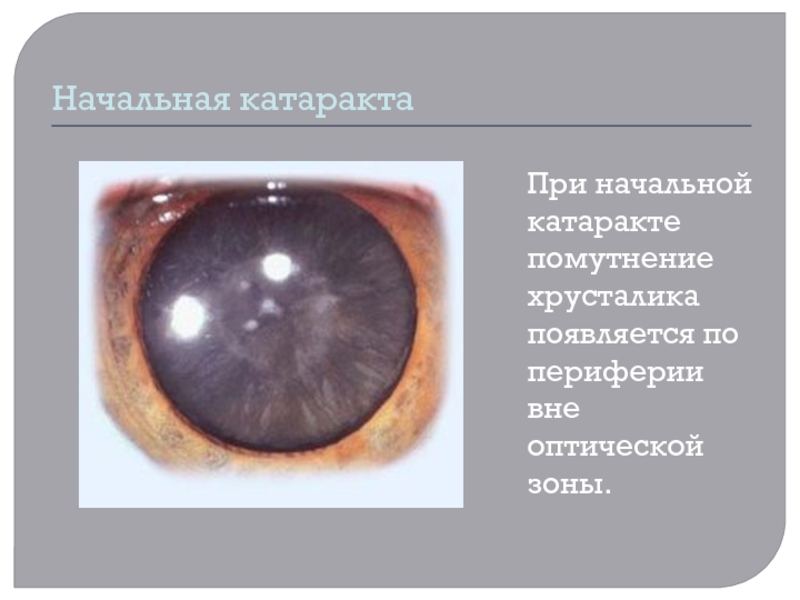
При начальной катаракте помутнение хрусталика появляется по периферии вне
оптической зоны.
Слайд 16
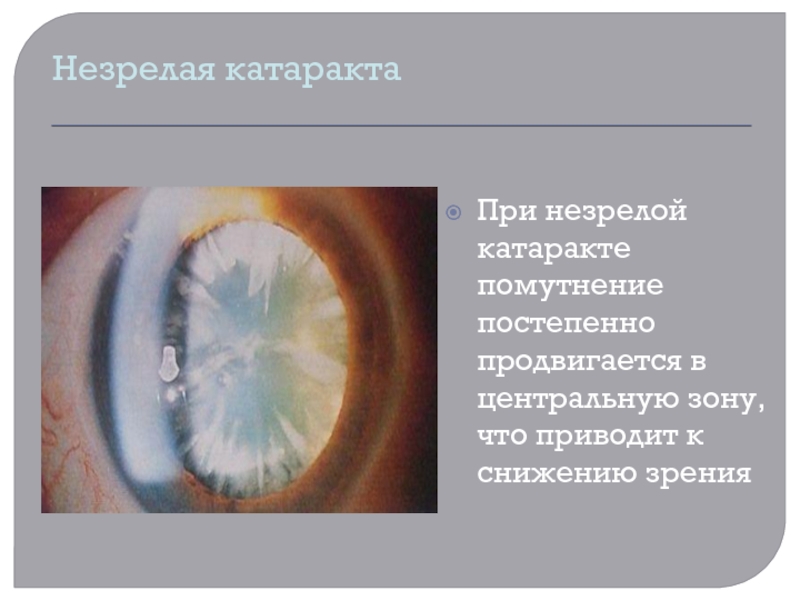
Незрелая катаракта
При незрелой катаракте помутнение постепенно продвигается в центральную зону,
что приводит к снижению зрения
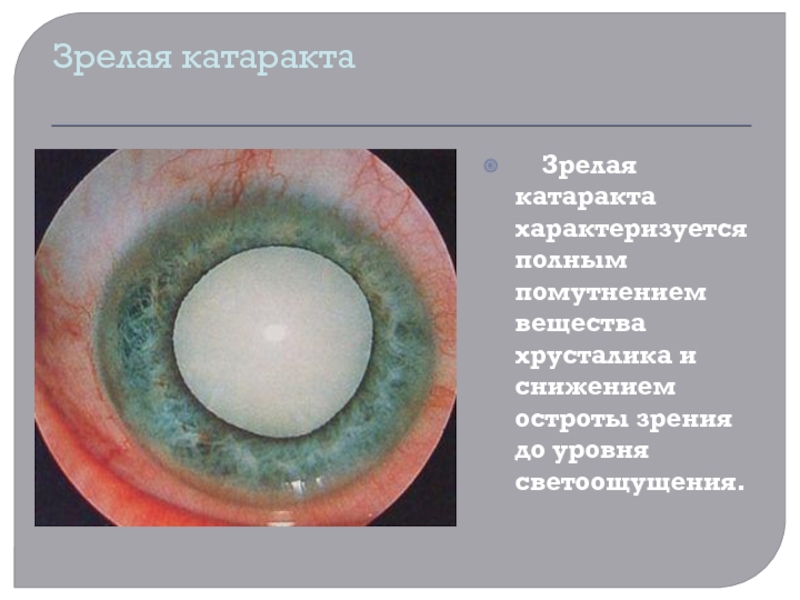
Слайд 17Зрелая катаракта
Зрелая катаракта характеризуется полным помутнением вещества хрусталика
и снижением остроты зрения до уровня светоощущения.
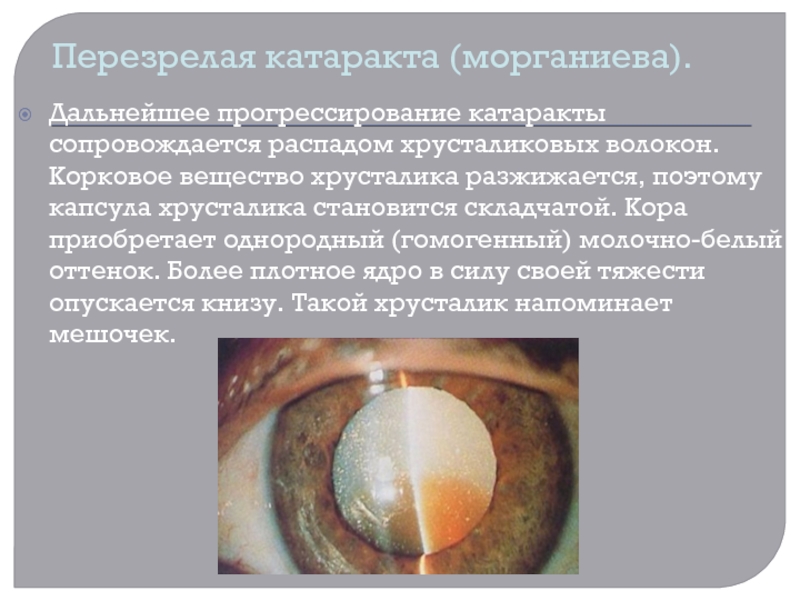
Слайд 18Перезрелая катаракта (морганиева).
Дальнейшее прогрессирование катаракты сопровождается распадом хрусталиковых волокон. Корковое вещество хрусталика разжижается, поэтому
капсула хрусталика становится складчатой. Кора приобретает однородный (гомогенный) молочно-белый оттенок. Более
плотное ядро в силу своей тяжести опускается книзу. Такой хрусталик напоминает мешочек.Слайд 19КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Одним из ранних признаков катаракты является двоение предметов,
появление «мушек» перед глазами, желтоватый оттенок окружающего, затруднения при чтении.
Острота зрения практически не страдает. Продолжительность стадии от 1-3 до 10-15 лет.Слайд 20При созревании катаракты описанные выше жалобы постепенно прогрессируют, больной начинает отмечать снижение остроты
зрения. В стадии зрелой катаракты предметное зрение утрачивается, сохраняется лишь светоощущение.
Слайд 21Диагностика катаракты
Стандартные методы офтальмологического обследования
•
Определение остроты зрения - визометрия
• Исследование полей
зрения - периметрия• Измерение внутриглазного давления - тонометрия
• Исследование переднего отрезка глаза -
биомикроскопия • Осмотр глазного дна –
офтальмоскопия
Дополнительные (специальные) методы исследования
• Рефрактометрия
• Офтальмометрия
• Определение передне-задней оси (ПЗО) глазного яблока (УЗИ сканирование в А-режиме)
• Электрофизиологические методы исследования
Слайд 22Консервативное лечение катаракты
Применение средств консервативной терапии не ведет к рассасыванию уже
имеющихся помутнений в хрусталике , а лишь замедляет их прогрессирование.
Лечение начальных стадий возрастной катаракты
основано на применении различных глазных капель: квинакс, офтан-катахром, сэнкаталин, витайодурол,витафакол, вицеин, тауфон, капли Смирнова и др.
Препараты рекомендуются для длительного применения (годами) при различной частоте закапывания (от 2-3 до 4-5 раз в течение дня).
Слайд 23
История хирургии катаракты имеет несколько тысячелетий. Одним из первых вариантов
лечения, являлась реклинация хрусталика. В абсолютно нестерильных
условиях лекарь с помощью простого инструмента в виде иглы прокалывал глаз и помутневший хрусталик в стекловидное тело (впервые эта операция описана в Древней Индии около 2,5 тысячи лет назад).О восстановлении предметного зрения после такой операции
не могло быть и речи (больной видел только свет)
Слайд 24Только в XVII веке на смену реклинации пришла операция удаления
мутного хрусталика из глаза. В 1705 француз Бирссо первым доказал,
что катаракта - это помутнение хрусталика, а в 1748 Жак Давиэль описал технику удаления мутного хрусталика. С этого времени берет начало история современной хирургии катаракты.Слайд 25Предложенная в 1747 году Жаком Давиэлем новая операция (экстракапсулярной экстракции
катаракты — ЭЭК) — это история непрерывного совершенствования. Она остается
эталоном мастерства офтальмохирурга. Не случайно ее называют жемчужиной глазной хирургии.Операция по удалению катаракты признана ВОЗ единственной полностью реабилитирующей операцией среди всех, и не только глазных, хирургических вмешательств.
Слайд 26Разновидностью ЭЭК, ее «высшим пилотажем» является ультразвуковая факоэмульсификация (ФЭ). Если
мягкие хрусталиковые массы можно легко удалить, то, чтобы убрать твердое
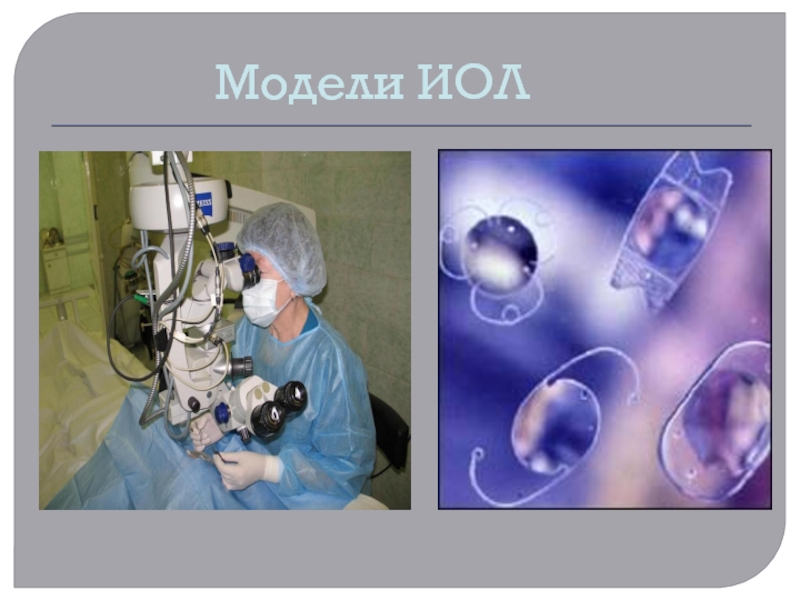
ядро хрусталика через маленький разрез, его необходимо раздробить. Это возможно с помощью ультразвука (ФЭ) . Ультразвуковая факоэмульсификация была предложена в 1967 году Келманом.Слайд 27Появлением интраокулярных линз (ИОЛ), которые применяются при лечении катаракты, медики
во многом обязаны английскому офтальмохирургу Гарольду Ридли. Во время Второй
Мировой войны он, проводя обследования летчикам, получившим ранения глаз, обратил внимание, что при попадании осколков пластика из окон кабины самолета, даже если они находятся в глазу длительное время, воспаления не возникает. Это открытие помогло в разработке материала для искусственных хрусталиков, которые нашли широкое применение в офтальмологии.Слайд 28В ноябре 1949 года Ридли имплантировал первый искусственный хрусталик из
полиметилметакрилата (ПММА), который представлял собой точную копию человеческого хрусталика. Несмотря
на несовершенство хрусталиков Ридли, его идея стала подлинной революцией в офтальмологии. В 1999 году 94-х летнему Гарольду Ридли королевой Елизаветой было присвоено рыцарское звание.Слайд 30Аккомодирующая интраокулярная линза CRYSTALENS
Первая аккомодирующая интраокулярная линза, которая позволяет
имитировать работу естественного хрусталика глаза и добиваться отличных зрительных
характеристик при зрении и вблизи, и вдаль, и на средних расстояниях. Это уникальная линза, которая рекомендована не только для лечения катаракты, но и для избавления от возрастной дальнозоркости (пресбиопии).Слайд 31В чем уникальность аккомодирующей линзы Crystalens?
близкое расстояние
среднее расстояние
дальнее расстояние
Слайд 32 Благодаря своей уникальной конструкции такой тип линзы, задействуя глазные мышцы,
«движется» и «изгибается» подобно естественному хрусталику, имитируя природную фокусирующую способность
свойственную только молодому, здоровому глазу.Слайд 33Уход за больными в послеоперационном периоде
После проведенной операции назначают
:
дезинфицирующие капли ( «Витабакт», «Фурациллин» и др.),
противовоспалительные капли
(«Наклоф», «Диклоф», «Индоколлир») смешанные препараты (содержат антибиотик + дексаметазон, «Макситрол», «Тобрадекс» и др.).
Капли назначают по убывающей схеме: первая неделя – 4-х кратное закапывание, 2-я неделя – 3-х кратное закапывание, 3-я неделя – 2-х кратное закапывание, 4-я неделя – однократное закапывание, затем – отмена капель.
Слайд 34При закапывании капель, следует наклонить голову назад . Оттяните нижнее
веко книзу. Капните 1-2 капли из флакона за нижнее веко
и попросите пациента закрыть глаза. Вы также можете слегка прижать указательным пальцем (через стерильную салфетку) внутренний угол глаза , чтобы избежать быстрого вытекания капель и способствовать лучшему всасыванию препарата. Если назначено несколько видов капель, промежуток между их закапыванием должен составлять не менее 3-5 минут. Во избежание инфицирования, во время закапывания старайтесь не прикасаться пипеткой к глазу.Слайд 35Рекомендуемые правила поведения в послеоперационном периоде
Не наклонять голову вниз;
Не спать
на стороне оперированного глаза;
Не водить машину;
Не поднимать груз более 5
килограммов;Носить солнцезащитные очки днем;
Не давить на глаз и не тереть его;
При мытье волос, наклонять голову не вперед, а назад;
Избегать попадания в глаза воды и мыла;
Строго придерживаться предписаний лечащего врача.