Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
Содержание
- 1. КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
- 2. Шаг 1.Анамнез и клиническая информация.Расспрос пациента (2-3
- 3. МСКТ ОРГАНОВ БРЮШНОЙ ПОЛОСТИПОКАЗАНИЯ:Заболевания печени: стеатоз, цирроз,
- 4. Шаг 2: определение зоны интереса • -Печень/селезёнка • -Поджелудочная железа • -Почки (паренхима) • -Почки и мочевой пузырь (выделение) • -Желудок • -Тонкий кишечник • -Толстый кишечник
- 5. КТ органов брюшной полости проводится до рентгенологических
- 6. ПОДГОТОВКА КИШЕЧНИКАКонтрастирование рентгенопозитивным препаратом (исследования по экстренным
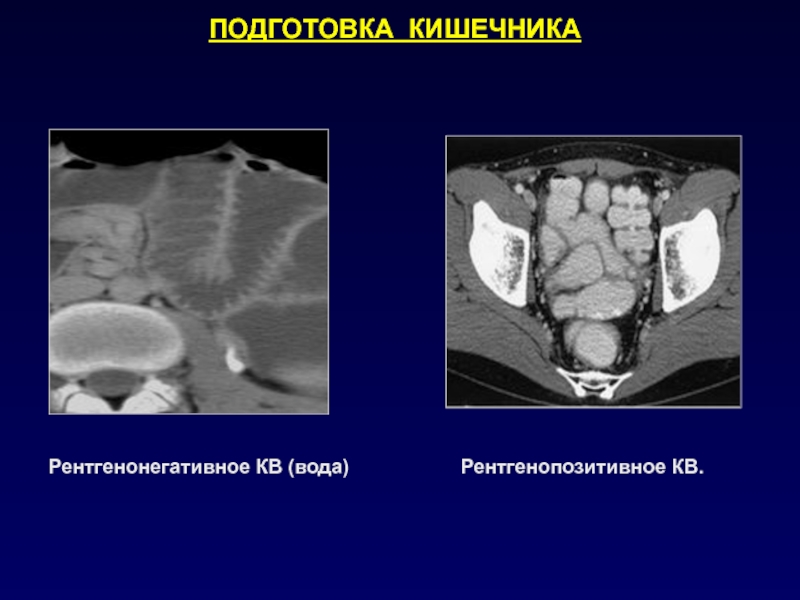
- 7. Рентгенонегативное КВ (вода)Рентгенопозитивное КВ.ПОДГОТОВКА КИШЕЧНИКА
- 8. При целевом исследовании желудка и тонкого кишечника, всегда используйте нейтральный контраст (PEG, Вода, Молоко) с ингибиторами перистальтики. Это обеспечить максимальную контрастность слизистых и стенок, позволяя выявить минимальные патологические изменения стенок.
- 9. Шаг 4: выбор протокола контрастированияПочему это важно? • Адекватное контрастирование паренхимы печени для оптимальной контрастности патологических очагов • Гиперваскулярные опухоли/метастазы • Опухоли с отсроченным накоплением • Сосудистая анатомия/оценка состояния сосудистого русла • Оценка стенок/слизистых кишечника
- 10. • Печень/селезёнка: трёх-фазовое исследование • Поджелудочная железа: панкреатическая фаза (45 сек) • Жёлчные пути: отсроченная фаза (2-10 минут) • Почки (паренхима): необходима ранняя артериальная фаза (кортикальная фаза 17-25 сек) • Почки и мочевой пузырь: отсроченная экскреторная фаза
- 11. Шаг 5: болюсное контрастирование• Объём контраста: 2 мл/кг веса ! • По данным литературы, лучше делать болюс с 100 мл контраста чем из расчёта 1,5 мл/кг • Скорость введения: 4 мл/сек • Используйте болюс тракер!• Используйте в/в катетеры калибра min 18 G. • В противном случае, снизьте скорость введения болюса.
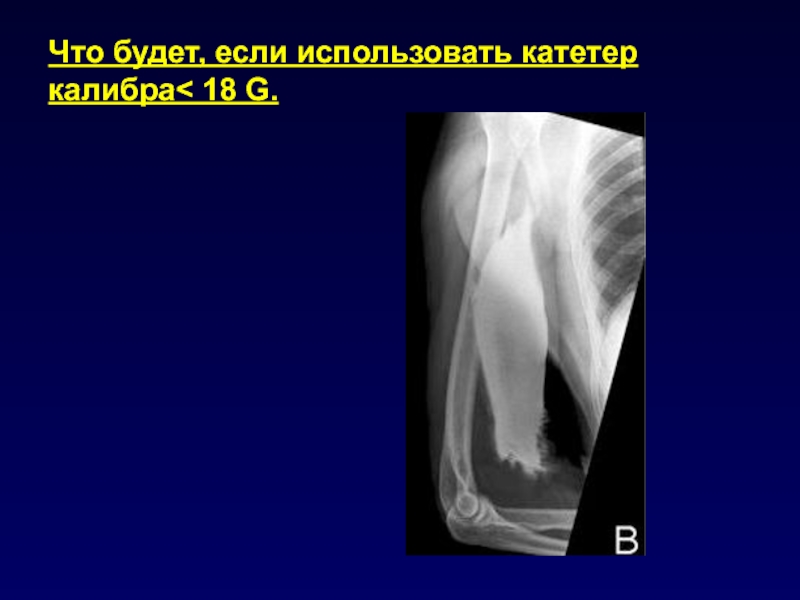
- 12. Что будет, если использовать катетер калибра< 18 G.
- 13. МСКТ ОРГАНОВ БРЮШНОЙ ПОЛОСТИ
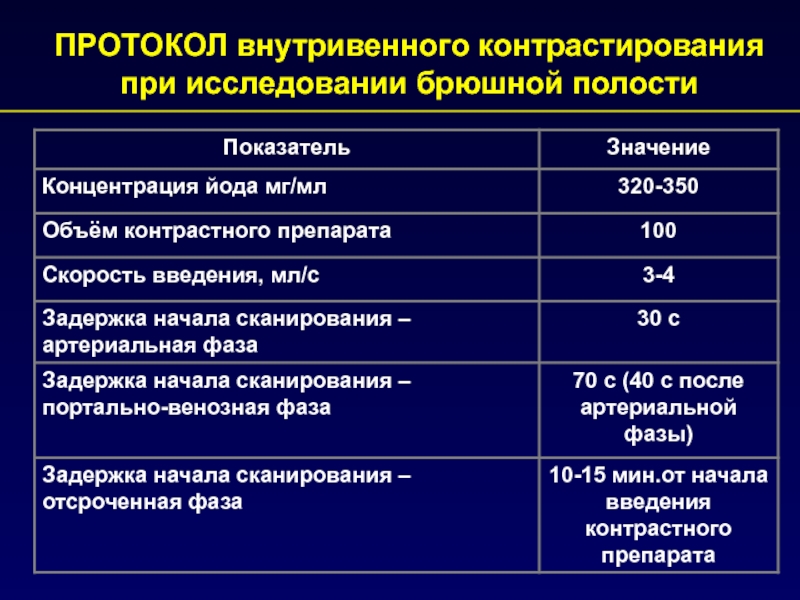
- 14. ПРОТОКОЛ внутривенного контрастирования при исследовании брюшной полости
- 15. ПРИЧИНЫ НЕОБХОДИМОСТИ КОНТРАСТНОГО УСИЛЕНИЯ ИЗОБРАЖЕНИЯНизкий градиент плотности
- 16. ПРОТИВОПОКАЗАНИЯ ДЛЯ ВНУТРИВЕННОГО ВВЕДЕНИЯ ЙОДСОДЕРЖАЩИХ КОНТРАСТНЫХ ПРЕПАРАТОВТяжелые
- 17. Факторы риска контраст-индуцированной нефропатии (КИН)Повышенный уровень КСК*
- 18. Убедитесь, что пациент хорошо гидратирован(каждый час по
- 19. Назначать высокоосмолярные контрастные вещества Вводить большие количества
- 20. • -Нативная фаза • -Ранняя артериальная фаза (18-25 секунда) • -Поздняя артериальная фаза (18-20 секунд после определения пика на болюс тракере или 35-40 секунда после начала болюса) • -Панкреатическая фаза (45 секунда) • -Портально-венозная фаза (60-70 секунда)• -Поздняя венозная фаза/фаза равновесия (90-120 секунда) • -Урографическая/экскреторная фаза (3-10 минут) • -Отсроченная фаза при хлангиокарциноме (2-10 минут)Фазы контрастирования брюшной полости
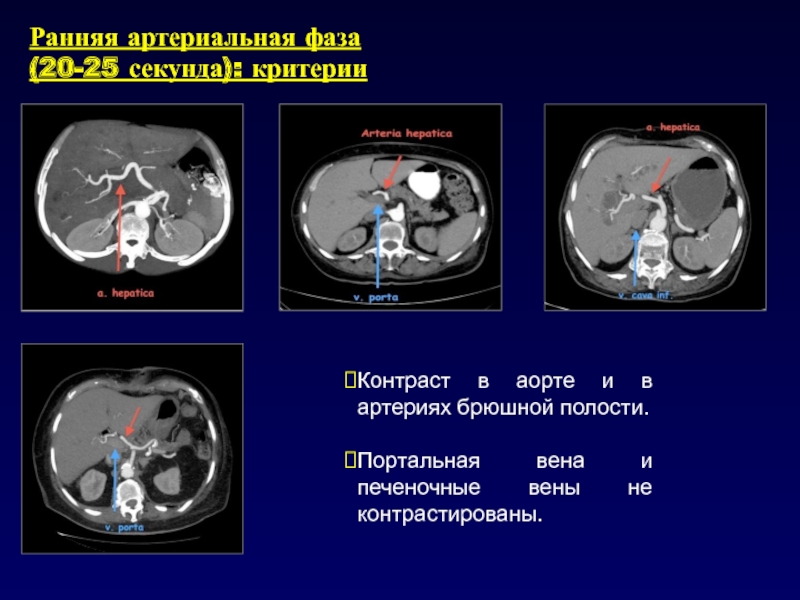
- 21. Ранняя артериальная фаза(20-25 секунда): критерииКонтраст в аорте
- 22. Ранняя артериальная фаза (20-25 секунда): показанияКТ-ангиография при
- 23. ЭНДОКРИННАЯ ОПУХОЛЬ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
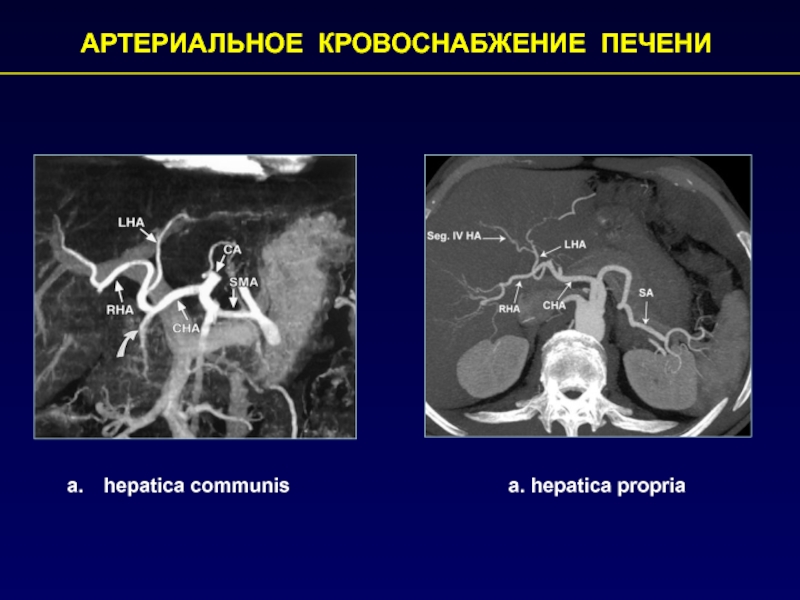
- 24. АРТЕРИАЛЬНОЕ КРОВОСНАБЖЕНИЕ ПЕЧЕНИа. hepatica propriahepatica communis
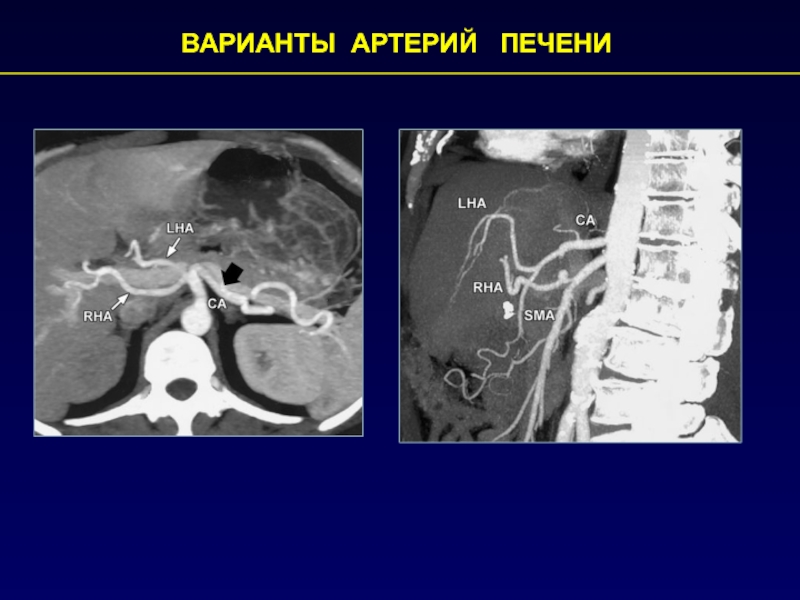
- 25. ВАРИАНТЫ АРТЕРИЙ ПЕЧЕНИ
- 26. Поздняя артериальная фаза (37-40 секунда): показанияНачальная фаза
- 27. Поздняя артериальная фаза (37-40 секунда): критерииКонтраст в аорте и в артериях брюшной полости.Контраст в портальной вене.
- 28. Поздняя артериальная фаза (37-40 секунда): критерииПеченочные вены и НПВ не контрастированы!!!
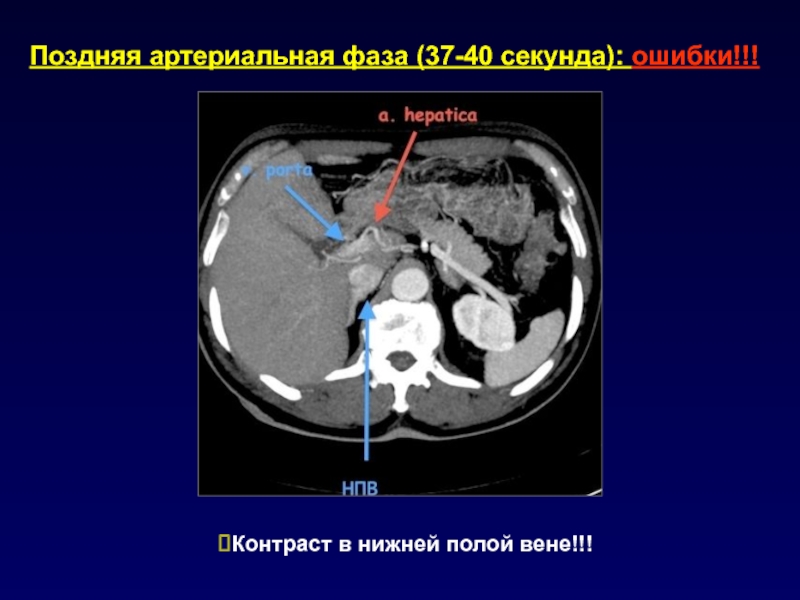
- 29. Поздняя артериальная фаза (37-40 секунда): ошибки!!!Контраст в нижней полой вене!!!
- 30. Поздняя артериальная фаза (37-40 секунда): ошибки!!!Недостаточное заполнение воротной вены!!!
- 31. Поздняя артериальная фаза (37-40 секунда): ошибки!!!Недостаточное заполнение воротной вены и контраст в НПВ!!!
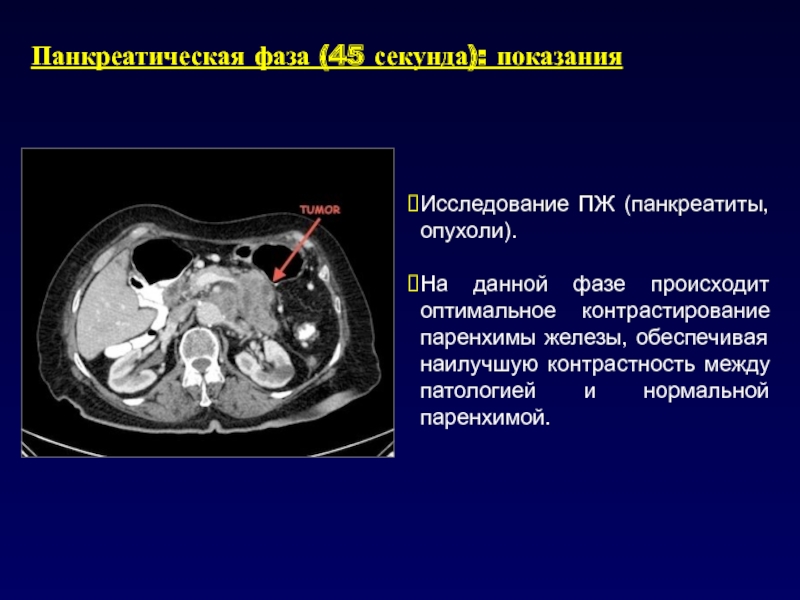
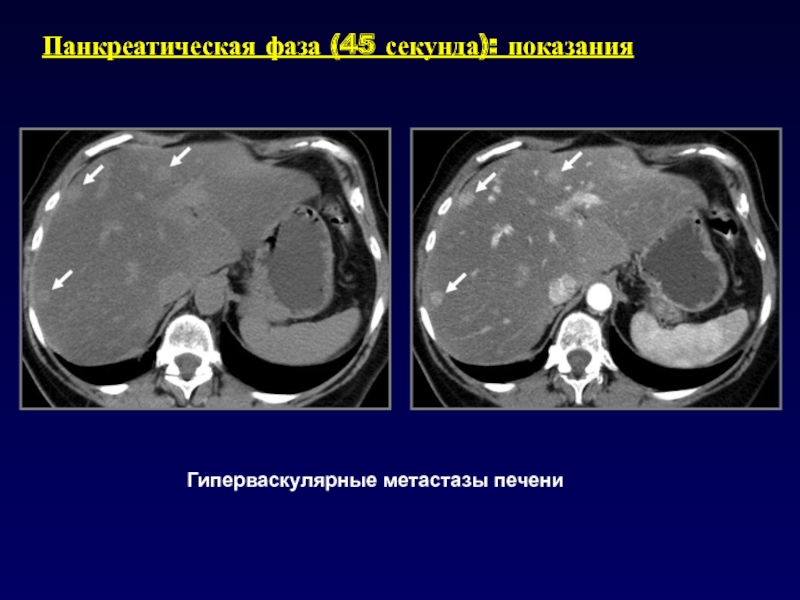
- 32. Панкреатическая фаза (45 секунда): показанияИсследование ПЖ (панкреатиты,
- 33. Панкреатическая фаза (45 секунда): показания
- 34. Гиперваскулярные метастазы печениПанкреатическая фаза (45 секунда): показания
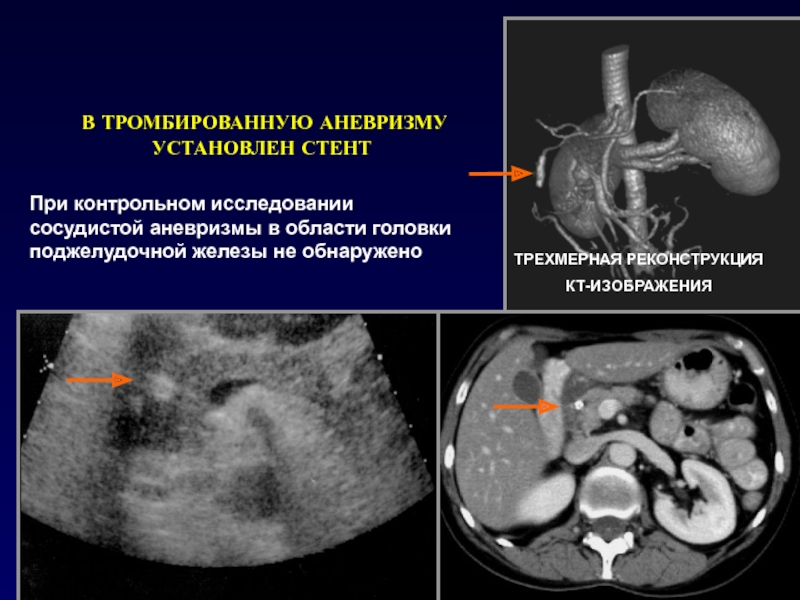
- 35. АНЕВРИЗМА ЖЕЛУДОЧНО-ДВЕНАДЦАТИПЕРСТНОЙ АРТЕРИИОсложнением воспалительного процесса в головке
- 36. ТРЕХМЕРНАЯ РЕКОНСТРУКЦИЯ
- 37. абМСКТ с болюсным введением контрастного препарата: а
- 38. Портально-венозная фаза (55-65 секунда): показанияОсновная фаза для
- 39. Портально-венозная фаза (55-65 секунда): критерииПеченочные вены и НПВ контрастированы.Контраст в портальной вене.
- 40. ВЕНОЗНАЯ СИСТЕМА ПЕЧЕНИ
- 41. ПЕЧЕНОЧНЫЕ ВЕНЫ (v.v.hepaticae) Правая вена - V-VII
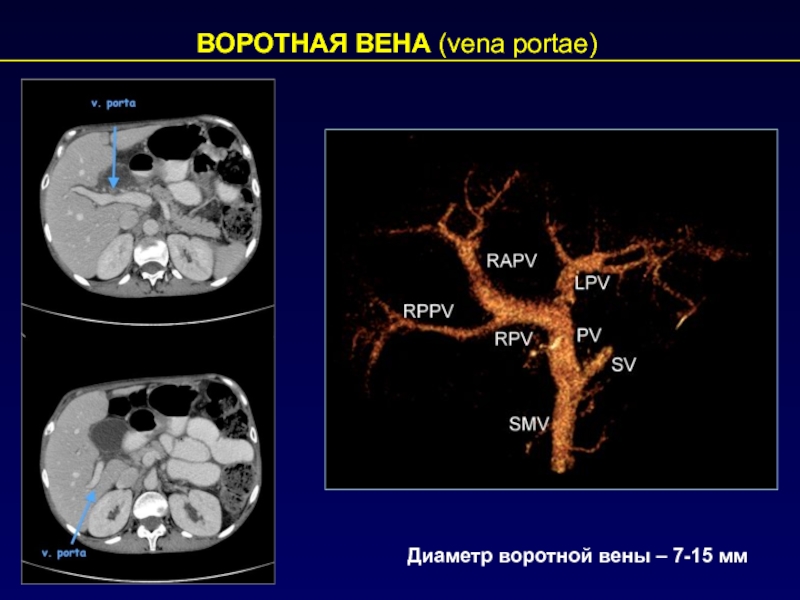
- 42. ВОРОТНАЯ ВЕНА (vena portae) Диаметр воротной вены – 7-15 мм
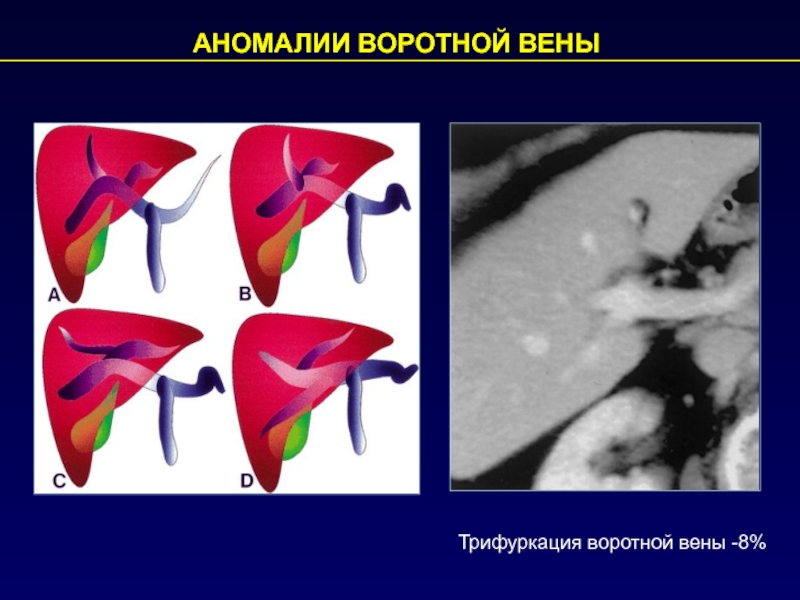
- 43. АНОМАЛИИ ВОРОТНОЙ ВЕНЫ Трифуркация воротной вены -8%
- 44. ТРОМБОЗ ПРАВОЙ ВЕТВИ ВОРОТНОЙ ВЕНЫ тромб в
- 45. Н
- 46. ВЫРАЖЕННАЯСПЛЕНОМЕГАЛИЯСО ЗНАЧИТЕЛЬНЫМ РАСШИРЕНИЕМИ ИЗВИТОСТЬЮ СЕЛЕЗЕНОЧНЫХ ВЕН И ФОРМИРОВАНИЕМ СПЛЕНОРЕНАЛЬНЫХАНАСТОМОЗОВ ПРИ ЦИРРОЗЕ ПЕЧЕНИ
- 47. Портально-венозная фаза: патология печени
- 48. Болезнь КронаПреимущественное поражение терминального отдела подвздошной кишки.Меньшие размеры и однородная структура ЛУ.
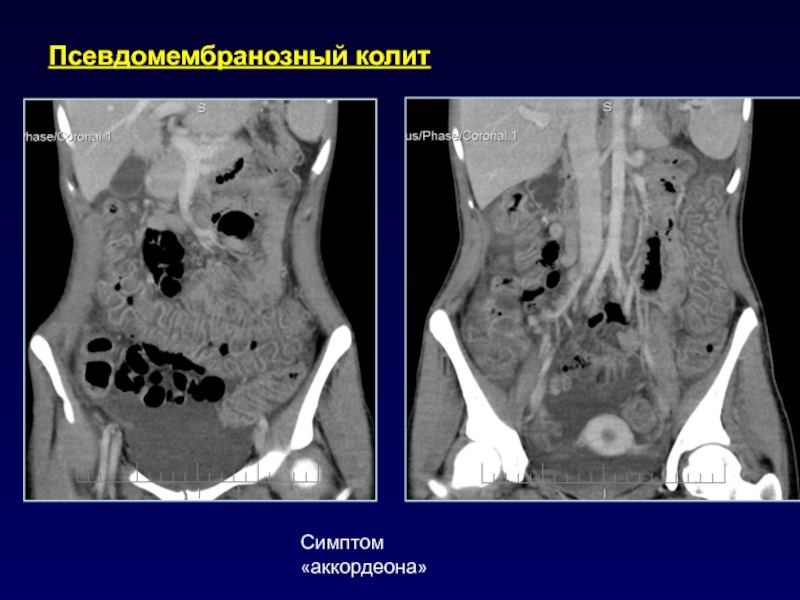
- 49. Псевдомембранозный колитСимптом «аккордеона»
- 50. ТУБЕРКУЛЕЗ ЛИМФАТИЧЕСКИХ УЗЛОВ: локализацияЗабрюшинные ЛУ73,4%Мезентериальные ЛУ91,6%Перипанкреатические ЛУ59,7%
- 51. ТУБЕРКУЛЕЗ ЛИМФАТИЧЕСКИХ УЗЛОВ: КТ признакиУвеличение размеров ЛУНеоднородная структура ЛУПериферическое усиление
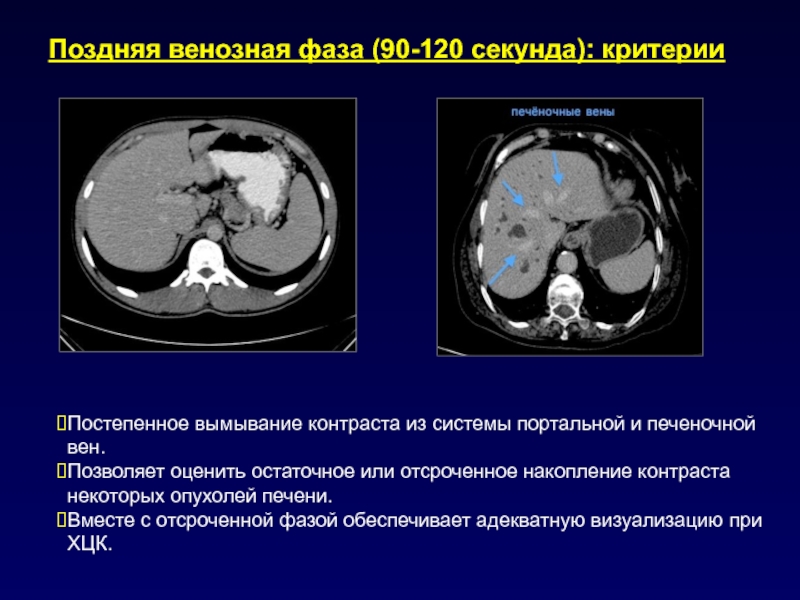
- 52. Поздняя венозная фаза (90-120 секунда): критерииПостепенное вымывание
- 53. Х О Л А Н Г
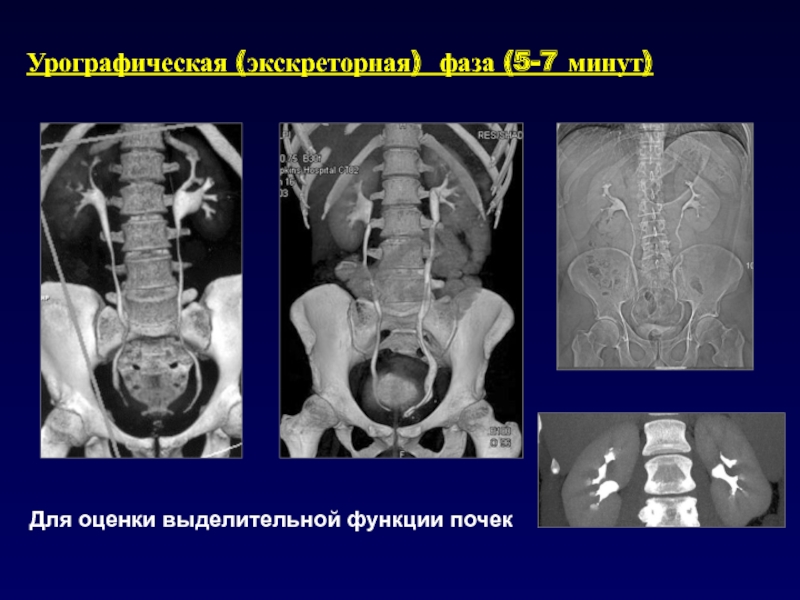
- 54. Урографическая (экскреторная) фаза (5-7 минут)Для оценки выделительной функции почек
- 55. Отсроченная фаза (5-10 минут от начала болюса)Фаза
- 56. Отсроченная фаза (5-10 минут от начала болюса)Контрастирование фиброзных рубцов
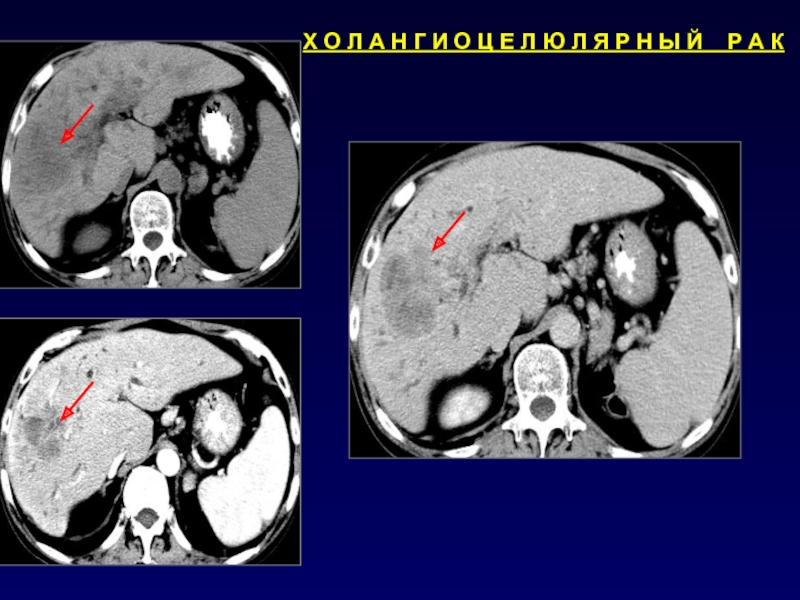
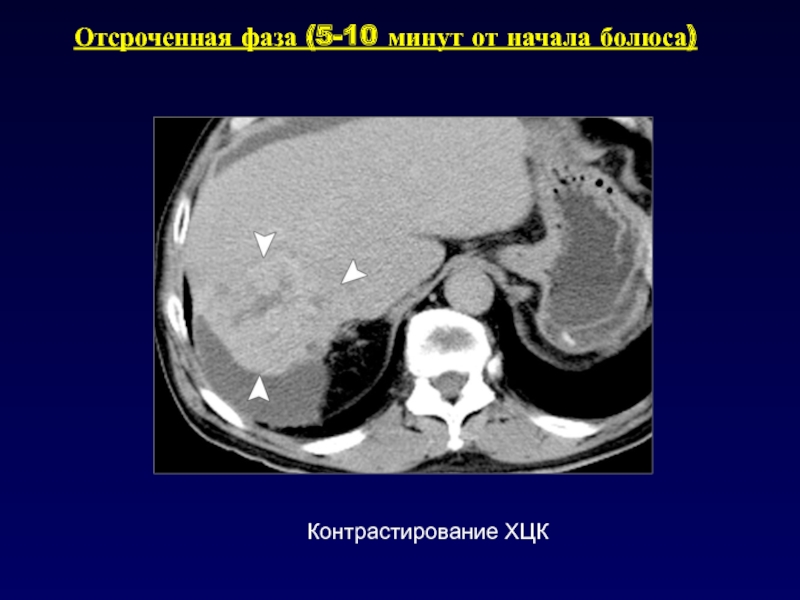
- 57. Отсроченная фаза (5-10 минут от начала болюса)Контрастирование ХЦК
- 58. Отсроченная фаза (5-10 минут от начала болюса)перипортальный стеатоз
- 59. Дифференциальный диагноз:
- 60. НАТИВНАЯ
- 61. ФОКАЛЬНАЯ НОДУЛЯРНАЯ ГИПЕРПЛАЗИЯКТ-семиотика:нативная фазаартериальная фазаНативная фаза:
- 62. Г Е М А Н Г И
- 63. ГЕПАТОЦЕЛЮЛЯРНАЯ КАРЦИНОМА НАТИВНАЯ
- 64. Полипозиционное исследование
- 65. Полипозиционное исследование
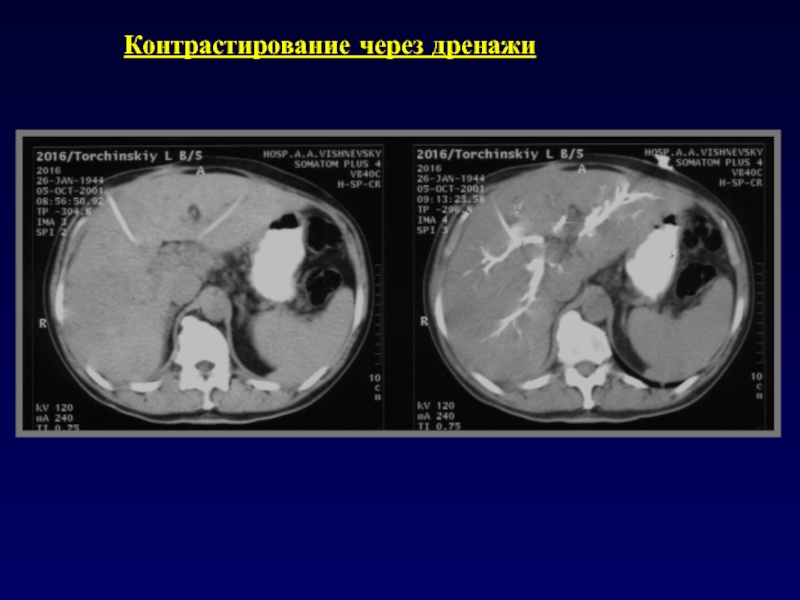
- 66. Контрастирование через дренажи
- 67. КОМПЬЮТЕРНО-ТОМОГРАФИЧЕСКИЙ КОНТРОЛЬСКЛЕРОТЕРАПИЯ МНОЖЕСТВЕННЫХ КИСТ ПЕЧЕНИПУНКЦИЯ КИСТ
- 68. Шаг 6: анализ полученных результатовПросмотр изображений в
- 69. Слайд 69
- 70. Шаг 7: написание протоколаНаличие жидкости, воздуха.Положение органов
- 71. С П А С И Б О ЗА В Н И М А Н И Е
- 72. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
Первый Московский Государственный Медицинский Университет им. И.М. Сеченова
Кафедра
лучевой диагностики, лучевой терапии
Слайд 2Шаг 1.
Анамнез и клиническая информация.
Расспрос пациента (2-3 вопроса, заданных перед
исследованием могут кардинально изменить весь план исследования.
Требуйте от клиницистов предоставление
полной клинической информации о пациенте. Они должны определить какие задачи исследования и какой результат они ожидают от вашего исследования.Слайд 3МСКТ ОРГАНОВ БРЮШНОЙ ПОЛОСТИ
ПОКАЗАНИЯ:
Заболевания печени: стеатоз, цирроз, тромбоз портальной вены,
синдром Бадда-Киари.
Доброкачественные и злокачественные образования печени.
Острый и хронический панкреатит.
Опухоли поджелудочной
железы.Воспалительные заболевания кишечника.
Определение местной распространенности и метастатического поражения печени при опухолях желудка, кишечника, поджелудочной железы.
Анемия неясного генеза.
Диагностика острых заболеваний желчного пузыря (при невозможности проведения УЗИ у пациентов с метеоризмом и избыточной массой тела).
Диагностика причины кишечной непроходимости.
Дифференциальная диагностика пальпируемых объёмных образований брюшной полости.
Слайд 4Шаг 2: определение зоны интереса
• -Печень/селезёнка
• -Поджелудочная железа
• -Почки (паренхима)
• -Почки и мочевой пузырь (выделение)
• -Желудок
• -Тонкий кишечник
• -Толстый кишечник
Слайд 5КТ органов брюшной полости проводится до рентгенологических исследований пищеварительного тракта
с бариевой взвесью, либо после полного её выведения.
Контрастирование рентгенонегативным препаратом
используется при исследованиях с внутривенным контрастированием и 3D-реконструкцией артериальной фазы, при заболеваниях поджелудочной железы, блоке желчеотведения:в течение 1 часа перед исследованием пациент принимает внутрь 1,5 л воды без газа;
для оптимальной визуализации поджелудочной железы и 12 перстной кишки рекомендуется применение спазмолитика (глюкагон 1,0 мл в/в, бускопан 10 мг за 30 мин.)
Шаг 3: подготовка пациента
Слайд 6ПОДГОТОВКА КИШЕЧНИКА
Контрастирование рентгенопозитивным препаратом (исследования по экстренным показаниям, диагностика полеоперационных
осложнений, абсцессов, выявление причины кишечной непроходимости):
подготовка раствора – 40 мл
урографина, гипака, верографина на 1,0 л воды или использование специального контрастного препарата для контрастирования кишечника;для контрастирования петель кишечника пациент принимает 1,0 л раствора в течение 1 часа перед исследованием;
для оптимального контрастирования толстой кишки необходимо принять внутрь около 0,5 л раствора контрастного препарата вечером накануне исследования и 0,5-1,0 л утром в день исследования.
Слайд 8При целевом исследовании желудка и тонкого
кишечника, всегда используйте нейтральный контраст
(PEG, Вода, Молоко) с ингибиторами
перистальтики. Это обеспечить максимальную
контрастность слизистых и стенок, позволяя выявить
минимальные патологические изменения стенок.
Слайд 9Шаг 4: выбор протокола контрастирования
Почему это важно?
• Адекватное контрастирование паренхимы
печени для оптимальной контрастности
патологических очагов
• Гиперваскулярные опухоли/метастазы
• Опухоли с отсроченным накоплением
• Сосудистая анатомия/оценка состояния
сосудистого русла
• Оценка стенок/слизистых кишечника
Слайд 10
• Печень/селезёнка: трёх-фазовое исследование
• Поджелудочная железа: панкреатическая фаза (45 сек)
• Жёлчные пути: отсроченная фаза (2-10 минут)
• Почки (паренхима): необходима ранняя артериальная фаза
(кортикальная фаза 17-25 сек)
• Почки и мочевой пузырь: отсроченная экскреторная фаза
• Желудок: оральный нейтральный контраст (PEG/Volumen/вода/
молоко), поздняя артериальная фаза
• Тонкий кишечник: оральный нейтральный контраст (до 2 литров за
40-50 минут), ингибиторы перистальтики, поздняя артериальная фаза.
• Толстый кишечник: КТ колонография с заполнением газом/
ретроградное заполнение позитивным контрастом (клизма).
Целевое КТ исследование брюшной полости
Слайд 11Шаг 5: болюсное контрастирование
• Объём контраста: 2 мл/кг веса !
• По данным литературы, лучше делать болюс с 100 мл
контраста чем из расчёта 1,5 мл/кг
• Скорость введения: 4 мл/сек
• Используйте болюс тракер!
• Используйте в/в катетеры калибра min 18 G.
• В противном случае, снизьте скорость
введения болюса.
Слайд 15ПРИЧИНЫ НЕОБХОДИМОСТИ
КОНТРАСТНОГО УСИЛЕНИЯ ИЗОБРАЖЕНИЯ
Низкий градиент плотности между зоной поражения
и окружающей паренхимой, который не позволяет с уверенностью высказаться как
в пользу наличия образования, так и его отсутствия.Визуализация образования очень часто не позволяет установить его нозологическую принадлежность, о которой можно судить по особенностям его контрастирования.
(Кармазановский Г.Г. и соавт. Компьютерная томография печени и желчевыводящих путей.1997 г.)
Слайд 16ПРОТИВОПОКАЗАНИЯ ДЛЯ ВНУТРИВЕННОГО ВВЕДЕНИЯ ЙОДСОДЕРЖАЩИХ КОНТРАСТНЫХ ПРЕПАРАТОВ
Тяжелые реакции на йодсодержащие
контрастные препараты в анамнезе: шок, остановка дыхания или сердечной деятельности,
судороги.Бронхиальная астма или аллергические заболевания в тяжелой форме.
Гипертиреоз.
Тяжелая почечная (КСК > 1,5 мг/дл) или печеночная недостаточность.
Слайд 17Факторы риска контраст-индуцированной нефропатии (КИН)
Повышенный уровень КСК* (> 130 мкмоль/л)
, особенно вследствие диабетической нефропатии
Сахарный диабет (принимающие метформин)
Внутрисосудистая гиповолемия (нефротический
синдром, цирроз печени) Застойная сердечная недостаточность (III-IV класс по NYHA)
Возраст старше 70 лет
Сопутствующее применение нефротоксических препаратов (НПВП, аминогликозиды и др.).
* КСК - креатинин сыворотки крови
(Рекомендации ESUR)
Слайд 18Убедитесь, что пациент хорошо гидратирован
(каждый час по ≥100 мл внутрь
или внутривенно (физиологический раствор) за 4 часа до и в
период 4—24 ч после введения контраста); не ограничивайте потребление жидкости!Используйте изо- или низкоосмолярные контрастные препараты
По крайней мере на 24 часа отмените нефротоксичные препараты
Обсудите альтернативные методы визуализации, не требующие введения йодированных контрастных препаратов
МЕРОПРИЯТИЯ которые нужно проводить при наличии факторов риска
Adapted from ESUR guidelines 2005
Слайд 19Назначать высокоосмолярные контрастные вещества
Вводить большие количества контрастных веществ
Назначать маннитол
и диуретики, особенно петлевые
Проводить несколько исследований
с контрастированием за короткий
период времени
(раньше чем через 7 дней)ЗАПРЕЩЕНО
при наличии факторов риска
Adapted from ESUR guidelines 2005
Слайд 20• -Нативная фаза
• -Ранняя артериальная фаза (18-25 секунда)
• -Поздняя артериальная фаза (18-20 секунд после
определения пика на болюс тракере или 35-40
секунда после начала болюса)
• -Панкреатическая фаза (45 секунда)
• -Портально-венозная фаза (60-70 секунда)
• -Поздняя венозная фаза/фаза равновесия (90-120
секунда)
• -Урографическая/экскреторная фаза (3-10 минут)
• -Отсроченная фаза при хлангиокарциноме (2-10
минут)
Фазы контрастирования брюшной полости
Слайд 21Ранняя артериальная фаза
(20-25 секунда): критерии
Контраст в аорте и в артериях
брюшной полости.
Портальная вена и печеночные вены не контрастированы.
Слайд 22Ранняя артериальная фаза (20-25 секунда): показания
КТ-ангиография при подозрении на тромбозы\аневризмы.
Изучение
артериальной анатомии перед операциями на печени\почках.
Исследование поджелудочной железы (подозрение на
гиперваскулярную опухоль ПЖ).Прицельное исследование паренхимы почек.
Слайд 26Поздняя артериальная фаза (37-40 секунда): показания
Начальная фаза при исследованиях брюшной
полости.
Если нет определенной информации о состоянии пациента или не четко
определена цель исследования, визуализацию необходимо начинать именно с этой фазы.Слайд 27Поздняя артериальная фаза (37-40 секунда): критерии
Контраст в аорте и в
артериях брюшной полости.
Контраст в портальной вене.
Слайд 28Поздняя артериальная фаза (37-40 секунда): критерии
Печеночные вены и НПВ не
контрастированы!!!
Слайд 30Поздняя артериальная фаза (37-40 секунда): ошибки!!!
Недостаточное заполнение воротной вены!!!
Слайд 31Поздняя артериальная фаза (37-40 секунда): ошибки!!!
Недостаточное заполнение воротной вены и
контраст в НПВ!!!
Слайд 32Панкреатическая фаза (45 секунда): показания
Исследование ПЖ (панкреатиты, опухоли).
На данной фазе
происходит оптимальное контрастирование паренхимы железы, обеспечивая наилучшую контрастность между патологией
и нормальной паренхимой.Слайд 35АНЕВРИЗМА ЖЕЛУДОЧНО-ДВЕНАДЦАТИПЕРСТНОЙ АРТЕРИИ
Осложнением воспалительного процесса в головке железы может быть
истончение стенок прилежащих сосудов с образованием аневризмы
НАТИВНОЕ ИССЛЕДОВАНИЕ
КОНТРАСТНОЕ УСИЛЕНИЕ
АНГИОГРАФИЯ
Слайд 36ТРЕХМЕРНАЯ РЕКОНСТРУКЦИЯ
КТ-ИЗОБРАЖЕНИЯ
В ТРОМБИРОВАННУЮ АНЕВРИЗМУ
УСТАНОВЛЕН СТЕНТ
При контрольном исследовании
сосудистой аневризмы в области головки поджелудочной железы не обнаружено
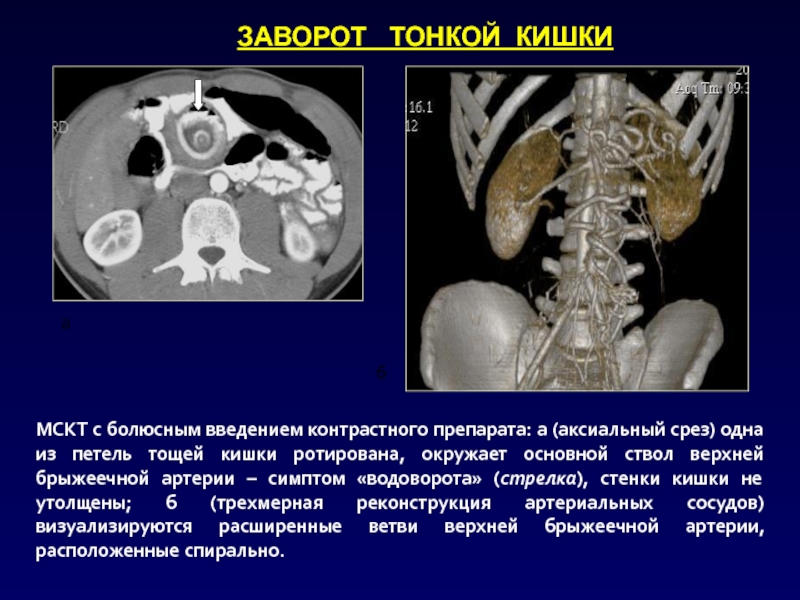
Слайд 37а
б
МСКТ с болюсным введением контрастного препарата: а (аксиальный срез) одна
из петель тощей кишки ротирована, окружает основной ствол верхней брыжеечной
артерии – симптом «водоворота» (стрелка), стенки кишки не утолщены; б (трехмерная реконструкция артериальных сосудов) визуализируются расширенные ветви верхней брыжеечной артерии, расположенные спирально.ЗАВОРОТ ТОНКОЙ КИШКИ
Слайд 38Портально-венозная фаза (55-65 секунда): показания
Основная фаза для оценки состояния печеночной
паренхимы.
Позволяет определить феномен вымывания КВ при гиперваскулярных опухолях (ГЦК) и
гиперваскулярных метастазах печени. Обеспечивается оптимальная визуализация для обеих венозных систем печени.
Слайд 39Портально-венозная фаза (55-65 секунда): критерии
Печеночные вены и НПВ контрастированы.
Контраст в
портальной вене.
Слайд 41ПЕЧЕНОЧНЫЕ ВЕНЫ (v.v.hepaticae)
Правая вена - V-VII сегменты
Средняя вена -
IV VIII сегменты
Левая вена - II III сегменты
Венозный
отток от I сегмента идетнепосредственно в НПВ.
Диаметр печеночных вен – 0,5-1,0 см
Слайд 44ТРОМБОЗ ПРАВОЙ ВЕТВИ ВОРОТНОЙ ВЕНЫ
тромб в просвете правой ветви
воротной вены
неправильной формы зоны пониженной плотности в периферических
отделах правой доли, вследствие ишемических изменений КВ-
КВ+ Портальная фаза
НЕОДНОРОДНОСТЬ СТРУКТУРЫ ПАРЕНХИМЫ
Слайд 45 Н А Т И
В Н О Е И С С Л Е
Д О В А Н И Е К О Н Т Р А С Т Н О Е У С И Л Е Н И Е
ВАРИКОЗНОЕ РАСШИРЕНИЕ ПЕРИЭЗОФАГЕАЛЬНЫХ И ПИЩЕВОДНЫХ ВЕН
А - аорта
Н - печень
V - верхняя полая вена
L - селезенка
С - сердце
Н
V
С
L
А
Н
V
L
А
С
Слайд 46ВЫРАЖЕННАЯ
СПЛЕНОМЕГАЛИЯ
СО ЗНАЧИТЕЛЬНЫМ РАСШИРЕНИЕМ
И ИЗВИТОСТЬЮ СЕЛЕЗЕНОЧНЫХ ВЕН
И ФОРМИРОВАНИЕМ СПЛЕНОРЕНАЛЬНЫХ
АНАСТОМОЗОВ
ПРИ
ЦИРРОЗЕ
ПЕЧЕНИ
Слайд 48Болезнь Крона
Преимущественное поражение терминального отдела подвздошной кишки.
Меньшие размеры и однородная
структура ЛУ.
Слайд 50ТУБЕРКУЛЕЗ ЛИМФАТИЧЕСКИХ УЗЛОВ: локализация
Забрюшинные ЛУ
73,4%
Мезентериальные ЛУ
91,6%
Перипанкреатические ЛУ
59,7%
Слайд 51ТУБЕРКУЛЕЗ ЛИМФАТИЧЕСКИХ УЗЛОВ: КТ признаки
Увеличение размеров ЛУ
Неоднородная структура ЛУ
Периферическое усиление
Слайд 52Поздняя венозная фаза (90-120 секунда): критерии
Постепенное вымывание контраста из системы
портальной и печеночной вен.
Позволяет оценить остаточное или отсроченное накопление контраста
некоторых опухолей печени.Вместе с отсроченной фазой обеспечивает адекватную визуализацию при ХЦК.
Слайд 55Отсроченная фаза (5-10 минут от начала болюса)
Фаза вымывания КВ из
органов и структур брюшной полости.
Контраст задерживается в фиброзной ткани –
визуализация рубцов.Выделение контраста почками и заполнение мочевыводящих путей.
Слайд 59Дифференциальный диагноз:
перипортальная инфильтрация
Отличительный признак – накопление контрастного препарата в отсроченную фазу исследования.
Слайд 60 НАТИВНАЯ
ФАЗА
АРТЕРИАЛЬНАЯ
ФАЗА ПАРЕНХИМАТОЗНАЯ
ФАЗА
Метастазы рака молочной железы в правую долю печени, видимые только в артериальную фазу.
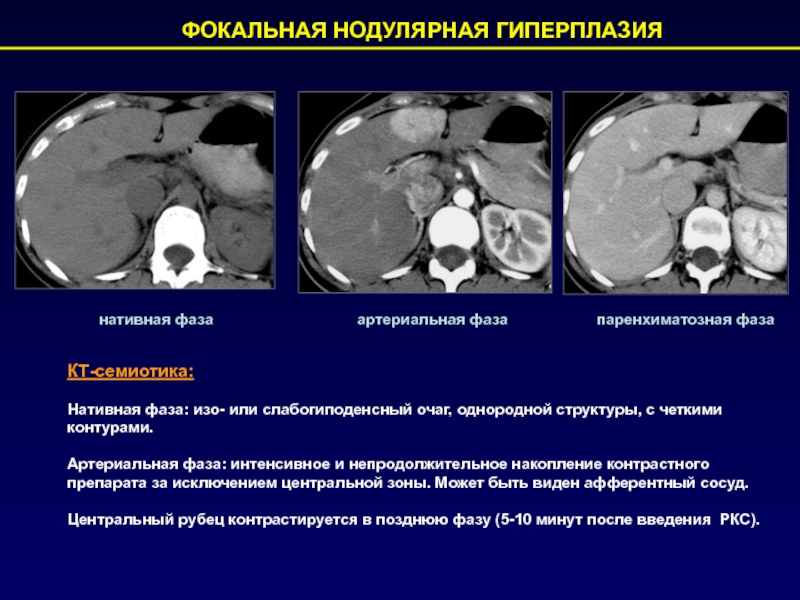
Слайд 61 ФОКАЛЬНАЯ НОДУЛЯРНАЯ ГИПЕРПЛАЗИЯ
КТ-семиотика:
нативная фаза
артериальная фаза
Нативная фаза: изо- или слабогиподенсный
очаг, однородной структуры, с четкими контурами.
Артериальная фаза: интенсивное и
непродолжительное накопление контрастного препарата за исключением центральной зоны. Может быть виден афферентный сосуд.
Центральный рубец контрастируется в позднюю фазу (5-10 минут после введения РКС).
паренхиматозная фаза
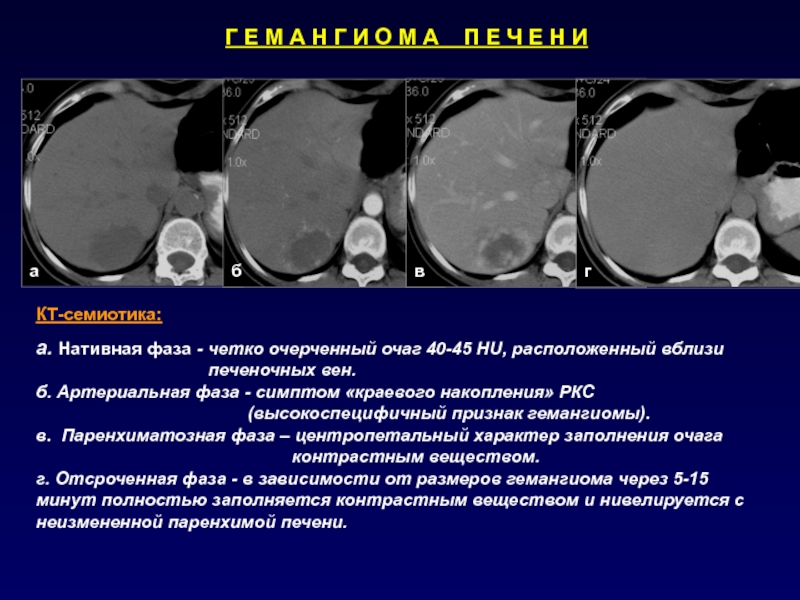
Слайд 62Г Е М А Н Г И О М А
П Е Ч Е Н И
КТ-семиотика:
а
б
в
г
а. Нативная фаза -
четко очерченный очаг 40-45 НU, расположенный вблизипеченочных вен.
б. Артериальная фаза - симптом «краевого накопления» РКС
(высокоспецифичный признак гемангиомы).
в. Паренхиматозная фаза – центропетальный характер заполнения очага
контрастным веществом.
г. Отсроченная фаза - в зависимости от размеров гемангиома через 5-15 минут полностью заполняется контрастным веществом и нивелируется с неизмененной паренхимой печени.
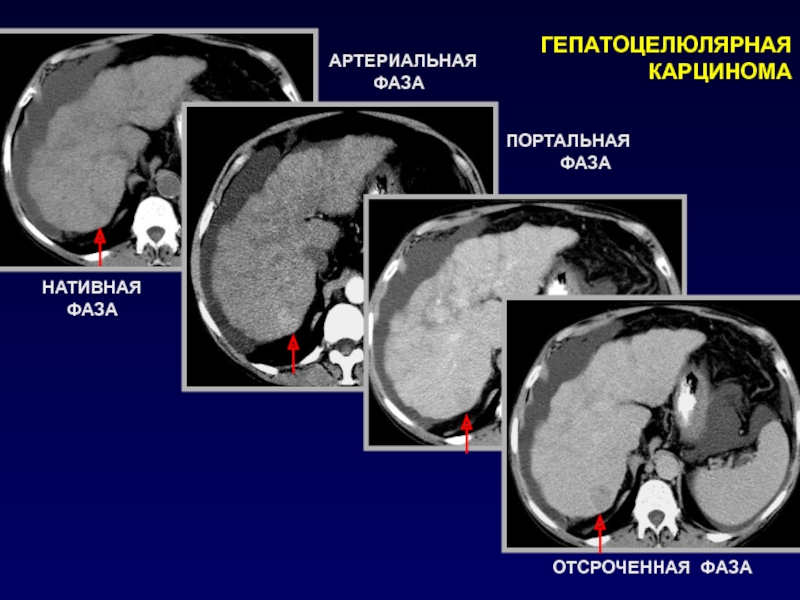
Слайд 63 ГЕПАТОЦЕЛЮЛЯРНАЯ КАРЦИНОМА
НАТИВНАЯ
ФАЗА
АРТЕРИАЛЬНАЯ
ФАЗА
ПОРТАЛЬНАЯ
ФАЗА
ОТСРОЧЕННАЯ ФАЗА
Слайд 67 КОМПЬЮТЕРНО-ТОМОГРАФИЧЕСКИЙ КОНТРОЛЬ
СКЛЕРОТЕРАПИЯ МНОЖЕСТВЕННЫХ КИСТ ПЕЧЕНИ
ПУНКЦИЯ КИСТ
С ИСПОЛЬЗОВАНИЕМ ТЕХНИКИ
ДВУИГОЛЬНОГО ПУНКТИРОВАНИЯ
АСПИРАЦИЯ КИСТОЗНОГО СОДЕРЖИМОГО И
ВВЕДЕНИЕ СКЛЕРОЗИРУЮЩЕГО РАСТВОРА G
G
Н
Н
L
L