Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Лечение и профилактика туберкулеза
Содержание
- 1. Лечение и профилактика туберкулеза
- 2. Основные принципы лечения туберкулеза
- 3. Гигиенодиетический режим
- 4. Качественный состав пищевого рациона взрослого больного туберкулезомБелки
- 5. Основа антибактериальной терапии туберкулеза - химиотерапия
- 6. Патогенетическая терапия –
- 7. Хирургическое
- 8. Химиотерапия туберкулеза –
- 9. Химиотерапия занимает основное место в лечении больных туберкулезом
- 10. Противотуберкулезные препараты
- 11. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ(H) Изониазид 8-10 мг/кг
- 12. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(R) Рифампицин взрослые 8-12 мг/кг
- 13. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(E) Этамбутол 15-25 мг/кг
- 14. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(S) Стрептомицин 16 мг/кг в/м
- 15. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(K) Канамицин 16 мг/кг –
- 16. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(Pt) Протионамид 10-20 мг/кг сут.
- 17. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(Cap) Капреомицин16 мг/кг в/м, 2-3
- 18. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(Cs) Циклосерин 0,25г 2-3 р
- 19. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(Pas) Пара-аминосалициловая кислота 2
- 20. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение) (Fg) Фторхинолоны Беременным,
- 21. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(Fl) Флоримицин16 мг/кг (6 дней,
- 22. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(Ft) Фтивазид 1,0 –
- 23. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(Et) Этионамид 0,75 г/с
- 24. ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)(Rb) Рифабутин 300 мг/сут,
- 25. Курс химиотерапии состоит из 2-х фаз фаза интенсивной терапии фаза продолжения терапии
- 26. Слайд 26
- 27. Фаза продолжения терапии направлена на
- 28. Все
- 29. Режим химиотерапии – это выбор оптимальной комбинации
- 30. Показания к плановому хирургическому лечению туберкулемакавернозный и фиброзно-кавернозный туберкулезцирротический туберкулезэмпиема плеврыказеозно-некротическое поражение лимфоузлов
- 31. Виды хирургических вмешательств при туберкулезе легких,
- 32. Вакцинация и ревакцинация БЦЖХимиопрофилактика и санитарная профилактика туберкулеза
- 33. Профилактика туберкулеза 1. Социальная 2. Специфическая
- 34. ВАКЦИНА БЦЖ сухая для внутрикожного применения –
- 35. Слайд 35
- 36. Прививки
- 37. Перед
- 38. Слайд 38
- 39. Вакцину
- 40. Слайд 40
- 41. Слайд 41
- 42. Наблюдение
- 43. ПРОТИВОПОКАЗАНИЯ
- 44. ПРОТИВОПОКАЗАНИЯК ревакцинации:Острые инфекционные и неинфекционные заболевания, обострение
- 45. Слайд 45
- 46. Осложнения после вакцинации
- 47. Химиопрофилактика проводится:детям,
- 48. Опасность
- 49. Очаг
- 50. Эпидемиологическая характеристика очагов I группа – очаги
- 51. Мероприятия в очаге туберкулезной инфекции:1. Изоляция
- 52. Благодарю за внимание!
- 53. Скачать презентанцию
Основные принципы лечения туберкулеза 1.Раннее начало 2. Длительность и непрерывность 3. Этапность и преемственность
Слайды и текст этой презентации
Слайд 1Основные принципы лечения туберкулеза
Химиотерапия туберкулеза
Хирургическое лечение больных туберкулезом
Лектор: Большакова Ирина
Александровна доцент кафедры туберкулеза с курсом ПО КрасГМУ
медицинский университет им. проф. В.Ф. Войно-Ясенецкого»Слайд 2Основные принципы лечения туберкулеза
1.Раннее начало
2. Длительность и непрерывность
3.
Этапность и преемственность а) стационарное
б) санаторное
в) амбулаторное
4. Комплексность
а) гигиенодиетический режим
б) комбинированная химиотерапия
в) патогенетическая терапия
г) хирургическое лечение по показаниям
5. Контролируемость
Слайд 3Гигиенодиетический режим
В туберкулезных
учреждениях для больных целесообразно использовать следующие режимы:
1. Щадящий 2. Тонизирующий режим
3. Тренирующий режим
Слайд 4Качественный состав пищевого рациона взрослого больного туберкулезом
Белки – 1,5-2 г
на 1 кг веса (в среднем 120-130 г в сутки,
при резком обострении процесса с высокой температурой до 140-150 г)Жиры – 90-100 г в сутки, при обострении процесса – 70-80 г
Углеводы – 400-500 г в сутки, при выраженном обострении, при наличии отеков и выпота – 300-350 г
Слайд 6 Патогенетическая терапия – направлена на нормализацию
патологических изменений, вызванных в организме туберкулезным процессом
Слайд 7 Хирургическое лечение проводится при
недостаточной эффективности ХТ, при необратимых морфологических изменениях в органах, вызванных
туберкулезным процессом, а также при его осложнениях и последствияхСлайд 8 Химиотерапия туберкулеза – это этиотропное специфическое
лечение больных, направленное на уничтожение микобактериальной популяции (бактерицидный эффект) или
подавление ее размножения (бактериальный эффект)Слайд 10Противотуберкулезные препараты
Основные : изониазид,
рифампицин, пиразинамид, этамбутол, стрептомицин
Резервные
: протионамид, этионамид, канамицин, амикацин, капреомицин, циклосерин, рифабутин, ПАСК, фторхинолоныСлайд 11ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ
(H) Изониазид
8-10 мг/кг – ежедн., 10-15
мг/кг ч/з день или 2 р. в нед., но не
> 750 мг/сут. в/в – 10 мг/кг+ч/з 30′ 2 ml пиридоксина 2,5 мг/кгдетям 10 мг/кг эндолюмбально, в/плеврал., в/каверн., в/брюшинно
Слайд 12ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(R) Рифампицин
взрослые 8-12 мг/кг
новорожд. 5-10
мг/кг (в 2-3 приема),
дети 8-10 мг/кг (не > 450
мг/сут)Противопоказан:
кормящие, инф. геп. < 1 года, выраж. наруш. почек, I и конец III триместра берем.
Слайд 13ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(E) Этамбутол
15-25 мг/кг – ежедн. (1,2-1,4
г * 1 р. в день)
30 мг/кг
– 3 р. в нед.дети 15 мг/кг
Противопоказания:
дети до 2-х лет
Слайд 14ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(S) Стрептомицин 16 мг/кг в/м
ХПН, пожил.
возр. 8 мг/кг,
дети и подр. 15-20 мг/кг
(дети не > 0,5 г в сут., подростки не > 0,75г) Срок лечения 2-3 мес.
Слайд 15ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(K) Канамицин 16 мг/кг – в/м,
15
мг/кг – в/в кап. в теч. 30′
детям старше 1
мес в/в кап. или в/м 15-20 мг/сут.Срок лечения 3-4 мес.
Слайд 16ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(Pt) Протионамид 10-20 мг/кг сут. 2-3 р. в
с. (0,75 г/сут.)
Противопоказания:
Беременные, дети до 14 лет
Слайд 17ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(Cap) Капреомицин16 мг/кг в/м, 2-3 мес. – ежедн.
затем 2-3 р. в нед.
ХПН, пожил. возр. –
8 мг/кг Противопоказания:
Дети, беременные
Срок лечения до 12 мес.
Слайд 18ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(Cs) Циклосерин 0,25г 2-3 р в день не
> 1,0 в сутки(в первые 5-7 дней дозу постеп. >
до расчетной)дети 10-20 мг/кг (не > 0,75 г/сут.)
Противопоказания:
Дети младшего возраста
Слайд 19ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(Pas) Пара-аминосалициловая кислота
2 г на
10 кг в 3 приема (сут. не > 10-12 г)
в/в кап. 3% не > 250 ml затем > до 500 ml - 5-6 р. в нед.
Дети - не > 10 г/с
Слайд 20ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(Fg) Фторхинолоны Беременным, кормящим, возраст до
18 лет нельзя!
(Ofl) Офлоксацин600-800мг/с (Levfl)Левофлоксацин500-1000 мг/с
(Lomfl)Ломефлоксацин750-1000
мг/с (Moxfl)Моксифлоксацин400 мг/с (Cipfl)Ципрофлоксацин1000-1500 мг/с (Sparfl)Спарфлоксацин200-400 мг/сСлайд 21ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(Fl) Флоримицин16 мг/кг (6 дней, 7 день –
перерыв) или 5 дней – 2 перерыв, 2 + 1
перерыв + 3 + 1 перерывДети осторожно!
Срок лечения 2-3 мес.
Слайд 22ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(Ft) Фтивазид
1,0 – 1,5 г/с
дети 0,02 – 0,03 – 0,04 г/кг, но не
> 1,5 г/сСлайд 23ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(Et) Этионамид
0,75 г/с в 2-3 приема,
после еды
Дети > 14 лет 20
мг/кгНе назначать:
беременным, детям до 14 лет
Слайд 24ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (продолжение)
(Rb) Рифабутин
300 мг/сут,
при
плохой переносимости по 150 мг х 2 р. в с.
детям – не рекомендуется
Слайд 26
Фаза интенсивной терапии
направлена на максимальное воздействие
на микобактерии туберкулеза с целью прекращения бактериовыделения, закрытия полостей распада, уменьшения инфильтративных измененийПрименяют наиболее эффективные препараты: изониазид, рифампицин, стрептомицин, пиразинамид в комбинации не менее 4 - 5 препаратов.
Длительность - не менее 2-х месяцев.
Слайд 27Фаза продолжения терапии
направлена на подавление сохраняющейся
микобактериальной популяции.
Она обеспечивает
дальнейшее уменьшение воспалительных изменений
инволюцию туберкулезного процесса
восстановление функциональных возможностей больного
Слайд 28 Все больные туберкулезом разделены
на 4 категории, каждой из которых определена длительность и режимы
химиотерапииСлайд 29Режим химиотерапии – это выбор оптимальной комбинации противотуберкулезных препаратов, их
доз, путей введения, режима применения и продолжительности курса лечения
Слайд 30 Показания к плановому
хирургическому лечению
туберкулема
кавернозный и
фиброзно-кавернозный туберкулез
цирротический туберкулез
эмпиема плевры
казеозно-некротическое поражение лимфоузлов
Слайд 31Виды хирургических вмешательств
при туберкулезе легких, плевры, ВГЛУ, бронхов
Резекция легких
Торакопластика
Операции
на каверне (дренирование, кавернопластика, кавернотомия)
Торакотомия
Плевроэктомия, декортикация легкого
Удаление казеозно-измененных внутригрудных лимфатических
узловОперации на бронхах (окклюзия, резекция и пластика, реампутация культи)
Разрушение плевральных сращений для коррекции искусственного пневмоторакса
Слайд 33Профилактика туберкулеза
1. Социальная
2. Специфическая
а)
вакцинация и ревакцинация
вакциной БЦЖб) химиопрофилактика
3. Санитарная
а) работа в очаге
туберкулезной инфекции
б) санитарно-просветительная работа
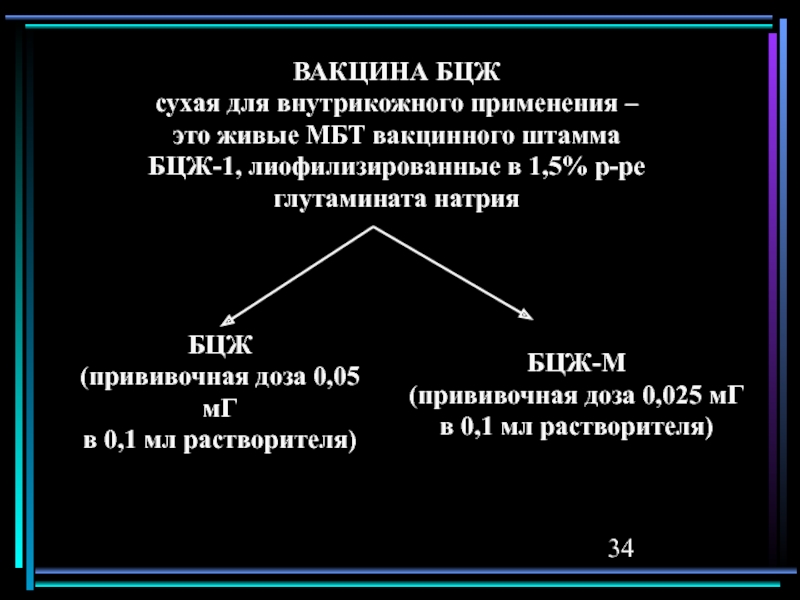
Слайд 34ВАКЦИНА БЦЖ
сухая для внутрикожного применения –
это живые МБТ
вакцинного штамма
БЦЖ-1, лиофилизированные в 1,5% р-ре
глутамината натрия
БЦЖ
(прививочная доза 0,05
мГ в 0,1 мл растворителя)
БЦЖ-М
(прививочная доза 0,025 мГ
в 0,1 мл растворителя)
Слайд 35 Первичная вакцинация осуществляется
здоровым новорожденным детям на 3-7 день жизни в утренние часы
в специально отведенной комнате после осмотра детей педиатром.Ревакцинация
осуществляется в возрасте 7 и 14 лет после постановки пробы Манту с 2ТЕ ППД-Л при ее отрицательном результате.
Слайд 36 Прививки должен проводить специально
обученный медицинский персонал родильного дома (отделения), отделения выхаживания недоношенных, детских
поликлиник или фельдшерско-акушерских пунктов.Вакцинацию новорожденных проводят в утренние часы в специально отведенной комнате после осмотра детей педиатром. В поликлиниках отбор подлежащих прививкам детей предварительно проводит врач (фельдшер) с обязательной термометрией в день проверки, учетом медицинских противопоказаний и данных анамнеза.
Слайд 37 Перед вакцинацией (ревакцинацией) врач
и медицинская сестра должны обязательно ознакомиться с инструкцией по применению
вакцины, а также предварительно информировать родителей ребенка (подростка) об иммунизации и местной реакции на прививку.Слайд 38 Сухую вакцину разводят
непосредственно перед употреблением стерильным 0,9% раствором натрия хлорида, приложенным к
вакцине.Перед каждым набором вакцина должна обязательно аккуратно перемешиваться с помощью шприца 2-3 раза.
Разведенную вакцину необходимо предохранять от действия солнечного и дневного света (цилиндр из черной бумаги) и употреблять сразу после разведения.
Слайд 39 Вакцину БЦЖ вводят строго
внутрикожно на границе верхней и средней трети наружной поверхности левого
плеча после предварительной обработки кожи 70° спиртом.Запрещено наложение повязки и обработка йодом или другими дезинфицирующими растворами место введения вакцины.
Слайд 40 В медицинской
карте врачом в день вакцинации (ревакцинации) должна быть сделана подробная
запись с указанием результатов термометрии, развернутым дневником, назначением введения вакцины БЦЖ (БЦЖ-М) с указанием метода введения (в/к), дозы вакцины (0,05 мг или 0,025 мг), серии, номера, срока годности и изготовителя вакцины.Паспортные данные препарата должны быть лично прочитаны врачом на упаковке и на ампуле с вакциной.
Слайд 41
Вакциной БЦЖ-М прививают:
В роддоме недоношенных новорожденных с массой
тела 2000 г и более, при восстановлении первоначальной массы тела – за день перед выпиской.В отделениях выхаживания недоношенных новорожденных лечебных стационаров (2-ой этап выхаживания_ - детей с массой тела 2300 г и более перед выпиской из стационара домой.
В детских поликлиниках – детей, не получивших противотуберкулезную прививку в роддоме по медицинским противопоказаниям и подлежащих вакцинации в связи со снятием противопоказаний.
На территориях с удовлетворительной эпидемиологической ситуацией по туберкулезу вакцину БЦЖ-М применяют для вакцинации всех новорожденных.
Слайд 42 Наблюдение за вакцинированными и
ревакцинированными детьми, подростками и взрослыми проводят врачи и медицинские сестры
общей лечебной сети. Через 1, 3,6,12 месяцев после вакцинации или ревакцинации они должны проверить прививочную реакцию с регистрацией размера и характера местной реакции (папула, пустула с образованием корочки, с отделяемым или без него, рубчик, пигментация и т.д.). Эти сведения должны быть зарегистрированы:у посещающих детские учреждения детей и подростков – в учетных формах №063/у и №026/у;
у неорганизованных детей – в учетной форме №063/у и в истории развития ребенка (форма №112).
Слайд 43ПРОТИВОПОКАЗАНИЯ
К вакцинации:
Недоношенность (при массе тела при рождении менее 2500г – для вакцины БЦЖ, менее 2000г – для вакцины БЦЖ-М .
Вакцинацию откладывают при острых заболеваниях и обострениях хронических заболеваний (внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорожденных среднетяжелой и тяжелой формы, тяжелые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения и т.п.) до исчезновения клинических проявлений заболевания.
Иммунодефицитное состояние (первичное).
Генерализованная инфекция БЦЖ, выявленная у других детей в семье.
ВИЧ-инфекция у матери.
Слайд 44ПРОТИВОПОКАЗАНИЯ
К ревакцинации:
Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний, в
том числе аллергических. Прививку проводят через 1 месяц после выздоровления
или наступления ремиссии.Иммунодефицитные состояния, злокачественные новообразования любой локализации. При назначении иммунодепрессантов и лучевой терапии прививку проводят не ранее, чем через месяц после окончания лечения.
Туберкулез, диагноз инфицирования МБТ в анамнезе.
Положительная и сомнительная реакция Манту с 2 ТЕ ППД-Л.
Осложненные реакции на предыдущее введение вакцины БЦЖ (келоидный рубец, лимфаденит и др.)
Слайд 45 Лица, временно освобожденные
от прививок, должны быть взяты под наблюдение и учет и
привиты после полного выздоровления или снятия противопоказаний. В случае необходимости проводят соответствующие клинико-лабораторные обследования.Дети, не вакцинированные в период новорожденности, получают вакцину БЦЖ-М. Детям в возрасте 2 месяцев и старше предварительно проводят пробу Манту 2ТЕ ППД-Л и вакцинируют только туберкулинотрицательных. Интервал между постановкой пробы Манту и ревакцинацией должен быть не менее 3-х дней и не более 2-х недель.
Другие профилактические прививки могут быть проведены с интервалом не менее 1 месяца до и после ревакцинации БЦЖ.
Слайд 46Осложнения после вакцинации
Делят на
четыре категории:
1-я категория - локальные кожные поражения (подкожные инфильтраты, холодные
абсцессы, язвы) и регионарные лимфадениты;2-я категория - персистирующая и диссеминированная БЦЖ - инфекция без летального исхода (волчанка, оститы и др.);
3-я категория - диссеминированная БЦЖ - инфекция, генерализованное поражение с летальным исходом, которое отмечают при врожденном иммунодефиците;
4-я категория - пост-БЦЖ - синдром (проявление заболевания, возникшего вскоре после вакцинации БЦЖ, главным образом аллергического характера; узловатая эритема, кольцевидная гранулема, сыпи и т.п.).
Слайд 47 Химиопрофилактика проводится:
детям, подросткам и взрослым,
находящимся в постоянном контакте с бактериовыделителем;
детям и подросткам, находящимся
в контакте с больным активным туберкулезом без бактериовыделения;животноводам, работающим в неблагоприятных по туберкулезу фермах и лицам, имеющим пораженный туберкулезом скот в индивидуальном хозяйстве;
клинически здоровым детям и подросткам с виражом реакции на туберкулин;
лицам, имеющим неактивные туберкулезные изменения, при наличии условий, могущих вызвать их обострение (заболевания группы риска, лечение кортикостероидными гормонами, оперативные вмешательства, травмы, плохие материально-бытовые условия).
Слайд 48 Опасность больного туберкулезом как
источника инфекции и риск возникновения в очагах новых заболеваний зависят
от:локализации процесса;
массивности выделения больным МБТ, их жизнеспособности, лекарственной устойчивости и вирулентности;
качества выполнения больным и контактными лицами противоэпидемического режима;
наличия в окружении больного детей , подростков, беременных и других лиц с повышенной восприимчивостью к туберкулезной инфекции;
характера жилища, определяющего возможность изоляции больного, теснота общения с контактными, их количество;
социального статуса больного, влияющего на невыполнение режима химиотерапии и противоэпидемического режима в очаге.
Слайд 49 Очаг туберкулеза – это
место пребывания источника МБТ вместе с окружающими его людьми и
обстановкой в тех пределах пространства и времени, в которых возможно возникновение новых заражений и заболевания.Слайд 50Эпидемиологическая характеристика очагов
I группа – очаги с наибольшим риском
заражения туберкулезом
II группа – очаги с меньшим риском заражения туберкулезом
III
группа – очаги с минимальным риском заражения туберкулезомIV группа – очаги с потенциальным риском
V группа – очаги зоонозного происхождения
Слайд 51Мероприятия
в очаге туберкулезной инфекции:
1. Изоляция бактериовыделителя.
2. Проведение заключительной дезинфекции.
3.
Проведение текущей дезинфекции:
а) обеззараживание мокроты, плевательниц, посуды,
остатков пищи,б) сбор, закладывание в мешки, изолированное хранение грязного белья до дезинфекции и последующее его обеззараживание,
в) ежедневная влажная уборка с применением дезсредств
4. Диспансерное наблюдение за контактными с проведением химиопрофилактики.