Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Лекція №24 Вагітність та СНІД. Вагітність та захворювання органів сечовидільної
Содержание
- 1. Лекція №24 Вагітність та СНІД. Вагітність та захворювання органів сечовидільної
- 2. План:Вагітність та СНІД:Визначанння та етіологія.Фактори ризику та
- 3. План:Вагітність та захворювання органів сечовидільної системи:Пієлонефрит вагітних:
- 4. План:Гломерулонефрит вагітних: визначення, клінічні прояви, діагностика, особливості перебігу у вагітних, принципи лікування, акушерська тактика.
- 5. План:Сечокам'яна хвороба у вагітних: визначення, клінічні прояви, діагностика, особливості перебігу у вагітних, принципи лікування, акушерська тактика.
- 6. Вагітність та СНІД
- 7. Вірус імунодефіциту людини (ВІЛ) - РНК-ретровірус.Первинною мішенню
- 8. Фактори ризику ВІЛ-інфекції у жінок Наркоманія, проституція, контакти з кров’ю (медичні працівники).
- 9. Шляхи зараження ВІЛ Парентеральний (гемотрансфузійний, ін’єкційний);контактний (статеві контакти);вертикальний (від матері до плода).
- 10. Шляхи передачі ВІЛ від матері до дитини
- 11. Вплив вагітністі на перебіг ВІЛ-інфекції Опортуністичні інфекції
- 12. Вплив ВІЛ-інфекції на перебіг вагітності Збільшує частоту:
- 13. Клінічні стадії СНІДуІ – стадія гострого захворювання
- 14. Клінічні стадії СНІДуІІ – стадія безсимптомного носійства
- 15. Клінічні стадії СНІДуІІІ – стадія персистуючої генералізованої
- 16. Клінічні стадії СНІДуІV – СНІД-асоційований комплекс (6
- 17. Клінічні стадії СНІДуV – СНІД – ураження
- 18. Опортуністичні інфекції, що найчастіше асоціюються із СНІД
- 19. Новоутвори, що найчастіше асоціюються із СНІД Саркома Капоші, лімфома головного мозку, деякі неходжкінські лімфоми.
- 20. Критерії виставлення діагнозу ВІЛ-інфекції у вагітних Виявлення
- 21. Критерії виставлення діагнозу ВІЛ-інфекції у вагітних Виявлення
- 22. ВІЛ-позитивними вважаються проби: два позитивні результати методом
- 23. Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
- 24. Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
- 25. Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
- 26. Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
- 27. Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
- 28. Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
- 29. Акушерська тактика у вагітних з ВІЛ-інфекцією 1.
- 30. Акушерська тактика у вагітних з ВІЛ-інфекцією 1.2.
- 31. Акушерська тактика у вагітних з ВІЛ-інфекцією 2.
- 32. Акушерська тактика у вагітних з ВІЛ-інфекцією При
- 33. Особливості вродженої ВІЛ-інфекції у дітей Клінічні прояви
- 34. Вагітність та захворювання органів сечовидільної системи
- 35. Серед екстрагенітальних захворювань у вагітних патологія нирок
- 36. Зміни в нирках при вагітності у нормі
- 37. Планові госпіталізації вагітних з патологією нирокІ госпіталізаціяв
- 38. Покази до ургентної госпіталізаціїГострі (чи загострення хронічних)
- 39. Пієлонефрит і вагітність
- 40. Пієлонефрит вагітних Неспецифічний інфекційно-запальний процес з ураженням
- 41. Слайд 41
- 42. Клінічні симптоми пієлонефриту Гарячка, озноб, нудота, блювання, анорексія, дизурія, болі в попереку, симптоми інтоксикації
- 43. Діагностичні критерії пієлонефриту Фізикальне обстеження – болючість
- 44. Діагностичні критерії пієлонефриту Загальний аналіз сечі –
- 45. Діагностичні критерії пієлонефриту Біохімічний аналіз крові –
- 46. Вплив пієлонефриту на перебіг вагітності Підвищує частоту
- 47. Вплив вагітності на перебіг пієлонефриту Загострює перебіг захворювання
- 48. Можливі ускладнення пієлонефриту при вагітності Важка анемія, важкий гестоз, септичні ускладнення, гостра ниркова недостатність.
- 49. Принципи лікування пієлонефриту Ліквідація застою сечі (сечогінні
- 50. Вагітність протипоказана Пієлонефрит, що поєднується з гіпертензією або азотемією;пієлонефрит єдиної нирки.
- 51. Пологи у жінок з пієлонефритом ведуть через природні родові шляхи.Кесарський розтин виконують тільки за акушерськими показами.
- 52. Гломерулонефрит і вагітність
- 53. ГломерулонефритЦе інфекційно-алергічне захворювання з переважаючим ураженням клубочків
- 54. Гострий гломерулонефритПідгострий гломерулонефритХронічний гломерулонефрит
- 55. Симптоми хронічного гломерулонефриту Латентна форма: стійка гематурія, незначна протеїнурія.
- 56. Симптоми хронічного гломерулонефриту Нефротична форма: набряки, протеїнурія, мікрогематурія, гіпопротеїнемія, інфікування сечовивідних шляхів.
- 57. Симптоми хронічного гломерулонефриту Гіпертонічна форма: гіпертензія (високі цифри систолічного та діастолічного АТ).
- 58. Симптоми хронічного гломерулонефриту Змішана форма: всі ознаки з переважанням тих чи інших симптомів.
- 59. Діагностика гломерулонефриту Збір анамнезу;фізикальне обстеження;лабораторна оцінка: в
- 60. Вплив вагітності на перебіг гломерулонефриту Погіршує перебіг
- 61. Вплив гломерулонефриту на перебіг вагітності Підвищує частоту
- 62. Протипокази до пролонгування вагітності при гломерулонефриті Гіпертонічна та змішана форми, гострий гломерулонефрит або загострення хронічного.
- 63. Ведення пологів у вагітних з гломерулонефритом Пологи
- 64. Сечокам'яна хвороба вагітність
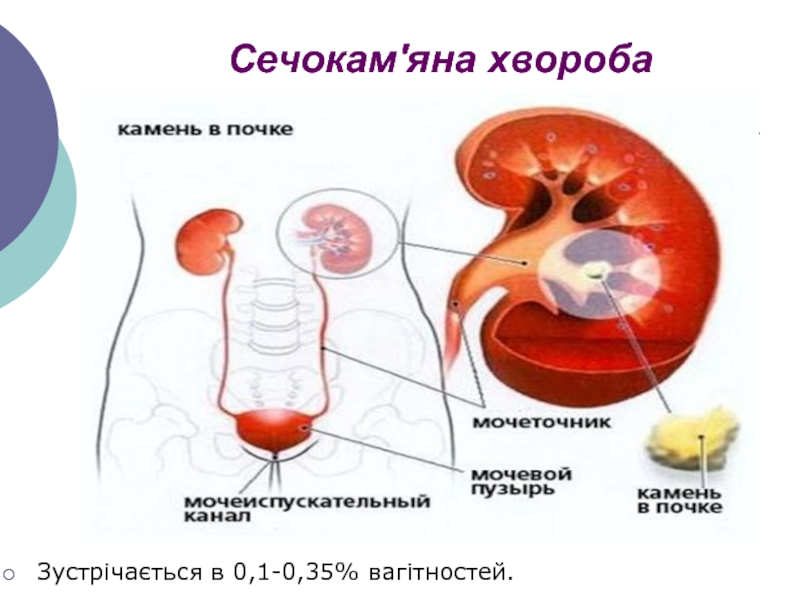
- 65. Сечокам'яна хворобаЗустрічається в 0,1-0,35% вагітностей.
- 66. Клінічні проявиВнаслідок просування конкрементів по сечових шляхах
- 67. Патофізіологія сечокам’яної хвороби В її розвитку відіграє
- 68. Діагностика сечокам’яної хвороби Збір анамнезу;фізикальне обстеження;УЗД (виявлення
- 69. Вплив вагітності на перебіг сечокам’яної хвороби Не впливає
- 70. Вплив сечокам’яної хвороби на перебіг вагітності Підвищує
- 71. Лікування та акушерська тактикаВикористовують спазмолітики, анальгетики, паранефральну
- 72. Контрольні питання:Вагiтну у термiнi 18 тижнiв доставлено
- 73. Дякую за увагу!!!
- 74. Скачать презентанцию
План:Вагітність та СНІД:Визначанння та етіологія.Фактори ризику та шляхи передачі.Вплив вагітності на перебіг ВІЛ-інфекції.Вплив ВІЛ-інфекції на перебіг вагітності.Клінічні стадії СНІДу.Критерії діагностики.Акушерська тактика.
Слайды и текст этой презентации
Слайд 1Лекція №24
Вагітність та СНІД.
Вагітність та захворювання органів сечовидільної системи.
Викладач: Кваскова
Т.М.
Слайд 2План:
Вагітність та СНІД:
Визначанння та етіологія.
Фактори ризику та шляхи передачі.
Вплив вагітності
на перебіг ВІЛ-інфекції.
Вплив ВІЛ-інфекції на перебіг вагітності.
Клінічні стадії СНІДу.
Критерії діагностики.
Акушерська
тактика.Слайд 3План:
Вагітність та захворювання органів сечовидільної системи:
Пієлонефрит вагітних:
визначення,
клінічні прояви,
діагностика,
особливості перебігу у вагітних, принципи лікування,
акушерська тактика.
Слайд 4План:
Гломерулонефрит вагітних:
визначення,
клінічні прояви,
діагностика,
особливості перебігу у вагітних,
принципи лікування,
акушерська тактика.
Слайд 5План:
Сечокам'яна хвороба у вагітних:
визначення,
клінічні прояви,
діагностика,
особливості перебігу
у вагітних, принципи лікування,
акушерська тактика.
Слайд 7Вірус імунодефіциту людини (ВІЛ) - РНК-ретровірус.
Первинною мішенню інфікування ВІЛ є:
СD4 клітини (Т-хелпери),
але можуть уражатися і макрофаги,
нейрони ЦНС,
клітини плаценти.
Слайд 8Фактори ризику ВІЛ-інфекції у жінок
Наркоманія,
проституція,
контакти з кров’ю
(медичні працівники).
Слайд 9Шляхи зараження ВІЛ
Парентеральний (гемотрансфузійний, ін’єкційний);
контактний (статеві контакти);
вертикальний (від матері
до плода).
Слайд 10Шляхи передачі ВІЛ від матері до дитини
Трансплацентарний (гематогенний);
висхідний (через
амніотичні оболонки та навколоплодові води);
ятрогенний (при діагностичних маніпуляціях);
при грудному вигодовуванні.
Слайд 11Вплив вагітністі на перебіг ВІЛ-інфекції
Опортуністичні інфекції мають важчий перебіг
і важко піддаються лікуванню.
Вагітність може прискорити прогресування ВІЛ-інфекції у
СНІД. Слайд 12Вплив ВІЛ-інфекції на перебіг вагітності
Збільшує частоту:
передчасних пологів,
передчасного
вилиття навколоплодових вод,
післяпологових кровотеч,
ЗРП,
антенатальної загибелі плода.
У
післяпологовому періоді високий ризик розвитку пневмоцистної пневмонії (маркер маніфестації ВІЛ-інфекції). Слайд 13Клінічні стадії СНІДу
І – стадія гострого захворювання (1-6 тижнів):
гіпертермія, лімфаденопатія,
гепатоспленомегалія, фарингіт, диспепсія,
мононуклеозоподібний комплекс,
розвиток вторинних захворювань (кандидоз, герпетична
інфекція), транзиторне зниження СD4-лімфоцитів.
Пацієнтка може інфікувати інших.
Слайд 14Клінічні стадії СНІДу
ІІ – стадія безсимптомного носійства (2-10 років) –
відсутність клінічних проявів.
Пацієнтка є вірусоносієм і може інфікувати інших.
Слайд 15Клінічні стадії СНІДу
ІІІ – стадія персистуючої генералізованої лімфаденопатії (1-2 –
7 років) –
лімфаденопатія,
спленомегалія,
лихоманка,
нічна пітливість,
втрата маси
тіла.Слайд 16Клінічні стадії СНІДу
ІV – СНІД-асоційований комплекс (6 місяців – 2-5
років) –
генералізована лімфаденопатія,
втрата маси тіла, втомлюваність, слабість, стійка
діарея, приєднання опортуністичних інфекцій;
в крові – анемія, лімфопенія, тромбоцитопенія,
зниження CD4<400 клітин/мкл.
Слайд 17Клінічні стадії СНІДу
V – СНІД –
ураження ЦНС,
поява новоутворів,
на перший план виступають опортуністичні інфекції.
Слайд 18Опортуністичні інфекції, що найчастіше асоціюються із СНІД
Туберкульоз,
пневмоцистна пневмонія,
нейротоксоплазмоз,
дисемінований мікоз (кандидоз, дерматомікоз),
цитомегаловірусний ретиніт,
гострокінцеві кондиломи,
імпетиго,
вугреподібний фолікуліт,
персистуюча герпетична інфекція.
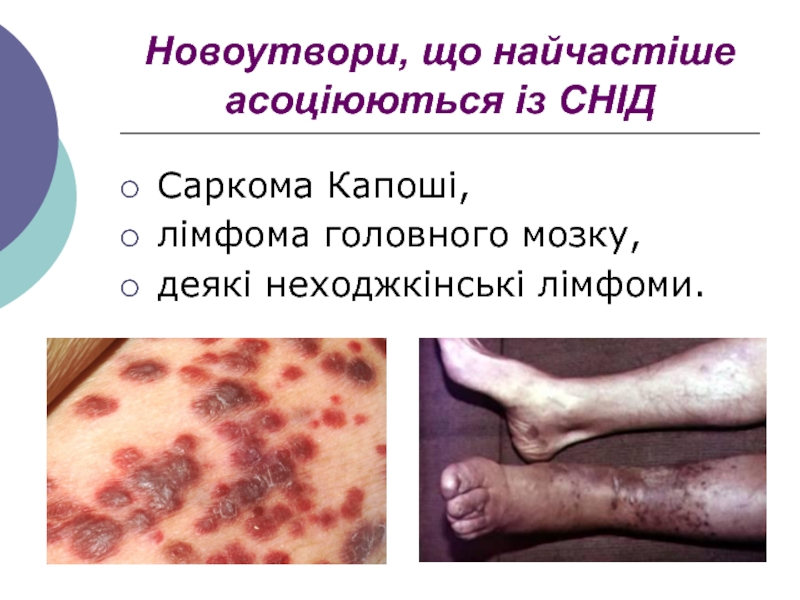
Слайд 19Новоутвори, що найчастіше асоціюються із СНІД
Саркома Капоші,
лімфома головного
мозку,
деякі неходжкінські лімфоми.
Слайд 20Критерії виставлення діагнозу ВІЛ-інфекції у вагітних
Виявлення сумарних антитіл до
ВІЛ методом імуноферментного аналізу (ІФА).
Виявлення антитіл до окремих поверхневих та
ядерних протеїнів ВІЛ методом імуноблоттингу.Виявлення генного матеріалу ВІЛ методом ПЛР.
Слайд 21Критерії виставлення діагнозу ВІЛ-інфекції у вагітних
Виявлення сумарних антитіл до
ВІЛ методом імуноферментного аналізу (ІФА).
Виявлення антитіл до окремих поверхневих та
ядерних протеїнів ВІЛ методом імуноблоттингу.Виявлення генного матеріалу ВІЛ методом ПЛР.
Слайд 22ВІЛ-позитивними вважаються проби: два позитивні результати методом ІФА або один
позитивний результат ІФА, підтверджений методом імуноблотингу.
Слайд 23Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
Тестування на ВІЛ
здійснюється усім вагітним за їх поінформованою добровільною згодою.
При тестуванні необхідним
є проведення до- та післятестового консультування жінки.Слайд 24Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
При взятті на
облік.
При отриманні негативного результату, повторне тестування проводиться у терміні
вагітності 22-23 тижні. При отриманні сумнівного результату обстеження методом ІФА до 23 тижнів вагітності вагітній призначається повторне тестування з використанням імуноблотингу.
Слайд 25Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
При зверненні вагітної
на облік пізніше 23 тижнів вагітності, їй призначається тестування крові
на ВІЛ методом ІФА.При отриманні негативного результату здійснюється повторне обстеження на ВІЛ не пізніше 32 тижня вагітності.
Слайд 26Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
При зверненні вагітної
на облік пізніше 30 тижнів вагітності, їй призначається тестування на
ВІЛ методом ІФА або експрес-методом.При отриманні негативного результату повторне обстеження проводиться експрес-методом у пологах.
Слайд 27Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
При зверненні вагітної
у пологах без відомого ВІЛ-статусу, їй проводиться тестування експрес-методом.
При
отриманні сумнівного результату перед пологами або у пологах повторне тестування проводиться двічі з інтервалом 15-20 хв експрес-методом у пологовому стаціонарі. Слайд 28Скринінг вагітних, роділь та породіль на ВІЛ-інфекцію
При зверненні породіллі
до пологового стаціонару після пологів, їй призначається двічі з інтервалом
15-20 хв тестування крові на ВІЛ експрес-методом.Відразу після народження зразок пуповинної крові дитини, народженої ВІЛ-інфікованою чи необстеженою на ВІЛ-інфекцію жінкою, скеровується для обстеження на антитіла до ВІЛ методом ІФА.
Слайд 29Акушерська тактика у вагітних з ВІЛ-інфекцією
1. ВІЛ-інфікована вагітна, яка
отримувала антиретровірусну терапію (АРТ) під час вагітності.
1.1. Вірусне навантаження невідоме
або >1000 копій/мл у третьому триместрі вагітності:елективний плановий кесарів розтин на 38 тижні вагітності до початку пологів та вилиття навколоплодових вод;
продовження АРТ під час пологів;
проведення шкірного контакту дитини з матір’ю або батьком;
призначення АРТ новонародженому;
штучне вигодовування новонародженого.
Слайд 30Акушерська тактика у вагітних з ВІЛ-інфекцією
1.2. Вірусне навантаження
1000 копій/мл у третьому триместрі:
розродження через природні пологові шляхи відповідно
до алгоритму безпечного консервативного розродження;продовження АРТ під час пологів;
шкірний контакт дитини з матір’ю або батьком;
призначення АРТ новонародженому;
штучне вигодовування новонародженого.
Слайд 31Акушерська тактика у вагітних з ВІЛ-інфекцією
2. ВІЛ-інфікована жінка, яка
не отримувала АРТ під час вагітності або ВІЛ-статус якої був
визначений під час пологів:призначення АРТ;
розродження через природні пологові шляхи відповідно до алгоритму безпечного консервативного розродження;
при безводному проміжку до 4 годин, відсутності активної родової діяльності пропонується кесарів розтин;
призначення АРТ новонародженому;
штучне вигодовування новонародженого.
Слайд 32Акушерська тактика у вагітних з ВІЛ-інфекцією
При наявності акушерських показів
розродження шляхом операції кесаревого розтину проводиться незалежно від вірусного навантаження.
Слайд 33Особливості вродженої ВІЛ-інфекції у дітей
Клінічні прояви ВІЛ-інфекції спостерігаються на
першому році життя у 80% інфікованих дітей;
протягом першого року життя
помирає 20%, у віці до 18 місяців – 60% інфікованих дітей;деякі перинатально інфіковані діти із встановленою ВІЛ-інфекцією можуть залишатись безсимптомними носіями від 7 до 15 років.
Слайд 35Серед екстрагенітальних захворювань у вагітних патологія нирок займає провідне місце:
пієлонефрит
– 6-7 %;
гломерулонефрит – 0,1-0,2 %;
сечо-кам’яна хвороба –
0,1-0,35 %.Захворювання нирок та вагітність взаємно несприятливо впливають одне на одного.
Слайд 36Зміни в нирках при вагітності у нормі
Розширення збірної системи
і сечоводів вже на 10-й тиждень гестації внаслідок механічного стиснення
останніх збільшеною маткою та релаксуючого впливу прогестерону на гладку мускулатуру.Підвищення ниркового кровоплину – наприкінці І триместру він перевищує на 50-75% нормальні перед вагітністю рівні.
Слайд 37Планові госпіталізації вагітних з патологією нирок
І госпіталізація
в терміні до 12
тижнів.
ІІ госпіталізація
в терміні 22-26 тижнів вагітності, коли виникає максимальне навантаження
на сечо-видільну систему, приєднується гестоз.ІІІ госпіталізація
за 2-3 тижні до пологів.
Слайд 38Покази до ургентної госпіталізації
Гострі (чи загострення хронічних) запальні захворювання нирок
(гломеруло- і пієлонефрит).
Поява чи прогресування ниркової недостатності.
Підвищення артеріального тиску.
Наявність сечового
синдрому (наростання протеїнурії, гематурія, циліндрурія).Поява чи прогресування змін очного дна.
Приступи ниркової коліки.
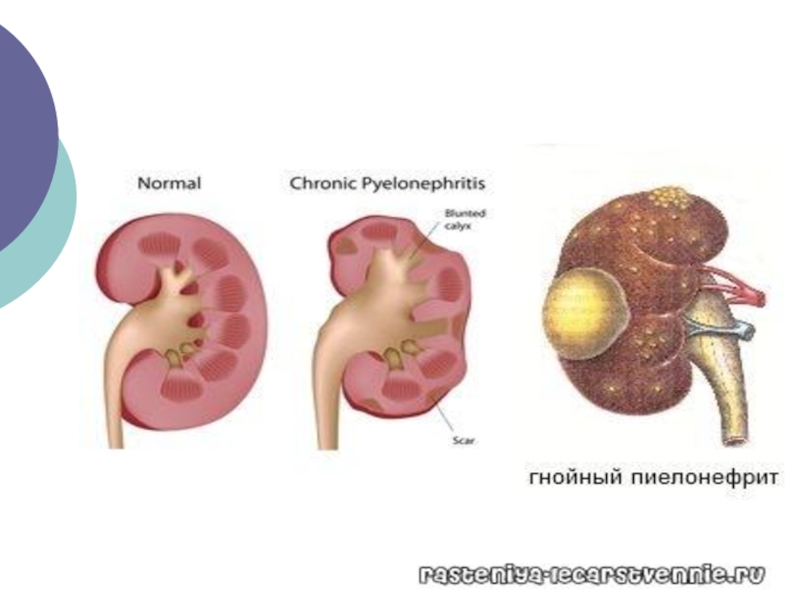
Слайд 40Пієлонефрит вагітних
Неспецифічний інфекційно-запальний процес з ураженням інтерстиційної тканини, канальців,
чашечок і ниркової миски.
Гестаційний пієлонефрит – пієлонефрит, що вперше виник
під час вагітності. Слайд 42Клінічні симптоми пієлонефриту
Гарячка,
озноб,
нудота,
блювання,
анорексія,
дизурія,
болі
в попереку,
симптоми інтоксикації
Слайд 43Діагностичні критерії пієлонефриту
Фізикальне обстеження –
болючість при пальпації в
хребтово-реберних кутах,
напруження і болючість м’язів живота,
позитивний симптом Пастернацького
(не завжди).Слайд 44Діагностичні критерії пієлонефриту
Загальний аналіз сечі – збільшення кількості лейкоцитів
і наявність численних бактерій.
Посів сечі – ріст мікроорганізмів.
Загальний аналіз крові
– анемія, лейкоцитоз, зсув лейкоцитарної формули вліво.Слайд 45Діагностичні критерії пієлонефриту
Біохімічний аналіз крові – гіперкреатинінемія, гіпопротеїнемія, диспротеїнемія
(збільшення глобулінів), збільшення концентрації сечовини.
УЗД – збільшення розмірів нирки
і зниження ехогенності паренхіми, утворення вогнищ зниженої ехогенності (уражені піраміди), розширення чашечко-мискової системи. Слайд 46Вплив пієлонефриту на перебіг вагітності
Підвищує частоту виникнення передчасних пологів,
гіпертензивних розладів,
передчасного вилиття навколоплодових вод,
спричиняє внутрішньоутробне інфікування плода,
ЗРП,
антенатальну загибель плода.
Слайд 48Можливі ускладнення пієлонефриту при вагітності
Важка анемія,
важкий гестоз,
септичні
ускладнення,
гостра ниркова недостатність.
Слайд 49Принципи лікування пієлонефриту
Ліквідація застою сечі (сечогінні фітопрепарати, спазмолітики);
виведення мікроорганізмів
та їх токсинів (інфузійна дезінтоксикаційна та десенсибілізуюча терапія, діуретики);
санація сечовивідних
шляхів. Слайд 50Вагітність протипоказана
Пієлонефрит, що поєднується з гіпертензією або азотемією;
пієлонефрит єдиної
нирки.
Слайд 51Пологи у жінок з пієлонефритом ведуть через природні родові шляхи.
Кесарський
розтин виконують тільки за акушерськими показами.
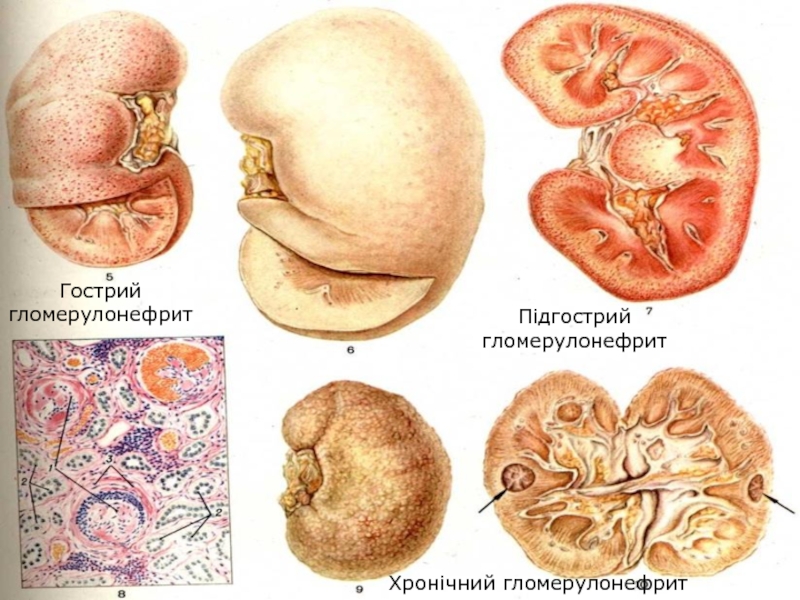
Слайд 53Гломерулонефрит
Це інфекційно-алергічне захворювання з переважаючим ураженням клубочків нирок.
Збудник – β-гемолітичний
стрептокок групи А.
Зустрічається з частотою від 0,1 до 9%
вагітностей. Слайд 55Симптоми хронічного гломерулонефриту
Латентна форма:
стійка гематурія,
незначна протеїнурія.
Слайд 56Симптоми хронічного гломерулонефриту
Нефротична форма:
набряки,
протеїнурія,
мікрогематурія,
гіпопротеїнемія,
інфікування
сечовивідних шляхів.
Слайд 57Симптоми хронічного гломерулонефриту
Гіпертонічна форма:
гіпертензія (високі цифри систолічного та
діастолічного АТ).
Слайд 58Симптоми хронічного гломерулонефриту
Змішана форма:
всі ознаки з переважанням тих
чи інших симптомів.
Слайд 59Діагностика гломерулонефриту
Збір анамнезу;
фізикальне обстеження;
лабораторна оцінка:
в загальному аналізі сечі
– гематурія, циліндрурія, лейкоцитурія;
в аналізі сечі за Нечипоренком –
число еритроцитів переважає над числом лейкоцитів; в аналізі крові – анемія, підвищений вміст креатиніну, сечовини, залишкового азоту;
біопсія нирки.
Слайд 61Вплив гломерулонефриту на перебіг вагітності
Підвищує частоту виникнення:
важких форм
(еклампсія, HELLP-синдром) пізніх гестозів,
передчасного відшарування плаценти,
передчасних пологів,
ЗРП
та загибелі плода Слайд 62Протипокази до пролонгування вагітності при гломерулонефриті
Гіпертонічна та змішана форми,
гострий гломерулонефрит
або загострення хронічного.
Слайд 63Ведення пологів у вагітних з гломерулонефритом
Пологи ведуть через природні
пологові шляхи.
При наявності гіпертонічної форми – скорочують ІІ-й період
пологів шляхом накладання акушерських щипців. Слайд 66Клінічні прояви
Внаслідок просування конкрементів по сечових шляхах виникає напад колькоподібного
болю в ділянці попереку,
з іррадіацією у пахвинну ділянку, стегно
і статеві губи, супроводжується нудотою, блюванням, дизурією, гематурією;
різко позитивний симптом Пастернацького.
Слайд 67Патофізіологія сечокам’яної хвороби
В її розвитку відіграє роль порушення обміну
речовин.
Утворення каменів також пов’язане з наявністю інфекційного процесу у
сечовивідних шляхах. Слайд 68Діагностика сечокам’яної хвороби
Збір анамнезу;
фізикальне обстеження;
УЗД (виявлення каменів, гідронефрозу чи
розширення сечовивідних шляхів проксимальніше конкременту);
загальний аналіз сечі (гематурія, лейкоцитурія, кристалурія);
хромоцистоскопія.
Слайд 70Вплив сечокам’яної хвороби на перебіг вагітності
Підвищує частоту інфекцій сечовивідних
шляхів,
загрози переривання,
передчасних пологів,
передчасного відшарування плаценти,
внутрішньоутробного інфікування плода.
Слайд 71Лікування та акушерська тактика
Використовують спазмолітики,
анальгетики,
паранефральну блокаду,
при неефективності
– катетеризація мисок,
пієло- та уретеролітотомія,
нефропієлостомія.
Розродження- через природні
пологові шляхиСлайд 72Контрольні питання:
Вагiтну у термiнi 18 тижнiв доставлено до пологового будинку
зi скаргами на різкий бiль у попереку, пiдвищення температури тiла
до 39ºС, часте болюче сечовипускання. В аналiзi cечi – лейкоцитурія, незначна протеїнурія. Дiагноз?Гестацiйний пієлонефрит.
Прееклампсія.
Остеохондроз.
Загроза переривання вагiтностi.
Сечокам'яна хвороба.