Слайд 1Менингококковая инфекция у детей
Слайд 2
Менингококковая инфекция
Острое инфекционное
бактериально - токсическое заболевание,
вызываемое Neisseria meningitidis,
с полиморфизмом клинических проявлений
от бактерионосительства
до гипертоксических форм
(менингококкемия
и менингоэнцефалит),
часто заканчивающееся гибелью ребенка
в течение первых суток заболевания.
«Взрослые носят - дети умирают».
Слайд 3Adapted from 1. Shepard CW, et al. Pediatr Infect Dis
J. 2003;22:418-422; 2. Lingappa JR, et al. Vaccine. 2001;19:4566-4575.
Число случаев
на 100,000
В структуре заболеваемости менингококковой инфекцией (МИ) преобладают дети
United States1,2
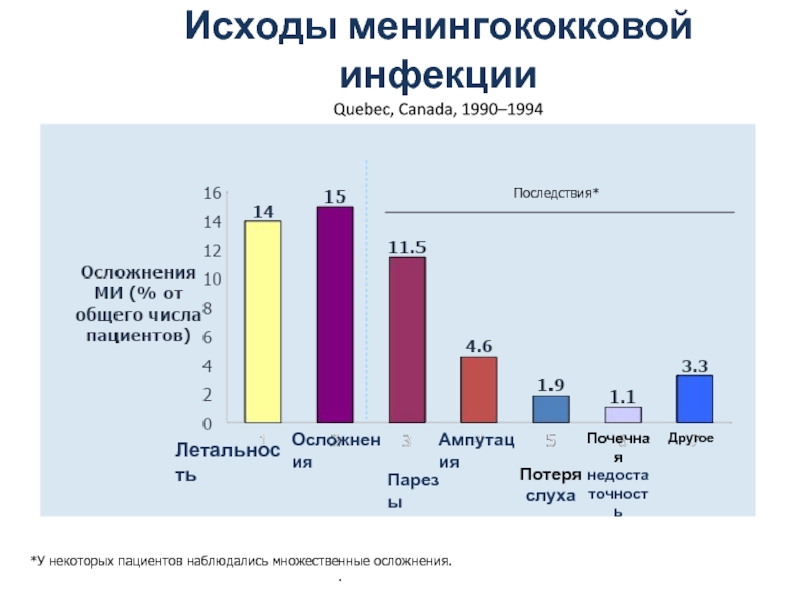
Слайд 4Исходы менингококковой инфекции
Quebec, Canada, 1990–1994
*У некоторых пациентов наблюдались множественные осложнения.
Erickson
L, et al. Clin Infect Dis. 1998;26:1159-1164.
Осложнения
Парезы
Ампутация
Потеря слуха
Почечная недостаточность
Другое
Летальность
Последствия*
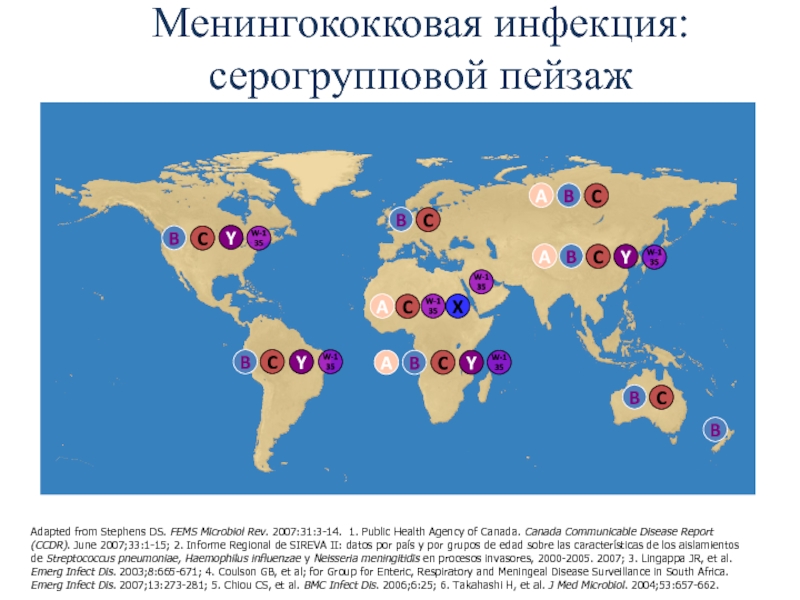
Слайд 5Менингококковая инфекция: серогрупповой пейзаж
Adapted from Stephens DS. FEMS Microbiol Rev.
2007:31:3-14. 1. Public Health Agency of Canada. Canada Communicable Disease
Report (CCDR). June 2007;33:1-15; 2. Informe Regional de SIREVA II: datos por país y por grupos de edad sobre las características de los aislamientos de Streptococcus pneumoniae, Haemophilus influenzae y Neisseria meningitidis en procesos invasores, 2000-2005. 2007; 3. Lingappa JR, et al. Emerg Infect Dis. 2003;8:665-671; 4. Coulson GB, et al; for Group for Enteric, Respiratory and Meningeal Disease Surveillance in South Africa. Emerg Infect Dis. 2007;13:273-281; 5. Chiou CS, et al. BMC Infect Dis. 2006;6:25; 6. Takahashi H, et al. J Med Microbiol. 2004;53:657-662.
X
Слайд 6Эпидемиология
Спорадическая заболеваемость с характерным подъемом каждые 8-10-30 лет.
Антропоноз с широкой
распространенностью бактерионосительства, поддерживающего непрерывность эпидемического процесса.
Источник инфекции – бактерионоситель И
больной
человек.
Механизм передачи аэрогенный.
Путь - воздушно-капельный.
Инкубационный период
1-10 дней (период обсервации).
Слайд 7 Возбудитель с тропностью к слизистой оболочке носоглотки, на которой и
размножается при определенных условиях, выделяется с носоглоточной слизью во внешнюю
среду, что соответствует наиболее распространеной форме инфекции - менингококконосительству.
У «здоровых носителей» часто выявляют хронические заболевания носоглотки.
Длительность «здорового носительства» обычно не превышает 2-3 недели, реже затягивается до 6 месяцев и до 1 года (при наличии хронических воспалительных заболеваний носоглотки).
.
Слайд 8Частота выявления носительства превышает частоту случаев заболевания приблизительно в 20
тыс. раз. Диагноз устанавливается только на основании положительных результатов бактериологического
исследования.
.
Больные назофарингитом выделяют возбудителя
в 2-3 раза больше , чем носители.
Больные генерализованными формами инфекции
по интенсивности выделения возбудителя во внешнюю
среду в 6 раз опаснее носителей.
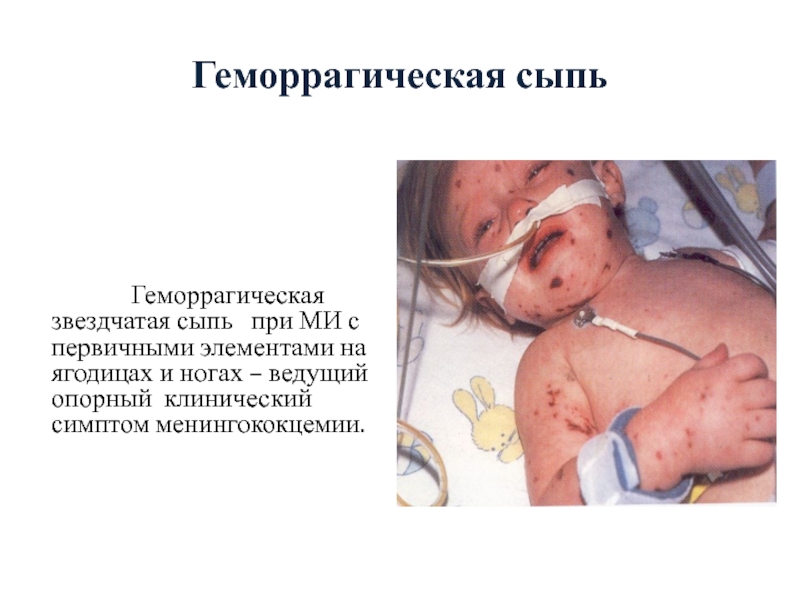
Слайд 9Геморрагическая сыпь
Геморрагическая звездчатая сыпь при МИ с первичными элементами
на ягодицах и ногах – ведущий опорный клинический симптом менингококцемии.
Слайд 10Длительность пребывания в НИИДИ детей,
умерших от МИ
Слайд 11Классификация МИ (В.И.Покровский,1976)
Слайд 12Назофарингит.
В 30-40% случаев предшественник генерализованных форм.
Головная боль, першение в
горле, кашель, чихание,
заложенность носа, затрудненное носовое дыхание.
Температура тела
37.5- 38 0С. Длительность лихорадки 2-3
дня. Скудное серозно-гнойное отделяемое из носа.
Гиперемия и отечность задней стенки глотки.
Воспалительные изменения слизистой носоглотки
- 5-7 дней, гипертрофия фолликулов задней стенки глотки -
до 2 недель.
ОАК: нормоцитоз или умеренный лейкоцитоз с
нейтрофильным сдвигом. СОЭ – норма или несколько
увеличена.
Диагностируется, как правило, при работе в очаге
инфекции на основании результатов бактериологического
исследования мазка из носоглотки.
Слайд 13Менингококковый назофарингит
Инкубация: 2 – 10 дней (чаще 4-6 дней)
Продолжительность
–
1- 3 (реже до 5 дней)
Умеренная лихорадка: обычно не выше
38,5°С.
Слабо выраженная ОИИ: разбитость головная боль
Назофарингит: заложенность, гиперемия, сухость, отечность и т.д.
Выздоровление
30% - генерализация
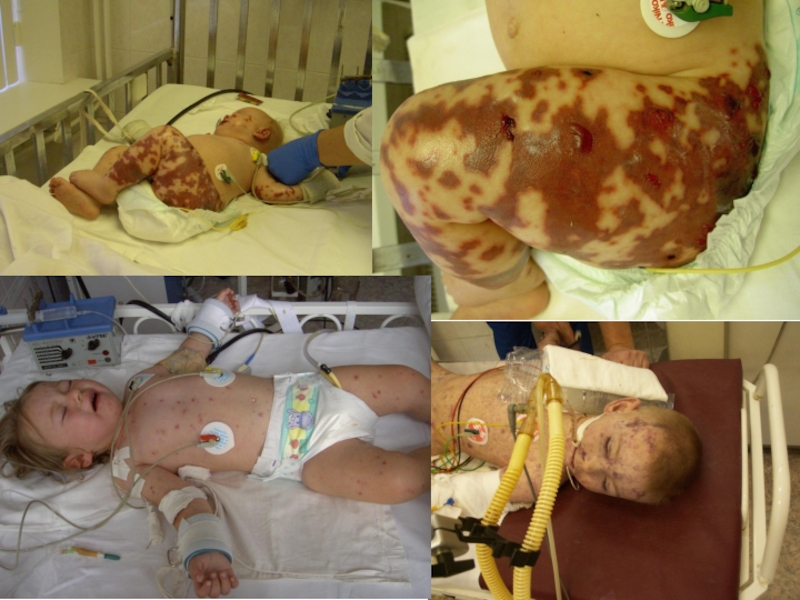
Слайд 14Менингококцемия (менингококковый сепсис).
Острое начало с фебрильной температурой,
часто
с указанием часа заболевания.
Геморрагическая звездчатая экзантема через 5-15 часов от
начала заболевания с преимущественной локализацией на голенях, бедрах, ягодицах, реже груди и животе 2-5 мм в
диаметре и более.
Типичной сыпи может предшествовать
пятнисто-папулезная – кореподобная, розеолезная.
Маркеры тяжести:
снижение температуры ,
распространение сыпи вверх (на лице);
«трупные пятна» – синюшно-лиловые сливные крупные
элементы на отлогих частях тела;
некрозы с тканевыми дефектами.
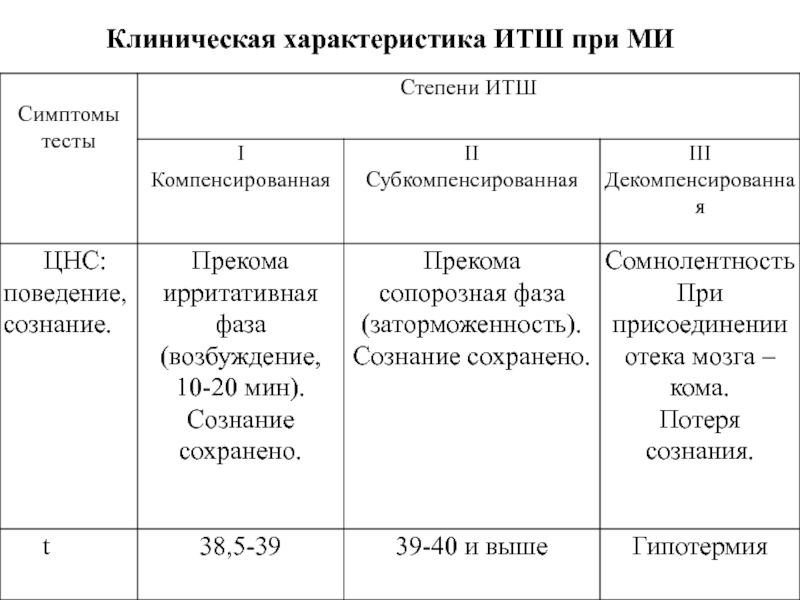
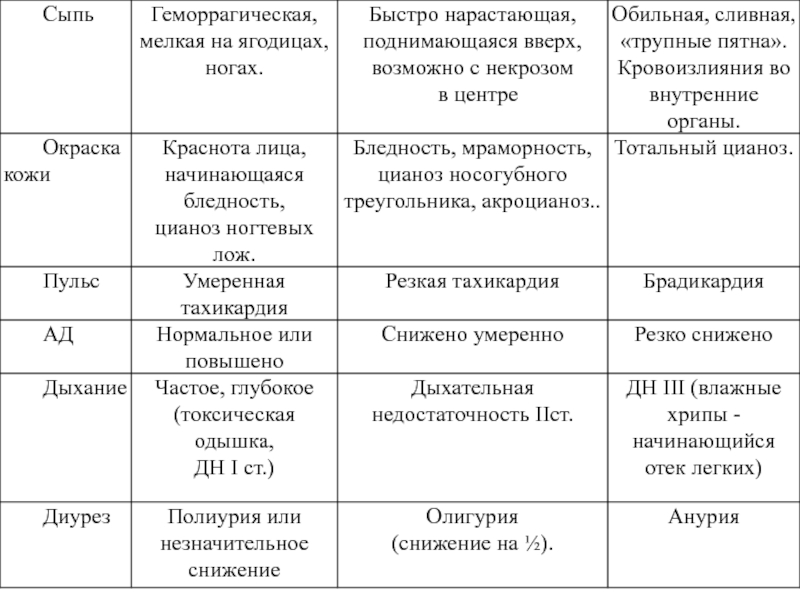
Слайд 16Клиническая характеристика ИТШ при МИ
Слайд 18Злокачественное течение (до развития сыпи) можно заподозрить при сочетании следующих
признаков:
Возраст до года.
Необычная бледность кожи и носогубного треугольника.
Холодные кожные
покровы.
Стойкая гипертермия в течение 12 часов, сочетающаяся с повторной рвотой.
Заторможенность, необъяснимая клиническими данными.
Несоответствие общей тяжести состояния и физикальных данных.
Стойкая тахикардия, глухость сердечных тонов.
Эти проявления токсикоза указывают на необходимость начала интенсивной терапии на
догоспитальном этапе, в последующем,
в реанимационном отделении.
Слайд 19Тактические ошибки при МИ, угрожающие жизни
Позднее обращение - 60%.
Неправильная постановка
диагноза при первичном осмотре (в подавляющем большинстве случаев - ОРВИ)-
85%.
Неполный объем помощи - 83%.
Неоказание помощи на догоспитальном этапе - 60%.
Транспортировка без измерения артериального
давления - 40%, с нестабильным артериальным
давлением-30 %.
Неадекватные дозы и путь введения медикаментозных средств, отсутствие инфузионной терапии.
Отсутствие динамического наблюдения за больным во время транспортировки в стационар.
Слайд 20Приказ Минздрава РФ № 375 от 23.12.98
«… Больные генерализованными формами
менингококковой инфекции подлежат экстренной госпитализации на машинах службы скорой помощи,
а при наличии признаков шока и дыхательных расстройств – реанимационной службой.
В этих случаях целесообразно ввести преднизолон (0.5-1.0 мг/кг), а при наличии признаков менингита – лазикс (детям 1 мг/кг, взрослым – 20-40 мг). По показаниям назначают противосудорожные средства. ...»
Слайд 21
На догоспитальном этапе
При генерализованной форме участковый врач должен
ввести:
1. Левомицетина-сукцинат натрия
в разовой дозе 25 мг/кг
при менингококкемии; пенициллин в суточной
дозе 200
тыс.ед/кг при менингите в/м. При быстрой (до 1 часа)
госпитализации от введения антибиотика можно
воздержаться.
2. Преднизолон из расчета 1-3-5 мг/кг массы тела в/м;
3. Нормальный человеческий иммунноглобулин в дозе
0,2мл/кг.
Вызвав на себя бригаду реанимации, передает ребенка
реаниматологу.
Транспортировка только со стабильным давлением!
Слайд 22Алгоритм стартовой этиотропной терапии МИ в стационаре (НИИДИ)
При отсутствии геморрагической
сыпи и ИТШ. Пенициллин 300 тыс. ед./кг/сут. 6 инъекций в
день до 5-10 дней.
При наличии геморрагической сыпи.
Левомицетин сукцинат – 80-100 ед. /кг /сут. 4 инъекции в день 1-2 дня с последующим переводом на пенициллин при стабилизации состояния.
3. При заболеваниях, вызванных «редкими» штаммами,
у детей из группы ДЧБ. Цефалоспорины III поколения (цефтриаксон) или иной 100-150 ед. /кг/сут. 2 инъекции в день до 5-10 дней.
Слайд 23Лечение локализованных форм
( назофарингит, менингококконосительство)
1. Госпитализация, по показаниям.
2. Антибиотикотерапия:
левомицетин
внутрь разовая доза до 3 лет 0,1 4 раза в
день; 3-8 лет -0,15- 0,2 г 4 раза в день;
эритромицин 40-50 мг/кг 4 раза вдень.
Курс - 4 дня.
3. Местная противовоспалительная терапия.
4. Физиотерапия.
Слайд 24Экстренная профилактика МИ
1. В очаге инфекции, вызванной серотипами А и
С проводят профилактические прививки. Иммунизации подлежат:
- дети старше 1 года,
-
подростки и взрослые:
- контактные с больным в дошкольном образовательном учреждении, доме ребенка, детском доме, классе, семье, квартире, спальном помещении общежития и вновь поступающие в данные коллективы;
2. В очаге инфекции, вызванной менингококками других серогрупп, против которых нет вакцин, детям в возрасте от 7 месяцев до 7 лет не позднее 7 дней после контакта вводят нормальный иммуноглобулин человека.
Слайд 25Профилактика в очаге инфекции
Госпитализация больных генерализованной и локализованной формами (с
высевом).
Выписка реконвалесцентов – при выздоровлении и отрицательном бактериологическом исследовании слизи
из носоглотки. Диспансерное наблюдение невролога1 год.
Наблюдение за очагом 10 дней с обследованием контактных после осмотра ЛОР (во время эпидемий в очагах инфекции выявляется до 50% носителей)
Слайд 26Менактра
ВОЗ считает конъюгированные вакцины, предпочтительнее полисахаридных, т.к. они более иммуногенны,
особенно в возрасте до 2 лет, и индуцируют коллективный иммунитет.
Менактра. Конъюгированная с дифтерийным анатоксином вакцина содержит полисахариды серогрупп А, С, W, Y . Вакцинация проводится двукрат-
но детям 9–23 мес с минимальным интервалом 3 месяца, лицам 2–55 лет однократно в дозе 0,5 мл (у лиц ≥55 лет вакцина не испытывалась). Зарегистрирована более чем в 50 странах мира.
Менактра обеспечивает стойкий иммунный ответ у детей >9 месяцев, подростков и взрослых, в т.ч. при введении одновременно с другими вакцинами. Ее эпидемиологическая эффективность составила 80–85% в первые 3–4 года применения28
Слайд 27Противопоказания – общие для инактивированных вакцин.
Риск для беременных не
установлен, их прививают лишь при наличии высокого риска заболевания.
Ввиду повышенного
риска менингококковой инфекции вакцинации подлежат лица, выезжающие в эндемичные регионы (включая паломников, выезжающих на хадж),
а также следующие категории:
лица с врожденной аспленией или удаленной селезенкой;
лица с ликвореей;
больные после операции кохлеарной имплантации;
лица с дефицитом пропердина и концевых компонентов комплемента С5-9,
факторов D и H;
ВИЧ-инфицированные;
больные, получающие экулизумаб (Солирис) по поводу атипичного гемолитико-уремического синдрома и пароксизмальной ночной гемоглобинурии
Слайд 28Постэкспозиционная профилактика
В очаге заболевания вакцинации подлежат дети ≥1–2 лет, подростки
и взрослые:
- в детской дошкольной образовательной организации, доме ребенка, детском
доме, школе, школе-интернате, семье, квартире;
- все лица, общавшиеся с больным;
- студенты первого курса средних и высших учебных заведений, факультета, на котором возникло заболевание, а также студенты старшего курса высшего и среднего учебных заведений, общавшиеся с больным в группе и (или) комнате общежития;
- лица, общавшиеся с больным в общежитиях, при возникновении заболевания в коллективах, укомплектованных иностранными гражданами.
Наличие у вакцинируемого заболевания назофарингитом без температурной реакции не является противопоказанием для вакцинации
Слайд 29Контактным лицам в очаге также проводят химиопрофилактику:
- амоксициллином: взрослым по
0,5 мл 4 раза в день 4 дня; детям –
по той же схеме в возрастной дозировке;
- рифампицином: взрослым – 600 мг через каждые 12 часов в течение 2 дней; детям от 12 мес – 10 мг/кг веса через 12 часов в течение 2 дней; детям 0–12 мес – 5 мг/кг
через 12 часов в течение 2 дней (не рекомендуется беременным);
- ципрофлоксацином: старше 18 лет – 500 мг на 1 дозу (не рекомендуется лицам моложе 18 лет, беременным и кормящим матерям).