Слайд 1Новообразования вилочковой железы
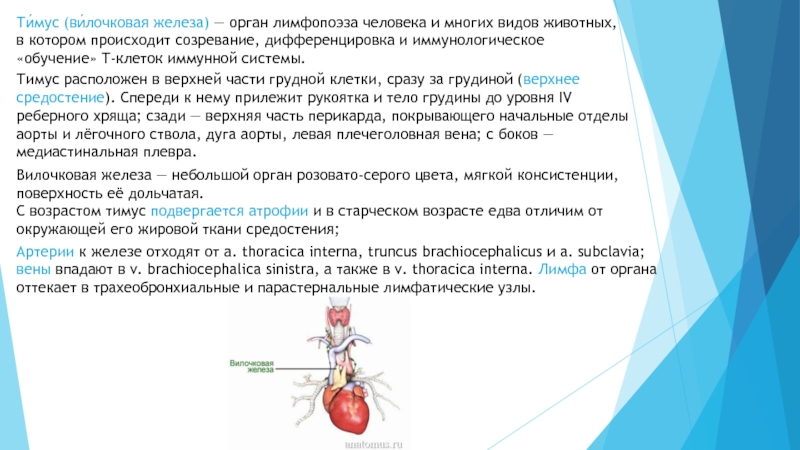
Слайд 2Ти́мус (ви́лочковая железа) — орган лимфопоэза человека и многих видов
животных, в котором происходит созревание, дифференцировка и иммунологическое «обучение» T-клеток
иммунной системы.
Тимус расположен в верхней части грудной клетки, сразу за грудиной (верхнее средостение). Спереди к нему прилежит рукоятка и тело грудины до уровня IV реберного хряща; сзади — верхняя часть перикарда, покрывающего начальные отделы аорты и лёгочного ствола, дуга аорты, левая плечеголовная вена; с боков — медиастинальная плевра.
Вилочковая железа — небольшой орган розовато-серого цвета, мягкой консистенции, поверхность её дольчатая.
С возрастом тимус подвергается атрофии и в старческом возрасте едва отличим от окружающей его жировой ткани средостения;
Артерии к железе отходят от a. thoracica interna, truncus brachiocephalicus и a. subclavia; вены впадают в v. brachiocephalica sinistra, а также в v. thoracica interna. Лимфа от органа оттекает в трахеобронхиальные и парастернальные лимфатические узлы.
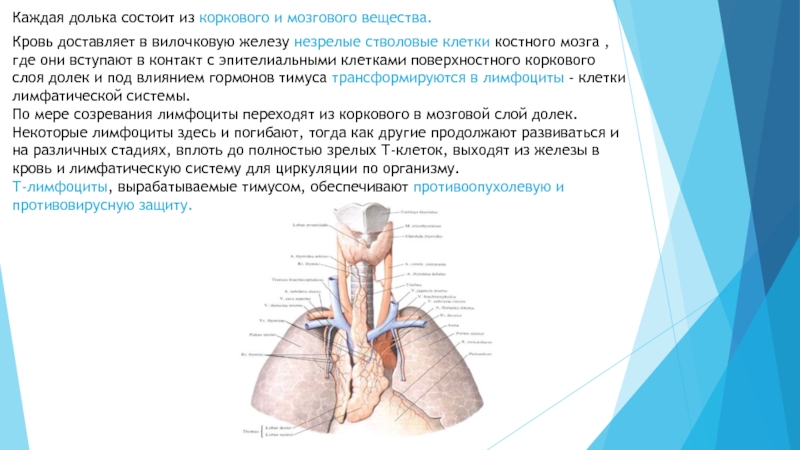
Слайд 3Каждая долька состоит из коркового и мозгового вещества.
Кровь доставляет
в вилочковую железу незрелые стволовые клетки костного мозга , где
они вступают в контакт с эпителиальными клетками поверхностного коркового слоя долек и под влиянием гормонов тимуса трансформируются в лимфоциты - клетки лимфатической системы.
По мере созревания лимфоциты переходят из коркового в мозговой слой долек. Некоторые лимфоциты здесь и погибают, тогда как другие продолжают развиваться и на различных стадиях, вплоть до полностью зрелых Т-клеток, выходят из железы в кровь и лимфатическую систему для циркуляции по организму.
Т-лимфоциты, вырабатываемые тимусом, обеспечивают противоопухолевую и противовирусную защиту.
Слайд 4Тимома
Тимома развивается из эпителиальных клеток вилочковой железы и составляет около
20% всех новообразований средостения. Тимома редко встречается у пациентов молодого
возраста и крайне редко — у детей. Пик заболеваемости приходится на возрастную группу 50—60 лет.
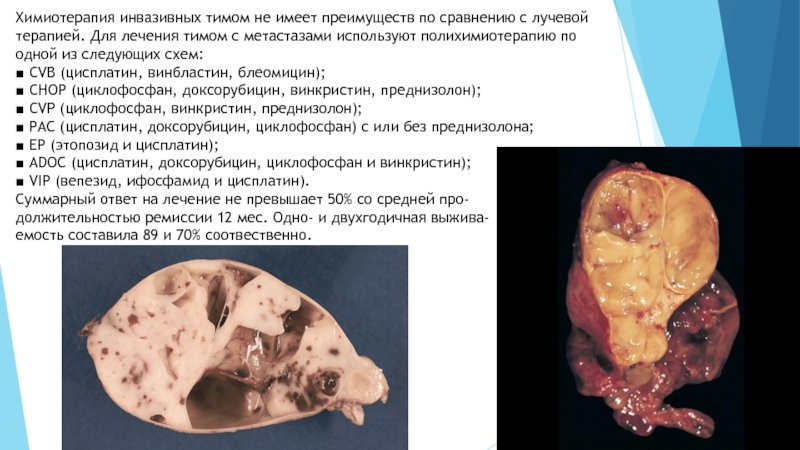
Опухоль имеет фиброзную капсулу, гладкую поверхность, дольчатую структуру. Часто в ее толще выявляются кистозные полости и очаги деструкции. Большинство тимом характеризуется инвазивным ростом, лимфогенным, имплантационным и гемато
генным метастазированием. Более 90% этих опухолей расположено в переднем или в переднем и верхнем отделах средостения, примерно в 5% случаев они являются шейно-медиастинальными.
Несмотря на тот факт, что тимома происходит из эпителия вилочковой железы, всего 4—5% этих опухолей состоят только из эпителиальных клеток. Гистологическое строение опухолей в значительном проценте случаев представлено сочетанием эпителия и лимфоцитов. Выделяют следующие морфологические варианты тимом:
1) лимфоцитарный (2/3 клеток — лимфоциты);
2) смешанный лимфоэпителиальный (1/3—2/3 клеток — лимфоциты);
3) эпителиальный (2/3 клеток — эпителиальные);
4) веретеноклеточный (2/3 клеток — эпителиальные, удлиненной формы).

Слайд 5Особенностью тимом является отсутствие надежных гистологических критериев злокачественности. Решение о
том, является опухоль доброкачественной или злокачественной, обычно принимается во время
операции. Неровная поверхность новообразования, инвазия окружающих тканей и диссеминация свидетельствуют о злокачественном характере новообразования.
Тимомы редко метастазируют и склонны к местному распространению. По степени распространения тимомы делят на четыре стадии:
• I ст адия — инкапсулированная опухоль;
• II ст адия — инвазия капсулы, плевры, окружающей жиро
вой клетчатки;
• III ст адия — инвазия структур средостения (перикарда, со
судов, сердца);
• IVa стадия — диссеминация опухоли по плевре и перикарду;
• IVb ст адия — лимфогенные и гематогенные метастазы.
Слайд 6Клиническая картина
Клиническая симптоматика развивается примерно в половине наблюдений. Как правило,
отмечаются кашель, одышка, дисфагия и боль в грудной клетке. У
части больных имеются общие и паранеопластические симптомы (потеря массы тела, анорексия, лихорадка, эндокринопатии, миастения и др.).
Миастения — аутоиммунный процесс, вызывается антитела ми к рецепторам ацетилхолина постсинаптических мембран миоцитов. Наблюдается главным образом у больных с лимфо цитарным и лимфоэпителиальным вариантами опухоли. Начальные проявления миастении — глазодвигательные на рушения, развивающиеся из-за поражения глазных мышц (дип лопия, птоз, наружная офтальмоплегия). Позже присоединяется слабость скелетных мышц, которая может быть ограниченной или генерализованной, с нарушением глотания и слабостью ды хательной мускулатуры. Тимэктомия приводит к улучшению примерно у 60-80% больных. Считается, что тимомы с клини ческой картиной миастении протекают менее агрессивно.
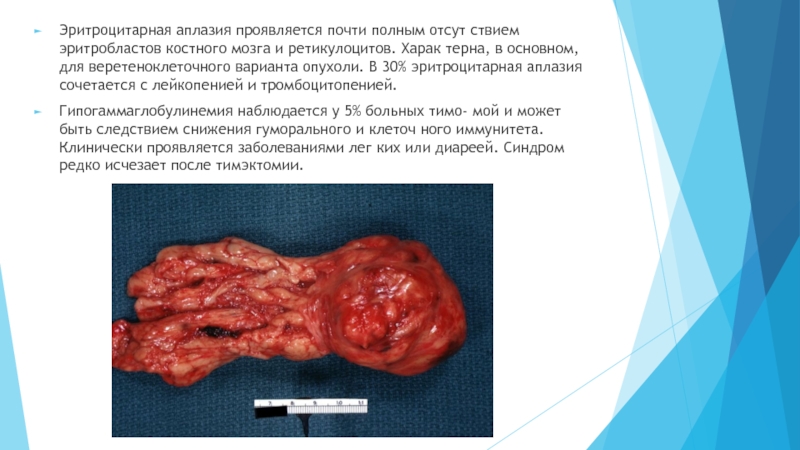
Слайд 7Эритроцитарная аплазия проявляется почти полным отсут ствием эритробластов костного мозга
и ретикулоцитов. Харак терна, в основном, для веретеноклеточного варианта опухоли.
В 30% эритроцитарная аплазия сочетается с лейкопенией и тромбоцитопенией.
Гипогаммаглобулинемия наблюдается у 5% больных тимо- мой и может быть следствием снижения гуморального и клеточ ного иммунитета. Клинически проявляется заболеваниями лег ких или диареей. Синдром редко исчезает после тимэктомии.
Слайд 8Диагностика
Диагностика тимом основывается на данных рентгенологического исследования, КТ, а также
магнитно-резонансной томографии и ангиографии средостения. Рентгенологически опухоль проявляется выбуханием контура
средостения, ее граница обычно выглядит четкой, закругленной или дольчатой. Иногда выявляются очаги обызвествления капсулы. Реже кальцинаты встречаются в толще опухоли. При компьютерной томографии тимомы выглядят как мягкотканные образования, нередко с участками пониженной плотности, которые соответствуют очагам некроза и кровоизлияний.
Выявление метастазов рака тимуса в другие органы возможно с помощью сцинтиграфии с применением тропных к опухоли радиофармпрепаратов.
Слайд 9СТАНДАРТНЫЕ ПОДХОДЫ К ЛЕЧЕНИЮ
Неинвазивная инкапсулированная тимома
Радикальная операция – метод выбора.
Местный рецидив непревышает 2%.
Лучевую терапию неинвазивных тимом следует использовать толькопосле
нерадикального удаления опухоли или при противопоказаниях к операции в связи с низкими функциональными резервами.
Инвазивная тимома
Метод выбора – радикальная операция, при необходимости резекция смежных структур и органов (перикарда, лёгкого, плечеголовной вены).Ретроспективные клинические исследования показали эффективность комбинированного метода (операция + лучевая терапия) у больных с резектабельными инвазивными тимомами (III, IVa стадии). Применение адъювантной лучевой терапии снижает частоту рецидивов и достоверно увеличивает продолжительность жизни236
Опухоли грудной полости больных после как радикальных, так и нерадикальных операций.
Нерезектабельные формы инвазивных тимом (III и IV стадии с синдромом сдавления верхней полой вены, плевральной или перикардиальной диссеминацией). Эффект лучевой терапии регистрируют у 60–90% больных после паллиативных и диагностических вмешательств. Общая 5-летняя выживаемость после лучевой терапии при III стадии нерезектабельной тимомы составляет около 50%. Проведенные исследования не выявили достоверных отличий в продолжительности жизни больных после паллиативных и диагностических операций.

Слайд 10Химиотерапия инвазивных тимом не имеет преимуществ по сравнению с лучевой
терапией. Для лечения тимом с метастазами используют полихимиотерапию по одной
из следующих схем:
■ CVB (цисплатин, винбластин, блеомицин);
■ CHOP (циклофосфан, доксорубицин, винкристин, преднизолон);
■ CVP (циклофосфан, винкристин, преднизолон);
■ PAC (цисплатин, доксорубицин, циклофосфан) с или без преднизолона;
■ EP (этопозид и цисплатин);
■ ADOC (цисплатин, доксорубицин, циклофосфан и винкристин);
■ VIP (вепезид, ифосфамид и цисплатин).
Суммарный ответ на лечение не превышает 50% со средней про-
должительностью ремиссии 12 мес. Одно- и двухгодичная выжива-
емость составила 89 и 70% соотвественно.
Слайд 11Рак (карцинома) тимуса
Из эпителиальных клеток вилочковой железы могут развиваться следующие
гистологические варианты рака: плоскоклеточный, мукоэпидермоидный, мелкоклеточный, веретеноклеточный, светлоклеточный и лимфоэпителиальный.
Клинические проявления те же, что и при других опухолях переднего средостения. В значительном проценте случаев отмечается быстрое нарастание симптоматики. Эндокринопатии и аутоиммунные процессы не характерны. К моменту установления диагноза у 55—65% больных имеется метастатическое поражение лимфоузлов или отдаленных органов.На основании рентгенологического исследования и компьютерной томографии довольно трудно различить карциному тимуса и инвазивную тимому.
Оценка степени распространения карциномы тимуса осуществляется в соответствии с классификацией, предложенной для тимом. Предпочтительный метод лечения этих опухолей — хирургический. Пятилетняя выживаемость в операбельных случаях составляет около 60%, десятилетняя — около 30%. Послеоперационная лучевая терапия снижает количество рецидивов, увеличивает продолжительность безрецидивного периода и выживаемость.

Слайд 12Тимолипома. Представляет собой редкую доброкачественную опухоль, состоящую из жировой клетчаткй
и ткани гипер- плазированной вилочковой железы. Никогда не метастазирует, не
поражает окружающие ткани и не рецидивирует после хирургического удаления. Может проявляться миастенией и анемией.
Карциноид тимуса. Карциноид тимуса встречается крайне редко и в основном — у мужчин. Клинически эта опухоль проявляется болевым синдромом, одышкой, слабостью, повышенной утомляемостью, ночной потливостью. Карциноидные опухоли тимуса могут продуцировать аналог кортизола с развитием синдрома Кушинга. Описаны множественные эндокринные опухоли (вариант ΜΕΝ-1), сочетающиеся с карциноидом вилочковой железы.
Лимфомы тимуса. Около 50% медиастинальных лимфом происходит из вилочковой железы с характерной локализацией в переднем средостении. Чаще всего наблюдается лимфогранулематоз (смешанно-клеточный или нодулярно-склероти- ческий вариант), лимфобластная и крупноклеточная лимфо- саркома. Обычно эти заболевания развиваются у детей и взрослых до 30 лет.Основные клинические симптомы обусловлены сдавлением трахеи, синдромом верхней полой вены, а также системными проявлениями (похудение, лихорадка, общая слабость).В диагностике широко используются: торакоскопия, медиа- стиноскопия, медиастинотомия и сканирование средостения с галлием-67.