Слайд 2План
Химический состав эритроцита.
Эритроцитарные энзимопатии.
Характеристика структуры гемоглобина.
Синтез гема и глобина. Порфирии.
Виды
гемоглобина.
Гемоглобинозы.
Распад гемоглобина. Образование билирубина и продуктов его обмена.
Характеристика прямого и
непрямого билирубина.
Классификация желтух. Диагностическое значение определения прямого и непрямого билирубина.
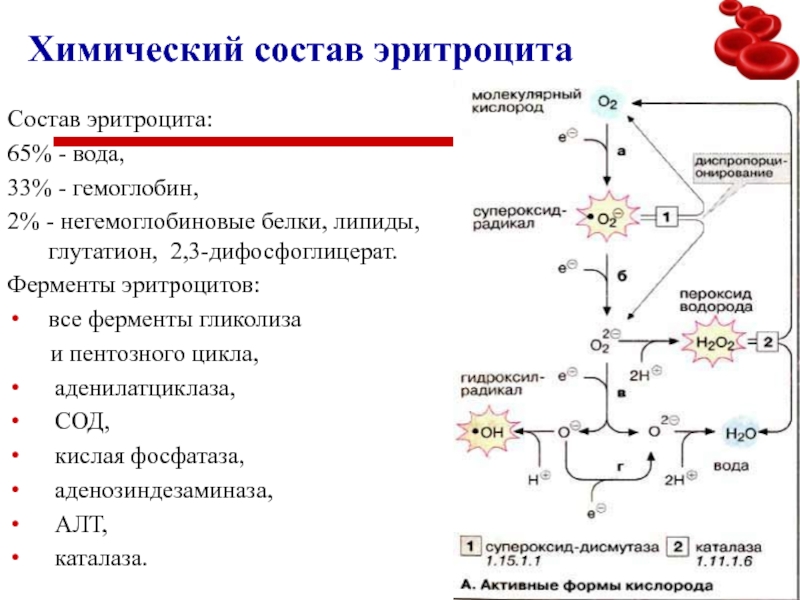
Слайд 3Химический состав эритроцита
Состав эритроцита:
65% - вода,
33% - гемоглобин,
2% -
негемоглобиновые белки, липиды,
глутатион, 2,3-дифосфоглицерат.
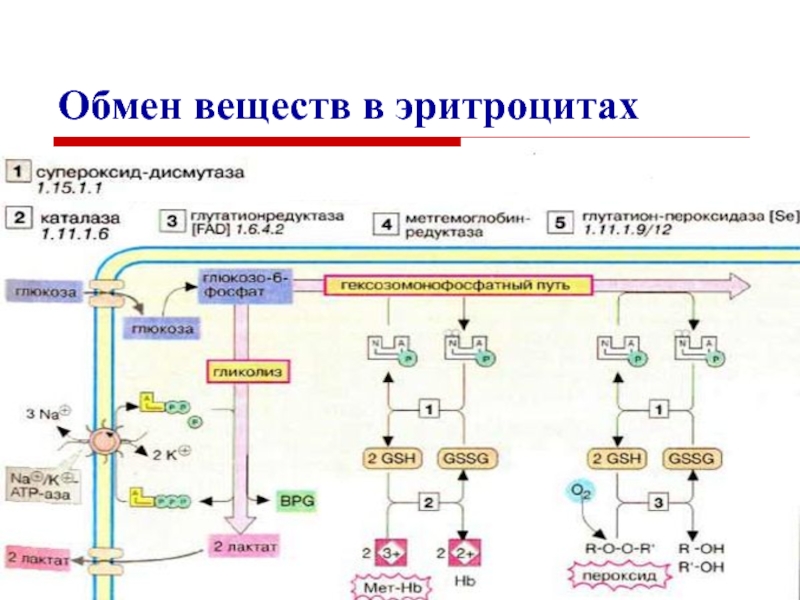
Ферменты эритроцитов:
все ферменты гликолиза
и пентозного цикла,
аденилатциклаза,
СОД,
кислая фосфатаза,
аденозиндезаминаза,
АЛТ,
каталаза.
Слайд 6Эритроцитарные энзимопатии
Недостаточность Г-6-ФДГ в эритроцитах
возникает из-за замены аминокислоты
в структуре фермента,
1/20 человечества имеет этот дефект,
чаще встречается
у мужчин,
возникают острые гемолитические кризы
и гемолитическая анемия.
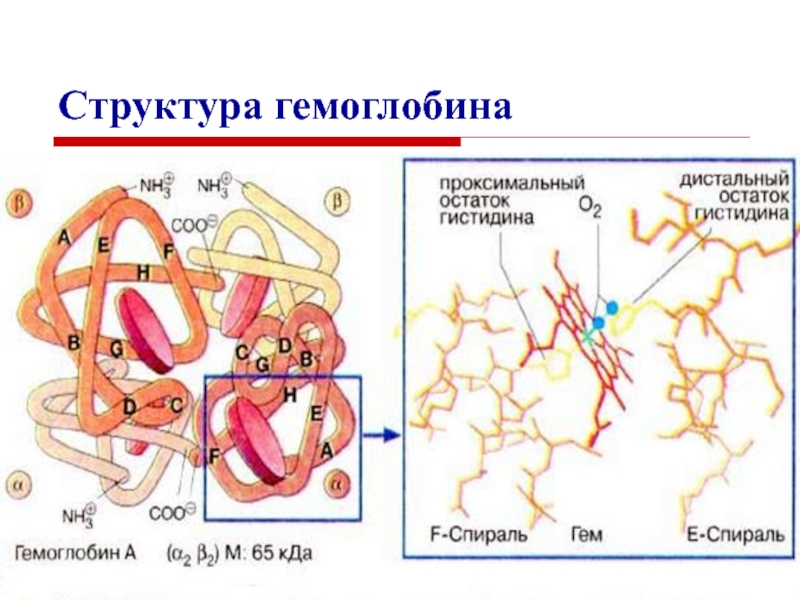
Слайд 7Характеристика структуры гемоглобина
Гемоглобин – глобулярный белок, железосодержащий хромопротеин.
В состав гемоглобина
входят 574 аминокислоты.
Молекулярная масса гемоглобина – 64500.
Гемоглобин состоит из 4
цепей белка глобина и четырёх гемов.
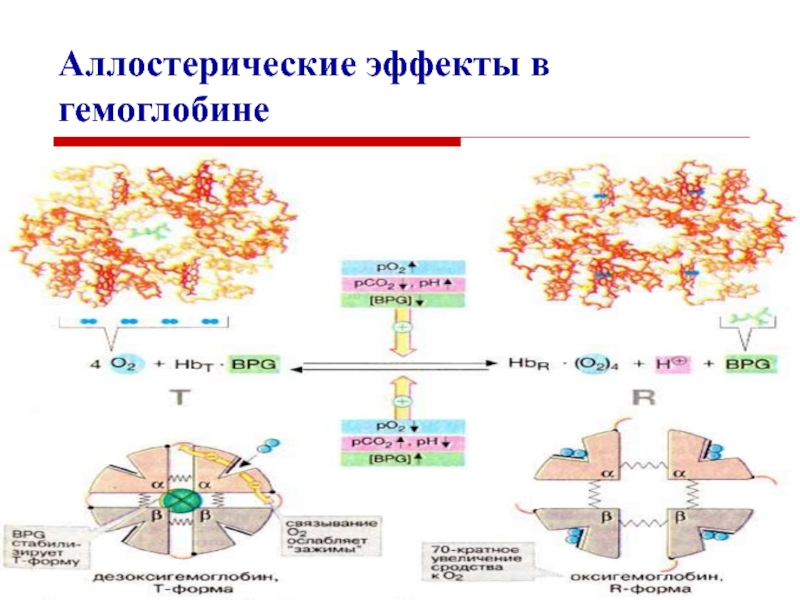
Слайд 9Аллостерические эффекты в гемоглобине
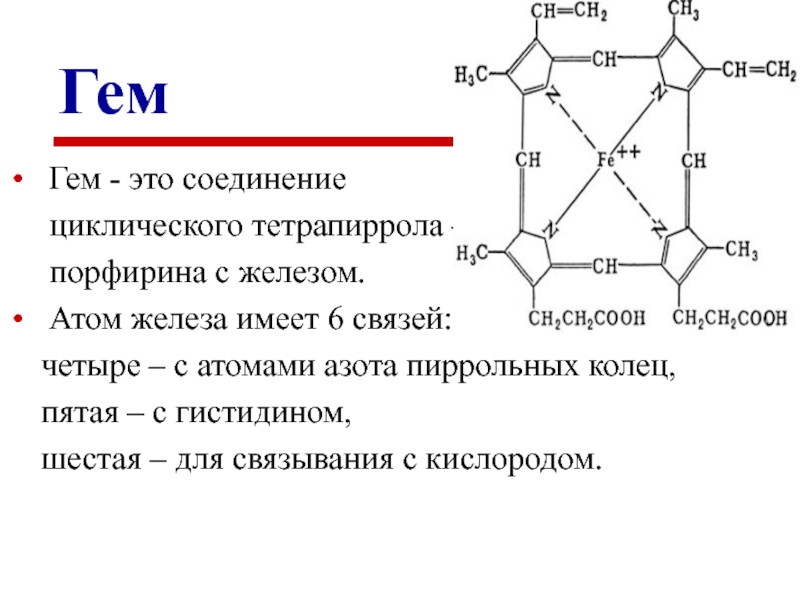
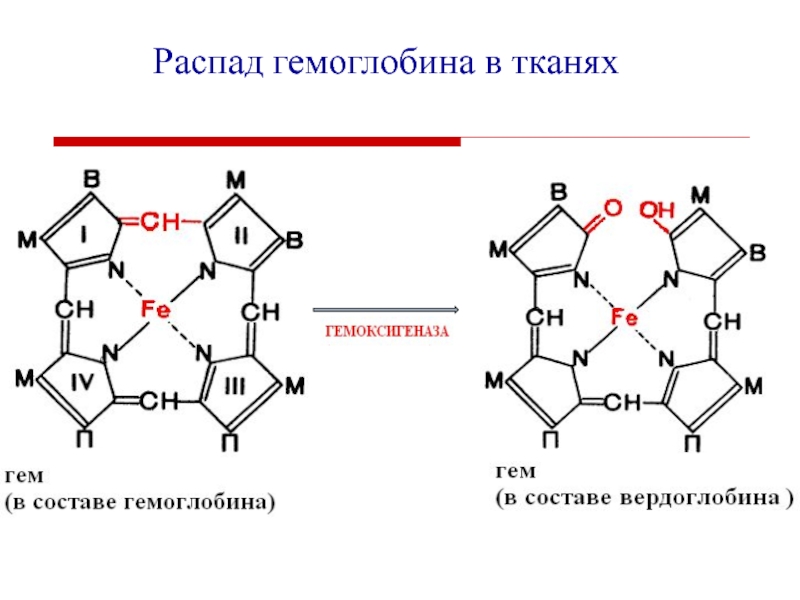
Слайд 10Гем
Гем - это соединение
циклического тетрапиррола –
порфирина с железом.
Атом железа имеет 6 связей:
четыре – с атомами азота пиррольных колец,
пятая – с гистидином,
шестая – для связывания с кислородом.
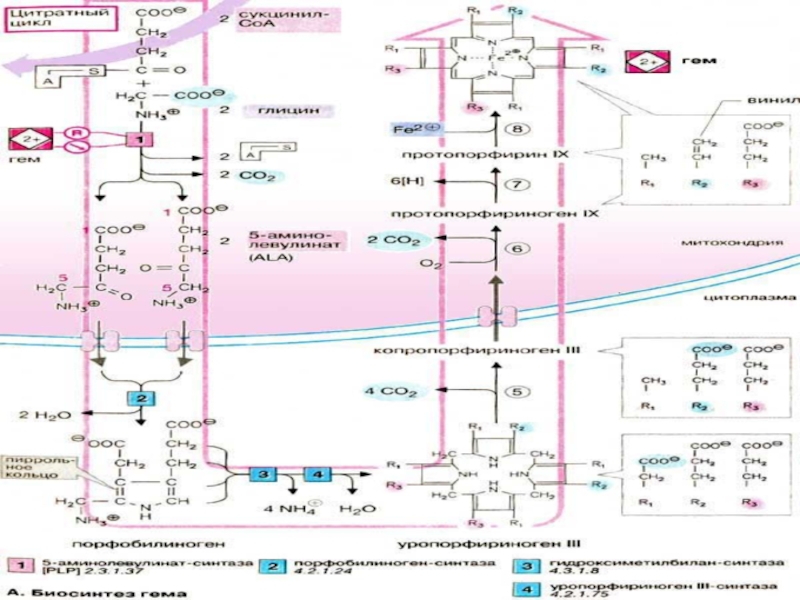
Слайд 11 Биосинтез гема
Глицин
δ-аминолевулинат-
синтаза
δ-аминолевулиновая
кислота
Сукцинил-КоА
H2N-CH2-COOH
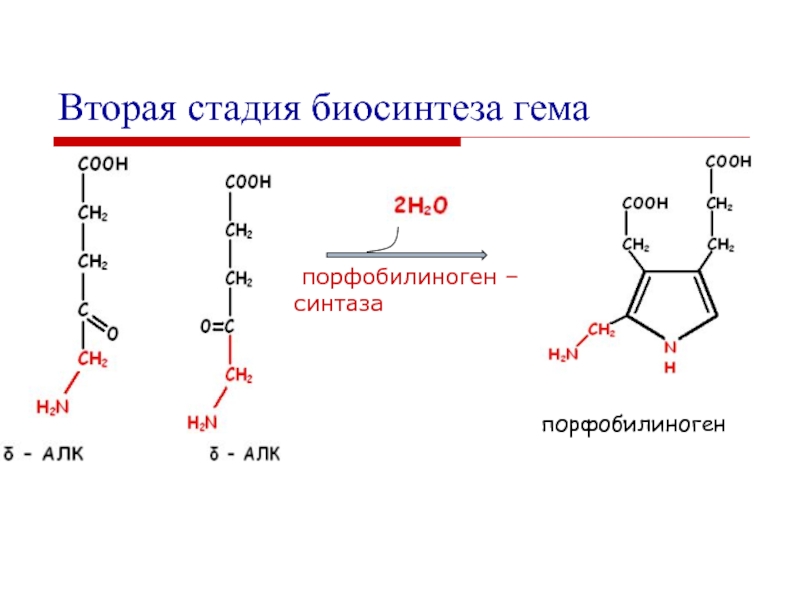
Слайд 12Вторая стадия биосинтеза гема
порфобилиноген –
синтаза
порфобилиноген
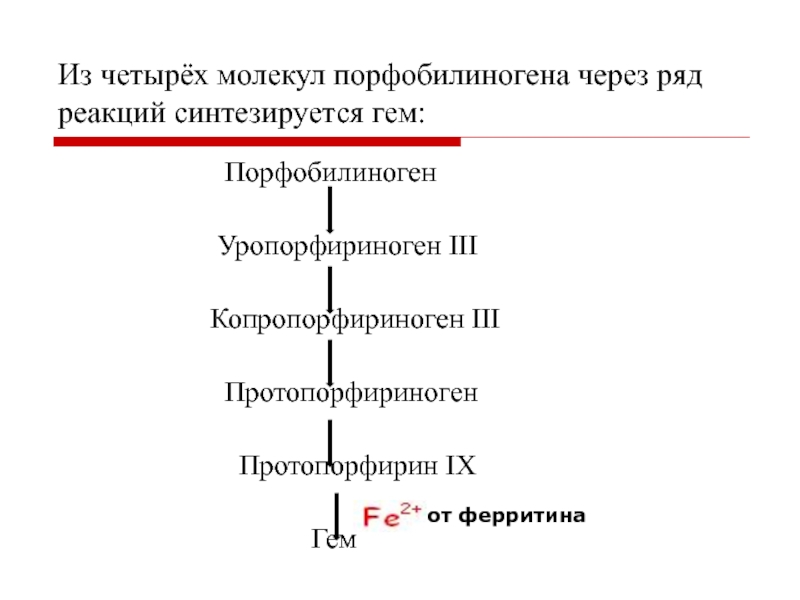
Слайд 13Из четырёх молекул порфобилиногена через ряд реакций синтезируется гем:
Порфобилиноген
Уропорфириноген III
Копропорфириноген III
Протопорфириноген
Протопорфирин IX
Гем
от ферритина
Слайд 15Регуляция синтеза гема
Синтез гема - энергозависимый процесс.
Стимуляторы синтеза:
ионы
железа,
ионы меди,
витамин В12.
δ-Аминолевулинатсинтаза активируется стероидами и ингибируется гемом.
Эритропоэтин (синтезируется в
печени) стимулирует синтез ферментов образования гема.
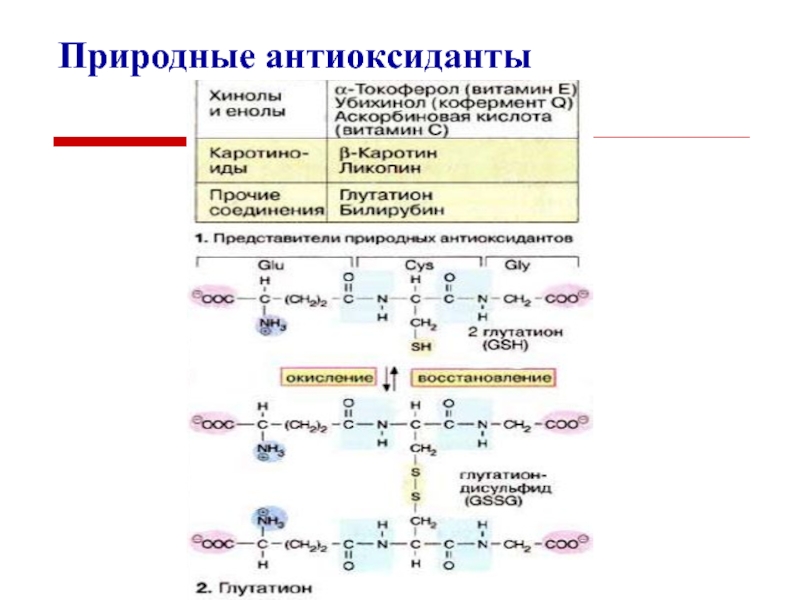
Слайд 16Порфирины
Пигменты порфирины синтезируются в ходе образования хромопротеинов (гемоглобина).
Выделяются с
мочой, калом, желчью.
В норме с мочой выделяется 150 мкг порфиринов
в сутки.
Порфиринурия – увеличенное выделение порфиринов с мочой.
Слайд 17Первичные порфирии - врождённые расстройства синтеза гема, обусловленные недостаточностью фермента,
участвующего в его образовании.
Болезнь Гюнтера – врождённая порфирия: блок синтеза
гема.
С мочой выделяются уро- и копропорфирины.
Клинические проявления: красная моча,
розовые зубы,
фотодерматоз,
гемолитическая анемия,
спленомегалия.
Острая порфирия – блок превращения порфобилиногена в полипирролы. С мочой выделяются порфобилиноген и аминолевулинат.
Клинические проявления: острые приступы с абдоминальными и неврологическими симптомами.
Вторичные порфиринурии
возникают при циррозе печени, болезнях крови, аллергиях.
Слайд 18Глобин
Глобин - белок типа альбуминов,
синтезируется в нормобластах
состоит из четырёх полипептидных
цепей: 2α -цепи по 141 АМК,
2β -цепи по 146 АМК.
содержит много гистидина.
Первичная структура – последовательность АМК,
соединённых пептидной связью.
Вторичная структура – а-спираль.
Спирализованные неподвижные участки (70%)
прерываются подвижными неспирализованными.
Третичная структура – глобулярный белок.
Четвертичная структура – белок состоит из 4х полипептидных цепей,
уложенных относительно друг друга.
С каждой цепью связан один гем.
Слайд 19Гемоглобин
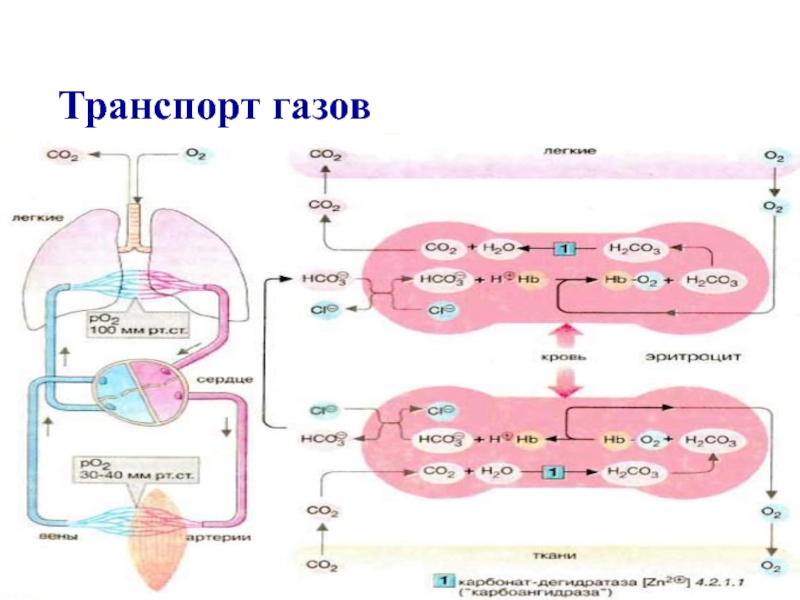
Гемоглобин имеет 4 специфических центра связывания:
с кислородом,
с ионами водорода,
с С02,
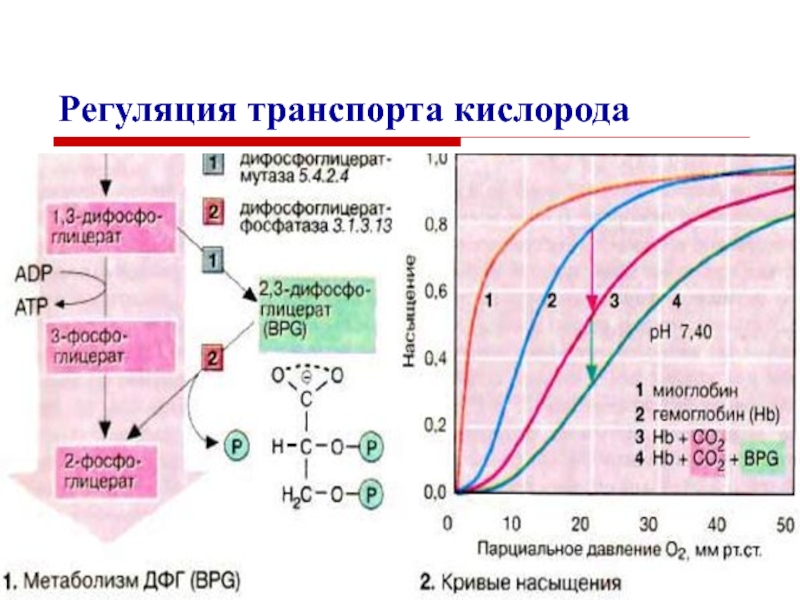
с 2,3 –
дифосфоглицератом.
2,3 – дифосфоглицерат образуется из глюкозы.
2,3 –ДФГ снижает сродство гемоглобина к кислороду, так как сам присоединяется к гемоглобину.
Слайд 22Виды гемоглобина
В крови взрослого содержатся 3 вида гемоглобина:
HbA1– 96%,
HbA2– 2,5%,
HbF
– 1,5%.
Виды гемоглобина различны: по АМК составу,
по электрофоретической подвижности,
по физико-химическим свойствам.
В глобине по структуре аминокислот различают 5 типов цепей:
α-, β-, δ-, γ-, ε-.
HbA1- 2α, 2β,
HbA2 –2α, 2δ,
HbF – 2α, 2γ.
Слайд 23Виды гемоглобина
Гемоглобин Говера (Hb 2α, 2ε)
синтезируется в первые 3
месяца внутриутробной жизни.
Фетальный гемоглобин
кровь новорожденного содержит 80% HbF,
образуется после
трёх месяцев внутриутробного развития,
имеет более высокое сродство к кислороду, так как слабее связывает ДФГ,
менее устойчив к действию окислителей, легко превращается в метгемоглобин,
более устойчив к щелочной денатурации,
в первые месяцы постнатальной жизни заменяется на HbA.
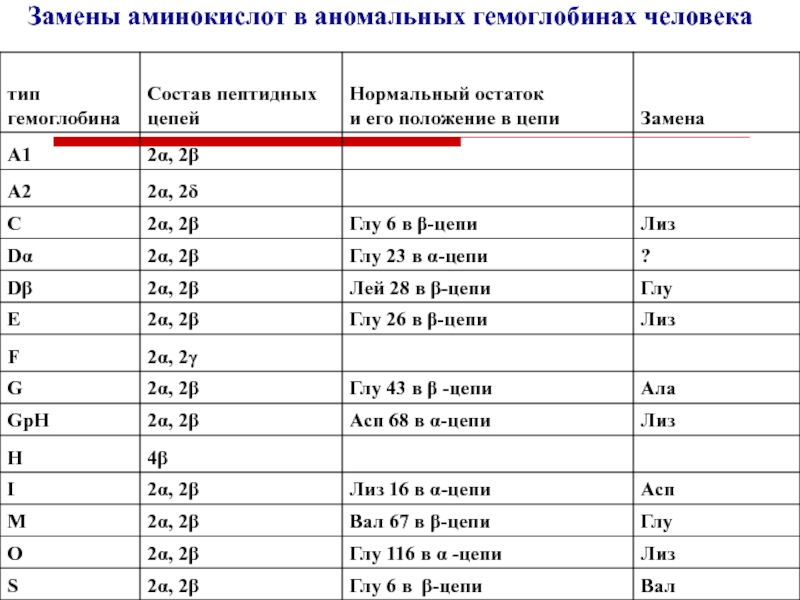
Существует более 150 вариантов аномальных гемоглобинов. Появляются в крови из-за мутаций генов.
Слайд 24Замены аминокислот в аномальных гемоглобинах человека
Слайд 25Гемоглобинозы –
заболевания гемоглобинов.
Гемоглобинозы:
гемоглобинопатии,
талассемии.
Гемоглобинопатии – болезни, в основе
которых лежит
наследственное изменение структуры цепи нормального
гемоглобина.
Серповидно-клеточная анемия – результат мутации.
В
HbS глу в шестом положении с N-конца заменена на валин в
β-цепях гемоглобина.
Эритроциты приобретают форму серпа.
Возникает стаз крови, гемолиз.
Слайд 26Талассемии
Талассемия – генетически обусловленное нарушение синтеза
одной из нормальных цепей гемоглобина
Различают :
α-, β-, γ- талассемии.
Болезнь Кули (β- талассемия)
гемолитическая анемия,
страдает синтез гема и метаболизм железа,
снижено количество НbА1,
повышено количество НbА2 и HbF.
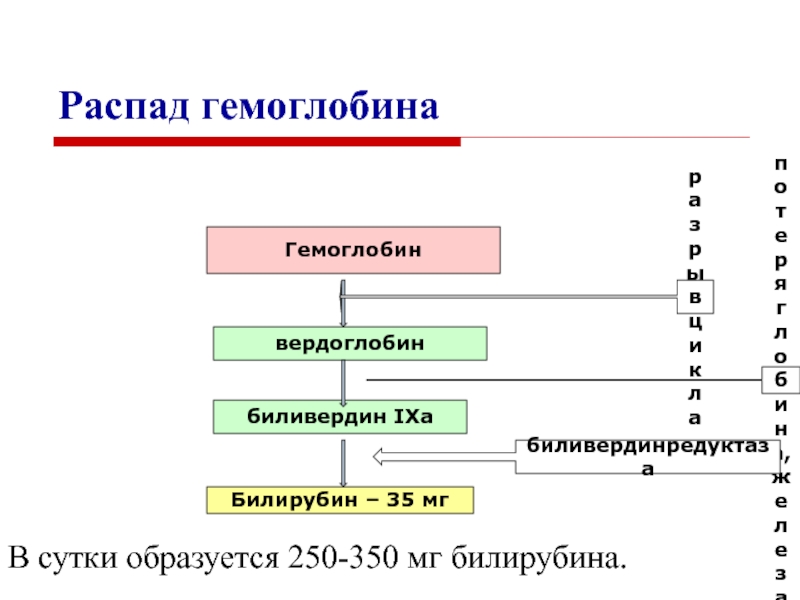
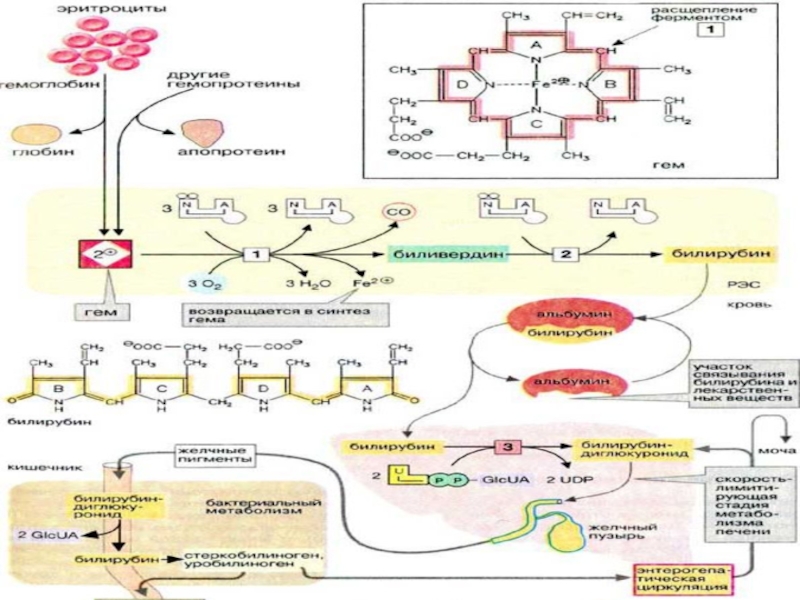
Слайд 27Распад гемоглобина
Срок жизни эритроцита – 120 дней
В сутки
у человека обновляется 6г Нb.
Распад гемоглобина происходит в микросомальной фракции
ретикулоэндотелиальных клеток печени, селезенки и костного мозга.
Слайд 28Распад гемоглобина
В сутки образуется 250-350 мг билирубина.
Гемоглобин
вердоглобин
биливердин IXa
Билирубин
– 35 мг
разрыв цикла
потеря глобина, железа
биливердинредуктаза
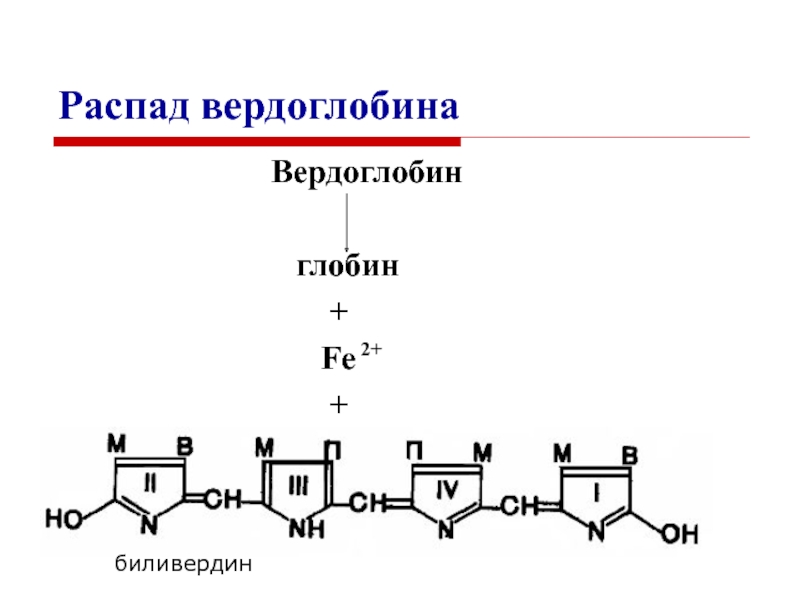
Слайд 30Распад вердоглобина
Вердоглобин
глобин
+
Fe
+
2+
биливердин
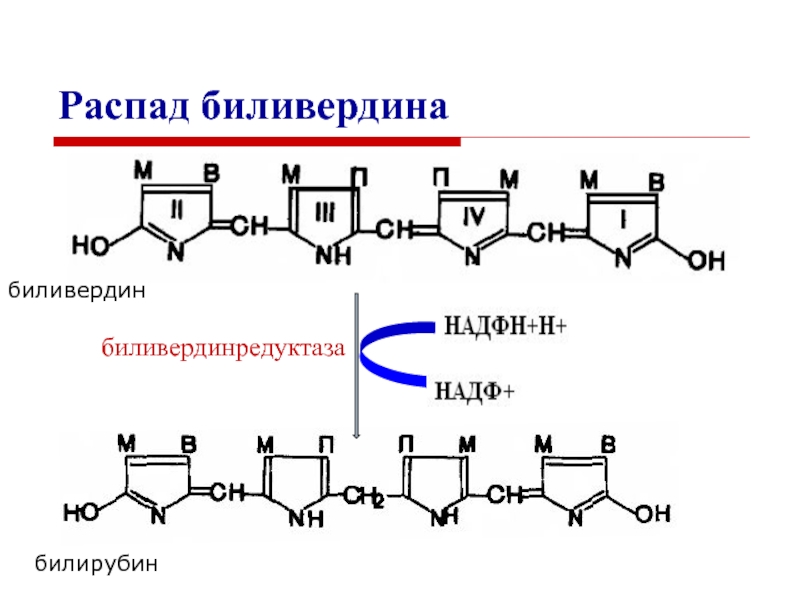
Слайд 31биливердин
билирубин
Распад биливердина
биливердинредуктаза
Слайд 32Характеристика прямого и непрямого билирубина
Непрямой (свободный, неконъюгированный) билирубин:
нерастворим
в воде,
хорошо связывается с липидами,
токсичен,
даёт непрямую реакцию
с диазореактивом Эрлиха (после обработки сыворотки крови спиртом),
связан с альбумином.
Токсичность непрямого билирубина:
снижает потребление кислорода,
повреждает мембраны,
снижает активность дегидрогеназ,
замедляет пробег электронов,
разобщитель.
Слайд 33Метаболизм билирубина в печени
Этапы:
поглощение билирубина клетками печени,
конъюгация билирубина с УДФ-глюкуроновой
кислотой,
секреция билирубина в желчь.
.
билирубин
Слайд 34Прямой (связанный, конъюгированный) билирубин
поступает из печени в желчный пузырь,
растворим в воде,
нетоксичен,
реагирует с диазореактивом прямо,
сразу выделяется
с мочой,
легко проходит через мембраны,
В норме содержание общего билирубина в крови 1,7-20,5 мкмоль /л:
25% от общего билирубина в крови приходится на прямой билирубин (0,96-5,1 мкмоль /л).
75% от общего билирубина составляет непрямой билирубин
(1,7-17,1 мкмоль /л).
Слайд 35Метаболизм прямого билирубина
Секреция прямого билирубина в желчь идёт с помощью
механизма активного транспорта.
В кишечнике под действием бактериальных ферментов идёт гидролиз
глюкуронидов.
Из билирубина образуется уробилиноген.
В норме большая часть бесцветных уробилиногенов в толстом кишечнике под действием микрофлоры окисляется в стеркобилин.
Часть уробилиногена снова всасывается и попадает в печень через воротную вену, где расщепляется до дипирролов
Часть уробилиногена всасывается в кишечнике через геморроидальные вены в общий кровоток и выделяется с мочой в виде пигмента уробилина.
В норме выделяется 0 - 4 мг уробилина в сутки.
При патологии (болезни печени, гемолиз) происходит накопление непрямого билирубина, уробилин мочи увеличен.
Слайд 37
Классификация желтух. Диагностическое значение определения прямого и непрямого билирубина.
Желтуха появляется
при уровне билирубина в крови более 34 мкмоль/л.
Слайд 38Гемолитическая желтуха
Возникает при:
врождённых и приобретённых гемолитических анемиях,
интоксикациях ядами, фосфором, лекарствами,
переливании
крови.
Усилен распад эритроцитов.
гемолиз эритроцитов
Слайд 39Печёночная желтуха
Возникает при:
вирусных гепатитах,
токсическом поражении печени,
циррозах,
паразитарных заболеваниях печени.
Клинические
проявления:
цитолиз,
возникают сообщения между желчными путями, кровеносными сосудами,
повреждаются стенки желчных ходов,
возникают тромбы – препятствия для желчи.
цирроз
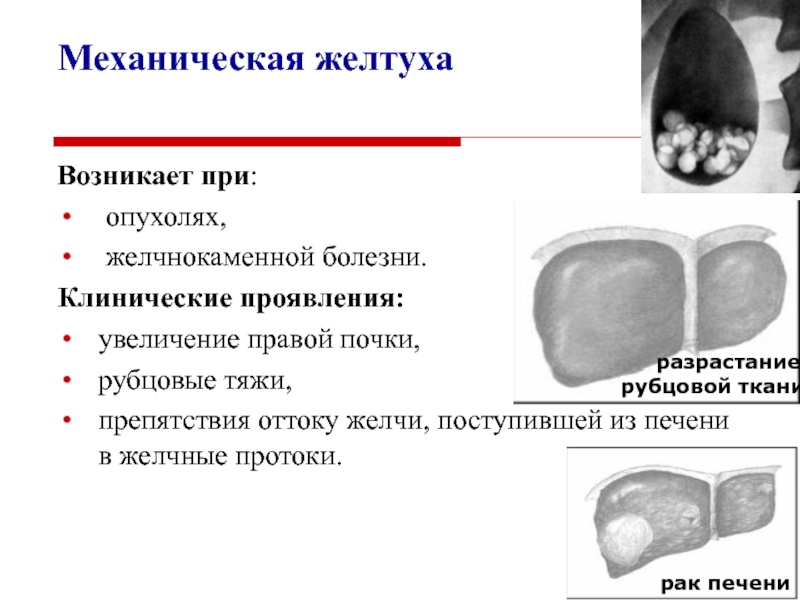
Слайд 40Механическая желтуха
Возникает при:
опухолях,
желчнокаменной болезни.
Клинические проявления:
увеличение правой почки,
рубцовые
тяжи,
препятствия оттоку желчи, поступившей из печени в желчные протоки.
рак
печени
разрастание рубцовой ткани
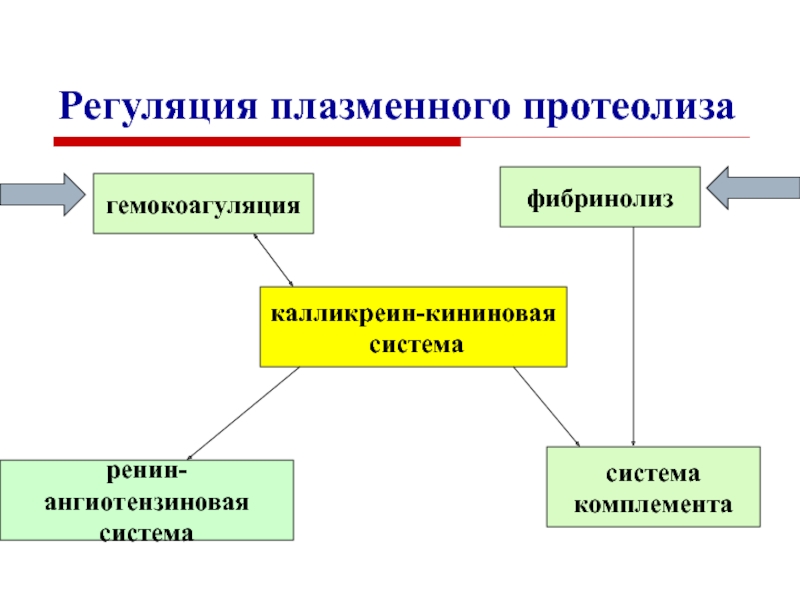
Слайд 42Регуляция плазменного протеолиза
гемокоагуляция
ренин-ангиотензиновая
система
калликреин-кининовая
система
система
комплемента
фибринолиз
Слайд 43Калликреин-кининовая система
Кинины
пептиды,
местные гормоны,
освобождаются из неактивных
предшественников (кининогенов), присутствующих в межтканевой жидкости ряда тканей и в
плазме крови.
Важнейшие кинины плазмы крови:
брадикинин,
каллидин,
метионил-лизил-брадикинин.
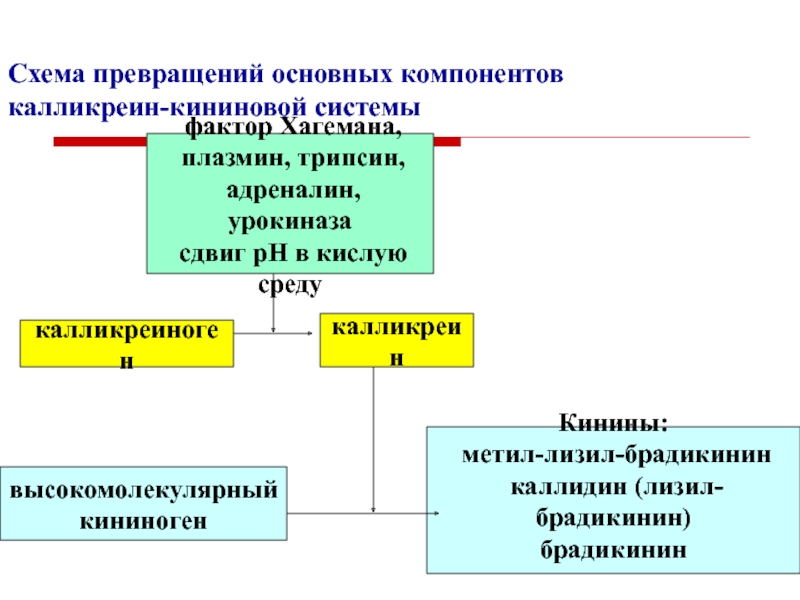
Слайд 44Схема превращений основных компонентов калликреин-кининовой системы
высокомолекулярный
кининоген
фактор Хагемана,
плазмин,
трипсин,
адреналин, урокиназа
сдвиг рН в кислую среду
Кинины:
метил-лизил-брадикинин
каллидин (лизил-брадикинин)
брадикинин
калликреин
калликреиноген
Слайд 45Эффекты кининов
гипотензивный,
повышают проницаемость сосудов,
вызывают боль в заушной области,
увеличивают приток крови к верхней части туловища,
регулируют тонус гладко-мышечных волокон,
передача сигнала в нервном синапсе,
кооперативные эффекты с простагландинами, участие в развитии воспаления.
Слайд 46В норме кининов в плазме мало
(3 нг/мл)
Повышается концентрация кининов при
шоке,
воспалении,
сердечно-сосудистых заболеваниях,
патологии ЖКТ,
опухолях,
ожоговой болезни
сепсисе.
Слайд 47
Функции плазменного калликреина
атака кининогена и активация БАВ,
активирует
плазминоген,
активирует компоненты комплемента,
активирует гемокоагуляцию (XII ? XIIA),
активирует фибринолиз,
активирует проренин,
мощный регулятор в образовании кининов и ангиотензинов,
участвует в процессинге БАВ: атриоуретического пептида, опиоидных пептидов,
участвует в обмене ЛПНП,
участвует в выделении протеаз из нейтрофилов.
Слайд 48Основные эффекты брадикинина
вызывает дилатацию резистивных сосудов, снижает артериальное давление,
увеличивает скорость локального кровотока,
повышает проницаемость сосудов микроциркуляторного русла,
обладает
прямым сосудорасширяющим эффектом в коронарных сосудах,
увеличивает частоту и силу сердечных сокращений,
инициирует болевые ощущения,
стимулирует выработку эндотелием сосудов соединений (простациклина, монооксида азота),
стимулирует миграцию лейкоцитов в зону воспаления,
стимулирует синтез простагландинов,
обладает инсулиноподобным эффектом.