Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Особенности формирования кардиоренального синдрома при декомпенсации
Содержание
- 1. Особенности формирования кардиоренального синдрома при декомпенсации
- 2. ОпределениеКардиоренальный синдром (КРС) — это патологические взаимообусловленные состояния
- 3. Основной причиной декомпенсации СН является выраженная задержка
- 4. Типы1-й тип Острый кардиоренальный синдром Резкое ухудшение
- 5. Эпидемиология По данным наиболее крупного регистра больных
- 6. Снижение СКФ при декомпенсации ХСНУ 70% пациентов
- 7. Механизмы снижения СКФ при стабильном течении ХСННарушение
- 8. Механизмы формирования острого КРС при декомпенсации ХСНПричины
- 9. Спасибо за внимание
- 10. Скачать презентанцию
ОпределениеКардиоренальный синдром (КРС) — это патологические взаимообусловленные состояния с вовлечением сердца и почек, развивающиеся вследствие острой или хронической дисфункции одного из органов с последующей острой или хроничесДекомпенсация сердечной недостаточности — это обострение
Слайды и текст этой презентации
Слайд 1Особенности формирования кардиоренального синдрома при декомпенсации хронической сердечной недостаточности
Самохин с.
с. 930176
Слайд 2Определение
Кардиоренальный синдром (КРС) — это патологические взаимообусловленные состояния с вовлечением сердца
и почек, развивающиеся вследствие острой или хронической дисфункции одного из
органов с последующей острой или хроничесДекомпенсация сердечной недостаточности — это обострение течения хронической сердечной недостаточности на фоне отсутствия приверженности к лечению, ухудшающаяся почечная функция, аритмии или другая сопутствующая патология.кой дисфункцией другого органа.
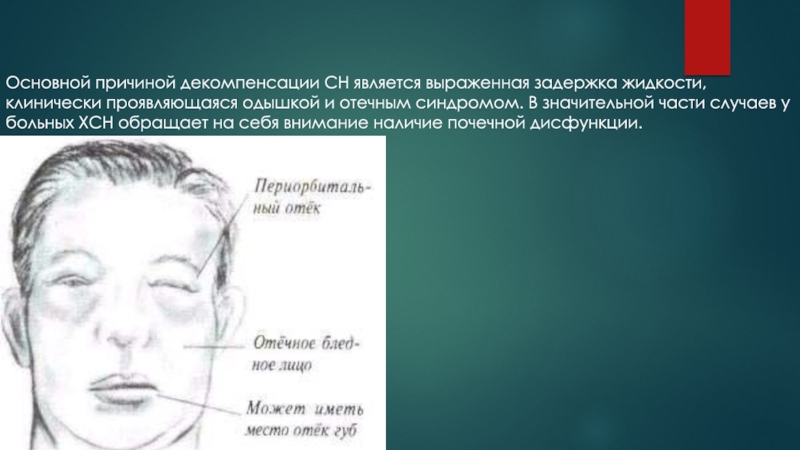
Слайд 3Основной причиной декомпенсации СН является выраженная задержка жидкости, клинически проявляющаяся
одышкой и отечным синдромом. В значительной части случаев у больных
ХСН обращает на себя внимание наличие почечной дисфункции.Слайд 4Типы
1-й тип Острый кардиоренальный синдром Резкое ухудшение функции сердца (кардиогенный
шок, декомпенсация), приводящее к острому повреждению почек
2-й тип Хронический
кардиоренальный синдром Хроническое нарушение функции сердца (ХСН), приводящее к прогрессированию ХБП 3-й тип Острый ренокардиальный синдром Резкое ухудшение функции почек, вызывающее острое повреждение сердца (СН, аритмии)
4-й тип Хронический ренокардиальный синдром Хроническое заболевание почек, приводящее к снижению функции сердца и увеличивающее риски
5-й тип Вторичный кардиоренальный синдром Системная патология (диабет, сепсис, коллагенозы), приводящая к дисфункции сердца и почек одновременно