Слайд 2Краснуха
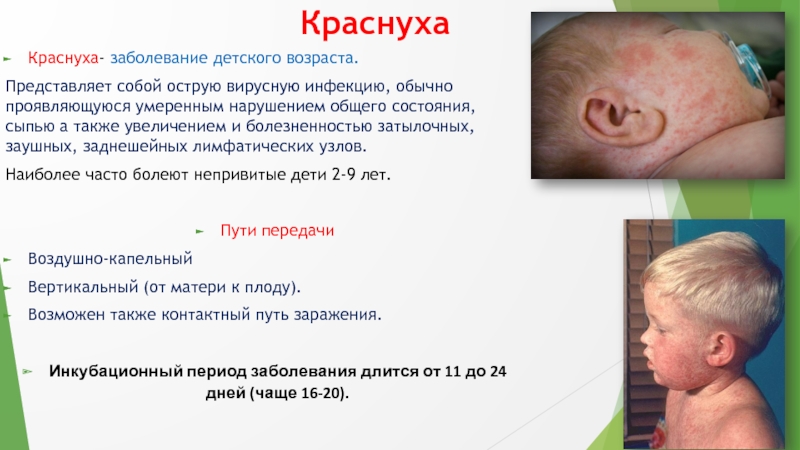
Краснуха- заболевание детского возраста.
Представляет собой острую вирусную инфекцию, обычно проявляющуюся
умеренным нарушением общего состояния, сыпью а также увеличением и болезненностью
затылочных, заушных, заднешейных лимфатических узлов.
Наиболее часто болеют непривитые дети 2-9 лет.
Пути передачи
Воздушно-капельный
Вертикальный (от матери к плоду).
Возможен также контактный путь заражения.
Инкубационный период заболевания длится от 11 до 24 дней (чаще 16-20).
Слайд 3Симптомы заболевания
Больной становится заразным за 1 неделю до появления сыпи
и продолжает выделять вирус в течение 5-7 дней после появления
высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21-20 месяцев).
Увеличение лимфатических узлов, в особенности тех, что расположены на затылке и задней стороне шеи
Незначительный насморк и сухой кашель, чувство першения в горле, слезотечение.
Вирус краснухи вызывает:
В первый день болезни у 75-90% больных возникает характерная сыпь на коже.
Сыпь макулезная (пятнистая) не зудящая, вначале на лице, потом спускается на все тело в течение нескольких часов.
Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой части головы, а затем в течение суток она появляется на туловище и конечностях. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единычные высыпания появляются на слизистой оболочке рта.
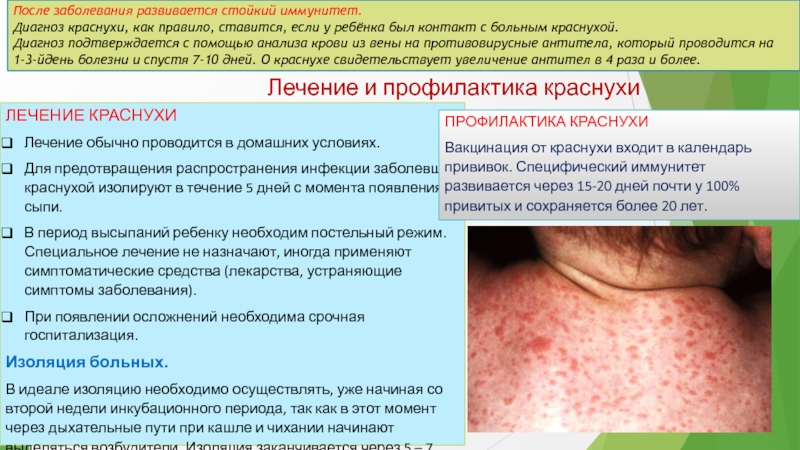
Слайд 4После заболевания развивается стойкий иммунитет.
Диагноз краснухи, как правило, ставится, если
у ребёнка был контакт с больным краснухой.
Диагноз подтверждается с помощью
анализа крови из вены на противовирусные антитела, который проводится на 1-3-йдень болезни и спустя 7-10 дней. О краснухе свидетельствует увеличение антител в 4 раза и более.
ЛЕЧЕНИЕ КРАСНУХИ
Лечение обычно проводится в домашних условиях.
Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи.
В период высыпаний ребенку необходим постельный режим. Специальное лечение не назначают, иногда применяют симптоматические средства (лекарства, устраняющие симптомы заболевания).
При появлении осложнений необходима срочная госпитализация.
Изоляция больных.
В идеале изоляцию необходимо осуществлять, уже начиная со второй недели инкубационного периода, так как в этот момент через дыхательные пути при кашле и чихании начинают выделяться возбудители. Изоляция заканчивается через 5 – 7 дней, когда исчезает сыпь.
Лечение и профилактика краснухи
ПРОФИЛАКТИКА КРАСНУХИ
Вакцинация от краснухи входит в календарь прививок. Специфический иммунитет развивается через 15-20 дней почти у 100% привитых и сохраняется более 20 лет.
Слайд 5Ветряная оспа( ветрянка)
Ветряная оспа (ветрянка) — инфекционное заболевание, отличительной особенностью
которого является образование на коже специфической сыпи в виде мелких
пузырьков.
Пути передачи:
Вирус передается от больного человека к здоровому воздушно-капельным путем.
Заражение также может произойти от больного опоясывающим лишаем (вызывается той же разновидностью вируса герпеса).
Инкубационный период ветрянки 7-21 день.
Признаки заболевания
1. Лихорадочное состояние, резкое повышение температуры тела до 39-40 градусов, головная боль.
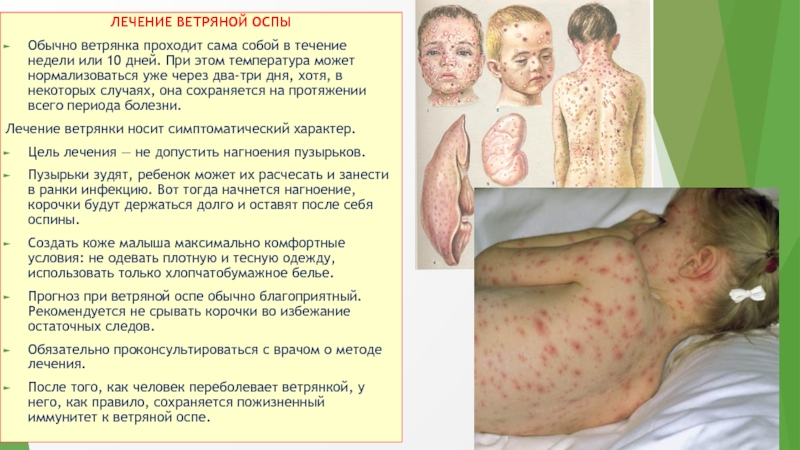
2. Самый яркий признак ветряной оспы – сыпь и зуд. На теле появляются прыщики.
Вначале это пятнышки, которые вскоре начинают несколько возвышаться над уровнем кожи, розового или красного цвета с четкими контурам округлой формы. Через несколько часов на них образуются прозрачные блестящие пузырьки от 1 до 5 мм диаметре, похожие на капли воды и окруженные узким розово-красным ободком. Через 2-3 дня пузырьки подсыхают и дают плоские поверхностные желтые или светло-коричневые корочки, которые спустя 6-8 дней отпадают, как правило, не оставляя после себя рубцов. Обычно сыпь заживает бесследно, однако если ее расчесать – на коже после заживления могут остаться рубцы и шрамы.
Лихорадка, высыпание на коже и слизистых оболочках продолжается в течение 5-10 дней.

Слайд 6ЛЕЧЕНИЕ ВЕТРЯНОЙ ОСПЫ
Обычно ветрянка проходит сама собой в течение недели
или 10 дней. При этом температура может нормализоваться уже через
два-три дня, хотя, в некоторых случаях, она сохраняется на протяжении всего периода болезни.
Лечение ветрянки носит симптоматический характер.
Цель лечения — не допустить нагноения пузырьков.
Пузырьки зудят, ребенок может их расчесать и занести в ранки инфекцию. Вот тогда начнется нагноение, корочки будут держаться долго и оставят после себя оспины.
Создать коже малыша максимально комфортные условия: не одевать плотную и тесную одежду, использовать только хлопчатобумажное белье.
Прогноз при ветряной оспе обычно благоприятный. Рекомендуется не срывать корочки во избежание остаточных следов.
Обязательно проконсультироваться с врачом о методе лечения.
После того, как человек переболевает ветрянкой, у него, как правило, сохраняется пожизненный иммунитет к ветряной оспе.
Слайд 7ОСЛОЖНЕНИЯ ВЕТРЯНОЙ ОСПЫ
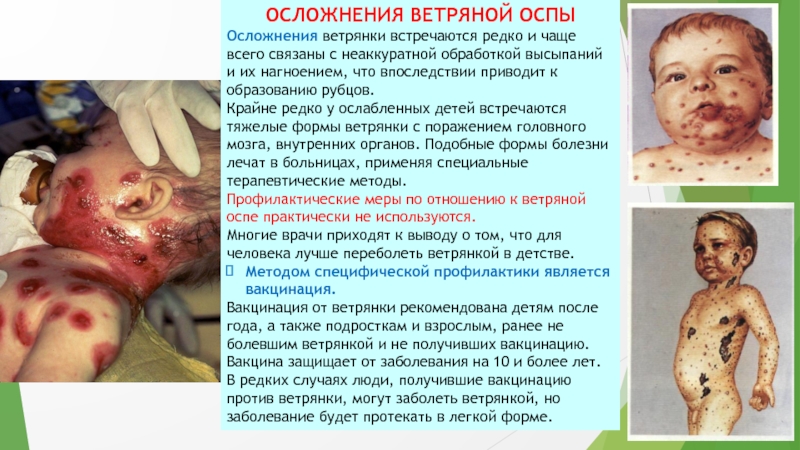
Осложнения ветрянки встречаются редко и чаще всего связаны
с неаккуратной обработкой высыпаний и их нагноением, что впоследствии приводит
к образованию рубцов.
Крайне редко у ослабленных детей встречаются тяжелые формы ветрянки с поражением головного мозга, внутренних органов. Подобные формы болезни лечат в больницах, применяя специальные терапевтические методы.
Профилактические меры по отношению к ветряной оспе практически не используются.
Многие врачи приходят к выводу о том, что для человека лучше переболеть ветрянкой в детстве.
Методом специфической профилактики является вакцинация.
Вакцинация от ветрянки рекомендована детям после года, а также подросткам и взрослым, ранее не болевшим ветрянкой и не получивших вакцинацию.
Вакцина защищает от заболевания на 10 и более лет. В редких случаях люди, получившие вакцинацию против ветрянки, могут заболеть ветрянкой, но заболевание будет протекать в легкой форме.
Слайд 8Эпидемический паротит (свинка, заушница) - острое инфекционное заболевание, характеризующееся лихорадкой,
общей интоксикацией, поражением слюнных желез, а иногда половых и других
желез, нервной системы.
Признаки заболевания!
Острое повышение температуры до 38—39° и выше.
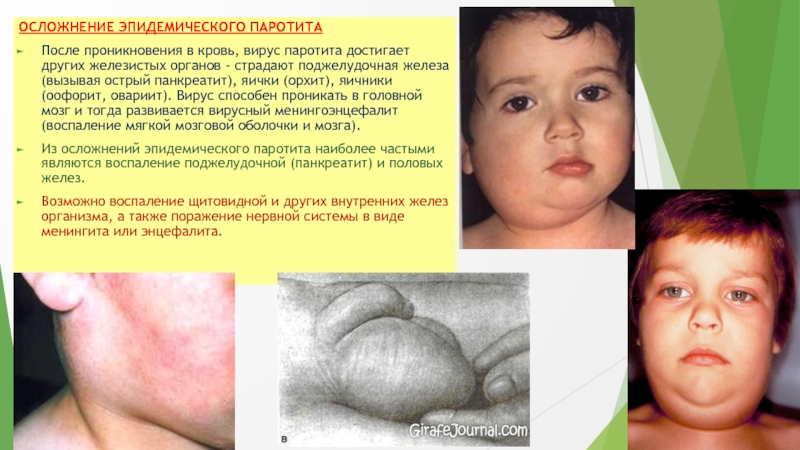
Появляется припухлость и болезненность околоушных желез, сначала, как правило, с одной стороны, а через 1—2 дня — и с другой. В отдельных случаях за 1—2 дня до появления припухлости околоушных желез наблюдаются продромальные явления (общее недомогание, вялость, головная боль, нарушение сна).
Железа увеличивается в размерах, появляется болезненность при прикосновении, которая особенно выражена впереди уха, позади мочки уха и в области сосцевидного отростка. Кожа над воспаленной железой напряжена, лоснится, припухлость может распространяться на шею. Припухлость сохраняется около 3-10 дней.
Однако вирус может поражать и оболочки мозга (менингит), и поджелудочную железу (острый панкреатит), и половые железы (яичники и яички), и почки.
Эпидемический паротит
Пути передачи заболевания
Вирус передается воздушно-капельным путем.
Источник инфекции – больной человек, он становится заразным за 1-2 дня до появления признаков болезни и в первые 5 дней болезни.
Инкубационный период продолжается от 11 до 23 дней.
Длительность заразного периода — до исчезновения клинических проявлений, но не менее 9 дней от начала болезни.

Слайд 9ОСЛОЖНЕНИЕ ЭПИДЕМИЧЕСКОГО ПАРОТИТА
После проникновения в кровь, вирус паротита достигает других
железистых органов - страдают поджелудочная железа (вызывая острый панкреатит), яички
(орхит), яичники (оофорит, овариит). Вирус способен проникать в головной мозг и тогда развивается вирусный менингоэнцефалит (воспаление мягкой мозговой оболочки и мозга).
Из осложнений эпидемического паротита наиболее частыми являются воспаление поджелудочной (панкреатит) и половых желез.
Возможно воспаление щитовидной и других внутренних желез организма, а также поражение нервной системы в виде менингита или энцефалита.
Слайд 10ЛЕЧЕНИЕ ЭПИДЕМИЧЕСКОГО ПАРОТИТА
Обычно проводится на дому.
В стационар педиатрических отделений попадают
только дети с эпидемическим паротитом средней или тяжелой формы течения.
Специфического
лечения нет.
Как правило, педиатры прописывают заболевшим легкой формой эпидемического паротита, лечение, в виде постельного режима, специальной жидкой диеты.
ПРОФИЛАКТИКА ЭПИДЕМИЧЕСКОГО ПАРОТИТА
Для создания невосприимчивости к эпидемическому паротиту, предусмотрена вакцинация.
Слайд 11Корь
Пути передачи заболевания
Инфекция передается воздушно-капельным путем.
Больной заразен за 4-6 дней
до появления сыпи и в первые 4 дня высыпаний.
Инкубационный период
от 8 до 17 дней.
Признаки заболевания:
Корь - широко распространенное острое инфекционное заболевание, встречающееся главным образом у детей и характеризующееся повышением температуры, катаральным воспалением слизистых оболочек носа, глаз и горла и появлением на коже пятен сыпи.
1. Значительное повышение температуры. Болезнь начинается не с появления сыпи, а с симптомов простуды: температура 38-40 градусов, резкая слабость, отсутствие аппетита, сухой кашель, насморк. Позже появляется конъюнктивит (воспаление слизистой оболочки глаза).
2. На 3-5 день самочувствие больного несколько улучшается, снижается температура. Однако через день температура вновь повышается. На внутренней поверхности щек образуются характерные пятна, напоминающие скопление зерен манной крупы.
3. Через 1-2 дня (3-5 день болезни) появляется сыпь. Сначала она обнаруживается за ушами и на лбу, затем быстро распространяется - на лицо, шею, тело и конечности.
Мелкие розовые пятна быстро увеличиваются в размерах, приобретая неправильную форму, иногда сливаются. В период максимального высыпания температура может подниматься до 40,5°С.
Сыпь сохраняется 4-7 дней, а затем постепенно исчезает в том же порядке, как и появляется. На месте сыпи остаются участки коричневой пигментации, которая держится 7-10 дней.

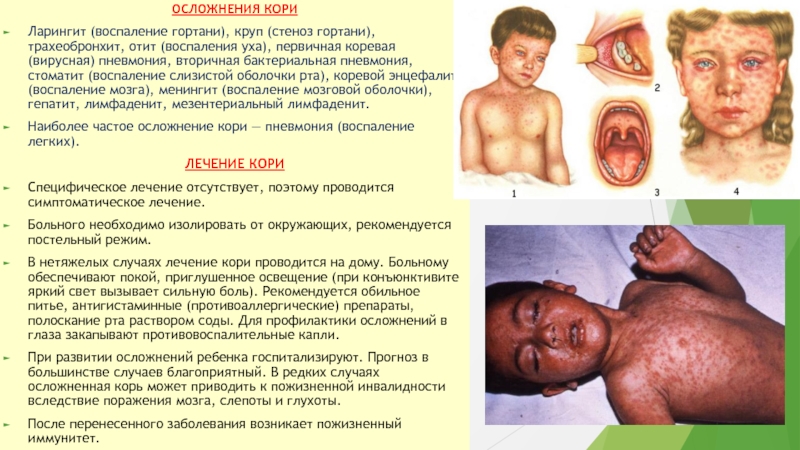
Слайд 12ОСЛОЖНЕНИЯ КОРИ
Ларингит (воспаление гортани), круп (стеноз гортани), трахеобронхит, отит (воспаления
уха), первичная коревая (вирусная) пневмония, вторичная бактериальная пневмония, стоматит (воспаление
слизистой оболочки рта), коревой энцефалит (воспаление мозга), менингит (воспаление мозговой оболочки), гепатит, лимфаденит, мезентериальный лимфаденит.
Наиболее частое осложнение кори — пневмония (воспаление легких).
ЛЕЧЕНИЕ КОРИ
Специфическое лечение отсутствует, поэтому проводится симптоматическое лечение.
Больного необходимо изолировать от окружающих, рекомендуется постельный режим.
В нетяжелых случаях лечение кори проводится на дому. Больному обеспечивают покой, приглушенное освещение (при конъюнктивите яркий свет вызывает сильную боль). Рекомендуется обильное питье, антигистаминные (противоаллергические) препараты, полоскание рта раствором соды. Для профилактики осложнений в глаза закапывают противовоспалительные капли.
При развитии осложнений ребенка госпитализируют. Прогноз в большинстве случаев благоприятный. В редких случаях осложненная корь может приводить к пожизненной инвалидности вследствие поражения мозга, слепоты и глухоты.
После перенесенного заболевания возникает пожизненный иммунитет.
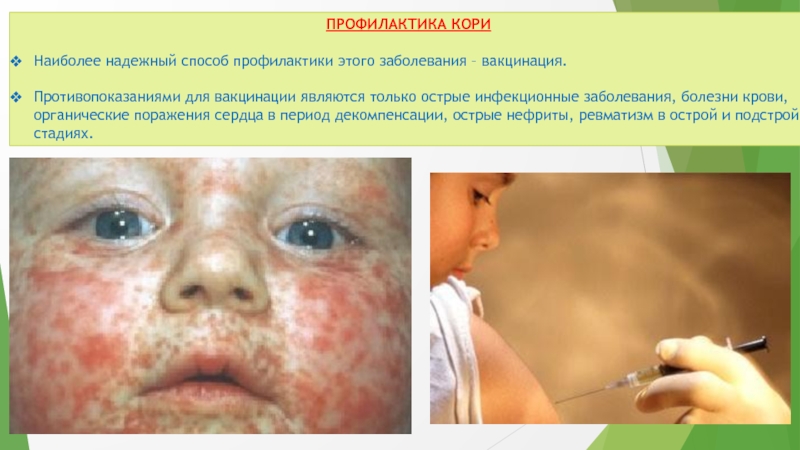
Слайд 13ПРОФИЛАКТИКА КОРИ
Наиболее надежный способ профилактики этого заболевания – вакцинация.
Противопоказаниями для
вакцинации являются только острые инфекционные заболевания, болезни крови, органические поражения
сердца в период декомпенсации, острые нефриты, ревматизм в острой и подстрой стадиях.
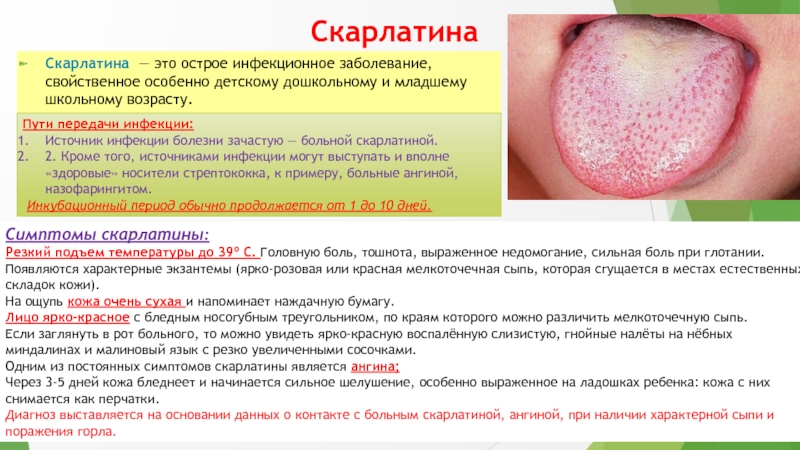
Слайд 14Скарлатина
Скарлатина — это острое инфекционное заболевание, свойственное особенно детскому дошкольному
и младшему школьному возрасту.
Пути передачи инфекции:
Источник инфекции болезни зачастую —
больной скарлатиной.
2. Кроме того, источниками инфекции могут выступать и вполне «здоровые» носители стрептококка, к примеру, больные ангиной, назофарингитом.
Инкубационный период обычно продолжается от 1 до 10 дней.
Симптомы скарлатины:
Резкий подъем температуры до 39º C. Головную боль, тошнота, выраженное недомогание, сильная боль при глотании.
Появляются характерные экзантемы (ярко-розовая или красная мелкоточечная сыпь, которая сгущается в местах естественных складок кожи).
На ощупь кожа очень сухая и напоминает наждачную бумагу.
Лицо ярко-красное с бледным носогубным треугольником, по краям которого можно различить мелкоточечную сыпь.
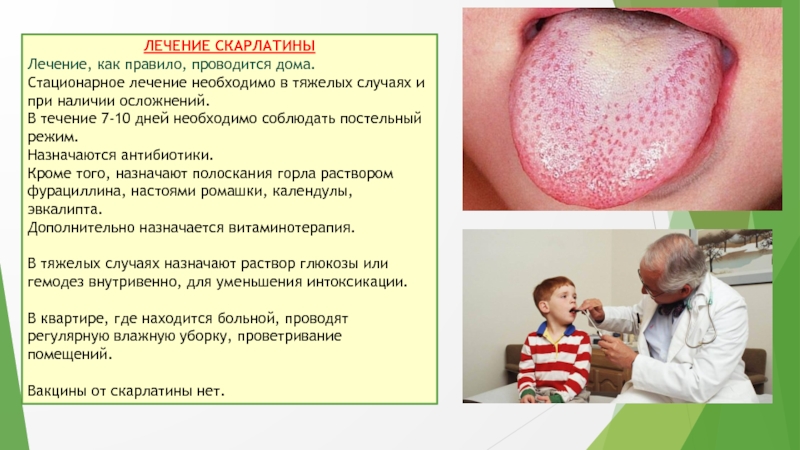
Если заглянуть в рот больного, то можно увидеть ярко-красную воспалённую слизистую, гнойные налёты на нёбных миндалинах и малиновый язык с резко увеличенными сосочками.
Одним из постоянных симптомов скарлатины является ангина;
Через 3-5 дней кожа бледнеет и начинается сильное шелушение, особенно выраженное на ладошках ребенка: кожа с них снимается как перчатки.
Диагноз выставляется на основании данных о контакте с больным скарлатиной, ангиной, при наличии характерной сыпи и поражения горла.
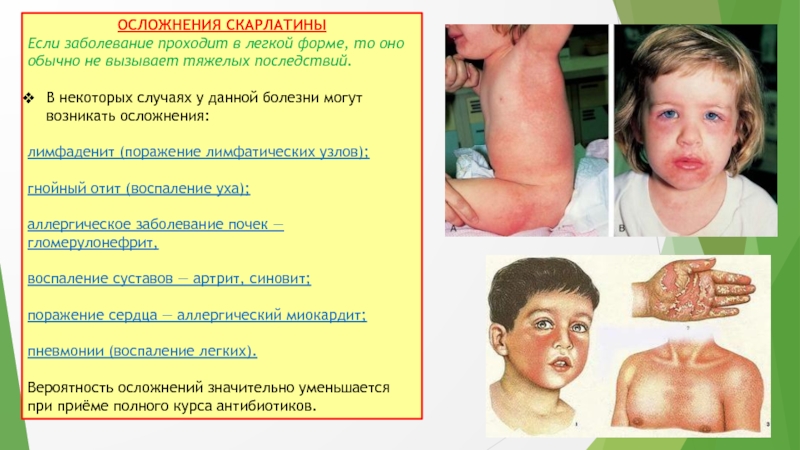
Слайд 15ОСЛОЖНЕНИЯ СКАРЛАТИНЫ
Если заболевание проходит в легкой форме, то оно обычно
не вызывает тяжелых последствий.
В некоторых случаях у данной болезни могут
возникать осложнения:
лимфаденит (поражение лимфатических узлов);
гнойный отит (воспаление уха);
аллергическое заболевание почек — гломерулонефрит,
воспаление суставов — артрит, синовит;
поражение сердца — аллергический миокардит;
пневмонии (воспаление легких).
Вероятность осложнений значительно уменьшается при приёме полного курса антибиотиков.
Слайд 16ЛЕЧЕНИЕ СКАРЛАТИНЫ
Лечение, как правило, проводится дома.
Стационарное лечение необходимо в тяжелых
случаях и при наличии осложнений.
В течение 7-10 дней необходимо соблюдать
постельный режим.
Назначаются антибиотики.
Кроме того, назначают полоскания горла раствором фурациллина, настоями ромашки, календулы, эвкалипта.
Дополнительно назначается витаминотерапия.
В тяжелых случаях назначают раствор глюкозы или гемодез внутривенно, для уменьшения интоксикации.
В квартире, где находится больной, проводят регулярную влажную уборку, проветривание помещений.
Вакцины от скарлатины нет.
Слайд 17Коклюш
Коклюш (от фр. coqueluche; лат. Pertussis) — острая антропонозная воздушно-капельная
бактериальная инфекция, наиболее характерным признаком которой является приступообразный спазматический кашель.
Опасное инфекционное заболевание дыхательных путей.
Коклюш очень опасен для детей младше 2 лет. В более старшем возрасте эта инфекция протекает значительно легче.
Наиболее часто заражаются непривитые дети в возрасте до 5 лет.
Пути передачи инфекции:
Коклюш вызывается специфической бактерией под названием Bordetella pertussis. Микроб передается воздушно-капельным путем. Заболевание очень заразное.
Симптомы заболевания:
Коклюш длится в среднем шесть недель и делится на несколько стадий.
Инкубационный период. Этот период характеризуется умеренным повышением температуры, чиханием, насморком, а так же кашлем, который не проходит под действием противокашлевых средств.
Заболевание начинается постепенно. Незначительно поднимается температура тела, начинается насморк и сухой кашель. Кашель постепенно нарастает по силе и длительности и переходит в спазматический.
Примерно к третьей неделе кашель приобретает приступообразную форму, усиливается, что происходит чаще всего ночью.
Примерно с третьей по четвертую неделю наблюдается спастический типичный кашель с выделением слизистой вязкой мокроты. Лицо больного во время приступа кашля краснеет, а язык при это высовываетс

Слайд 18При спазматическом приступе после свистящего вдоха следует серия коротких судорожных
кашлевых толчков, которые без остановки следуют друг за другом на
протяжении одного выдоха. Иногда такие приступы сопровождаются рвотой, посинением или покраснением лица, отхождением мокроты. В течение одного дня таких приступов может быть 20-30 и более, в зависимости от тяжести заболевания.
У грудничков не случается типичных приступов кашля. После нескольких кашлевых толчков вместо того у них может появиться остановка дыхания на короткое время, которая может стать очень опасной для жизни.
Период спазматического кашля продолжается около 3-4 недель и более, количество приступов постепенно уменьшается и они становятся менее интенсивными. Тем не менее, небольшой кашель, слабость, раздражительность и повышенная возбудимость ребенка сохраняются в течение последующих нескольких месяцев.
ДИАГНОСТИКА КОКЛЮША
Диагноз коклюша выставляется при наличии типичного кашля.
Диагностика коклюша основывается на результатах лабораторных исследований. Для подтверждения диагноза может производиться посев мокроты и слизи, взятой со слизистой оболочки глотки.

Слайд 19ЛЕЧЕНИЕ КОКЛЮША
Больных в возрасте до 1 года, а также больных
с осложнениями, тяжелыми формами коклюша госпитализируют.
Лечение, как правило, проводят в
домашних условиях.
Основное лечения осуществляется антибиотиками.
Из лекарственных препаратов врач обычно назначает антибиотики, антигистаминные и противокашлевые препараты и, иногда, нейролептики — чтобы ослабить спазматический кашель.
Для лечения больных коклюшем важен общий режим, чистый воздух, спокойная обстановка, устранение всех факторов, способствующих возникновению приступов, назначение витаминов.
ПРОФИЛАКТИКА КОКЛЮША
Единственным действительно эффективным методом избегания заболевания коклюша в педиатрии является вакцинация.
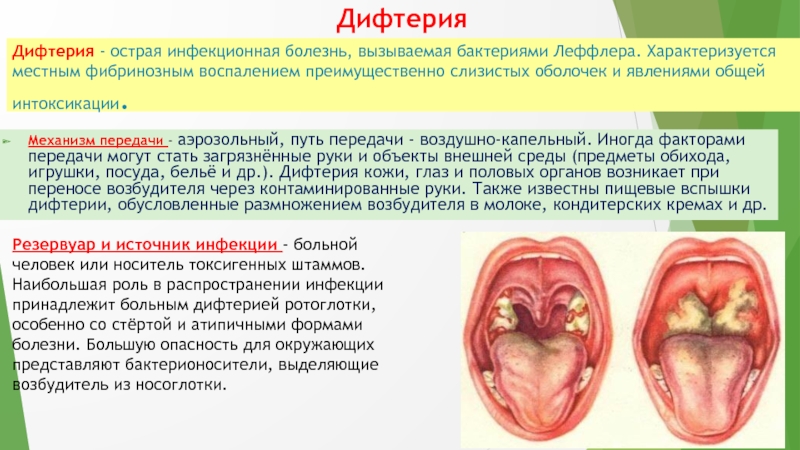
Слайд 20Дифтерия - острая инфекционная болезнь, вызываемая бактериями Леффлера. Характеризуется местным
фибринозным воспалением преимущественно слизистых оболочек и явлениями общей интоксикации.
Механизм передачи
- аэрозольный, путь передачи - воздушно-капельный. Иногда факторами передачи могут стать загрязнённые руки и объекты внешней среды (предметы обихода, игрушки, посуда, бельё и др.). Дифтерия кожи, глаз и половых органов возникает при переносе возбудителя через контаминированные руки. Также известны пищевые вспышки дифтерии, обусловленные размножением возбудителя в молоке, кондитерских кремах и др.
Дифтерия
Резервуар и источник инфекции - больной человек или носитель токсигенных штаммов. Наибольшая роль в распространении инфекции принадлежит больным дифтерией ротоглотки, особенно со стёртой и атипичными формами болезни. Большую опасность для окружающих представляют бактерионосители, выделяющие возбудитель из носоглотки.
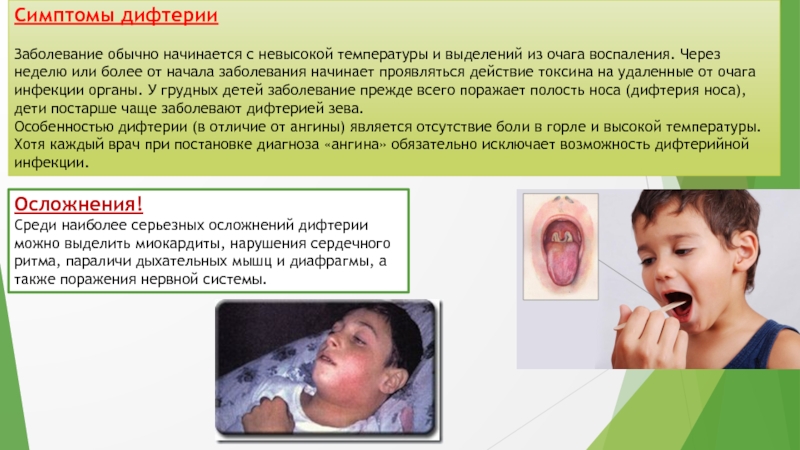
Слайд 21Симптомы дифтерии
Заболевание обычно начинается с невысокой температуры и выделений из
очага воспаления. Через неделю или более от начала заболевания начинает
проявляться действие токсина на удаленные от очага инфекции органы. У грудных детей заболевание прежде всего поражает полость носа (дифтерия носа), дети постарше чаще заболевают дифтерией зева.
Особенностью дифтерии (в отличие от ангины) является отсутствие боли в горле и высокой температуры. Хотя каждый врач при постановке диагноза «ангина» обязательно исключает возможность дифтерийной инфекции.
Осложнения!
Среди наиболее серьезных осложнений дифтерии можно выделить миокардиты, нарушения сердечного ритма, параличи дыхательных мышц и диафрагмы, а также поражения нервной системы.
Слайд 22Лечение дифтерии у детей
Больных дифтерией госпитализируют в обязательном порядке.
При
дифтерийном крупе показаны антибиотики, аэрозоли гипосенсибилизирующих средств, препараты, расширяющие бронхи.
При распространенном поражении гортани и удушье прибегают к оперативному вмешательству.
Профилактика дифтерии у детей
Вакцинация.
В первые сутки после вакцинирования может быть общее недомогание, повышение температуры тела, краснота и уплотнение тканей в месте инъекции.
Также большое значение в профилактике дифтерии имеют противоэпидемические мероприятия. Сюда относятся госпитализация больных и бактерионосителей, карантин и дезинфекция в очаге заболевания.