Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ПЕРИНАТОЛОГИЯ КАК НАУКА
Содержание
- 1. ПЕРИНАТОЛОГИЯ КАК НАУКА
- 2. Медико-демографические особенности здоровья населения в современных условиях:
- 3. В Республике Хакасия при анализе показателя рождаемости
- 4. Проблемы репродуктивного здоровья женщин в России следующие:
- 5. Проблемы рождаемости в России следующие: Суммарный показатель
- 6. Сравнительный показатель материнской смертности на 100
- 7. Сравните уровень абортов в России и в других странах цивилизованного мира
- 8. Каждая женщина в Российской Федерации в среднем
- 9. В Республике Хакасия число абортов на 1000
- 10. А теперь посмотрите какое место занимает Россия
- 11. Около 15% супружеских пар страдают бесплодием, в
- 12. Результаты Всероссийской диспансеризации детей в 2002 г.
- 13. Перинатология – это самостоятельная наука, которая занимается
- 14. «Событие происходит лишь тогда, когда ты к
- 15. Классическое акушерство: 1. приоритет интересов матери;2. всегда
- 16. Перинатальное акушерство: приоритетность интересов матери и интересам
- 17. Перинатология - это самостоятельная дисциплина, она имеет
- 18. Второе отличие. Перинатологии противопоказаны экстренные ситуации. Любая
- 19. Перинатальный период охватывает период внутриутробного развития плода
- 20. Основные перинатальные показатели: перинатальная смертность и перинатальная
- 21. Перинатальная смертность (ПС) - интегральный показатель, характеризующий
- 22. Причины перинатальной заболеваемости и смертности: социально-биологическиесоциально-гигиеническиемедико-организационныемедицинские.
- 23. Перинатальная смертность учитывается во всех странах. Страны
- 24. Для правильного исчисления перинатальной смертности важной является
- 25. 1. ЖиворождениеЖиворождением является полное изгнание или извлечение
- 26. 2. Мертворождение.Мертворождением является смерть продукта зачатия до
- 27. 3. Масса при рождении.Массой при рождении считается результат
- 28. Перинатальный период начинается с 28 нед. беременности,
- 29. Основные причины перинатальной смертности в России: Это
- 30. Основные причины перинатальной смертности в связи с
- 31. По федеральным округам в 2007 г. показатель
- 32. Сравнительные показатели перинатальной смертности по Республике Хакасия (на 1000 родившихся живыми и мертвыми в промилле)
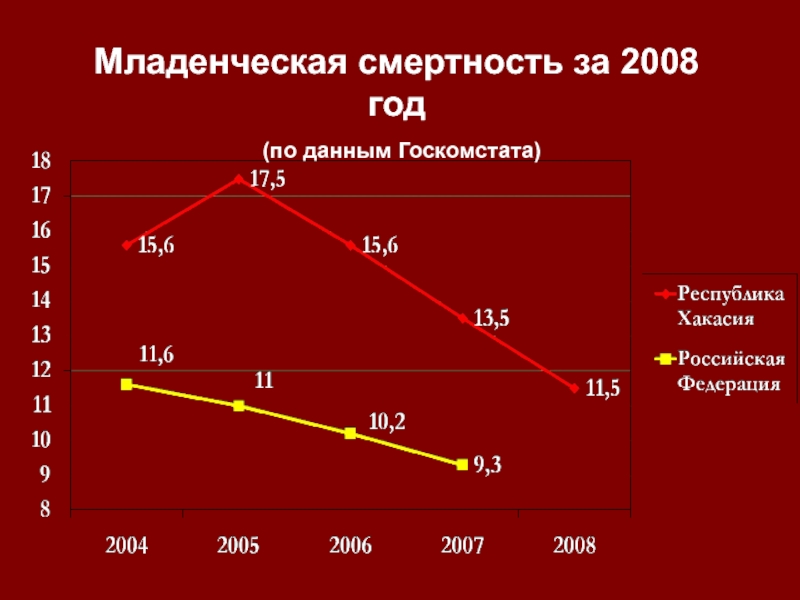
- 33. Младенческая смертность за 2008 год (по данным Госкомстата)
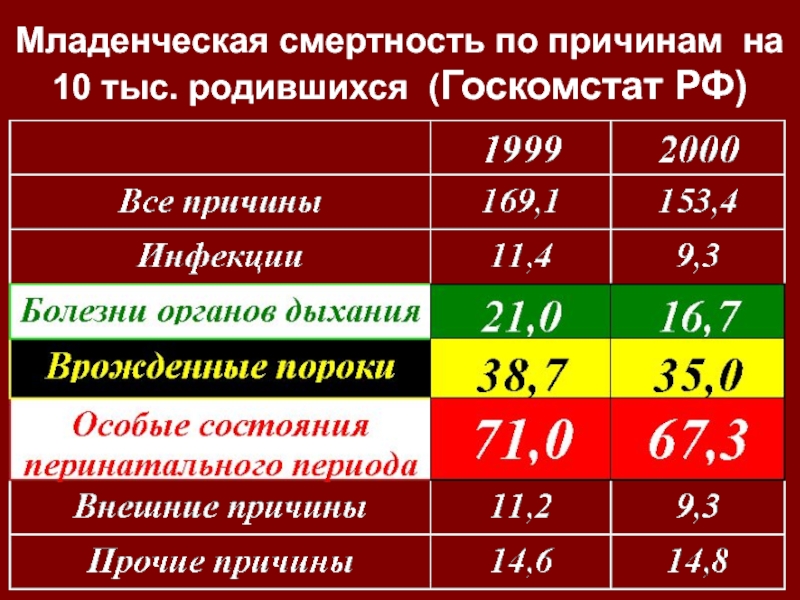
- 34. Младенческая смертность по причинам на 10 тыс. родившихся (Госкомстат РФ)
- 35. 1967 г. - в ФРГ профессором Эрихом
- 36. Первый уровень - оказание несложных форм помощи
- 37. Второй уровень - обеспечение всей необходимой медицинской
- 38. Третий уровень - оказание медицинской помощи любой
- 39. Эффективность деятельности перинатальных центров США. По данным фонда
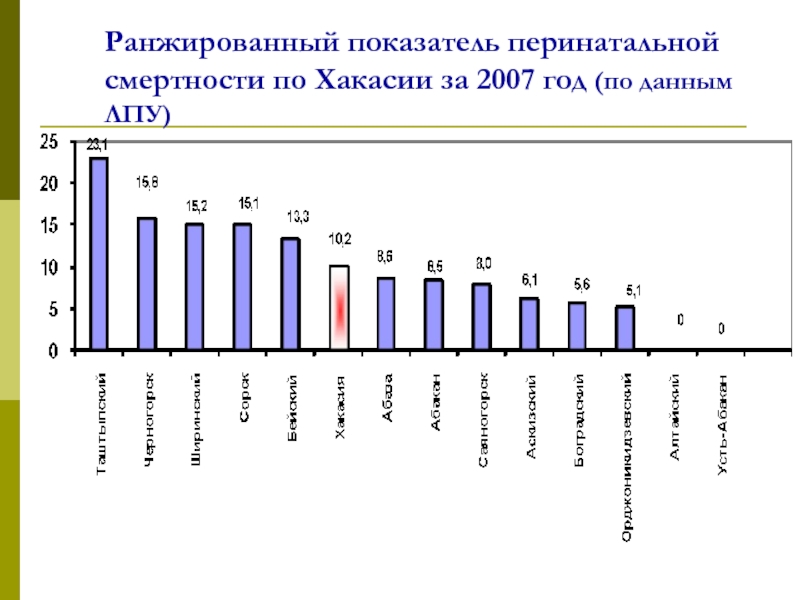
- 40. Ранжированный показатель перинатальной смертности по Хакасии за 2007 год (по данным ЛПУ)
- 41. Основные направления всех перинатальных программ: создание центров
- 42. Планирование семьи включает комплекс медико-социальных мероприятий, направленных
- 43. СОВРЕМЕННЫЕ МЕТОДЫ ИССЛЕДОВАНИЯВ ПЕРИНАТАЛЬНОМ АКУШЕРСТВЕ.ОЦЕНКА СОСТОЯНИЯ ФЕТОПЛАЦЕНТАРНОГО КОМПЛЕКСА
- 44. Опрос беременных женщин, в отличие от соматически
- 45. Проведение объективного исследования у беременных женщин является
- 46. Методы объективного обследования:Осмотр формы живота (правильной продольно-овоидной
- 47. 3.Исследо-вание таза включает:Distantia spinarum - между передне-верхними
- 48. Определение срока беременности производится:По первому дню последней
- 49. Диагностика ранних сроков беременности Сомнительные признаки:Извращение аппетита.Изменение обонятельных
- 50. Специальные методы обследования включают: осмотр в
- 51. Диагностика поздних сроков беременности Достоверные признаки беременности:Прощупывание частей
- 52. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА - КОМПЛЕКС ИССЛЕДОВАНИЙ ДЛЯ ДИАГНОСТИКИ
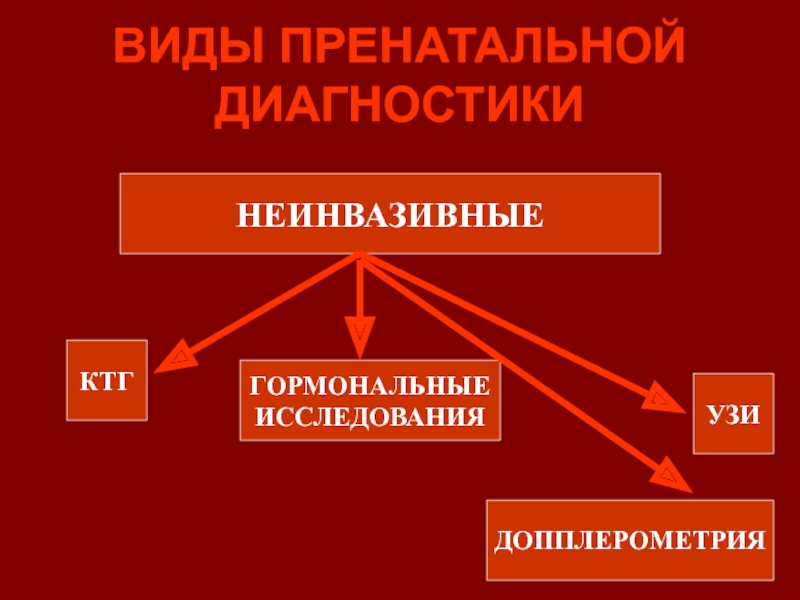
- 53. ВИДЫ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИНЕИНВАЗИВНЫЕКТГУЗИДОППЛЕРОМЕТРИЯГОРМОНАЛЬНЫЕИССЛЕДОВАНИЯ
- 54. Ультразвуковая диагностика. дает возможность получить информацию о
- 55. В I триместре беременности можно установить:факт беременности;маркеры
- 56. СРОКИ ПРОВЕДЕНИЯ СКРИННИНГОВЫХ УЗИПРИКАЗ МЗ РФ №
- 57. ТРЕБОВАНИЯ К УЗИ ИССЛЕДОВАНЯМ I
- 58. ТРЕБОВАНИЯ К УЗИ ИССЛЕДОВАНЯМ I УРОВЕНЬ
- 59. Эхографические маркеры
- 60. Задержка внутриутробного развития плода (ЗВУР) является одним
- 61. Различают симметричную и ассиметричную формы задержки внутриутробного
- 62. Ультразвуковое исследование плацентыИзмерение толщины плаценты (уменьшение или увеличение);Определение площади плаценты;Определение эхоструктуры плацентыОпределение степени зрелости плаценты.
- 63. Ультразвуковые изменения в плаценте в зависимости от ее зрелостиGrannum P. at al. 1979
- 64. Эхографическе критерии преждевременного созревания плаценты - обнаружение
- 65. УЗИ используется для диагностики:Предлежания плаценты;Низкой плацентации;Эхографического исследования околоплодных вод (для диагностики маловодия и многоводия).
- 66. ДОППЛЕРОМЕТРИЧЕСКОЕ ИССЛЕДОВАНИЕ КРОВОТОКА
- 67. Допплерометрия - физический принцип, применяемый в современной
- 68. Интенсивность маточно-плацентарного кровотока зависит от структурных изменений
- 69. Для оценки кривых скоростей кровотока наиболее часто
- 70. ТРАКТОВКА РЕЗУЛЬТАТОВ ДМИI степень:А – нарушение маточно-плацентарного
- 71. КАРДИОТОКОГРАФИЯ (КТГ) ПРОВОДИТСЯ В СРОКЕ БЕРЕМЕННОСТИ
- 72. КАРДИОТОКОГРАФИЯПАРАМЕТРЫАКЦЕЛЕРАЦИИДЕЦЕЛЕРАЦИИЧАСТОТА ОСЦИЛЯЦИЙАМПЛИТУДА ОСЦИЛЯЦИЙБАЗАЛЬНЫЙ РИТМ
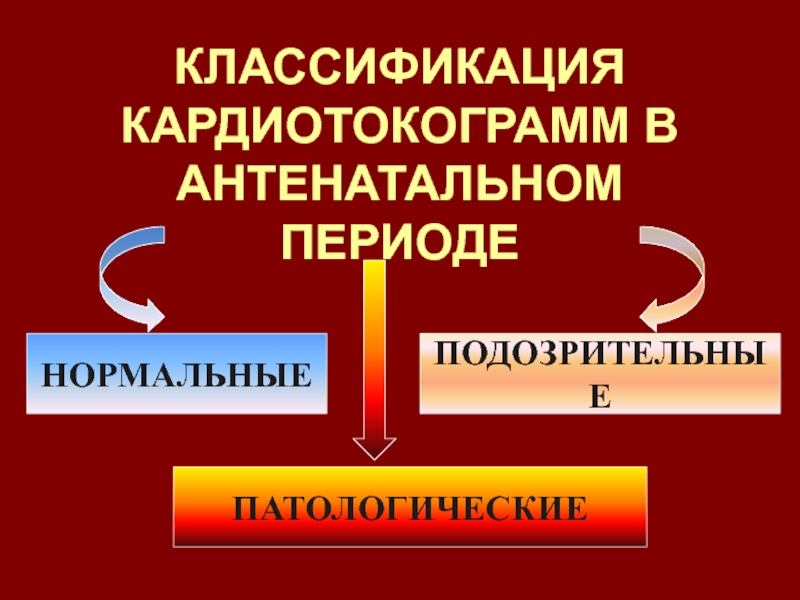
- 73. КЛАССИФИКАЦИЯ КАРДИОТОКОГРАММ В АНТЕНАТАЛЬНОМ ПЕРИОДЕНОРМАЛЬНЫЕПОДОЗРИТЕЛЬНЫЕПАТОЛОГИЧЕСКИЕ
- 74. КРИТЕРИИ НОРМАЛЬНОЙ КАРДИОТОКОГРАММЫ перинатальный комитет FIGO, 1985.Базальный
- 75. «подозрительная» кардиотокограммаБазальный ритм в пределах 100-110 и
- 76. ПАТОЛОГИЧЕСКАЯ КАРДИОТОКОГРАММАБАЗАЛЬНЫЙ РИТМ МЕНЕЕ 100 ИЛИ
- 77. КАРДИОТОКОГРАММА ПО Fisher8-10 баллов – норма 5-7
- 78. ГОРМОНАЛЬЫЕ ИССЛЕДОВАНИЯ В ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ
- 79. Врождённые пороки в структуре перинатальной смертности, РОССИЯПопуляционная
- 80. МАРКЕРЫ ФЕТО-ПЛАЦЕНТАРНОГО КОМПЛЕКСААЛЬФА-ФЕТОПРОТЕИНХОРИОНИЧЕСКИЙ ГОНАДОТРОПИН ПЛАЦЕНТАРНЫЙ ЛАКТОГЕН
- 81. АЛЬФА-ФЕТОПРОТЕИНАФП – эссенциальный белок сыворотки крови плода,
- 82. ХОРИОНИЧЕСКИЙ ГОНАДОТРОПИН ЧЕЛОВЕКАБЕЛОК «ЗОНЫ БЕРЕМЕННОСТИ»Бета-гликопротеид, образуется в
- 83. ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ХГЧКАЧЕСТВЕННЫЙ АНАЛИЗ НА ХГЧ
- 84. ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ КАЧЕСТВЕННОГО АНАЛИЗА ХГЧ ПО МОЧЕ
- 85. КОЛИЧЕСТВЕННЫЙ АНАЛИЗ (сыворотка крови)А. 1 – 14
- 86. Эстриол (Е3)Е3 активно синтезируется в клетках синцитиотрофобласта
- 87. прогестеронСтероидный гормон, синтезируется в лютеиновых клеткахжелтого тела,
- 88. Клиническое значение определения прогестерона Снижение концентрации прогестерона при беременности приводит к невынашиванию, формированию фетоплацентарной недостаточности.
- 89. Слайд 89
- 90. Слайд 90
- 91. Инвазивные методы диагностикиамниоцентезхорионбиопсиякордоцентезЭКСПЕРИМЕНТАЛЬНЫЕ МЕТОДИКИцеломоцентезТрансцервикальныйсмыв
- 92. Инвазивные методы пренатальной диагностики: Трансабдоминальная хорионбиопсияТрансабдоминальная плацентабиопсияАмниоцентезКордоцентезВнутриутробное переливание крови
- 93. АМНИОЦЕНТЕЗПункция амниотической полости с целью аспирации амниотической
- 94. Амниоцентез проводится для кариотипирования плода в 16-
- 95. ПОКАЗАНИЯ К АМНИОЦЕНТЕЗУИЗОСЕРОЛОГИЧЕСКАЯ НЕСОВМЕСТИМОСТЬ КРОВИ
- 96. Биопсия ворсин хорионаHahnemann, Mohr, 1968.Пункционная биопсия хориона
- 97. Исследование выполняется для кариотипирования плода, диагностики моногенных
- 98. Показания к медико-генетическому консультированию∙ *
- 99. Характеристика наследственных заболеванийI. I
- 100. II. МОНОГЕННЫЕ ЗАБОЛЕВАНИЯ - обусловлены патологией одного
- 101. II. III. ХРОМОСОМНЫЕ БОЛЕЗНИ:∙ - ОБУСЛОВЛЕННЫЕ ЧИСЛЕННЫМИ ИЗМЕНЕНИЯМИ- ОБУСЛОВЛЕННЫЕ СТРУКТУРНЫМИ ИЗМЕНЕНИЯМИ
- 102. Определение кариотипа показано:∙ Детям с множественными врожденными
- 103. Показания к пренатальному
- 104. КОРДОЦЕНТЕЗ Freda Adamson,1964.ПУНКЦИЯ СОСУДОВ ПУПОВИНЫДЛЯ ПОЛУЧЕНИЯ ФЕТАЛЬНОЙ КРОВИ
- 105. Проведение кордоцентеза (плацнгтоцентеза) возможно с 17 нед. Оптимальный срок – 22 – 24 неделя.
- 106. Кордоцентез - внутриматочная пункция сосудов пуповины. Пунктируется
- 107. ФЕТАЛЬНАЯ ХИРУРГИЯВнутриутробное переливание крови плоду не позднее
- 108. ЦЕЛОМОЦЕНТЕЗАспирация целомической жидкости их полости амниона на
- 109. Основным методом, позволяющим выявлять ВПР, является эхография.
- 110. 5. УЗ диагностика ВПР костной системы включает
- 111. Прогноз для жизни и здоровья плода и
- 112. Вопрос акушерской тактики при нелетальных ВПР всегда
- 113. Благодарю за внимание
- 114. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1 ПЕРИНАТОЛОГИЯ КАК НАУКА. СОВРЕМЕННЫЕ ПРЕДСТАВЛЕНИЯ О ПЕРИНАТАЛЬНОМ АКУШЕРСТВЕ. ПЕРИНАТАЛЬНАЯ ОХРАНА ПЛОДА. Зав. каф.
к.м.н., Гладкая Валентина Сергеевна
педиатрии, акушерства и гинекологииСлайд 2Медико-демографические особенности здоровья населения в современных условиях:
Низкая рождаемость (10,5%), массовое
распространение однодетной семьи, не обеспечивающей воспроизводства населения.
Высокая смертность (16%), особенно
смертность мужчин в трудоспособном возрасте в результате несчастных случаев, отравлений и травм.Ухудшение здоровья населения, низкая ожидаемая продолжительность жизни (65,5 лет, у мужчин- 59,1 лет, у женщин - 72,5 лет).
Устойчивая тенденция к старению населения.
Уменьшение миграционного прироста.
Слайд 3
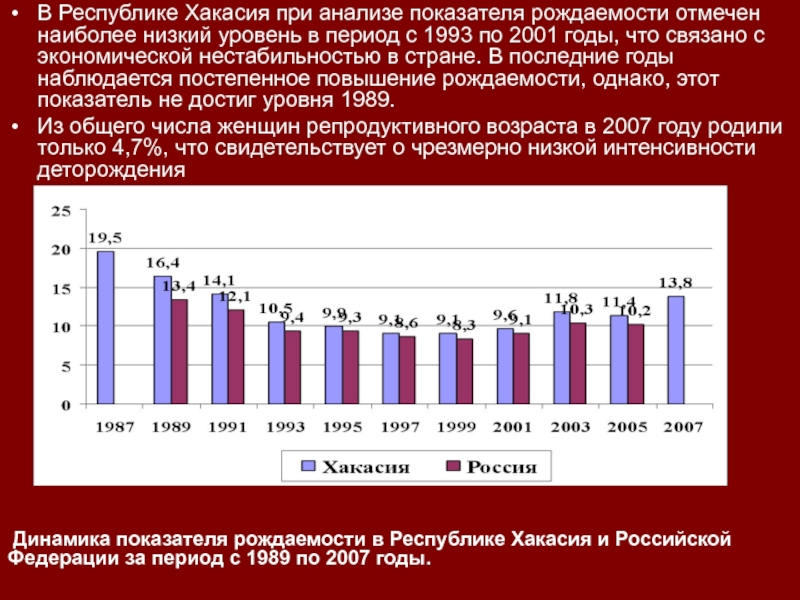
В Республике Хакасия при анализе показателя рождаемости отмечен наиболее низкий
уровень в период с 1993 по 2001 годы, что связано
с экономической нестабильностью в стране. В последние годы наблюдается постепенное повышение рождаемости, однако, этот показатель не достиг уровня 1989.Из общего числа женщин репродуктивного возраста в 2007 году родили только 4,7%, что свидетельствует о чрезмерно низкой интенсивности деторождения
Динамика показателя рождаемости в Республике Хакасия и Российской Федерации за период с 1989 по 2007 годы.
Слайд 4Проблемы репродуктивного здоровья женщин в России следующие:
Рост числа заболеваний с
хроническим и рецидивирующим течением (болезней системы кровообращения, нервной системы, мочеполовых
органов, инфекционных болезней).Рост числа злокачественных заболеваний, при этом у женщин ведущее место занимают злокачественные опухоли репродуктивной системы.
Рост числа заболеваний, передаваемых половым путем (ЗППП), сифилиса и СПИДа, ВИЧ-инфекций беременных как результата наркомании
Слайд 5Проблемы рождаемости в России следующие:
Суммарный показатель рождаемости (число родившихся на
1 женщину в течение жизни) не превышает 1,3, тогда как
необходимые его значения для нормального воспроизводства населения - 2,14-2,15.Резко сокращается число нормальных родов, удельный вес которых составляет в России около 30%.
Каждый третий рожденный ребенок имеет отклонения в состоянии здоровья, сохраняется высокий уровень младенческой смертности (17%о). В России ежегодно появляются на свет более 50 тыс. детей с врожденными пороками развития (ВПР), а число больных с ВПР достигает 1,5 млн.
В соответствии с данными ВОЗ ежегодно с ВПР рождаются 200 тыс. детей (3-5% от числа живых новорожденных), причем у 20% из них отмечаются множественные аномалии.
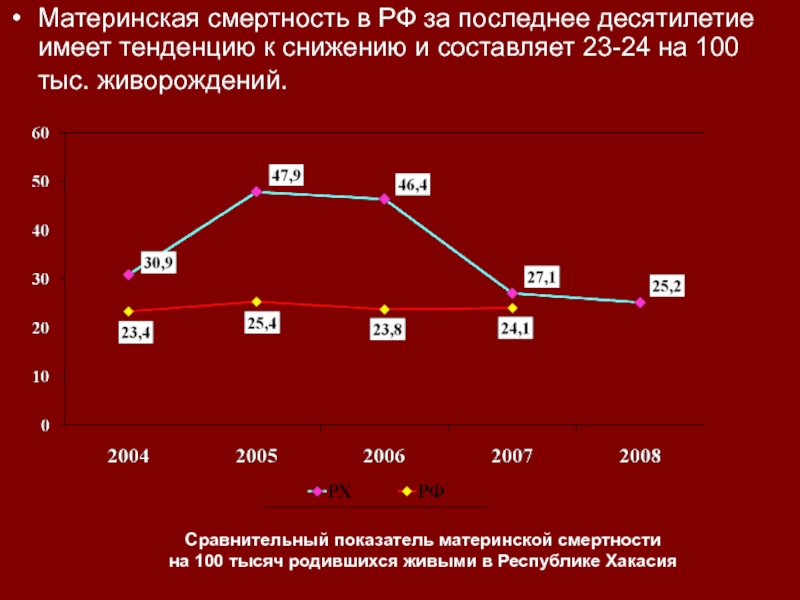
Слайд 6Сравнительный показатель материнской смертности на 100 тысяч родившихся живыми в
Республике Хакасия
Материнская смертность в РФ за последнее десятилетие имеет тенденцию
к снижению и составляет 23-24 на 100 тыс. живорождений. Слайд 8
Каждая женщина в Российской Федерации в среднем делает от 2,6
до 3 абортов.
Частота осложнений после абортов прямо-пропорциональна перенесенному женщиной
их количеству:инфекционно-воспалительные заболевания гениталий возникают в раннем, так и в отдаленном периоде у 10-20% женщин;
эндокринологические осложнения в более отдаленные сроки - у 40-70% женщин и др.).
Слайд 9
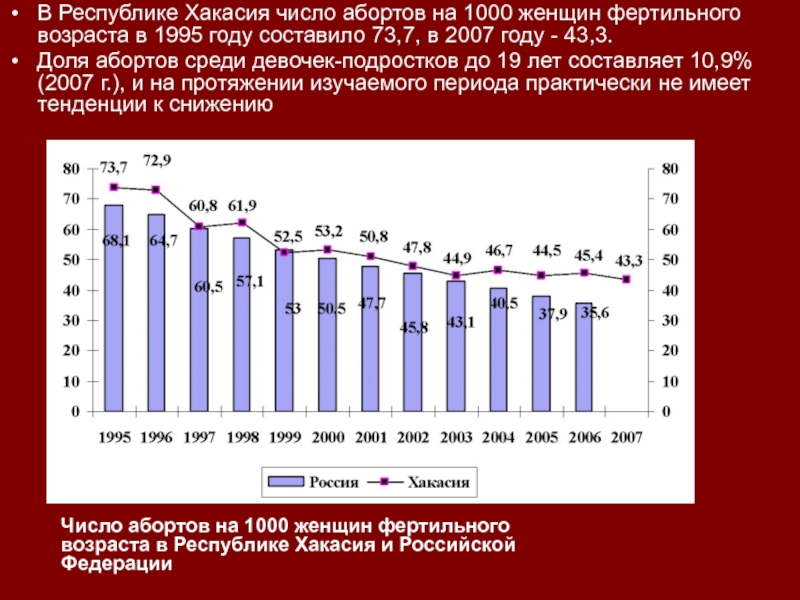
В Республике Хакасия число абортов на 1000 женщин фертильного возраста
в 1995 году составило 73,7, в 2007 году - 43,3.
Доля
абортов среди девочек-подростков до 19 лет составляет 10,9% (2007 г.), и на протяжении изучаемого периода практически не имеет тенденции к снижениюЧисло абортов на 1000 женщин фертильного возраста в Республике Хакасия и Российской Федерации
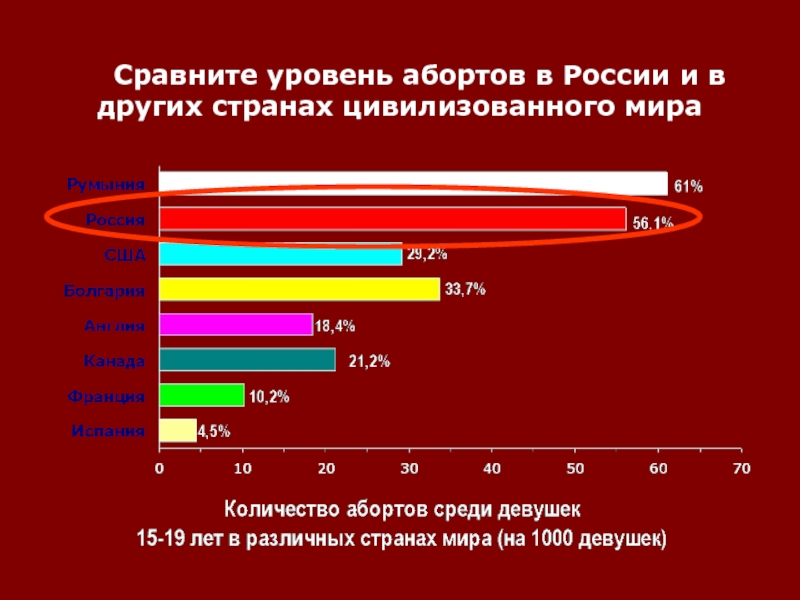
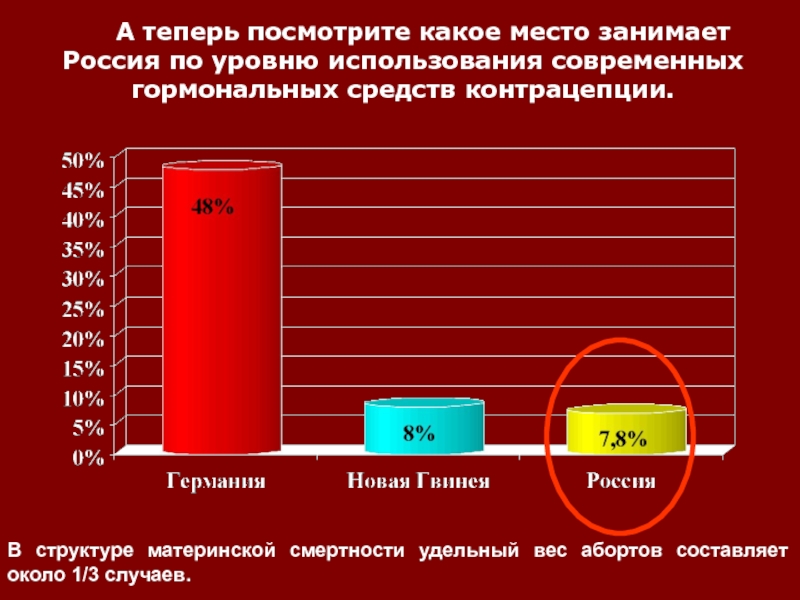
Слайд 10 А теперь посмотрите какое место занимает Россия по уровню использования
современных гормональных средств контрацепции.
В структуре материнской смертности удельный вес абортов
составляет около 1/3 случаев. Слайд 11
Около 15% супружеских пар страдают бесплодием, в структуре бесплодного брака
50-60% составляет женское бесплодие.
Большую проблему представляет невынашивание беременности (10-25% всех
беременностей). Ежегодно самопроизвольно прерывается около 17 тыс. беременностей, 5-6% родов происходят преждевременно. Рождается около 11 тыс. недоношенных детей, их выживание обеспечивает лишь применение дорогостоящих медицинских технологий.Среди подростков распространены наркомания, алкоголизм, токсикомания, ЗППП, СПИД, туберкулез, хронические соматические заболевания.
Слайд 12
Результаты Всероссийской диспансеризации детей в 2002 г. подтвердили негативные тенденции
в динамике состояния их здоровья, сформировавшиеся за прошедший десятилетний период:
снижение
доли здоровых детей (с 45,5 до 33,9%) при одновременном увеличении вдвое удельного веса детей, имеющих хроническую патологию и инвалидность. Ежегодный прирост заболеваемости у подростков составляет 5-7%.Распространенность алкоголизма среди подростков составила 827,1 на 100 тыс., что выше соответствующего уровня среди населения в целом в три раза (МЗ РФ, 2003).
Национальным бедствием становится наркомания молодежи.
По данным МЗ РФ (2003), зарегистрировано свыше 52 тыс. больных ЗППП в возрасте до 17 лет.
Количество абортов в России составляет около 40 на 1 тыс. подростков 15-19 лет и является одним из самых высоких в мире.
Таким образом, проблемы охраны репродуктивного здоровья населения в условиях экономического и демографического кризиса выходят за пределы здравоохранения и приобретают характер первостепенных задач национальной политики.
Слайд 13
Перинатология – это самостоятельная наука, которая занимается вопросами охраны здоровья
плода и новорожденного в перинатальном периоде.
Это молодая наука, которая
существует не более 3-х десятилетий. Она относится к числу дисциплин, которые бурно развиваются и с которыми человечество связывает надежды на качественно новый уровень медицины в XXI веке.Слайд 15
Классическое акушерство:
1. приоритет интересов матери;
2. всегда уделялось внимание состоянию
и жизни плода, рассматривался как элемент вторичный, и иногда в
интересах матери он приносился в жертву.Слайд 16
Перинатальное акушерство:
приоритетность интересов матери и интересам плода оказывается в
равной степени (предусматривается паритетное отношение интересов матери и плода).
плод
выступает в роли самостоятельного индивидуума, то есть становится полноценным пациентом со всеми правами и вытекающими из этого последствиями. Слайд 17Перинатология - это самостоятельная дисциплина, она имеет принципиальные отличия от
других родственных ей дисциплин - акушерства и педиатрии.
Первое отличие. Главный
принцип: «Только опережающее или, в крайнем случае, своевременное адекватное лечение в оптимальные сроки или родоразрешение может обеспечить перинатологии право на существование».В перинатологии лечение следует проводить тогда, когда есть риск возникновения патологии или болезни, чтобы предотвратить эту болезнь.
«Природа ничего не делает слишком рано, поскольку иначе то, что сделано, может оказаться бесцельным либо излишним», Аристотель
В перинатологии превентивные лечебные действия (по факторам риска) не могут оказаться «слишком рано», но зато очень легко могут стать «слишком поздно».
Слайд 18
Второе отличие. Перинатологии противопоказаны экстренные ситуации. Любая экстренная ситуация, даже
благополучно завершившаяся для матери и плода, должна рассматриваться как неудача
врача, поставившая на грань выживаемости жизнь плода. Спасение жизни и здоровья в этих случаях зависит не от системы плановых действий, а от удачи и ловкости рук врача. Такие ситуации в перинатальном акушерстве не должны иметь места.Третье отличие. Перинатология должна иметь дело не с самим осложнением беременности и родов, а с возможностью этих осложнений.
Слайд 19
Перинатальный период охватывает период внутриутробного развития плода с 22 недель
беременности и 28 дней после родов (еще совсем недавно эти
критерии были несколько иными: 28 недель и 7 дней после родов).Перинатальный период включает
Антенатальный
Интранатальный
Постнатальный периоды.
Слайд 20Основные перинатальные показатели:
перинатальная смертность и
перинатальная заболеваемость.
Перинатальные показатели являются основными в
работе не только акушеров-гинекологов и педиатров, но и руководителей здравоохранения
и должны быть приоритетными во всей государственной политике, так как они отражают не только уровень развития медицинской и акушерской помощи, но и уровень развития и перспективу развития самого государства.Слайд 21
Перинатальная смертность (ПС) - интегральный показатель, характеризующий уровень здоровья матери,
новорожденного и качество оказываемой медицинской помощи.
Показатель перинатальной смертности включает в
себя всю мертворождаемость:антенатальная смертность - случаи гибели плода до родов;
интранатальная смертность - во время родов;
ранняя неонатальная смертность - в первые 168 часов после родов (7 суток).
число мертворожденных + число умерших в возрасте 7 суток после рождения
ПС= _________________________________________________________________ х 1000
число всех родившихся
ПС высчитывается на 1000 (в промилле) живорожденных детей и характеризует уровень акушерской и педиатрической помощи в регионе, уровень развития перинатальной службы.
Слайд 22
Причины перинатальной заболеваемости и смертности:
социально-биологические
социально-гигиенические
медико-организационные
медицинские.
Слайд 23
Перинатальная смертность учитывается во всех странах.
Страны Европы составляет 1-3%
Россия
– около 10%
Москва – 6-7%.
С 2004 г. впервые за последние
10 лет отмечено снижение перинатальной смертности до 10,6% (в 2000 г. - 14,2 %), мертворождаемости до 5,7 % (в 2000 г. - 7,2 %) и ранней НС - до 4,8 % (в 2000 г. - 7,0 %).Слайд 24
Для правильного исчисления перинатальной смертности важной является унификация таких понятий:
живорождение,
мертворождение,
определение массы тела ребенка при рождении.
Слайд 251. Живорождение
Живорождением является полное изгнание или извлечение продукта зачатия из
организма матери вне зависимости от продолжительности беременности, причем плод после
такого отделения дышит или проявляет другие признаки жизни (сердцебиение, пульсация пуповины или произвольные движения мускулатуры независимо от того, перерезана ли пуповина и отделилась ли плацента).Слайд 262. Мертворождение.
Мертворождением является смерть продукта зачатия до его полного изгнания
или извлечения из организма матери вне зависимости от продолжительности беременности.
На смерть указывает отсутствие у плода после такого отделения дыхания или любых других признаков жизни (сердцебиение, пульсация пуповины или произвольные движения мускулатуры).Слайд 273. Масса при рождении.
Массой при рождении считается результат первого взвешивания плода
или новорожденного, зарегистрированный после рождения. Новорожденные (плоды), родившиеся с массой
тела до 2500 г. считаются плодами с низкой массой при рождении; до 1500 г - с очень низкой; до 1000 г - с экстремально низкой.Слайд 28Перинатальный период начинается с 28 нед. беременности, включает период родов
и заканчивается через 7 полных дней жизни новорожденного.
Согласно приказу МЗ
РФ № 318 от 04.12. 1992г. и постановлением Госкомстата РФ «О переходе на рекомендованные ВОЗ критерии живорождения и мертворождения», действующему в РФ, в органах ЗАГС регистрации подлежат:родившиеся живыми или мертвыми с массой тела 1000 г и более (или, если масса при рождении неизвестна, длиной тела 35 см и более или сроком беременности 28 нед. и более), включая новорожденных с массой тела менее 1000 г - при многоплодных родах;
все новорожденные, родившиеся с массой тела с 500 до 999 г, так же подлежат регистрации в органах ЗАГС в тех случаях, если они прожили более
168 час. после рождения (7 сут.).
На каждый случай смерти в перинатальном периоде заполняется «Свидетельство о перинатальной смерти». Плоды, родившиеся с массой тела 500 г и более, подлежат патологоанатомическому исследованию.
Слайд 29Основные причины перинатальной смертности в России:
Это патология, отнесенная в МКБ-10
в группу «Отдельные состояния, возникающие в перинатальном периоде:
внутриматочная гипоксия и
асфиксия в родах - 40%,;синдром респираторных расстройств (СДР) – 18%;
врожденные аномалии развития – 16%;
Причины ранней неонаталыюй смертности:
СДР - 22%;
врожденные аномалии - 14%;
внутрижелудочковые и субарахноидальные кровоизлияния - 23%;
внутриутробная инфекция (ВУИ) - 18%.
Слайд 30Основные причины перинатальной смертности в связи с состоянием матери в
Российской Федерации (в %):
состояние матери не связанное с беременностью (экстрагенитальные
заболевания) - 32,6 %;осложнения со стороны плаценты, пуповины и оболочек, в том числе преждевременная отслойка плаценты - 28,6 %;
причина не установлена - 23,5 %;
осложнения беременности у матери - 10,6 %;
осложнения родов и родоразрешения - 7,3 %.
Слайд 31
По федеральным округам в 2007 г. показатель перинатальной смертности колебался
в диапазоне от 9,05% в Уральском федеральном округе и до
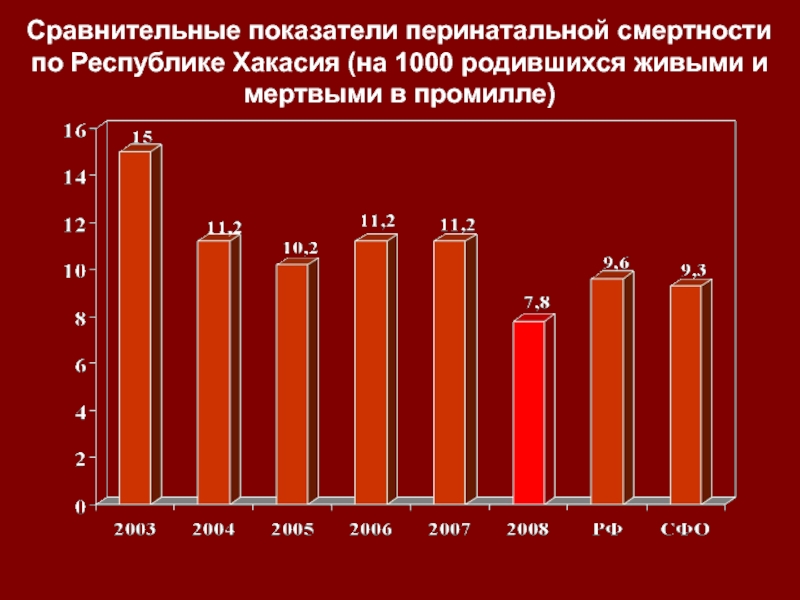
12,8 % - в Дальневосточном.Слайд 32Сравнительные показатели перинатальной смертности по Республике Хакасия (на 1000 родившихся
живыми и мертвыми в промилле)
Слайд 35
1967 г. - в ФРГ профессором Эрихом Залингом основано первое
в мире общество перинатологов. Цель: объединить акушеров и педиатров для
снижения перинатальных потерь.Таким образом, создалась новая специальность - перинатология.
1972 г. - создание первых региональных перинатальных центров (РПЦ) в Европе, США, Канаде и Японии .
В 1976 г. комиссия по перинатологии, созданная Американской медицинской ассоциацией, коллегией акушеров и гинекологов, академией педиатрии, выработала рекомендации по организации службы перинатальной помощи матерям и детям с использованием трех уровней стационарной помощи.
Слайд 36
Первый уровень - оказание несложных форм помощи матерям и детям
(первичная акушерская и неонатологическая помощь, выявление группы риска, при необходимости
перевод в стационар более высокого уровня). Оказывается помощь беременным из группы низкого перинатального риска, с физиологическим течением беременности и физиологическими родами.Не требуется создания специальных служб и специального, дорогостоящего оборудования.
Слайд 37
Второй уровень - обеспечение всей необходимой медицинской помощи при осложнениях
беременности, а также и при нормально протекающих родах. Учреждения такого
уровня должны располагать высококвалифицированными кадрами и специальным оборудованием.Слайд 38
Третий уровень - оказание медицинской помощи любой степени сложности беременным
женщинам и новорожденным. Такое учреждение требует обеспечения высоко квалифицированными кадрами,
специализированными отделениями и лабораториями, современной высокотехнологической аппаратурой. Как правило, это крупные университетские клиники, клинические базы кафедр, которые являются не только лечебными учреждениями, но и научными и научно-методическим центрами, местом подготовки высококвалифицированных кадров.Слайд 39Эффективность деятельности перинатальных центров
США. По данным фонда Джонсона (1988), за
период с 1976г. до 1980г. в региональных Перинатальных Центрах :
снизилась
смертность новорожденных на 18%, выживаемость маловесных детей повысилась на 25%,
число детей с врожденными аномалиями и отставанием в развитии в возрасте до 1 года снизилось на 16%,
число детей с врожденными аномалиями, рожденных с массой тела менее 1500 г снизилось на 22%.
ФРГ. По данным РПЦ в за период с 1983 по 1985 г. перинатальная смертность снизилась с 19% до 8,6%. По этому показателю в Европе ФРГ с 14 места поднялась на 4-е - после скандинавских стран и Швейцарии.
Япония. В1955г. неонатальная смертность в стране составляла 22,3%, в 1970 - 8,7%, в 1980 - 4,9% и в 1987 - 2,9%.
Таким образом, централизация беременных и рожениц высокого перинатального риска в перинатальные центры даст возможность снизить перинатальную заболеваемость и смертность.
Слайд 41Основные направления всех перинатальных программ:
создание центров планирования семьи и подростковой
службы;
подготовка женщин к беременности и родам;
качество обследования и наблюдения
беременных женщин;создание диагностических центров (2 и 3 уровней);
создание медико-генетической службы с обязательным кариотипированием;
массовый скрининг новорожденных на врожденные дефекты: (фенилкетонурия, врожденный гипотиреоз);
создание специализированных реанимационных отделений для выхаживания и лечения больных и недоношенных детей.
Слайд 42
Планирование семьи включает комплекс медико-социальных мероприятий, направленных на охрану репродуктивного
здоровья женщины и обеспечение рождения только желанных детей.
Основные задачи
этой службы являются: борьба с абортами;
борьба с незапланированными беременностями (особенно у девочек до 18 лет и женщин старше 35 лет, так как в этой группе наблюдается наибольшее количество перинатальных потерь);
пропаганда оптимального интервала между родами - не менее 2-х лет;
пропаганда и внедрение современных методов контрацепции (по данным специалистов, обеспечение эффективной контрацепции у 30% женщин фертильного возраста позволяет в 2 раза снизить материнскую смертность).
Слайд 43
СОВРЕМЕННЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
В ПЕРИНАТАЛЬНОМ АКУШЕРСТВЕ.
ОЦЕНКА СОСТОЯНИЯ ФЕТОПЛАЦЕНТАРНОГО КОМПЛЕКСА
Слайд 44
Опрос беременных женщин, в отличие от соматически больных пациенток, имеет
определенные специфические особенности и включает в себя следующее:
Паспортные данные.
Жалобы.
Условия труда
и быта.Наследственность и перенесенные заболевания.
Менструальная функция.
Детородная функция или акушерский анамнез:
а) паритет;
б) течение предыдущих беременностей;
в) исход предыдущих беременностей;
г) течение предыдущих родов;
д) послеродовые осложнения.
7. Срок от начала половой жизни до наступления первой беременности.
Слайд 45
Проведение объективного исследования у беременных женщин является очень важным и
ответственным этапом и включает в себя:
Измерение роста.
Измерение веса (кахексия, ожирение).
Измерение прироста массы тела - в норме за 40 недель беременности – 10-12 кг, за неделю – 250-300 г (максимум - 400 г). При отставании темпов прибавки массы в динамике - можно заподозрить развитие хронической плацентарной недостаточности (ПН) и задержки внутриутробного развития (ЗВРП) плода.Оценку телосложения.
Оценку кожных покровов и характера роста волос.
Исследование внутренних органов - согласно общепринятым в клинике методикам.
Слайд 46
Методы объективного обследования:
Осмотр формы живота (правильной продольно-овоидной формы, отвислый или
остроконечный живот и др.);
Измерение высоты дна матки (ВДМ) и окружности
живота (ОЖ). При хронической ПН, сопровождающейся синдромом ЗВРП, отмечается отставание темпов прироста ВДМ и полное прекращение прироста в 36 недель (в норме в 38 недель). Точность диагностики синдрома ЗВРП по данным измерения ВДМ до 25 недель - 32%; до 32 недель – 42-62% и свыше 32 недель – 62-94%.Определение массы плода (МП):
по индексу Рудакова, где - МП = ВДМ х ОЖ;
по формуле Джонса - МП = (ВДМ - 11) х 155 (где 11 - условный коэффициент при массе беременной до 90 кг, если масса более - 90 кг - то коэффициент - 12).
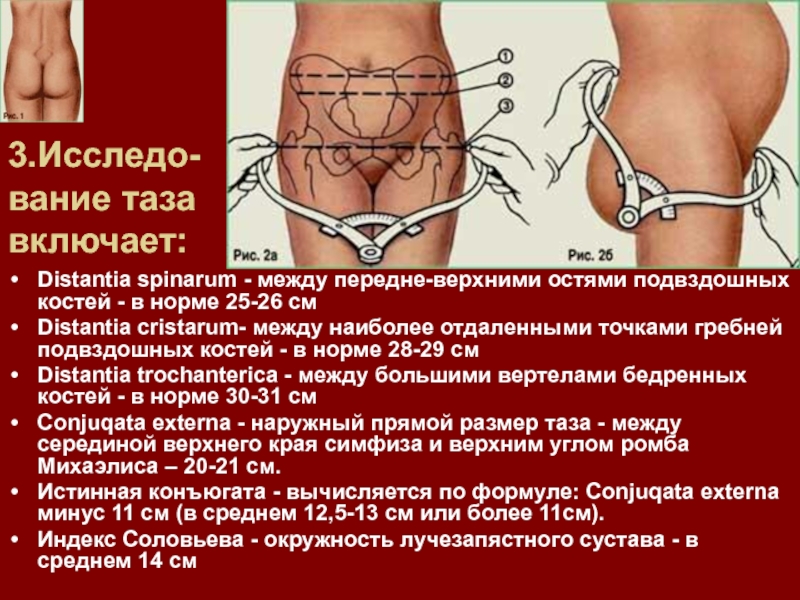
Слайд 473.Исследо-вание таза включает:
Distantia spinarum - между передне-верхними остями подвздошных костей
- в норме 25-26 см
Distantia cristarum- между наиболее отдаленными точками
гребней подвздошных костей - в норме 28-29 смDistantia trochanterica - между большими вертелами бедренных костей - в норме 30-31 см
Conjuqata externa - наружный прямой размер таза - между серединой верхнего края симфиза и верхним углом ромба Михаэлиса – 20-21 см.
Истинная конъюгата - вычисляется по формуле: Conjuqata externa минус 11 см (в среднем 12,5-13 см или более 11см).
Индекс Соловьева - окружность лучезапястного сустава - в среднем 14 см
Слайд 48Определение срока беременности производится:
По первому дню последней менструации;
по овуляции;
по первой
явке;
по дате зачатия;
по данным УЗИ до 15 недель беременности (по
величине копчико-теменного размера плода - КТР).Слайд 49Диагностика ранних сроков беременности
Сомнительные признаки:
Извращение аппетита.
Изменение обонятельных ощущений.
Лабильность нервной системы.
Пигментация
кожи (лицо, околососковая область, белая линия живота).
Вероятные признаки:
Прекращение менструаций.
Появление молозива.
Изменение
величины, формы и консистенции матки.Цианоз слизистой шейки матки и влагалища.
Достоверные признаки беременности:
Визуализация в матке плодного яйца при УЗИ.
Визуализация сокращения сердца эмбриона (плода) при УЗИ.
Слайд 50Специальные методы обследования включают: осмотр в зеркалах и вагинальное исследование.
увеличение матки - достоверное после 5-6 недель;
признак Горвица-Гегара: размягчение матки
в области перешейка - пальцы рук сходятся;признак Снегирева: изменение консистенции во время пальпации - размягченная матка несколько уплотняется;
признак Пискачека: асимметрия матки, выпячивание одного из углов;
признак Губарева-Гаусса: смещаемость шейки;
признак Гентера - перегиб матки кпереди и гребневидное утолщение по передней стенке матки.
Слайд 51Диагностика поздних сроков беременности
Достоверные признаки беременности:
Прощупывание частей плода.
Выслушивание сердечных тонов
плода.
Ощущение шевеления плода исследуемым лицом.
Рентгенологическое изображение скелета плода - сейчас
только по жизненным показаниям матери (например, перелом костей таза, злокачественная опухоль костей таза и т. д.).ЭКГ или ФКГ плода.
УЗИ плода - самый достоверный метод.
Для определения положения плода в матке используют специальную методику пальпаторного обследования - приемы Леопольда.
Слайд 52ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА - КОМПЛЕКС ИССЛЕДОВАНИЙ ДЛЯ ДИАГНОСТИКИ НАРУШЕНИЙ , КОТОРЫЕ
МОГУТ ОКАЗАТЬ ВЛИЯНИЕ НА РАЗВИТИЕ ПЛОДА , ВЫЯВЛЕНИЕ НАСЛЕДСТВЕННОЙ ПАТОЛОГИИ
И ОСЛОЖНЕНИЙ БЕРЕМЕННОСТИ, КОТОРЫЕ МОГУТ ОТРИЦАТЕЛЬНО ПОВЛИЯТЬ НА РАЗВИТИЕ, СОСТОЯНИЕ ПЛОДА.
Слайд 54Ультразвуковая диагностика.
дает возможность получить информацию о функциональном состоянии плода,
позволяет объективно оценить его развитие на протяжении всей беременности, а
также диагностировать патологические изменения фетоплацентарного комплекса на самых ранних этапах развития.Слайд 55
В I триместре беременности можно установить:
факт беременности;
маркеры хромосомной патологии;
осложнения беременности;
многоплодную
беременность;
истмико-цервикальную недостаточность (ИЦН);
срок беременности;
пороки развития плода.
Во II-III триместрах беременности эхографию
проводят для определения срока гестации, контроля за состоянием и развитием плода, оценки его зрелости, установления его массы и роста, определения количества околоплодных вод, пола плода, пороков его развития и др. Слайд 56СРОКИ ПРОВЕДЕНИЯ СКРИННИНГОВЫХ УЗИ
ПРИКАЗ МЗ РФ № 457, 1999
I триместр
– 12 – 14 недели
II триместр – 22 – 24
неделиIII триместр – 33 – 34 недели
Слайд 57
ТРЕБОВАНИЯ К УЗИ ИССЛЕДОВАНЯМ
I УРОВЕНЬ, I ТРИМЕСТР
Расположение плодного яйца
Измерение
крестцово-теменного размера
Наличие или отсутствие признаков жизни (движения, сердцебиения)
Количество плодов
Данные осмотра
матки, включая шейку, и области придатковСлайд 58ТРЕБОВАНИЯ К УЗИ ИССЛЕДОВАНЯМ
I УРОВЕНЬ II – III ТРИМЕСТРЫ
Признаки
жизни плода
Количество плодов, предлежание, позиция, вид
Количество амниотической жидкости (нормальное,
повышенное, пониженное4. Локализация плаценты с указанием взаиморасположения
плаценты и внутреннего зева.
5. Определение гестационного возраста плода
6. Определение массы плода
7. Идентификация элементов анатомии плода, определение
места вхождения пуповины, сосуды пуповины, ее аномалии
8. Определение степени зрелости плаценты, особенности структуры
Слайд 59
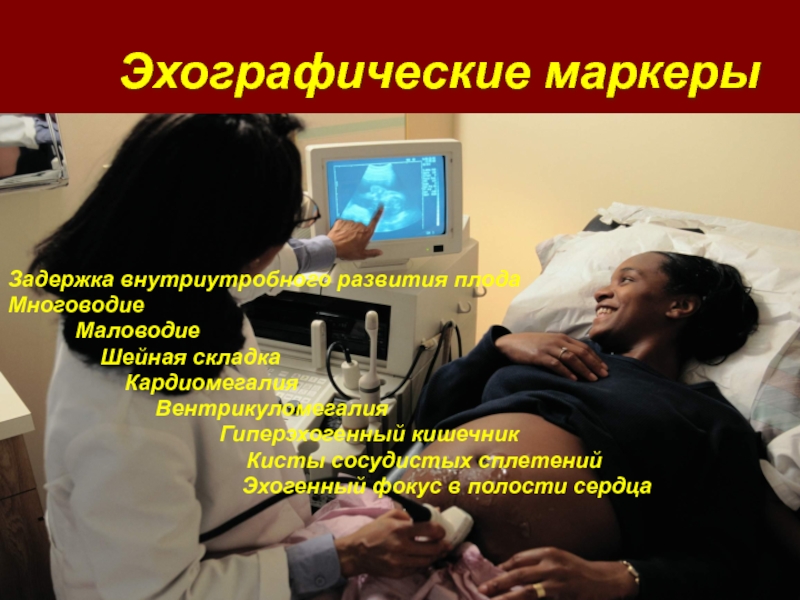
Эхографические маркеры
Задержка внутриутробного развития плода
Многоводие
Маловодие
Шейная складка
Кардиомегалия
Вентрикуломегалия
Гиперэхогенный кишечник
Кисты сосудистых сплетений
Эхогенный фокус в полости сердца
Слайд 60
Задержка внутриутробного развития плода (ЗВУР) является одним из основных клинических
проявлений плацентарной недостаточности.
Основными показателями при ультразвуковой фетометрии задержки внутриутробного
развития плода:являются бипариетальный размер головки,
средний диаметр живота
длина бедренной кости плода.
Слайд 61
Различают симметричную и ассиметричную формы задержки внутриутробного развития плода.
Эхографические
критерии симметричной формы ЗВУР - пропорциональное отставание всех основных ультразвуковых
параметров, численное значение которых находятся ниже индивидуальных колебаний (ниже 10-го перцентиля), присущих данному сроку беременности.Для уточнения диагноза необходим динамический контрол УЗИ через 1-2 недели.
Установлено, что при задержке внутриутробного развития плода 1-й степени темпы прироста ультразвуковых параметров снижены на 25%, при 2-й степени - на 25-75% и при 3-й степени - более 75% или совсем отсутствуют
В.Н. Стрижаков с соавт. (1988) .
Слайд 62Ультразвуковое исследование плаценты
Измерение толщины плаценты (уменьшение или увеличение);
Определение площади плаценты;
Определение
эхоструктуры плаценты
Определение степени зрелости плаценты.
Слайд 64
Эхографическе критерии преждевременного созревания плаценты - обнаружение II стадии зрелости
до 32 недель, а III стадии до 36 недель беременности.
По данным G. Luckert и соавт. (1985), частота III стадии до 34 недель встречается в 13,5 раз чаще у беременных, родивших детей массой тела менее 2500 г.
Слайд 65
УЗИ используется для диагностики:
Предлежания плаценты;
Низкой плацентации;
Эхографического исследования околоплодных вод (для
диагностики маловодия и многоводия).
Слайд 67Допплерометрия - физический принцип, применяемый в современной медицине для измерения
кровотока, открыт в 1842 г. Иоганом Христианом Допплером ив последствии
назван его именем.Практическую ценность имеет исследование кровотока в маточных артериях, артериях пуповины и аорте плода.
Анализ кривых скоростей кровотока (КСК) в аорте плода и средней мозговой артерии позволяет судить о степени тяжести нарушений плодовой гемодинамики и ее компенсаторных возможностей.
Слайд 68
Интенсивность маточно-плацентарного кровотока зависит от структурных изменений в спиральных артериях.
При
элостозе и дегенерации мышечного слоя увеличивается просвет плацентарного ложа, что
приводит к увеличению периферической сопротивляемости.Изменение кровотока в спиральных артериях матки является морфологическим субстратом плацентарной недостаточности.
Слайд 69
Для оценки кривых скоростей кровотока наиболее часто используются параметры:
индекс
резистентности (ИР),
пульсационный индекс (ПИ),
систолодиастолическое отношение (СДО).
Слайд 70ТРАКТОВКА РЕЗУЛЬТАТОВ ДМИ
I степень:
А – нарушение маточно-плацентарного кровотока
при сохраненном плодово-плацентарном крвотоке
Б – нарушение плодово-плацентарного кровотока
присохраненном маточно-плацентарном кровотоке
II степень: одновременное нарушение маточно- плацентарного и плодово-плацентарного кровотока, не достигающее критических изменений
III степень: критические нарушения плодово- плацентарного кровотока (нулевой или отрицательный диастолический кровоток) при сохраненном либо нарушенном маточно- плацентарном кровотоке
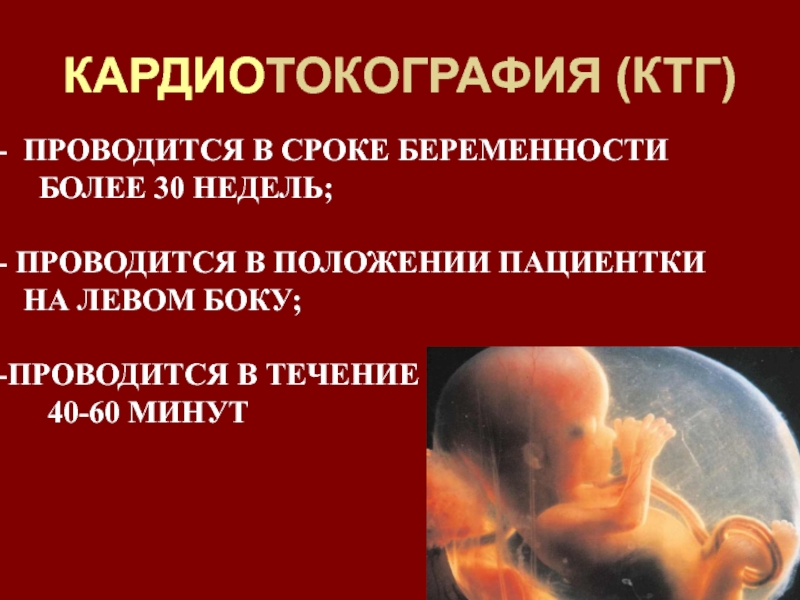
Слайд 71КАРДИОТОКОГРАФИЯ (КТГ)
ПРОВОДИТСЯ В СРОКЕ БЕРЕМЕННОСТИ
БОЛЕЕ 30 НЕДЕЛЬ;
ПРОВОДИТСЯ В ПОЛОЖЕНИИ ПАЦИЕНТКИ
НА ЛЕВОМ БОКУ;
ПРОВОДИТСЯ В ТЕЧЕНИЕ
40-60 МИНУТ
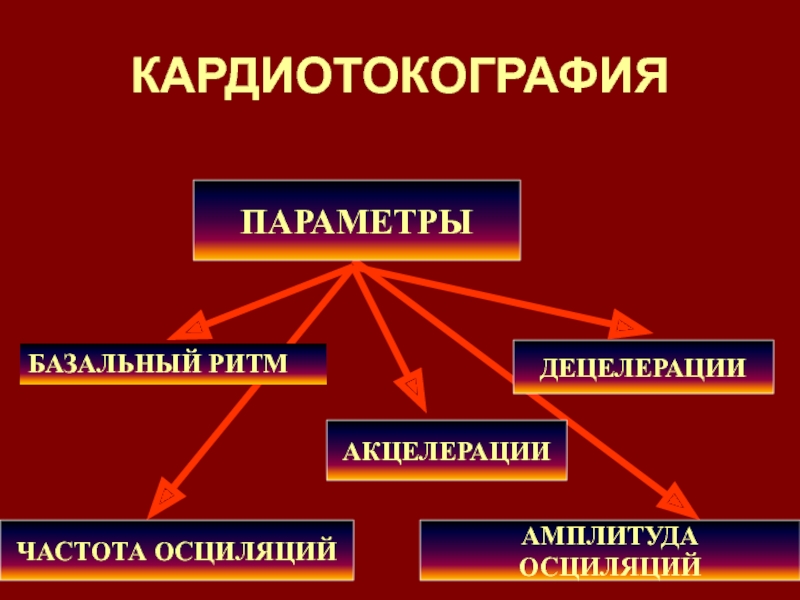
Слайд 72КАРДИОТОКОГРАФИЯ
ПАРАМЕТРЫ
АКЦЕЛЕРАЦИИ
ДЕЦЕЛЕРАЦИИ
ЧАСТОТА ОСЦИЛЯЦИЙ
АМПЛИТУДА ОСЦИЛЯЦИЙ
БАЗАЛЬНЫЙ РИТМ
Слайд 74КРИТЕРИИ НОРМАЛЬНОЙ КАРДИОТОКОГРАММЫ
перинатальный комитет FIGO, 1985.
Базальный ритм в пределах 120-160
уд/мин
Амплитуда вариабильности базального ритма – 10 – 25 уд/мин
Децелерации отсутствуют
или отмечаются спорадически неглубокие и короткиеАкцелерации 2 и более за 10 минут
Слайд 75«подозрительная» кардиотокограмма
Базальный ритм в пределах 100-110 и 150-170
Уд/минуту.
Амплитуда вариабильности
базального ритма – между 5 и 10 уд/мин более чем
за 40 минут исследования или более 25 уд/мин.Отсутствие акцелераций более чем за 40 минут записи
Спорадические децелерации любого типа, кроме тяжелых
Слайд 76ПАТОЛОГИЧЕСКАЯ КАРДИОТОКОГРАММА
БАЗАЛЬНЫЙ РИТМ МЕНЕЕ 100 ИЛИ БОЛЕЕ 170 УД/МИН
ВАРИАБИЛЬНОСТЬ
БАЗАЛЬНОГО РИТМА МЕНЕЕ 5 УД/МИН БОЛЕЕ ЧЕМ ЗА 40 МИНУТ
ЗАПИСИВЫРАЖЕННЫЕ ВАРИАБИЛЬНЫЕ ДЕЦЕЛЕРАЦИИ ИЛИ ВЫРАЖЕННЫЕ ПОВТОРЯЮЩИЕСЯ РАННИЕ ДЕЦЕЛЕРАЦИИ;
ДЛИТЕЛЬНЫЕ ДЕЦЕЛЕРАЦИИ;
СИНУСОИДАЛЬНЫЙ ТИП, ХАРАКТЕРИЗУЕТСЯ < 6 уд/мин
АМПЛИТУДОЙ <10 уд/мин И ПРОДОЛЖИТЕЛЬНОСТЬЮ 20 МИНУТ И БОЛЕЕ
Слайд 77КАРДИОТОКОГРАММА ПО Fisher
8-10 баллов – норма
5-7 баллов – легкая
гипоксия
4 балла и менее – тяжелая гипоксия
Слайд 79Врождённые пороки
в структуре перинатальной смертности, РОССИЯ
Популяционная частота пороков, по данным
ВОЗ, в отдельных странах составляет от 2,7 до 16,3%
Рост
числа врождённых пороков изменил структуру перинатальной смертности:30 - е годы - 4,0 - 7,7%
50 - е годы - 8,5 - 12%
70 - е годы - 14 - 17,5%
2000 - й год - 26 - 29%
Слайд 80МАРКЕРЫ ФЕТО-ПЛАЦЕНТАРНОГО КОМПЛЕКСА
АЛЬФА-ФЕТОПРОТЕИН
ХОРИОНИЧЕСКИЙ ГОНАДОТРОПИН
ПЛАЦЕНТАРНЫЙ ЛАКТОГЕН
Слайд 81АЛЬФА-ФЕТОПРОТЕИН
АФП – эссенциальный белок сыворотки крови плода, образуется в желточном
мешке, а затем в печени плода.
Сроки определения – 15 –
21 недели беременности. После 21-й недели появляются индивидуальные особенности АФП-СК, и тест теряет свое диагностическое значение.Скрининг АФП применяется для диагностики генетической патологии и акушерских осложнений.
Слайд 82ХОРИОНИЧЕСКИЙ ГОНАДОТРОПИН ЧЕЛОВЕКА
БЕЛОК «ЗОНЫ БЕРЕМЕННОСТИ»
Бета-гликопротеид, образуется в клетках росткового слоя
трофобласта с 8-9 дня беременности,
до 8-12 недели – «протектор»
беременности, стимулирует стероидогенез в клетках желтого тела, затем – хориона и плаценты.Слайд 83ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ХГЧ
КАЧЕСТВЕННЫЙ АНАЛИЗ НА ХГЧ (1-3 мл свежей
мочи):
беременность на ранних сроках, не дожидаясь очередной менструации
нарушения цикла, не связанные с беременностью;задержка трофобластической ткани после аборта;
на 10-й день после родов - задержка в матке
фрагмента плаценты;
беременность в период лактации до установления
менструального цикла
Слайд 84ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ КАЧЕСТВЕННОГО АНАЛИЗА ХГЧ ПО МОЧЕ
«ОТРИЦАТЕЛЬНЫЙ» - отсутствие
хориальной
ткани в полости матки
«ПОЛОЖИТЕЛЬНЫЙ» - наличие хориальной
ткани в полости матки, трофобластическая опухоль, остатки беременности после аборта
«СОМНИТЕЛЬНЫЙ» - повторить анализ через
2 – 3 дня
Слайд 85КОЛИЧЕСТВЕННЫЙ АНАЛИЗ (сыворотка крови)
А. 1 – 14 неделя беременности
Увеличение ХГЧ-СК
– занижен срок беременности, пузырный занос
уменьшение ХГЧ-СК – угроза
выкидышаБ. 15 – 22 неделя беременности:
уменьшение ХГЧ-СК ниже 10.000 ед/мл (критическое значение 5.000 ед/мл) – гипоплазия плаценты, угроза прерывания беремен.
умеренное увеличение ХГЧ-СК (51.000 – 100.000 ед\мл) – диссоциированное созревание плаценты. Возможные причины – инфицирование плаценты, миграция ее при предлежании, иммунологический конфликт;
выраженное увеличение ХГЧ-СК (свыше 100.000 ед/мл) – в 25% возможна хромосомная патология плода, синдромы Дауна, Эдвардса
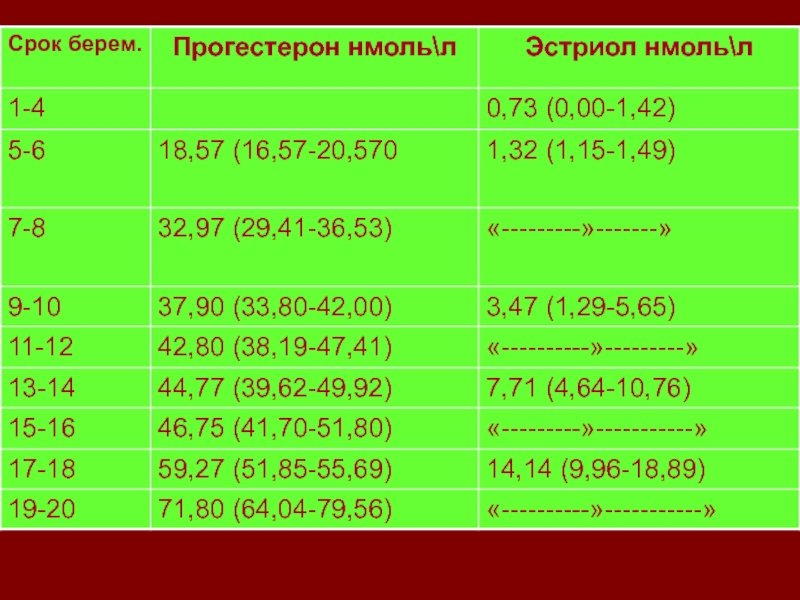
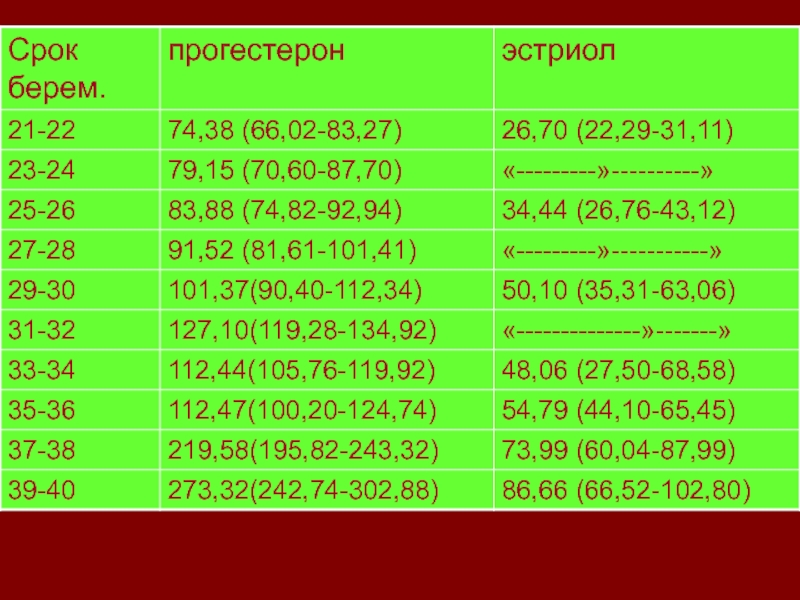
Слайд 86Эстриол (Е3)
Е3 активно синтезируется в клетках синцитиотрофобласта в плаценте. В
крови циркулирует как в свободном, так и в связанном с
белком состоянии.ДЕЙСТВИЕ ЭСТРОГЕНОВ НА ОРГАНИЗМ:
Обеспечивает развитие миометрия, мышцы плода, плаценты, плодных оболочек. Перед родами сенсибилизирует миометрий к тономоторным веществам.
Стимулирует рост тканей, пролиферацию выводных протоков молочных желез
Снижение Е3 при беременности – гипоплазия плаценты, приводящее к невынашиванию
Слайд 87прогестерон
Стероидный гормон, синтезируется в лютеиновых клетках
желтого тела, с 14 дня
беременности – в клетках хориона, далее – плаценты. Частично вырабатывается
в надпочечниках. Выводится после инактивации в печени.БИОЛОГИЧЕСКИЕ СВОЙСТВА:
Стимуляция трансформации эндометрия из стадии пролиферации в стадию секреции;
способствует развитию альвеол молочных желез;
являясь «протектором» беременности, блокирует рецепторы к окситотическим веществам, стимулирует образование β-рецепторов на мышечных волокнах миометрия, приводя к релаксации миометрия и к сохранению беременности;
способствует релаксации сочленений таза;
задерживает в организме соли и воду.
Слайд 88Клиническое значение определения прогестерона
Снижение концентрации прогестерона
при беременности приводит к
невынашиванию, формированию фетоплацентарной недостаточности.
Слайд 91Инвазивные методы диагностики
амниоцентез
хорионбиопсия
кордоцентез
ЭКСПЕРИМЕНТАЛЬНЫЕ
МЕТОДИКИ
целомоцентез
Трансцервикальный
смыв
Слайд 92
Инвазивные методы пренатальной диагностики:
Трансабдоминальная хорионбиопсия
Трансабдоминальная плацентабиопсия
Амниоцентез
Кордоцентез
Внутриутробное переливание крови
Слайд 93АМНИОЦЕНТЕЗ
Пункция амниотической полости с целью
аспирации амниотической жидкости для проведения
биохимических, гормональных, иммунологических, цитологического и генетического исследований.
Оптимальный срок для проведения
– 17-20 недель, допустимое количество забираемого материала – до 30 млСлайд 94Амниоцентез проводится для кариотипирования
плода в 16- 18 недель беременности,
диагностики моногенных заболеваний
(муковисцидоз, гемофилия А и В и др.),
определения резус-фактора плода, уровня альфа-фетопротеина
в околоплодных водах, оценки тяжести
гемолитической болезни при Rh-изоиммунизации.
Риск фетальных потерь после операции
повышается на 0,2 - 0,8%
по сравнению с популяционным.
Амниоцентез
Слайд 95ПОКАЗАНИЯ К АМНИОЦЕНТЕЗУ
ИЗОСЕРОЛОГИЧЕСКАЯ НЕСОВМЕСТИМОСТЬ
КРОВИ ПЛОДА И МАТЕРИ
ХРОНИЧЕСКАЯ
ГИПОКСИЯ ПЛОДА ПРИ
РАЗЛИЧНЫХ ОСЛОЖНЕНИЯХ БЕРЕМЕННО
СТИ И ЗАБОЛЕВАНИЯХ МАТЕРИУСТАНОВЛЕНИЕ СТЕПЕНИ ЗРЕЛОСТИ ПЛОДА
АНТЕНАТАЛЬНАЯ ДИАГНОСТИКА ПОЛА
НЕОБХОДИМОСТЬ КАРИОЛОГИЧЕСКОГО
ИССЛЕДОВАНИЯ ПРИ ПОРОКАХ РАЗВИТИЯ
6. МИКРОБИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
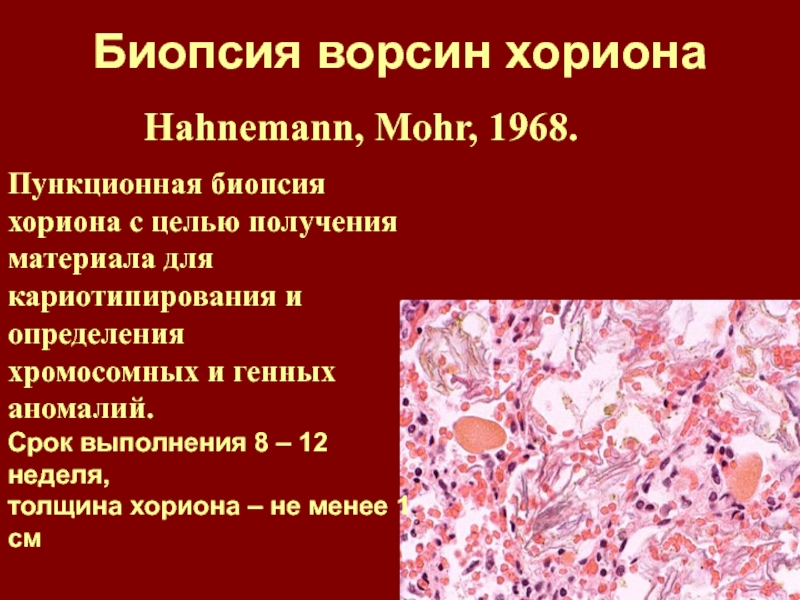
Слайд 96Биопсия ворсин хориона
Hahnemann, Mohr, 1968.
Пункционная биопсия хориона с целью получения
материала
для кариотипирования и определения
хромосомных и генных аномалий.
Срок выполнения
8 – 12 неделя, толщина хориона – не менее 1 см
Слайд 97Исследование выполняется для кариотипирования
плода, диагностики моногенных заболеваний,
молекулярно-генетической диагностики
ферментопатий и инфицирования плода.
Риск прерывания беременности
составляет 1 -
3%, (при трансцервикальной биопсии хориона - 6,3 - 14% ).
Генетическое исследование биоптата
плаценты, выполняемое в те же сроки, что и
амниоцентез, обходится в несколько раз дешевле.
Трансабдоминальная хорионбиопсия, плацентобиопсия.
Слайд 98Показания к медико-генетическому консультированию
∙ * Рождение ребенка
с наследственными заболеваниями или врожденными пороками развития
∙ Наличие у одного из
супругов хромосомной перестройки, наследственного заболевания или порока развития∙ Кровнородственный брак
∙ Возраст матери старше 35 лет
∙ Неблагоприятные воздействия факторов внешней среды в ранние сроки беременности (инфекционные заболевания, особенно вирусные, массивная лекарственная терапия, рентгенологические процедуры, проф. вредности).
Слайд 99Характеристика наследственных заболеваний
I. I МУЛЬТИФАКТОРИАЛЬНЫЕ ЗАБОЛЕВАНИЯ :
1.
чем реже патология встречается в данной группе населения, тем больше
риск проявления ее среди родственников больного;2. риск для потомства заметно увеличивается в тех семьях, где имеется уже два и более пораженных членов семьи;
3. чем тяжелее степень поражения больного, тем выше риск для его родственников;
4. частота выше в кровнородственных семьях;
5. более высокий процент поражения будут иметь лица, принадлежащие к наиболее поражающемуся полу в данной семье.
6.
Слайд 100II. МОНОГЕННЫЕ ЗАБОЛЕВАНИЯ - обусловлены патологией одного гена.
ДДОМИНАНТНЫЕ
1. одинаковая
частота поражения у лиц разного пола;
2. наличие патологии у одного
из родителей;3. передача заболевания из поколения в поколение, т.е. по вертикали с частотой 50%
РЕЦЕССИВНЫЕ
1. одинаковая частота поражения среди лиц разного пола;
2. отсутствие болезни у родителей, которые являются , как правило, носителями патологического гена, находящегося в скрытом (гетерозиготном) состоянии;
3. передача заболевания от фенотипически здоровых
4. родителей детям, т.е. по горизонтали с частотой 25%
Слайд 101II. III. ХРОМОСОМНЫЕ БОЛЕЗНИ:
∙ - ОБУСЛОВЛЕННЫЕ ЧИСЛЕННЫМИ ИЗМЕНЕНИЯМИ
- ОБУСЛОВЛЕННЫЕ СТРУКТУРНЫМИ ИЗМЕНЕНИЯМИ
Слайд 102Определение кариотипа показано:
∙ Детям с множественными врожденными пороками развития или
при наличии у них олигофрении в сочетании с выраженным физическим
недоразвитием∙ Родителям умерших детей с множественными врожденными пороками развития или установленным хромосомным синдромом
∙ Родственникам детородного возраста в случае выявления структурной перестройки у пациента
∙ Женщинам с невынашиванием беременности, имеющим в анамнезе мертворождение или умерших от невыясненных причин детей в раннем детском возрасте
∙ Лицам с первичной аменореей или нарушением половой дифференцировки
Слайд 103 Показания к пренатальному
кариотипированию:
Возраст
Анамнез
Биохимические маркеры
Эхографические маркеры
Хромосомные перестройки у родителей
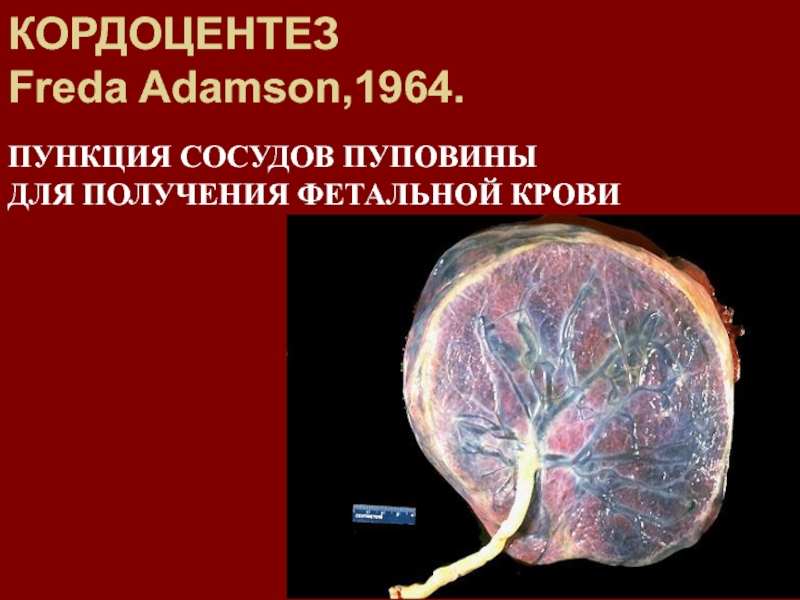
Слайд 105Проведение кордоцентеза (плацнгтоцентеза)
возможно с 17 нед. Оптимальный срок –
22 – 24 неделя.
Слайд 106Кордоцентез - внутриматочная пункция сосудов
пуповины.
Пунктируется свободная петля
пуповины в наиболее доступном месте.
Основные показания к кордоцентезу:
кариотипирование,
диагностика эритроцитарной изоиммунизации, аллоиммунная
тромбоцитопения,
пренатальная диагностика инфицирования плода, оценка
состояния плода при осложненном течении беременности.
Величина перинатальных потерь в группе
женщин перенесших кордоцентез составляет 2 - 5%
Кордоцентез
Слайд 107ФЕТАЛЬНАЯ ХИРУРГИЯ
Внутриутробное переливание крови плоду
не позднее 32 недели беременности
при наличии
резус-конфликта.
A.W. Liley, 1963 г.
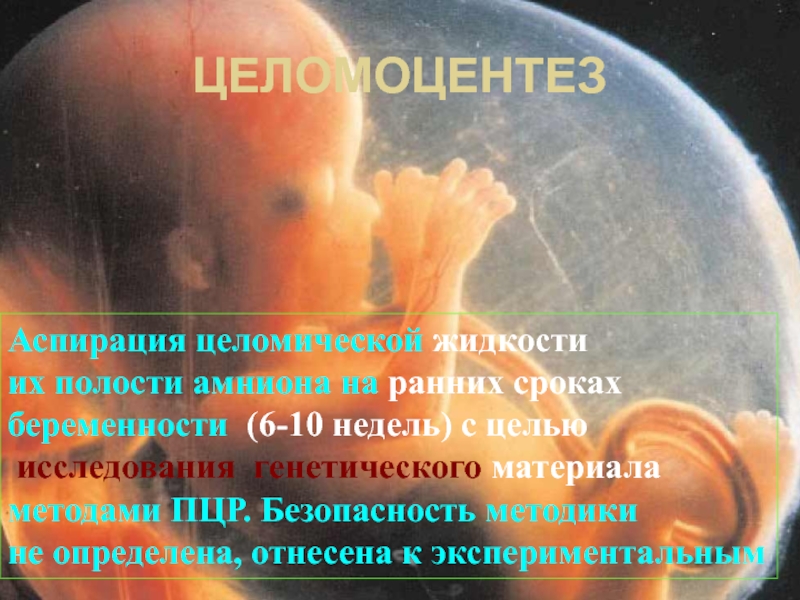
Слайд 108ЦЕЛОМОЦЕНТЕЗ
Аспирация целомической жидкости
их полости амниона на ранних сроках
беременности (6-10
недель) с целью
исследования генетического материала
методами ПЦР. Безопасность методики
не определена, отнесена к экспериментальным
Слайд 109Основным методом, позволяющим выявлять ВПР, является эхография.
УЗ диагностика ВПР
центральной нервной системы включает выявление таких заболеваний: анэнцефалия; spina bifida;
гидроцефалия; голопрозэнцефалия; краниальные грыжи; порэнцефалия; отоцефалия и др.УЗ диагностика пороков сердца включает выявление таких заболеваний: дефекты МЖП; септальные пороки; транспозиции магистральных сосудов; аномалия Уля; коарктация аорты; тетрада Фалло и др.
УЗ диагностика ВПР почек включает выявление таких заболеваний: аплазия; агенезия; поликистоз; гидронефроз; синдром Пруна - Беля; мегауретер и др.
4. УЗ диагностика ВПР желудочно-кишечного тракта включает выявление таких заболеваний: атрезия двенадцатиперстной кишки; атрезия пищевода; атрезия толстого кишечника; мекониальный перитонит; атрезия ануса; омфалоцеле; гастрошизис и др.
Слайд 110
5. УЗ диагностика ВПР костной системы включает выявление таких заболеваний:
изолированные; системные; порокилица (условно) - расщелина губы и неба и
др.6. УЗ диагностика ВПР легких включает выявление таких заболеваний: гидроторакс; хилоторакс; секвестрация легких; бронхогенные кисты и др.
УЗ диагностика опухолей плода включает выявление таких заболеваний: тератомы; гигромы; кисты; злокачественные опухоли.
В очень большом проценте случаев пороки бывают сочетанными (различных систем) или (в рамках одной системы). К тому же ВПР делятся на летальные и нелетальные. С летальными ВПР в плане прогноза и тактики все довольно ясно - прогноз фатально неблагоприятен, ребенок обречен, акушерская тактика - прерывание беременности.
Слайд 111Прогноз для жизни и здоровья плода и новорожденного зависит от
многих факторов:
совместим ли порок с жизнью;
можно ли оперативным путем вылечить
ребенка;каково будущее качество жизни ребенка;
какова средняя продолжительность жизни при данном пороке;
необходима одна операция или несколько;
материальные возможности родителей;
возможность и доступность соответствующей помощи в регионе (стране, за рубежом).
Слайд 112
Вопрос акушерской тактики при нелетальных ВПР всегда крайне сложен, он
зависит от очень многих факторов (социальных, финансовых, уровня развития детской
хирургии в регионе и т. д.).Целесообразно создание на уровне перинатальных региональных центров (либо медико-генетических центров) перинатальных комиссий в составе: врача генетика, врача УЗИ 2-го уровня, педиатра, акушера, профильного специалиста по ВПР, патологоанатома. Но окончательное решение всегда остается за родителями.