Слайд 1
Пологова травма
Підготувала:
Лікар-інтерн ВНМУ
ім. М.І. Пирогова
Щотчук Надія Романівна
Слайд 2 Пологова травма – це порушення цілісності та розлад функції тканин
і органів новонародженого, що виникають під час пологів.
Частота пологових травм
складає 2-7%. Пологова травма у 0,4% являється безпосередньою причиною смерті немовлят.
Причини розвитку пологових травм:
аномалія положення плода в пологах;
велика вага;
невідповідність розмірів тазу матері і розмірів плода;
ригідність пологових шляхів;
стрімкі чи затяжні пологи;
швидке витягання при кесаревому розтині.
Слайд 3 Класифікація.
Пологові травми можуть бути різними, як по тяжкості, так
і по місцю ушкодження. Умовно їх розділяють по локалізації:
1.
Пологові травми шкіри, м’яких тканин.
2. Пологові травми м’язів.
3. Пологові травми кісток.
4. Пологові травми периферичної нервової системи.
5. Пологові травми головного і спинного мозку.
Сприяючі чинники:
гіпоксія плода, будь-якої етіології;
недоношеність, переношеність.
Слайд 4Клініка , діагностика і лікування пологових травм.
1. Травми шкіри
і м’яких тканин.
Петехії, екхімози, садна на різних ділянках шкіри
– найбільш частий прояв родового травматизму. Вони можуть бути на передлежачій частині плода в пологах, на місці накладання щипців, вакуумекстрактора, на місці здавлення рукою акушера при внутрішньоутробній допомозі. Невеликі садна і порізи вимагають лише місцевого антисептичного лікування. Петехії та екхімози розсмоктуються самостійно через декілька днів, проте ці діти кладуться на цей період в палату інтенсивного спостереження і не прикладаються до грудей. Це робиться в тому разі, коли петехії та екхімози розміщені на голівці, і тому не виключена можливість наявності подібних крововиливів і в м’яку мозкову оболонку. Профілактично дітям призначають вікасол, епсилон-амінокапронову кислоту, кальцій.
Родова пухлина-це припухлість м’яких тканин в передлежачій частині. На місці вакуумекстрактора на фоні родової пухлини можливі петехії, екхімози. Самостійно розсмоктується через 1-3 дні. Лікування не потребує. Діти з локалізацією родової пухлини на голові знаходяться 3-4 дні під спостереженням.

Слайд 5Крововилив під апоневроз – тістуватої консистенції припухлість, набряк тім’яної і
потиличної частини голови. На відміну від кефалогематоми не обмежений однією
кісткою, а на відміну від родової пухлини може збільшуватись після народження. Часто інфікується, може стати причиною постгеморагічної анемії в перші дні життя, в подальшому – гіпербілірубінемії через підвищене позасудинне утворення білірубіну. Крововилив розсмоктується через 2-3 тижні.
Кефалогематома - крововилив під окістя будь-якої кістки черепа (в ділянці 1 чи обох тім’яних кісток, рідше – потилочної). Спотерігається в 0,2-0,3% новонароджених. Причина – відшарування окістя при рухах голови по пологовим шляхам, рідше – тріщини черепа. Характеризується пружною консистенцією, не переходить на сусідню кістку, не пульсує, безболісна, при пальпації відчувається флюктуація. Поверхня шкіри над нею не змінена. В перші дні може збільшуватися. Через 1-1,5 міс може кальцифікуватися та нагноюватися.
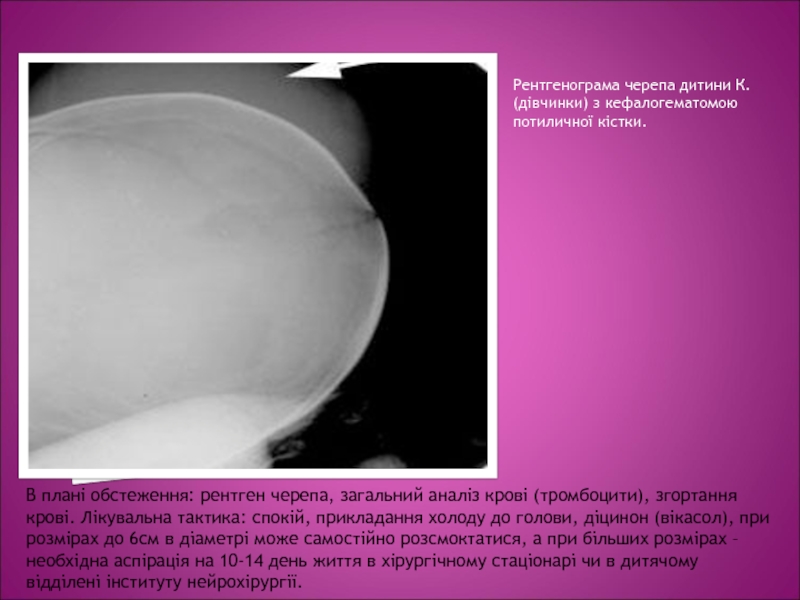
Слайд 6Рентгенограма черепа дитини К. (дівчинки) з кефалогематомою потиличної кістки.
В плані
обстеження: рентген черепа, загальний аналіз крові (тромбоцити), згортання крові. Лікувальна
тактика: спокій, прикладання холоду до голови, діцинон (вікасол), при розмірах до 6см в діаметрі може самостійно розсмоктатися, а при більших розмірах – необхідна аспірація на 10-14 день життя в хірургічному стаціонарі чи в дитячому відділені інституту нейрохірургії.
Слайд 72. Пологові травми м’язів.
Пошкодження і крововиливи в грудинно-ключично-сосковий м’яз.
Частіше виникають при акушерських пособіях при сідничному передлежанні. Розрив виникає,
як правило, в нижній третині. В ділянці ураження та гематоми пальпується невелика, помірно щільна чи тістуватої консистенції пухлина. Іноді її діагностують в кінці першого тижня, коли розвивається травматична кривошия – голова дитини нахилена в сторону ураженого м’яза, а підборіддя повернуте до протилежної сторони.
Лікувальна тактика: корегуючи положення голови (валіки, що допомагають ліквідувати патологічний нахил голови та поворот обличчя), використання сухого тепла, фізіотерапії (електрофорез з йодистим калієм), масаж. При неефективності лікування – хірургічна корекція.
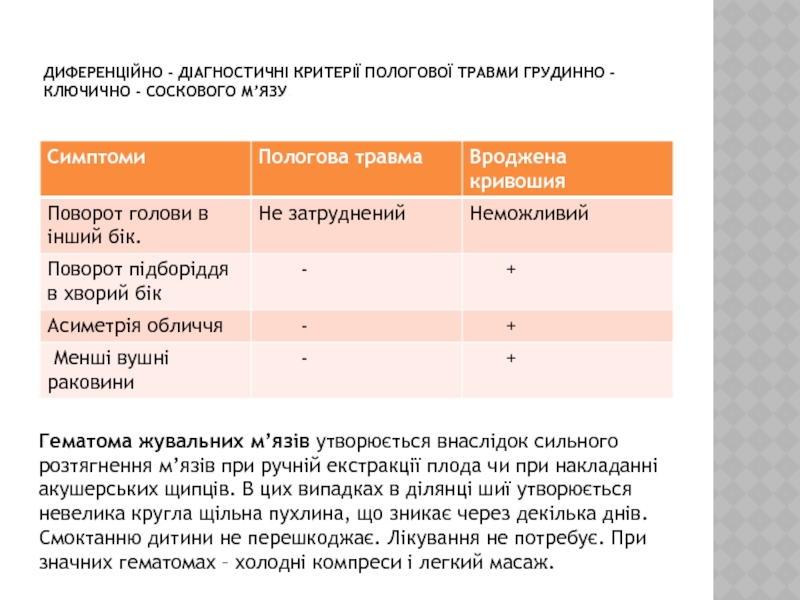
Слайд 8Диференційно - діагностичні критерії пологової травми грудинно - ключично -
соскового м’язу.
Гематома жувальних м’язів утворюється внаслідок сильного розтягнення м’язів
при ручній екстракції плода чи при накладанні акушерських щипців. В цих випадках в ділянці шиї утворюється невелика кругла щільна пухлина, що зникає через декілька днів. Смоктанню дитини не перешкоджає. Лікування не потребує. При значних гематомах – холодні компреси і легкий масаж.
Слайд 93. Пологові травми кісток.
Перелом ключиці
Частіше буває підокісний. Обмеження рухливості
руки, негативний рефлекс Моро, крепітація, болісність та плач при пасивних
рухах на стороні ураження.
Лікувальна тактика: імобілізація в позі « людини, що голосує» на 4-5-й день з’являється кісткова мозоль.
Перелом трубчастої кістки (стегнової, плечової)
Відсутність рухів кінцівки., біль при пасивних рухах. Перелом за типом «зеленої гілочки». При травматичному епіфізіолізі плечової чи стегнової кісток, також можна відмітити крепітацію та згинальну контрактуру.
Лікувальна тактика: іммобілізація, лейкопластирне витягнення на 2 тижня.
Слайд 10Параліч n. facialis зустрічається при ураженні накладеними вихідними акушерськими щипцями
периферичної ділянки нерва та його гілок.
Симптоми бувають виражені по
різному. Можна виявити розширення очної щілини – лагофтальм, або “заяче око”, повіки не заплющуються повністю, при спробі заплющення очне яблуко зміщується вверх і видно білкову оболонку під райдужкою – феномен Белла. На стороні ураження куточок рота опущений, нерухомий, припухлий, носогубна складка відсутня, сльозотеча, асиметрія рота при крику.
Диференціюють пологову травму з синдромом Мебіуса (відсутність ядра нерва) та внутрішньочерепним крововиливом. При центральному парезі лагофтальм і феномен Белла відсутні.
Лікування не завжди необхідне. Периферичні парези травматичного генезу мають тенденцію до швидкого відновлення навіть без лікування. При більш глибоких ураженнях в період новонародженості призначають аплікації озокериту, парафіну та інші теплові процедури, ін’єкції вітамінів групи В.
4. Пологові травми периферичної нервової системи.
Слайд 11 Паралічі плечового сплетення (plexus brachialis) – результат надмірного витягування чи
прямого тиску на нервове сплетення (акушерська допомога, патологічне положення плода
в пологах з розігнутою голівкою). В залежності від того, які гілки сплетення уражені, розрізняють верхній, нижній і тотальний типи акушерського параліча.
Верхній тип параліча (Дюшена-Ерба) виникає в результаті ураження верхнього первинного пучка плечового сплетення чи шийних корінців, що починаються з сегментів СV-СVI спинного мозку. Частіше буває справа, може бути двобічним і поєднуватись з ураженням спинного мозку.
Клініка досить типова – порушується функція проксимального відділу верхньої кінцівки. Рука приведена до тулуба, розігнута у всіх суглобах, ротована всередину в плечі, пронована у передпліччі, кисть зігнута в долоні, голова нахилена до хворого плеча, плече опущене. Спонтанні рухи відсутні в плечовому та ліктьовому суглобах, рухи в долоні і пальцях збережені, але обмежені. Рука не бере участі в рефлексі Моро, при піднятті дитини в горизонтальному положенні вона звисає. Рефлекс Бабкіна (долонно-ротовий) викликається.

Слайд 12 Нижній дистальний параліч (Дежерин-Клюмпке) виникає в результаті ураження середнього і
нижнього пучків плечового сплетення або корінців, що починаються від СVII-ТI
сегментів спинного мозку. Порушується функція дистального відділу руки в результаті парезу згиначів передпліччя, кисті, пальців. М’язова гіпотонія. Рука розігнута у всіх суглобах, лежить вздовж тулуба, пронована, кисть пасивно звисає і має форму “тюленячої лапки” (якщо переважає ураження променевого нерва) чи “пазурової лапки” (при переважному ураженні ліктьового нерву).
При огляді кисть бліда з ціанотичним відтінком (симптом “ішемічної рукавички”), холодна на дотик, м’язи атрофуються, кисть сплющується, рухи в плечі збережені, рефлекс Моро знижений, а хватальний та Бабкіна відсутні. Ураження шийних симпатичних стовбурів характеризується появою синдрому Бернара-Горнера (птоз, міоз, енофтальм) на ураженому боці.
Тотальний параліч верхньої кінцівки (параліч Керера) спостерігається при ураженні нервових волокон всього плечового сплетення або корінців, що виходять з СV-ТI сегментів спинного мозку. Частіше буває однобічним, клінічно характеризується відсутністю активних рухів, різкою м’язовою гіпотонією (може бути симптом “шаліка”), відсутністю вроджених і сухожильних рефлексів і трофічними розладами. Як правило, є синдром Бернара-Горнера. Лікування полягає в наданні руці фізіологічного положення за допомогою шин, лонгет, ЛФК, застосуванні масажу, теплових процедур (озокерит, парафін), фізіотерапевтичних методів (електрофорез з лідазою, прозеріном). Також призначають ін’єкції алое, вітамінів групи В, АТФ, дібазолу.

Слайд 13Парез діафрагми (синдром Кофферата) – обмеження функції діафрагмального м’язу в
результаті травматичного чи диспластичного ураження СІІІ-СIV сегментів спинного мозку, їх
корінців чи травми діафрагмального нерву, частіше лівого.
Клінічно виявляються повторні приступи ціанозу, задишка. почащене дихання з порушенням ритму (нерегулярне, парадоксальне), вибухання грудної клітки на стороні ураження. При аускультації ослаблене дихання, часом поодинокі хрипи в верхніх відділах легені. Така симптоматика нерідко веде до помилкового діагнозу пневмонії. Хоча у хворих з парезом діафрагми внаслідок зниженого тиску в плевральній порожнині та недостатньої вентиляції може розвинутись і пневмонія, особливістю якої є тривалий і дуже тяжкий перебіг.
Характерною є рентгенологічна картина: на стороні ураження купол діафрагми стоїть високо, глибокі реберно-діафрагмальні синуси, а на здоровому боці – компенсаторна емфізема зі сплющенням куполу діафрагми.
Легші форми парезу можуть клінічно не проявлятись і відновлюються самостійно. Лікування таке ж, як і при акушерському паралічі, і в більшості випадків функція діафрагми частково чи повністю відновлюється за 6-8 тижнів. Необхідно проводити заходи по профілактиці пневмонії.

Слайд 145. Пологові травми ЦНС.
Внутрішньочерепна пологова травма новонароджених об’єднує різні
за локалізацією і ступенем тяжкості пошкодження головного мозку, що виникають
під час пологів.
Етіологія і патогенез. Сприяючими факторами у виникненні ВЧПТ є анатомо-фізіологічні особливості організму новонародженого:
1. Знижена резистентність судинної стінки, підвищена проникність судин.
2. Недосконалість розвитку ЦНС і, як наслідок, – недосконалість регуляції судинного тонусу і системи гомеостазу.
3. Функціональна незрілість печінки – недосконалість згортальної системи крові (зниження концентрації протромбіну, проконвертину та ін.), зниження загальної коагуляційної здатності крові та ін.
В даний час загальновизнано, що ведуче місце в етіології ВЧПТ належить гіпоксії плода. В 75 % випадків ВЧПТ обумовлена асфіксією. Вже доведено, що внутрішньоутробна асфіксія при відсутності будь-яких механічних впливів на мозок плода може бути причиною тяжких порушень і множинних крововиливів в мозок. Мозок страждає ще в період внутрішньоутробного розвитку від дії багаточисельних негативних факторів. Нормальні і патологічні пологи лише збільшують церебральні порушення.
Звідси випливає, що навіть нормальні пологи часом викликають серйозні ускладнення вже сформованих до пологів мозкових порушень. В 1/3 новонароджених, що загинули від ВЧПТ, знаходять зміни в стінці судин.

Слайд 15Морфологічні зміни різноманітні: від функціональних порушень до незворотніх морфологічних змін
(вогнища некрозу, великі крововиливи тощо).
За локалізацією ВЧК у новонароджених
поділяються на:
1. Епідуральні (екстрадуральні) – тобто між внутрішньою поверхнею черепа і твердою мозковою оболонкою. Їх ще називають внутрішньою кефалогематомою (cephalohaematoma internum).
2. Субдуральні – звичайно результат розриву вен, що впадають в sinus sagitalis superior. Нерідко вони виникають в результаті розриву мозочкового намету (tentorium cerebelli). Ці крововиливи звичайно однобічні і складають 28 % всіх крововиливів.
3. Субарахноїдальні – найбільш часті (до 55 %) крововиливи, що виникають в м’які мозкові оболонки та субарахноїдальний простір, зазвичай двобічні.
4. Інтравентрикулярні – біля 12 % всіх крововиливів. Частіше локалізуються в бокових шлуночках, рідше – в третьому і четвертому шлуночках мозку.
5. Крововиливи в речовини мозку спостерігаються рідко, переважно у недоношених дітей. Зазвичай локалізуються в ділянці v. terminalis під епендимою.
6. Комбінація різних видів крововиливів.
Клінічні прояви різноманітні, нерідко строкаті і залежать від морфологічних змін в ЦНС. Це пояснюється тим, що при ВЧПТ страждає весь організм і клінічна симптоматика складається з наступних ознак:
1. Ураження ЦНС (загальні і вогнищеві симптоми).
2. Ураження внутрішніх органів (недостатність: дихальна, серцева, судинна, наднирникова).
3. Метаболічні порушення (КОР, гемодинамічні, водносольового обміну).
4. Порушення імунітету.

Слайд 16При епі- і субдуральних крововиливах симптоматика з’являється після удаваного “світлого
проміжку”. Гематома, що утворилася, викликає збільшення внутрішньочерепного тиску, стиснення життєво
важливих центрів стовбура мозку, кори і підкоркових утворів, зміщення лікворних шляхів. Клінічно це проявляється блювотою, судомами (часом локальними в певній частині тіла), почащеним і нерегулярним диханням, аритмією частоти серцевих скорочень з тенденцією до брадикардії, м’язовою гіпотонією, слабким і болючим криком. Температура тіла, як правило, знижена. Наростає гіпертензійно-гідроцефальний синдром. На очному дні – застійні явища з ділянками дрібних геморагій. При великих гематомах діти швидко гинуть.
Епідуральні крововиливи утворюється при тріщинах і переломах кісток черепа, а також зрідка при розриві середньої артерії мозкової оболонки. Тверда мозкова оболонка досить щільно зв’язана з кістками черепа і відшарування її кров’ю відбувається з труднощами, тому епідуральна гематома свідчить про тяжкість травми.
Розриви дублікатур твердої мозкової оболонки і великих вен, що супроводжуються субдуральними крововиливами, є найбільш частим видом пологової травми черепа. Розрив намету мозочка складає 90-93 % всіх смертельних пологових травм. Він розташований в ділянці середньої третини вільного краю намета. Розрив може бути однобічним (частіше зліва), чи двобічним. Субдуральний крововилив при розриві намету мозочка локалізується супратенторіально, а при повному розриві – і інфратенторіально в середній і задній ямках черепа.

Слайд 17 Субдуральні крововиливи в більшості випадків є наслідком пологової травми. Тяжкість
ушкоджень при цьому настільки значна, що при великих крововиливах смерть
настає інтранатально, чи досить швидко після народження.
Для субарахноїдальних крововиливів характерні часті приступи вторинної асфіксії і апное, дихання поверхневе і нерегулярне. ЧСС сповільнена, аритмічна. Діти мляві, м’язова гіпотонія, слабкість смоктання і ковтання. Часом симптоматика з’являється на 3-4-й день життя, коли стан дитини різко погіршується, спостерігається загальна гіперестезія, тремор, судоми мімічних м’язів і кінцівок, збільшення чи зменшення температури тіла. Очі широко відкриті, вираз обличчя наляканий з фіксованим поглядом, велике тім’ячко напружене. Вроджені рефлекси відсутні. Позитивні симптоми Грефе і “заходячого сонця”. При люмбальній пункції ліквор ксантохромний чи з домішками крові. Крововиливи в м’які мозкові оболонки характерні для недоношених, що загинули при явищах внутрішьоутробної чи післяродової асфіксії.
При внутрішньошлуночкових крововиливах спостерігається коматозний стан дитини з глибокими розладами дихання, серцевої діяльності, гіпертермією. Дуже характерні тонічні судоми та опістотонус. Часто спостерігаються анізокорія, звуження зіниць, симптом плаваючих очних яблук. Великі крововиливи нерідко ведуть до смерті.
Субепендімальні крововиливи проявляються глибокими розладами функцій ЦНС, порушенням регуляції вегетативно-трофічних функцій. При них може відбутись прорив крові в боковий шлуночок з розвитком клініки ВШК.

Слайд 18 Крововилив в речовину мозку спостерігається рідко і по клінічних проявах
ідентичний перенесеній асфіксії в пологах. Діти неспокійні, страдницький вираз обличчя,
судомні посмикування мімічної мускулатури і кінцівок, зригування, відсутність безумовних рефлексів, При люмбальній пункції кров в рідині відсутня.
Крововилив в речовину мозку у мертвонароджених спостерігається в 3,7 %, у померлих новонароджених в 40-70 %. Великі крововиливи виникають при поєднанні асфіксії з інфекційними захворюваннями, ГХН, глибокою недоношеністю, пологовою травмою чи іншою патологією на фоні порушення згортання крові. Дрібні множинні, частіше периваскулярні крововиливи звичайно локалізуються в білій речовині. Крововиливи в кору та стовбурову частину мозку бувають рідко. Типовими є крововиливи під епендиму зовнішньої стінки бокового шлуночка. Руйнування епендими веде до прориву крові в шлуночки мозку з клінікою внутрішньошлуночкових крововиливів. Спостерігаються переважно у недоношених дітей.
Досить часто бувають змішані форми крововиливів, що ще більш затруднює топічну діагностику. Про наявність ВЧК свідчать:
1. Загальномозкові симптоми (пригнічення, збудження, гідроцефально-гіпертензійний).
2. Вогнищева симптоматика (локальні парези і паралічі, локальні судоми, дисфункція черепномозкових нервів).

Слайд 19Лікування новонароджених з ВЧПТ поділяється на 2 періоди: лікування гострого
періоду і відновного періоду. Починається лікування в родзалі з проведення
реанімаційних заходів, потім продовжується в перші 7-8 днів в палатах інтенсивної терапії, а з 8-9-го дня у відділеннях патології новонароджених.
В гострому періоді призначають:
1. Повний спокій.
2. Спеціальне положення (піднятий головний кінець, голова фіксована, краніоцеребральна гіпотермія).
3. Вигодовування через зонд.
4. Гемостатичні засоби.
5. Дегідратаційна терапія.
6. Усунення дефіциту калію, метаболічного ацидозу, покращення мікроциркуляції.
7. Боротьба з дихальними і серцево-судинними розладами, дисфункцією наднирників.
8. Протисудомна терапія.
9. Повторні люмбальні пункції для санації спинно-мозкової рідини.
Слайд 20Лікування пологових уражень головного мозку.
Набряк головного мозку:
концетрована суха плазма
5-10 мл/кг в/в 1 раз на добу
10% сорбітол (манітол) 0,5-1,0г
сухої речовини/кг 1-2 рази на добу
Лазикс 1% 2мл 1-2-3- мг/кг в/в ( в 2-3 прийому)
З 2-ї доби можна вводити ноотропні препарати
Геморагічний синдром:
Плазма (свіжезаморожена,антігемофільна) 10-15 мл/кг
концетрована кров (не >3доби) 10-15 мл/кг
кріопреципітат 10мл/кг
дицинон 1% 0,1 /кг
тромбоцитарнра маса 5-7 мл/кг
еритроцитарна маса 5-7 мл/кг
Болоьвий синдром:
50% анальгін 0,1 мл + 0,25% дроперідол 0,1мл/кг в/в
Судомний синдром:
0,5% седуксен 0,1мл/кг в/м, в/в ( можна повторно ч/з 30-40хв), разова доза 1 мг, максимально 10мг
20% оксибутират натрія 100-150мл/кг
5% сироп оксибутирату натрія ( 0,3-0,4мл/кг) 1 чл * 3 рази
Реланіум ,сибазон 0,1-0,2 мл/кг
Люмінал (таб.0,05) 5мг/кг на добу
0,2% розчин люміналу 100мл , ½ чл (0,01) * 3 рази
Суксилеп 100 мг на добу ( в 2-3 прийоми)
25% магнезія 0,2-0,5мл/кг ( не > 2мл)
Слайд 21Синдром рухових порушень:
для зниження м’язового тонусу: мідокалм (др. 0,05, 10%-5мл)
5мг/кг
для підвищення м’язового тонусу: прозерин 0,05%-1мл , доза до6міс 0,01мл,
дибазол 0,5%, 1%-1мл, доза 0,1мл
Вегетовісцеральний синдром:
1% церукал 0,1мл в/м ( 0,5-1 мг/кг)
2% но-шпа 0,1 мл в/м
Пірацетам 50-100 мг/кг
5% церебролізин 1мл , доза - 0,3-0,5 мл в/м (0,01 мг/кг)
Пірідітол (енцнфабол) 200,0 сироп , доза- 1мл*2р. В день
Для покращення мієлінізації:
Вітаміни групи В: в гострому періоді : В1,В2,В15;
з кінця 2-3 тижня віт.В6
Розсмоктуюча терапія( з 3-4 тижня):
лідаза 8-10 Од в/м 2 рази на день
алое 0,3-0,5 мл в/м
Гіпертензійно-гідроцефальний синдром:
2% лазикс 1-2-3 мг/кг
25% магнезія 0,2-0,5мл/кг ( не > 2мл)
Діакарб (таб 0,25) 30-80 мг/кг в 1-2 прийома
Слайд 22 Прогноз при ВЧПТ серйозний і залежить від величини, локалізації крововиливів
та супутньої патології дитини. Якщо в перші 3-4 дні стан
покращується, надія на видужання збільшується. Життя новонародженого можна вважати поза загрозою, якщо протягом 3-4 днів судоми не відновлються і відсутні порушення з боку життєво важливих органів. Прогноз тим гірший, чим раніше з’являються загальні ознаки та чим вони тяжчі.
Досвід показує, що найкращий прогноз мають субдуральні крововиливи. Крововиливи в м’які мозкові оболонки та в речовину мозку часто залишають наслідки:
1. Парези і паралічі.
2. Дитячий церебральний параліч.
3. Епілепсія.
4. Гідроцефалія.
5. Розумовий недорозвиток.
Слайд 23Пологова травма спинного мозку (ПТСМ)
В патогенезі мають значення такі фактори:
1.
дефекти хребта: підвивихи в суглобах 1 і 2 шийних хребців,
зміщення їх, перелом шийних хребців чи їх поперечних відростків
2. крововиливи в спинний мозок чи оболонки
3. ішемія в басейні хребтових артерій із-за спазму, стенозу, оклюзії, здавлення артерії Адамкевича
4. ураження міжхребцевих дисків.
В клінічній картині провідним є локалізація ураження. Можна, також, виділити загальні симптоми
- больовий (при зміні положення, взяття на руки, особливо симптом Робінсона,
- симптом «падаючої голови»
- кривошия
- рухові порушення
Слайд 24
Ураження верхньошийних сегментів (С1-С4)
Клініка спинального шоку: в’ялість, адинамія, дифузна м’язова
гіпотонія (поза «жабки»), арефлексія. Спастичний тетрапарез, затримка чи нетримання сечі.
Вогнищеві симптоми ураження 3,6,7,9,10 пар ЧМН. При ураженні на рівні С3-С4 виникає парез діафрагми ( синдром Коферата). При цьому – кліника дихальних розладів: задишка, диспное, цианоз, асиметрія грудної клітки, відставання в акті дихання сторони,що уражена, парадоксальне дихання (западіння черевної стінки на вдосі і вип’ячування на видосі). Аускультативно – ослаблене дихання, крепітуючі хрипи. Рентгендослідження – на стороні ураження купол діафрагми стоїть високо, глубокий реберно-діафрагмальний синус, а на здоровій стороні купол сплощений за рахунок компенсованої емфіземи.
Парез і параліч Дюшен-Ерба (С5-С6) верхня частина плечового сплетіння.
Уражена кінцівка приведена до тулуба, розігнута в ліктьовому суглобі, повернута до середини, ротована в плечовому суглобі, пронована в передплічі, кисть в ладонному згинанні, повернута назад і назовні. М’язовий тонус знижен в проксимальних відділах. При положенні на ладоні вниз головою – рука звисає. При тяжкому паралічі – рука відділяється від тулуба глубокою продольною складкою (симптом лялькової ручки Новікова). Пасивні рухи в паратичній кінцівки безболісні, іноді симптом «щелчка» (симптом Фінка), можливий підвивих чи вивих головки плечової кістки. При тяжкому паралічі відбувається ураження пірамідних шляхів, що призводить до підвищення колінного та ахілового рефлексів, підвищення м’язового тонусу привідних м’язів стегна.
Парез і параліч Дежерин-Клюмпке (С7-Т1), середній та нижній пучки плечового сплетіння.
Грубе порушення функції руки в дистальному відділі: відсутня функція згиначів кисті і пальців, м’язовий тонус дистальних відділів знижен. Кисть блідна, ціанотична (симптом ішемічної рукавички), у вигляді лапи тюленя (ураження променевого нерву) чи когтистої кисті (ураження ліктьового нерву). Рефлекс Моро знижен, Бабкіна, хватальний – відсутні. При ураженні шийного симпатичного вузла на стороні ураження приєднуєтьс симптом Клод Бернара – Горнера ( птоз, міоз, енофтальм).

Слайд 25Параліч Керара (С5-Т1), тотальний параліч верхньої кінцівки.
Частіше односторонній. Характерно поєднання
вище-перерахованих симптомів: м’язова гіпотонія, відсутність активних рухів, відсутність вроджених і
с/ж рефлексів, трофічні розлади.
Ураження грудного відділу хребта спинного мозку (Т1-Т12)
Характеризується дихальними розладами. Ураження на рівні Т3-Т4 супроводжується спастичним парапарезом. При ураженні нижньогрудних сегментів – зниження м’язового тонусу черевної стінки (симптом розпластаного живота). Крик слабкий, але при надавлювані на черевну стінку становиться більш гучний.
Травма поперечно-крижової ділянки
Проявляється нижнім в’ялим парапарезом, рухи в верхніх кінцівках не порушуються. В нижніх кінцівках м’язовий тонус знижений, активні рухи відсутні. Нижні кінцівки в позі «жабки», звисають в горизонтальному положенні, відсутні рефлекси опори, автоматичної ходи, Бауера, пригнічені колінний і ахіловий рефлекси.
Частковий чи повний розрив спинного мозку
Частіше в шийних і верхньогрудних хребців. Характеризуються в’ялими парезами, паралічами на рівні ураження і спастичними – нижче рівня, порушення функцій тазових органів з приєднанням інфекції сечовивідних шляхів.

Слайд 26Лікування пологових уражень спинного мозку:
В гострому періоді лікувальна тактика така
ж, як і при травмі головного мозку.
1. спеціальна укладка, іммобілізація
шийного відділу хребта (комір Шанца, «бублик» по О.М.Юхновій, масочні витягнення без вантажа і з вантажем 150-300г.)
2. зупинка чи попередження кровотечі
3. зняття больового синдрому
4. нормалізація мозкового кровообігу
В підгострому періоді тактика слідуюча:
1. нормалізація роботи ЦНС (ноотропіл, енцефабол)
2. підвищення трофіки м’язової тканини (АТФ, В1, В2, з кінця 2 тижня В12 №10-15)
3. відновлення нервово-м’язової провідності (дибазол, галантамін, прозерин, оксазил, сангвірітрин)
З 3-4 тижня - розсмоктуючи препарати: алое, лідаза, пірогенал, препарати, що покращують мієлінізацію – проперміл, церебролізин в поєднанні з АТФ и віт.В12 %15-20
Фізіотерапія: призначається з 3-4 дня електрофорез на шийний відділ хребта для покращення кровообігу, зняття болю. В подальшому призначають теплові процедури. Після них – електростимуляція, а ще пізніше – голкорефлексотерапія. При зменшені гострих явищ показаний масаж (на початку – загальнозміцнюючий, потім з елементами крапкового – розслаблюючий чи тонізуючий) З 1міс призначають гідрокінезотерапію при температурі води – 37-36,5, протягом 10 хв., ванни з морською сіллю, хвойним екстрактом №10-15.
Для отримання стійкого терапевтичного ефекту при тяжких травмах курс лікування не менше 2-3 разів на першому році життя.
Обов’язково нагляд невролога, ортопеда, окуліста.