Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
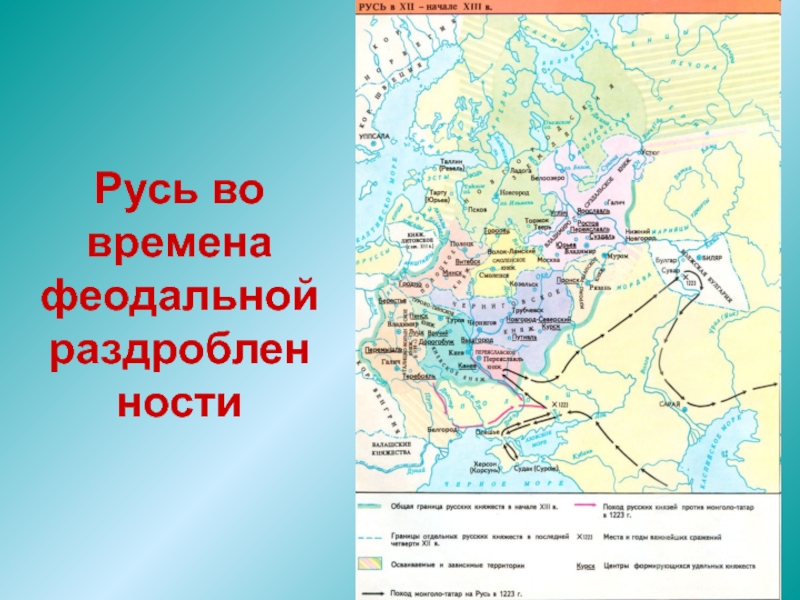
Проблема вертебральных болей: от функциональных изменений до остеохондроза
Содержание
- 1. Проблема вертебральных болей: от функциональных изменений до остеохондроза
- 2. ФИЗИОЛОГИЧЕСКАЯ ОСАНКАОсанка – привычная поза непринужденно стоящего человека, определяется способностью держать прямо корпус и голову
- 3. Слайд 3
- 4. ФИЗИОЛОГИЧЕСКАЯ ОСАНКАНормальная осанка – это способность туловища
- 5. ФИЗИОЛОГИЧЕСКАЯ ОСАНКАво фронтальной плоскости (вид спереди и
- 6. ФИЗИОЛОГИЧЕСКАЯ ОСАНКАв сагиттальной плоскости (вид сбоку)
- 7. ФИЗИОЛОГИЧЕСКАЯ ОСАНКАСагиттальная плоскость (по Чаклину)в сагиттальной плоскости
- 8. ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯФункциональная разница в длине нижних конечностей
- 9. ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ Функциональная
- 10. ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ Функциональная
- 11. ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ Функциональная разница в
- 12. ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ Функциональная разница в длине
- 13. ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ Функциональная разница в длине
- 14. ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ Функциональная разница в длине
- 15. ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ Функциональная разница в
- 16. НАРУШЕНИЯ ОСАНКИНарушение осанки – неструктурная или функциональная
- 17. ПРИЧИНЫ НАРУШЕНИЯ ОСАНКИа) слабость мышечного корсета спины,б)
- 18. ПРИЧИНЫ НАРУШЕНИЯ ОСАНКИв) разница в длине нижних конечностейD>S 1 см сколиотическая осанкаПолная волевая коррекция осанки
- 19. ПРИЧИНЫ НАРУШЕНИЯ ОСАНКИг) неправильное распределение нагрузок при занятиях спортом или профессиональной деятельности
- 20. ПРИЧИНЫ НАРУШЕНИЯ ОСАНКИд) болевой синдром
- 21. Длительное сидение в неправильной позе – основная причина нарушения осанкиШколаДомашние заданияТелевизорКомпьютер
- 22. ТИПЫ НАРУШЕНИЙ ОСАНКИ
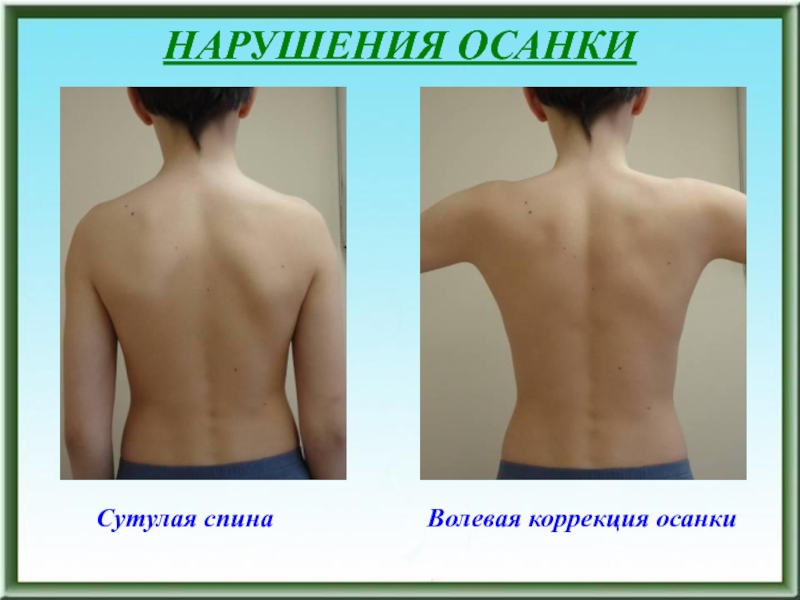
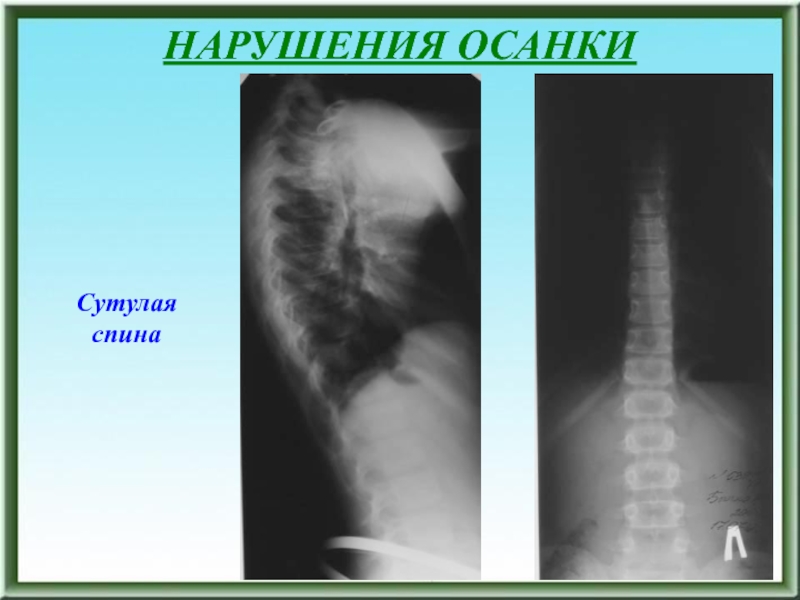
- 23. НАРУШЕНИЯ ОСАНКИ Сутулая спина
- 24. НАРУШЕНИЯ ОСАНКИСутулая спина Частичная волевая коррекция осанки
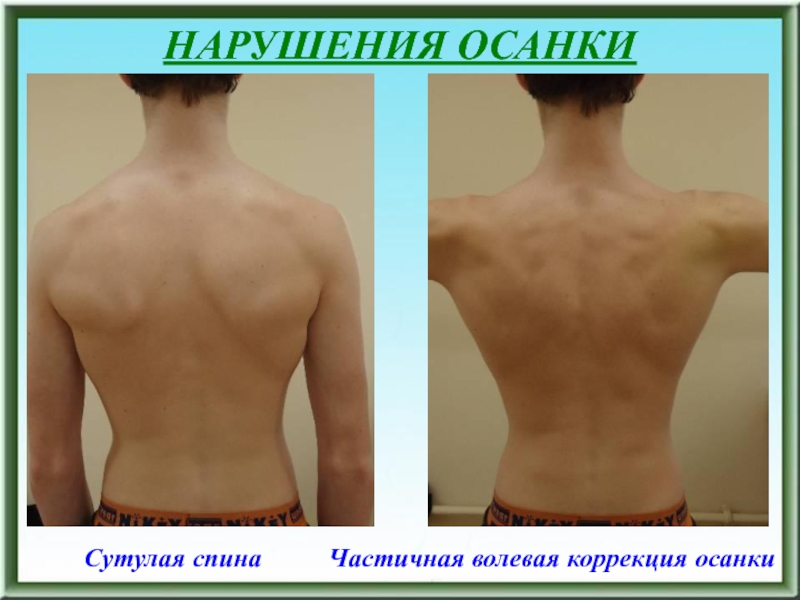
- 25. НАРУШЕНИЯ ОСАНКИСутулая спина
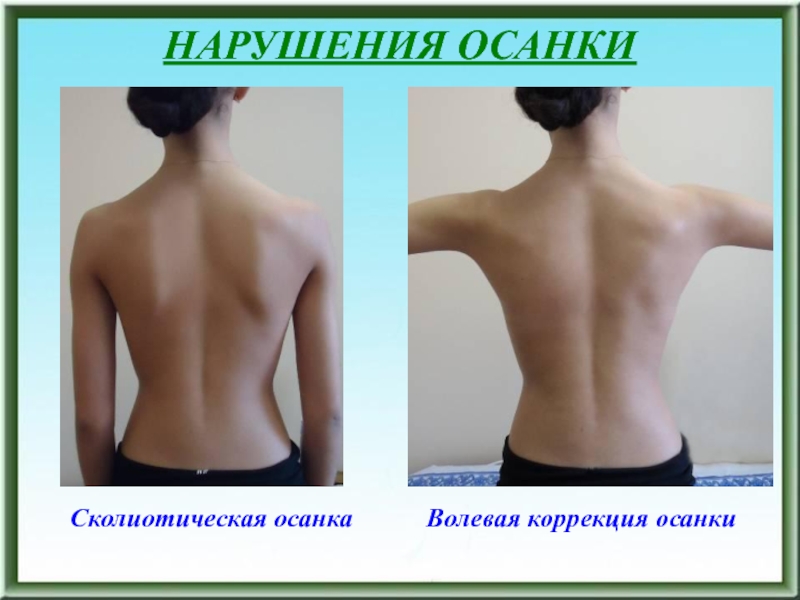
- 26. НАРУШЕНИЯ ОСАНКИ Сколиотическая осанка Волевая коррекция осанки
- 27. НАРУШЕНИЯ ОСАНКИКругло-вогнутая спина в сочетании со сколиозомЧастичная волевая коррекция сколиотической деформации, гиперлордоз сохраняется
- 28. ПРОФЕССИОНАЛЬНЫЕ ОСАНКИ Профессиональная осанка по типу плоской спины
- 29. ПРОФЕССИОНАЛЬНЫЕ ОСАНКИ Профессиональная осанка по типу плоской спины
- 30. ПРОФЕССИОНАЛЬНЫЕ ОСАНКИПрофессиональная осанка по типу плоской спины
- 31. ПРОФЕС- СИОНАЛЬНЫЕ ОСАНКИ Профессиональная осанка по типу
- 32. Профессиональная осанка формируется в процессе длительных целенаправленных тренировокПРОФЕС- СИОНАЛЬНЫЕ ОСАНКИ
- 33. ПРОФЕССИОНАЛЬНЫЕ ОСАНКИПрофессиональная осанка по типу плоско-вогнутой спины
- 34. НАРУШЕНИЯ ОСАНКИ Осанка по типу плоско-выпуклой спины
- 35. НАРУШЕНИЯ ОСАНКИ Осанка по типу вогнуто-выпуклой спины:
- 36. НАРУШЕНИЯ ОСАНКИОсанка по типу вогнуто-выпуклой спины
- 37. НАРУШЕНИЯ ОСАНКИФормирование вогнуто-выпуклой спины
- 38. НАРУШЕНИЯ ОСАНКИ б - изменение нагрузки
- 39. а – расположение в норме парциального центра
- 40. БИОМЕХАНИКА МЕЖПОЗВОНОЧНЫХ ДИСКОВЛЮБОЕ ФИКСИРОВАННОЕ НЕ ФИЗИОЛОГИЧЕСКОЕ ПОЛОЖЕНИЕ
- 41. При нарушении осанки и начальной
- 42. Формирование правильной осанкиИсключение факторов рискаФормирование двигательного стереотипаПравильная осанка
- 43. Заботиться об осанке ребенка необходимо с рожденияИсключение факторов риска
- 44. Исключение факторов рискаНе следует грудного ребенка класть на мягкую перину
- 45. Исключение факторов рискаОчень вредно преждевременно сажать ребенка
- 46. Исключение факторов рискаПри прогулке с ребенком лучше
- 47. Правильная организация места для сна
- 48. ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ НАРУШЕНИЯХ ОСАНКИЛечение нарушения осанки
- 49. ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ НАРУШЕНИЯХ ОСАНКИ
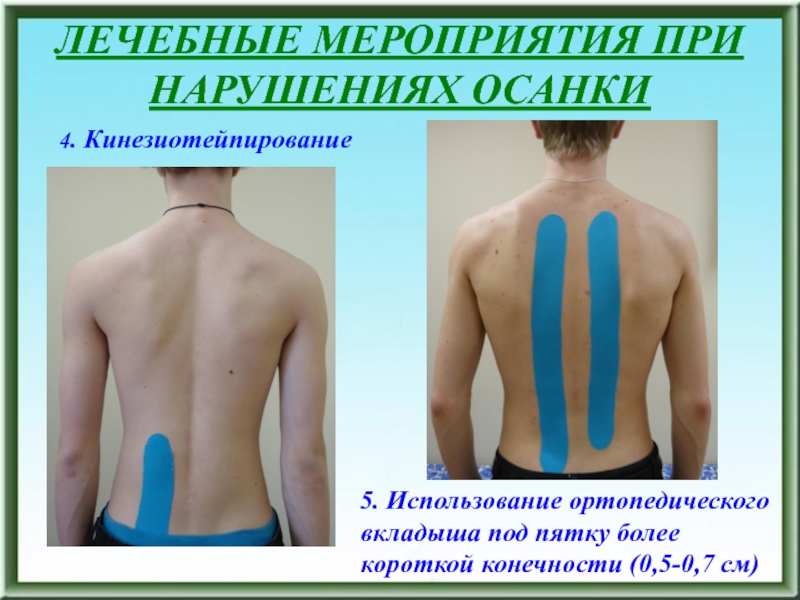
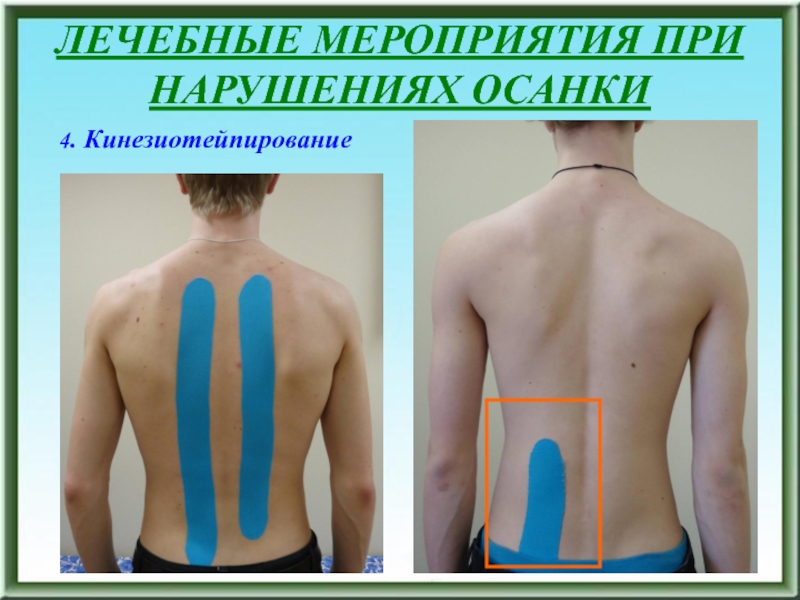
- 50. ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ НАРУШЕНИЯХ ОСАНКИ 4. Кинезиотейпирование
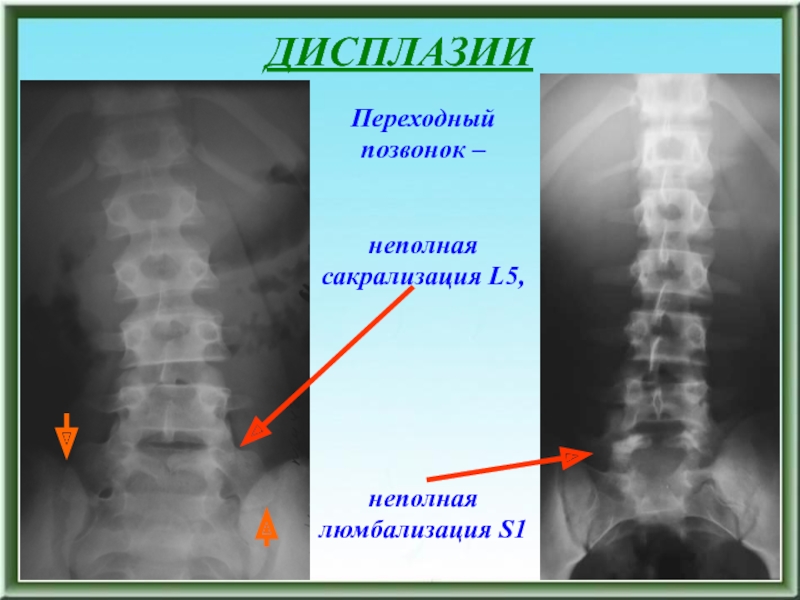
- 51. ДИСПЛАЗИИПереходный позвонок (наиболее часто 5 поясничный –
- 52. ДИСПЛАЗИИ Переходный позвонок –
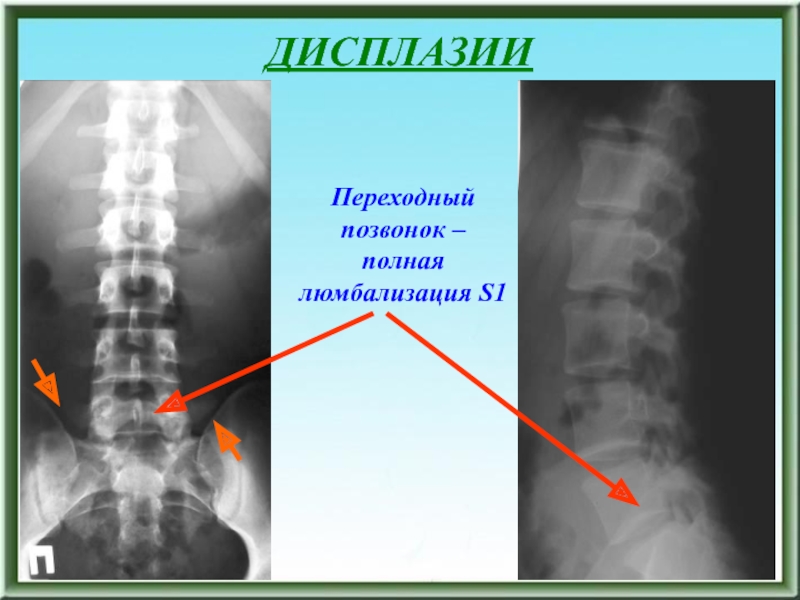
- 53. ДИСПЛАЗИИПереходный позвонок – полная люмбализация S1
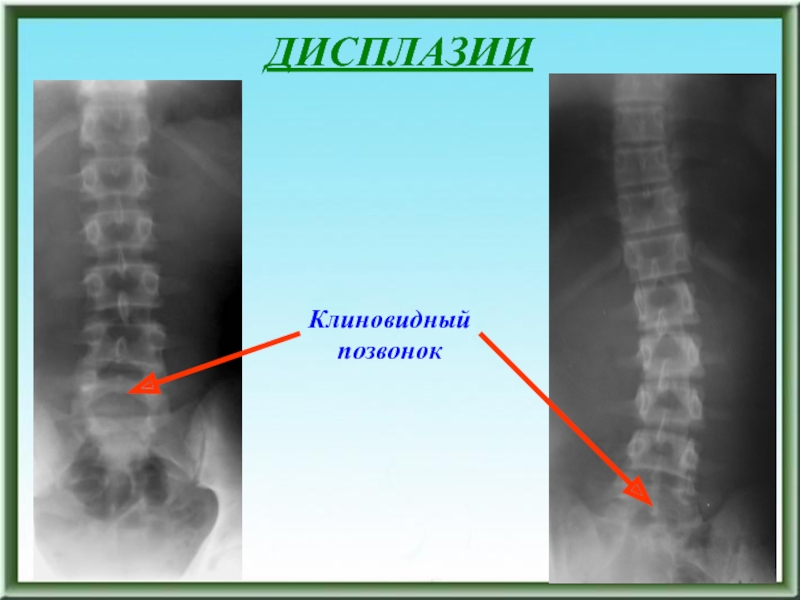
- 54. ДИСПЛАЗИИ Клиновидный позвонок
- 55. ДИСПЛАЗИИ Spina bifida posterior L5,
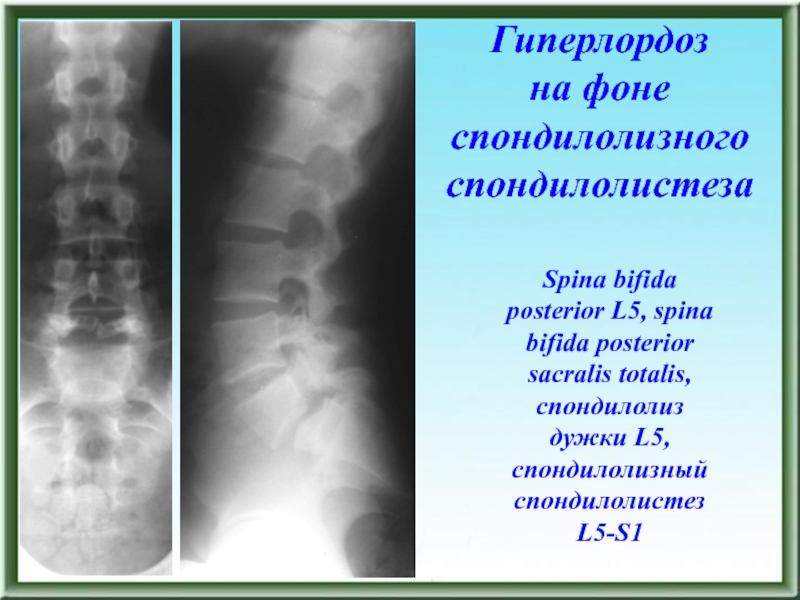
- 56. ДИСПЛАЗИИ Spina bifida posterior L5, spina bifida
- 57. ДИСПЛАЗИИSpina bifida posterior S1, спондилолиз дужки L5, спондилолизный спондилолистез 2 ст.
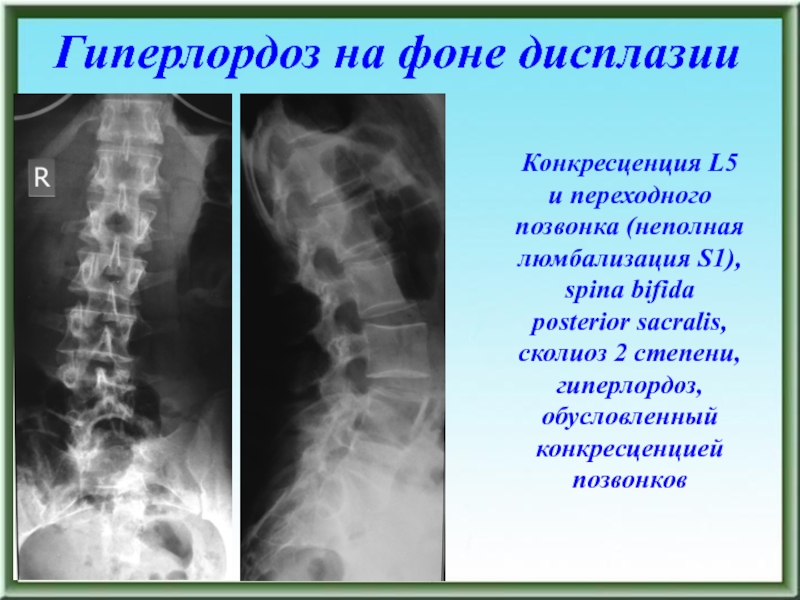
- 58. ДИСПЛАЗИИ Конкресценция L5 и переходного позвонка
- 59. ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ ДИСПЛАЗИЯХ
- 60. ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ НАРУШЕНИЯХ ОСАНКИ 4. Кинезиотейпирование
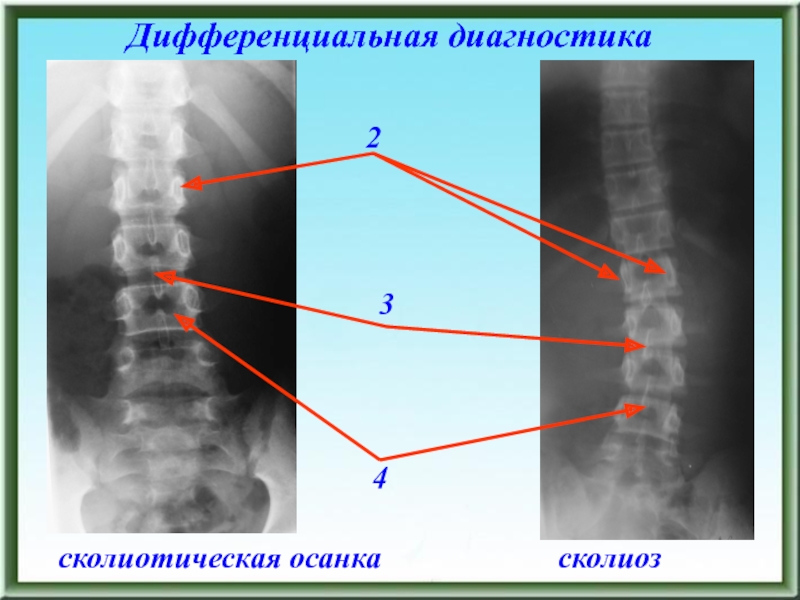
- 61. НЕОБХОДИМО ДИФФЕРЕНЦИРОВАТЬСколиоз и сколиотическую осанкуОсанку по типу
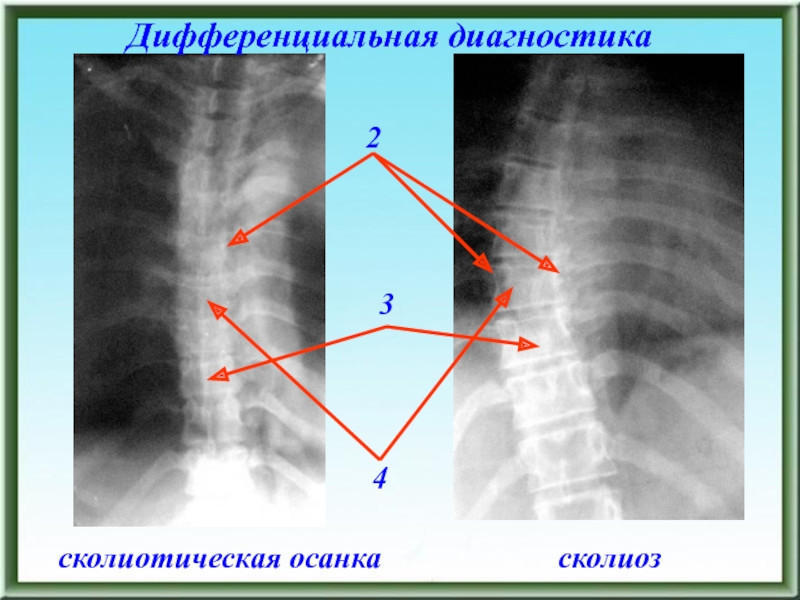
- 62. Дифференциальная диагностикасколиотическая осанкасколиоз234
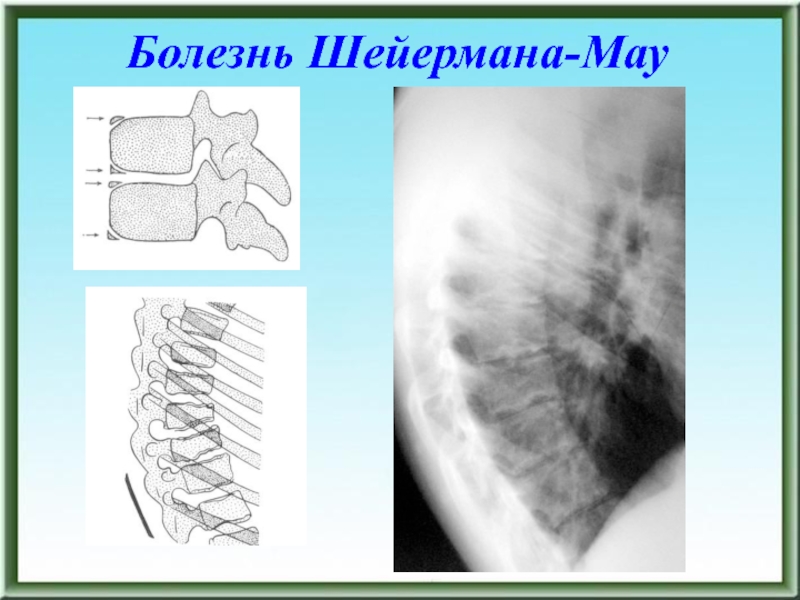
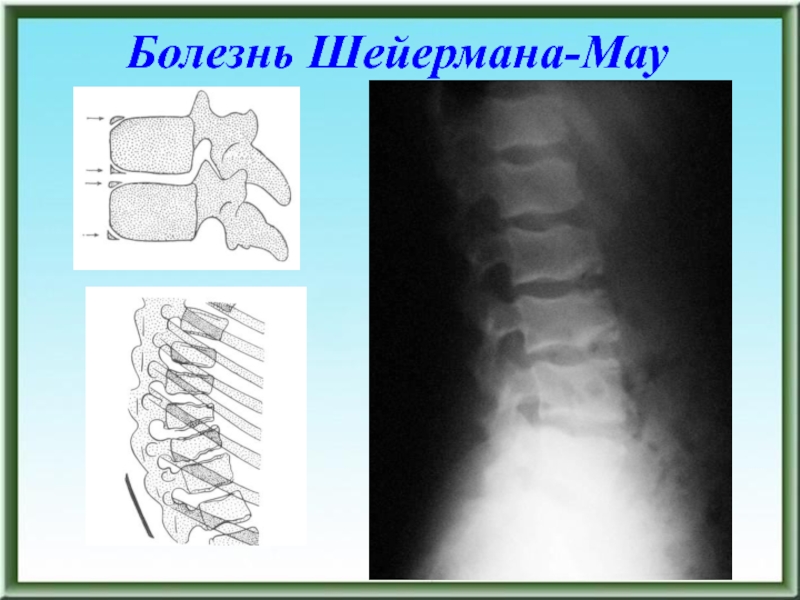
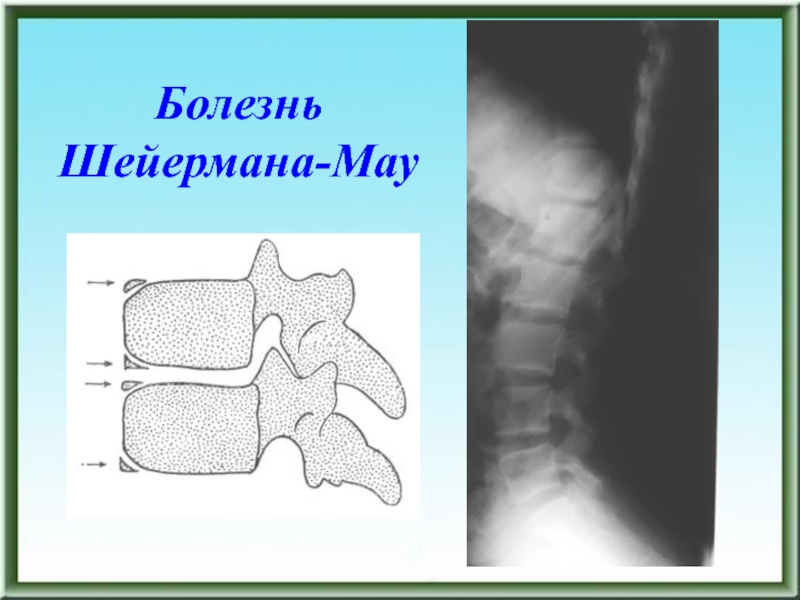
- 63. Болезнь Шейермана-Мау
- 64. Болезнь Шейермана-Мау
- 65. Болезнь Шейермана-Мау
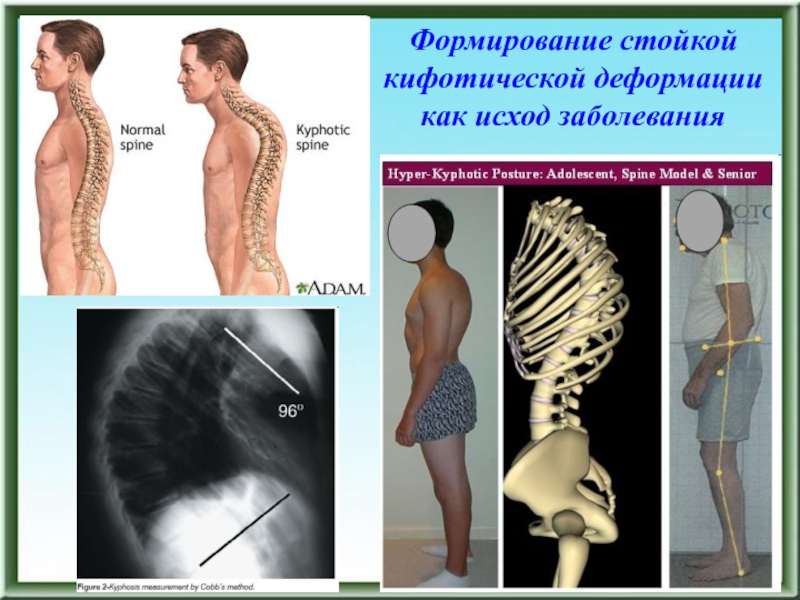
- 66. Формирование стойкой кифотической деформации как исход заболевания
- 67. Конкресценция L5 и переходного позвонка
- 68. Spina bifida posterior L5, spina bifida
- 69. Формирование «плоской спины» на фоне остеохондроза Остеохондроз
- 70. Сколиоз – искривление позвоночника во фронтальной плоскостиПервичные
- 71. Для сколиоза характерным является прогрессирование деформации позвоночника
- 72. Сколиозы – это одна из самых частых
- 73. ВрожденныеДиспластическиеИдеопатические (сколиотическая болезнь)Нейрогенные (вялые и спастические параличи, сирингомиелия, ишиаз)РахитическиеПосттравматическиеПостинфекционныеМиопатическиеРубцовыеСтатическиеПривычныеПрофессиональныеИстерическиеКЛАССИФИКАЦИЯ СКОЛИОЗОВ
- 74. Этиология сколиотической болезни нейрогенная теория (дисплазия спинного
- 75. Этиология сколиотической болезниНаиболее рациональным, по-видимому, необходимо считать
- 76. По форме деформации: С-образный, S-образный.По локализации: шейный,
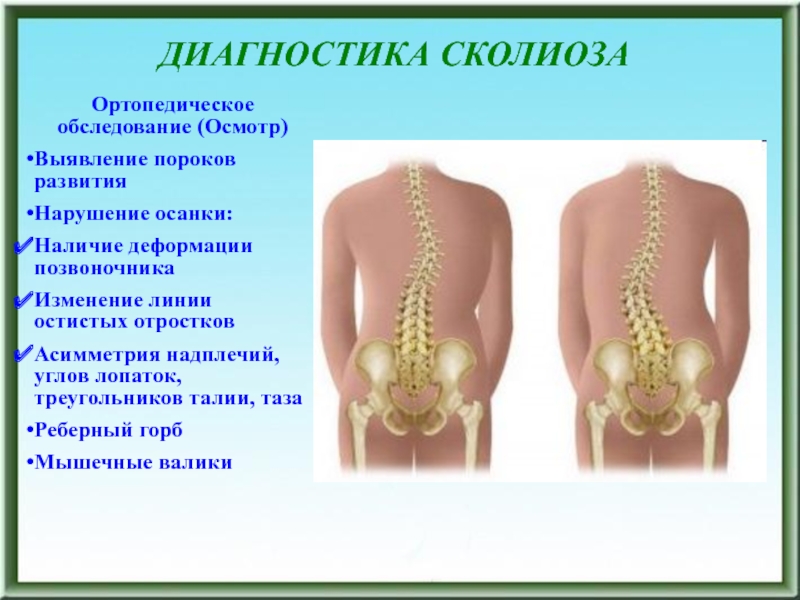
- 77. ДИАГНОСТИКА СКОЛИОЗАI Клиническая диагностика:Клинико-неврологическое обследованиеОртопедическое обследованиеII Инструментальная
- 78. Ортопедическое обследование (Осмотр)Выявление пороков развитияНарушение осанки: Наличие
- 79. I степень: 1. искривление
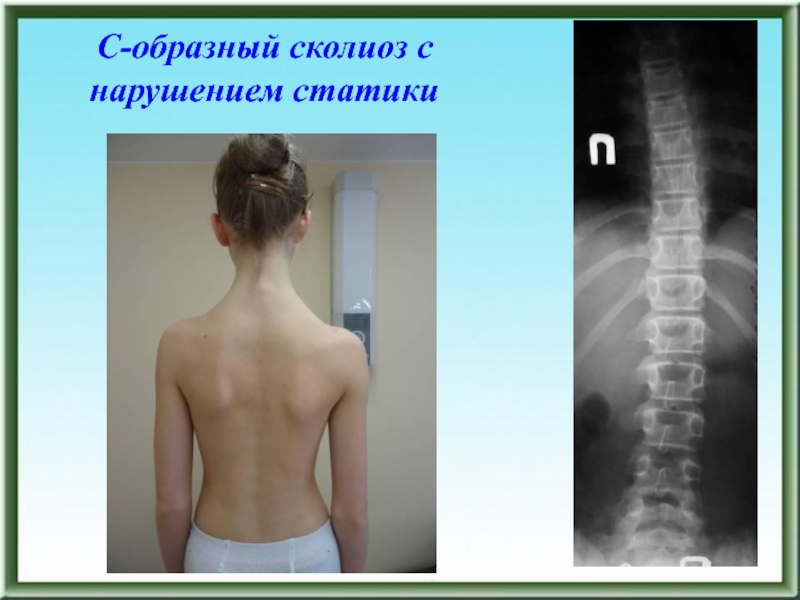
- 80. С-образный сколиоз с нарушением статики
- 81. 1. При
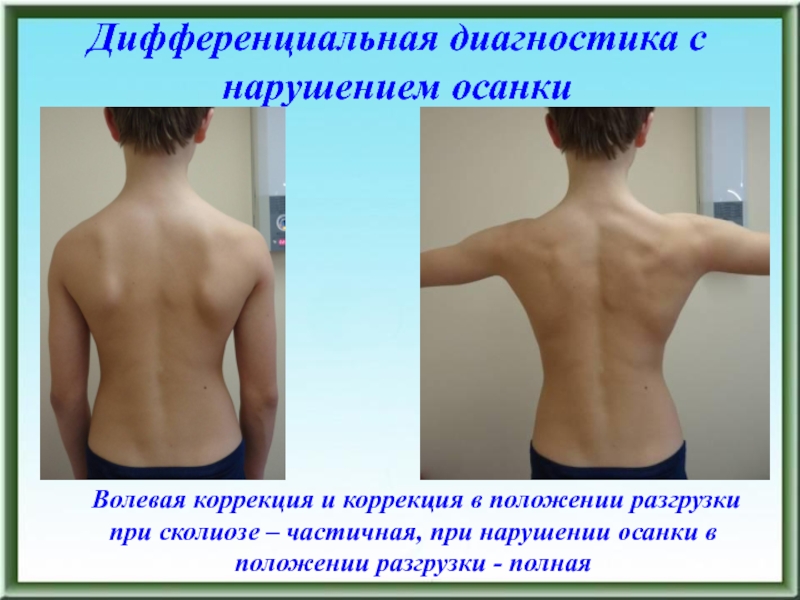
- 82. Дифференциальная диагностика с нарушением осанки Волевая коррекция
- 83. Дифференциальная диагностика с нарушением осанки Волевая коррекция и коррекция в положении разгрузки при сколиозе – частичнаястоялёжа
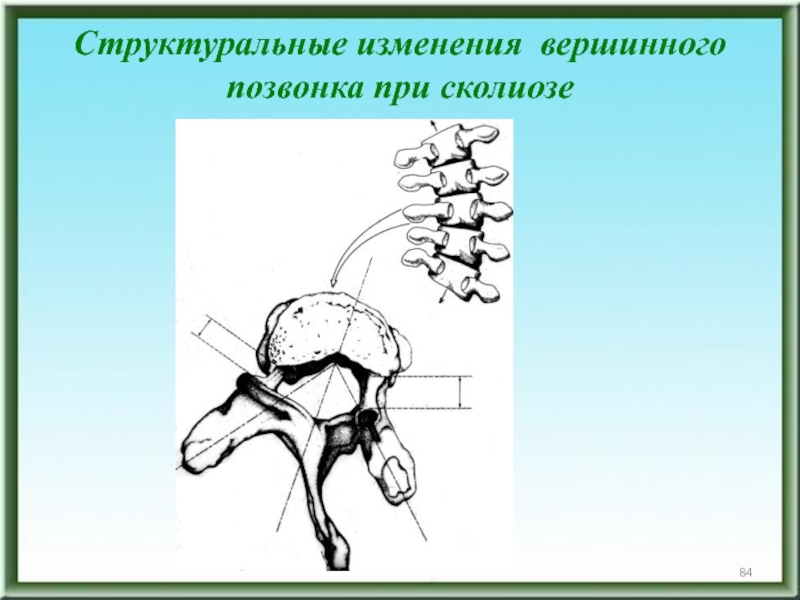
- 84. Структуральные изменения вершинного позвонка при сколиозе
- 85. Дифференциальная диагностикасколиотическая осанкасколиоз234
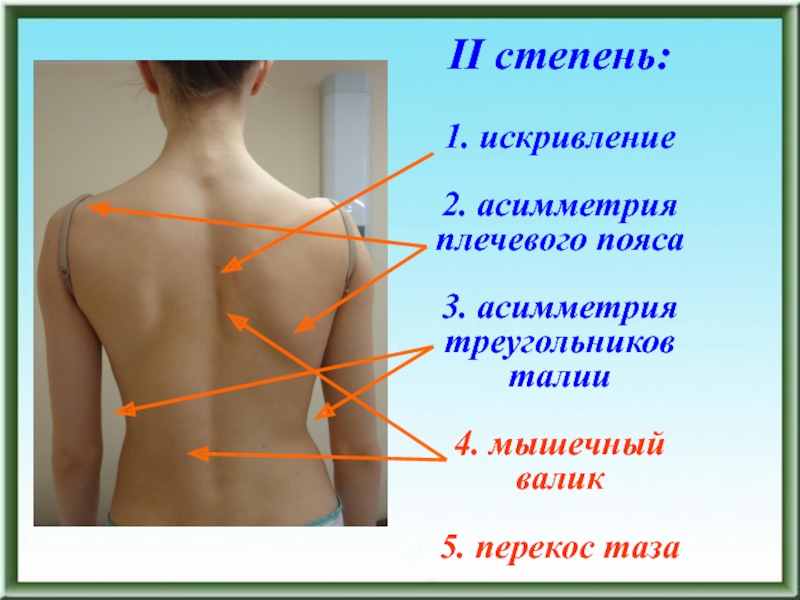
- 86. II степень: 1. искривление
- 87. При хорошем мышечном корсете клинические признаки не выраженыСколиоз II степени
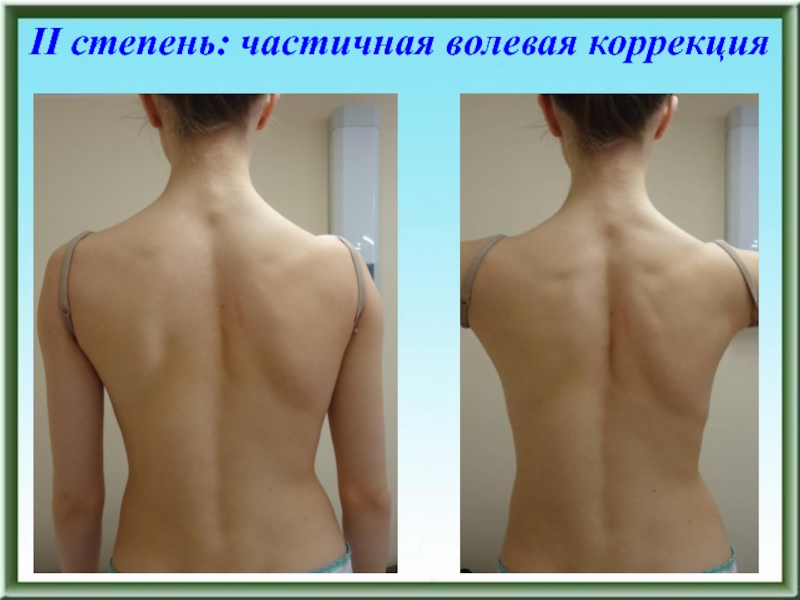
- 88. II степень: частичная волевая коррекция
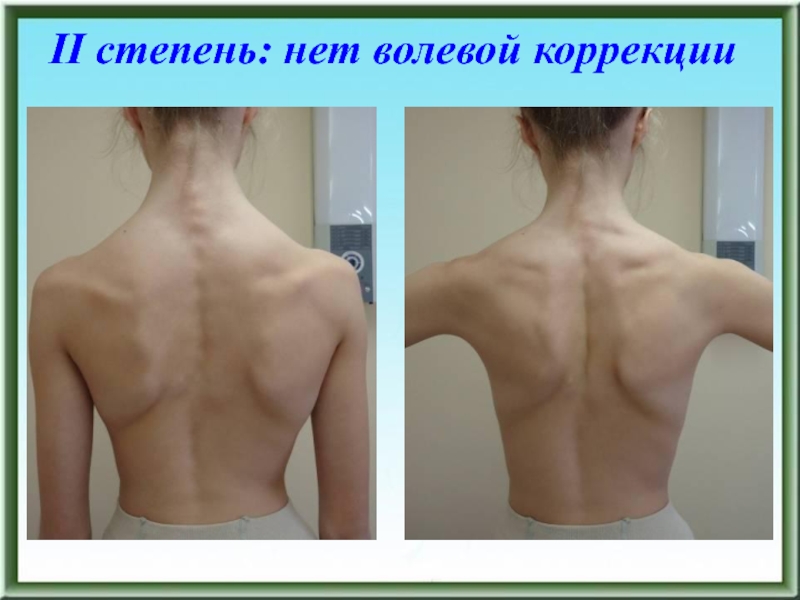
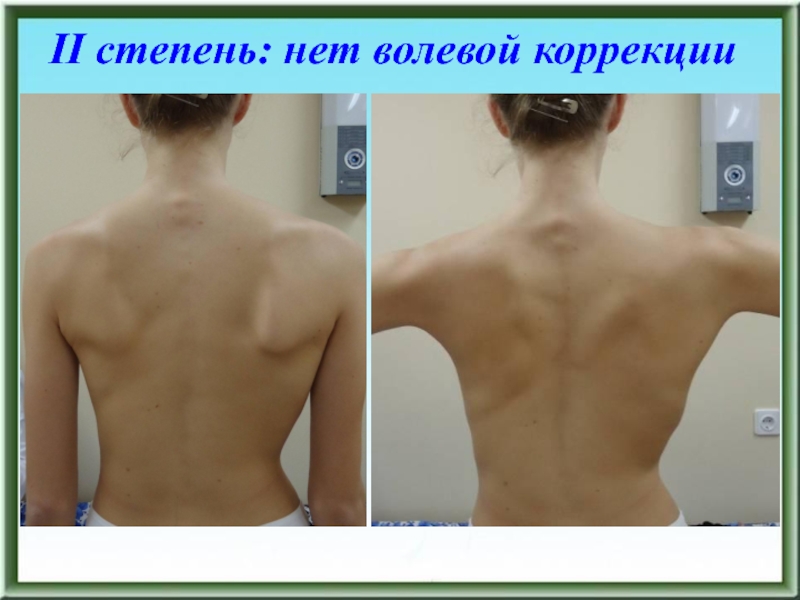
- 89. II степень: нет волевой коррекции
- 90. II степень: нет волевой коррекции
- 91. Прогрессия сколиоза от I до II степени в течение 2 лет
- 92. Сколиоз – это деформация не только позвоночника
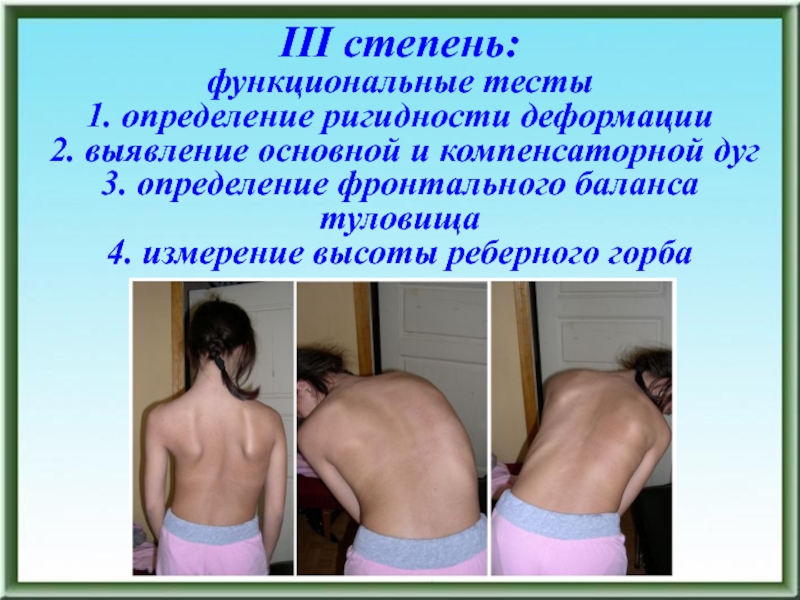
- 93. III степень: функциональные тесты 1. определение ригидности
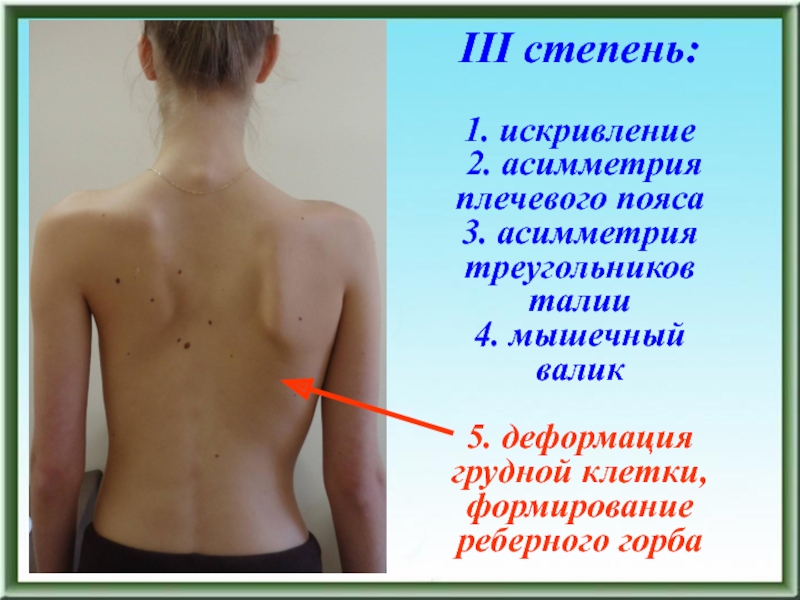
- 94. III степень: 1. искривление
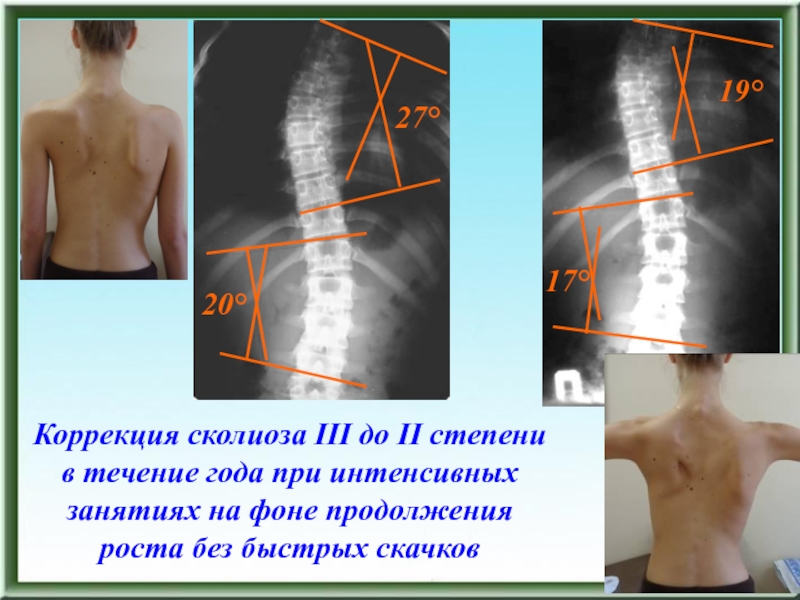
- 95. Коррекция сколиоза III до II степени в
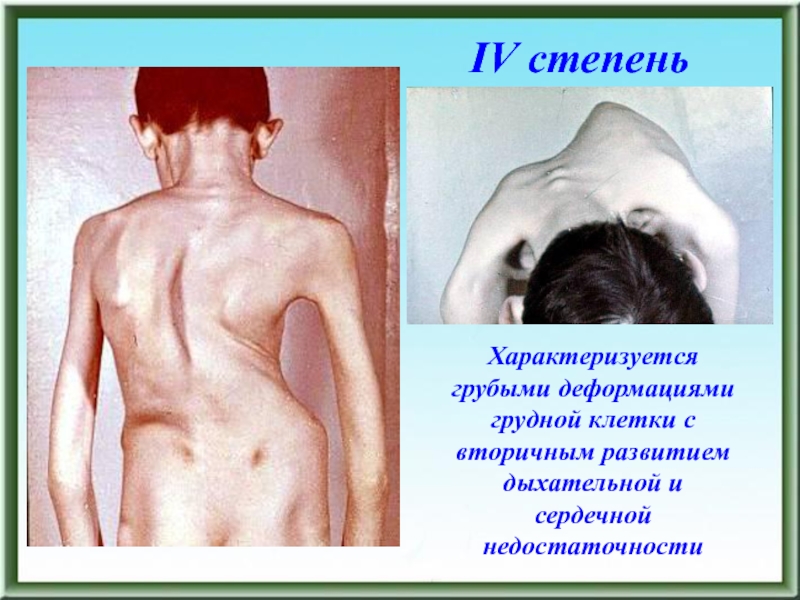
- 96. IV степеньХарактеризуется грубыми деформациями грудной клетки с вторичным развитием дыхательной и сердечной недостаточности
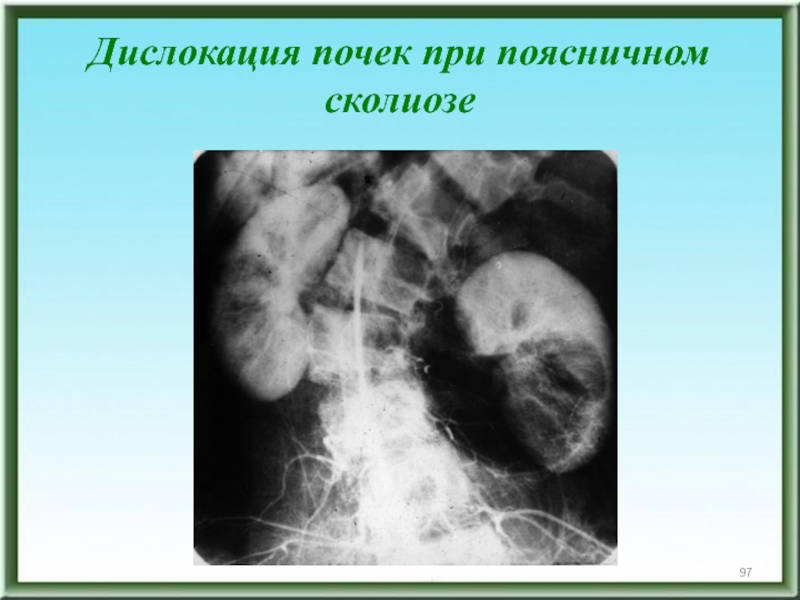
- 97. Дислокация почек при поясничном сколиозе
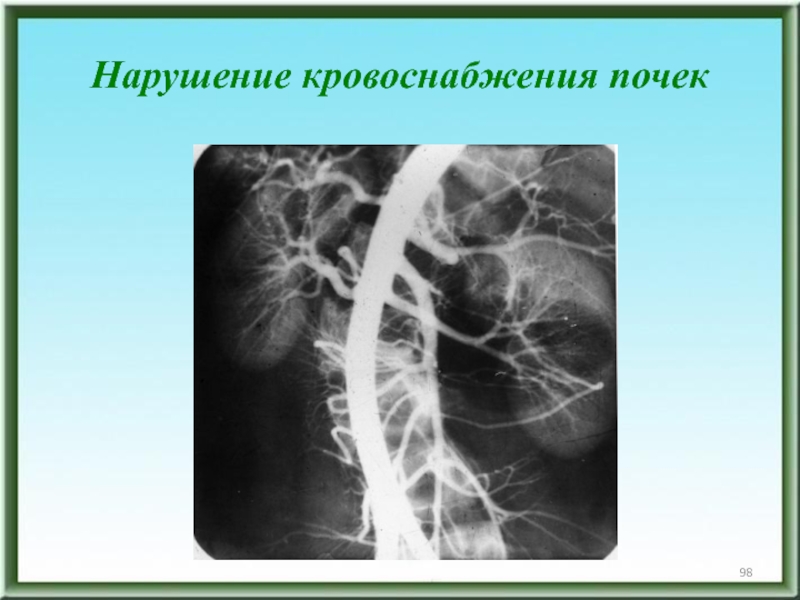
- 98. Нарушение кровоснабжения почек
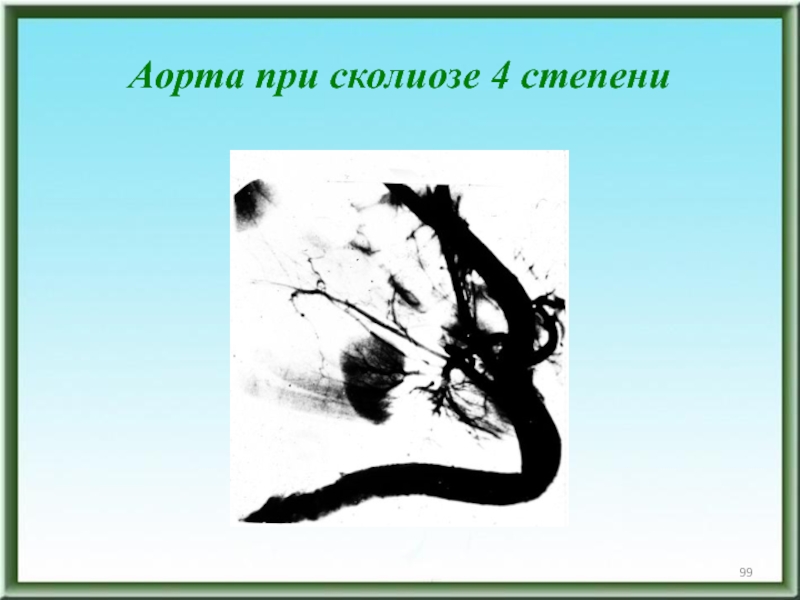
- 99. Аорта при сколиозе 4 степени
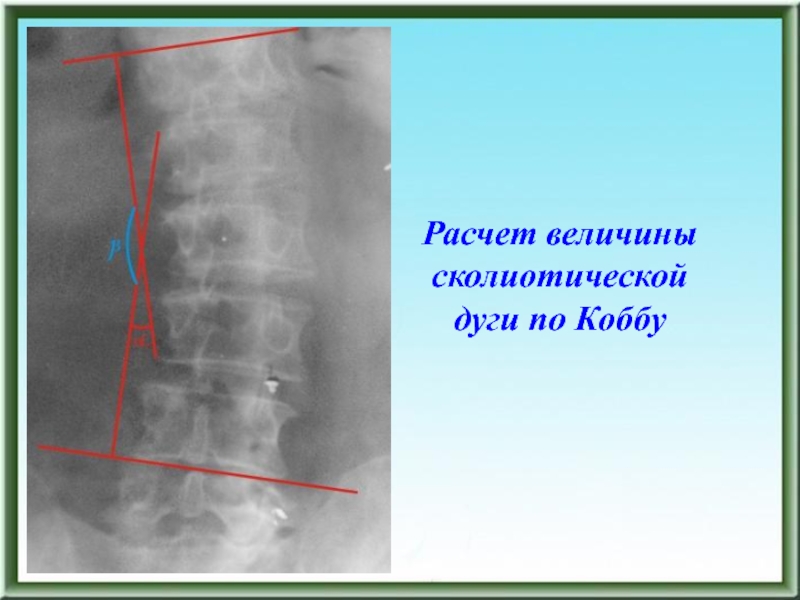
- 100. Расчет величины сколиотической дуги по Коббу
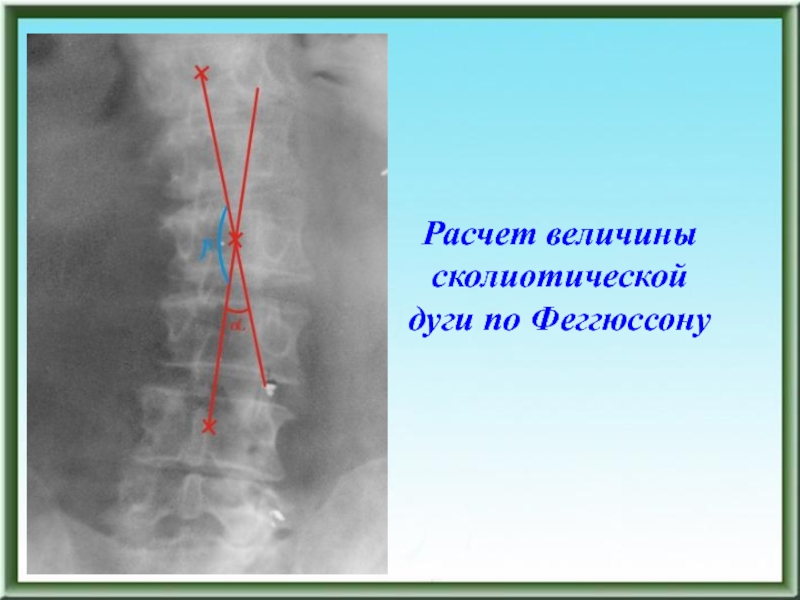
- 101. Расчет величины сколиотической дуги по Феггюссону
- 102. Это профессиональные танцоры…
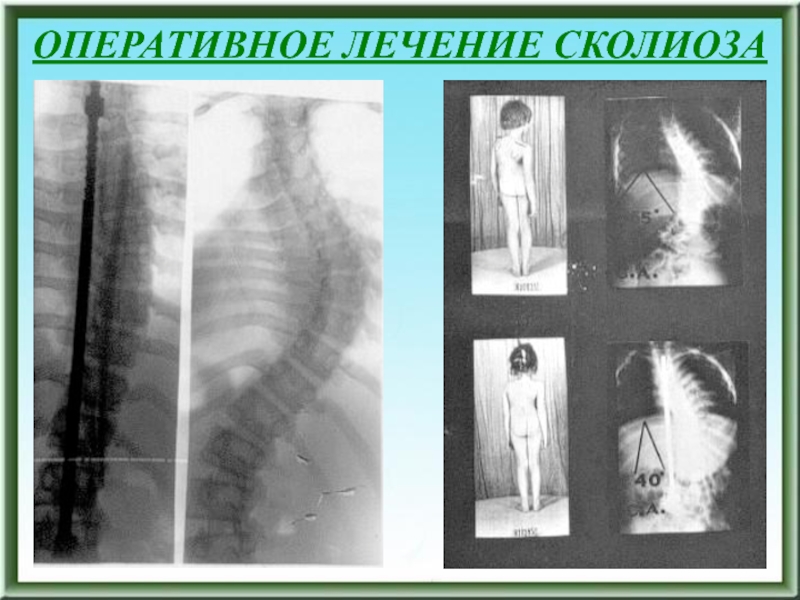
- 103. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗАПоказания к оперативному лечению 1.
- 104. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗАВозраст, в котором выполняются операции.1.
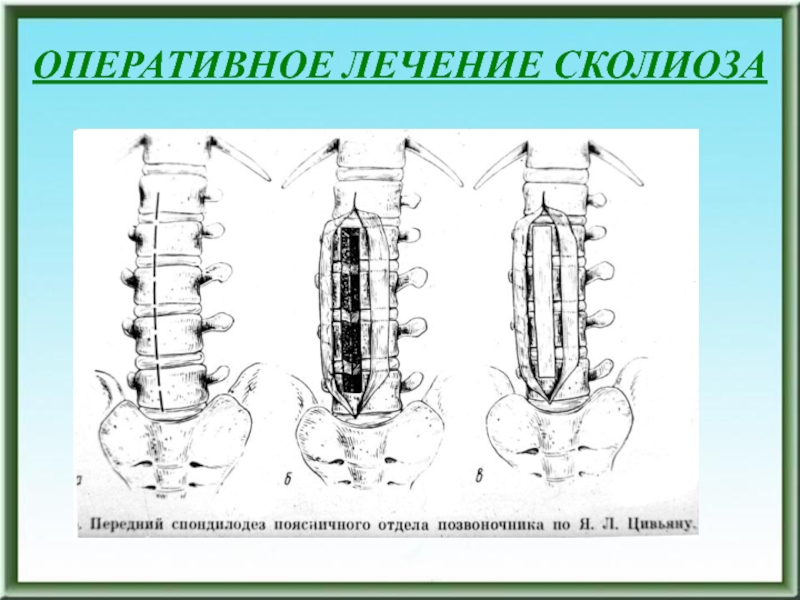
- 105. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗА
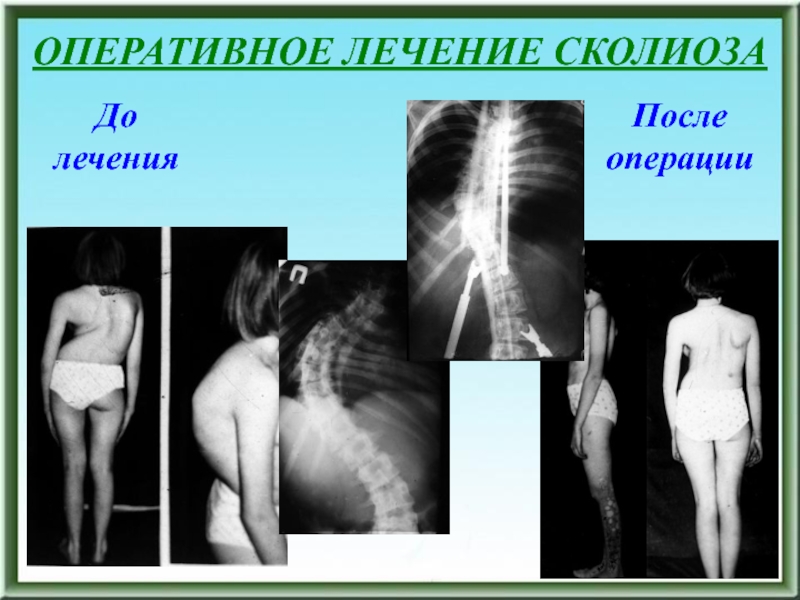
- 106. До леченияОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗАПосле операции
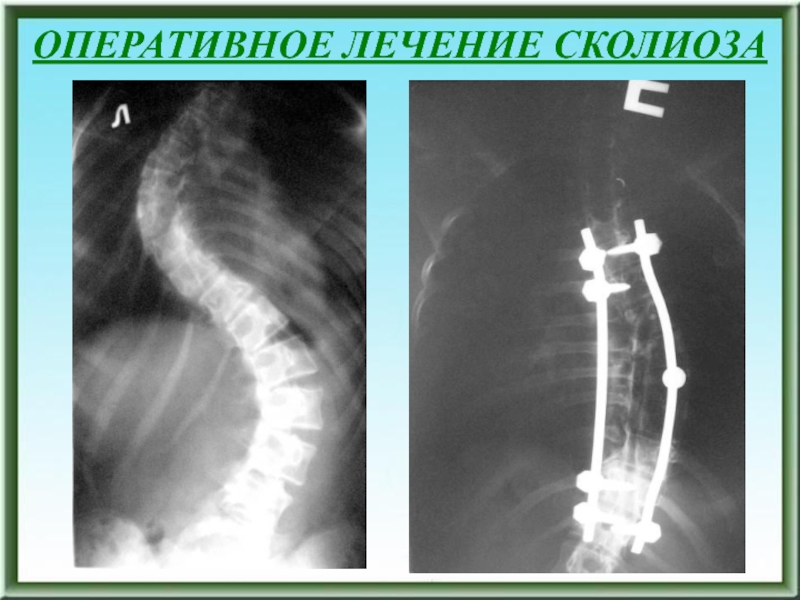
- 107. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗА
- 108. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗА
- 109. Коррекция сколиоза по Y.Cotrel - J.Dubousset (1983)ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗА
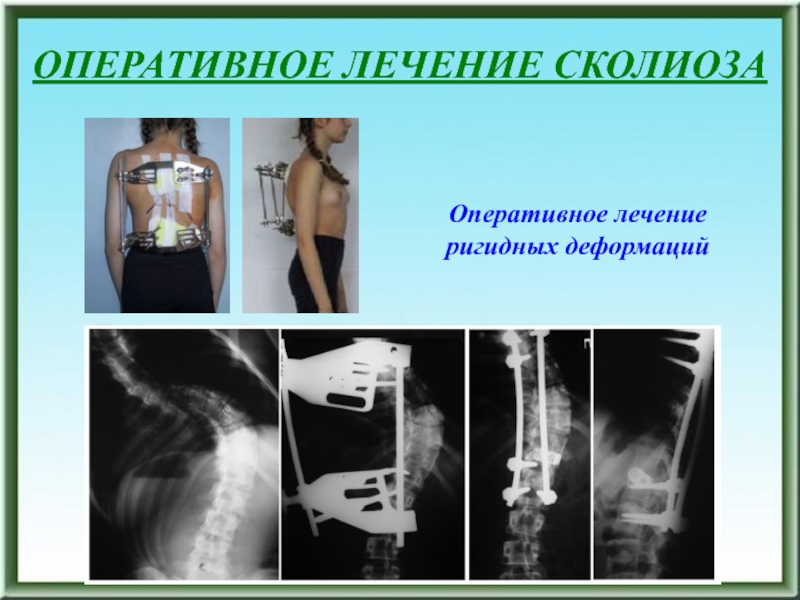
- 110. Оперативное лечение мобильных деформацийОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗА
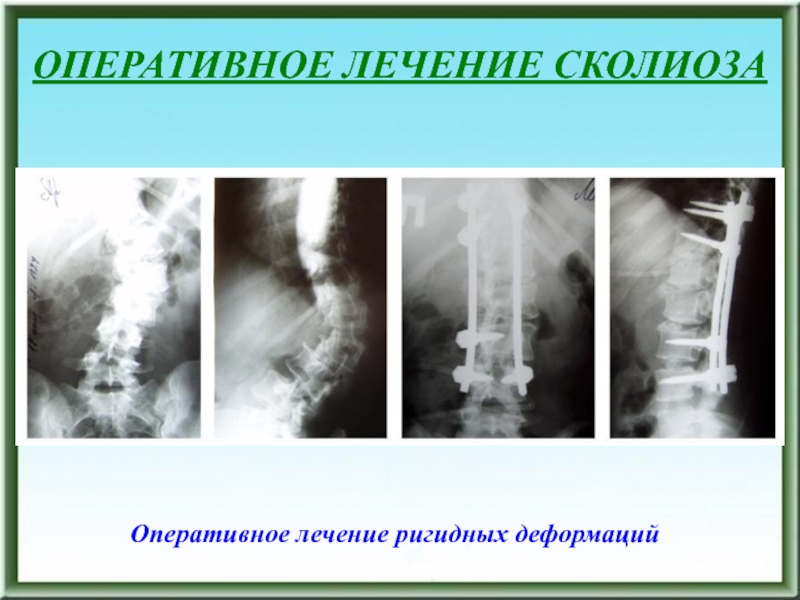
- 111. Оперативное лечение ригидных деформацийОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗА
- 112. Оперативное лечение ригидных деформацийОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗА
- 113. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗА
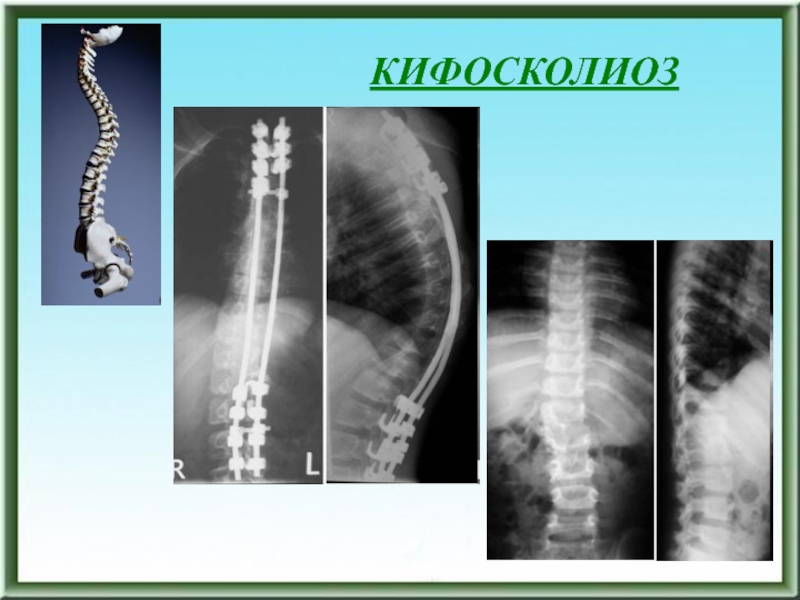
- 114. КИФОСКОЛИОЗ
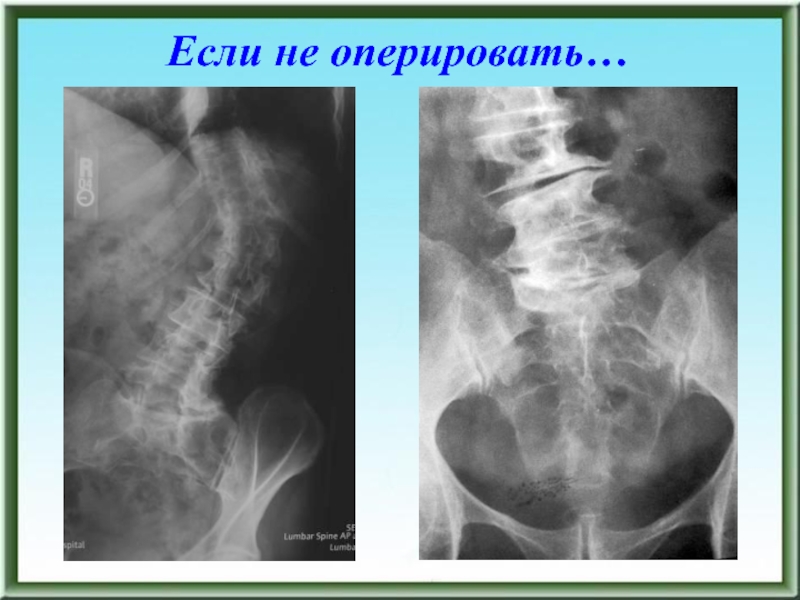
- 115. Если не оперировать…
- 116. ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ СКОЛИОЗАХ
- 117. 4. Кинезиотейпирование ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ СКОЛИОЗАХ
- 118. ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ СКОЛИОЗАХ 6. При кифосколиотической
- 119. Лечебная гимнастика
- 120. Массаж
- 121. Плавание, лыжи
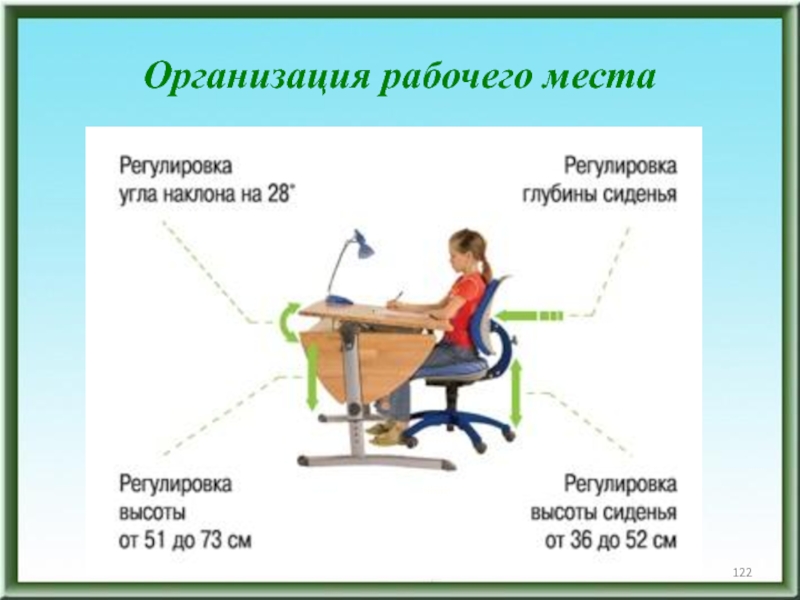
- 122. Организация рабочего места
- 123. Организация рабочего места
- 124. ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ СКОЛИОЗАХ I-II степень, прогрессия
- 125. При величине деформации до 40, когда по
- 126. Гипсовая кроватка, корсет
- 127. Корсеты
- 128. ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ СКОЛИОЗАХ I-II степень, прогрессия
- 129. Остеохондроз позвоночника – это дегенеративно-дистрофическое поражение, в
- 130. ЭТИОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯДиспластический (дисплазии позвоночника и развивающиеся в
- 131. Остеохондроз позвоночника – это не расплата за
- 132. ДРУГИЕ ВОЗМОЖНЫЕ ПРИЧИНЫАутоимунные пораженияНарушения микроциркуляцииХронические токсические и медикаментозные влиянияЭндокринные нарушенияВторичные нейрогенные влияния
- 133. Позвоночным двигательным сегментом (ПДС) называется анатомический комплекс,
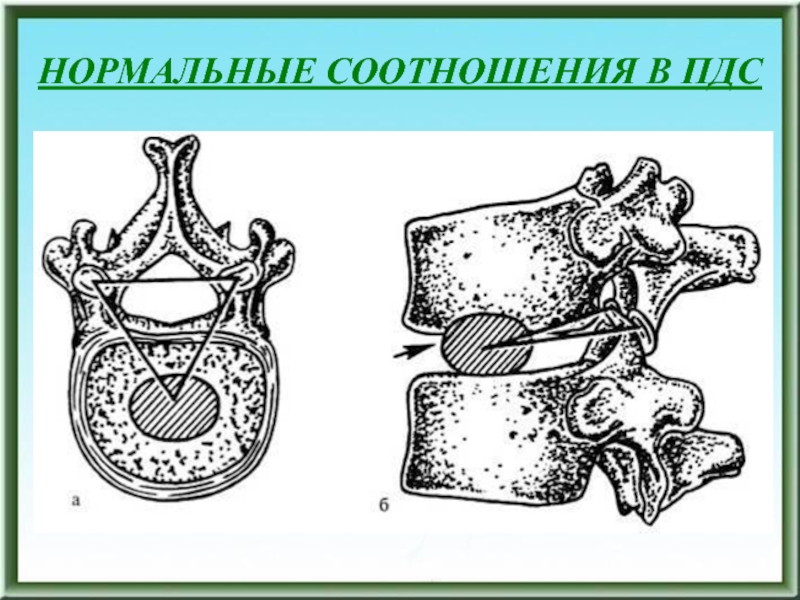
- 134. НОРМАЛЬНЫЕ СООТНОШЕНИЯ В ПДС
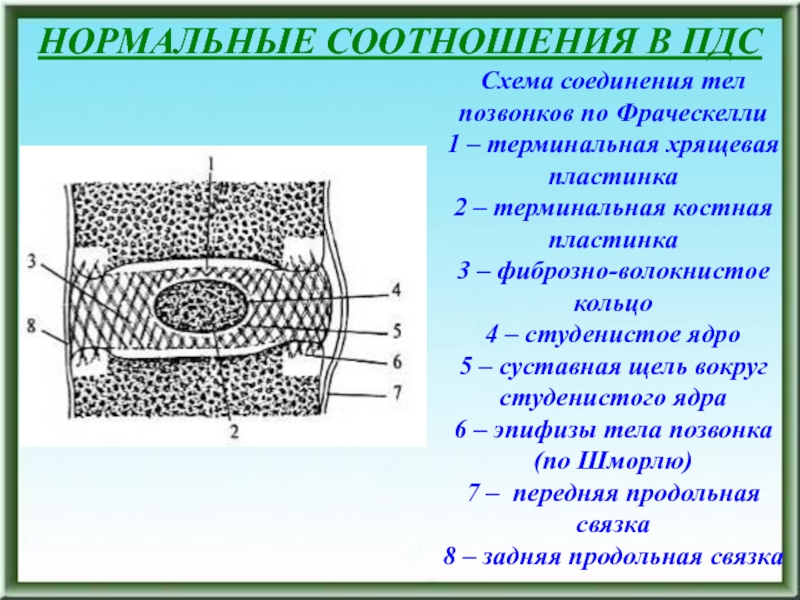
- 135. НОРМАЛЬНЫЕ СООТНОШЕНИЯ В ПДССхема соединения тел позвонков
- 136. ОСНОВНЫЕ СВЯЗКИ
- 137. ОСНОВНЫЕ СВЯЗКИПередняя продольная (прочно сращена с телами
- 138. ОСОБЕННОСТИ СТРОЕНИЯ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКАМежпозвоночные отверстия уменьшаются
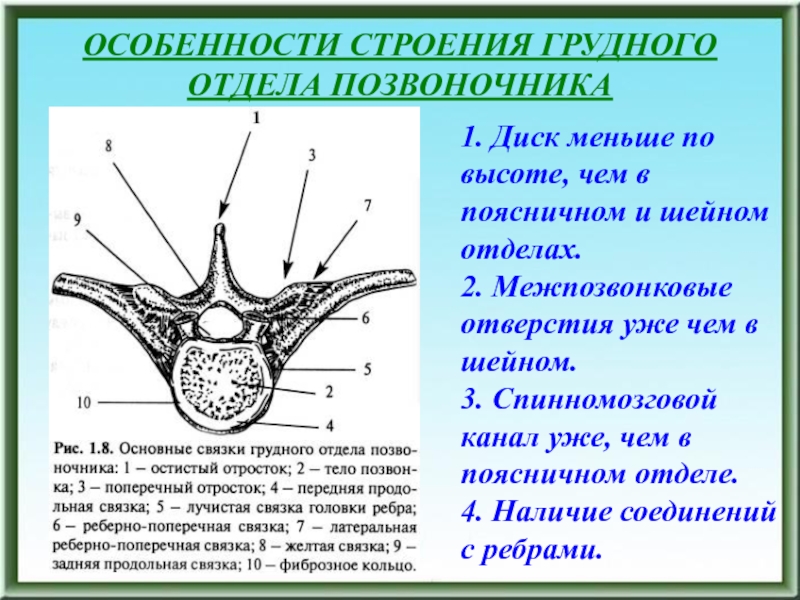
- 139. ОСОБЕННОСТИ СТРОЕНИЯ ГРУДНОГО ОТДЕЛА ПОЗВОНОЧНИКА1. Диск меньше
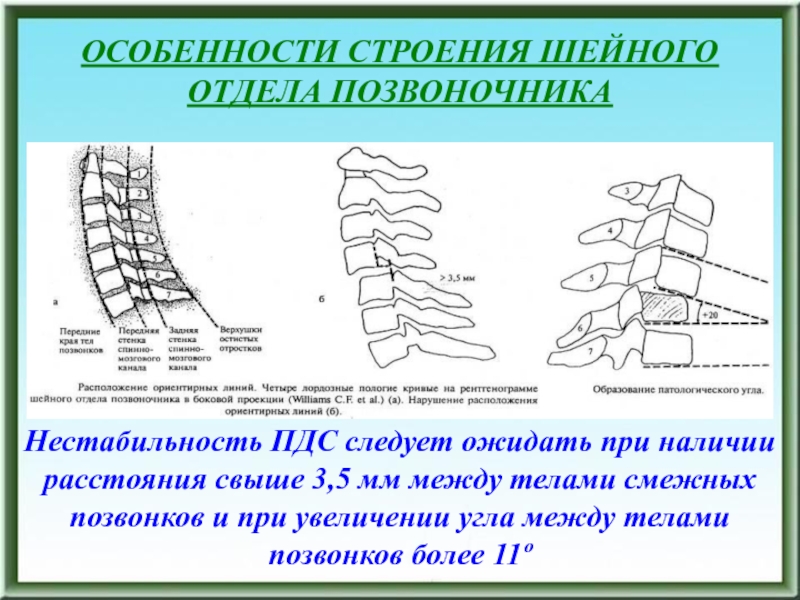
- 140. ОСОБЕННОСТИ СТРОЕНИЯ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА- Образование унковертебральных
- 141. ОСОБЕННОСТИ СТРОЕНИЯ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКАНестабильность ПДС следует
- 142. НАРУШЕНИЯ ОСАНКИ б - изменение нагрузки
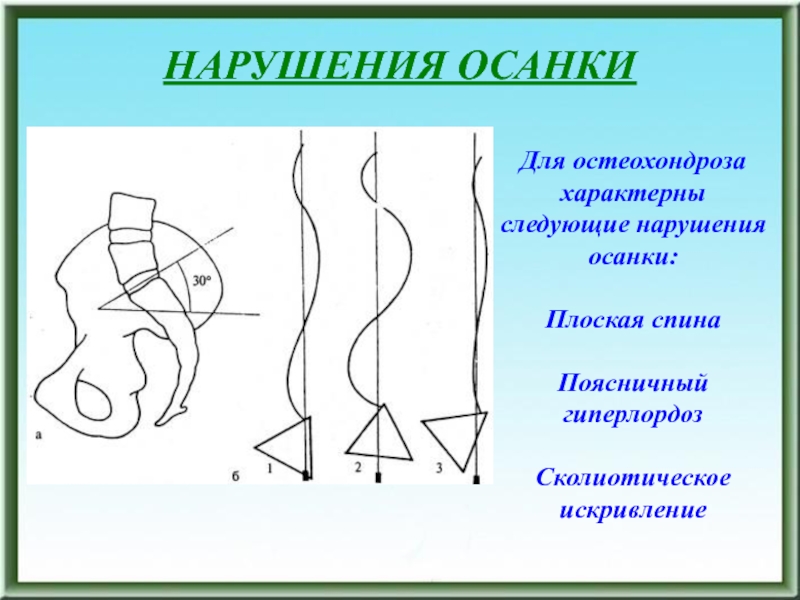
- 143. НАРУШЕНИЯ ОСАНКИДля остеохондроза характерны следующие нарушения
- 144. а – расположение в норме парциального центра
- 145. БИОМЕХАНИКА МЕЖПОЗВОНОЧНЫХ ДИСКОВРаспределение нагрузок в ПДС:На передние
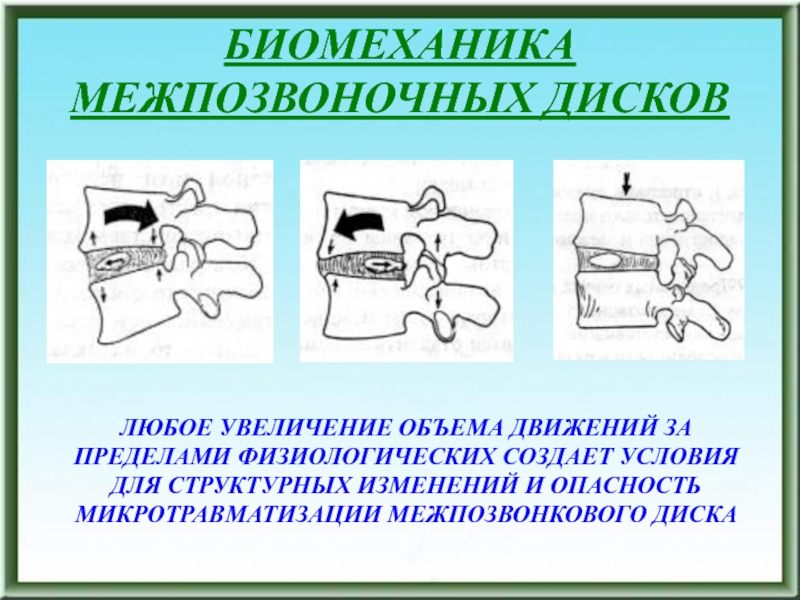
- 146. БИОМЕХАНИКА МЕЖПОЗВОНОЧНЫХ ДИСКОВЛЮБОЕ УВЕЛИЧЕНИЕ ОБЪЕМА ДВИЖЕНИЙ ЗА
- 147. ОТРИЦАТЕЛЬНОЕ ВЛИЯНИЕ НАГРУЗОК
- 148. ОТРИЦАТЕЛЬНОЕ ВЛИЯНИЕ НАГРУЗОКа – отрицательное влияние сгибания:
- 149. ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖРаспределение вертикальной динамической нагрузки в
- 150. ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖБолезнь выпадения диска и самопроизвольное заживление (по Райшауеру)
- 151. ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖРазличные стадии образования дисковой грыжи
- 152. ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖВарианты локализации грыжи дискова – срединное б – боковое в, г – срединно-боковое
- 153. ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖа – возможные варианты смещения
- 154. ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖВоздействие грыжи диска на нервный
- 155. ПАТОЛОГИЧЕСКОЕ ВОЗДЕЙСТВИЕ НА ПОЗВОНОЧНУЮ АРТЕРИЮ при шейном
- 156. КЛАССИФИКАЦИЯ ОСТЕОХОНДРОЗА ПО ЗЕКЕРУI стадия - незначительные
- 157. КЛАССИФИКАЦИЯ ОСТЕОХОНДРОЗАШморляХрящевые узлы тел позвонков и дисковОстеохондрозСпондилезСпондилоартрозКосинскойI
- 158. КЛАССИФИКАЦИЯ ОСТЕОХОНДРОЗАI стадия: поражение пульпозного ядра межпозвонкового
- 159. КЛАССИФИКАЦИЯ ОСТЕОХОНДРОЗАIV стадия: Нарушение целостности наружных отделов
- 160. КЛИНИЧЕСКАЯ КАРТИНА
- 161. КЛИНИЧЕСКАЯ КАРТИНАКомпресионные синдромыКорешковые (радикулопатии)Спинальные (миелопатии)НейрососудистыеРефлекторные синдромыМышечно-тоническиеНейродистрофическиеНейрососудистые
- 162. КЛИНИЧЕСКАЯ КАРТИНАПример двигательных расстройств при поражении шейного
- 163. КЛИНИЧЕСКАЯ КАРТИНАРефлекторные синдромы при остеохондрозе шейного отдела
- 164. КЛИНИЧЕСКАЯ КАРТИНАРефлекторные синдромы при остеохондрозе грудного отдела
- 165. КЛИНИЧЕСКАЯ КАРТИНАРефлекторные синдромы при остеохондрозе поясничного отдела позвоночникаЛюмбалгияИшалгияНарушение статикиНарушение осанкиКонтрактуры паравертебральных мышц
- 166. Сужение межпозвонковой щелиУплотнение замыкательных пластинок тел позвонковПередние
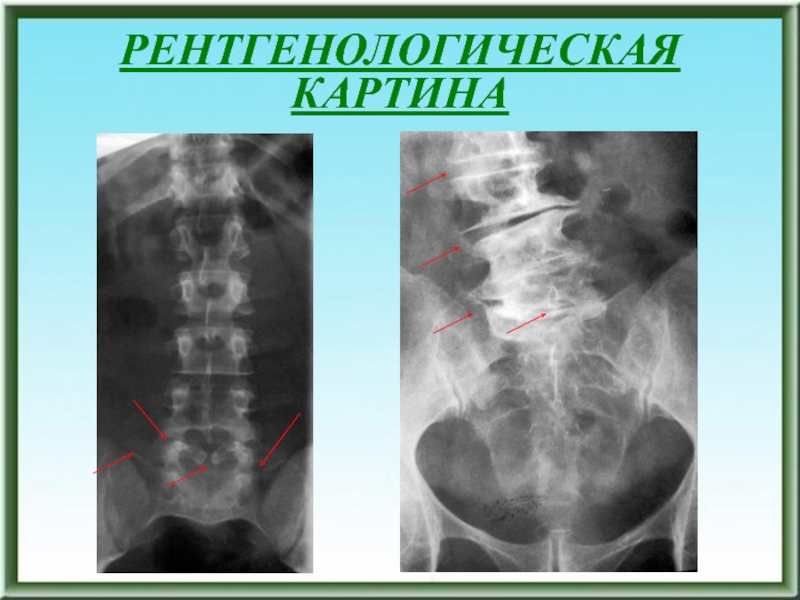
- 167. РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА
- 168. РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА
- 169. РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА
- 170. остеохондроз с множественными грыжами Шморля РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА
- 171. КТ остеохондроз с множественными грыжами ШморляРЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА
- 172. КТ остеохондроз с множественными грыжами ШморляРЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА
- 173. РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА
- 174. КЛАССИФИКАЦИЯ СПОНДИЛОЛИСТЕЗАПо этиологиидиспластическийспондилолизныйдегенеративныйтравматическийпатологическийПо степениУмеренное смещение, частичное обнажение
- 175. РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА
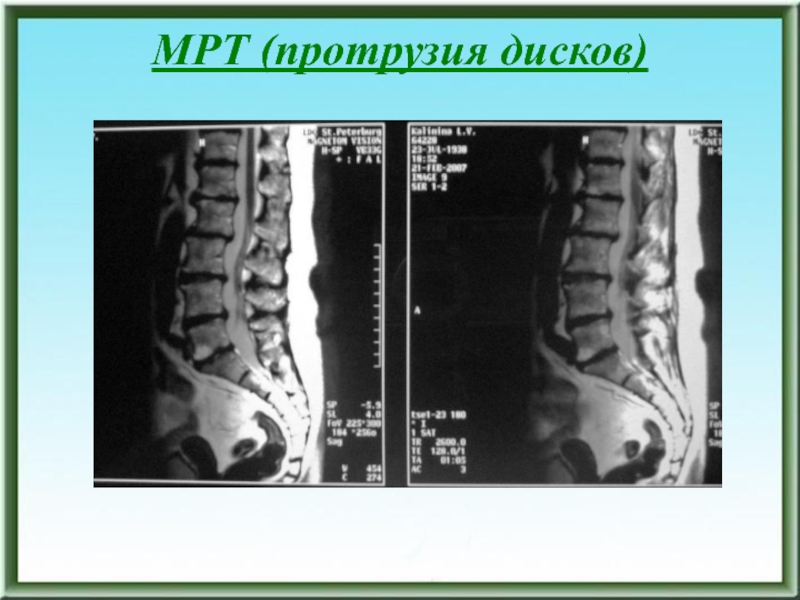
- 176. МРТ (протрузия дисков)
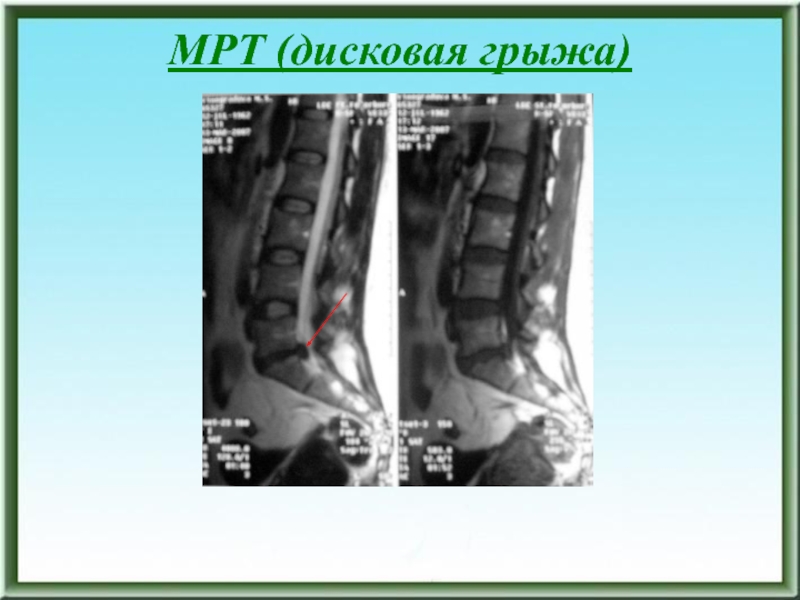
- 177. МРТ (дисковая грыжа)
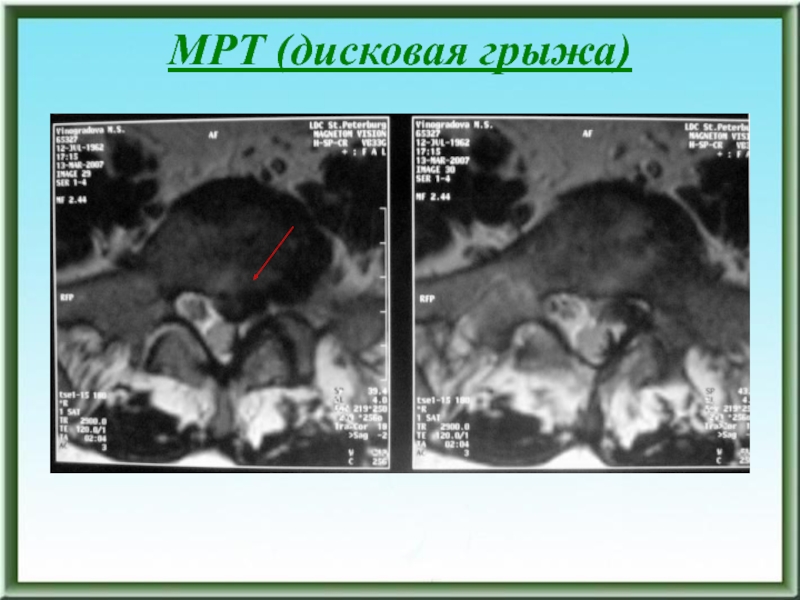
- 178. МРТ (дисковая грыжа)
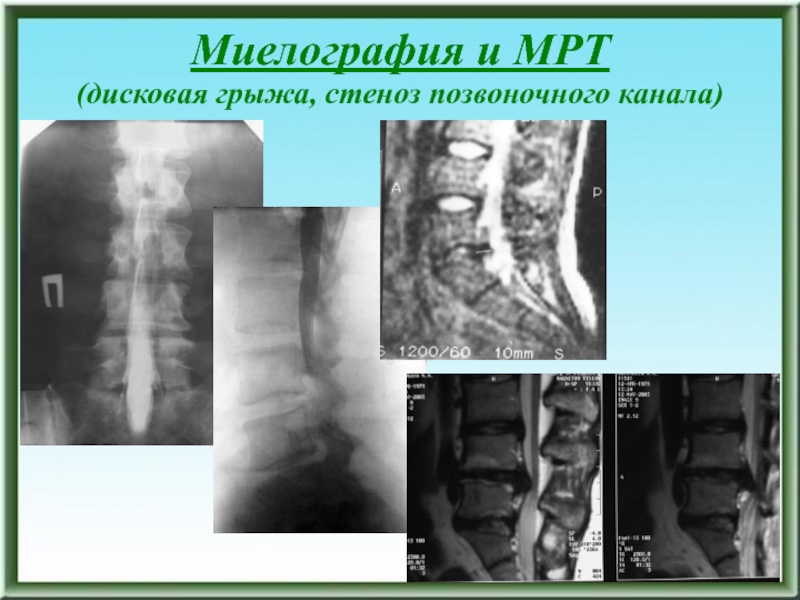
- 179. Миелография и МРТ (дисковая грыжа, стеноз позвоночного канала)
- 180. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕМедикаментозная терапияНестероидные противовоспалительные препаратыМиорелаксанты центрального действия
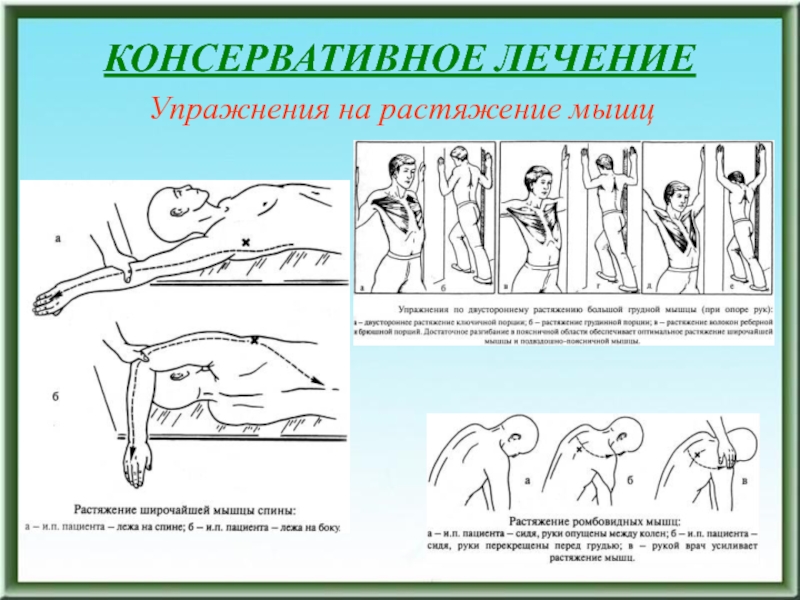
- 181. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕУпражнения на растяжение мышц
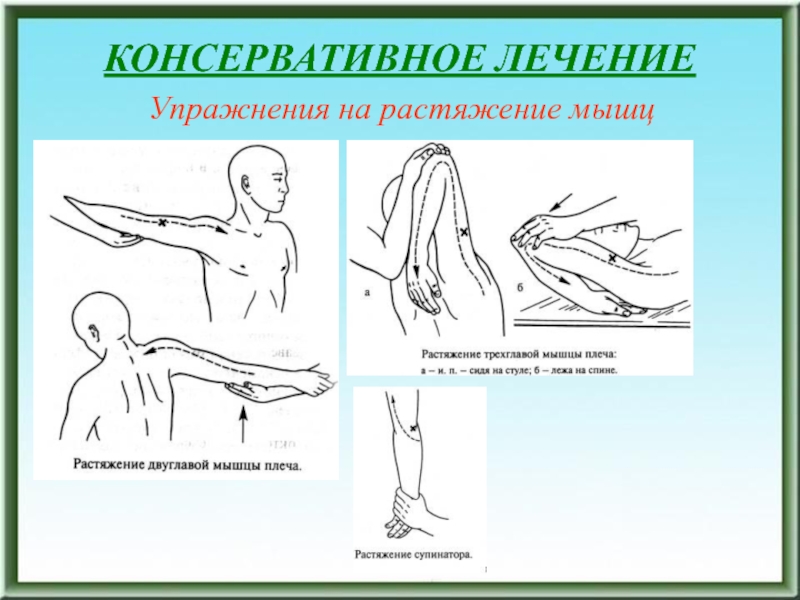
- 182. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕУпражнения на растяжение мышц
- 183. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕУпражнения на растяжение мышц
- 184. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕУкрепление мышечного корсета спины
- 185. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ вне обострения включает:ЛФК в зале
- 186. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕУпражнения со становой тягойУпражнения на гимнастической лестнице
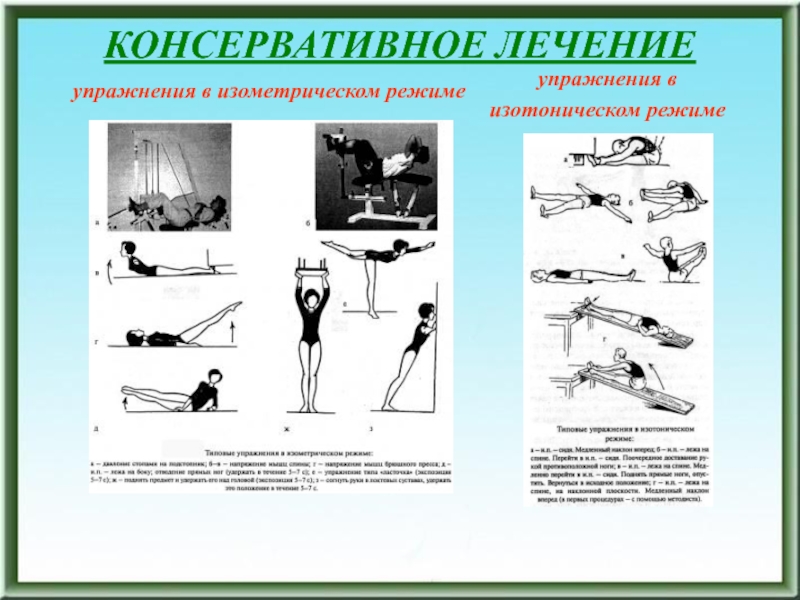
- 187. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕупражнения в изометрическом режимеупражнения в изотоническом режиме
- 188. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕУпражнения для вестибулярного аппаратаупражнения для суставов
- 189. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕупражнения с гимнастическими снарядами
- 190. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕРазгрузка позвоночника
- 191. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
- 192. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
- 193. ОПЕРАТИВНОЕ ЛЕЧЕНИЕПоказания: быстропрогрессирующие тяжелые неврологические расстройства резкое
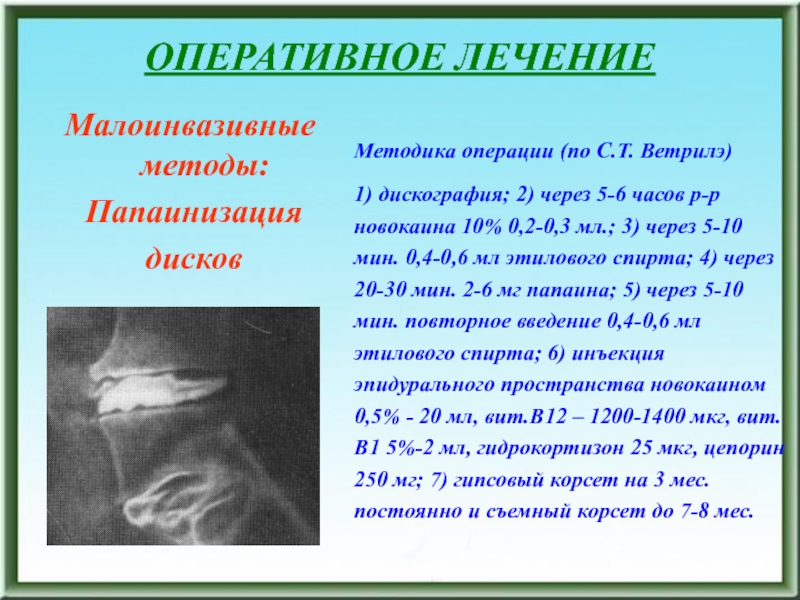
- 194. ОПЕРАТИВНОЕ ЛЕЧЕНИЕМетодика операции (по С.Т. Ветрилэ)1) дискография;
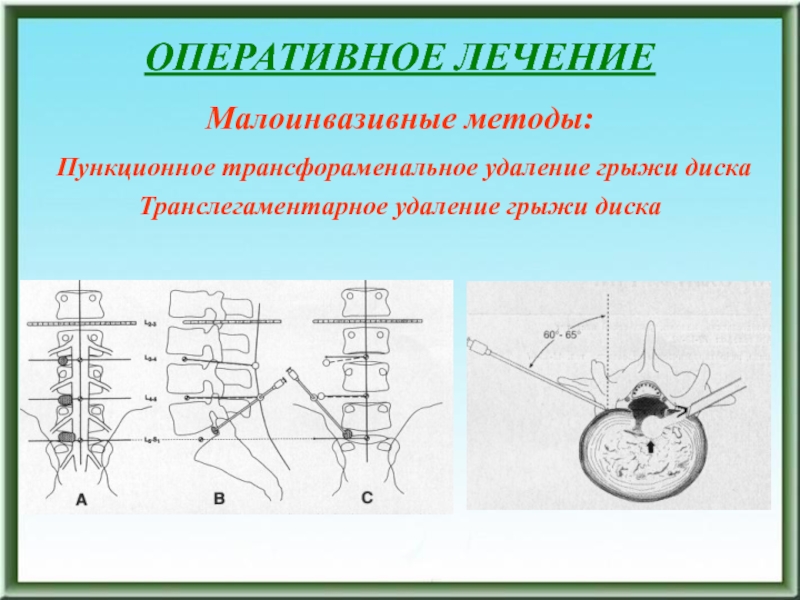
- 195. ОПЕРАТИВНОЕ ЛЕЧЕНИЕМалоинвазивные методы: Пункционное трансфораменальное удаление грыжи дискаТранслегаментарное удаление грыжи диска
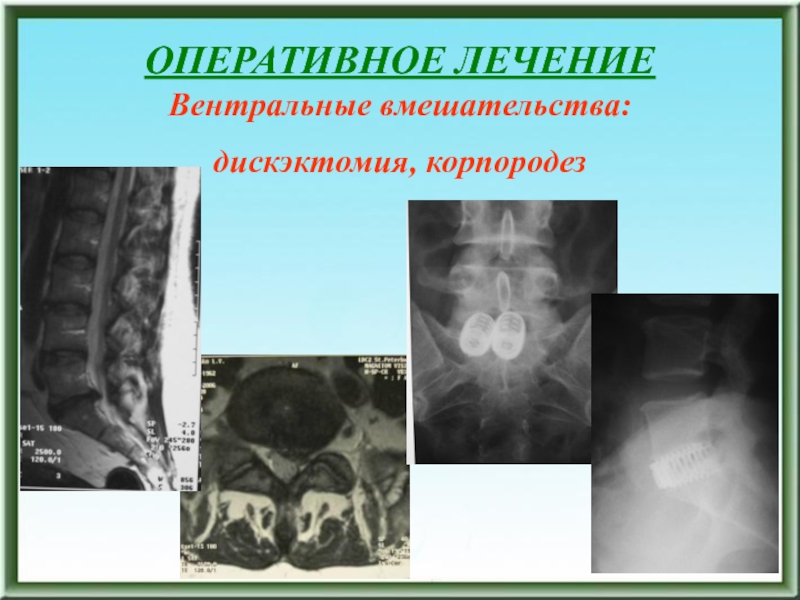
- 196. ОПЕРАТИВНОЕ ЛЕЧЕНИЕВентральные вмешательства: дискэктомия, корпородез
- 197. ОПЕРАТИВНОЕ ЛЕЧЕНИЕВентральные вмешательства: дискэктомия, корпородез
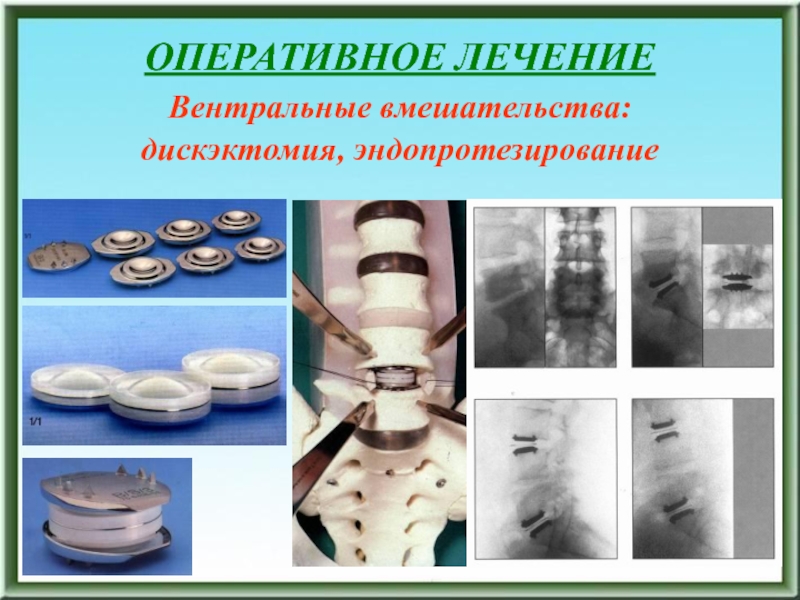
- 198. ОПЕРАТИВНОЕ ЛЕЧЕНИЕВентральные вмешательства: дискэктомия, эндопротезирование
- 199. БЛАГОДАРЮ ЗА ВНИМАНИЕ
- 200. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Проблема вертебральных болей:
от функциональных изменений до остеохондроза
к.м.н. доцент Щепкина
Е.А.
Слайд 2ФИЗИОЛОГИЧЕСКАЯ ОСАНКА
Осанка – привычная поза непринужденно стоящего человека, определяется способностью
держать прямо корпус и голову
Слайд 4ФИЗИОЛОГИЧЕСКАЯ ОСАНКА
Нормальная осанка – это способность туловища сохранять вертикальное положение
в сагиттальной и фронтальной плоскостях при равномерной нагрузке на ноги,
разогнутые в коленных суставах.Слайд 5ФИЗИОЛОГИЧЕСКАЯ ОСАНКА
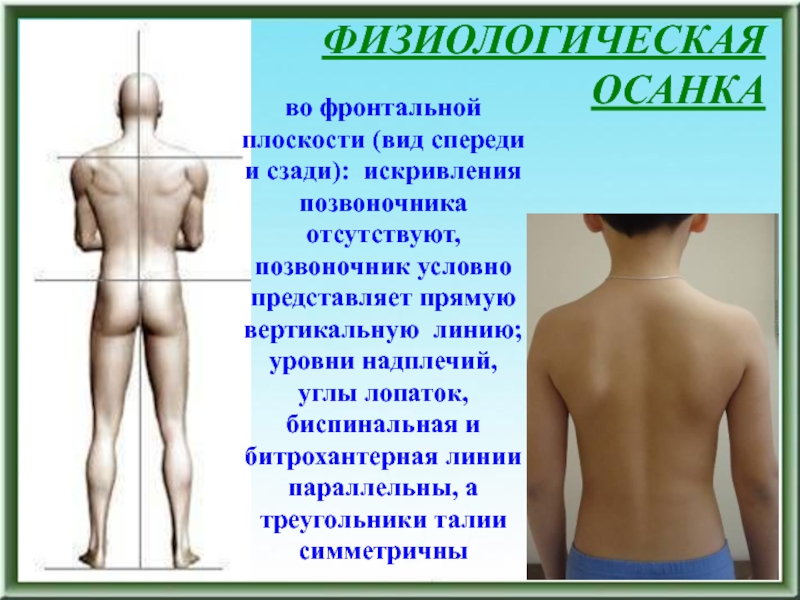
во фронтальной плоскости (вид спереди и сзади): искривления позвоночника
отсутствуют, позвоночник условно представляет прямую вертикальную линию; уровни надплечий, углы
лопаток, биспинальная и битрохантерная линии параллельны, а треугольники талии симметричныСлайд 6ФИЗИОЛОГИЧЕСКАЯ
ОСАНКА
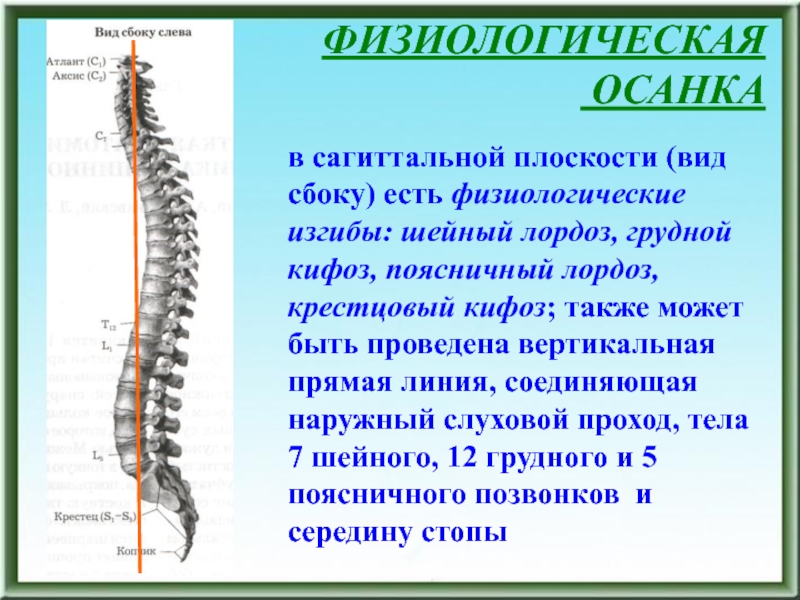
в сагиттальной плоскости (вид сбоку) есть физиологические изгибы: шейный
лордоз, грудной кифоз, поясничный лордоз, крестцовый кифоз; также может быть
проведена вертикальная прямая линия, соединяющая наружный слуховой проход, тела 7 шейного, 12 грудного и 5 поясничного позвонков и середину стопыСлайд 7ФИЗИОЛОГИЧЕСКАЯ ОСАНКА
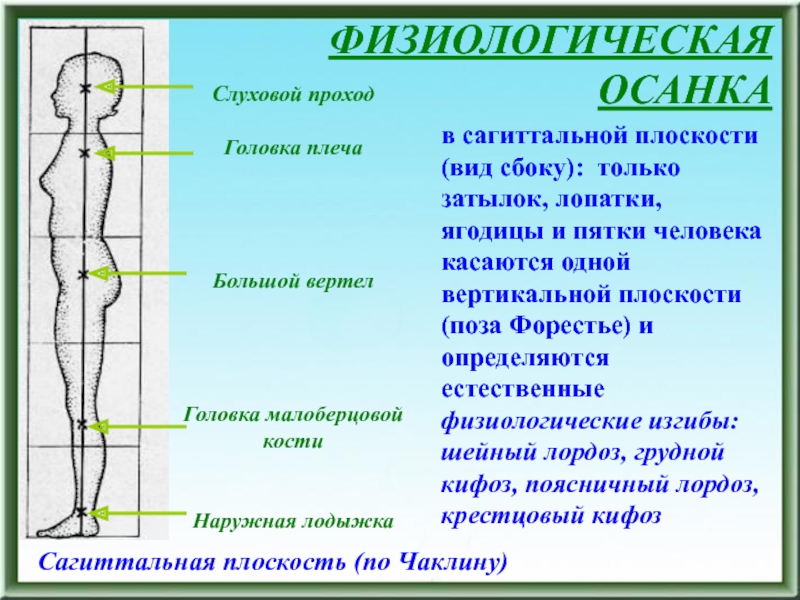
Сагиттальная плоскость (по Чаклину)
в сагиттальной плоскости (вид сбоку): только
затылок, лопатки, ягодицы и пятки человека касаются одной вертикальной плоскости
(поза Форестье) и определяются естественные физиологические изгибы: шейный лордоз, грудной кифоз, поясничный лордоз, крестцовый кифозСлайд 8ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ
Функциональная разница в длине нижних конечностей (1-1,5 см)
Асимметрия мышечного
корсета, связанная со специфическими нагрузками
Нарушения осанки
Слайд 9ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ
Функциональная разница в длине
нижних конечностей без нарушения осанки
D>S 2,5 см
D
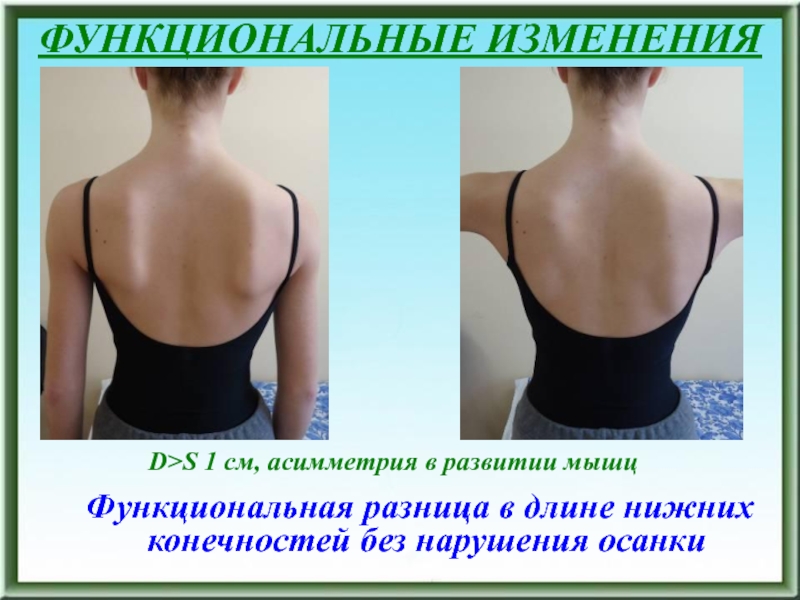
Слайд 10ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ
Функциональная разница в длине
нижних конечностей без нарушения осанки
D>S 1 см, асимметрия в развитии
мышцСлайд 11ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ
Функциональная разница в длине нижних конечностей
без нарушения осанки: причины боли
Постоянный асимметричный мышечный тонус
Избыточное натяжение связочного
комплекса, реже корешков, со стороны более короткой конечности Избыточная нагрузка на дужкоотростчатые суставы, реже компрессия корешков, со стороны более длинной конечности
Слайд 12ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ
Функциональная разница в длине нижних конечностей с
нарушением осанки
D>S 1,5 см
сколиотическая осанка
Частичная волевая коррекция осанки
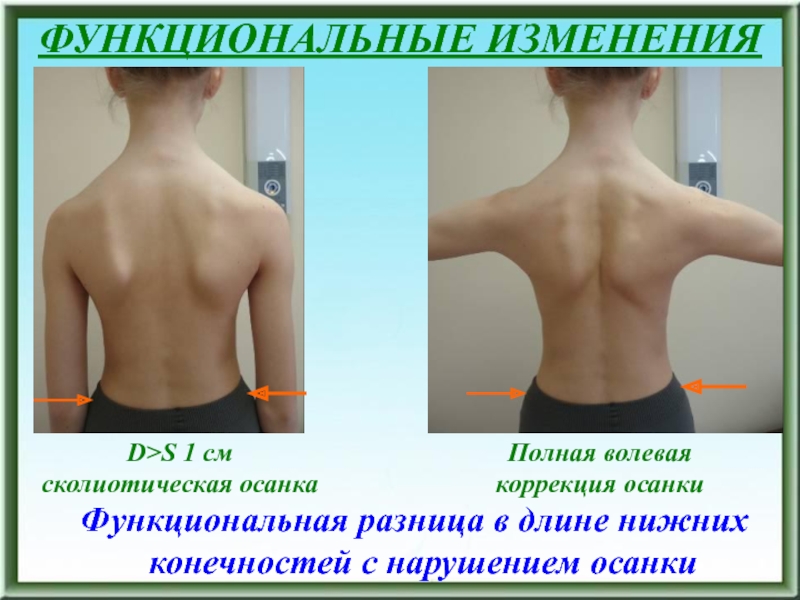
Слайд 13ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ
Функциональная разница в длине нижних конечностей с
нарушением осанки
D>S 1 см
сколиотическая осанка
Полная волевая коррекция осанки
Слайд 14ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ
Функциональная разница в длине нижних конечностей с
нарушением осанки
D>S 1 см
сколиотическая осанка
Полная волевая коррекция осанки
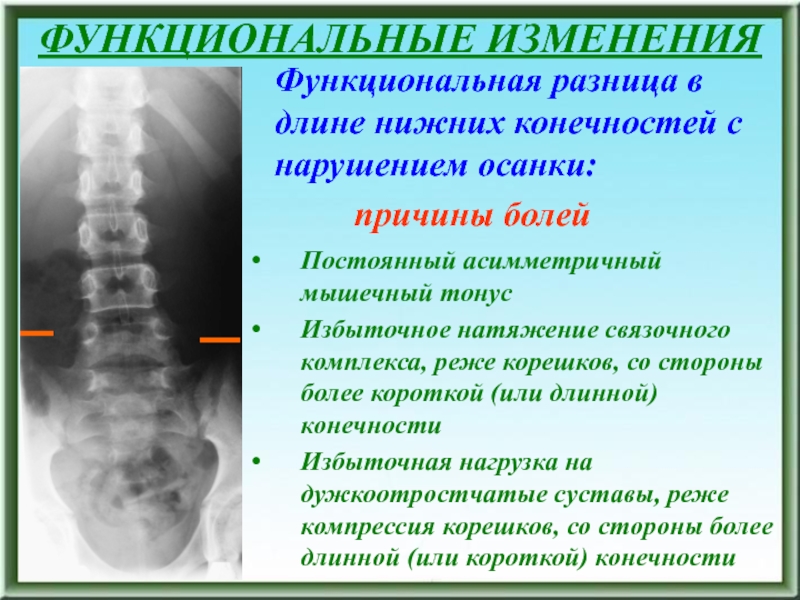
Слайд 15ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ
Функциональная разница в длине нижних конечностей
с нарушением осанки:
причины болейПостоянный асимметричный мышечный тонус
Избыточное натяжение связочного комплекса, реже корешков, со стороны более короткой (или длинной) конечности
Избыточная нагрузка на дужкоотростчатые суставы, реже компрессия корешков, со стороны более длинной (или короткой) конечности
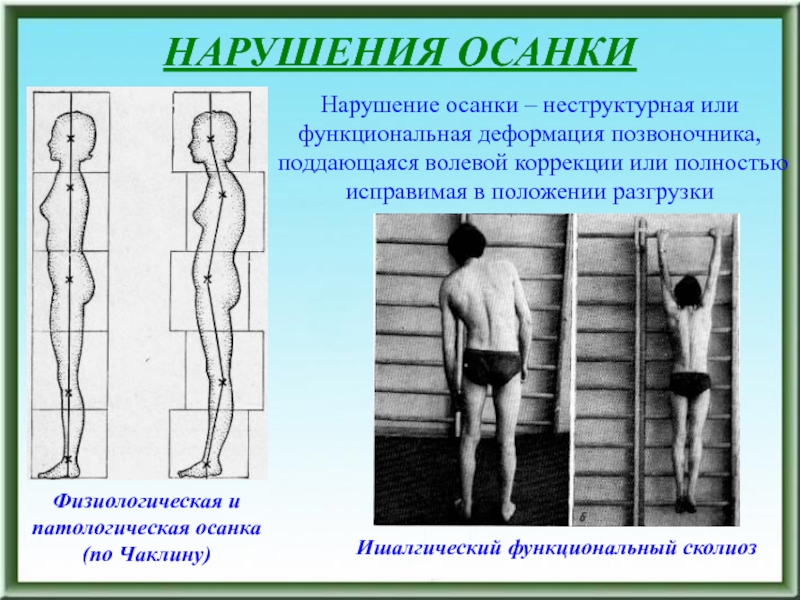
Слайд 16НАРУШЕНИЯ ОСАНКИ
Нарушение осанки – неструктурная или функциональная деформация позвоночника, поддающаяся
волевой коррекции или полностью исправимая в положении разгрузки
Ишалгический функциональный сколиоз
Физиологическая
и патологическая осанка (по Чаклину)Слайд 17ПРИЧИНЫ НАРУШЕНИЯ ОСАНКИ
а) слабость мышечного корсета спины,
б) длительное вынужденное или
неправильное положение туловища на уроках или при выполнении домашних заданий,
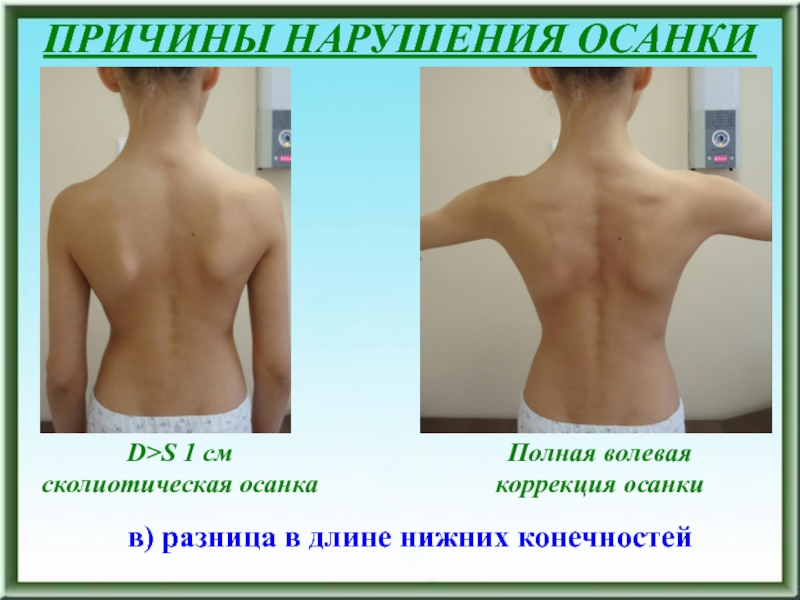
Слайд 18ПРИЧИНЫ НАРУШЕНИЯ ОСАНКИ
в) разница в длине нижних конечностей
D>S 1 см
сколиотическая
осанка
Полная волевая коррекция осанки
Слайд 19ПРИЧИНЫ НАРУШЕНИЯ ОСАНКИ
г) неправильное распределение нагрузок при занятиях спортом или
профессиональной деятельности
Слайд 21Длительное сидение в неправильной позе – основная причина нарушения осанки
Школа
Домашние
задания
Телевизор
Компьютер
Слайд 22ТИПЫ НАРУШЕНИЙ ОСАНКИ
Сколиотическая
– дугообразное искривление во фронтальной плоскости Сутулая спина – усиление грудного
кифоза, поясничный лордоз не изменен или сглажен. Круглая спина – тотальный пологий кифоз, поясничный лордоз отсутствует. Кругло-вогнутая спина – увеличение всех физиологических изгибов. Плоская спина – физиологические изгибы сглажены или отсутствуют. Плоско-вогнутая спина – грудной кифоз сглажен, поясничный лордоз усилен. Плоско-выпуклая спина – грудной кифоз отсутствует, патологический поясничный кифоз (как крайний вариант – вогнуто-выпуклая спина).Слайд 27НАРУШЕНИЯ ОСАНКИ
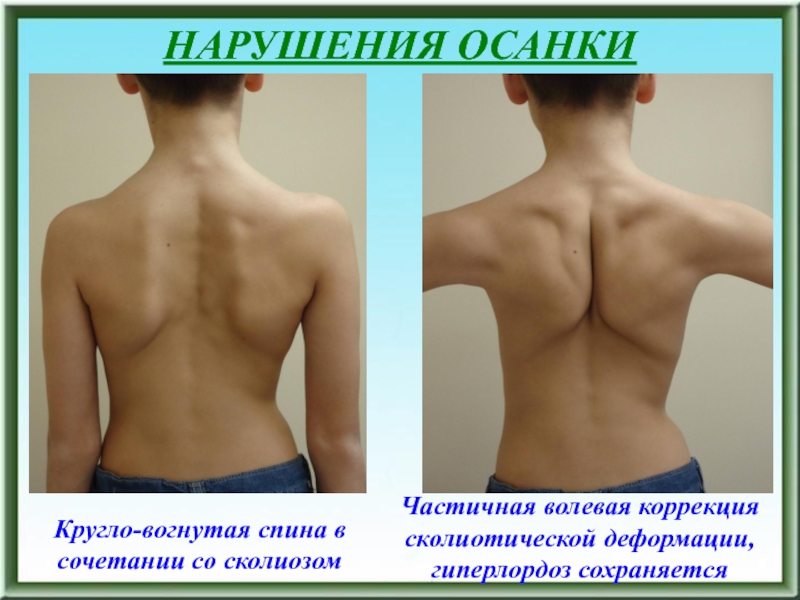
Кругло-вогнутая спина в сочетании со сколиозом
Частичная волевая коррекция сколиотической
деформации, гиперлордоз сохраняется
Слайд 31ПРОФЕС-
СИОНАЛЬНЫЕ ОСАНКИ
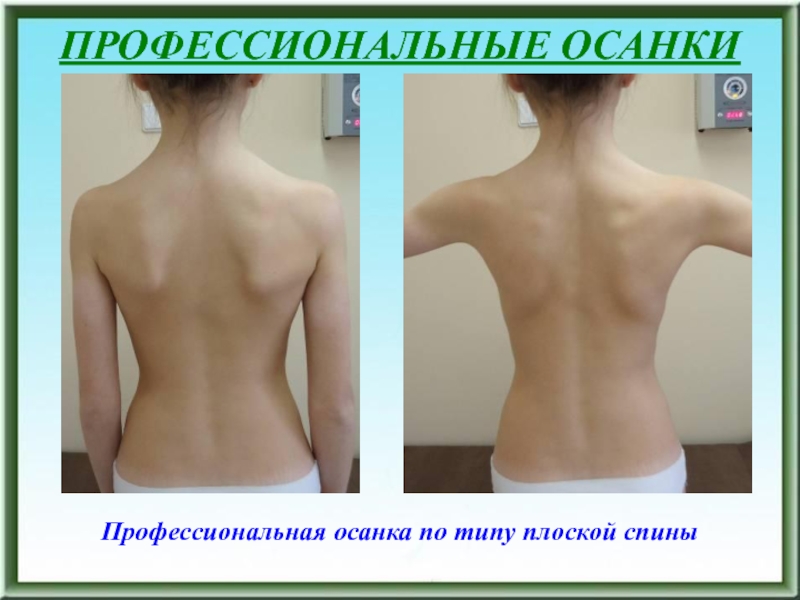
Профессиональная осанка по типу плоской спины: грудной кифоз выпрямлен
или сглажен, поясничный лордоз сглажен
Слайд 32
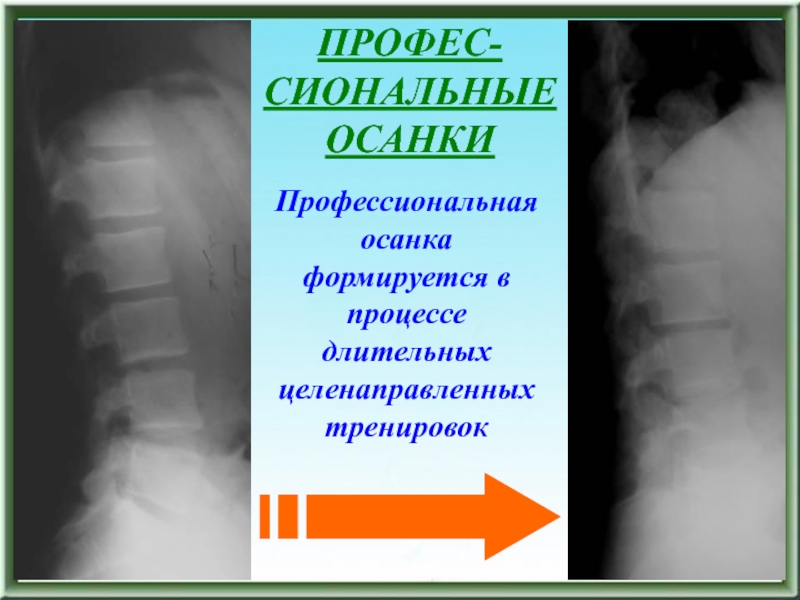
Профессиональная осанка формируется в процессе длительных целенаправленных тренировок
ПРОФЕС-
СИОНАЛЬНЫЕ ОСАНКИ
Слайд 34НАРУШЕНИЯ ОСАНКИ
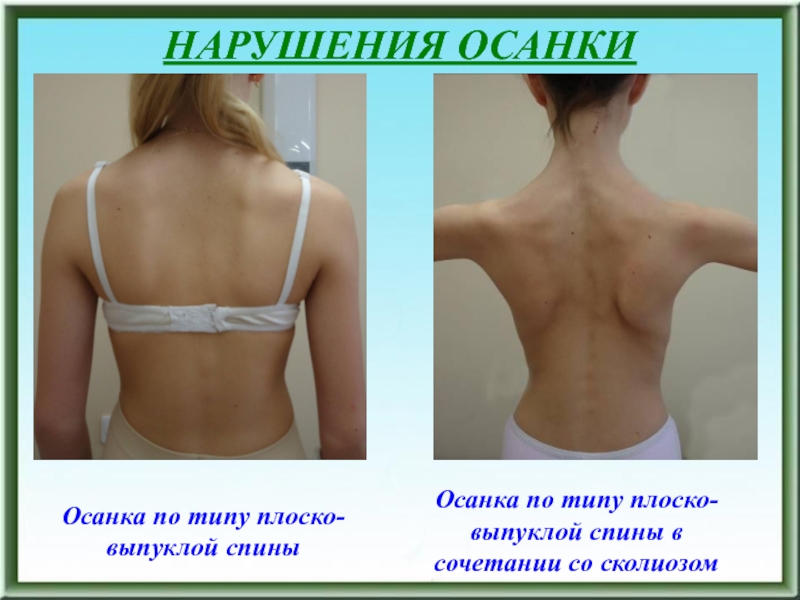
Осанка по типу плоско-выпуклой спины
Осанка по типу плоско-выпуклой
спины в сочетании со сколиозом
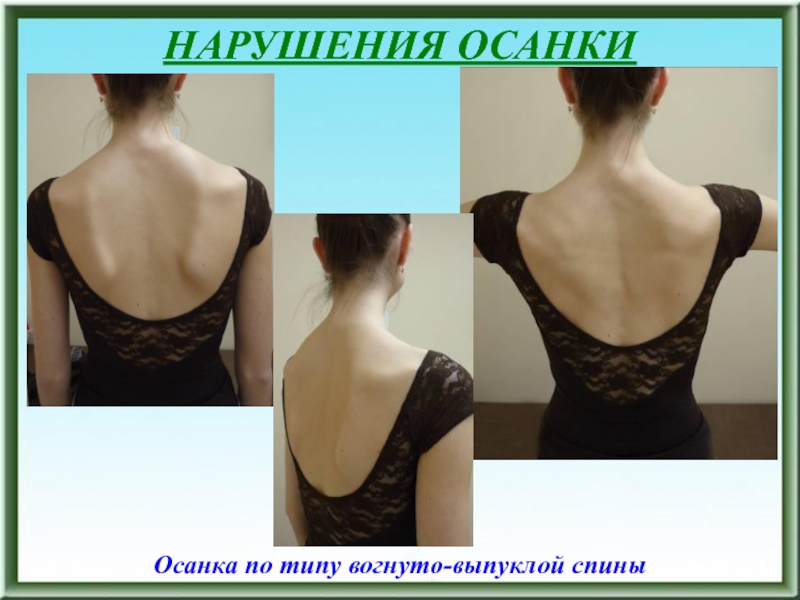
Слайд 35НАРУШЕНИЯ ОСАНКИ
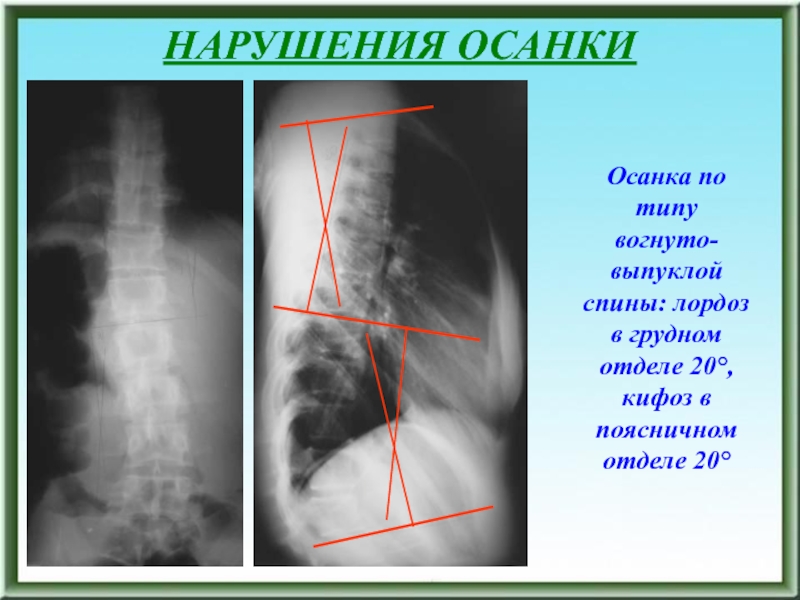
Осанка по типу вогнуто-выпуклой спины: лордоз в грудном отделе
20°, кифоз в поясничном отделе 20°
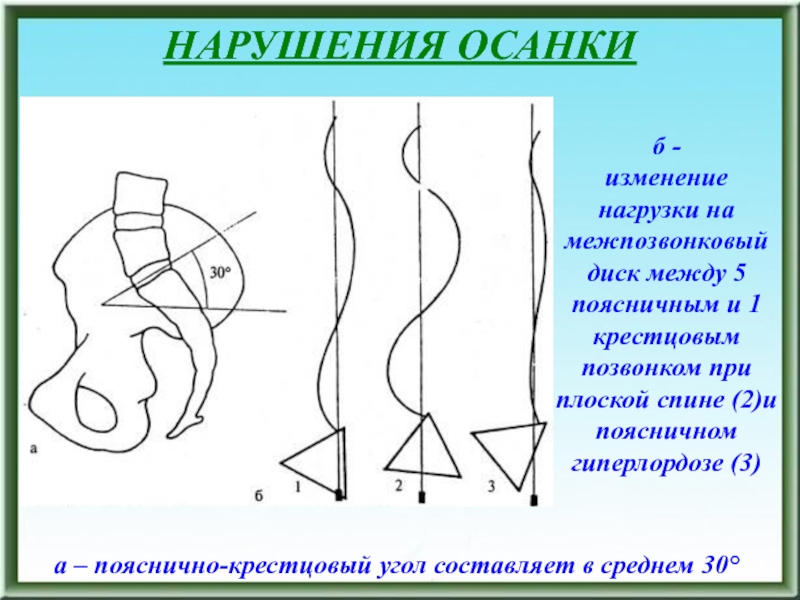
Слайд 38НАРУШЕНИЯ ОСАНКИ
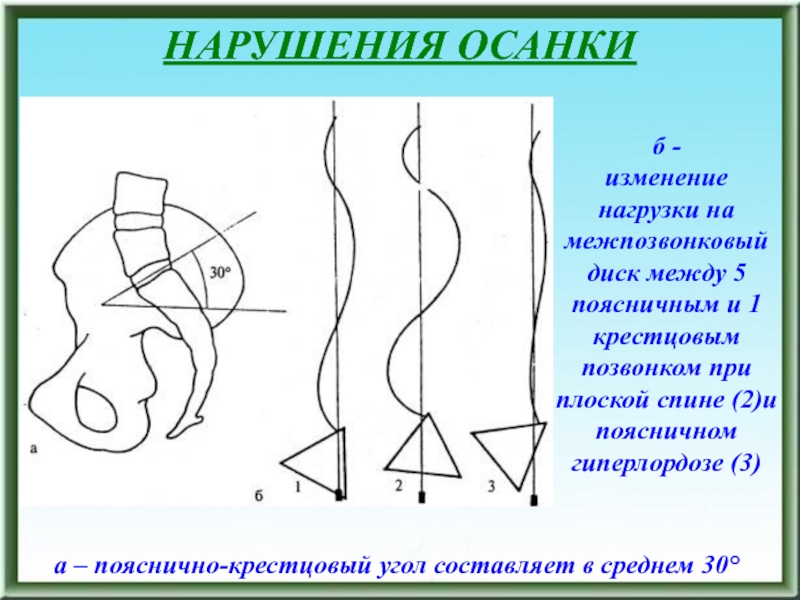
б -
изменение нагрузки на межпозвонковый диск между 5
поясничным и 1 крестцовым позвонком при плоской спине (2)и поясничном
гиперлордозе (3)а – пояснично-крестцовый угол составляет в среднем 30°
Слайд 39а – расположение в норме парциального центра тяжести (Ср) и
общего центра тяжести (С) на одной вертикальной оси б – смещение
парциального центра тяжести при нарушении естественных изгибов позвоночникаНАРУШЕНИЯ ОСАНКИ
Слайд 40БИОМЕХАНИКА МЕЖПОЗВОНОЧНЫХ ДИСКОВ
ЛЮБОЕ ФИКСИРОВАННОЕ НЕ ФИЗИОЛОГИЧЕСКОЕ ПОЛОЖЕНИЕ ПОЗВОНКОВ ПРИ НАРУШЕНИИ
ЕСТЕСТВЕННЫХ ИЗГИБОВ ПОЗВОНОЧНИКА СОЗДАЕТ УСЛОВИЯ ДЛЯ СТРУКТУРНЫХ ИЗМЕНЕНИЙ И ОПАСНОСТЬ
МИКРОТРАВМАТИЗАЦИИ МЕЖПОЗВОНКОВОГО ДИСКАСлайд 41 При нарушении осанки и начальной стадии сколиоза может
не быть болей в спине, но ребенок может жаловаться на:
слабость
головную
больголовокружения
повышенную утомляемость
Слайд 42Формирование правильной осанки
Исключение факторов риска
Формирование двигательного стереотипа
Правильная осанка
Слайд 45Исключение факторов риска
Очень вредно преждевременно
сажать ребенка в подушках
До 9
месяцев не торопитесь
ставить малыша на ноги,
придет время и
он побежит самСлайд 46Исключение факторов риска
При прогулке с ребенком лучше
не вести его
за руку, а придерживать
за широкую ленту, пропущенную
через подмышечные
областиС 2 – 3 летнего возраста необходимо учить
ребенка правильно сидеть на стуле, за столом,
ходить, стоять и лежать
Слайд 48ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ НАРУШЕНИЯХ ОСАНКИ
Лечение нарушения осанки должно быть направлено
на:
а) устранение причин, его вызвавших,
б) коррекцию нарушенного положения туловища,
б) устранение
условий, способствовавших появлению этого нарушения. Слайд 49ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ НАРУШЕНИЯХ ОСАНКИ
1. Нормализация тонуса мышц спины: электрофорез новокаина и эуфиллина,
магнитотерапия, азокеритовые аппликации, амплипульс, массаж 2. Формирование мышечного корсета спины: ЛФК, плавание, массаж, амплипульс-стимуляция мышц спины 3. При мышечно-тоническом синдроме: электрофорез новокаина, фонофорез с нестероидными противовоспалительными препаратами, магнитотерапия, местное применение НПВП, при выраженном болевом синдроме применение НПВП парентерально или per os, терапия гомеопатическими препаратами (Цель Т, Траумель, Плацента композитум), с подросткового возраста хондропротекторы и паравертебральные блокады (витамин В12, алфлутоп, местные анестетики)Слайд 50ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ НАРУШЕНИЯХ ОСАНКИ
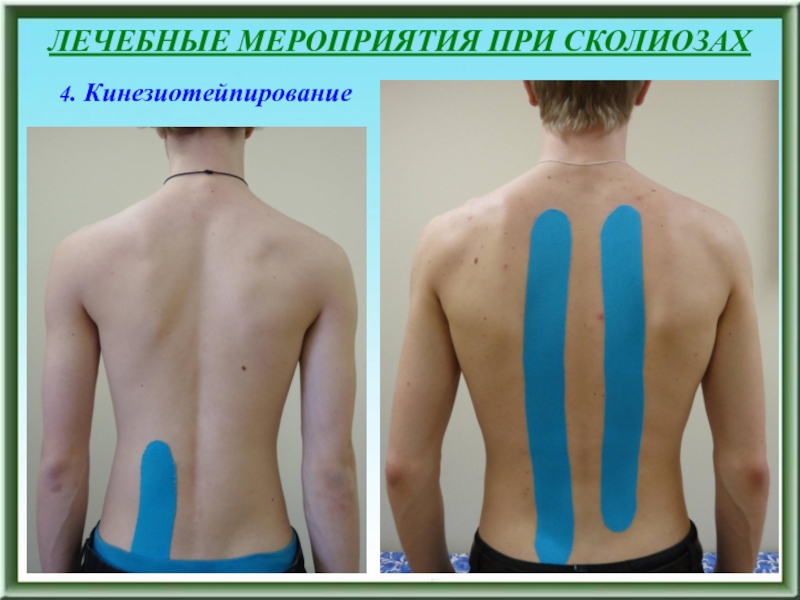
4. Кинезиотейпирование
5. Использование ортопедического вкладыша под пятку более
короткой конечности (0,5-0,7 см)Слайд 51ДИСПЛАЗИИ
Переходный позвонок (наиболее часто 5 поясничный – 1 крестцовый)
Клиновидный позвонок
(наиболее часто 5 поясничный)
Spina bifida posterior (наиболее часто 1 и
2 крестцовые, 5 поясничный)Спондилолиз и, как следствие, спондилолистез (наиболее часто L5-S1)
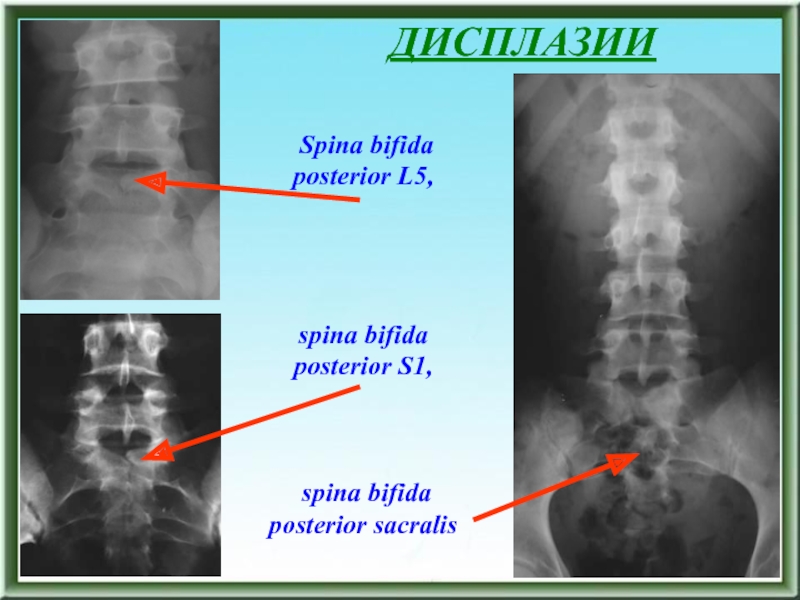
Слайд 55ДИСПЛАЗИИ
Spina bifida posterior L5,
spina bifida posterior S1,
spina
bifida posterior sacralis
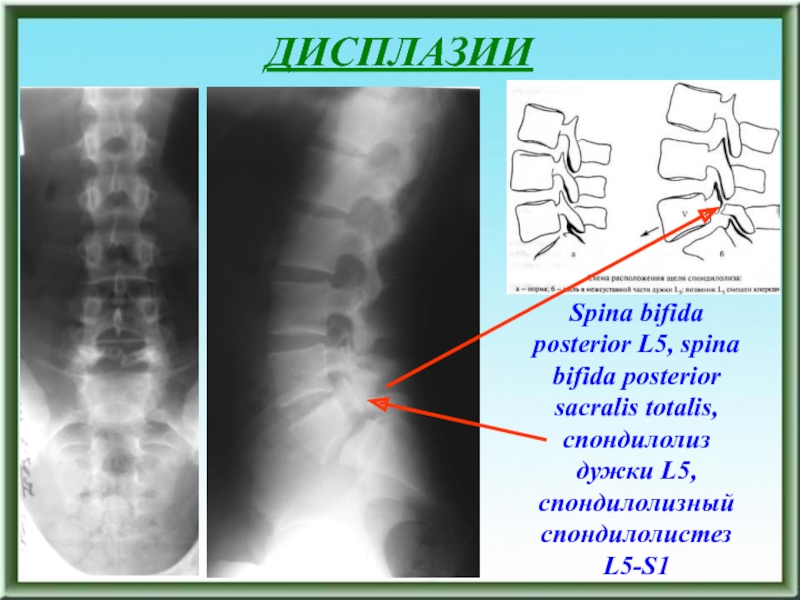
Слайд 56ДИСПЛАЗИИ
Spina bifida posterior L5, spina bifida posterior sacralis totalis, спондилолиз
дужки L5, спондилолизный спондилолистез L5-S1
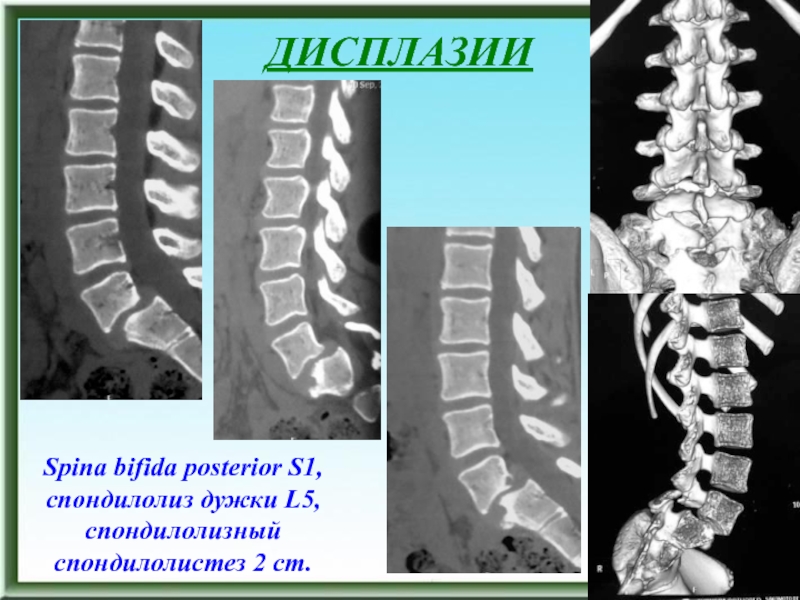
Слайд 57ДИСПЛАЗИИ
Spina bifida posterior S1, спондилолиз дужки L5, спондилолизный спондилолистез 2
ст.
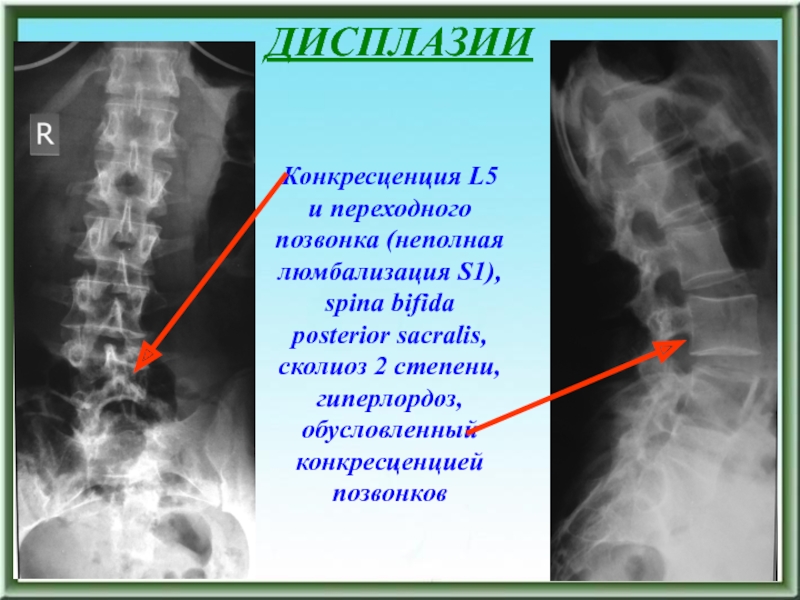
Слайд 58ДИСПЛАЗИИ
Конкресценция L5 и переходного позвонка (неполная люмбализация S1), spina bifida
posterior sacralis, сколиоз 2 степени, гиперлордоз, обусловленный конкресценцией позвонков
Слайд 59ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ ДИСПЛАЗИЯХ
1. При болевом синдроме и мышечно-тоническом синдроме: местное применение НПВП,
применение НПВП парентерально или per os, терапия гомеопатическими препаратами (Цель Т, Траумель, Плацента композитум), с подросткового возраста хондропротекторы и паравертебральные блокады (витамин В12, алфлутоп, местные анестетики), электрофорез новокаина, фонофорез с нестероидными противовоспалительными препаратами, магнитотерапия 2. Нормализация тонуса мышц спины: электрофорез эуфиллина, магнитотерапия, массаж 3. Укрепление мышечного корсета спины: ЛФК, плавание, массаж, амплипульс-стимуляция мышц спиныСлайд 61НЕОБХОДИМО ДИФФЕРЕНЦИРОВАТЬ
Сколиоз и сколиотическую осанку
Осанку по типу сутулой спины и
болезнь Шейермана-Мау (юношеский кифоз)
Функциональный гиперлордоз и спондилолизный спондилолистез, который всегда
сопровождается гиперлордозомПрофессиональную осанку по типу плоской спины и формирующуюся при остеохондрозе
Слайд 67 Конкресценция L5 и переходного позвонка (неполная люмбализация S1), spina bifida
posterior sacralis, сколиоз 2 степени, гиперлордоз, обусловленный конкресценцией позвонков
Гиперлордоз
на фоне дисплазииСлайд 68 Spina bifida posterior L5, spina bifida posterior sacralis totalis, спондилолиз
дужки L5, спондилолизный спондилолистез L5-S1
Гиперлордоз
на фоне спондилолизного спондилолистеза
Слайд 69Формирование «плоской спины»
на фоне остеохондроза
Остеохондроз с поражением диска L5-S1, нестабильность
L5-S1, формирование вторичного дегенеративного ретроспондилолистеза L5, сглаживание лордоза с постепенной
его ликвидациейСлайд 70Сколиоз – искривление позвоночника во фронтальной плоскости
Первичные сколиозы (врожденные, идеопатические)
Вторичные
сколиозы
В ОТЛИЧИЕ ОТ СКОЛИОТИЧЕСКОЙ ОСАНКИ ИМЕЮТСЯ СТРУКТУРНЫЕ ИЗМЕНЕНИЯ В МЕЖПОЗВОНКОВЫХ
ДИСКАХ, ТЕЛАХ ПОЗВОНКОВ, ДУГООТРОСТЧАТЫХ СУСТАВАХ, СВЯЗОЧНОМ КОМПЛЕКСЕ, ЧТО НЕ ПОЗВОЛЯЕТ ОСУЩЕСТВЛЯТЬ ПОЛНУЮ ВОЛЕВУЮ КОРРЕКЦИЮ И КОРРЕКЦИЮ В ПОЛОЖЕНИИ РАЗГРУЗКИ ПОЗВОНОЧНИКАСлайд 71Для сколиоза характерным является прогрессирование деформации позвоночника в процессе роста
ребенка, появление дополнительных искривлений в сагиттальной плоскости (кифосколиоз), возникновение ротации
и торсии тел позвонков, деформаций грудной клетки и таза, а также формирования патологии дыхательной, сердечно-сосудистой и нервной систем.Особенно быстро прогрессирует в период так называемых толчков роста: 1-3, 5-7, 9-11 и 13-15 лет.
Слайд 72Сколиозы – это одна из самых частых ортопедических патологий. Однако
статистические данные довольно разноречивы.
Н. В. Корнилов и др.(2001): сколиозы
10 - 28% от числа всех детей с ортопедическими заболеваниями.А. И. Казьмин и др.(1981): идиопатический сколиоз у 6,4% детей с патологией опорно-двигательной системы.
Э.В.Ульрих и др.(2002): частота идиопатических сколиозов составляет 15,3%.
В.М.Шаповалов и др.(2000) отмечают, что боковое искривление позвоночника обнаруживается у 1,9–12% людей.
М.В.Казарезов (2001) указывает на увеличение частоты сколиотических деформаций по сравнению с началом и серединой 20-го века: в 1990-е годы их имели уже до 80% детей.
Слайд 73Врожденные
Диспластические
Идеопатические (сколиотическая болезнь)
Нейрогенные (вялые и спастические параличи, сирингомиелия, ишиаз)
Рахитические
Посттравматические
Постинфекционные
Миопатические
Рубцовые
Статические
Привычные
Профессиональные
Истерические
КЛАССИФИКАЦИЯ СКОЛИОЗОВ
Слайд 74Этиология сколиотической болезни
нейрогенная теория (дисплазия спинного мозга, приводящая к
неравномерному нарушению нервной трофической регуляции роста и созревания позвоночника);
метаболическая теория (врожденная неполноценность волокон (коллагена, эластина) и основного вещества (гликозаминогликанов) соединительной ткани, ведущая к слабости связочно-суставного аппарата позвоночника);остеопластическая теория (односторонняя дисплазия ростковой зоны, приводящая к неравномерному росту разных отделов позвонка (позвонков);
эндокринная теория (прогрессирование сколиоза происходит при дисбалансе гормонов, участвующих в регуляции роста и созревания скелета; например, обнаружено повышение в крови кальцитонина и соматотропина с одновременным снижением кортизола и паратгормона).
Слайд 75Этиология сколиотической болезни
Наиболее рациональным, по-видимому, необходимо считать тот взгляд на
этиологию сколиоза, который объединяет несколько факторов вместе (Мовшович И.А., Риц
И.А., 1969). Таких факторов, по крайней мере, три:а) первичный патологический фактор – врожденные или приобретенные патологические изменения в спинном мозге, позвонках, дисках,
б) фактор создающий общий патологический фон организма (обменно-гормональные нарушения),
в) статико-динамический фактор (или производящий фактор) – неравномерное распределение нагрузки на позвоночник в процессе динамики и статики.
Слайд 76По форме деформации: С-образный, S-образный.
По локализации: шейный, грудной, поясничный, шейно-грудной,
грудо-поясничный, шейно-грудо-поясничный, пояснично-крестцовый.
По стороне выпуклости дуги деформации (наибольшей дуги при
S-образном сколиозе): правосторонний, левосторонний.По величине дуги (наибольшей дуги) деформации: первой степени (1–10º), второй степени (11–25(30)º), третьей степени (26(31)–50(60)º), четвертой степени (более 50(60)º) – классификация Чаклина В.Д.
КЛАССИФИКАЦИЯ СКОЛИОЗОВ
Слайд 77ДИАГНОСТИКА СКОЛИОЗА
I Клиническая диагностика:
Клинико-неврологическое обследование
Ортопедическое обследование
II Инструментальная диагностика:
Рентгенологическое исследование
(спондилография, рентгенконтрасные
методы исследования)
КТ и МРТ исследование
Электрофизиологические
методы исследования (нейроэлектромиография, соматосенсорные потенциалы)
Ультразвуковая диагностика (сосудистая доплерография, УЗИ)
Слайд 78Ортопедическое обследование (Осмотр)
Выявление пороков развития
Нарушение осанки:
Наличие деформации позвоночника
Изменение
линии остистых отростков
Асимметрия надплечий, углов лопаток, треугольников талии, таза
Реберный горб
Мышечные
валикиДИАГНОСТИКА СКОЛИОЗА
Слайд 81 1. При нарушении осанки сколиотическая
дуга расправляется в положении разгрузки полностью, при сколиозе частично. 2. При
наличии искривления позвоночника контуры основания дужек при нарушении осанки не смещаются и располагаются по краю контура позвонка, при сколиозе смещаются в зависимости от направления ротации. 3. При нарушении осанки контуры остистых отростков не деформированы и расположены на средней линии тела позвонка, при сколиозе смещаются и имеют вытянутую неправильную форму 4. При нарушении осанки не отмечается деформаций тел позвонков, которые присутствуют при сколиозеДифференциальная диагностика с нарушением осанки
Слайд 82Дифференциальная диагностика с нарушением осанки
Волевая коррекция и коррекция в положении
разгрузки при сколиозе – частичная, при нарушении осанки в положении
разгрузки - полнаяСлайд 83Дифференциальная диагностика с нарушением осанки
Волевая коррекция и коррекция в положении
разгрузки при сколиозе – частичная
стоя
лёжа
Слайд 86II степень: 1. искривление 2. асимметрия плечевого пояса 3. асимметрия
треугольников талии
4. мышечный
валик
5. перекос таза
Слайд 93III степень: функциональные тесты 1. определение ригидности деформации 2. выявление основной
и компенсаторной дуг 3. определение фронтального баланса туловища 4. измерение высоты
реберного горбаСлайд 94III степень: 1. искривление 2. асимметрия плечевого пояса 3. асимметрия
треугольников талии
4. мышечный
валик
5. деформация грудной клетки, формирование реберного горба
Слайд 95Коррекция сколиоза III до II степени в течение года при
интенсивных занятиях на фоне продолжения роста без быстрых скачков
Слайд 96IV степень
Характеризуется грубыми деформациями грудной клетки с вторичным развитием дыхательной
и сердечной недостаточности
Слайд 103ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗА
Показания к оперативному лечению
1. Врожденный сколиоз с
врожденными аномалиями развития
2. Деформация, превышающая 50-55º
3. Деформация превышающая 40º
при незавершенном росте, если отмечалось прогрессирование более 10º в год.4. Сколиоз, протекающий с неврологическими нарушениями и стойкими болями (компрессионный синдром), не поддающимися консервативному лечению.
5. Сколиоз с нарушением функции сердечно-сосудистой и дыхательной систем.
6. Выраженные косметические дефекты.
Слайд 104ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СКОЛИОЗА
Возраст, в котором выполняются операции.
1. При врожденном сколиозе
с врожденными аномалиями – как можно раньше (1-3 года).
2. При
диспластическом и идеопатическом сколиозе не ранее 6-7 – 8-9 лет, а лучше в 13-15 лет.3. Косметические операции – лучше после полного завершения роста скелета.
Слайд 116ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ СКОЛИОЗАХ
I-II степень до 20°, прогрессия менее 10° в год 1. Нормализация
тонуса мышц спины: электрофорез новокаина и эуфиллина, магнитотерапия, азокеритовые аппликации, амплипульс, массаж 2. Формирование мышечного корсета спины: ЛФК, плавание, массаж, амплипульс-стимуляция мышц спины 3. При мышечно-тоническом синдроме: электрофорез новокаина, фонофорез с нестероидными противовоспалительными препаратами, магнитотерапия, местное применение НПВП, при выраженном болевом синдроме применение НПВП парентерально или per os, терапия гомеопатическими препаратами (Цель Т, Траумель, Плацента композитум), с подросткового возраста хондропротекторы и паравертебральные блокады (витамин В12, алфлутоп, местные анестетики)Слайд 118ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ СКОЛИОЗАХ
6. При кифосколиотической деформации использование корректоров осанки
во время уроков в школе и выполнения домашних заданий 7. Использование
ортопедического вкладыша под пятку более короткой конечности (до 1 см), ортопедических стелек с коррекцией укорочения, ортопедической обуви при укорочении конечности более 2-х см, хирургическое устранение неравенства длин нижних конечностей при укорочении более 3-4 см 8. Ограниченные показания к мануальной терапии, остеопатическое лечение направлено преимущественно на нормализацию тонуса мышечного корсета спины 9. Соблюдение ребенком правил здорового образа жизни, воспитание правильных статических и двигательных стереотипов, физкультура, направленная на равномерное развитие всех групп мышц туловищаСлайд 124ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ СКОЛИОЗАХ
I-II степень, прогрессия более 10° в год;
II ст. 20(25)°-40(45)° 1. Ношение жестких ортопедических корсетов - Грудо-пояснично-крестцовый корсет (иначе: типа
Бостон или TLSO-корсет) – используется для лечения искривлений ниже уровня 8 грудного позвонка - Шейно-грудо-пояснично-крестцовый корсет (иначе: типа Мильвоки, или CTLSO-корсет) – используется для лечения более распространенных деформаций позвоночника) Корсеты изготавливают индивидуально по современным технологиям из металла, кожи и синтетических материалов. Их необходимо носить в течение 16-23 часов в сутки, снимая лишь для лечебной физкультуры и гигиенических процедур. В связи с ростом туловища корсеты периодически моделируют, а также каждые полгода заменяют. Корсеты необходимо носить до полного завершения роста туловища. У мужчин признаком завершения роста является тест Риссера 4, а у женщин – 2 года регулярных месячных.Слайд 125При величине деформации до 40, когда по данным большинства авторов
удается произвести коррекцию и остановить прогрессию в 85 – 90%
случаев (S.L. Weinstein, 1996; Emans J.B., 1998; Lonstein J.E., Smith B.G., 1998).Milwaukee
TLSO (Boston, Miami, Cheneau)
Слайд 128ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ СКОЛИОЗАХ
I-II степень, прогрессия более 10° в год;
II ст. 20(25)°-40(45)° 2. Режим дня, занятий, труда и отдыха организуется
индивидуально. Лучше всего он обеспечивается в специальных школах-интернатах для детей со сколиозами, где одновременно с ношением корсетов под наблюдением специалистов могут проводиться и остальные лечебные мероприятия. Такие дети занимаются в классах в положении лежа на животе с подставкой под грудью, занятия распределены в течение дня и чередуются с прогулками, занятиями ЛФК, физиотерапевтическими процедурами. 3. Все занятия ЛФК проводятся в положении разгрузки: лежа, в лечебном бассейне, в висе и на специальных тренажерах. Сюда же можно отнести мероприятия, целью которых является воспитание правильных статических и двигательных навыков (положение лежа в постели, положение стоя, ходьба). Из физиотерапевтических процедур предпочтение отдается разным видам массажа, миоэлектростимуляции.Слайд 129Остеохондроз позвоночника – это дегенеративно-дистрофическое поражение, в основе которого лежит
дегенерация межпозвонкового диска с последующим вовлечением тел смежных позвонков, межпозвонковых
суставов и связочного аппарата.Слайд 130ЭТИОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ
Диспластический (дисплазии позвоночника и развивающиеся в детстве деформации, дисплазии
соединительной ткани, миелодисплазии, нарушения обмена)
Посттравматический (макро- и микротравмы)
Постинфекционный
Инволютивный
Слайд 131Остеохондроз позвоночника – это не расплата за прямохождение. Слабый мышечный корсет
и нарушения осанки причина ранних инволютивных изменений позвоночника
Слайд 132ДРУГИЕ ВОЗМОЖНЫЕ ПРИЧИНЫ
Аутоимунные поражения
Нарушения микроциркуляции
Хронические токсические и медикаментозные влияния
Эндокринные нарушения
Вторичные
нейрогенные влияния
Слайд 133Позвоночным двигательным сегментом (ПДС) называется анатомический комплекс, состоящий из одного
межпозвонкового диска, двух смежных позвонков с соответствующими суставами и связочным
аппаратом на этом уровне.Слайд 135НОРМАЛЬНЫЕ СООТНОШЕНИЯ В ПДС
Схема соединения тел позвонков по Фраческелли
1 –
терминальная хрящевая пластинка 2 – терминальная костная пластинка 3 – фиброзно-волокнистое кольцо 4
– студенистое ядро 5 – суставная щель вокруг студенистого ядра 6 – эпифизы тела позвонка (по Шморлю) 7 – передняя продольная связка 8 – задняя продольная связкаСлайд 137ОСНОВНЫЕ СВЯЗКИ
Передняя продольная (прочно сращена с телами позвонков и свободно
перекидывается через диск)
Задняя продольная связка (свободно перекидывается через тело позвонка
и сращена с диском). Хорошо представлена в шейном и грудном отделах, в поясничной части значительно сокращается.Желтые связки (располагаются сегментарно от С1 до S1)
Межостистые и надостистые связки
Слайд 138ОСОБЕННОСТИ СТРОЕНИЯ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Межпозвоночные отверстия уменьшаются в размере от
1 до 5 поясничного позвонка, и только последнее выполнено корешком
полностьюСлайд 139ОСОБЕННОСТИ СТРОЕНИЯ ГРУДНОГО
ОТДЕЛА ПОЗВОНОЧНИКА
1. Диск меньше по высоте, чем в
поясничном и шейном отделах. 2. Межпозвонковые отверстия уже чем в шейном. 3.
Спинномозговой канал уже, чем в поясничном отделе. 4. Наличие соединений с ребрами.Слайд 140ОСОБЕННОСТИ СТРОЕНИЯ ШЕЙНОГО
ОТДЕЛА ПОЗВОНОЧНИКА
- Образование унковертебральных сочленений (сустав Люшка)
- Межпозвонковый
диск непосредственно не примыкает к этому сочленению - Наличие отверстий у
основания поперчных отростков, в которых проходит a. vertebralis - Межпозвонковые отверстия C5, C6, C7 имеют треугольную форму (создаются условия для компрессии корешка при унковертебральных сочленениях) - Остистые отростки расщеплены и опущены вниз - Суставные отростки короткие и находятся в наклонном положении - В атланто-окципитальном и атланто-аксиальном сочленениях нет межпозвонковых дисковСлайд 141ОСОБЕННОСТИ СТРОЕНИЯ ШЕЙНОГО
ОТДЕЛА ПОЗВОНОЧНИКА
Нестабильность ПДС следует ожидать при наличии расстояния
свыше 3,5 мм между телами смежных позвонков и при увеличении
угла между телами позвонков более 11ºСлайд 142НАРУШЕНИЯ ОСАНКИ
б -
изменение нагрузки на межпозвонковый диск между 5
поясничным и 1 крестцовым позвонком при плоской спине (2)и поясничном
гиперлордозе (3)а – пояснично-крестцовый угол составляет в среднем 30°
Слайд 143НАРУШЕНИЯ ОСАНКИ
Для остеохондроза характерны
следующие нарушения осанки:
Плоская спина
Поясничный гиперлордоз
Сколиотическое искривление
Слайд 144а – расположение в норме парциального центра тяжести (Ср) и
общего центра тяжести (С) на одной вертикальной оси б – смещение
парциального центра тяжести при нарушении естественных изгибов позвоночникаНАРУШЕНИЯ ОСАНКИ
Слайд 145БИОМЕХАНИКА МЕЖПОЗВОНОЧНЫХ ДИСКОВ
Распределение нагрузок в ПДС:
На передние и задние отделы
распределяется по 50% от вертикальной нагрузки;
-На пульпозное ядро приходится –
24-33%;-На фиброзное кольцо – 67-74 %;
Слайд 146БИОМЕХАНИКА МЕЖПОЗВОНОЧНЫХ ДИСКОВ
ЛЮБОЕ УВЕЛИЧЕНИЕ ОБЪЕМА ДВИЖЕНИЙ ЗА ПРЕДЕЛАМИ ФИЗИОЛОГИЧЕСКИХ СОЗДАЕТ
УСЛОВИЯ ДЛЯ СТРУКТУРНЫХ ИЗМЕНЕНИЙ И ОПАСНОСТЬ МИКРОТРАВМАТИЗАЦИИ МЕЖПОЗВОНКОВОГО ДИСКА
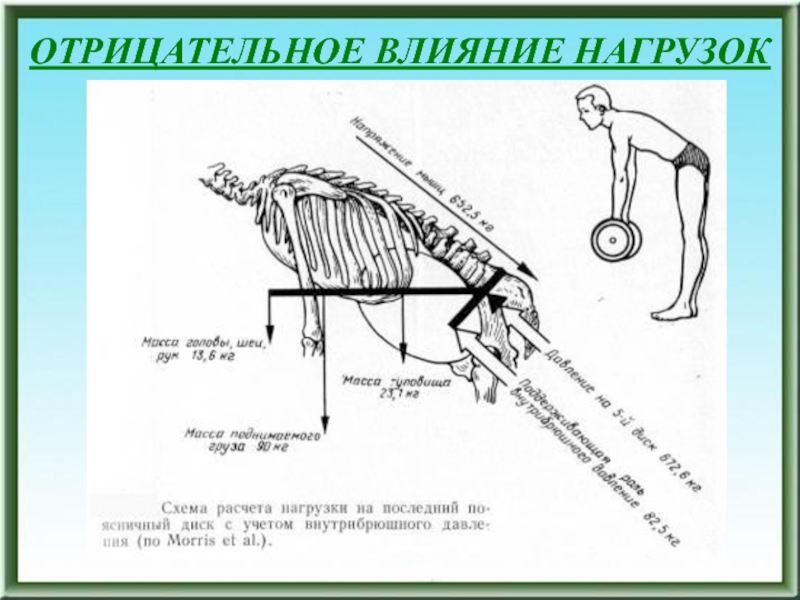
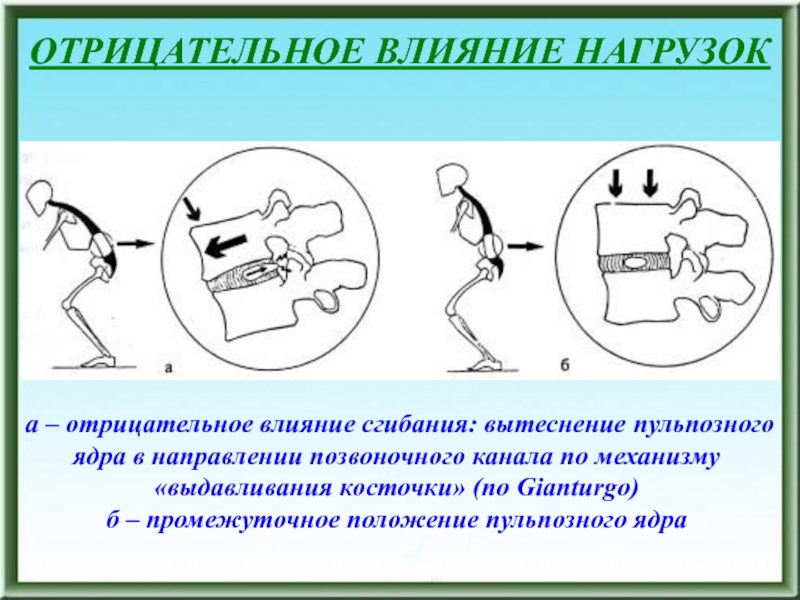
Слайд 148ОТРИЦАТЕЛЬНОЕ ВЛИЯНИЕ НАГРУЗОК
а – отрицательное влияние сгибания: вытеснение пульпозного ядра
в направлении позвоночного канала по механизму «выдавливания косточки» (по Gianturgo) б
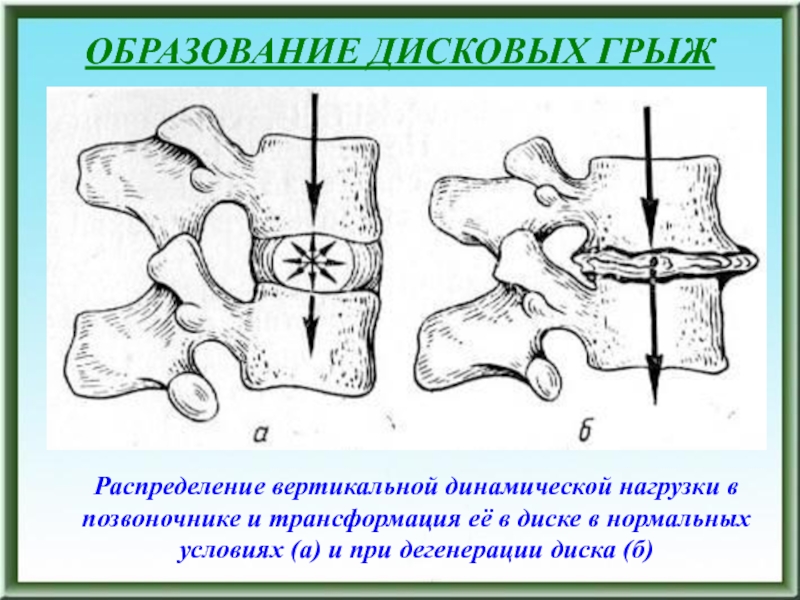
– промежуточное положение пульпозного ядраСлайд 149ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖ
Распределение вертикальной динамической нагрузки в позвоночнике и трансформация
её в диске в нормальных условиях (а) и при дегенерации
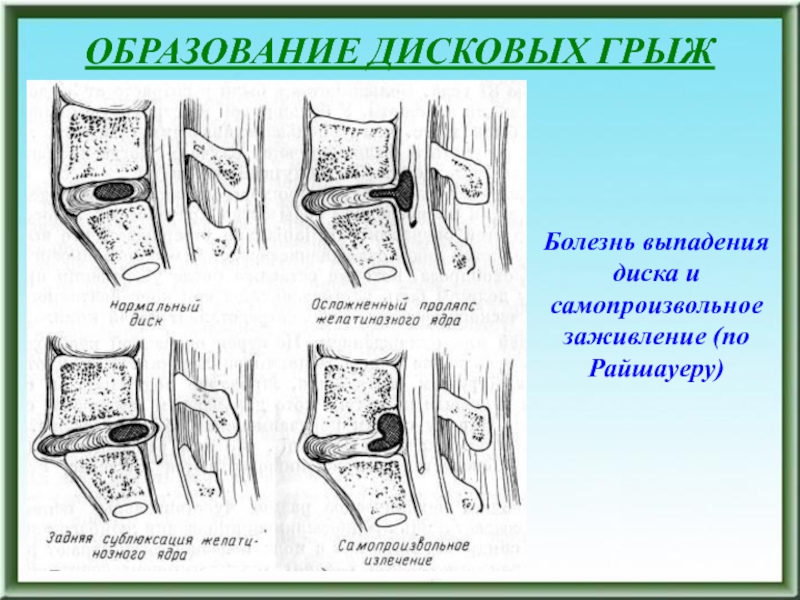
диска (б)Слайд 150ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖ
Болезнь выпадения диска и самопроизвольное заживление (по Райшауеру)
Слайд 151ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖ
Различные стадии образования дисковой грыжи по Арсени К.
(1974)
а – нормальный межпозвоночный диск
б – протрузия диска
в –
грыжа, разорвавшая заднюю продольную связку
г – спинномозговая грыжа больших размеров
д – свободная грыжа в спинномозговом канале
е – блуждающая грыжа, переместившаяся на уровень здорового диска
ж – внутригубчатая грыжа (Шморля)а
в
ж
б
е
г
д
Слайд 152ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖ
Варианты локализации грыжи дисков
а – срединное
б – боковое
в, г – срединно-боковое
Слайд 153ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖ
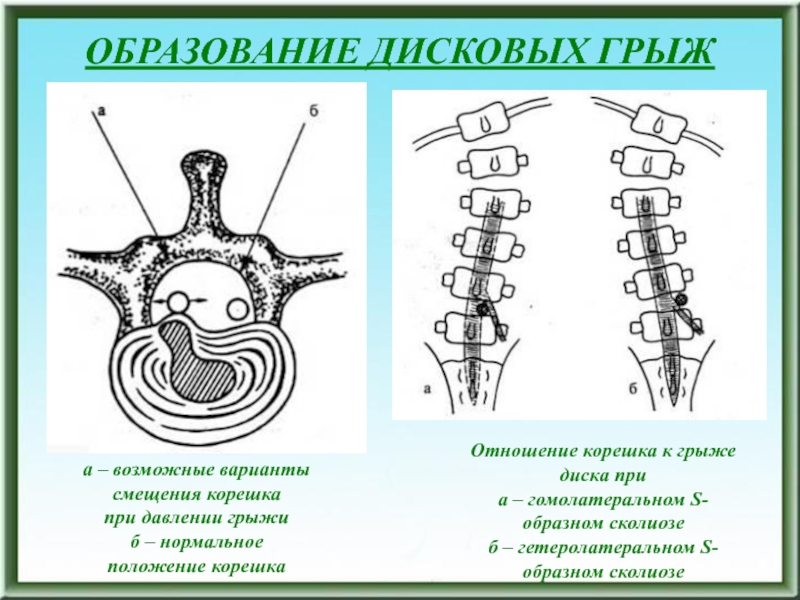
а – возможные варианты смещения корешка
при давлении грыжи
б
– нормальное
положение корешка
Отношение корешка к грыже диска при
а –
гомолатеральном S-образном сколиозе
б – гетеролатеральном S-образном сколиозеСлайд 154ОБРАЗОВАНИЕ ДИСКОВЫХ ГРЫЖ
Воздействие грыжи диска на нервный корешок
а – в
состоянии раздражения б – в состоянии компрессии в - в состоянии анатомического
перерываСлайд 155ПАТОЛОГИЧЕСКОЕ ВОЗДЕЙСТВИЕ НА ПОЗВОНОЧНУЮ АРТЕРИЮ при шейном остеохондрозе (по Луцику и
Шмидту)
а – унковертебральные экзостозы
б – сутавные отростки при динамическом разгибательном
подвывихе позвонка
в – экзостозы суставных отростков
г – спазмированная передняя лестничная мышца при латеральном отхождении устья позвоночной артерии
д – боковые грыжи дискаСлайд 156КЛАССИФИКАЦИЯ ОСТЕОХОНДРОЗА ПО ЗЕКЕРУ
I стадия - незначительные изменения лордоза в
одном или нескольких сегментах
II стадия - изменения средней тяжести: выпрямление
лордоза, незначительное утолщение диска, умеренно выраженные передние и задние экзостозы или деформация крючковидных отростков в шейном отделе позвоночникаIII стадия - выраженные изменения, т.е. то же, но со значительным сужением межпозвонковых отверстий
IV стадия - значительно выраженный остеохондроз с сужением межпозвонковых отверстий и позвоночного канала, массивными экзостозами, направленными кзади – в сторону позвоночного канала
Слайд 157КЛАССИФИКАЦИЯ ОСТЕОХОНДРОЗА
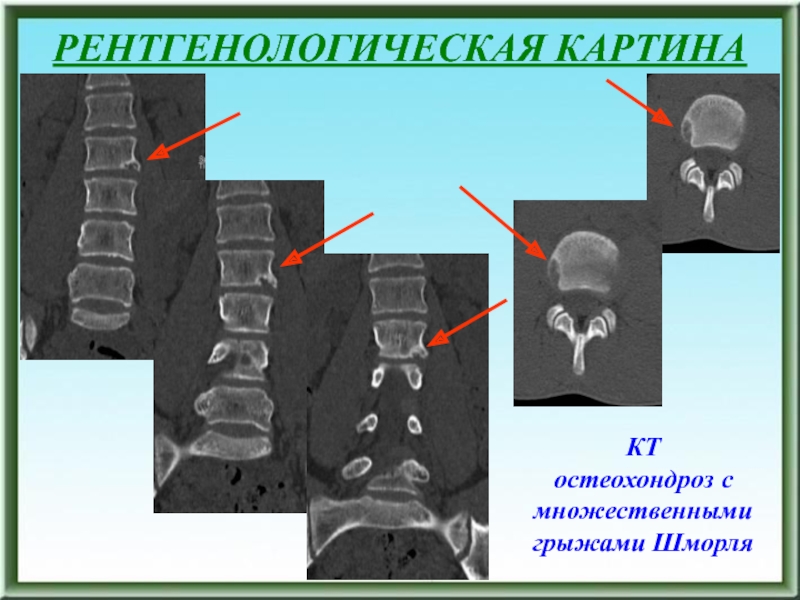
Шморля
Хрящевые узлы тел позвонков и дисков
Остеохондроз
Спондилез
Спондилоартроз
Косинской
I стадия - хондроз
(процесс ограничивается диском и связочным аппаратом
II стадия - остеохондроз –
распространение процесса на тела смежных позвонков и межпозвонковые суставы, характерен синдром нестабильностиIII стадия - распространенпие процесса на несколько сегментов
Слайд 158КЛАССИФИКАЦИЯ ОСТЕОХОНДРОЗА
I стадия: поражение пульпозного ядра межпозвонкового диска (наблюдается высыхание
и некроз студенистого ядра, снижение высоты межпозвонкового диска, приводит к
повышению нагрузки на фиброзное кольцо с развитием декомпенсации и ослаблению фиксации пораженного позвоночно-двигательного сегмента).II стадия: неравномерное поражение фиброзного кольца приводит к его «размягчению» и деформации с формированием эластической протрузии, местной нестабильности. Величина образующейся деформации фиброзного кольца в полость позвоночного канала зависит от размеров нестабильного участка, глубины дегенеративно-дистрофического поражения и значения внутридискового давления. Уже на этой стадии, при достижении критического уровня физиологических нагрузок, происходит формирование постоянного симптомокомплекса клинических проявлений заболевания (двигательных и неврологических нарушений), ранним из которых является болевой синдром.
III стадия: Происходит пластическое деформирование фиброзного кольца с потерей эластических, компенсаторных свойств диска, но сохраняется целостность его наружных отделов. И на этой стадии возникает стойкий, стабильный симптомокомплекс (боль, чувствительные и вегетативные расстройства) на фоне развития биомеханической декомпенсации.
Слайд 159КЛАССИФИКАЦИЯ ОСТЕОХОНДРОЗА
IV стадия: Нарушение целостности наружных отделов фиброзного кольца с
выходом фрагментов ядра в подсвязочное пространство и формированием грыжи диска.
Причем чаще всего провоцирующим фактором является резкое внезапное повышение внутридискового давления в результате физической нагрузки или некоординированного движения обычно с ротационным компонентом. Поскольку целостность связочных структур в ПДС, их эластичные свойства при этом сохраняются, выраженность болевого синдрома зависит от степени нагрузки на пораженный сегмент.V стадия: Развитие декомпенсации связочного аппарата фиброзного кольца и последующего его разрушения с возникновением пролапса диска. Это сопровождается развитием тяжелых клинических проявлений с постоянным болевым синдромом без существенной связи с нагрузкой на пораженный позвоночный сегмент и является заключительной фазой дегенеративно-дистрофического процесса.
Слайд 160КЛИНИЧЕСКАЯ КАРТИНА
Боль в спине
(вертебральный болевой синдром или дискалгия) Деформации (нарушения осанки, “анталгический” сколиоз) Нарушение функции
(нарушение движений, синдром плечелопаточного периартрита, синдром передней лестничной мышцы и другие) Неврологические, корешковые синдромы Периферические болевые симптомы и вегетативные симптомы Симптомы поражения сосудовСлайд 161КЛИНИЧЕСКАЯ КАРТИНА
Компресионные
синдромы
Корешковые (радикулопатии)
Спинальные (миелопатии)
Нейрососудистые
Рефлекторные
синдромы
Мышечно-тонические
Нейродистрофические
Нейрососудистые
Слайд 162КЛИНИЧЕСКАЯ КАРТИНА
Пример двигательных расстройств
при поражении шейного отдела
С5 (диск С4-С5):
слабость разгибания руки и плеча
С6 (диск С5-С6): слабость двуглавой мышцы,
угнетение рефлекса с двуглавой мышцы
С7 (диск С6-С7): слабость трехглавой мышцы,
угнетение рефлекса с трехглавой мышцы
С8 (диск С7-Th1): слабость трехглавой и мелких мышц кисти
Слайд 163КЛИНИЧЕСКАЯ КАРТИНА
Рефлекторные синдромы при остеохондрозе
шейного отдела позвоночника
Периартроз плечевого сустава
(синдром плечелопаточного периартрита)
Синдром плечо-кисть (синдром Стейнброкера)
Синдром передней лестничной мышцы
Эпикондилит (эпикондилез)
локтевого суставаКариалгический синдром
Синдром позвоночной артерии
Слайд 164КЛИНИЧЕСКАЯ КАРТИНА
Рефлекторные синдромы при остеохондрозе
грудного отдела позвоночника (торакалгии)
Дорсалгии (в
межлопаточной области, в межреберных промежутках)
Рефлекторное напряжение паравертебральных мышц (при сколиотической
деформации более выражено на выпуклой стороне)Синдром передней грудной стенки (локализация боли и напряжения в грудино-ключично-сосцевидных мышцах, подключичной мышце, лестничных мышцах, большой грудной мышце)
Синдром грудины
Слайд 165КЛИНИЧЕСКАЯ КАРТИНА
Рефлекторные синдромы при остеохондрозе
поясничного отдела позвоночника
Люмбалгия
Ишалгия
Нарушение статики
Нарушение осанки
Контрактуры
паравертебральных мышц
Слайд 166Сужение межпозвонковой щели
Уплотнение замыкательных пластинок тел позвонков
Передние или задние остеофиты
Скошенность
тел позвонков
Обызвествление фиброзного кольца
Развитие артрозов и неоартрозов
В шейном отделе –
изменение крючковидных отростков и унковертебральный артрозПатологическая подвижность при функциональных пробах
Обездвиженность (“блок”) одного или нескольких сегментов – выпрямление физиологических искривлений или локальный угловой кифоз, лордоз, сколиоз, смещение остистых отростков, сближение поперечных
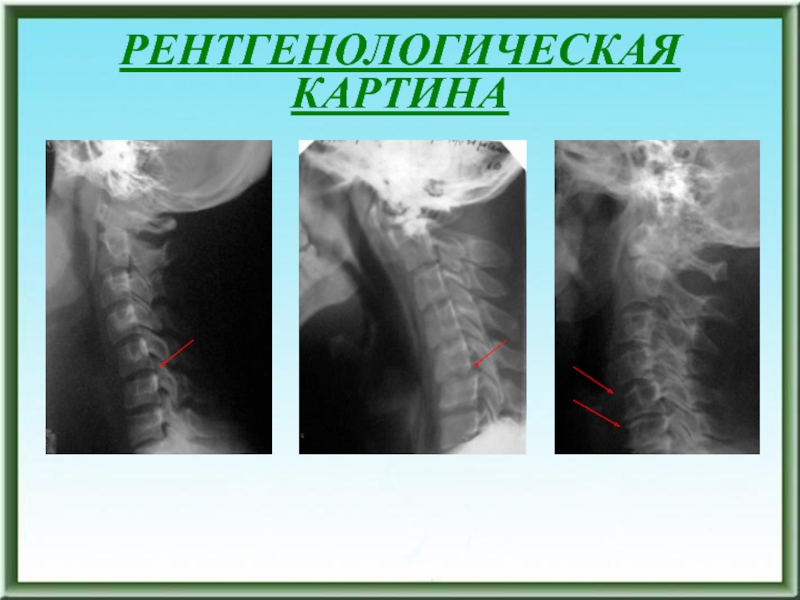
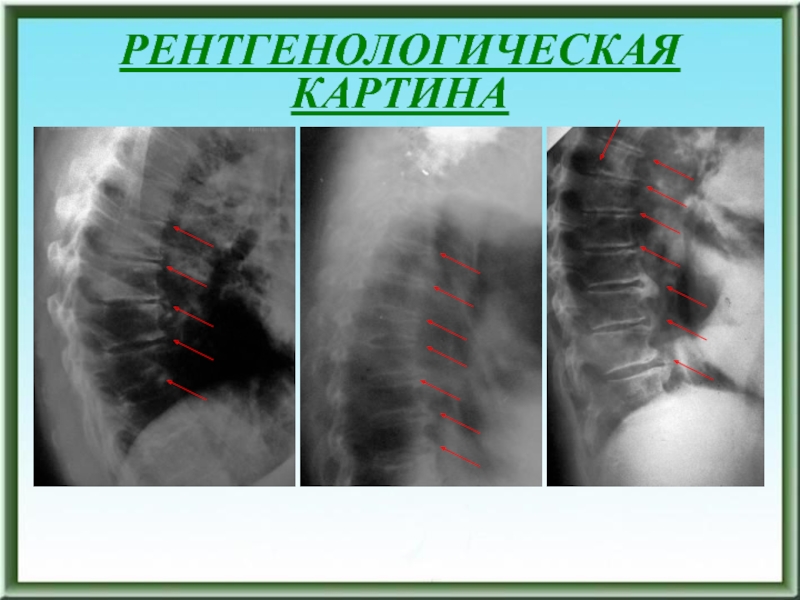
РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА
Слайд 174КЛАССИФИКАЦИЯ СПОНДИЛОЛИСТЕЗА
По этиологии
диспластический
спондилолизный
дегенеративный
травматический
патологический
По степени
Умеренное смещение, частичное обнажение поверхности S1
Значительное обнажение
верхней поверхности S1, наклон L5
Обнажена вся верхняя фасетка S1
Полное смещение
позвонкаСлайд 180КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
Медикаментозная терапия
Нестероидные противовоспалительные препараты
Миорелаксанты центрального действия
(мидокалм, баклофен, сирдалуд)
Мочегонные
препараты
Ферментные препараты системного действия
(вобэнзим, флогензим)
Витаминотерапия
Хондропротекторы
Препараты, улучшающие микроциркуляцию
(трентал, пентилин,
милдронат)Слайд 185КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
вне обострения включает:
ЛФК в зале и бассейне
Массаж сухой и
гидромассаж
Подводное и сухое вытяжение
Занятия на тренажерах в различных режимах
Санаторно-курортное лечение
Слайд 193ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
Показания:
быстропрогрессирующие тяжелые неврологические расстройства
резкое снижение качества жизни
больного при условии, что исчерпаны все способы консервативной терапии
нестабильность в
ПДС, сопровождающаяся стойким болевым синдромом (спондилолистез 3-4 степени) ! Оперативному лечению подлежат 10-15% больных
Слайд 194ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
Методика операции (по С.Т. Ветрилэ)
1) дискография; 2) через 5-6
часов р-р новокаина 10% 0,2-0,3 мл.; 3) через 5-10 мин.
0,4-0,6 мл этилового спирта; 4) через 20-30 мин. 2-6 мг папаина; 5) через 5-10 мин. повторное введение 0,4-0,6 мл этилового спирта; 6) инъекция эпидурального пространства новокаином 0,5% - 20 мл, вит.В12 – 1200-1400 мкг, вит.В1 5%-2 мл, гидрокортизон 25 мкг, цепорин 250 мг; 7) гипсовый корсет на 3 мес. постоянно и съемный корсет до 7-8 мес.Малоинвазивные методы:
Папаинизация
дисков