Слайд 1Резус-конфликт матери и плода
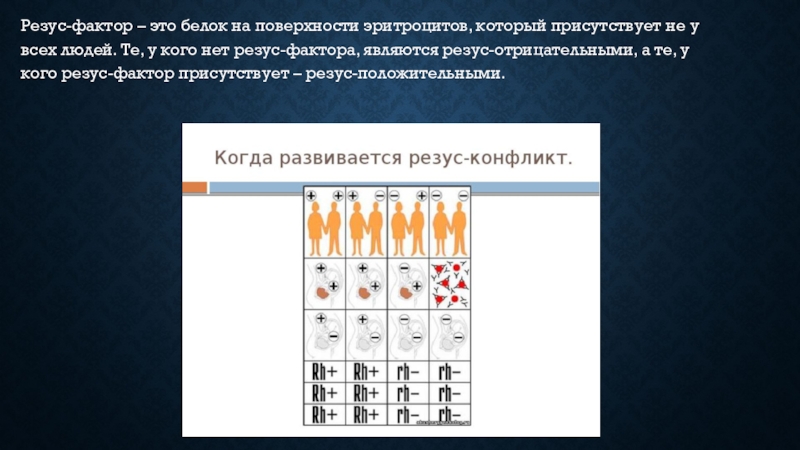
Слайд 2Резус-фактор – это белок на поверхности эритроцитов, который присутствует не
у всех людей. Те, у кого нет резус-фактора, являются резус-отрицательными,
а те, у кого резус-фактор присутствует – резус-положительными.
Слайд 3Этиология и патогенез резус-конфликта.
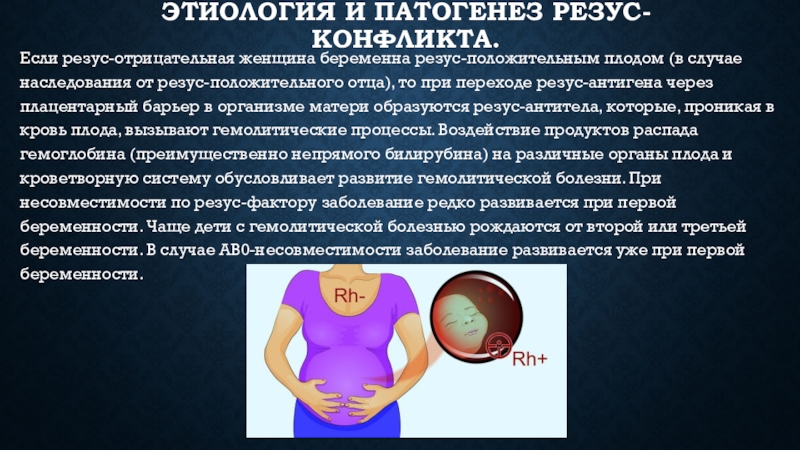
Если резус-отрицательная женщина беременна резус-положительным плодом
(в случае наследования от резус-положительного отца), то при переходе резус-антигена
через плацентарный барьер в организме матери образуются резус-антитела, которые, проникая в кровь плода, вызывают гемолитические процессы. Воздействие продуктов распада гемоглобина (преимущественно непрямого билирубина) на различные органы плода и кроветворную систему обусловливает развитие гемолитической болезни. При несовместимости по резус-фактору заболевание редко развивается при первой беременности. Чаще дети с гемолитической болезнью рождаются от второй или третьей беременности. В случае АВ0-несовместимости заболевание развивается уже при первой беременности.
Слайд 4Осложнения
При раннем проявлении (на 5—6-м месяце беременности) резус-конфликт может быть
причиной преждевременных родов, выкидышей , внутриутробной смерти плода. Общими симптомами
гемолитической болезнь являются нормохромная анемия, увеличение печени и селезенки. Различают отечную, желтушную и анемическую формы гемолитической болезни. Отечная форма (общий врожденный отек) — самая тяжелая форма гемолитической болезни. Возникает еще в период внутриутробного развития, чаще у детей от пятой — седьмой беременности. Дети рождаются бледные, с выраженными отеками подкожной клетчатки, наличием жидкости в полостях, с увеличенными печенью и селезенкой. Желтуха отсутствует, т.к. вследствие высокой проницаемости плаценты билирубин переходит в организм матери и удаляется с желчью. В крови новорожденного много молодых форм эритроцитов (эритробластов, нормобластов, ретикулоцитов). В большинстве случаев наступает летальный исход. При желтушной форме ребенок рождается в срок с обычными показателями массы тела и неизмененным цветом кожи. Иногда желтуха отмечается уже при рождении, при этом имеется желтушная окраска околоплодных вод и первородной смазки.
Слайд 5Основным признаком является желтушная окраска кожи ребенка, возникающая в течение
первых суток после рождения. Одновременно с этим наблюдаются увеличение печени,
селезенки, анемия, наличие в крови молодых форм эритроцитов. Интенсивность желтухи нарастает в ближайшие 2—3 дня, цвет кожи меняется от лимонно-желтого до шафранового. Желтуха усиливается по мере нарастания в крови уровня непрямого билирубина.Основным признаком является желтушная окраска кожи ребенка, возникающая в течение первых суток после рождения. Одновременно с этим наблюдаются увеличение печени, селезенки, анемия, наличие в крови молодых форм эритроцитов. Интенсивность желтухи нарастает в ближайшие 2—3 дня, цвет кожи меняется от лимонно-желтого до шафранового. Анемическая форма гемолитической болезни проявляется преимущественно изменениями в крови (анемия, эритробластоз). С первых дней может отмечаться бледность кожи,особенно выраженная на 7—10-й день. Прогноз в этом случае благоприятный.
Слайд 6Диагностика.
Важную роль в ранней диагностике играет выделение среди беременных группы
риска по гемолитической болезни. Основными критериями при этом являются: резус-отрицательная
кровь при резус-положительной крови у мужа; переливание крови в анамнезе без учета резус-фактора; наличие в анамнезе выкидышей, мертворождений и гемолитической болезни, а также рождение детей с отставанием в психическом развитии. Беременные из группы риска должны наблюдаться в женской консультации, где у них определяют резус-антитела в крови, а при необходимости и билирубин в околоплодных водах, полученных путем амниоцентеза. Диагноз основывается на появлении желтухи в первые двое суток жизни ребенка и данных лабораторных исследований, таких как нарастание уровня билирубина, положительная проба Кумбса, присутствие резус-антител в крови матери; при АВ0-конфликте — несовместимость групп крови матери и ребенка, выявление высокого титра a- или b-агглютининов в крови матери. Для гемолитической болезни характерны следующие показатели пуповинной крови: содержание гемоглобина ниже 166 г/л, эритробластоз, уровень билирубина выше 51 мкмоль/л, гипопротеинемия до 40—50 г/л.

Слайд 7Лечение.
С 28 недель начинается массовый переход эритроцитов крови плода в
кровоток матери, что при отсутствии профилактики конфликта, может привести к
серьезным осложнениям и даже гибели ребенка. Поэтому с 28 недель беременности все резус-отрицательные женщины, не имеющие титра антител, при условии, что отец ребенка резус-положительный, должны получать профилактически антирезус Д-иммуноглобулин. Этот препарат не проходит через плаценту и никак не влияет на плод, но препятствует выработке организмом матери антител в ответ на резус-положительную кровь плода и не дает развиться резус-конфликту. Вторую дозу антирезус Д-иммуноглобулина необходимо ввести в первые 72 часа после родов, если ребенок родится резус-положительным. Бережное ведение родов через естественные родовые пути также является профилактикой резус-сенсибилизации. В случае выполнения женщине кесарева сечения, в первые 72 часа необходимо ввести две дозы препарата. Профилактика сенсибилизации у резус-отрицательной женщины в обязательном порядке должна проводиться после аборта, операции по поводу внематочной беременности, после проведения амниоцентеза, плацентоцентеза или кордоцентеза, при травме брюшной полости. При наличии титра антител введение противопоказано! Запрещено введение препарата новорожденным!