Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Сепсис. Септический шок
Содержание
- 1. Сепсис. Септический шок
- 2. Сепсис - это
- 3. Распространенность сепсисаВ мире сепсис ежегодно диагностируется у
- 4. Причины увеличения частоты встречаемости сепсисаСнижение чувствительности бактериальных
- 5. Летальность при сепсисеДля хирургического сепсиса, как доминирующей
- 6. Статистика для РФЛетальность пациентов с хирургическим сепсисом
- 7. Классификация сепсиса По происхождению:Раневой (после гнойной раны).Послеоперационный
- 8. В зависимости от основного заболевания, вызвавшего сепсисТерапевтический Хирургический сепсис
- 9. По возбудителюEscherichia coli (наиболее частый возбудитель)Pseudomonas aeruginosa (часто
- 10. Микробиология сепсиса
- 11. Сравнительная характеристика частоты выделения различных возбудителей в динамике
- 12. Предположительная этиология сепсиса в зависимости от локализации первичного очага
- 13. Основные виды грибковой инфекции
- 14. По времени возникновения:Ранний (до 14 дней с
- 15. По клиническому течению:Молниеносный сепсис (длительность 1-3 суток)Острый
- 16. По клинико-морфологическим признакамСептицемия-форма сепсиса, для которой характерен
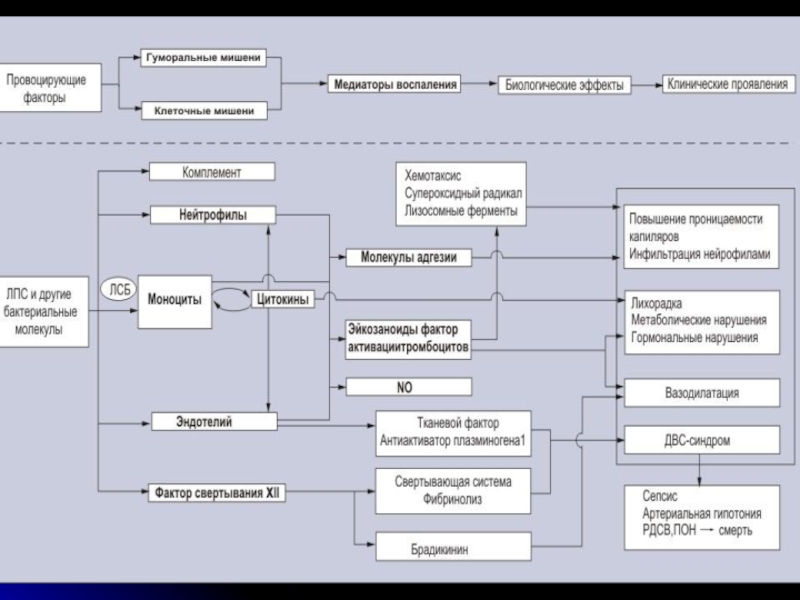
- 17. Патогенез Главное условие развития
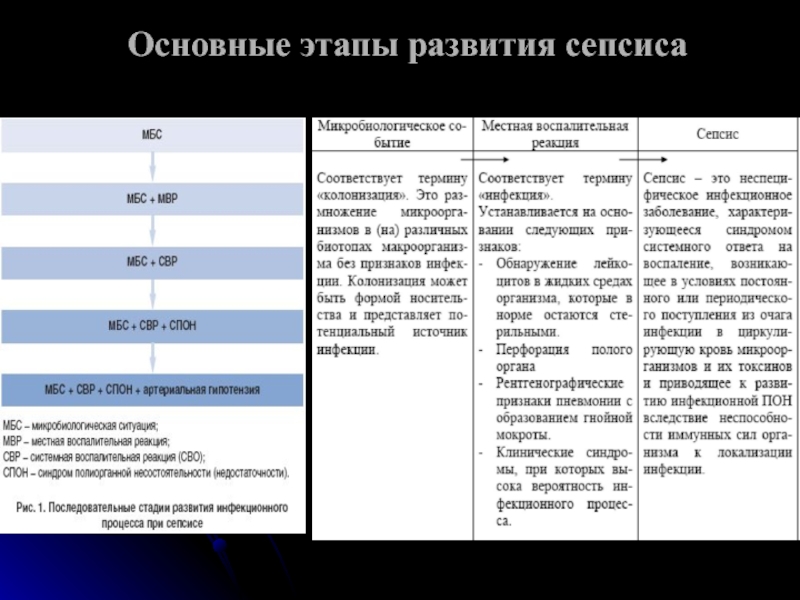
- 18. Основные этапы развития сепсиса
- 19. Слайд 19
- 20. 1-ый этап: локальная продукция цитокинов в ответ
- 21. Основой патогенеза сепсиса является запуск цитокинового каскада,
- 22. Наиболее надежным образом диагноз сепсиса устанавливается на
- 23. Клиника сепсисаВедущая клиническая закономерность сепсиса- ацикличность-как непосредственное
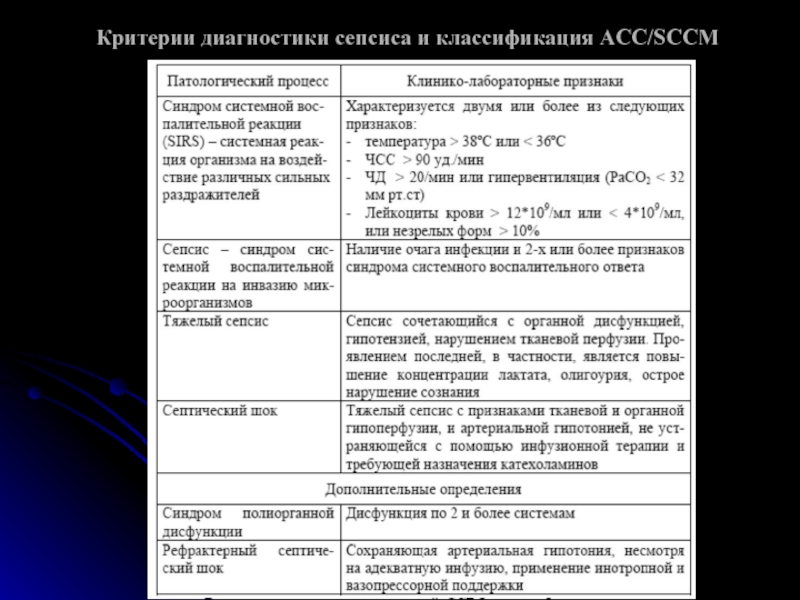
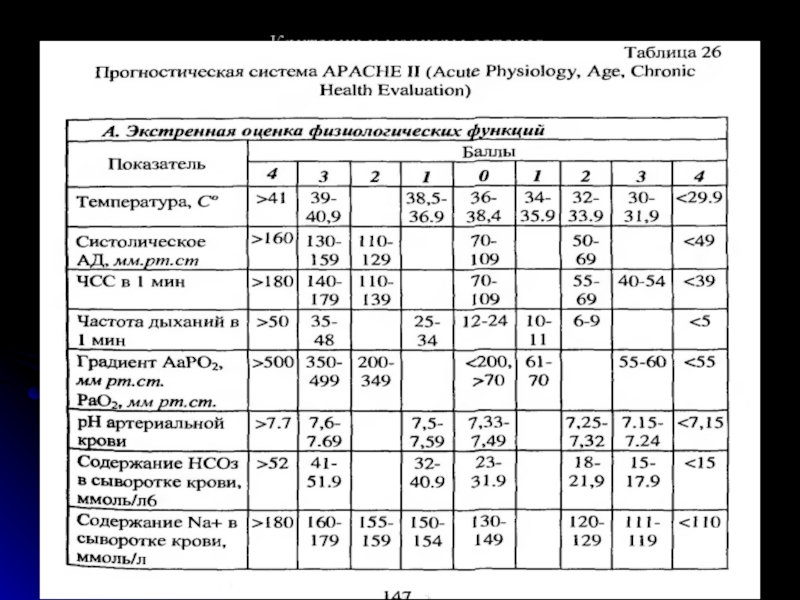
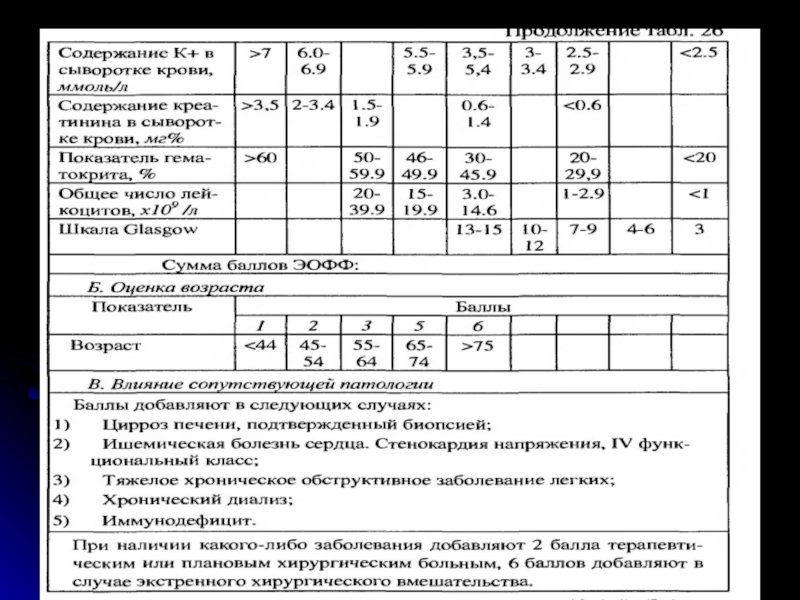
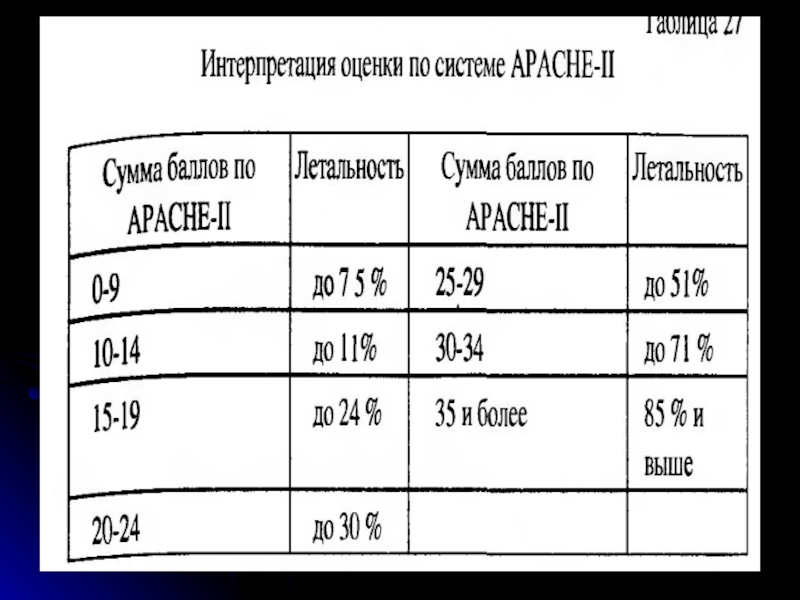
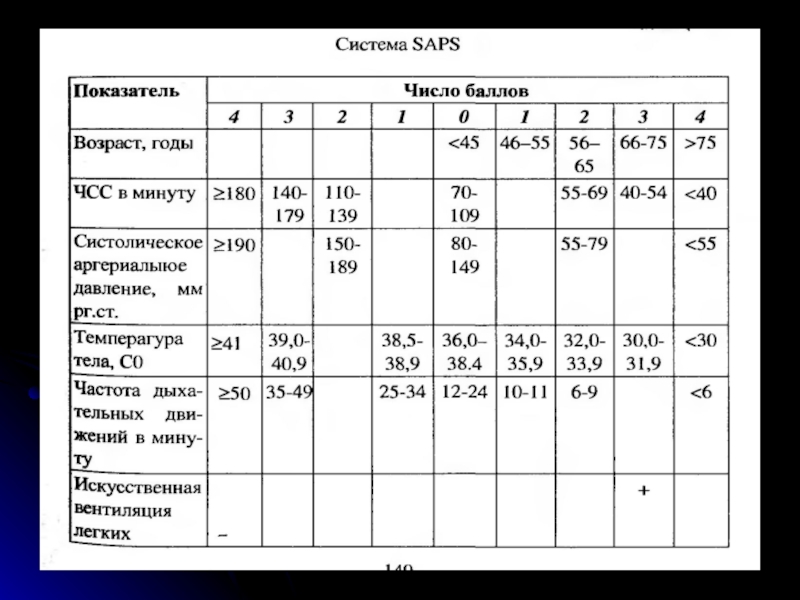
- 24. Критерии диагностики сепсиса и классификация ACC/SCCM
- 25. Слайд 25
- 26. Диагностика сепсиса1.наличие входных воротНаличие очага инфекции или
- 27. Диагностика сепсисаБледность кожных покровов, ногтевого ложа, мягкого
- 28. Специфическая диагностика Прокальцитониновый тестКонцентация прокальцитонина > 1.6 нг/млБактериологическое исследование крови
- 29. Правила забора крови на посев
- 30. Диагностика сепсиса1 4.общий анализ кровиВыраженные
- 31. Септический шок определяется как тяжелый сепсис с
- 32. Клиническая картинаВнезапно возникающая пирогенная реакция (гипертермия 39-40`С)Тахикардия
- 33. Параметры гипердинамического септического шокаНормальный или даже повышенный
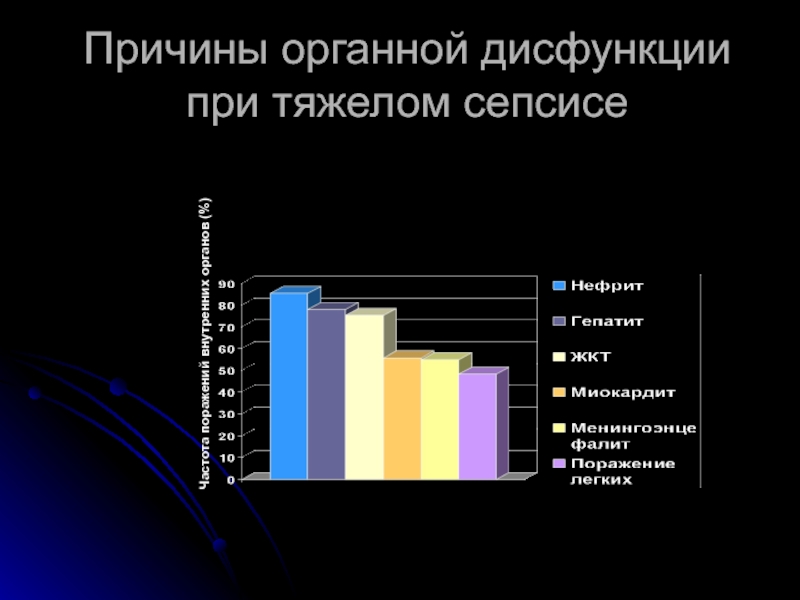
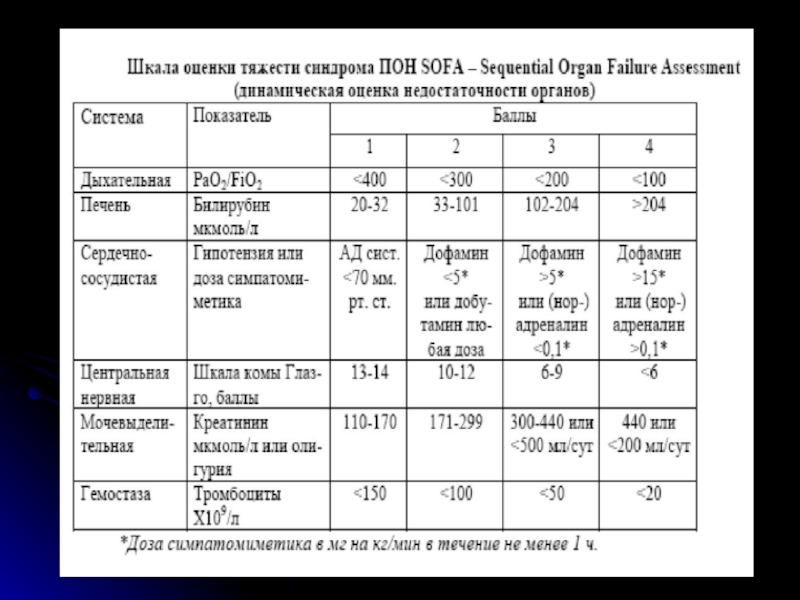
- 34. Причины органной дисфункции при тяжелом сепсисе
- 35. Слайд 35
- 36. Критерии и маркеры сепсиса
- 37. Слайд 37
- 38. Слайд 38
- 39. Слайд 39
- 40. Слайд 40
- 41. Шкала Глазго
- 42. Слайд 42
- 43. Стратегия терапии сепсиса1. санация первичного очага2.антимикробная терапия3. патогенетическая терапия
- 44. Слайд 44
- 45. Слайд 45
- 46. Антибактериальная терапия сепсиса Антибиотики при сепсисе
- 47. Слайд 47
- 48. Слайд 48
- 49. Слайд 49
- 50. Рекомендации по этиотропной терапии сепсиса
- 51. Противогрибковые препараты
- 52. Критерии достаточности антибактериальной терапии 1. стойкая нормализация
- 53. Интенсивная терапия сепсиса1. гемодинамическая поддержкаОсновные задачи:Восстановление адекватной
- 54. При сепсисе с ПОН и СШ необходимо
- 55. Плазмозаменители – при выраженном дефиците ОЦККриоплазма- при
- 56. Респираторная поддержкаПри снижении респираторного индекса ниже 200
- 57. Нутритивная поддержкаРекомендации:Энергетическая ценность питания 25-30 ккал/кг массы
- 58. кортикостероидыДобавление гидрокортизона в дозах 240-300 ммг/сут на
- 59. Внутривенные иммуноглобулиныЦелесообразвность включения в/в иммуноглобулинов связана с
- 60. Активированный протеин СВоздействие АПС на систему воспаления
- 61. Профилактика тромбоза глубоких вен:Нефракционированный гепарин, препараты низкомолекулярного
- 62. Интенсивная терапия септического шока
- 63. Инфузионная терапияЦель: восстановление ОЦК и улучшение реологических
- 64. 2. Раствор альбумина 5-10%-400мл протеин 500 мл3. Переливание крови или эритроцитарной массы (если Ht
- 65. Критерии восстановления ОЦКНормализация окраски кожных покрововЦВД 5.0-10.0 мм.водн.стДостаточный диурез (более 30 мл/ч без применения диуретиков)
- 66. Сердечные и вазоактивные средстваСердечные гликозиды вводятся внутривенно
- 67. малые дозы дофамина (допамина)-повышает артериальное давление -усиливает
- 68. Вазодилататоры10 мл 2,4% раствора эуфиллина 2 мл 2% раствора папаверина 2-4 мл 2% раствора но-шпы
- 69. кортикостероидыПротивошоковое действие кортикостероидов проявляется при введении средних
- 70. Антигистаминные препараты1-2 мл 1% раствора димедрола 1-2
- 71. Коррекция ацидоза500 мл лактасола, 500 мл рингер-лактата
- 72. Коррекция окислительно-восстановительных процессов раствора глюкозы с адекватным количеством
- 73. Коррекция электролитного дисбаланса панангин в количестве 10-20 мл
- 74. Обеспечение адекватной оксигенацииАнтибактериальная терапияПарентеральное питаниеКоррекция иммунных нарушенийлейковзвеси
- 75. Устранение гемокоагуляционных нарушенийингибиторы протеаз крови: гордокса в
- 76. Спасибо за внимание
- 77. литератураМиронов И.Л. “сепсис”Саенко В.Ф., Десятерик В.И., “сепсис
- 78. Скачать презентанцию
Сепсис - это бактериальное инфекционное заболевание с ациклическим течением, наличием очага гнойного воспаления и/или бактериемии, системной воспалительной реакции организма и полиорганной недостаточности.
Слайды и текст этой презентации
Слайд 3Распространенность сепсиса
В мире сепсис ежегодно диагностируется у 1.5 млн. пациентов,
в США у 750 тыс. человек.
С 1979 по 2000 гг.
частоты септических осложнений увеличилась с 82.7 до 240.4 случаев на 100 тыс. жителей. В наибольшей степени возросла частота грибкового и грамположительного сепсиса.Чаще всего сепсис осложняет легочные, абдоминальные и урологические инфекции
В 20-30% клинических случаев диагностированного сепсиса источник инфекции не выявляется
В ОРИТ сепсис встречается с частотой 2-11%
Слайд 4Причины увеличения частоты встречаемости сепсиса
Снижение чувствительности бактериальных возбудителей к воздействию
антибиотиков, в том числе и новых поколений
Возрастание роли в
качестве возбудителей условно-патогенных и ассоциированных микроорганизмовУвеличение в человеческой популяции доли иммунологически компрометированных лиц.
Широкое применение инвазивных медицинских технологий (длительная катетеризация вен, ИВЛ, методы экстракорпоральной детоксикации)
Широкое использование в медицинской практике лекарственных препаратов с иммунодепрессивным действием
Слайд 5Летальность при сепсисе
Для хирургического сепсиса, как доминирующей клинической формы, характерна
очень высокая летальность. В США сепсис занимает 10-е место среди
причин всех летальных исходов и 2-е место в ОРИТ большинства стационаров некардиологического профиля.Ежегодно от сепсиса погибает 500 тыс. пациентов
В ОРИТ развитых стран 30% всех случаев диагностированного сепсиса заканчивается летально.
Слайд 6Статистика для РФ
Летальность пациентов с хирургическим сепсисом оценивается в 35-60%.
На эту статистику существенно влияет локализация очага инфекции
При абдоминальном сепсисе
летальность составляет 65-89%При панкреатогенном- 73%
У больных септическим эндо- и миокардитом- около 70%
У пострадавших от травм в случае развития гнойно-септических осложнений- 40%
Обнаружение в крови пациентов ассоциаций микроорганизмов резко (в 2.5 раза) повышает уровень летальности у септических больных.
Слайд 7Классификация сепсиса
По происхождению:
Раневой (после гнойной раны).
Послеоперационный (нарушение асептики).
Воспалительный( после
острой хирургической инфекции).
-Тонзиллогенный -Отогенный
-Одонтогенный
-Гинекологический
-Урогенитальный
-Энтерогенный
Криптогенный
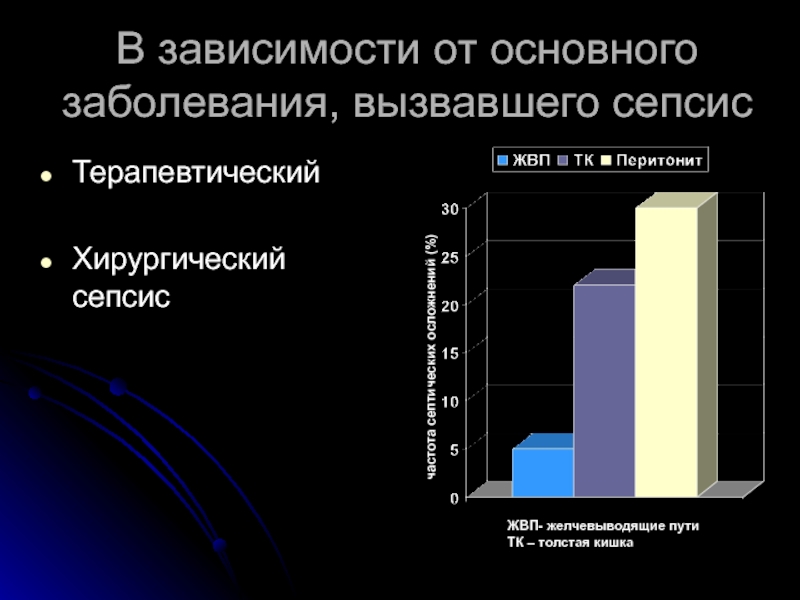
Слайд 8В зависимости от основного заболевания, вызвавшего сепсис
Терапевтический
Хирургический сепсис
Слайд 9По возбудителю
Escherichia coli (наиболее частый возбудитель)
Pseudomonas aeruginosa (часто связана с предшествующей
антибактериальной терапией и ожогами; наиболее высокая летальность)
Staphylococcus aureus
Streptococcus pneumoniae.
Klebsiella
pneumoniaEnterobacter
Proteus
Bacteroides fragilis (наиболее частый возбудитель анаэробных бактериемий)
Слайд 14По времени возникновения:
Ранний (до 14 дней с момента появления первичного
очага).
Поздний (после 14 дней с момента появления первичного очага).
Слайд 15По клиническому течению:
Молниеносный сепсис (длительность 1-3 суток)
Острый сепсис (длительностью до
14 суток)
Подострый сепсис (длится более 2 и не менее 12
недель)Хронический (затяжной, рецидивирующий), длящийся более 3-х месяцев
Слайд 16По клинико-морфологическим признакам
Септицемия-форма сепсиса, для которой характерен выраженный токсикоз, повышенная
реактивность организма, отсутствие гнойных метастазов, быстрое течение
Септикопиемия- форма сепсиса, при
которой ведущими являются гнойные процессы в воротах инфекции и бактериальная эмболия (метастазирование гноя) с образованием гнойников во многих органах и тканях.Септический эндокардит- форма сепсиса для которой характерно септическое поражение клапанов сердца.
Хрониосепсис- характеризуется наличием длительно не заживающего септического очага и обширных нагноений.
Слайд 17Патогенез
Главное условие развития сепсиса состоит в
несоответствии между качеством противоинфекционного иммунитета и интенсивностью противоинфекционной нагрузки.
Слайд 201-ый этап: локальная продукция цитокинов в ответ на инфекцию
Основными продуцентами
цитокинов являются активированные Т – клетки и макрофаги, а так
же в той или иной степени другие виды лейкоцитов, эндотелиоциты посткапиллярных венул, тромбоциты и различные типы стромальных клеток. Цитокины приоритетно действуют в очаге воспаления и на территории реагирующих лимфоидных органов.2-ой этап: выброс малых количеств цитокинов в системный кровоток
Малые количества медиаторов способны активировать макрофаги, тромбоциты, выброс из эндотелия молекул адгезии, продукцию гормона роста. Развивающаяся острофазовая реакция контролируется провоспалительными медиаторами (ИЛ 1,6,8, ФНО) и их эндогенными антагонистами, такими как ИЛ-4,10, 13. за счет поддержки баланса и контролируемых взаимоотношений между про- и антивоспалительными медиаторами, в нормальных условиях создаются предпосылки для заживления ран, уничтожения микроорганизмов, поддержки гомеостаза.
3-ий этап: генерализация воспалительной реакции
При выраженном воспалении или его системной несостоятельности, некоторые виды цитокинов: ФНО-альфа, ИЛ-1,6,10 могут запускаться в системную циркуляцию. В случае неспособности регулирующих систем к поддержанию гомеостаза, деструктивные эффекты цитокинов и других медиаторов начинают доминировать, что приводит к нарушению проницаемости и функции эндотелия капилляров, запуску синдрома ДВС, формированию отдельных очагов системного воспаления, развитию моно и полиорганной дисфункции.
Слайд 21Основой патогенеза сепсиса является запуск цитокинового каскада, который включает с
одной стороны провоспалительные цитокины, а с другой стороны-противовоспалительные медиаторы. Баланс
между двумя оппозитными группами во многом определяет характер течения и исход гнойно-септических заболеваний. Дисбаланс цитокиновой регуляции приводит к дезорганизации иммунной системы. Происходит генерализация воспалительного процесса, развивается ранняя полиорганная недостаточность, септический шок.Слайд 22Наиболее надежным образом диагноз сепсиса устанавливается на основании следующих признаков:
1.
клинических проявлений инфекции или выделении возбудителя
2.наличие синдрома системного воспалительного ответа
3.
лабораторных маркеров системного воспаления (специфичным является повышение уровня прокальцитонина, С-реактивного протеина, ИЛ-1, 6, 8, 10, ФНО)Слайд 23Клиника сепсиса
Ведущая клиническая закономерность сепсиса- ацикличность-как непосредственное отражение септической иммунной
недостаточности, проявляется неуклонным нарастанием тяжести общего состояния и появлением новых
симптомов и синдромов в процессе развития болезниСлайд 26Диагностика сепсиса
1.наличие входных ворот
Наличие очага инфекции или ситуации (в т.ч.
ятрогенной), которая могла привести к бактериемии
2. клиническая картина
лихорадка
ремиттирующая лихорадка, при
которой разница между утренней и вечерней температурой составляет —3° С, наблюдается при септикопиемии 2) постоянная лихорадка, когда температура постоянно держится на высоких цифрах и разница между утренней и вечерней температурой составляет 0,5° С, реже ГС, встречается при септицемии;
3) волнообразная лихорадка при септикопиемии: периоды субфебрильной температуры после вскрытия и дренирования гнойного очага сменяются подъемом ее до 39—40° С, что обусловлено появлением новых гнойных метастазов.
При затянувшемся сепсисе, переходе процесса в хронический температура становится иррегулярной, не имеющей каких-либо закономерностей.
Лихорадочный период может продолжаться от нескольких дней до нескольких месяцев, в конечной стадии сепсиса при выраженном истощении температура тела обычно нормализуется.
Потрясающие ознобы
Проливные поты
Слайд 27Диагностика сепсиса
Бледность кожных покровов, ногтевого ложа, мягкого неба, при прогрессировании
интоксикации- иктеричность склер, Гепатоспленомегалия
Геморрагическая сыпь (на коже внутренней поверхности
предплечий и голеней петехиальные кровоизлияния, иногда в ниде пятен и полос)Повышенная кровоточивость слизистых оболочек полости рта
Точечные кровоизлияния на конънктиве
Признаки септикопиемии (на коже появляются уплотнения (инфильтраты) с гиперемией кожи над ним )
Тахипноэ, одышка, цианоз
герпес на губах
Бессонница
некритическое отношение к своему состоянию безразличие и подавленность, иногда эйфория.
Поражение аортального клапана, шумы
3.ацикличность течения
Неуклонное нарастание тяжести общего состояния и появление новых симптомов и синдромов в процессе развития болезни
Слайд 28Специфическая диагностика
Прокальцитониновый тест
Концентация прокальцитонина > 1.6 нг/мл
Бактериологическое исследование крови
Слайд 30Диагностика сепсиса
1
4.общий анализ крови
Выраженные островоспалительные изменения (нейтрофильный
лейкоцитоз чаще в пределах 8—15 10*9/л, иногда достигает 20-10*9/л. Снижается
содержание лимфоцитов и эозинофилов вплоть до анэозинофилии. Появление в лейкоцитарной формуле юных форм и миелоцитов при одновременном увеличении токсической зернистости нейтрофиловНарастающая анемия (гемоглобина снижается до 70—80 г/л, одновременно уменьшается число эритроцитов до 3,0-1012/л и ниже, отмечается анизоци-тоз и пойкилоцитоз)
Увеличение СОЭ достигает 60 и даже 80 мм/ч
гипопротеинемия: содержание белка менее 70 г/л, в тяжелых случаях опускается до 60 г/л и даже до 50 г/л и ниже, содержание альбуминов снижается до 30—40%, уровень глобулинов увеличивается в основном за счет а г и а2-фракций.
5. исследование системы свертывания крови
Истощение тромбоцитов
Потребление факторов свертывания
Вторичный фибринолиз
6. эхокардиография
Наличие вегетаций, потоков регургитации
Исследование проводится в динамике и особенно показано при отмене антибиотика
7. ИФА ВИЧ
8. УЗИ органов брюшной полости, КТ структур черепа
Поиск очагов отсевов
Слайд 31
Септический шок определяется как тяжелый сепсис с признаками тканевой и
органной гипоперфузии и артериальной гипотонией, не устраняющейся с помощью инфузионной
терапии и требующей назначения катехоламинов.Слайд 32Клиническая картина
Внезапно возникающая пирогенная реакция (гипертермия 39-40`С)
Тахикардия (до 130-150 уд/мин)
с нитевидным пульсом
Артериальная гипотония со снижением пульсового давления
Озноб, миалгии, потоотделение
Вначале
теплые с гиперемией, затем холодные и бледные кожные покровыПсихические расстройства
Рвота, понос
олигоанурия
Слайд 33Параметры гипердинамического септического шока
Нормальный или даже повышенный ОЦК
Повышенный дебит сердца
Нормальной
или повышенное ЦВД
Сниженное периферическое сопротивление
Повышенное АД
Сухие и теплые кожные покровы
Тахипноэ
Дыхательный
алкалозПараметры гиподинамического септического шока
Пониженный ОЦК
Пониженный дебит сердца
Пониженное ЦВД
Высокая периферическая сопротивляемость в микроциркуляции
Пониженное АД (устойчивая к лечению гипотония
Влажные, холодные, бледные или синюшные кожные покровы.
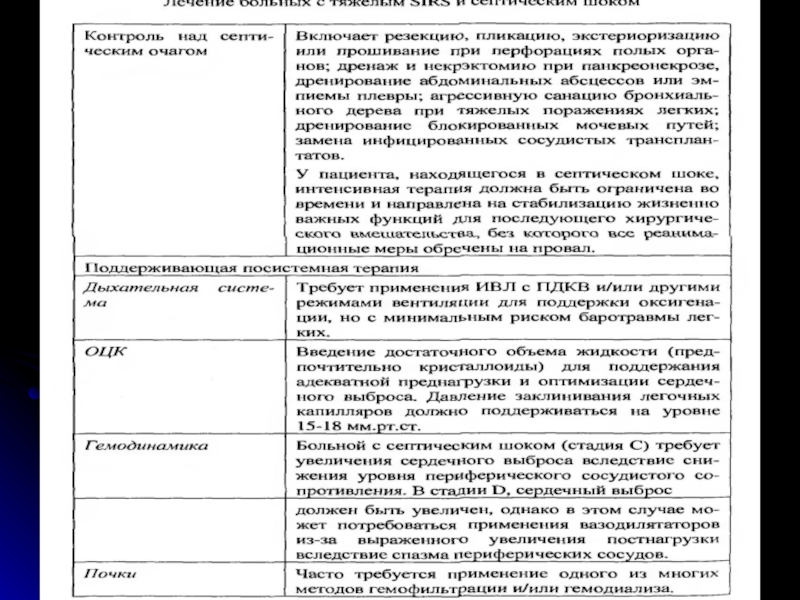
Слайд 43Стратегия терапии сепсиса
1. санация первичного очага
2.антимикробная терапия
3. патогенетическая терапия
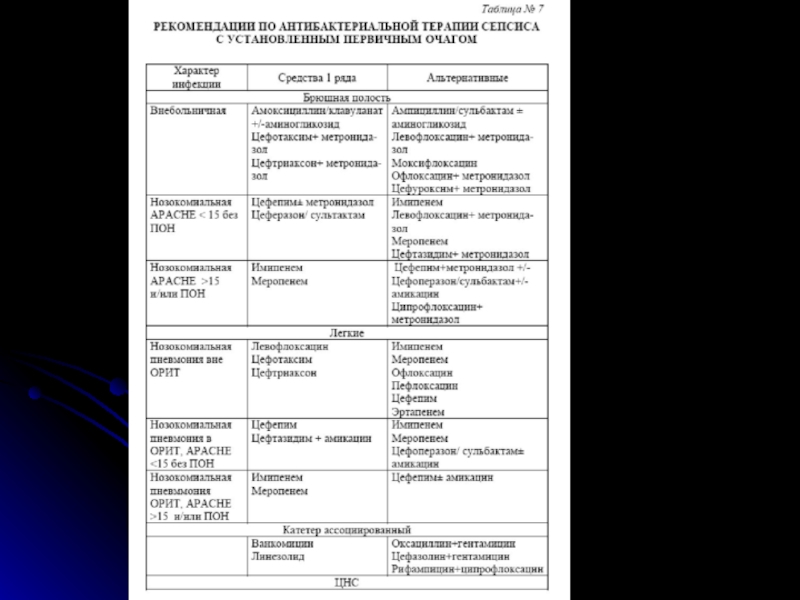
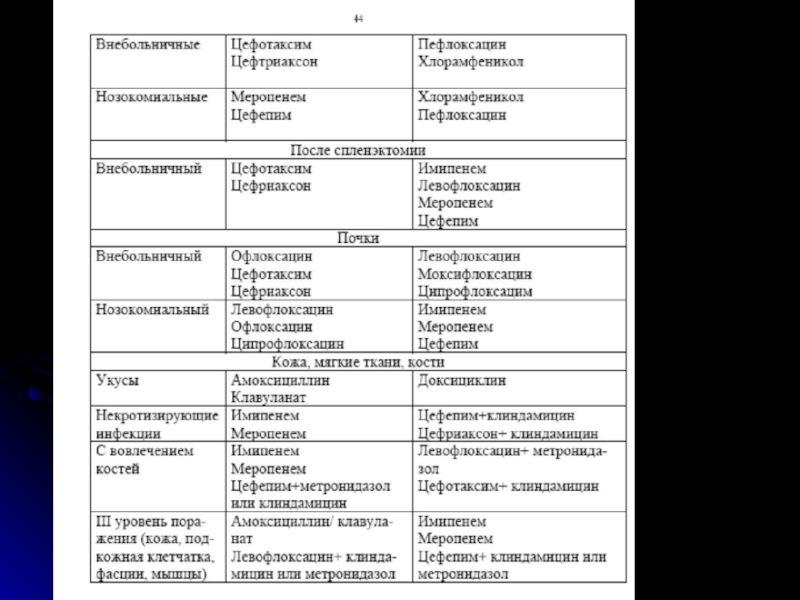
Слайд 46Антибактериальная терапия сепсиса
Антибиотики при сепсисе должны назначаться неотложно
после уточнения нозологического диагноза и до получения результатов бактериологического исследования-
эмпирическая терапия.Рекомендации по выбору эмпирического режима
-спектр предполагаемых возбудителей в зависимости от локализации первичного очага
-условия возникновения сепсиса- внебольничный или нозокомиальный
-уровень резистентности нозокомиальных возбудителей по данным микробиологического мониторинга
-тяжесть инфекции по наличию полиорганной недостаточности
Слайд 52Критерии достаточности антибактериальной терапии
1. стойкая нормализация температуры тела
2. положительная динамика
основных симптомов инфекции
3. отсутствие признаков системной воспалительной реакции
4. нормализация функции
ЖКТ5. нормализация количества лейкоцитов в крови и лейкоцитарная формула
Слайд 53Интенсивная терапия сепсиса
1. гемодинамическая поддержка
Основные задачи:
Восстановление адекватной тканевой перфузии
Нормализация клеточного
метаболизма
Коррекция расстройств гомеостаза
Снижение концентрации медиаторов септического каскада и токсических метаболитов
Слайд 54При сепсисе с ПОН и СШ необходимо стремиться к быстрому
достижению (первые 6 часов после поступления) целевых значений следующих параметров:
ЦВД 8-12 мм.рт.ст.,
АД ср.более 65 мм.рт.ст.,
диурез 0.5мл/кг/час,
гематокрит более 30%,
сатурация крови в верхней полой вене или правом предсердии не менее 70 %.
Слайд 55Плазмозаменители – при выраженном дефиците ОЦК
Криоплазма- при коагулопатии потребления и
снижении коагуляционного потенциала крови
Низкое перфузионное давление требует включение препаратов повышающих
сосудистый тонус и/или инотропную функцию сердцаДопамин (повышает АД за счет увеличения СВ с минимальным действием на системное сосудистое сопротивление- в дозах до 10 мкг/кг/мин).
В дозе выше 10 мкг/кг/мин- преобладает альфа-адренергический эффект, что приводит к артериальной вазоконстрикции
В дозе менее 5 мкг/кг/мин –стимулирует дофаминергические рецепторы в почечном, мезентериальном и коронарном сосудистом русле, что приводит к вазодилатации, увеличению гломерулярной фильтрации и экскреции натрия.
Норадреналин- повышает срАД и увеличивает гломерулярную фильтрацию
Применения адреналина должно быть ограничено случаями полной рефрактерности к другим катехоламинам.
Слайд 56Респираторная поддержка
При снижении респираторного индекса ниже 200 показаны интубация трахеи
и начало респираторной поддержки.
При респираторном индексе выше 200 показания определяются
в индивидуальном порядке.Слайд 57Нутритивная поддержка
Рекомендации:
Энергетическая ценность питания 25-30 ккал/кг массы тела в сутки
Белок
1.3-2.0 г/кг
Глюкоза 30-70% небелковых калорий с поддержанием уровня гликемии ниже
6.1 ммоль/лЛипиды 15-20% небелковых калорий
Раннее начало нутритивной поддержки в сроки 24-36 часов более эффективно, чем с 3-4 суток интенсивной терапии.
Противопоказания к нутритивной поддержке:
1. рефрактерный шоковый синдром
2. непереносимость сред для проведения нутритивной поддержки
3.тяжелая некупируемая артериальная гипоксемия
4.грубая некупируемая гиповолемия
5. декомпенсированный метаболический ацидоз.
Слайд 58кортикостероиды
Добавление гидрокортизона в дозах 240-300 ммг/сут на протяжении 5-7дней к
комплексу терапии СШ позволяет ускорить момент стабилизации гемодинамики, отмены сосудистой
поддержки и повысить выживаемость в популяции больных с сопутствующей относительной надпочечниковой недостаточностью. В отсутствии лабораторных доказательств о развитии относительной надпочечниковой недостаточности, к использованию гидрокортизона в дозе 300 мг/ сут следует прибегать при рефрактерном СШ или при необходимости введения для поддержания эффективной гемодинамики высоких доз вазопрессоров.Слайд 59Внутривенные иммуноглобулины
Целесообразвность включения в/в иммуноглобулинов связана с их возможностью ограничивать
избыточное действие провоспалительных цитокинов, повышать клиренс эндотоксина и стафилококкового суперантигена,
устранять анэргию, усиливать эффект бета-лактамных антибиотиков.Наилучший эффект- при использовании комбинации IgG и IgM(пентаглобин). Стандартный режим- введение 3-5 мг/кг/сут в течение 3 дней подряд.
Слайд 60Активированный протеин С
Воздействие АПС на систему воспаления реализуется через несколько
механизмов:
-снижение присоединения селектинов к лейкоцитам, что сопровождается предохранением
цельности сосудистого эндотелия, играющего важнейшую роль в развитии системного воспаления-снижение высвобождения цитокинов из моноцитов
-блокирование высвобождения ФНО- альфа из лейкоцитов
-ингибирование выработки тромбина, который потенциирует воспалительный ответ
-деградация факторов Vа и VIIIa, что ведет к подавлению тромбообразования
-активация фибринолиза за счет подавления ингибитора активатора плазминогена
-прямой противовоспалительный эффект на эндотелий и нейтрофилы
-защита эндотелия от апоптоза
Введение АПС в дозировке 24 мкг/кг/час в течение 96 часов снижает риск летального исхода на 19.4%
Слайд 61Профилактика тромбоза глубоких вен:
Нефракционированный гепарин, препараты низкомолекулярного гепарины
Профилактика образования стресс-язв
ЖКТ:
Профилактическое применение Н-2 гистаминоблокаторов и ингибиторов протонной помпы в 2
раза снижают риск осложнений. Экстракорпоральная детоксикация
Слайд 63Инфузионная терапия
Цель: восстановление ОЦК и улучшение реологических свойств крови
-производные декстрана
(реополиглюкин 400-800 мл)
-производные поливинилпирролидона (гемодез 400 мл)
Растворы желатина (желатиноль 1000мл)
Слайд 642. Раствор альбумина 5-10%-400мл
протеин 500 мл
3. Переливание крови
или эритроцитарной массы (если Ht
с адекватными дозами инсулинаСлайд 65Критерии восстановления ОЦК
Нормализация окраски кожных покровов
ЦВД 5.0-10.0 мм.водн.ст
Достаточный диурез (более
30 мл/ч без применения диуретиков)
Слайд 66Сердечные и вазоактивные средства
Сердечные гликозиды вводятся внутривенно вместе с 20
мл 40% раствора глюкозы :
0,5-1 мл 0,05% раствора строфантина,
или 0,5-1 мл 0,06% раствора коргликона,или 1-2 мл 0,02% раствора целанида (изоланида),
1-2 мл 0,025% раствора дигоксина.
0,5% раствор курантила, в количестве 2-4 мл. Курантил расширяет коронарные сосуды, повышает толерантность миокарда к гипоксии и, кроме того, тормозит агрегацию тромбоцитов.
Слайд 67малые дозы дофамина (допамина)
-повышает артериальное давление
-усиливает сердечные сокращения
-увеличивает сердечный выброс.
малые дозы дофамина (1-5 мкг/ (кг • мин)
-уменьшают сопротивление почечных сосудов,-увеличивают почечный кровоток и клубочковую фильтрацию
5 мл 0,5% раствора дофамина разводят в 125 мл изотонического раствора натрия хлорида или 5% раствора глюкозы и вводят внутривенно очень медленно по 2-10 капель в минуту.
Слайд 68Вазодилататоры
10 мл 2,4% раствора эуфиллина
2 мл 2% раствора папаверина
2-4 мл 2% раствора но-шпы
Слайд 69кортикостероиды
Противошоковое действие кортикостероидов проявляется при введении средних и высоких доз
препаратов.
Одномоментно вводится
250-500 мг гидрокортизона;
или 60-120 мг преднизолона,
или 8-16 мг дексаметазона.Через 2-4 ч введение препарата повторяется.
В сутки вводится 1000-3000 мг гидрокортизона или эквивалентные количества преднизолона и дексаметазона.
Слайд 70Антигистаминные препараты
1-2 мл 1% раствора димедрола
1-2 мл 2,5% раствора
пипольфена
1-2 мл 2% раствора супрастина или 2 мл тавегила.
Слайд 71Коррекция ацидоза
500 мл лактасола,
500 мл рингер-лактата
150-200 мл 4-5%
раствора натрия бикарбоната.
Точное количество раствора определяется в зависимости от
дефицита оснований (-BE). Слайд 72Коррекция окислительно-восстановительных процессов
раствора глюкозы с адекватным количеством инсулина и витаминов:
1-2 мл 6 % раствора витамина B2,
1-2 мл 5
% раствора витамина В6, 400- 500 мкг витамина B12,
100-200 мг кокарбоксилазы,
5-10 мл 5% раствора аскорбиновой кислоты.
холина хлорид в количестве 200 мл в виде 1% раствора, 10-20 мл эссенциале, 2 мл сирепара или других гепатотропных средств.
Слайд 73Коррекция электролитного дисбаланса
панангин в количестве 10-20 мл
4% раствор
калия хлорида в количестве 10-20 мл,
4% раствор калия хлорида
в количестве 50 мл с 400-500 мл изотонического раствора глюкозы,10 мл 10% раствора кальция хлорида
Слайд 74Обеспечение адекватной оксигенации
Антибактериальная терапия
Парентеральное питание
Коррекция иммунных нарушений
лейковзвеси (3-4 дозы по
300 мл),
человеческого лейкоцитарного интерферона в дозе 10 000-20 000
ME. специфической гипериммунной плазмы 5-7 мл/кг до 10 доз на курс. Для лечения сочетанного иммунодефицита рекомендуется использование лейковзвеси, препаратов тимуса - Т-акгавина, тималина.
гемосорбция, оказывающая иммуномодулирующий эффект.
Если известен возбудитель, эффективно использование соответствующих специфических иммунизированных сывороток (антистафилококковой, антисинегнойной).
Слайд 75Устранение гемокоагуляционных нарушений
ингибиторы протеаз крови: гордокса в дозе 300 000-500
000 ЕД, контрикала в дозе 800 000-1 500 000 ЕД
или трасилола в дозе 125 000-200 000 ЕД в сутки.Назначение гепарина целесообразно только под контролем коагулограммы или агрегатограммы. Средняя доза гепарина составляет 10 тыс. единиц в сутки (по 2,5 тыс. ед. х 4 раза подкожно).
В настоящее время более эффективно назначение пролонгированных низкомолекулярных аналогов гепарина - фраксипарина по 0,4 мл 1 раз в сутки или клексана в дозе 20 мг (0,2 мл) 1 раз в сутки, их вводят подкожно в переднюю или заднелатеральную область брюшной стенки на уровне пояса.
Все больным показано применение дезагрегантов (антиагрегантов). В состав инфузионной терапии включают реополиглюкин, применяют также курантил (трентал).