Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Сестринский уход при пороках сердца
Содержание
- 1. Сестринский уход при пороках сердца
- 2. Порок сердца – стойкий
- 3. Виды пороков сердца:врожденные – формируются в период
- 4. Слайд 4
- 5. Слайд 5
- 6. Слайд 6
- 7. Диагностика пороков сердца:анамнез: перенесенная ОРЛ в детском
- 8. ДМИЭКГ: гипертрофия предсердий и желудочков, нарушения сердечного
- 9. Слайд 9
- 10. Слайд 10
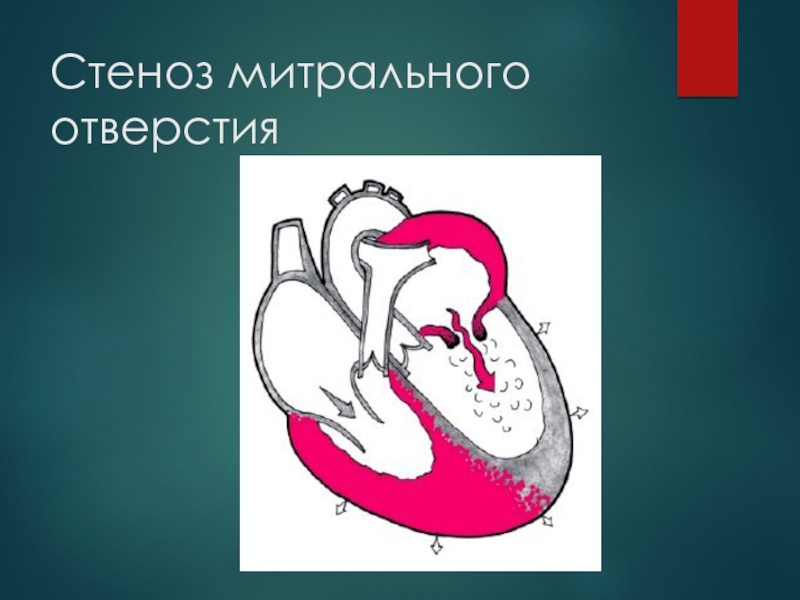
- 11. Стеноз митрального отверстия
- 12. Осложнения митрального стеноза:сердечная астма, отек легкиханевризма легочной артерииаритмии (МА, ТП)тромбоэмболии.
- 13. Слайд 13
- 14. Слайд 14
- 15. Слайд 15
- 16. Еще совсем недавно пациентам с пороком сердца
- 17. Слайд 17
- 18. Митральная недостаточность Как изолированный порок встречается редко,
- 19. Слайд 19
- 20. Слайд 20
- 21. Слайд 21
- 22. Осложнения митральной недостаточности: тромбозынарушения сердечного ритмаэмболии (в почки, селезенку, конечности, мозг)острая левожелудочковая недостаточность (отек легких)ОИМ
- 23. Лечение митральной недостаточности:профилактика ревматизма,
- 24. Слайд 24
- 25. Аортальные пороки: аортальный стеноз и недостаточность аортального
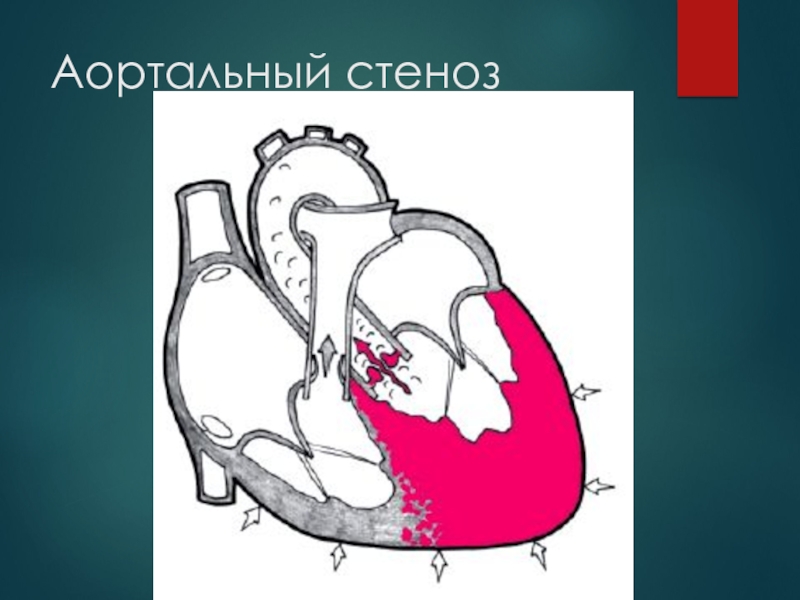
- 26. Аортальный стеноз
- 27. Слайд 27
- 28. Слайд 28
- 29. Слайд 29
- 30. Слайд 30
- 31. Слайд 31
- 32. Слайд 32
- 33. Слайд 33
- 34. Слайд 34
- 35. Лечение
- 36. Скачать презентанцию
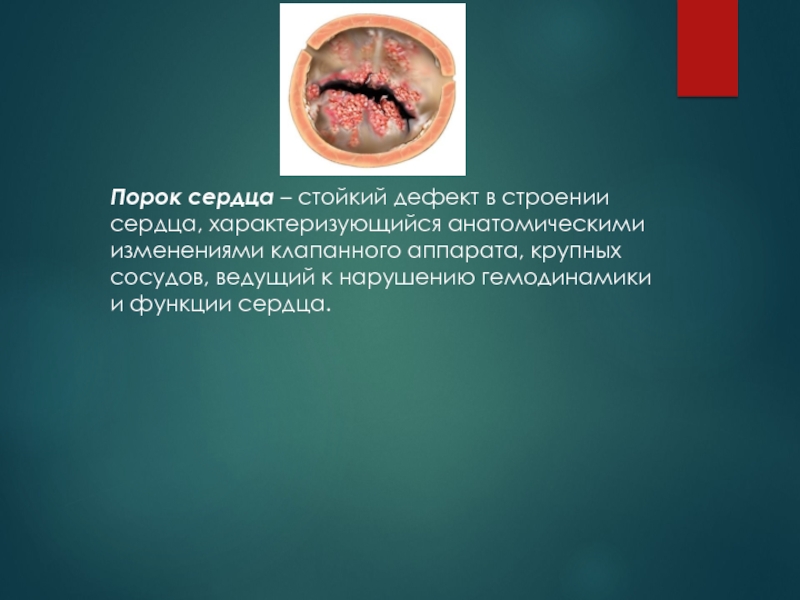
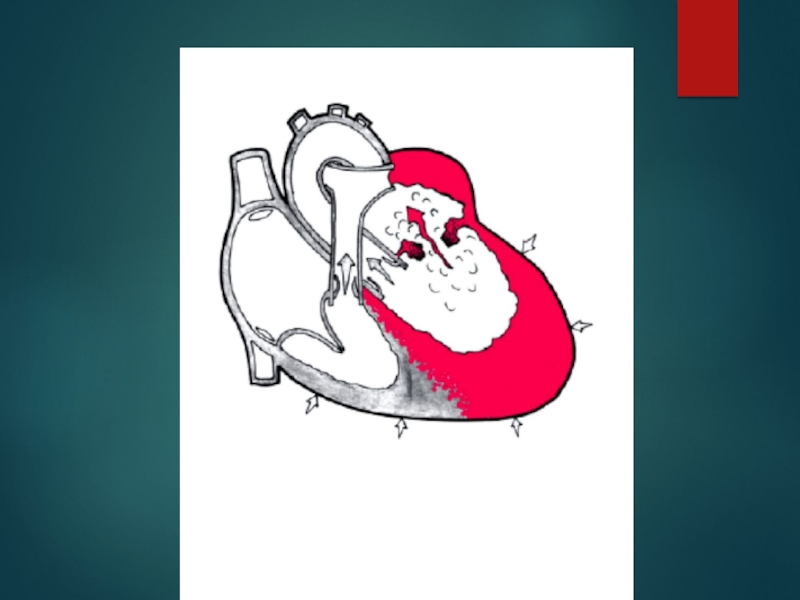
Порок сердца – стойкий дефект в строении сердца, характеризующийся анатомическими изменениями клапанного аппарата, крупных сосудов, ведущий к нарушению гемодинамики и функции сердца.
Слайды и текст этой презентации
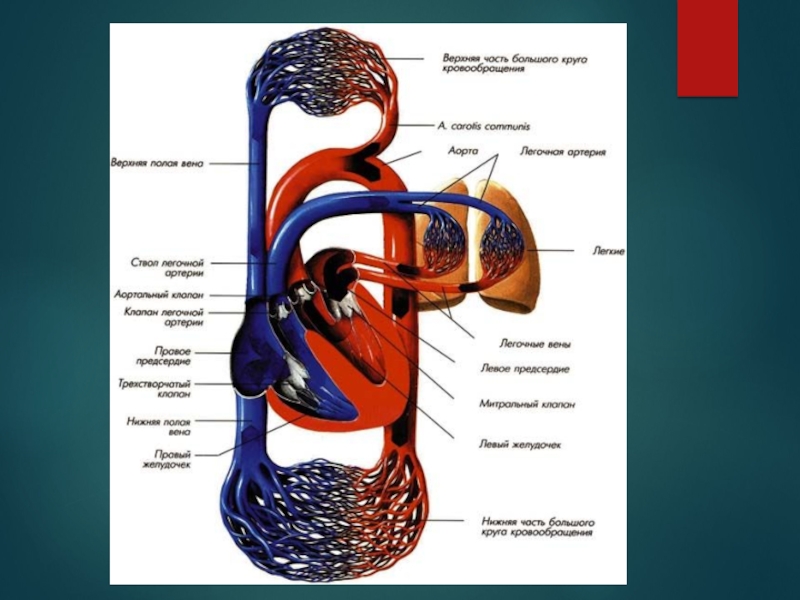
Слайд 3Виды пороков сердца:
врожденные – формируются в период внутриутробного развития плода
и в большинстве случаев диагностируются в детском возрасте. Нередко сочетаются
с другими дефектами развитияприобретенные – возникают вследствие какого-либо заболевания (ревматическая лихорадка, атеросклероз, инфекционный эндокардит и др.)
Слайд 4
Под влиянием этиологических факторов может быть:
недостаточность клапана – вследствие
нарушения целостности клапанов, сморщивания их, когда края становятся неровными, приводя к неполному их смыканию и регургитации крови (обратный ток);стеноз отверстия - вследствие сращения соседних створок, сужения отверстия к которому прикреплены клапаны, что приводит к недостаточному поступлению крови.
Слайд 5
Типы пороков:
изолированные – поражение 1 клапана или 1 отверстия
комбинированные – поражение и клапана, и отверстия (митральный стеноз + недостаточность)
сочетанные – митрально-аортальный, митрально-аортально-трикуспидальный порок.
Фазы течения пороков:
компенсация: несмотря на наличие дефекта, сердце справляется со своей работой за счет компенсаторных механизмов, к которым относятся гипертрофия мышцы и дилятация полости;
декомпенсация: сердце не справляется со своей работой и происходит застой крови сначала в полостях, а затем в кругах кровообращения (малом, затем большом), что сопровождается симптомами сердечной недостаточности. При застое по МКК: одышка, приступы удушья, кашель с серозной мокротой розового цвета, кровохарканье, цианоз, отек легких. При застое по БКК: отеки конечностей, увеличение печени и ее болезненность, асцит, гидроторакс, гидроперикард, анасарка.
Слайд 7Диагностика пороков сердца:
анамнез: перенесенная ОРЛ в детском и юношеском возрасте
внешний
осмотр: цианоз, бледность кожных покровов, наличие патологических пульсаций, деформации грудной
клетки (сердечный горб) и др.аускультация: изменение тонов, появление шумов.
Слайд 8ДМИ
ЭКГ: гипертрофия предсердий и желудочков, нарушения сердечного ритма.
рентгенография сердца в трех проекциях: увеличение отдельных полостей сердца, состояние кровообращения в малом круге.
ЭхоКГ: самый информативный метод исследования сердца.
Слайд 10
Инвазивные методы
(в кардиохирургических стационарах по строгим
показаниям): зондирование правых и левых отделов сердца с манометрией,
исследование газового состава крови из полостей сердца,
контрастные рентгенологические методы.
ЭФИ (чрезпищеводная ЭхоКС)
Слайд 12Осложнения митрального стеноза:
сердечная астма, отек легких
аневризма легочной артерии
аритмии (МА, ТП)
тромбоэмболии.
Слайд 14
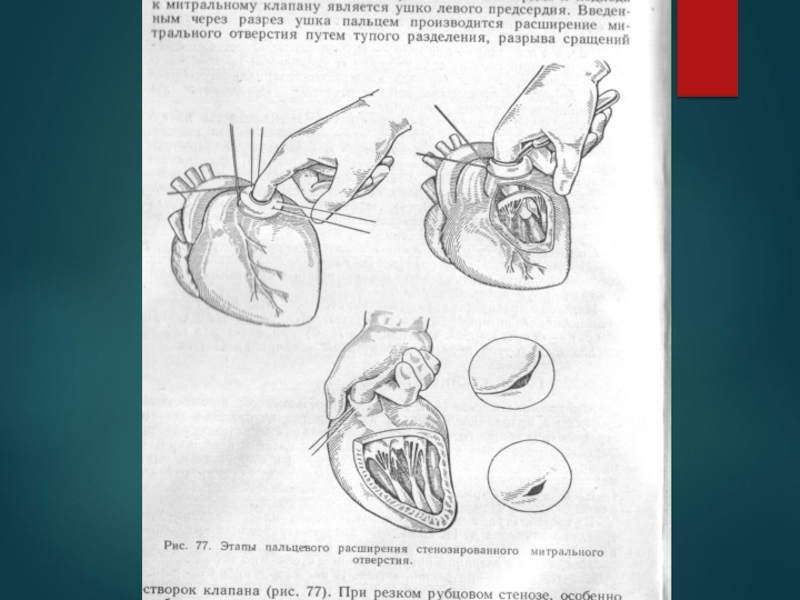
Лечение митрального стеноза:
Основные принципы :
лечение
основного заболеваниярежим: ограничение физической активности (начиная со средней степени сужения АV-отверстия),
диета с ограничением соли и жидкости
медикаментозная терапия: при тахикардии – бета-адреноблокаторы; при легочной гипертензии, ХСН – диуретики; сердечные гликозиды.
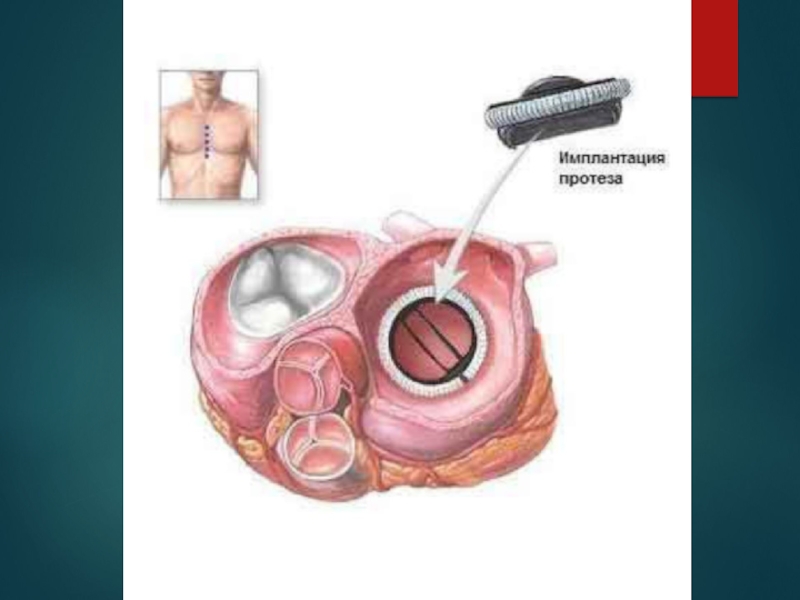
хирургическое лечение - комиссуротомия
Слайд 16Еще совсем недавно пациентам с пороком сердца проводили только операцию
на открытом сердце. Чтобы получить доступ к проблемному месту, хирурги
вскрывали грудную клетку. К счастью, современные технологии позволяют проводить хирургические вмешательства щадящим способом. Теперь ликвидировать порок сердца можно с помощью специального устройства, которое раскрывается, как зонтик, и полностью перекрывает дефект сердечной перегородки.Слайд 18Митральная недостаточность
Как изолированный порок встречается редко, чаще всего со стенозом
(комбинированный митральный порок)
Причины развития митральной недостаточности:
ОРЛ
ИБС
сифилис
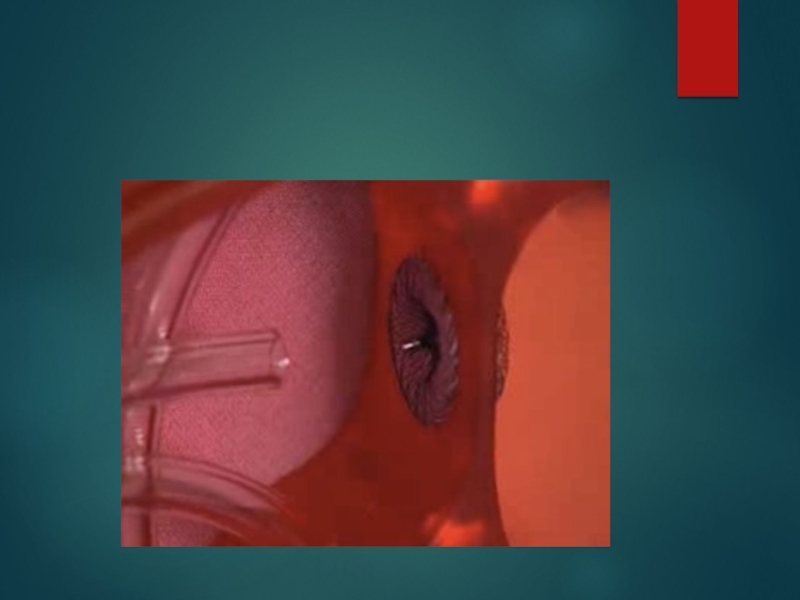
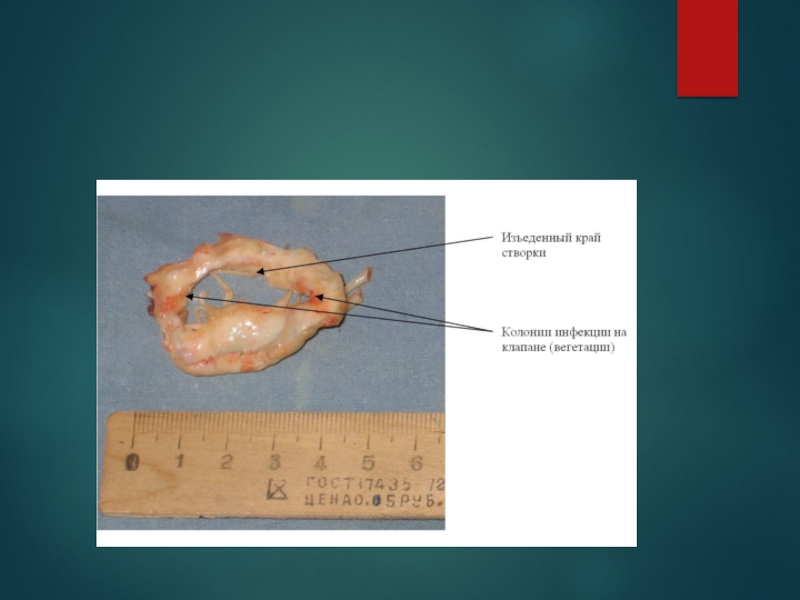
инфекционный эндокардит
дилатационная кардиомиопатия
Слайд 21
Клиническая картина:
Жалобы:
При компенсированной МН - порок выявляется случайно.
При прогрессировании - жалобы на одышку при физической нагрузке, сердцебиения, затем и в покое; приступы сердечной астмы: кашель сухой или с незначительным количеством мокроты, часто с примесью крови (кровохарканье).
Боли в области сердца (чаще, чем при МС): ноющие, колющие, давящие; не всегда связаны с физической нагрузкой.
Слайд 22Осложнения митральной недостаточности:
тромбозы
нарушения сердечного ритма
эмболии (в почки, селезенку, конечности, мозг)
острая
левожелудочковая недостаточность (отек легких)
ОИМ
Слайд 23 Лечение митральной недостаточности:
профилактика ревматизма, инфекционного эндокардита
лечение основного
заболевания
режим: ограничение физической нагрузки (при умеренной и тяжелой МН)
медикаментозная терапия:
антикоагулянты, ИАПФ, нитраты, антагонисты кальция, мочегонные, сердечные гликозидыхирургическое лечение – протезирование клапана (до развития декомпенсации ЛЖ)
Слайд 25Аортальные пороки: аортальный стеноз и недостаточность аортального клапана.
Аортальные пороки
занимают 2 место по частоте среди приобретенных, чаще сочетаются с
митральными и пороками трехстворчатого клапана.Слайд 27
Причины
развития:ОРЛ
атеросклероз
сифилис
инфекционный эндокардит
Клинические и гемодинамические нарушения возникают при сужении отверстия на 70% и более.
Слайд 28
Клиническая картина:
В стадии компенсации - жалоб нет, больные в состоянии переносить значительную физическую нагрузку.
В стадию декомпенсации - головокружения, внезапные пошатывания при ходьбе, дурнота, обмороки при физическом напряжении; у некоторых – приступы резкой слабости с потемнением в глазах, заставляющие прерываться на отдых.
Характерно сочетание головокружений и обмороков с приступами загрудинных болей стенокардитического характера: возникают на высоте физической активности, сжимающие, давящие, локализуются за грудиной, иррадиируют в левую руку, прекращаются в покое.
Одышка вследствие нарушения мозгового кровообращения, приступы сердечной астмы.
Могут быть сердцебиения, повышенная утомляемость, отеки на ногах, тяжесть и боли в правом подреберье.
Осмотр:
- бледность кожных покровов или акроцианоз.
- усиленный верхушечный толчок, патологическая пульсация в области сердца.
Пальпация:
Верхушечный толчок усиленный и разлитой, может смещаться в VI м/р, кнаружи от срединно-ключичной линии.
Во II м/р справа от грудины и в т.Боткина – систолическое дрожание (в положении на правом боку на выдохе); м.б. в яремной, надключичной ямках, по ходу сонных артерий.
Перкуссия:
Границы ОСТ при декомпенсации - смещены влево.
Аускультация:
I тон не изменен или несколько ослаблен; м.б.раздвоение I тона,
II тон ослаблен или не определяется.
Грубый систолический шум во II м/р над аортой и в т.Боткина, проводится в яремную, надключичные ямки, сонные артерии (лучше в положении на правом боку на выдохе).
Пульс: малой амплитуды, медленный, редкий.
АД: систолическое снижено до 90-100 мм рт. ст., диастолическое несколько повышено.
Слайд 29
Патогномоничные признаки АС:
выраженная бледность кожных покровов
приподнятый верхушечный толчок
в V м/рпульс редкий, медленный, твердый
снижение систолического и пульсового давления, повышение диастолического давления
Слайд 31
Лечение аортального стеноза:
профилактика и лечение основного заболевания
режим:
ограничение физической нагрузкимедикаментозная терапия при развитии ХСН: антикоагулянты, ИАПФ, нитраты, антагонисты кальция, мочегонные, сердечные гликозиды
хирургическое лечение – протезирование клапана (до развития декомпенсации ЛЖ)
Слайд 32 Аортальная недостаточность:
встречается в
10 раз чаще у мужчин.
Причины развития:
ОРЛ
инфекционный эндокардит
травмы
сифилис
Слайд 34
Клиническая картина:
Жалобы:
В течение многих лет (20-40) порок может компенсироваться, больные жалоб не предъявляют, порок выявляется случайно.
При декомпенсации - сердцебиения в положении на левом боку, при напряжении, «трепетание», головокружения и склонностью к потере сознания при резкой перемене положения, одышка с приступами удушья по ночам, боли в области сердца стенокардитического характера.
Осмотр:
– бледность кожных покровов.
- симптом Мюсси (синхронное с пульсом сонных артерий покачивание головы).
- «Пляска каротид» (пульсация сонных артерий), пульсация подключичных, височных, плечевых артерий, пульсация в яремной ямке.
- капиллярный пульс (синхронное с пульсом изменение окраски ногтевого ложа).
Пульс: высокий, скорый.
АД: систолическое повышено, диастолическое понижено.
Слайд 35 Лечение аортальной недостаточности:
профилактика и
лечение основного заболевания
режим: ограничение физической нагрузки
медикаментозная терапия ХСН: сердечные гликозиды,
ИАПФ, нитраты, антикоагулянты, мочегонные, сердечные гликозидыхирургическое лечение – протезирование аортального клапана.