Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Симтоматическая артериальная гипертензия
Содержание
- 1. Симтоматическая артериальная гипертензия
- 2. Симптоматические формы артериальной гипертензии — это такие
- 3. Слайд 3
- 4. Симптоматическая, или вторичная, артериальная гипертензия не является самостоятельным заболеванием, а осложняет течение каких-либо других заболеваний.
- 5. Симптоматическая, или вторичная, артериальная гипертензия не является самостоятельным заболеванием, а осложняет течение каких-либо других заболеваний.
- 6. В основу классификации симптоматических артериальных гипертензий положено поражение того или иного органа или системы.
- 7. Слайд 7
- 8. Слайд 8
- 9. Слайд 9
- 10. Слайд 10
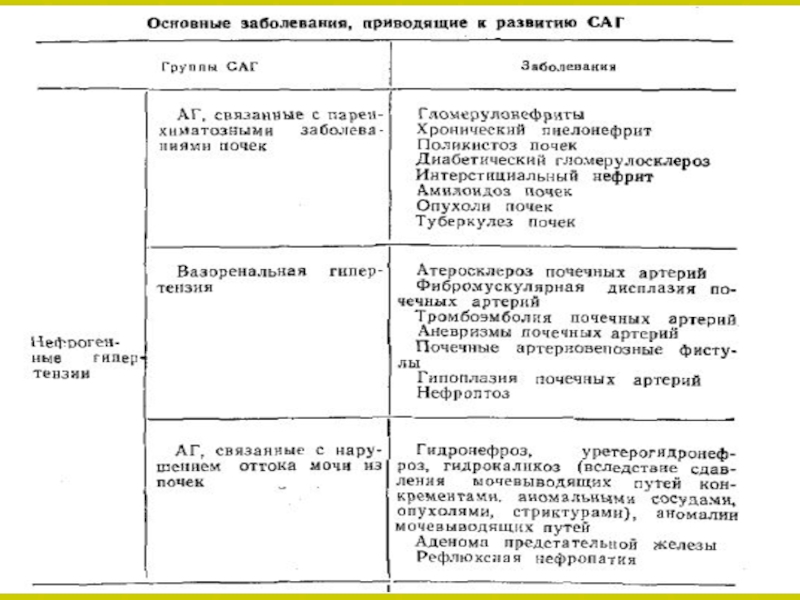
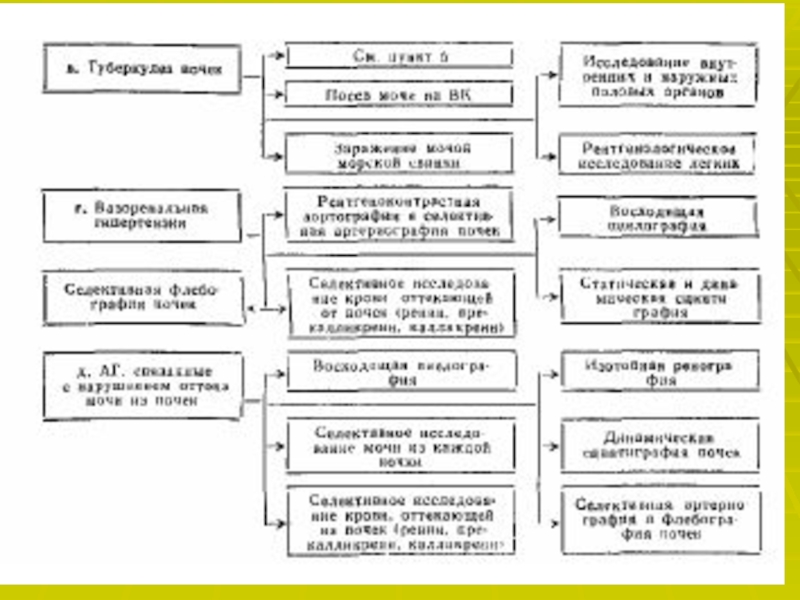
- 11. Таким образом выделяют: Ренопаренхиматозные АГВазоренальные АГЭндокринные АГЯтрогенные, возникающие вследствие приема некоторых лекарственных препаратов.
- 12. Частоми причинами ренопаренхиматозных АГ являются:Двусторонние(гломерулонефрит, диабетическая нефропатия,
- 13. В патогенезе реноваскулярной гипертензии имеют значение геперволемия,
- 14. Основные признаки реноваскулярной гипертензии:Наличие заболеваний почек в
- 15. Вазоренальная АГ вызывается ишемией почки(почек) вследствие окклюзии почечных артерий.
- 16. В патогенезе наибольшее значение имеет активация ренин-
- 17. Для вазоренальной АГ характерно: возникновение до 30
- 18. Частые клинические признаки: шум в проэкции
- 19. Слайд 19
- 20. Слайд 20
- 21. Слайд 21
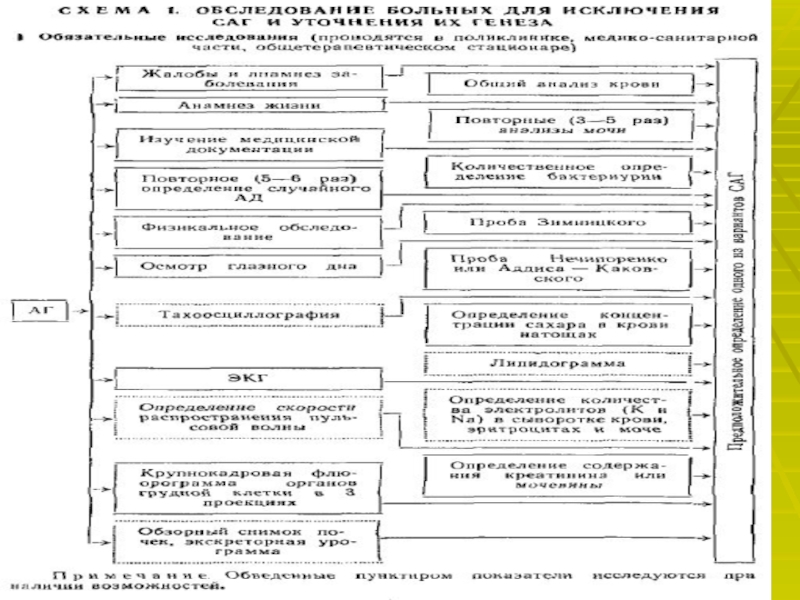
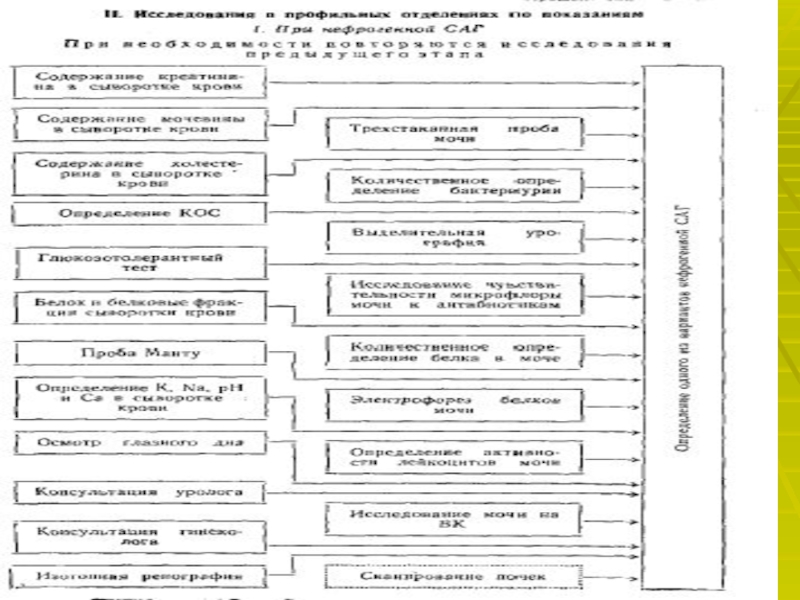
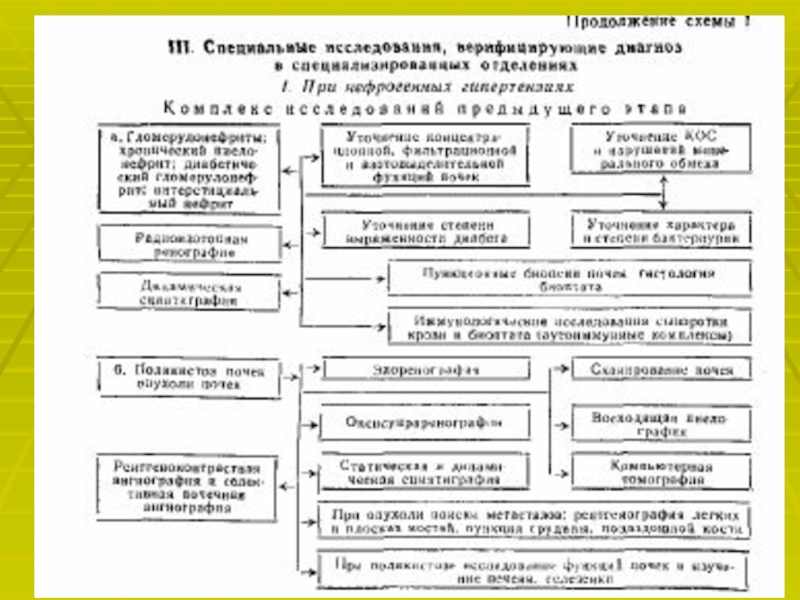
- 22. Для подтверждения диагноза используют лабораторные и специальные
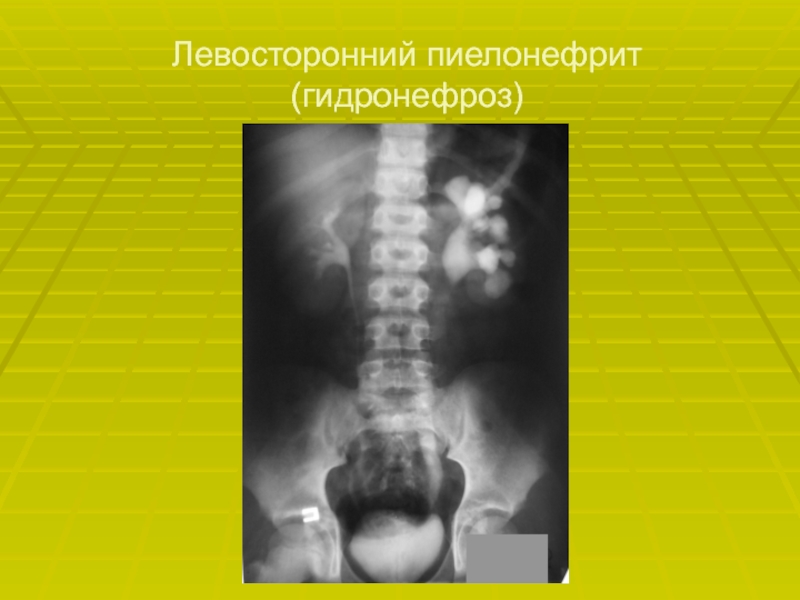
- 23. Левосторонний пиелонефрит (гидронефроз)
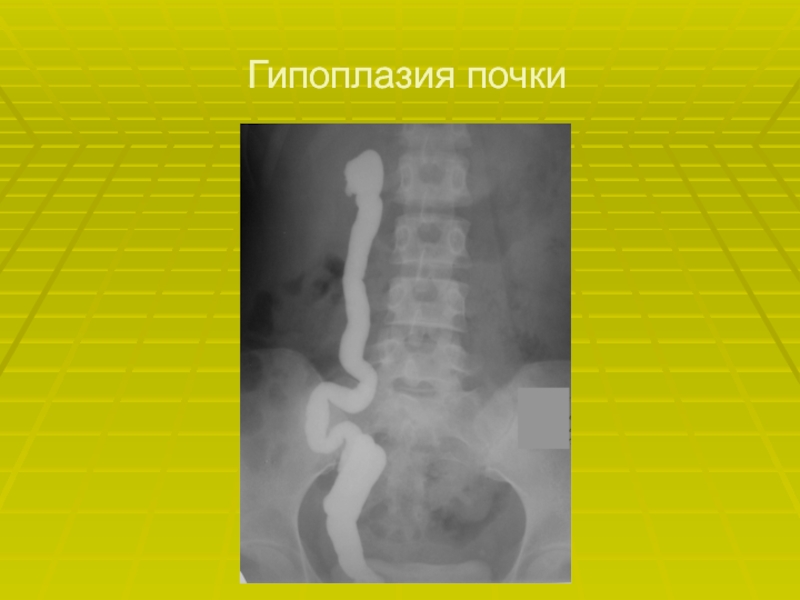
- 24. Гипоплазия почки
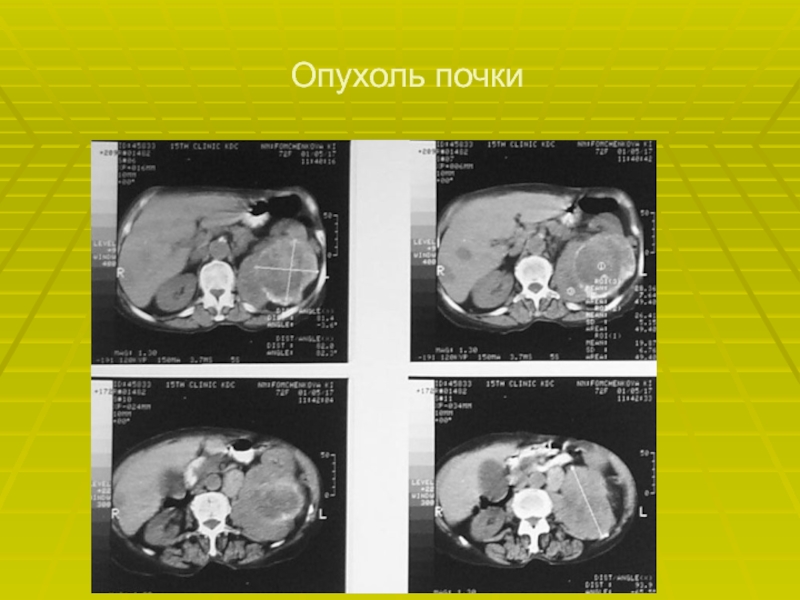
- 25. Опухоль почки
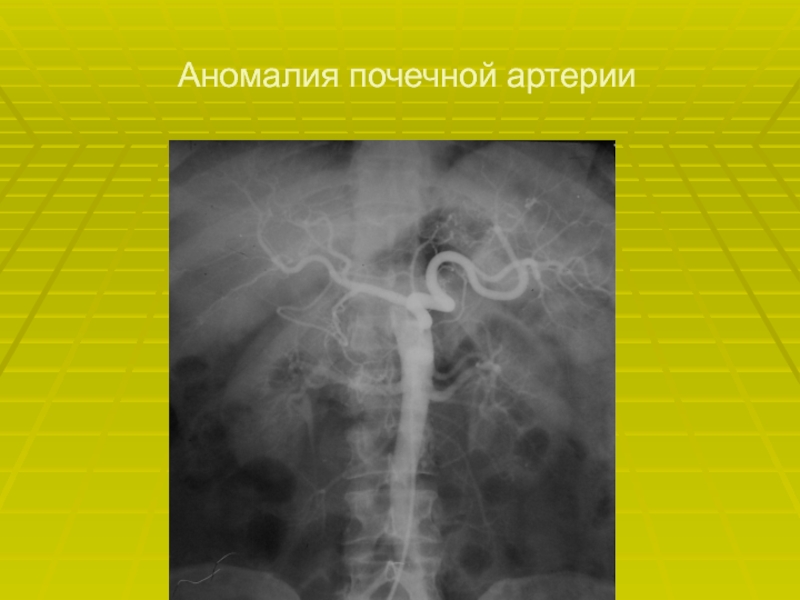
- 26. Аномалия почечной артерии
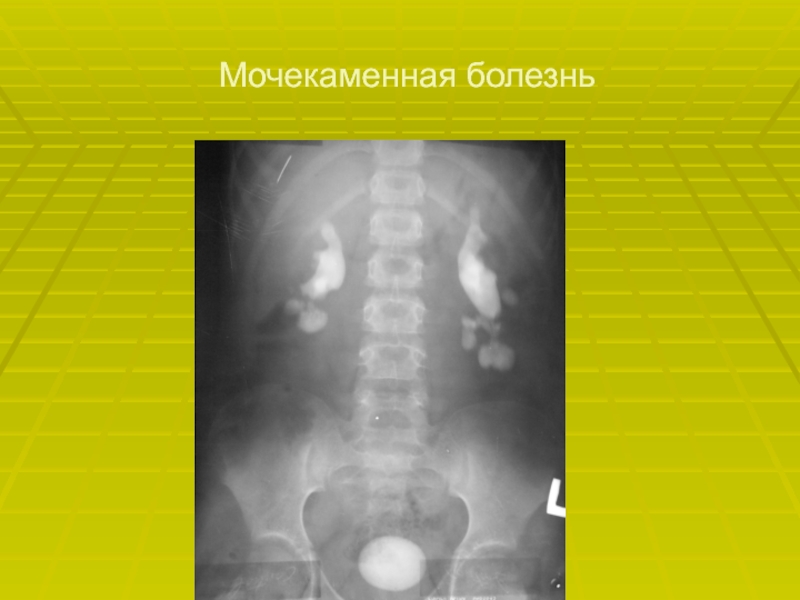
- 27. Мочекаменная болезнь
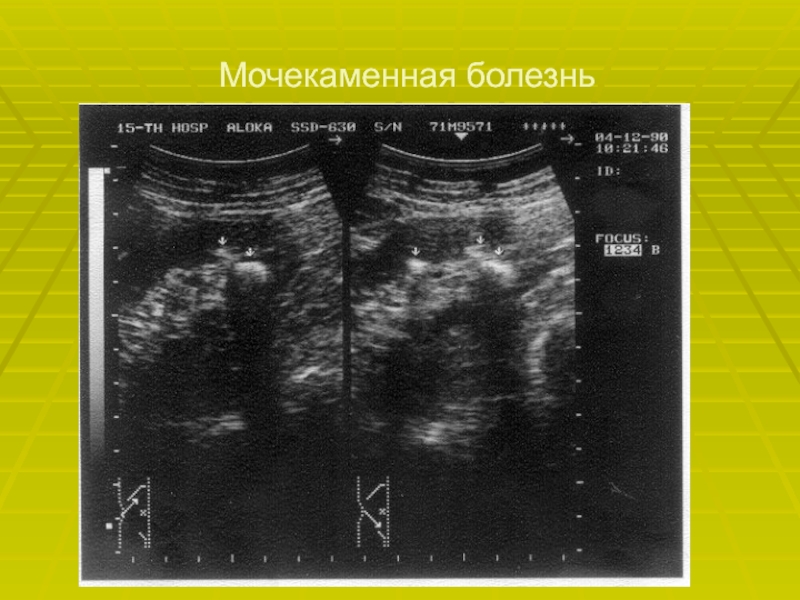
- 28. Мочекаменная болезнь
- 29. Слайд 29
- 30. Слайд 30
- 31. Слайд 31
- 32. Слайд 32
- 33. Слайд 33
- 34. Слайд 34
- 35. Эндокринные АГ.АГ при феохромацетоме.Феохромацетома- катехоламинпродуцирующая опухоль, в
- 36. Слайд 36
- 37. Для подтверждения диагноза используют лабораторные и специальные
- 38. АГ при первичном гиперальдостеронизме. Различают несколько этиологических
- 39. Основные клинические признаки.АГ. Гипокалиемия, изменения ЭКГ в
- 40. Слайд 40
- 41. Слайд 41
- 42. АГ при гипо- и гипертиреозе. Гипотиреоз. Характерный
- 43. Слайд 43
- 44. Слайд 44
- 45. Слайд 45
- 46. Слайд 46
- 47. Слайд 47
- 48. Слайд 48
- 49. Слайд 49
- 50. Слайд 50
- 51. Лекарственные АГВ патогенезе АГ, вызванной ЛС, могут
- 52. Адреномиметики. Капли в нос и лекарства от
- 53. Слайд 53
- 54. Слайд 54
- 55. Слайд 55
- 56. Слайд 56
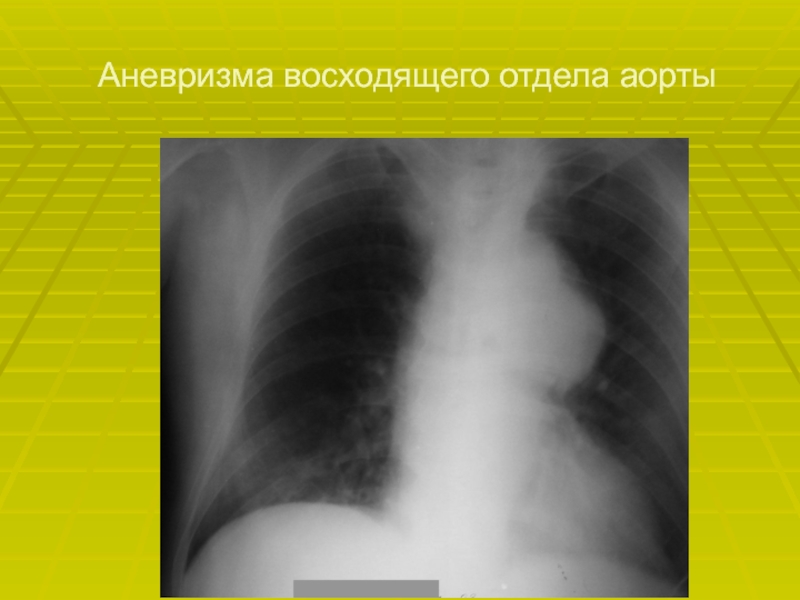
- 57. Аневризма восходящего отдела аорты
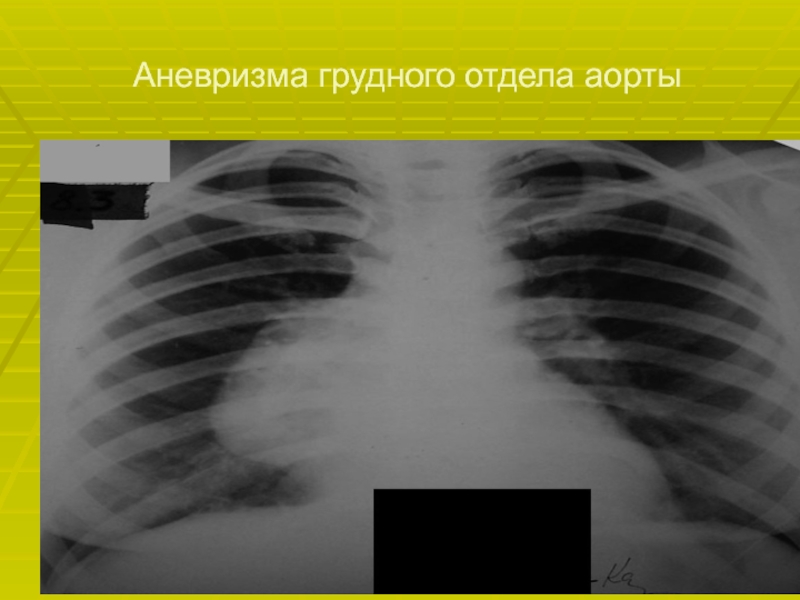
- 58. Аневризма грудного отдела аорты
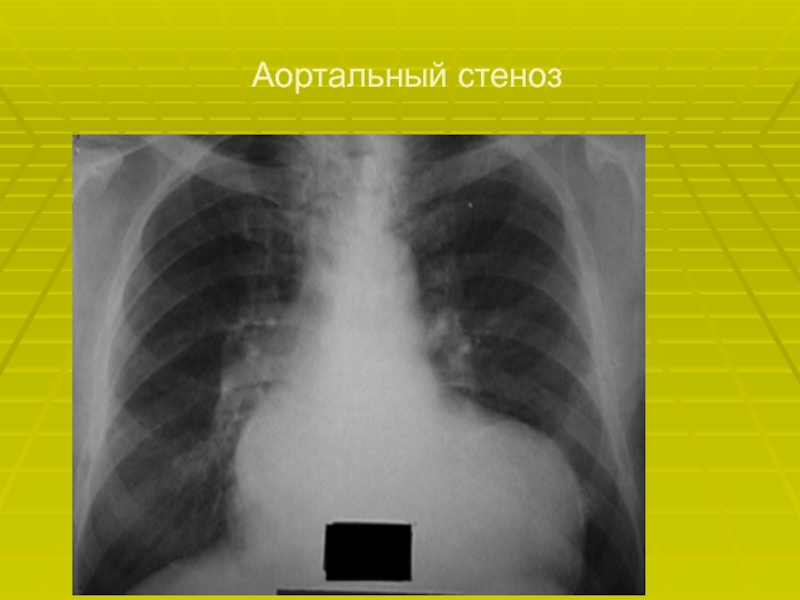
- 59. Аортальный стеноз
- 60. Слайд 60
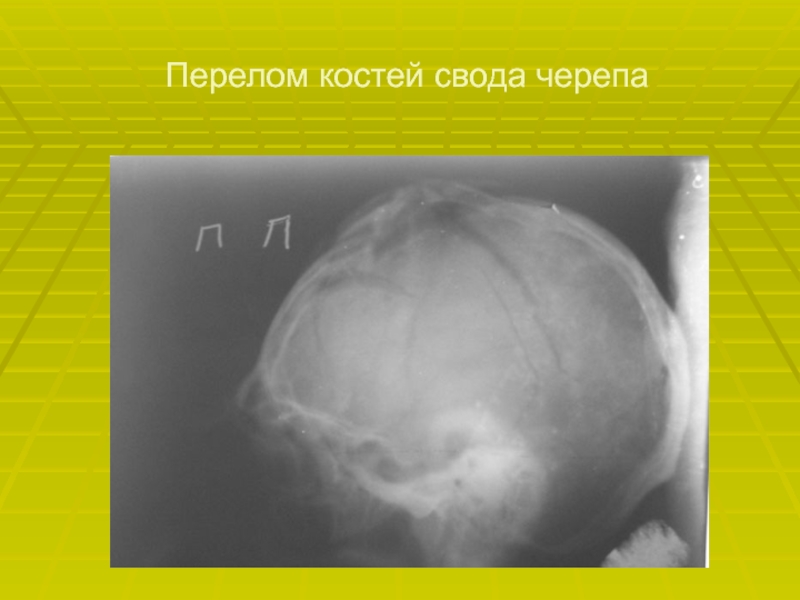
- 61. Перелом костей свода черепа
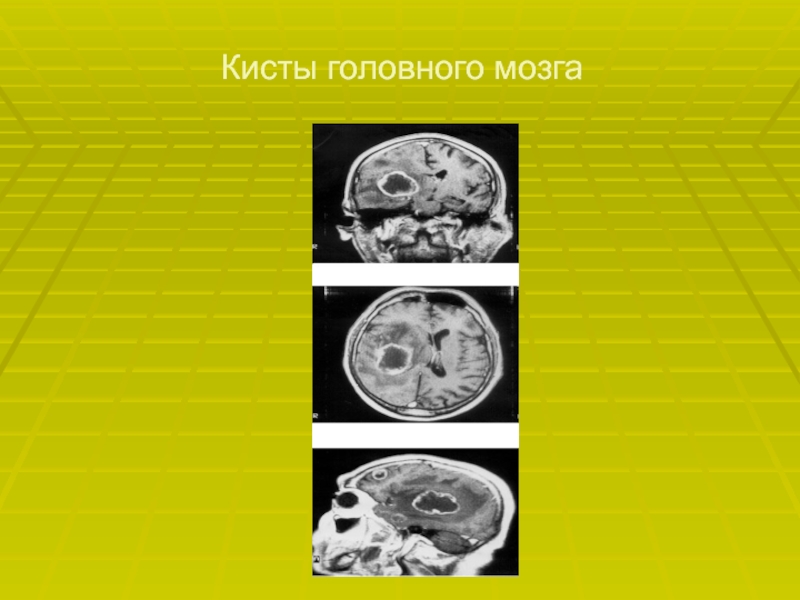
- 62. Кисты головного мозга
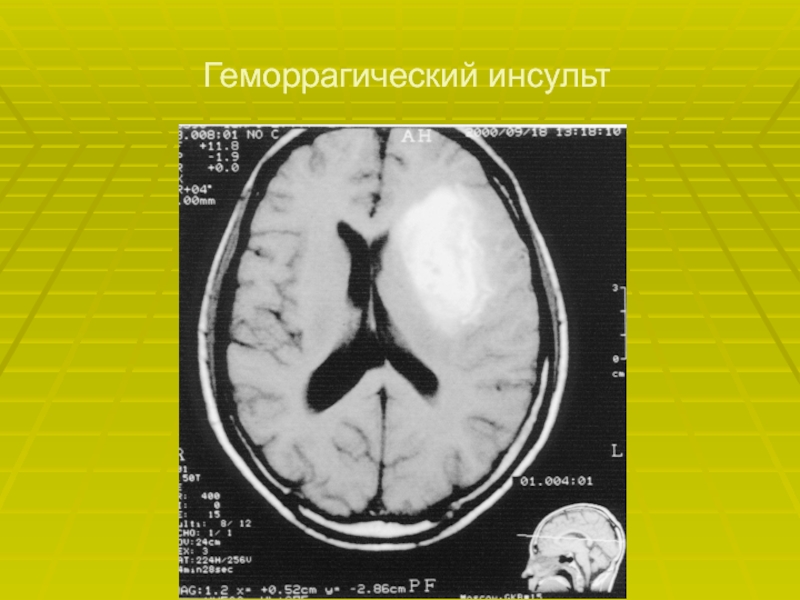
- 63. Геморрагический инсульт
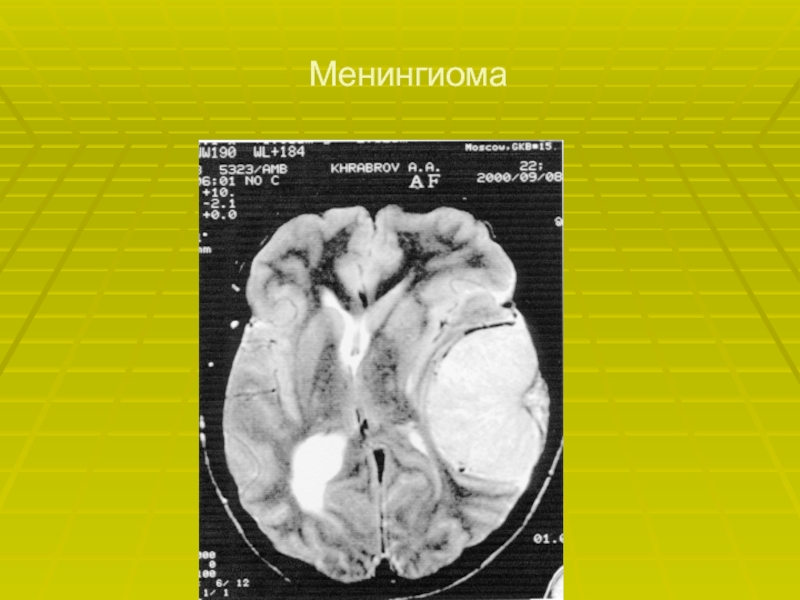
- 64. Менингиома
- 65. Лечение.1. Лечение основного заболевания2. Лечение АГ.При ренопаренхиматозной
- 66. Вазоренальная АГ.Чрескожная транслюминарная почечная ангиопластика или радикальное
- 67. Эндокринные АГ.При феохромацетоме и первичном гиперальдостеронизме, вызванном
- 68. Спасибо за внимание!
- 69. Скачать презентанцию
Симптоматические формы артериальной гипертензии — это такие формы повышения АД, которые связаны с заболеваниями органов, участвующих в регуляции АД. Не является самостоятельным заболеванием, а осложняет течение каких-либо других заболеваний.
Слайды и текст этой презентации
Слайд 4Симптоматическая, или вторичная, артериальная гипертензия не является самостоятельным заболеванием, а осложняет течение
каких-либо других заболеваний.
Слайд 5Симптоматическая, или вторичная, артериальная гипертензия не является самостоятельным заболеванием, а осложняет течение
каких-либо других заболеваний.
Слайд 6В основу классификации симптоматических артериальных гипертензий положено поражение того или иного
органа или системы.
Слайд 11Таким образом выделяют:
Ренопаренхиматозные АГ
Вазоренальные АГ
Эндокринные АГ
Ятрогенные, возникающие вследствие приема
некоторых лекарственных препаратов.
Слайд 12Частоми причинами ренопаренхиматозных АГ являются:
Двусторонние(гломерулонефрит, диабетическая нефропатия, тубулоинтерстициальный нефрит, поликистоз
) и односторонние(пиелонефрит, опухоль, травма, одиночная киста почки, гипоплазия, туберкулез)
поражения почек.Слайд 13В патогенезе реноваскулярной гипертензии имеют значение геперволемия, гипернатриемия из- за
уменьшения количества функционирующих нефронов и активации ренинангиотензиновой системы, увеличение ОПСС
при нормальном или сниженном выбросе.Слайд 14Основные признаки реноваскулярной гипертензии:
Наличие заболеваний почек в анамнезе
Изменения в анализах
мочи(протеинурия более 2 г\сут, цилиндрурия, гематурия, лейкоцитурия, высокая концетрация креатинина
в крови)УЗИ-признаки поражения почек
Слайд 16В патогенезе наибольшее значение имеет активация ренин- ангиотензиновой системы вледствие
гиперперфузии почки, что ведет к спазму сосудов, увеличению синтеза альдостерона,
задержке ионов натрия и воды, увеличению внутрисосудистого объема и стимуляции симпатической нервной системы.Слайд 17Для вазоренальной АГ характерно:
возникновение до 30 и после 50
лет
отсутствие семейного анамнеза АГ
быстрое её прогрессирование
высокое АД
с присоединением ретинопатиирезистентность к лечению
сосудистые осложнения
повышение содержания в крови креатинина при лечении ингибиторами АПФ.
Слайд 18Частые клинические признаки:
шум в проэкции почечной артерии
гипокалиемия(на фоне
избыточной секреции альдостерона)
ассимметрия почек при УЗИ(уменьшение одной почки)
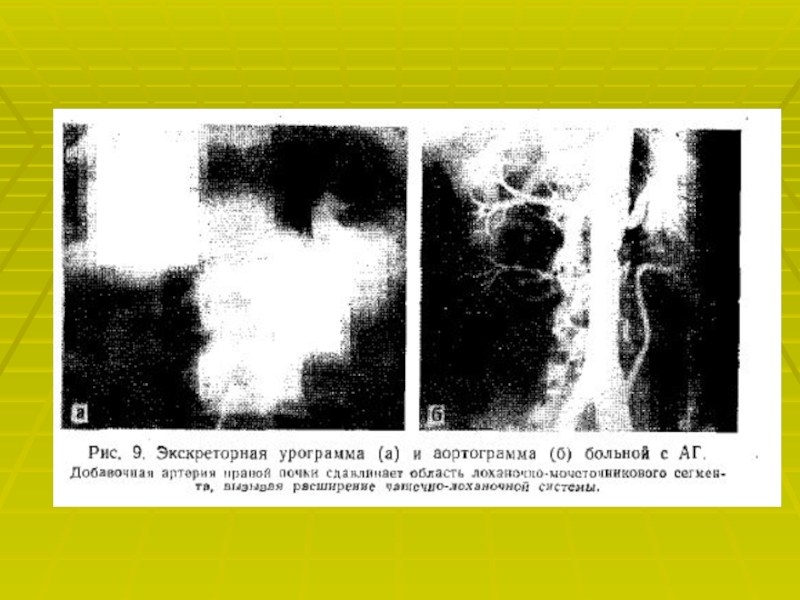
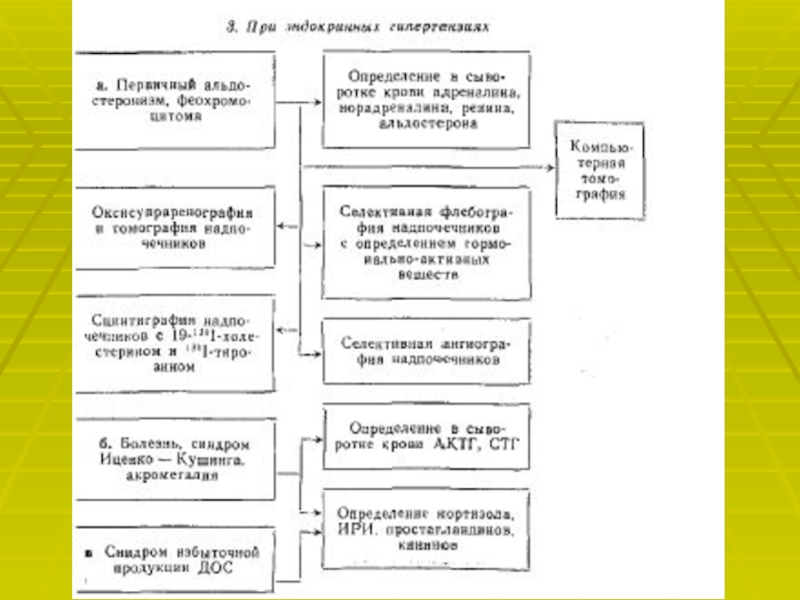
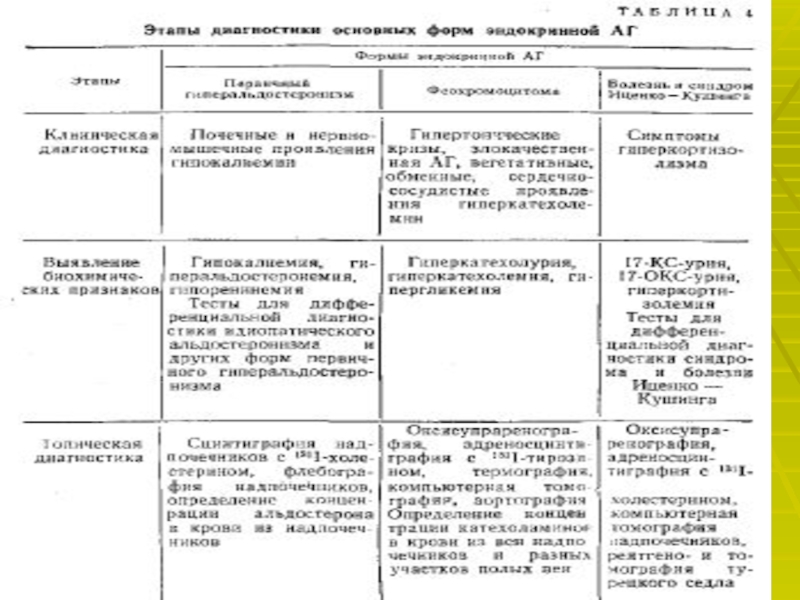
Слайд 22Для подтверждения диагноза используют лабораторные и специальные методы исследования:
Определение активности
ренина плазмы. Увеличение активности ренина плазмы после приёма каптоприла более
чем на 100 % от исходной величины указывает на патологически высокую секрецию ренина и является достоверным признаком вазоренальной АГ.Доплеровское исследование почечных артерий позволяет выявить ускорение и турбулентность тока крови.
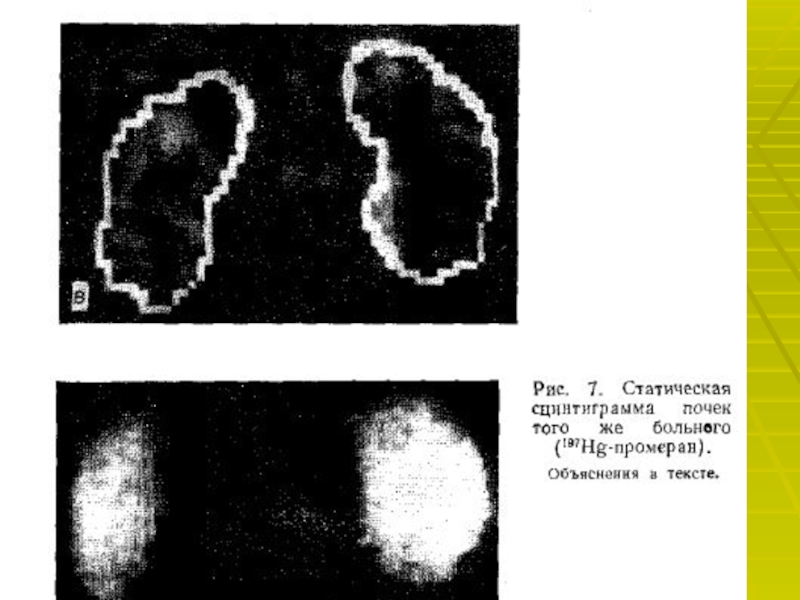
Почечная сцинтиграфия показывает уменьшение поступления препарата в поражённую почку.
Почечная артериография- «золотой стандарт» в диагностике стеноза почечных артерий.
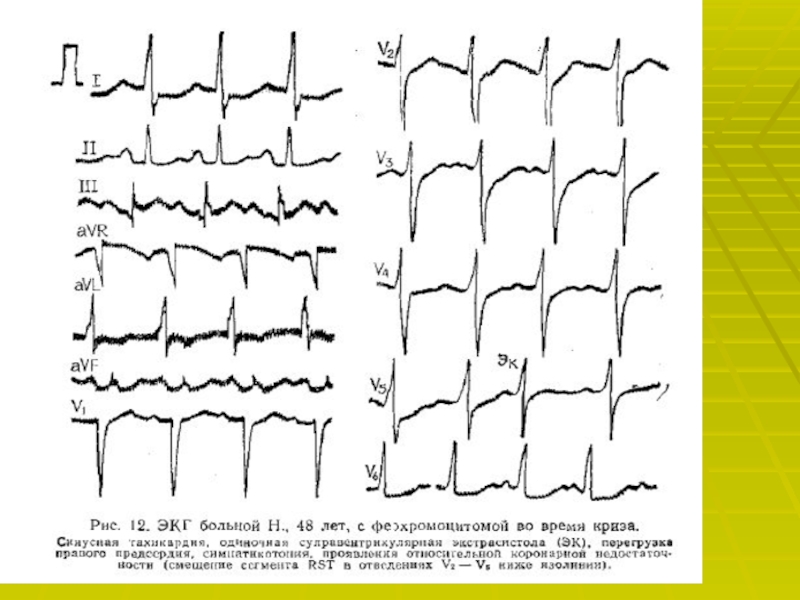
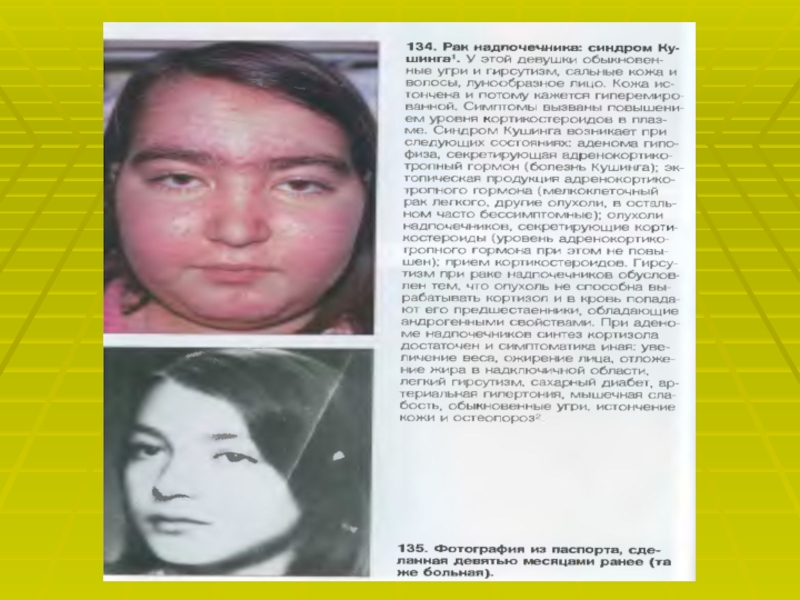
Слайд 35Эндокринные АГ.
АГ при феохромацетоме.
Феохромацетома- катехоламинпродуцирующая опухоль, в большинстве случаев локализующаяся
в надпочечниках. АГ отмечают в 90 %, кроме этого отмечается
головная боль, ортостатическая артериальная гипотензия, потливость, сердцебиение и тахикардия, страх, бледность, тремор конечностей, редко, боль в животе и нарушение зрения.Слайд 37Для подтверждения диагноза используют лабораторные и специальные методы исследования:
Узи надпочечников
обычно позволяет выявить опухоль при её размерах более 2 см.
Определение содержания катехоламинов в плазме крови информативно лишь во время гипертонического криза. Большое диагностическое значение имеет определение уровня катехоламинов в моче в течение суток. При наличии феохромоцитомы концетрация адреналина и норадреналина д.б. более 200 мкг\сут. Слайд 38АГ при первичном гиперальдостеронизме.
Различают несколько этиологических форм первичного гиперальдостеронизма: синдром
Кона, адренокортикальная карцинома, первичная надпочечниковая гиперплазия, идиопатическая двусторонняя надпочечниковая гиперплазия.
В
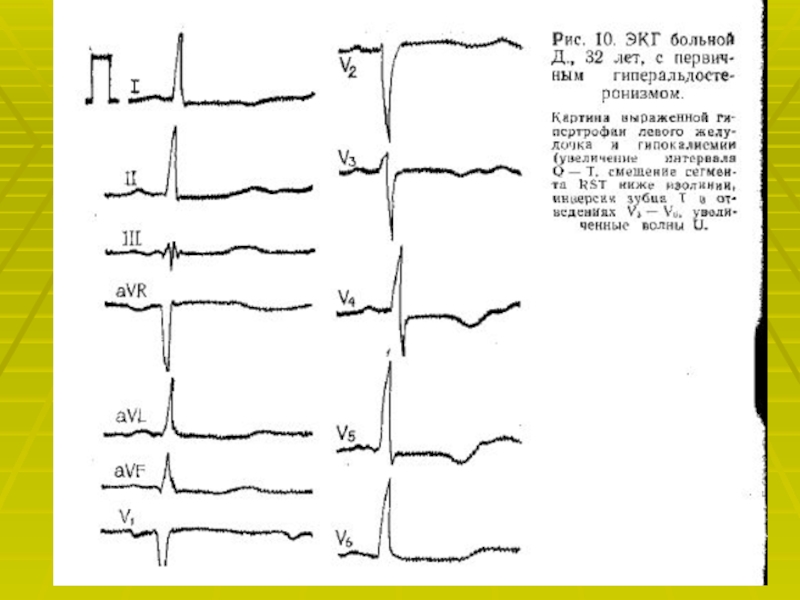
патогенезе АГ основное значение имеет избыточная выработка альдостерона.Слайд 39Основные клинические признаки.
АГ. Гипокалиемия, изменения ЭКГ в виде уплощения зубца
Т, мышечная слабость, полиурия, головная боль, полидипсия, парестезия, редко, нарушение
зрения, быстрая утомляемость, преходящие судороги и миалгия. Но все эти симптомы неспецифичны и малопригодны для дифференциальной диагностики.Ведущий клинико- патогенетический признак первичного гиперальдостеронизма- гипокалиемия. В связи сэтим необходимо помнить и о других причинах гипокалиемии: приём диуретиков и слабительных средств, частые поносы и рвота.
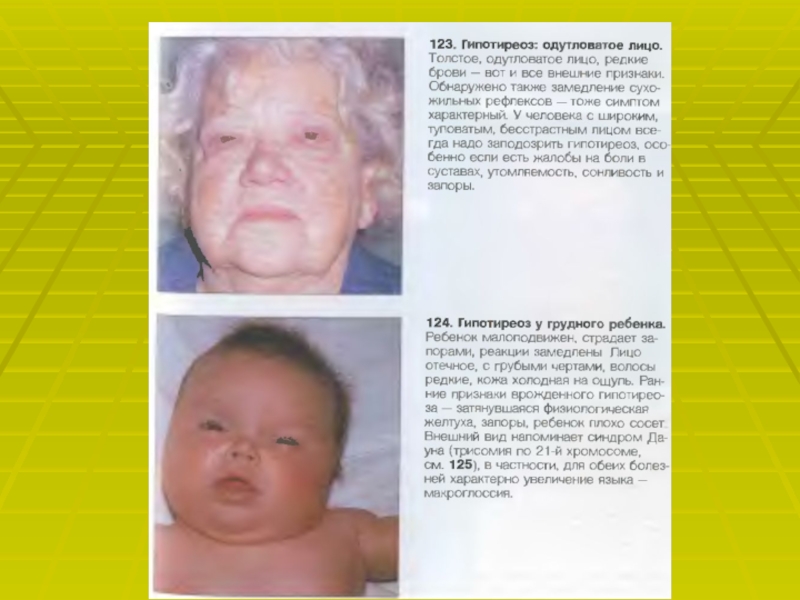
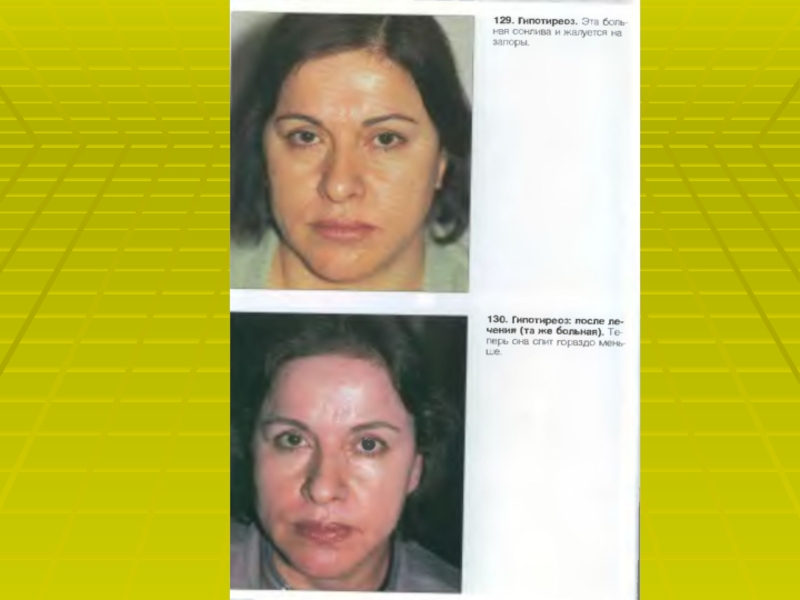
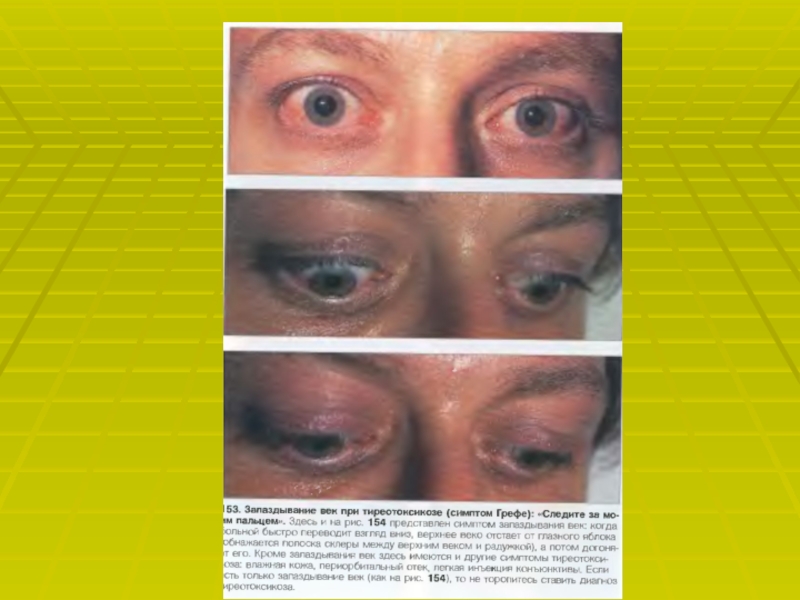
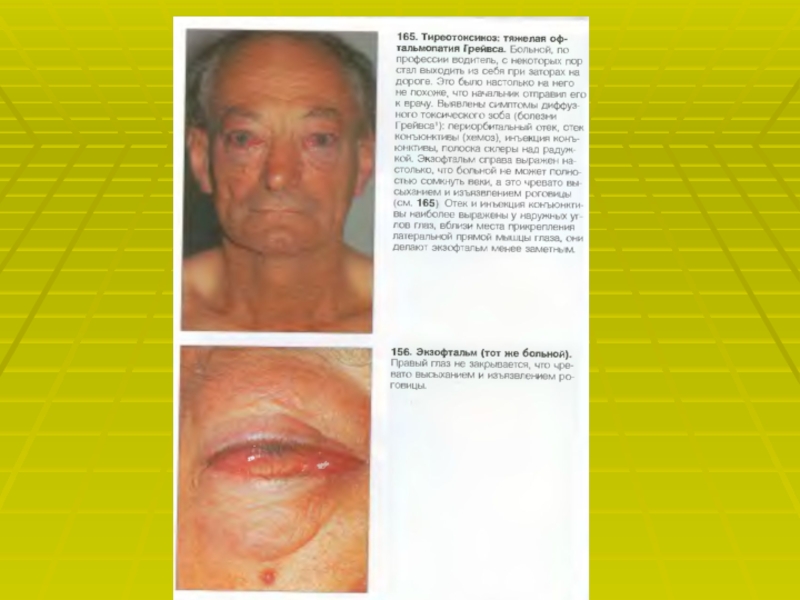
Слайд 42АГ при гипо- и гипертиреозе.
Гипотиреоз. Характерный признак гипотиреоза- высокое диастолическое
артериальное давление. Другие проявления со стороны ССС – уменьшение ЧСС
и сердечного выброса.Гипертиреоз. Характерный признак гипертиреоза- увеличенные ЧСС и сердечный выброс, преимущественно изолированная систолическая АГ с низким диастолическим АД.
Слайд 51Лекарственные АГ
В патогенезе АГ, вызванной ЛС, могут иметь значение вазоконстрикция
из-за симпатической стимуляции или прямого воздействия на гладкомышечные клетки сосудов,
увеличение вязкости крови, стимуляция ренин- ангиотензиновой системы, задержка ионов натрия и воды, взаимодействие с центральными регуляторными механизмами.Слайд 52Адреномиметики. Капли в нос и лекарства от насморка,содержащие адреномиметические или
симпатимиметическме средства(например, эфедрин, псевдоэфедрин, фенилэфрин), могут повысить АД.
Пероральные контрапцептивы. Возможные
механизмы их гипертензивного действия- стимуляция ренин-ангиотензиновой системы и задержка жидкости. НПВС вызывают АГ в результате подавления синтеза Пг, вазодилатирующий эффект, а также вследствие задержки жидкости.
Карбеноксолон повышает АД из-за задержки жидкости.
Трициклические антидепресанты могут вызывать повышение АД из-за стимуляции симпатической нервной системы.
Глюкокортикоиды вызывают повышение АД вследствие увеличения сосудистой реактивности к ангиотензину 2 и норадреналину, а также в результате задержки жидкости.
Слайд 65Лечение.
1. Лечение основного заболевания
2. Лечение АГ.
При ренопаренхиматозной АГ назначают:
Диуреики.Тиазидные диуретики
эффективны до концетрации креатинина 176,6 мкмроль\л, при более высоких значениях
рекомендовано дополнительное назначение петлевых диуретиков. Калийсберегающие диуретики назначать не целесообразно.β-Адреноблокаторы не назначают, так как они снижают скорость клубочковой фильтрации.
Ингибиторы АПФ являются препараты выбора, поскольку, уменьшая констрикцию эфферентных артериол почечного клубочка и внутриклубочковое давление, они улучшают почечную гемодинамику и уменьшают выраженность протеинурии.
Слайд 66Вазоренальная АГ.
Чрескожная транслюминарная почечная ангиопластика или радикальное хирургическое лечение.
При невозможности
подобного лечения или наличии противопоказаний к нему можно назначить антигипертензивные
средства: ингибиторы АПФ(при контроле креатинина). Необходимо начинать с минимальных доз короткодействующих ингибиторов АПФ, например каптоприла в дозе 6,25 мг. При отсутствии побочных эффектов можно увеличить дозу каптоприла или назначить длительнодействующие ингибиторы АПФ. Однако при двустороннем стенозе почечных артерий ингибиторы АПФ лучше не назначать.Слайд 67Эндокринные АГ.
При феохромацетоме и первичном гиперальдостеронизме, вызванном аденомой или карциномой
надпочечников, прежде всего следует рассмотреть вопрос о хирургическом лечении. Если
таковое лечение по тем или иным причинам не возможно, обычно применяют α-адреноблокаторы(доксазозин, празозон). Назначение β-блокаторов не рекомендовано, показанием для их применения являются различные аритмии. При этом отдают предпочтение селективным β₁-блокатороам.При первичном гиперальдостеронизме, вызванном гиперплазией надпочечников, наиболее часто применяют спиронолактон в дозе 100-400 мг\сут. При необходимости усиления антигипертензивного эффекта можно добавить гидрохлортиазид или α-адреноблокаторы. Имеются данные об эффективности амлодипина.
При гипотиреозе назначают препараты всех групп, за исключением β-блокаторов .