Слайд 1Современные подходы к коррекции шоков: фармакология сегодня.
Выполнили: студентки
3
курса л/ф 13 гр
Богаутдинова Диана Константиновна
Тутова Анастасия Юрьевна
Руководитель:
профессор, д.м.н., заведующий кафедры фармакологии
Маль Галина Сергеевна
Федеральное государственное бюджетное образовательное учреждение
высшего образования
«Курский государственный медицинский университет»
Министерства здравоохранения Российской Федерации
(ФГБОУ ВО КГМУ Минздрава России)
Кафедра фармакологии
2018-2019
Слайд 2ШОКОВОЕ СОСТОЯНИЕ
-остро возникшее критическое состояние организма с прогрессирующей недостаточностью системы
жизнеобеспечения, обусловленное острой недостаточностью кровообращения, микроциркуляцией и гипоксией тканей. [В.К.
Гостищев, 2016 год]
Слайд 3Виды шока
Распределительный;
Гиповолемический;
Кардиогенный;
Септический.
[А.Е. Кулагин, 2017 год]
Слайд 4Степени шока
Компенсированная (АДс до 90, ЧСС около 100)
Субкомпенсированная (АДс
70 – 90, ЧСС 100 - 120)
Декомпенсированная (АДс 50 –
70, ЧСС 120 – 140)
Терминальная (Адс 50, ЧСС 140 и более)
Слайд 5Проявление шока
нарушение сознание, которое может проявляться возбуждением или угнетением;
уменьшение артериального
давления от незначительного до критического;
Слайд 6Проявление шока
увеличение частоты сердечных сокращений, которое является проявлением компенсаторной реакции;
централизация
кровообращения, при которой происходит спазм
Слайд 7Проявление шока
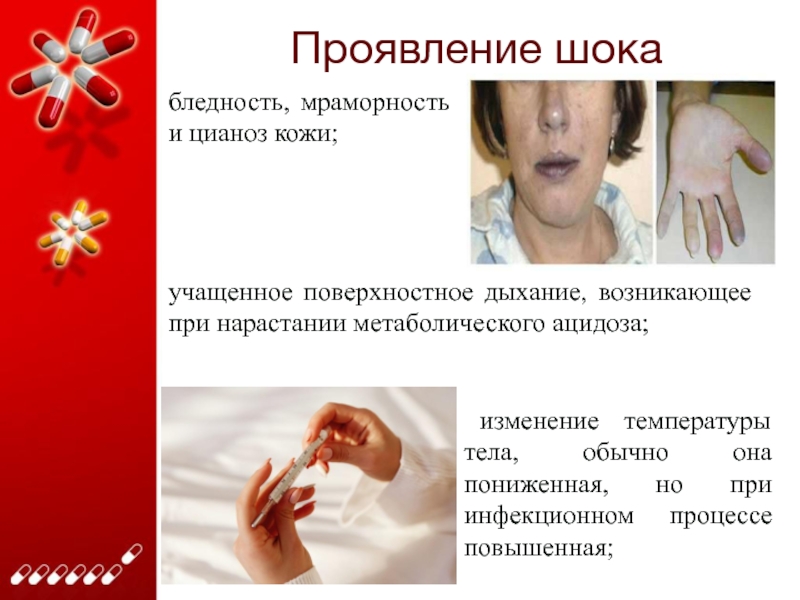
учащенное поверхностное дыхание, возникающее при нарастании метаболического ацидоза;
изменение
температуры тела, обычно она пониженная, но при инфекционном процессе повышенная;
бледность,
мраморность и цианоз кожи;
Слайд 8Проявление шока
зрачки, как правило, расширены, реакция на свет замедленная;
в особенно
тяжелых ситуациях развиваются генерализованные судороги, непроизвольное мочеиспускание и дефекация.
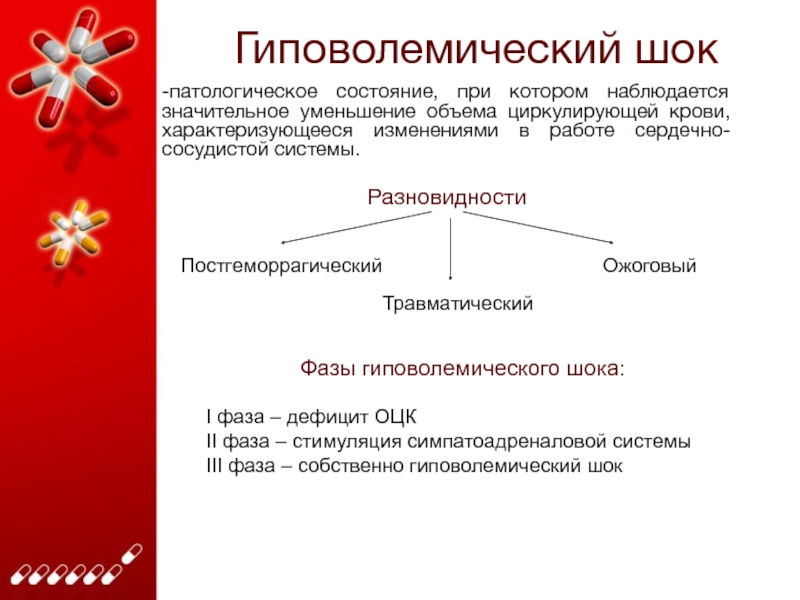
Слайд 9Гиповолемический шок
-патологическое состояние, при котором наблюдается значительное уменьшение объема циркулирующей
крови, характеризующееся изменениями в работе сердечно-сосудистой системы.
Разновидности
Постгеморрагический
Ожоговый
Травматический
Фазы гиповолемического шока:
I фаза
– дефицит ОЦК
II фаза – стимуляция симпатоадреналовой системы
III фаза – собственно гиповолемический шок
Слайд 10Симптомы гиповолемии
холодная, бледная, влажная кожа;
сАД менее 90 мм рт.
ст.;
ЧСС более 100 в 1 мин;
шоковый индекс более 0,7;
Головокружение;
Тошнота;
Нарушение сознания.
При
присоединении клинических признаков острой дыхательной недостаточности: - частота дыхания более 40 или менее 8 в 1 мин; - цианоз кожных покровов
Слайд 11Принципы лечения гиповолемического шока
Немедленная остановка кровотечения, адекватное обезболивание.
Катетеризация подключичной вены
и адекватная инфузионная терапия.
Купирование признаков острой дыхательной недостаточности.
Постоянная подача кислорода
во вдыхаемой смеси в количестве 35-45%.
Купирование признаков острой сердечной недостаточности.
Катетеризация мочевого пузыря
Слайд 12Медикаментозное лечение гиповолемического шока
Внутривенно быстро струйно инфузия
кристаллоидных растворов не менее 800 мл за 10 мин (при
неопределяемом уровне САД в 2 вены и более) под контролем САД (не менеее 90 мм рт. ст.).
После гемотрансфузии показано переливание плазмы, протеина или альбумина
Слайд 13Медикаментозное лечение гиповолемии
Обеспечить проходимость дыхательных путей, оксигенотерапия
(под контролем SpО2 – не менее 90%).
При необходимости: -
обезболивание (1 мл 0,005% раствора фентанила, 1 мл 2% раствора тримеперидина, 1-2 мл 5% раствора трамадола);
Глюкокортикостероиды: преднизолон 120-300 мг или метилпреднизолон до 30 мг/кг массы тела.
Слайд 14Медикаментозное лечение гиповолемического шока
Контрикал 100-500 тыс.Ед, или Гордокс 500-1000 тыс.Ед.
в/в с контролем фибринолиза и фибрин-мономеров - РФМК
Трансфузия СЗП (15-20
мл/кг) мл при кровопотере более 30% ОЦК или в сочетании с нарушениями свертывания: удлинение МНО, АЧТВ (ориентировочные значения АЧТВ контрольной плазмы - 25- 35 сек, но эти значения должна предоставить лаборатория); тромбоциты менее 100-109/л, снижение уровня антитромбина III менее 60 %; особенно, появление D-димеров, клинические признаки коагулопатии).
Слайд 15Медикаментозное лечение гиповолемического шока
В раннем послеоперационном периоде:
Инфузионная
терапия под контролем ЦВД с учетом физиологических потребностей, диуреза не
менее 30 мл/час, гемотрансфузия при гемоглобине менее 70 г/л.
Антибактериальная терапия: цефалоспорины III генерации + метрогил или защищенные пенициллины, карбапенемы.
Слайд 16Анафилактический шок
-это аллергическая реакция немедленного типа, которая возникает в ответ
на взаимодействие антигенов различного происхождения с антителами, фиксированными на клеточных
мембранах.
Анафилаксия может возникнуть при любом пути попадания антигена, однако чаще и тяжелее протекают реакции при парентеральном пути введения антигена.
Слайд 17Классификация, клиника анафилактического шока
острое злокачественное течение;
острое доброкачественное течение;
затяжное течение;
рецидивирующее течение;
абортивное течение.
Слайд 18Формы анафилактического шока
В зависимости от проявлений анафилаксии, которые сопутствуют основным
(гемодинамическим) нарушениям, выделяют следующие формы анафилактического шока:
гемодинамический;
асфиктический;
абдоминальный;
церебральный;
анафилактический шок с сопутствующим поражением кожи и слизистых оболочек.
Слайд 19Неотложная терапия анафилактического шока
Алгоритм действия:
1)Немедленно прекратить дальнейшее поступление предполагаемого
аллергена в организм;
2)Уложить больного на кушетку (голова ниже ног), голову
повернуть в сторону, выдвинуть нижнюю челюсть, удалить имеющиеся во рту инородные предметы (леденец, резинка, зубные протезы и др.);
3) Если предполагаемый аллерген был введен в конечность, то выше места введения лекарственного препарата или укуса насекомого под контролем пульса наложить жгут, отметить время наложения жгута (жгут накладывают на 25 минут);
4) При остановке дыхания и кровообращения начать сердечно-лёгочную реанимацию.
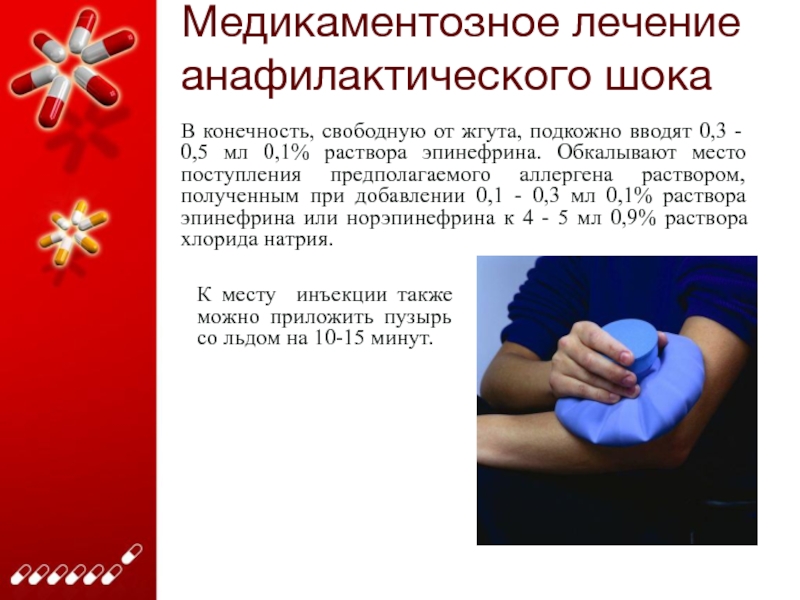
Слайд 20Медикаментозное лечение анафилактического шока
В конечность, свободную от жгута, подкожно вводят
0,3 - 0,5 мл 0,1% раствора эпинефрина. Обкалывают место поступления
предполагаемого аллергена раствором, полученным при добавлении 0,1 - 0,3 мл 0,1% раствора эпинефрина или норэпинефрина к 4 - 5 мл 0,9% раствора хлорида натрия.
К месту инъекции также можно приложить пузырь со льдом на 10-15 минут.
Слайд 21Медикаментозное лечение анафилактического шока
При нестабильной гемодинамике с развитием непосредственной угрозы
для жизни пациента возможно внутривенное введение адреналина.
При этом 1
мл 0,1% раствора эпинефрина разводят в 100 мл 0,9% раствора хлорида натрия и вводят с начальной скоростью 1 мкг/мин. При необходимости скорость может быть увеличена до 3-8 мкг/мин.
Эпинефрин может вводиться совместно также с раствором декстрана или раствором Рингера.
Внутривенное введение эпинефрина проводится под контролем частоты сердечных сокращений, дыхания, уровня артериального давления (систолическое артериальное давление необходимо поддерживать на уровне более 100 мм.рт.ст. у взрослых и более 50 мм.рт.ст. у детей).
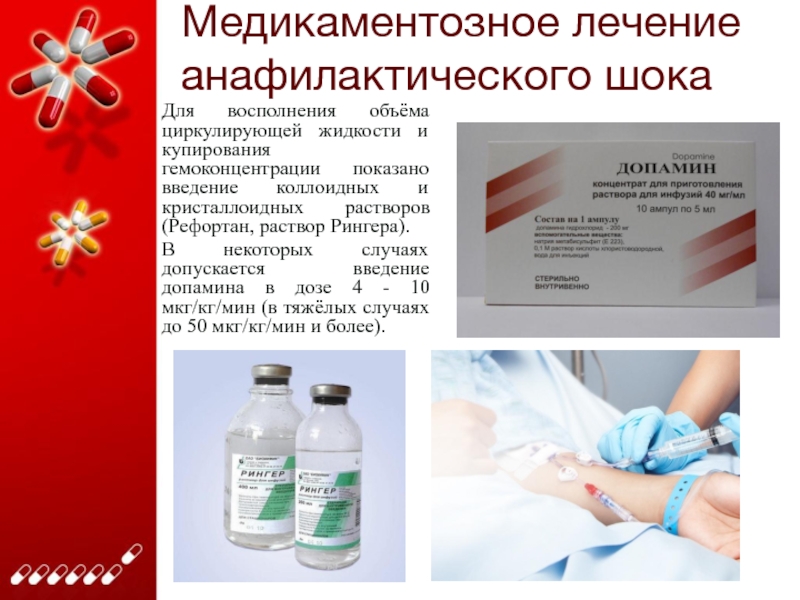
Слайд 22Медикаментозное лечение анафилактического шока
Для восполнения объёма циркулирующей жидкости и купирования
гемоконцентрации показано введение коллоидных и кристаллоидных растворов (Рефортан, раствор Рингера).
В некоторых случаях допускается введение допамина в дозе 4 - 10 мкг/кг/мин (в тяжёлых случаях до 50 мкг/кг/мин и более).
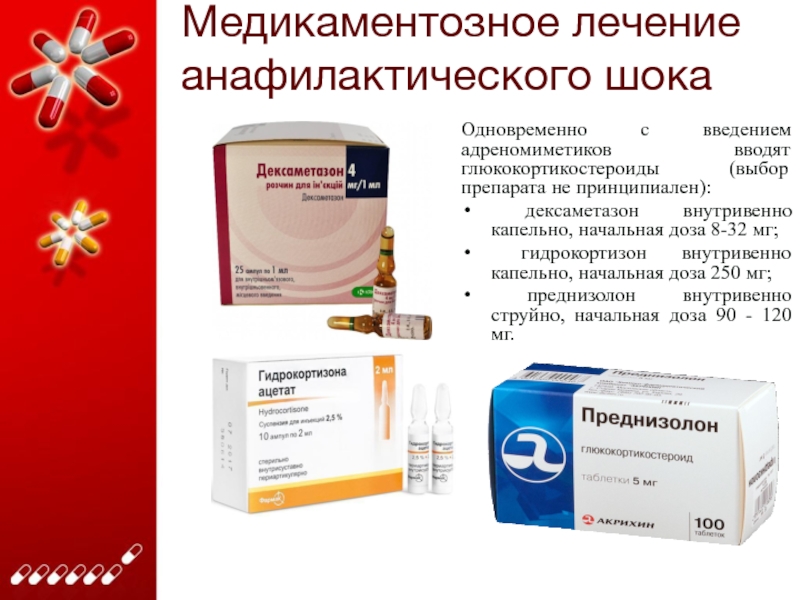
Слайд 23Медикаментозное лечение анафилактического шока
Одновременно с введением адреномиметиков вводят глюкокортикостероиды (выбор
препарата не принципиален):
дексаметазон внутривенно капельно, начальная доза 8-32 мг;
гидрокортизон внутривенно капельно, начальная доза 250 мг;
преднизолон внутривенно струйно, начальная доза 90 - 120 мг.
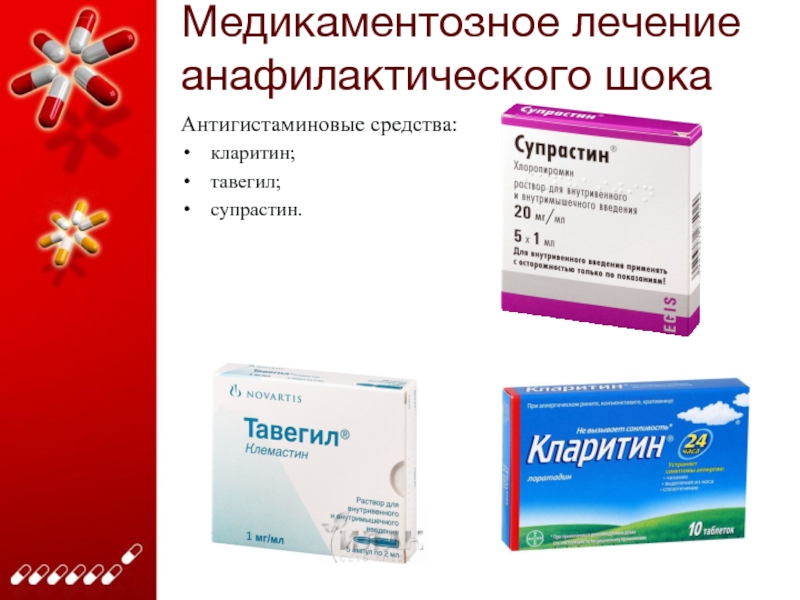
Слайд 24Медикаментозное лечение анафилактического шока
Антигистаминовые средства:
кларитин;
тавегил;
супрастин.
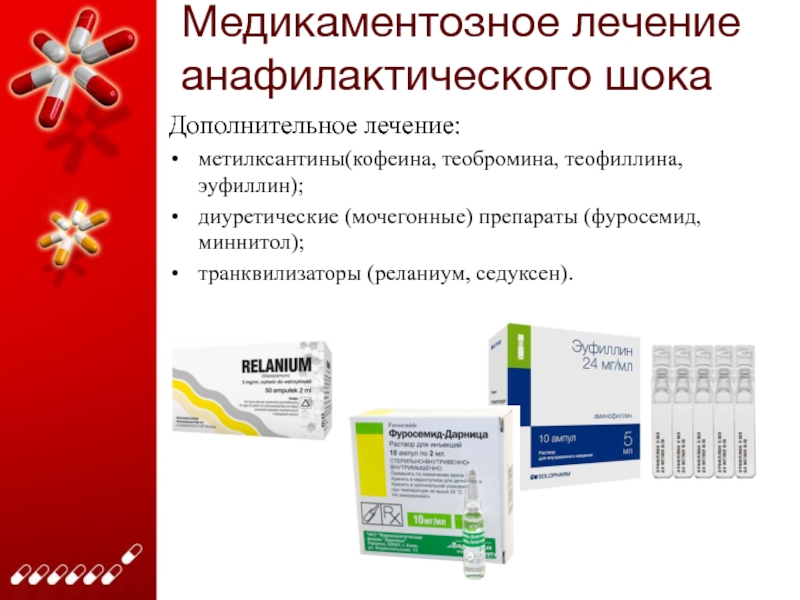
Слайд 25Медикаментозное лечение анафилактического шока
Дополнительное лечение:
метилксантины(кофеина, теобромина, теофиллина, эуфиллин);
диуретические (мочегонные) препараты
(фуросемид, миннитол);
транквилизаторы (реланиум, седуксен).
Слайд 26Кардиогенный шок
-острая сердечная недостаточность, сопровождающаяся выраженным падением сердечного выброса в
результате снижения сократимости миокарда.
Кардиогенный шок чаще всего вызван обширным
инфарктом миокарда.
Встречается редко, но часто заканчивается смертью, если лечение не будет оказано немедленно. При вовремя оказанной медицинской помощи, более половины людей выживает.
Слайд 27Классификация КШ
1. Истинный кардиогенный шок
2. Рефлекторный шок (болевой коллапс)
3. Аритмический
шок
4. Ареактивный шок
Е. И. Чазов (1969 г.):
Слайд 28Симптомы кардиогенного шока
стойкая (30 и более минут) системная гипотензия (систолическое
АД < 80-90 мм.рт.ст.);
частое дыхание;
одышка;
внезапно учащенное сердцебиение (тахикардия);
затуманенное сознание;
потеря сознания
или обморок;
слабый пульс;
бледность и повышенная влажность кожных покровов;
холодные руки и ноги;
уменьшения количества выделяемой мочи (олигурия).
Слайд 29Лечение кардиогенного шока
Неотложная помощь:
уложить больного с приподнятыми ногами;
оксигенотерапия
100% кислородом;
обязательная установка катетера в периферическую и (или) в
центральную (при необходимости) вену;
ЭКГ мониторинг.
Слайд 30Лечение кардиогенного шока
- ввести 400 мл 0,9%
раствора натрия хлорида или 5% раствора глюкозы;
- ввести допамин 200 мг в/в капельно, увеличивая скорость введения с 10 капель в минуту до достижения минимально возможного уровня сАД (не менее 100 мм рт. ст.);
- при выраженном ангинозном приступе ввести 1мл 1% раствора морфина или 1-2 мл 0,005% раствора фентанила;
Слайд 31Лечение кардиогенного шока
- профилактика тромбоэмболических нарушений (10- 15 тыс.
ЕД гепарина в/в в 20 мл 0,9% раствора натрия хлорида
и 0,25 ацетилсалициловой кислоты разжевать во рту). При сАД более 90 мм рт. ст. возможно введение 250 мг добутамина в 200 мл 0,9% раствора натрия хлорида.
Слайд 32Септический шок
Это сложный процесс, возникающий в результате действия экстремального фактора,
связанного с прорывом в кровоток возбудителей и их токсинов, что
вызывает, наряду с повреждением тканей и органов, чрезмерное неадекватное напряжение неспецифических механизмов и адаптации и сопровождается гипоксией, гипотензией и глубокими расстройствами обмена.
Слайд 33Стадии септического шока
Выделяют 3 степени (стадии) шока:
компенсированный шок;
субкомпенсированный
шок;
декомпенсированный шок
Слайд 34Шок первой степени – компенсированный шок
Для него характерно:
высокая лихорадка;
возбуждение;
беспокойство;
триада симптомов ("продрома шока"): нарушение сознания, гипервентиляция, гемодинамические
нарушения.
одышка и тахикардия;
неадекватные степени повышения температуры тела на фоне ярко выраженного симптомокомплекса инфекционного заболевания;
Слайд 35Шок второй степени – субкомпенсированный шок
Характеризуется:
заторможенностью;
депрессией;
бледностью кожи,
цианозом;
тахикардией;
снижением температуры тела;
олигоурией;
ацидозом.
Слайд 36Шок третей степени – декомпенсированный шок
Характеризуется:
цианозом;
гипотермией;
анурией;
нарушением сознания;
пульс
при этом нитевидный, трудно определяемый;
тоны сердца глухие;
низкое артериальное давление
(50/0 мм рт. ст. или нулевое);
развиваются выраженный декомпенсированный метаболический ацидоз;
глубокая интоксикация.
Слайд 37Неотложные мероприятия при инфекционно-токсическом шоке на догоспитальном этапе
Дезинтоксикационная терапия -
20% раствор глюкозы 30-50 мл в/в струйно; 5% раствор аскорбиновой
кислоты 3-5 мл, кокарбоксилаза 50-100 мг, солевые растворы до 1 л;
этиотропная терапия - левомицетина-сукцинат 0,5 в/м;
преднизолон: при шоке 1-й степени 2 мг/кг в/в, 2-й степени - 5 мг/кг в/в, 3-й степени - 10 мг/кг массы в/в вместе с гидрокортизоном соответственно 10-20-30 мг/кг в/в;
оксигенотерапия;
по показаниям симптоматическая терапия;
транспортировка реанимационной бригадой в горизонтальном положении.
Слайд 38Лечебные мероприятия при инфекционно-токсическом шоке на госпитальном этапе
Инфузионная терапия:
При
шоке 1 степени применяют кристаллоиды (полиионные растворы с носителями резервной
щелочности - реамберин, стерофундин изотонический);
При шоке 2 степени используются те же растворы, коллоидные растворы (ГЭК 6%).
При шоке 3 степени - неотъемлемое правило «золотого часа».
Слайд 39Лечебные мероприятия при инфекционно-токсическом шоке на госпитальном этапе
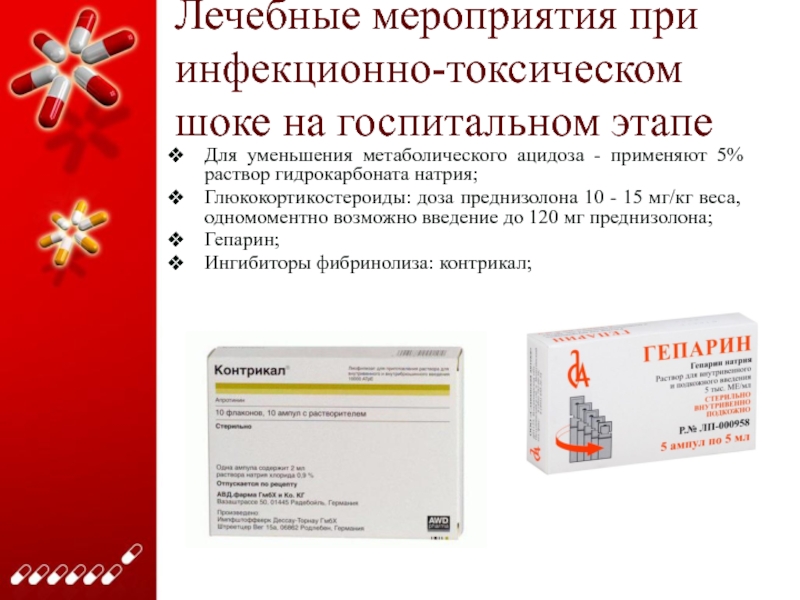
Для уменьшения метаболического
ацидоза - применяют 5% раствор гидрокарбоната натрия;
Глюкокортикостероиды: доза преднизолона 10
- 15 мг/кг веса, одномоментно возможно введение до 120 мг преднизолона;
Гепарин;
Ингибиторы фибринолиза: контрикал;
Слайд 40Лечебные мероприятия при инфекционно-токсическом шоке на госпитальном этапе
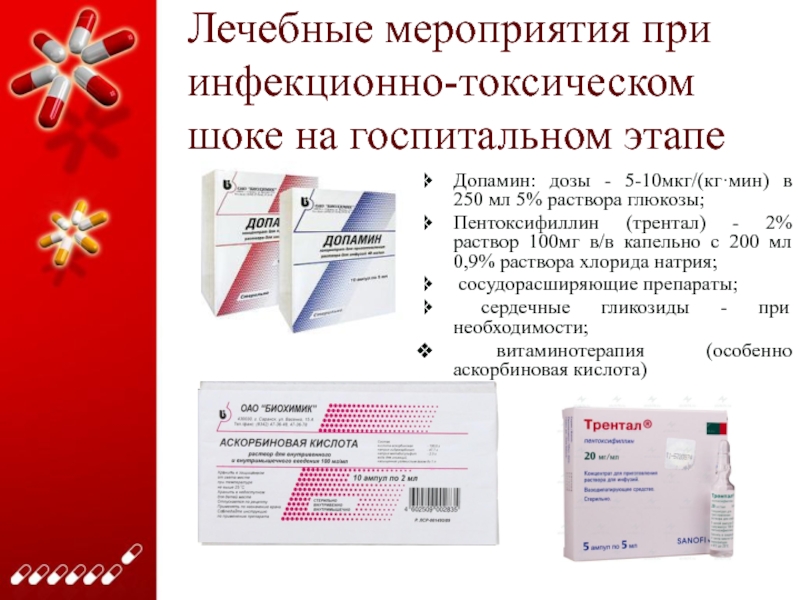
Допамин: дозы -
5-10мкг/(кг·мин) в 250 мл 5% раствора глюкозы;
Пентоксифиллин (трентал) - 2%
раствор 100мг в/в капельно с 200 мл 0,9% раствора хлорида натрия;
cосудорасширяющие препараты;
cердечные гликозиды - при необходимости;
витаминотерапия (особенно аскорбиновая кислота)
Слайд 41Лечебные мероприятия при инфекционно-токсическом шоке на госпитальном этапе
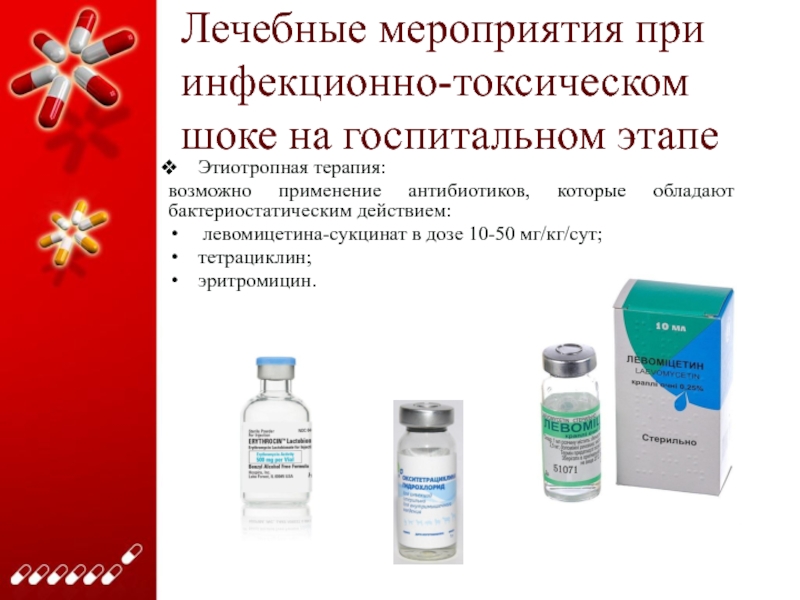
Этиотропная терапия:
возможно
применение антибиотиков, которые обладают бактериостатическим действием:
левомицетина-сукцинат в дозе 10-50
мг/кг/сут;
тетрациклин;
эритромицин.
Слайд 42Лечебные мероприятия при инфекционно-токсическом шоке на госпитальном этапе
Ингаляция через носовые
катетеры увлажненного кислорода со скоростью 5 л/мин;
Придание больному положения
с приподнятыми до 15° ногами;
Катетеризация мочевого пузыря для постоянного контроля над диурезом (мочеотделение 0,5 - 1 мл/мин свидетельствует об эффективности терапии);
После стабилизации гемодинамики возможно применение методов экстракорпоральной детоксикации, гипербарической оксигенации;
Проведение спино-мозговой пункции показано после купирования ИТШ.


![Современные подходы к коррекции шоков: фармакология сегодня Виды шокаРаспределительный;Гиповолемический;Кардиогенный;Септический.[А.Е. Кулагин, 2017 год] Виды шокаРаспределительный;Гиповолемический;Кардиогенный;Септический.[А.Е. Кулагин, 2017 год]](/img/thumbs/9b0258aba4d399044a04f6fb1ef4732e-800x.jpg)