Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
СӨЖ Тақырыбы: “ Қағанақ суының босануға дейін ағып кетуі ”
Содержание
- 1. СӨЖ Тақырыбы: “ Қағанақ суының босануға дейін ағып кетуі ”
- 2. ЖоспарКіріспеНегізгі бөлім ЖіктелуіДиагностикаДифференциалды диагнозЕмдеу тактикасыПрофилактикаҚорытындыПайдаланылған әдебиеттер
- 3. АнықтамасыҚағанақ суының босануға дейін ағып кетуі -
- 4. Жіктелуі
- 5. ДиагностикаДиагностика критерилеріШағымдар мен анамнезКөптеген жағдайларда, диагнозы өзіндік
- 6. Физикалық тексерулерҚағанақ суының босануға дейінгі ағып кетуінен
- 7. Жүктіліктің 34 аптаға дейінгі гестациялық мерзімі кезінде
- 8. Инфекция белгісі білінсе кортикостероидтарды пайдалануға болмайды.Күту әдісі-тәсілінің
- 9. Слайд 9
- 10. Жүктіліктің 34-37 аптаға дейінгі гестациялық мерзімі кезінде
- 11. Слайд 11
- 12. Жүктіліктің 37 аптадан асқан гестациялық мерзімі кезінде
- 13. БақылауКүту және белсенді әдіс-тәсілі қолданылуы мүмкін. Науқас
- 14. Күту әдіс-тәсілі (сусыз кезеңнің 24 сағатына дейін):1.
- 15. Сусыз кезеңнің 72 сағатынан кейін толғақ күшейген
- 16. Лабораторлық зерттеулер:1. Қабылдау бөлмесі сатысында - қағанақ
- 17. Дифференциалды диагноз
- 18. Емдеу тактикасыЕм мақсаты34 аптаға дейінгі мерзімдегі іштегі
- 19. Дәрі-дәрмектік ем:1. РДС профилактикасы мақсатында - кортикостероидтар
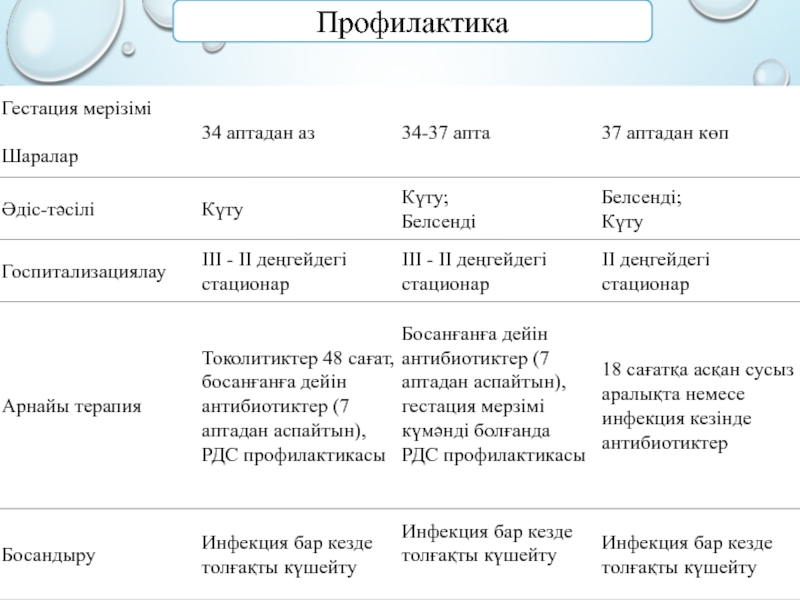
- 20. Профилактика
- 21. Пайдаланылған әдебиеттерАурулардың диагностикасы және емдеу хаттамалары (Приказы
- 22. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1
СӨЖ
Тақырыбы:
“Қағанақ суының босануға дейін ағып кетуі”
Орындаған: Тулегенов С.Т
Факультеті: ЖМ
Курс: 4
Тобы:009-2
Тексерген:Қабыл
Б.Қ.
Слайд 2Жоспар
Кіріспе
Негізгі бөлім
Жіктелуі
Диагностика
Дифференциалды диагноз
Емдеу тактикасы
Профилактика
Қорытынды
Пайдаланылған әдебиеттер
Слайд 3Анықтамасы
Қағанақ суының босануға дейін ағып кетуі - жатырдың үнемі жиырылуының
басталуына дейін қағанақ қабығының өздігінен жыртылуы.
Жүктіліктің шала болуы кезіндегі қағанақ
суының босануға дейін ағып кетуі (ДИВ) жүктіліктің кезеңін 2%-да ғана асқындырады, бірақ мезгілінен бұрын босанудың 40%-мен байланысты және неонатальді ауру (нәрестелік кезеңге қатысты) мен өлім-жітім себептерінің басым көпшілігі болып саналады.Жүктіліктің шала болуы кезіндегі неонатальді өлім-жітімнің негізгі үш себебі де қағанақ суының босануға дейін ағып кетуімен байланысты: жүктіліктің шала болуы, сепсис және бүйректің жетілмеуі (гипоплазиясы). Анаға қауіп төну, ең алдымен, хориоамнионитпен байланысты. Жыныс мүшелерінің төменгі бөлігінен көтерілген инфекция мен қағанақ суының босануға дейін ағып кетуі арасындағы байланыс бар екендігі дәлелденген. Жүктіліктің шала болуы кезіндегі қағанақ суының босануға дейін ағып кетуімен зардап шегетін науқастардың үшіншісінің жыныс мүшелерінің өсін себінділерінің оң нәтижелері бар, одан басқа, бактериялардың интакті мембрана арқылы кіруі мүмкін екендігін зерттеулер дәлелдеді.
Слайд 5Диагностика
Диагностика критерилері
Шағымдар мен анамнез
Көптеген жағдайларда, диагнозы өзіндік иісі бар мөлдір
сұйық зат қынаптан кенеттен аққанына байланысты, артынан - жалғасқан аздаған
шығындылар білінеді.Слайд 6Физикалық тексерулер
Қағанақ суының босануға дейінгі ағып кетуінен сезіктенген кезде саусақпен
тексеруге болмайды, себебі инфекция таралу қауіпі өседі және жүктілік пен
босануды әрі қарай бақылау әдісін анықтауға пайдасы болмайды. Егер қабықтың жыртылуы айтарлықтай ертерек болса, диагноз қою қиынға түседі.Анамнезді тыңғылықты жинаған кейін келесі диагностикалық тестерді жүргізуге болады:
Науқасқа таза төсеніш (прокладка) ұсынып, 1 сағаттан кейінгі бөлінген шығындының (выделения) сипаты мен мөлшеріне баға беру.
Гинекологиялық креслода зарарсызданған (стерильный) айнамен қарау керек -жатыр мойны каналынан аққан немесе артқы күмбездегі шығынды диагнозды растайды.
"Нитразиндік тест" (15% жалған оң жауаптары) өткізу керек.
Цитологиялық тест өткізу керек - "папоротник" симптомдары (жалған теріс жауаптар жиілігі 20% аса).
УДЗ жасау керек - жатырдан сұйықтықтың ағып біткенін олигогидрамнион тіркесімен көрсететін ДИВ диагнозы растайды .
Су аз екенін растайтын акушерлік объективті тексерудің мәліметтері
Слайд 7Жүктіліктің 34 аптаға дейінгі гестациялық мерзімі кезінде қағанақ суының босануға
дейінгі ағып кетуін бақылау:
1. III деңгейдегі акушерлік стационарға немесе,ондай
орын жоқ болған жағдайда шала туған балаларға білікті көмек көрсете алатын кез келген II деңгейдегі стационарға ауыстыру.2.Күту әдісі (қынапты тексермей).
3. Науқасты бақылау жүктілік патологиясы бөліміндегі палатада жүзеге асырылады (дене қызуын, жүрек ырғағын , іштегі нәресте ЧСС, жыныс мүшелерінен бөлінген шығындыны, босану тарихына арнайы парақ бастап, 4 сағат сайын жатырдың жиырылуын бақылау). Босану басталған кезде - перзентханаға бөліміне ауыстыру керек.
4. Токолитиктер мезгілінен бұрын босанғанда, 48 сағаттан аспайтын кезеңде перинатальдық орталыққа ауыстыруға және кортикостероидтар курсын жүргізу көрсетілген .
5. Антибиотикопрофилактика қағанақ суының босануға дейінгі ағып кету диагнозы қойылғаннан кейін бірден басталады және бала туылғанға дейін 7 күннен аспайтын уақытта жүргізіледі.
6. Іштегі нәрестенің РДС профилактикасы үшін кортикостероидтар қолданылады.
Слайд 8
Инфекция белгісі білінсе кортикостероидтарды пайдалануға болмайды.
Күту әдісі-тәсілінің ұзақтығы төмендегі жағдайларға
байланысты:
- гестациондық мерзімге (28-31 аптада - әр аптасы маңызды, 32-34
аптада - әр 2-3 күн сайын);- іштегі нәрестенің жағдайы;
- инфекцияның бар-жоқтығы.
Инфекция белгілері:
• Анасының дене қызуының көтерілуі (>38° C);
• Іштегі нәрестенің тахикардиясы (>160 соқ./мин.);
• Анасының тахикардиясы (>100 соқ/мин.) - барлық үш белгісі де патогномониялық болып саналмайды;
• Жатырдан шіріген исі бар шығынды ағуы;
• Жатыр тонусының көтерілуі (соңғы екі симптом инфекция белгісі болып табылады).
Инфекция белгілерінің пайда болуы күту әдісін тоқтату болып саналады және тез арада босандыру керек.
Слайд 10Жүктіліктің 34-37 аптаға дейінгі гестациялық мерзімі кезінде қағанақ суының босануға
дейінгі ағып кетуін бақылау:
1. Күту әдіс-тәсілін қолдану мүмкін (іншекті тексермей).
2.
Науқасты бақылау жүктілік патологиясы бөліміндегі палатада жүзеге асырылады (дене қызуын, жүрек ырғағын, іштегі нәрестенің ЖЖЖ, жыныс мүшелерінен бөлінген шығындыны, босану тарихына арнайы парақ бастап, 4 сағат сайын жатырдың жиырылуын бақылау).
3. Қағанақ суының босануға дейінгі ағып кету диагнозы қойылғаннан кейін бірден антибиотикопрофилактика басталады (жоғарыдағыға қараңыз).
4. Глюкокортикоидтармен РДС профилактикасын жүргізудің жөнділігін жүктіліктің мерзімін дәл санай алмаған жағдайда қарастыруға болады.
Слайд 12Жүктіліктің 37 аптадан асқан гестациялық мерзімі кезінде қағанақ суының босануға
дейінгі ағып кетуі
Мезгілі жеткен жүктілік кезіндегі ҚБА-ның жиілігі 10% (6-19%)
шамасында. Әйелдердің басым көпшілігінде қағанақ суының өздігінен ағып кетуінен кейін босану өздігінен басталады:• 70% -нда - 24 сағаттың ішінде;
• 90%-нда -48 сағаттың ішінде;
• 2-5%- нда босану 72 сағаттың ішінде де басталмайды;
• жүкті әйелдердің осындай пайызында да босану 7 тәуліктен кейін де басталмайды.
1/3 жағдайда мезгілі жеткен жүктілік кезіндегі ҚБА-ның себебі - жыныс мүшелеріндегі инфекция,(субклиникалық формалары).
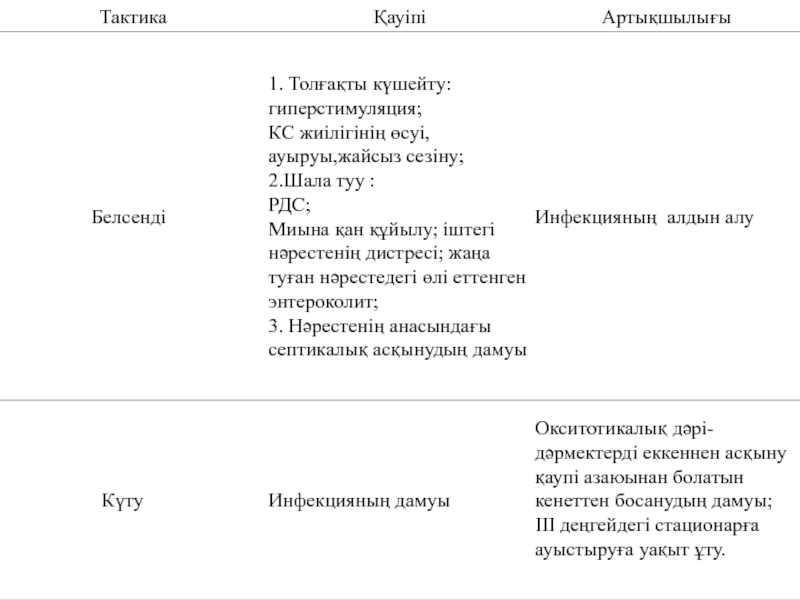
Слайд 13Бақылау
Күту және белсенді әдіс-тәсілі қолданылуы мүмкін. Науқас және оның отбасы
анасы мен іштегі нәресте туралы барлық ақпаратты және қай әдіс-тәсілдің
артықшылығын білуі - науқастан міндетті түрде таңдалған әдіс-тәсілге жазбаша келсімі болуы керек.Слайд 14Күту әдіс-тәсілі (сусыз кезеңнің 24 сағатына дейін):
1. Қынапты тексермей.
2. Науқасты
бақылау жүктілік патологиясы бөліміндегі палатада жүзеге асырылады (дене қызуын, жүрек
ырғағын, іштегі нәрестенің ЖЖЖ, жыныс мүшелерінен бөлінген шығындыны, босану тарихына арнайы парақ бастап, 4 сағат сайын жатырдың жиырылуын бақылау), босану басталған жағдайда акушерлік бөлімге ауыстыру керек.3. Сусыз кезең 18 сағаттан асқан кезде босанғанға дейін әр 6 сағат сайын антибиотикопрофилактика жүргізу керек.
Инфекция белгілері пайда болғанда - күту әдіс-тәсілін тоқтатып, іштегі нәрестенің жағдайын ескере отырып, тез арада босандыру ісіне кірісу керек.
Слайд 15Сусыз кезеңнің 72 сағатынан кейін толғақ күшейген жағдайда инфекцияның жиілігі
және КС өседі
Белсенді тактика:
1. Қынапты саусақпен тексерген кездегі жатыр мойнының
жағдайы.2. Жатыр мойны жетілмеген кезде (Бишопа шкаласы бойынша < 6 балл) - простагландиндерді қолдану көрсетілген (тек қана интравагинальді).
3. Жатыр мойны жетілген кезде - босанудың қозуы простагландиндар және окситоцинмен де болуы мүмкін.
4. Оперативті босандыру акушерлік көрсеткіштер бойынша сусыз кезеңге және хориоамнионит белгісіне қарамастан әдеттегі әдіс бойынша жасалады.
5. Сусыз кезең 18 сағаттан асқан кезде босанғанға дейін әр 6 сағат сайын антибиотикопрофилактикалар жүргізіледі.
Хориоамниониттың клиникалық белгілері болған кезде ғана антибиотикотерапиялар көрсетілген.
Хориоамнионит - тез арада босандырудың абсолюттік көрсеткіші және де әдеттегі әдіс бойынша оперативті босандаруға қайшы келмейді.
Босанғаннан кейінгі бақылау:
Босану кезінде хориоамнионит белгілері болмаса - босанғаннан кейінгі кезеңде антибиотикотерапия тағайындалмайды.
Инфекция белгілері болса - антибактериальдық терапия тағайындалады.
Терапия қалыпты температураның 48 сағатына дейін созылады.
Слайд 16Лабораторлық зерттеулер:
1. Қабылдау бөлмесі сатысында - қағанақ суының бар-жоқтығын білу
үшін айнамен алынған іншектік жағынды ("папоротник" симптомы).
2. Қанның жалпы анализі
лейкоформулардың есебімен. Бұл анализдің негізгілері босану басталғанға дейін әр 12 сағат сайын.3. Зәрдің жалпы анализі. Патологиялық өзгерулер болмаған жағдайда (протеинурия, микроскопия) босанғаннан кейінгі кезеңде, стационардан шығарда қайталау.
4. Қан тобы және резус-фактор.
5. ВИЧ, RW-ға тексеру.
6. Босануды ауырлататын соматикалық немесе акушерлік патология бірлесіп келген жағдайда қанның биохимиялық қосымша анализін алу керек (жалпы билирубин, плазманың жалпы белогін, АЛТ, АСТ, креатинин, зәр, коагулограмма).
Инструменталдық зерттеулер:
1. Іштегі нәрестенің УДЗ, оның биометриясы, жетілу дәрежесі (гестация мерзімі кезінде 37 апта дейін), қағанақ суының мөлшері, доплерометрия (көрсеткіш бойынша).
2. Жүкті әйелдің дене қызуын 4 сағат сайын бақылау (босану тарихы қағазындағы бақылау парағына тіркеу).
3. Жүкті әйелдің АҚ, ЖЖЖ сағат сайын өлшеу (босану тарихы қағазындағы бақылау парағына тіркеу).
3. Диурезді бақылау (босану тарихы қағазындағы бақылау парағына тіркеу).
4. Іштегі нәрестенің ЖЖЖ стетоскоппен 30 минут сайын бір рет немесе ауық-ауық КТГ бақылау. Мекония араласқан қағанақ суының ағу кезінде, окситоцинмен толғақты күшейткенде, босануды ЭДА фонында жүргізгенде - үздіксіз КТГ.
Слайд 18Емдеу тактикасы
Ем мақсаты
34 аптаға дейінгі мерзімдегі іштегі нәресте РДС профилактикасы,
инфекция профилактикасы. Жатыр мойны жетілмеген жағдайда - жүкті әйелдің ағзасын
босануға дайындау мақсатында простагландиндарды интравагинальды қолдану. Толғақты күшейту мақсатында - в/і окситоцин немесе простагландиндерді қолдану.Дәрі-дәрмексіз ем
Режим № 3, тамақтану мен сұйық ішуге шектеу жоқ. Жеке бастың гигиенасы. Тәулігіне 1-2 іш киім ауыстыру, сағат сайын төсеуіш (подкладка) ауыстыру.
Слайд 19Дәрі-дәрмектік ем:
1. РДС профилактикасы мақсатында - кортикостероидтар - курсына 24
мг; бетаметазонды (по 12 мг).
2. б/і 24 сағатан кейін немесе
24 мг дексаметазон (12 сайын 12 мг-нан в/і) (1a).3. Гестацияның 28 ден 37 аптаға дейінгі мерзімінде антибиотикопрофилактика ҚБА диагнозын қойғаннан кейін бірден басталады және бала туғанға дейін жалғасады, бірақ 7 күнен аспауы керек ( 8 сағаттан кейін 0,5-тен таблеткадағы эритромицин) (1a).
Гестация мерзімі 37 аптадан асқан кездегі ҚБА жағдайында усыз кезең 18 сағаттан асқан кезде антибиотикопрофилактика - босанғанға дейін 6 сағат сайын 2 г в/і (жақсырақ) ампициллин немесе в/і.
ҚБА белсенді әдіспен жүргізуде антибиотикотерапия хориоамниониттың клиникалық белгілері болған кезде ғана болды (6 сағат сайын 2 г в/і ампициллин (бала туылғанға дейін салуға болады) + бала туылғаннан кейін тәулігіне 1 рет 5 мг/кг в/і гентамицин; 8 сағат сайын 500 мг метрогил). Қалыпты температурада терапия 48 сағатқа дейін созылады.
4. Токолитиктер (гинипрал 4 мл-нан инфузионно натрия хлоридтің 0,9% 400мл физиологиялық ертіндіде) мезгілінен бұрын босананған кезде 48 сағаттан аспайтын кезеңге тағайындалған.
5. Ағзаны босануға дайындау мақсатында жатыр мойнының артқы свод простагландинді енгізу жолмен, мысалы - препидил - гель.
6. Толғақты күшейту - окситоцин.