Слайд 1Трансплантация печени
Выполнила:
Студент 612 группы
лечебного факультета
Киселёва Ю. В.
Слайд 2История
1955 г. C.Welch- трансплантация печени паравертебральное пространство собак.
1963 г.
Т.Старзл- первая ортотопическая трансплантация печени.
1964 г. К.Абсолон- а гетеротопическая трансплантация
печени.
Пациенты умерли, и несколько последующих операций также не привели к успеху.
1968 г. Т.Старзл- первый выживший больном после трансплантация печени.
14 февраля 1990 г.
Александр Константинович Ерамишанцев и Сергей Владимирович Готье в Российском научном центре хирургии РАМН провели первую в стране пересадку печени.
Слайд 3Оперативное вмешательство может длится 10-12 часов (трансплантация сердца — 2-3
часа).
За время операции переливают до 10-12 литров крови и
кровезамещающих растворов.
Изъятие органа производят только при работающем сердце (после констатации смерти мозга донора).
Цена операции — около 2,5–3 миллионов рублей.
В США трансплантация печени обойдется приблизительно в 500 000 долларов.
В Германии- 200 000–400 000 долларов.
В Израиле- 250 000–270 000 долларов.
В Южной Корее - 200 000–250 000 долларов.
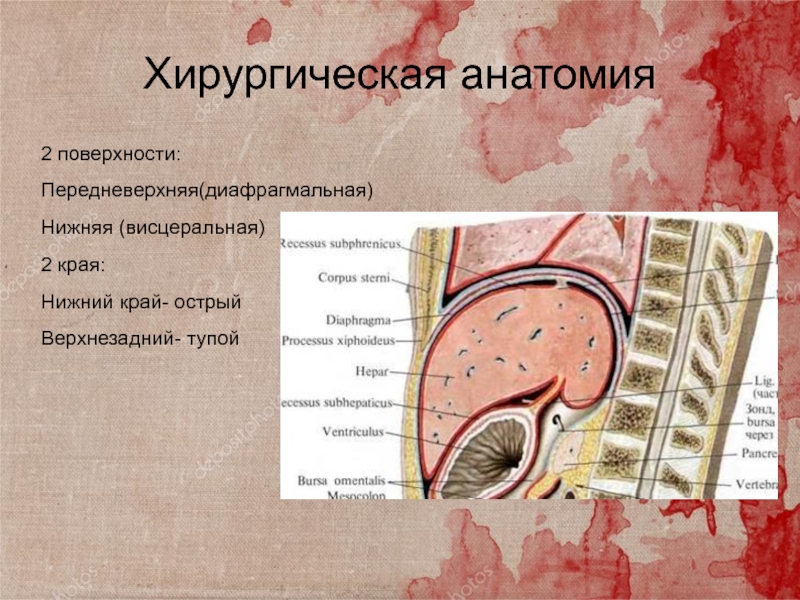
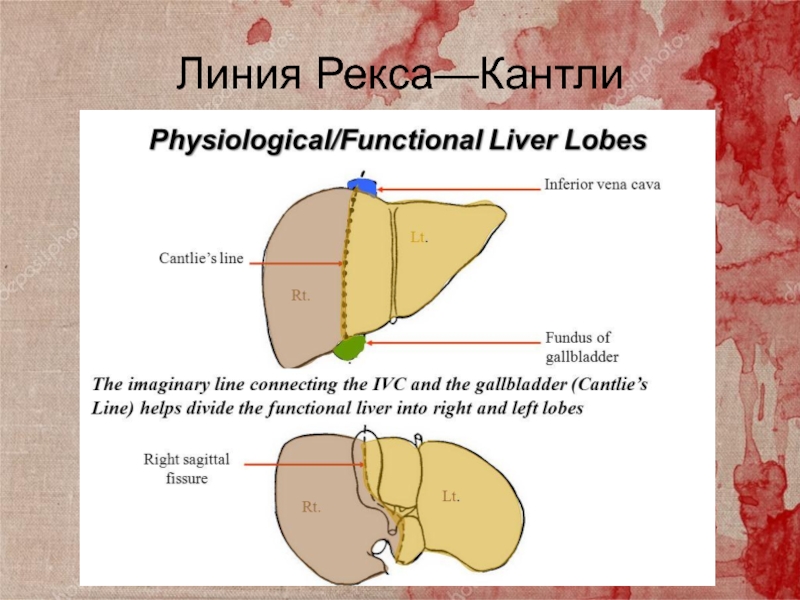
Слайд 4Хирургическая анатомия
2 поверхности:
Передневерхняя(диафрагмальная)
Нижняя (висцеральная)
2 края:
Нижний край- острый
Верхнезадний- тупой
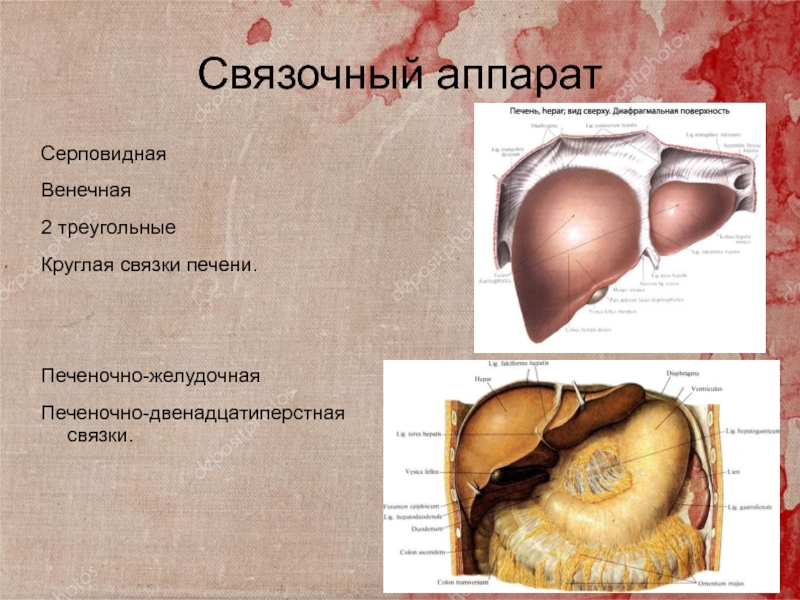
Слайд 5Связочный аппарат
Серповидная
Венечная
2 треугольные
Круглая связки печени.
Печеночно-желудочная
Печеночно-двенадцатиперстная связки.
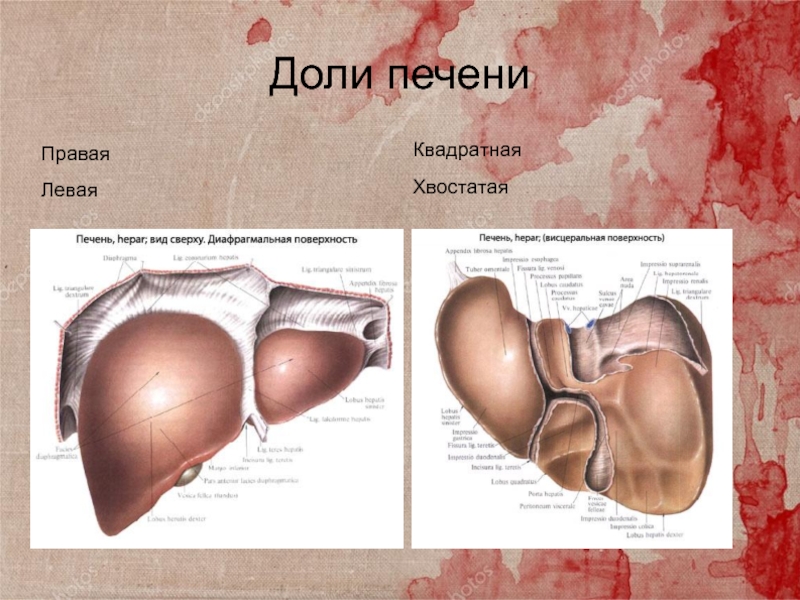
Слайд 6Доли печени
Правая
Левая
Квадратная
Хвостатая
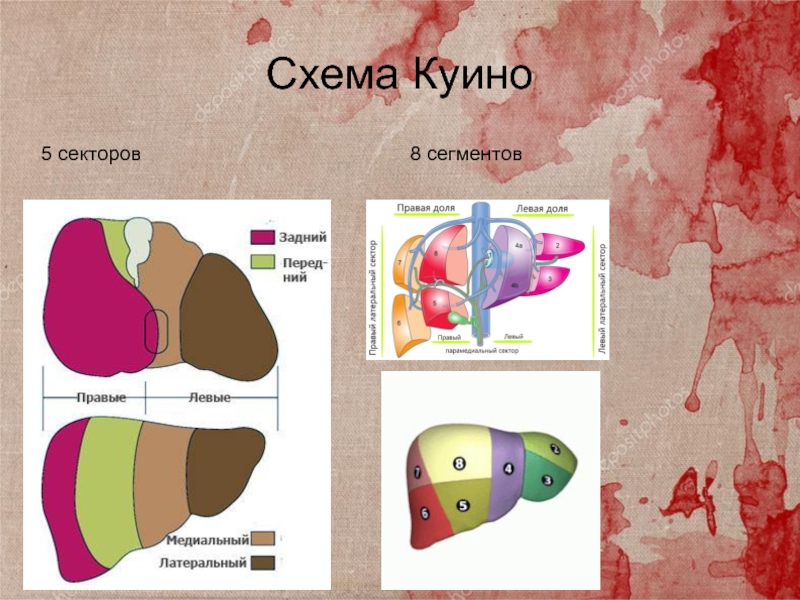
Слайд 7Схема Куино
5 секторов
8 сегментов
Слайд 8Деление на секторы и сегменты по разветвлению печеночной артерии
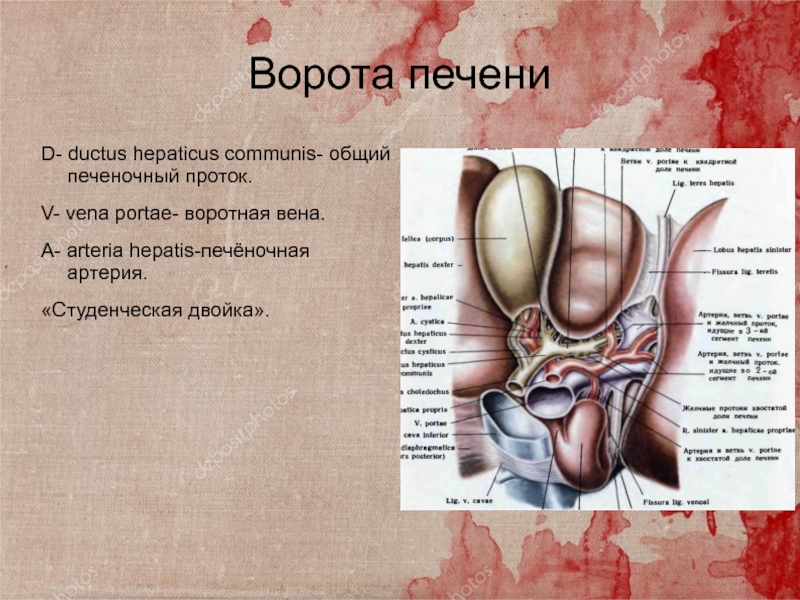
Слайд 10Ворота печени
D- ductus hepaticus communis- общий печеночный проток.
V- vena portae-
воротная вена.
A- arteria hepatis-печёночная артерия.
«Студенческая двойка».
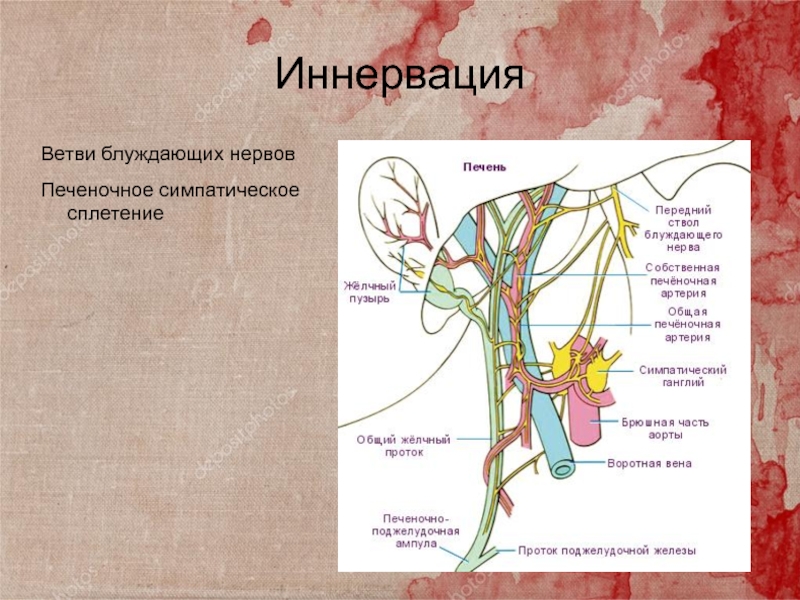
Слайд 11Иннервация
Ветви блуждающих нервов
Печеночное симпатическое сплетение
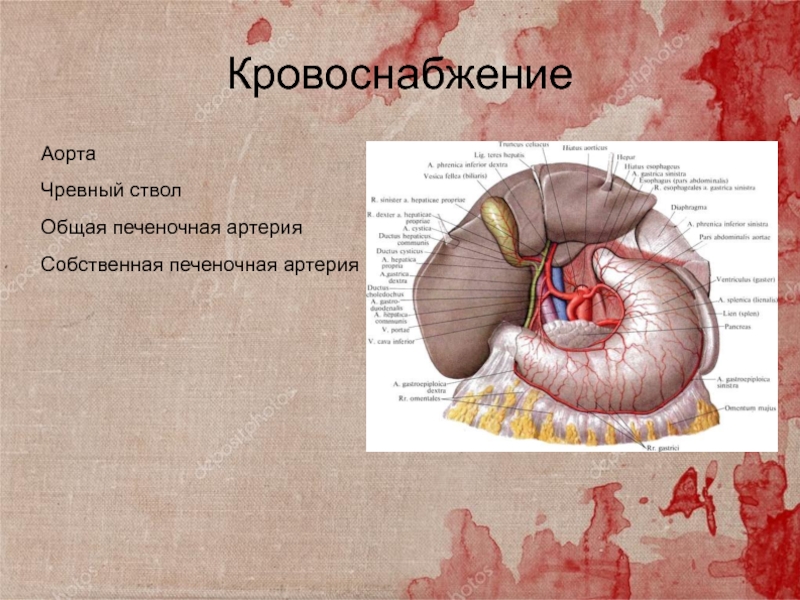
Слайд 12Кровоснабжение
Аорта
Чревный ствол
Общая печеночная артерия
Собственная печеночная артерия
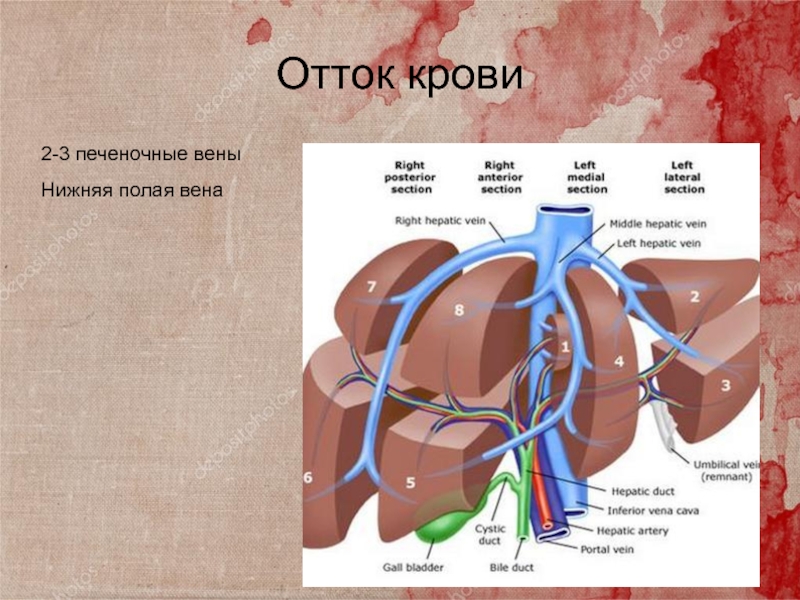
Слайд 13Отток крови
2-3 печеночные вены
Нижняя полая вена
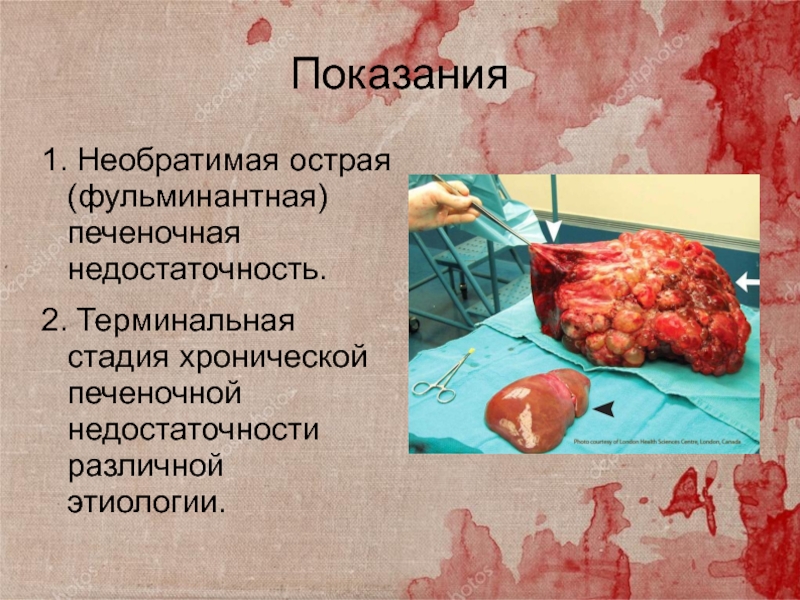
Слайд 14Показания
1. Необратимая острая (фульминантная) печеночная недостаточность.
2. Терминальная стадия хронической печеночной
недостаточности различной этиологии.
Слайд 15Фульминантная (молниеносная) печеночная недостаточность.
Причина- быстрая массивная гибель 80-90% клеток печени.
В течение 7 дней развивается печеночная энцефалопатия и коагулопатия с
геморрагическим синдромом.
Продромальный период: тошнота, рвота, желтуха.
Летальность 50–90%.
Трансплантация печени должна быть выполнена в течение 2-3 дней до развития необратимых неврологических нарушений
Слайд 16Этиология ОПечН
30–80% вирусный гепатит,
30-50% – химические реагенты и лекарства,
5%— яды,
5%— ишемия и гипоксия печени,
5-10% – метаболические
нарушения.
• Гепатит A, B, C, D, E, серонегативный гепатит.
• Herpes simplex, cytomegalovirus
•Ацетаминофен (парацетамол), противотуберкулезные препараты, антиконвульсанты, антибиотики, НПВС, аспирин (у детей)
• Наркотики (экстези, кокаин).
• Четыреххлористый углерод, фосфор, Amanita phalloides (мухомор), алкоголь, сурогаты алкоголя
•Ишемия, вено-окклюзионная болезнь, синдром Бадда-Киари (тромбоз печеночных
вен).
•HELLP–синдром (гемолиз, повышение печеночных ферментов, снижение уровня тромбоцитов).
•Болезнь Вильсона-Коновалова, аутоиммунные заболевания, лимфома.
• Травма.
Слайд 17Критерии Госпиталя Королевского колледжа
1. При передозировке парацетамола:
pH < 7.3
или протромбиновое время > 100 с (N 11-15 с.) и
уровень сывороточного креатинина > 300 мкмоль/л
при наличии энцефалопатии 3-4 стадии (кома 1-2).
2. При других причинах:
протромбиновое время > 100 с
или 3 из следующих критериев:
• возраст < 10 лет или > 40 лет;
•причина не-A, не-B гепатит, галотановый гепатит или идиосинкразия на лекарственные препараты;
•длительность желтухи перед появлением энцефалопатии > 7 дней;
• протромбиновое время > 50 с;
• уровень сывороточного билирубина > 300 мкмоль/л.
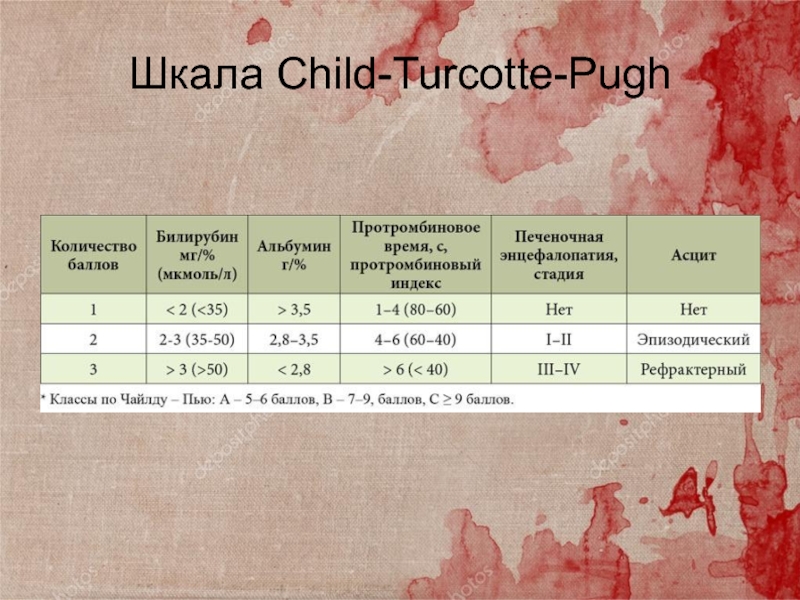
Слайд 18Терминальная стадия хронических диффузных заболеваний печени
• терминальные стадии заболевания печени,
при которых ожидаемая
продолжительность жизни составляет менее 1 года (классы В
и С по Child-Turcotte-Pugh);
• цирроз печени со стойкой паренхиматозной желтухой;
• цирроз с энцефалопатией;
• цирроз с повторными кровотечениями из расширенных вен пищевода;
• цирроз, сопровождающийся гепаторенальным синдромом,
устойчивым асцитом, нарастающей печеночной недостаточностью;
• очаговое заболевание печени, при котором технически невозможна
резекция;
• гепатоцеллюлярная карцинома в пределах Миланских критериев; (единственная опухоль ≤5 см; две или три опухоли не более 3 см; без сосудистой инвазии)
• билиарная атрезия и врожденные аномалии желчных протоков.
Слайд 20Шкала MELD (Model for End-Stage Liver Disease)
Трехмесячная смертность от заболеваний
печени:
MELD Смертность
40 и более 71.3%
30-39
52,6%
20-29 19,6%
10-19 6,0%
менее 9 1.9%
Слайд 21Противопоказания
Абсолютные:
• ВИЧ-инфекция
• внепечёночное распространение злокачественных опухолей
• активная внепеченочная
инфекция
• активный алкоголизм, наркомания
• психические заболевания, исключающие регулярный
прием иммунодепрессантов.
Относительные:
• высокий кардиологический или анестезиологический риск
• распространенный тромбоз воротной вены
• ранее перенесенные вмешательства на печени
• возраст более 60 лет
• индекс массы тела более 35 кг/м2
• ? холангиокарцинома
Слайд 22Основные диагностические мероприятия
• определение группа крови, Rh-фактор;
• общий анализ крови;
•
общий анализ мочи;
• развернутый биохимический анализ крови ;
• развернутая коагулограмма
•
определение онкомаркеров
• бактериологическое обследование
• определение антинуклеарных аутоантител ИФА методом;
• ИФА вирусные гепатиты В, С и D;
• анализ крови на ВИЧ-инфекцию;
• ИФА на вирусы группы герпесов
• HLA-типирование
• cross-match с донором.
• УЗИ брюшной полости;
• ЭКГ;
• спирография;
• обзорная рентгенография органов грудной клетки;
• эзофагогастродуоденоскопия;
• эхокардиография;
• допплерография сосудов брюшной полости;
• КТ брюшной полости с ангиографией.
• консультация кардиолога;
• консультация психолога;
• консультация оториноларинголога;
• консультация стоматолога;
• консультация гепатолога;
• консультация инфекциониста.
Слайд 23Дополнительные диагностические мероприятия
• определение вирусов гепатитов В, С и D
методом ПЦР;
• определение общих антител классов А, М,G в сыворотке
крови серологическим методом;
• исследование с применением моноклональных антител иммуногистохимическим методом;
• МРХПГ;
• консультация анестезиолога-реаниматолога.
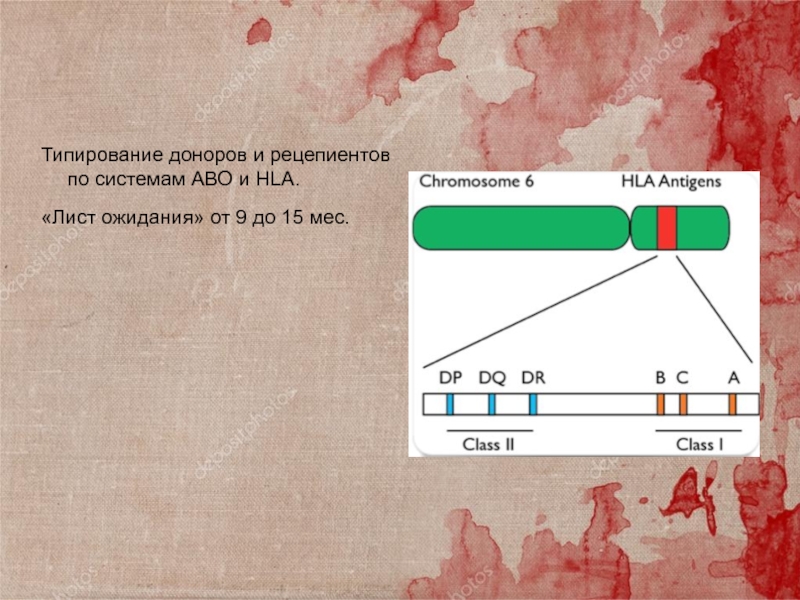
Слайд 24Типирование доноров и рецепиентов по системам АВО и HLA.
«Лист ожидания»
от 9 до 15 мес.
Слайд 25Классификация
По типу пересаживаемого органа:
• трансплантация целой печени, полученной от посмертного
донора;
• сплит-трансплантация- полученной от посмертного донора;
• трансплантация части печени, полученной
от живого донора.
По варианту модели трансплантации:
• ортотопическая трансплантация,
• гетеротопическая трансплантация добавочной печени.
Слайд 26Основные причины смерти мозга
• тяжелая черепно-мозговая травма;
• нарушения мозгового кровообращения различного генеза;
• асфиксия
различного генеза;
• внезапная остановка сердечной деятельности с последующим её восстановлением -
постреанимационная болезнь.
Слайд 27Клинические критерии смерти мозга
Полное и устойчивое отсутствие сознания (кома).
Атония всех
мышц.
Отсутствие реакции на сильные болевые раздражения в области тригеминальных точек
и любых других рефлексов, замыкающихся выше шейного отдела спинного мозга.
Отсутствие реакции зрачков на прямой яркий свет.
Отсутствие корнеальных рефлексов.
Отсутствие окулоцефалических рефлексов .
Отсутствие окуловестибулярных рефлексов.
Отсутствие фарингеальных и трахеальных рефлексов.
Отсутствие самостоятельного дыхания.
Дополнительные критерии:
ЭЭГ
Двукратная ангиография четырех магистральных сосудов головы (общие сонные и позвоночные артерии).
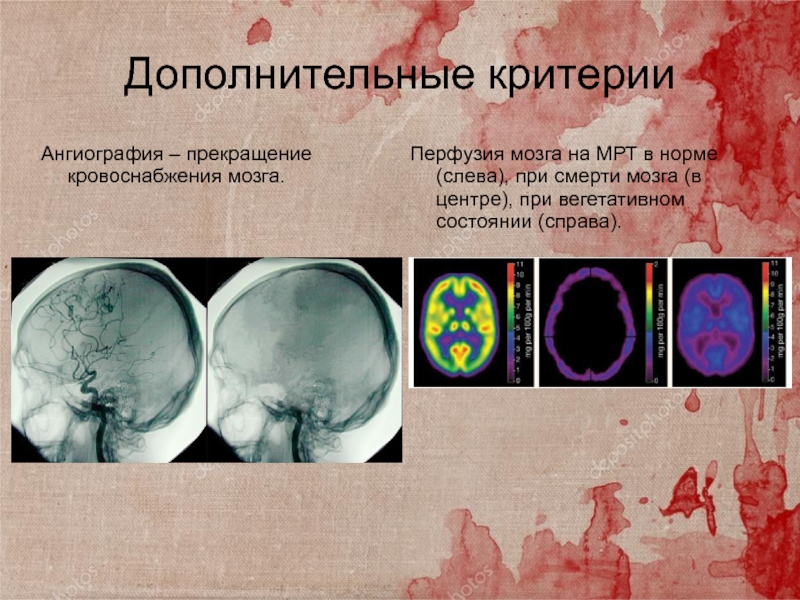
Слайд 28Ангиография – прекращение кровоснабжения мозга.
Перфузия мозга на МРТ в норме
(слева), при смерти мозга (в центре), при вегетативном состоянии (справа).
Дополнительные
критерии
Слайд 29Изъятие органов невозможно при наличии:
Доказанной системной инфекции;
Любых злокачественных опухолей, кроме
опухолей головного мозга;
Инфекционных заболеваний;
Сахарного диабета, гипертонической болезни и других сердечно-сосудистых
заболеваний тяжелого течения;
Длительного периода гипотензии или асистолии, влекущих за собой ишемические повреждения органов.
Слайд 30Правила изъятия органов
Асептичность.
Орган изымается вместе с сосудами и протоками
с максимально возможным их сохранением.
После изъятия орган перфузируется специальным
раствором (Евро-Коллинз: калий, фосфат, сульфат и глюкоза) при температуре 6-10°С.
Орган сразу же имплантируют или помещают в специальные герметичные пакеты с раствором Евро-Коллинз и хранят при температуре 4-6°С несколько часов.
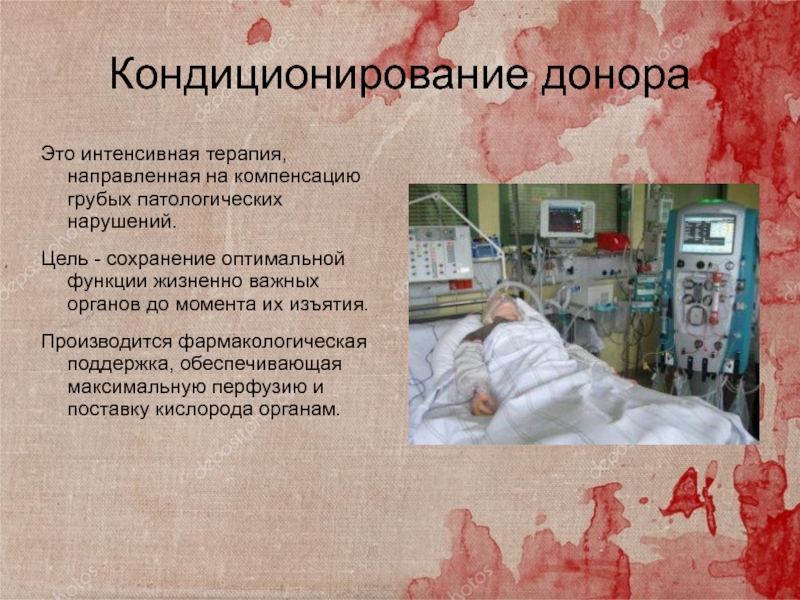
Слайд 31Кондиционирование донора
Это интенсивная терапия, направленная на компенсацию грубых патологических нарушений.
Цель - сохранение оптимальной функции жизненно важных органов до момента
их изъятия.
Производится фармакологическая поддержка, обеспечивающая максимальную перфузию и поставку кислорода органам.
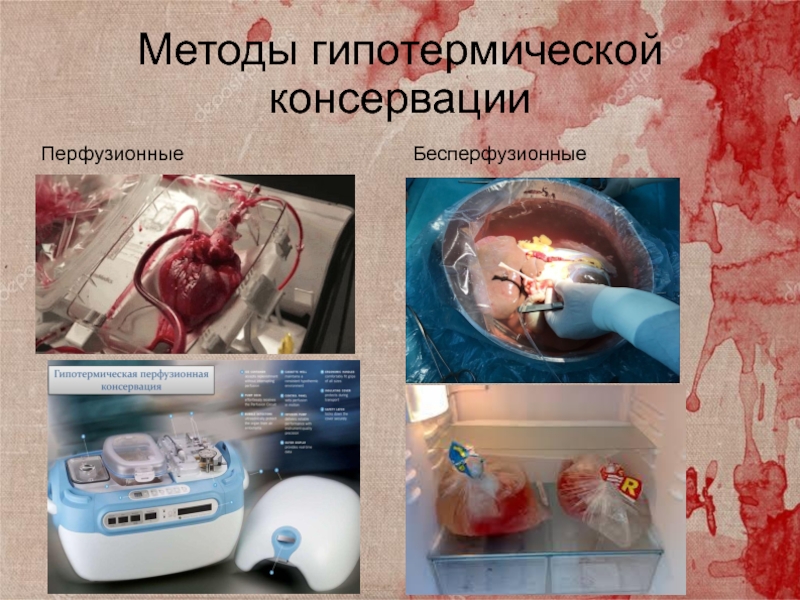
Слайд 32Методы гипотермической консервации
Перфузионные
Бесперфузионные
Слайд 33Подготовка печеночного графта на Baсk Table
Канюлируются воротная вена, печеночная вена,
производится промывание/перфузия печеночного графта до «чистых вод» через артерию и
вену физиологическим раствором с гепарином, а затем 1-3 л. консервирующим раствором.
Препаровка сосудов, а также, желчного протока, для формирования анастомозов.
Слайд 34Подготовка к трансплантации
Cell saver.
Аппарат вено-венозного шунтирования.
Коагуляционно-ультразвуковой комплекс.
Операционный микроскоп.
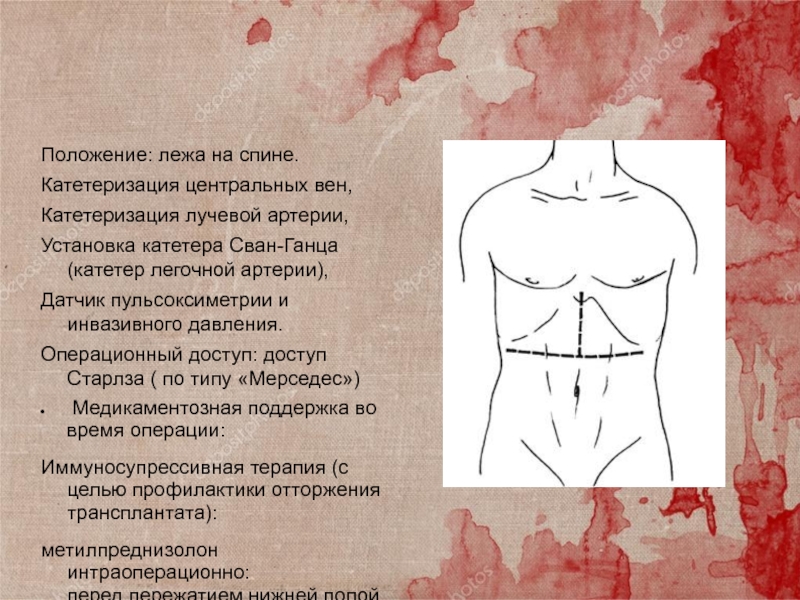
Слайд 35Положение: лежа на спине.
Катетеризация центральных вен,
Катетеризация лучевой артерии,
Установка катетера Сван-Ганца
(катетер легочной артерии),
Датчик пульсоксиметрии и инвазивного давления.
Операционный доступ: доступ
Старлза ( по типу «Мерседес»)
Медикаментозная поддержка во время операции:
Иммуносупрессивная терапия (с целью профилактики отторжения трансплантата):
метилпреднизолон интраоперационно:
перед пережатием нижней полой вены ;
перед реперфузией трансплантата ;
базиликсимаб (иммуносупрессор) , в/в, перед реперфузией.
Слайд 36Виды техник
Классическая техника ортотопической трансплантации печени.
Техника Piggyback (комбинированная).
Piggyback c
формированием анастомоза по типу «бок в бок».
Техника родственной ортотопической
трансплантации левого латерального сектора печени.
Слайд 37Этапы
1. Гепатэктомия;
2. Наложение сосудистых анастомозов (кавальная, портальная, артериальная
реконструкция);
3. Гемостаз и формирование желчеотводящего анастомоза.
Слайд 38Общие моменты
Ревизия органов брюшной полости.
Эвакуация асцитической жидкости.
Холецистэктомия.
+/-Спленэктомия.
Рассечение круглой и серповидной,
левой треугольной и левой венечной связки.
Мобилизуются элементы печеночно- двенадцатиперстой
связки: печеночная артерия, портальная вена, желчный проток.
Рассечение правой венечной связки и мобилизация правой доли печени.
Доступ к позадипеченочному отделу НПВ.
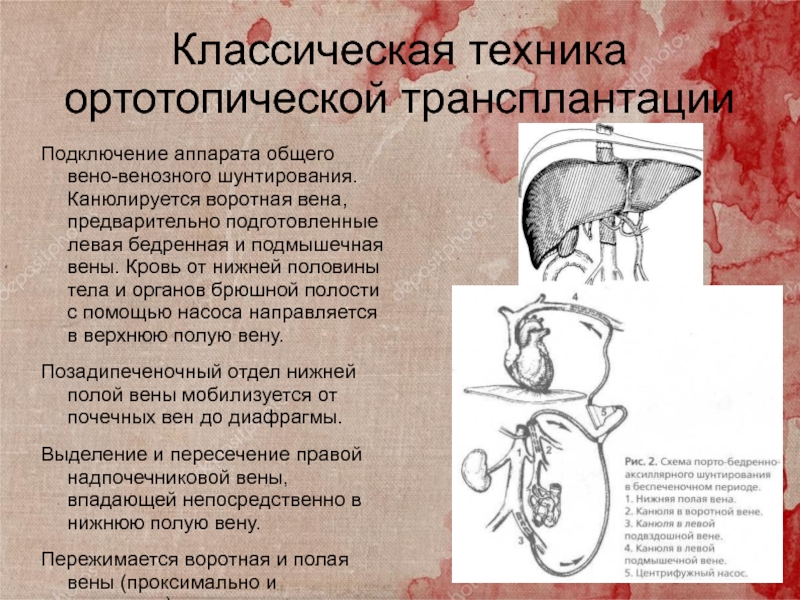
Слайд 39Классическая техника ортотопической трансплантации
Подключение аппарата общего вено-венозного шунтирования. Канюлируется
воротная вена, предварительно подготовленные левая бедренная и подмышечная вены. Кровь
от нижней половины тела и органов брюшной полости с помощью насоса направляется в верхнюю полую вену.
Позадипеченочный отдел нижней полой вены мобилизуется от почечных вен до диафрагмы.
Выделение и пересечение правой надпочечниковой вены, впадающей непосредственно в нижнюю полую вену.
Пережимается воротная и полая вены (проксимально и дистально),
Гепатэктомия.
Формируются анастомозы нижней полой вены донорской печени и реципиента проксимально и дистально.
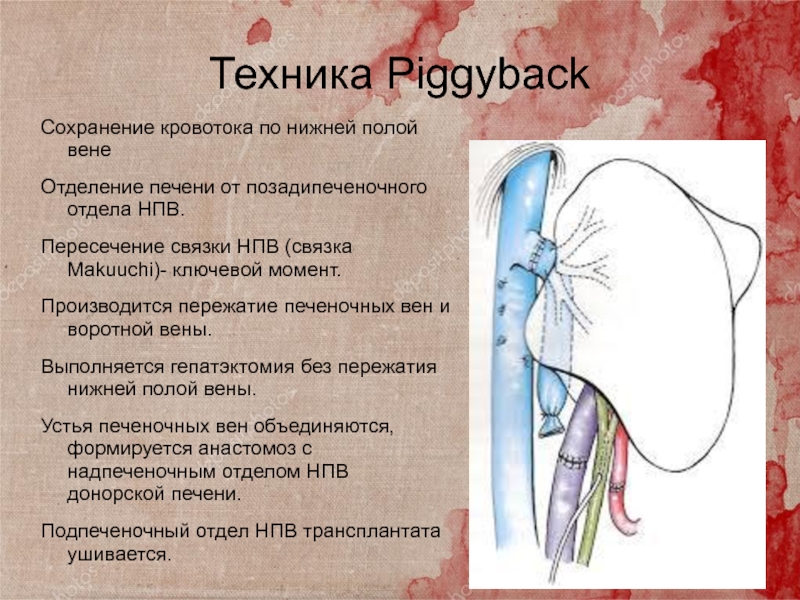
Слайд 40Техника Piggyback
Сохранение кровотока по нижней полой вене
Отделение печени от
позадипеченочного отдела НПВ.
Пересечение связки НПВ (связка Makuuchi)- ключевой момент.
Производится пережатие печеночных вен и воротной вены.
Выполняется гепатэктомия без пережатия нижней полой вены.
Устья печеночных вен объединяются, формируется анастомоз с надпеченочным отделом НПВ донорской печени.
Подпеченочный отдел НПВ трансплантата ушивается.
Слайд 41Техника Piggyback c формированием анастомоза
«бок в бок»
Ушиваются проксимальный и
дистальный отдел полой вены донорской печени.
Продольное частичное пережатие полой вены
реципиента
Широко рассекается передняя
стенка НПВ рецепиента.
Рассекается задняя стенка НПВ трансплантата
Выполняется формирование анастомоза.
Анастомоз воротной вены.
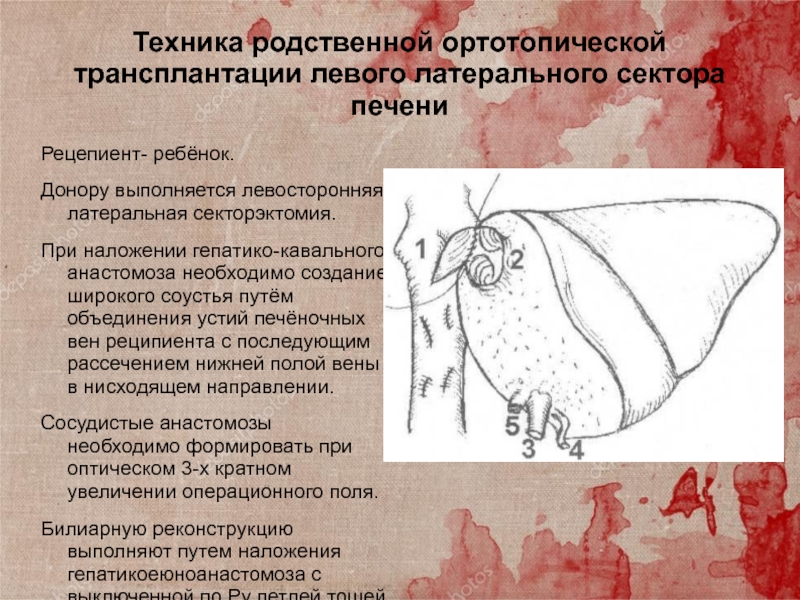
Слайд 42Техника родственной ортотопической трансплантации левого латерального сектора печени
Рецепиент- ребёнок.
Донору
выполняется левосторонняя латеральная секторэктомия.
При наложении гепатико-кавального анастомоза необходимо создание широкого
соустья путём объединения устий печёночных вен реципиента с последующим рассечением нижней полой вены в нисходящем направлении.
Сосудистые анастомозы необходимо формировать при оптическом 3-х кратном увеличении операционного поля.
Билиарную реконструкцию выполняют путем наложения гепатикоеюноанастомоза с выключенной по Ру петлей тощей кишки..
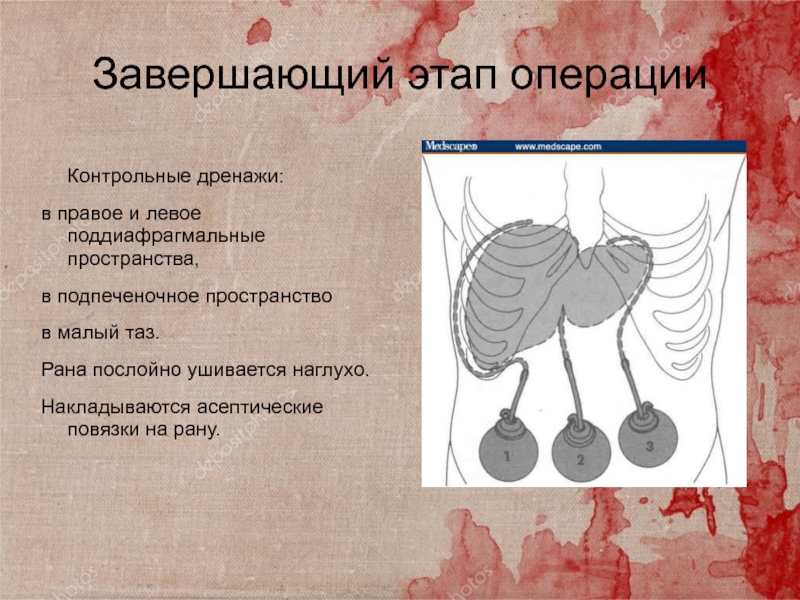
Слайд 43Завершающий этап операции
Контрольные дренажи:
в правое и левое
поддиафрагмальные пространства,
в подпеченочное
пространство
в малый таз.
Рана послойно ушивается наглухо.
Накладываются асептические повязки на
рану.
Слайд 44Мониторинг пациентов в раннем послеоперационном периоде
1. Мониторинг:
ЭКГ
Пульсоксиметрия
Частота дыхания
Диурез
Контроль отделяемого из дренажей
Учет отделяемого по назогастральному зонду
Температура тела
2. Контроль показателей газового и электролитного состава крови, кислотнощелочного равновесия.
3. Контроль показателей тканевого метаболизма: уровень лактата,
содержание глюкозы в плазме крови
Слайд 454. Общий анализ крови
5. Биохимическое исследование крови
6. Показатели коагулограммы
7. Контроль титров группоспецифических антител
8. Ежедневные микробиологические исследования крови
9.
Определение концентрации иммуносупрессивных препаратов
10. УЗИ
11. Рентгенография органов грудной клетки
12. КТ по показаниям
Слайд 46Терапия в раннем послеоперационном периоде
Антибактериальная профилактика.
Противогрибковая терапия: флуконазол.
Блокаторы желудочной секреции:
ингибиторы протонной помпы и антагонисты Н2-гистаминовых рецепторов.
Спазмолитические средства при билиарном
анастомозе по типу «конец в конец» - но-шпа, после восстановления перистальтики - дюспаталин.
Гепарин по показаниям. Далее переход на низкомолекулярные гепарин.
Иммуносупрессивная терапия: Метилпреднизолон, Базиликсимаб, Такролимус, Микофенолаты.