Слайд 1Трансплантология и биоэтика. Биоэтические проблемы трансплантологии
Слайд 2 Трансплантация
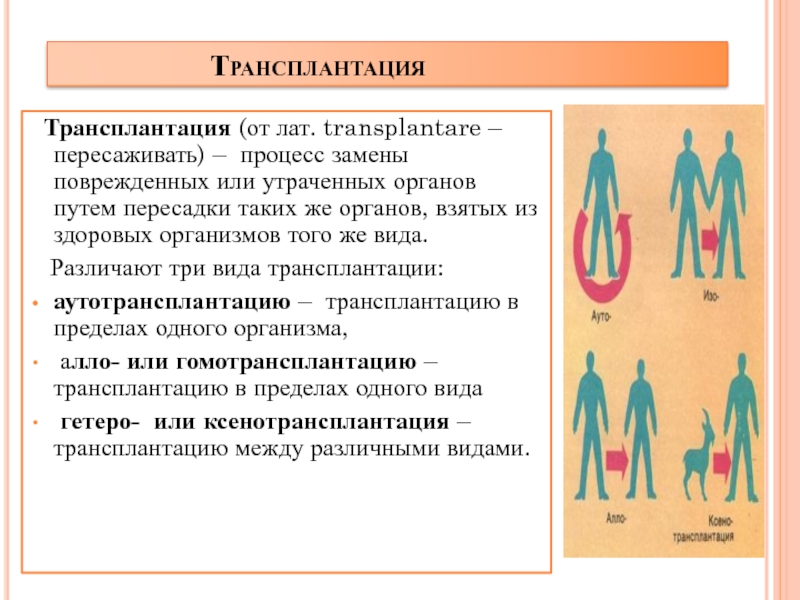
Трансплантация (от лат. transplantare – пересаживать) – процесс замены поврежденных или
утраченных органов путем пересадки таких же органов, взятых из здоровых организмов того же вида.
Различают три вида трансплантации:
аутотрансплантацию – трансплантацию в пределах одного организма,
алло- или гомотрансплантацию – трансплантацию в пределах одного вида
гетеро- или ксенотрансплантация – трансплантацию между различными видами.
Слайд 3 Все операции трансплантации разделяют на :
пересадку органов или комплексов органов (трансплантация
сердца, почки, печени, поджелудочной железы, комплекса «сердце-лёгкие») и
пересадку тканей и
клеточных культур (пересадка костного мозга, культуры β-клеток поджелудочной железы, эндокринных желёз и др.).
Виды источников органов и/или тканей для трансплантации
1. трупное донорство – 75-90 %;
2. живые доноры;
3. искусственные органы и ткани;
4. органы животных (ксенотрансплантаты);
5. фетальные ткани.
Слайд 5 Актуальность изучения этических проблем пересадки органов в клинической практике
обусловлена тем, что в каждом случае она связана с решением сразу двух
людей — донора — человека, который может отдать свои органы или ткани для пересадки — и реципиента — лица, нуждающегося в такой пересадке.
Профессиональная врачебная этика в отношении трансплантации органов однозначна: помочь больному-реципиенту необходимо обязательно, но не за счет здоровья донора. Законом запрещается пересадка органа, если заведомо известно, что эта операция нанесет необратимый вред донору. Второе правило объясняет механизм принятия решения врачом: трансплантация органов допустима, если результат операции оправдывает нежелательные побочные эффекты.
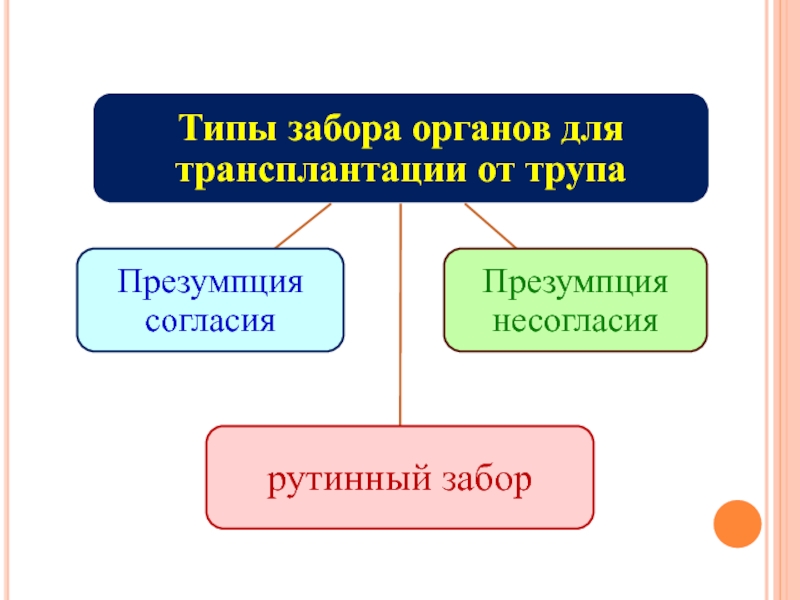
Слайд 7Рутинный забор
основанием является сложившаяся практика, согласно которой власти могут
по своему усмотрению распоряжаться телом умершего человека. В частности, они
дают службам здравоохранения полномочия производить вскрытие, забирать органы для научных и прочих манипуляций, использовать физиологические жидкости и ткани трупа для самых разных целей.
Тело умершего человека в данном случае трактуется как государственная собственность, которую медики могут использовать в общественных интересах.
Слайд 8Механизм презумпции согласия
(или предполагаемого согласия)
Этот принцип отличается от рутинного
забора тем, что хотя специальное разрешение на забор органов после
смерти и не испрашивается, но согласие на такой забор предполагается, то есть констатируется отсутствие отказа от подобной манипуляции.
Действующий закон по трансплантологии предоставляет право на отказ как самому человеку – заранее, так и его родственникам – после его смерти.
Слайд 9Презумпция согласия
(«предполагаемое согласие», «модель возражения»)
Согласие подразумевается, поскольку люди в
течение своей жизни не выражают в явной форме своего несогласия
Слайд 10Презумпция несогласия
(«модель согласия»)
Для изъятия органов с целью трансплантации необходимо
явно выраженное прижизненное согласие от самого донора
Слайд 11
Информированное согласие потенциального донора
выражается в форме его прижизненного распоряжения
или согласия членов семьи после его смерти
используется в Соединенных
Штатах, Голландии, Португалии и ряде других стран. Такой подход называют «презумпция несогласия», поскольку в данном случае предполагается, что отсутствие явно выраженного согласия равносильно отказу
Слайд 121. Органы человека не могут рассматриваться как объект купли и
продажи.
2. Пересадка от живого донора может основываться только на добровольном
самопожертвовании ради спасения жизни другого человека. В этом случае согласие на изъятие органа становится проявлением любви и сострадания.
3. Потенциальный донор должен быть полностью информирован о возможных последствиях эксплантации органа для его здоровья.
4. Морально не допустима эксплантация, прямо угрожающая жизни донора. Согласно российскому законодательству изъятие органа у живого донора допускается только в том случае, если донор состоит с реципиентом в генетической связи, за исключением случаев пересадки костного мозга.
5. Неприемлемо сокращение жизни одного человека, в том числе через отказ от жизнеподдерживающих процедур с целью продления жизни другого.
Основные этические принципы, регулирующие
трансплантацию органов или тканей человека
Слайд 136. Наиболее распространенной практикой является изъятие органа у только что
скончавшихся людей. Здесь должна быть исключена неясность в определение момента
смерти.
7. Условиями этически корректной диагностики «смерти мозга» является соблюдение трех принципов: принципа единого подхода, принципа коллегиальности и принципа финансово-организационной независимости бригад.
8. Приоритет распределения донорских органов не должен определяться выявлением преимущества отдельных групп и специальным финансированием.
9. При распределении донорских органов учитывается три критерия: иммунологическая совместимость пары донор-реципиент, степень тяжести состояния реципиента и очередность.
10. Морально не допустимо использовать наиболее незащищенных и находящихся в экстремальных ситуациях контингентов людей: бездомных, пациентов психиатрических клиник, детей, жителей экономически отсталых стран.
Слайд 14 Применение различных технологий трансплантации органов и тканей имеет
определенные ограничения, как медицинского, так и этико-правового характера.
К
медицинским факторам относятся проблемы иммунологического подбора донора, показатели здоровья реципиента, некоторые из которых становятся противопоказаниями для трансплантации, проведение послеоперационной иммуносупрессивной терапии, а также научно-медицинские проблемы разработки и применения технологий трансплантации органов и тканей.
В соответствии с принятыми международными и отечественными принципами главным критерием, влияющим на решение врача, является степень иммунологической совместимости пары донор–реципиент.
Критерии, учитываемые при распределении донорских органов (выборе реципиента)
1.Степень совместимости пары донор – реципиент;
2.Степень тяжести реципиента (приоритет реципиента, находящегося в угрожающем состоянии);
3. Очерёдность (длительность нахождения в «листе ожидания»).
Слайд 15К оспроблемам трансплантологии новным этическим и правовым следует отнести проблемы:
•
определения момента смерти человека;
• изъятия донорского материала (у живого донора
или трупа);
• торговли человеческими органами и тканями;
• распределения дефицитных ресурсов (донорских органов и тканей);
• распределением органов и/ или тканей между реципиентами
• коммерциализацией трансплантологии
• ксенотрансплантации и др.
Слайд 16
Определение смерти человека
Остается большой этической, правовой и медицинской проблемой
вопрос об определении момента смерти человека,
т.е. когда мы начинаем
считать человека умершим. Особо дискуссионными предстают в этой связи критерии смерти человека:
кардиопульмонологический критерий (биологическая смерть)
неврологический критерий
(смерть мозга)
Неоднозначен и сам
критерий «смерти мозга»
(установлен в 1968 г. комитетом Гарвардской медицинской школой в США):
Смерть всего головного мозга
Смерть ствола головного мозга (отдел мозга, обеспечивающий работу систем кровообращения и дыхания, остановка сердца и дыхания по сути – биологическая смерть)
Смерть коры головного мозга
Слайд 17Проблема забора органов и(или) тканей у донора рассматривается в зависимости от
того, является ли донор живым или мертвым человеком. Пересадка органа
от живого донора сопряжена с причинением вреда его здоровью. В трансплантологии соблюдение этического принципа «не навреди» в случаях, когда донором является живой человек, оказывается практически невозможным
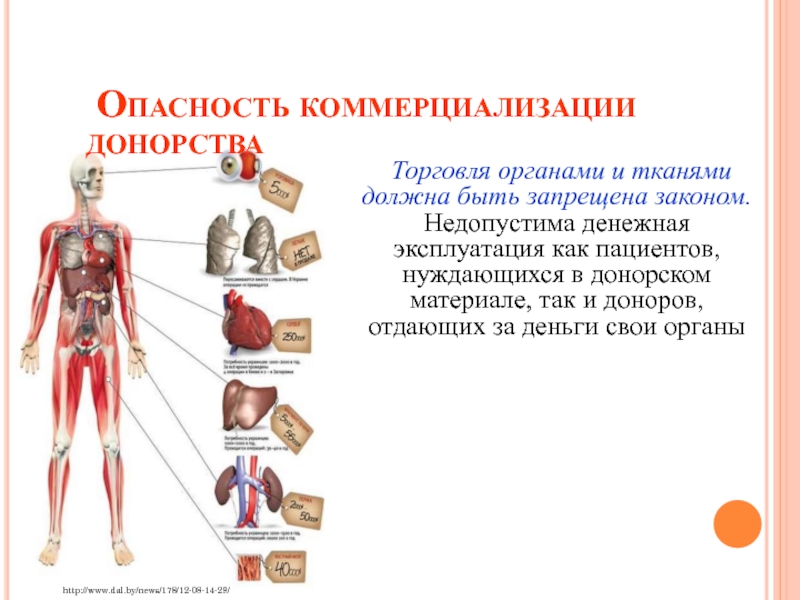
Слайд 18 Опасность коммерциализации донорства
Торговля органами и тканями
должна быть запрещена законом. Недопустима денежная эксплуатация как пациентов, нуждающихся
в донорском материале, так и доноров, отдающих за деньги свои органы
http://www.dal.by/news/178/12-08-14-29/
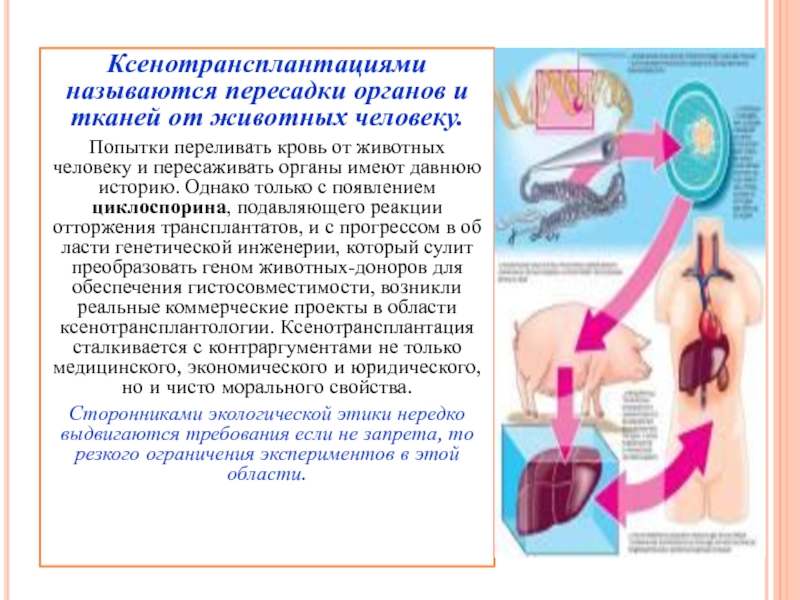
Слайд 19Ксенотрансплантациями называются пересадки органов и тканей от животных человеку.
Попытки
переливать кровь от животных человеку и пересаживать органы имеют давнюю
историю. Однако только с появлением циклоспорина, подавляющего реакции отторжения трансплантатов, и с прогрессом в области генетической инженерии, который сулит преобразовать геном животных-доноров для обеспечения гистосовместимости, возникли реальные коммерческие проекты в области ксенотрансплантологии. Ксенотрансплантация сталкивается с контраргументами не только медицинского, экономического и юридического, но и чисто морального свойства.
Сторонниками экологической этики нередко выдвигаются требования если не запрета, то резкого ограничения экспериментов в этой области.
Слайд 20
Проблема отторжения
Наибольшим препятствием для трансплантаций
является отторжение трансплантированных тканей иммунной системой хозяина. Это приводит к
увеличению активности и интенсивности иммунного ответа со стороны организма хозяина. Поэтому успех трансплантации обеспечивается подавлением иммунитета, что приводит к снижению жизнеспособности организма.
В 1972 году открыли циклоспорин, что обеспечило успешное развитие трансплантологии
http://hostingkartinok.com/news/11262/
Слайд 21 С этической точки зрения донорство должно быть добровольной,
осознанно совершаемой и бескорыстной (альтруистической) жертвой