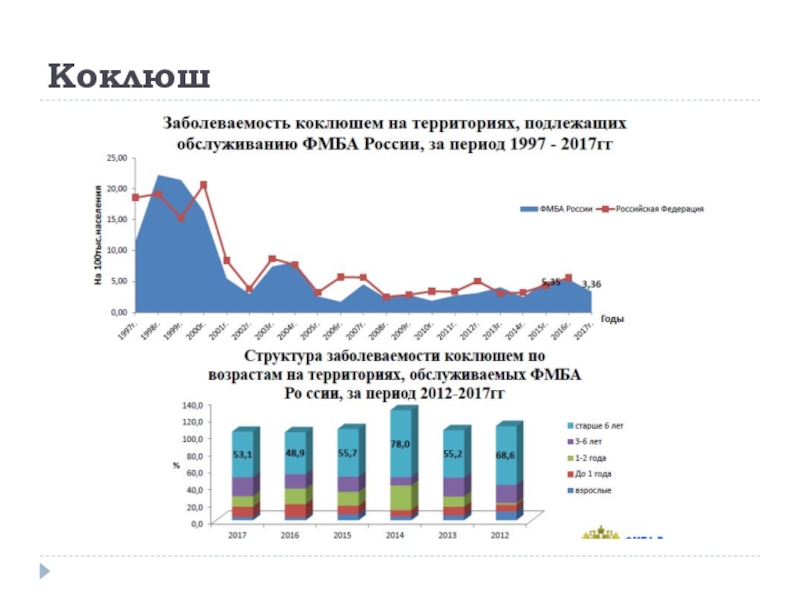
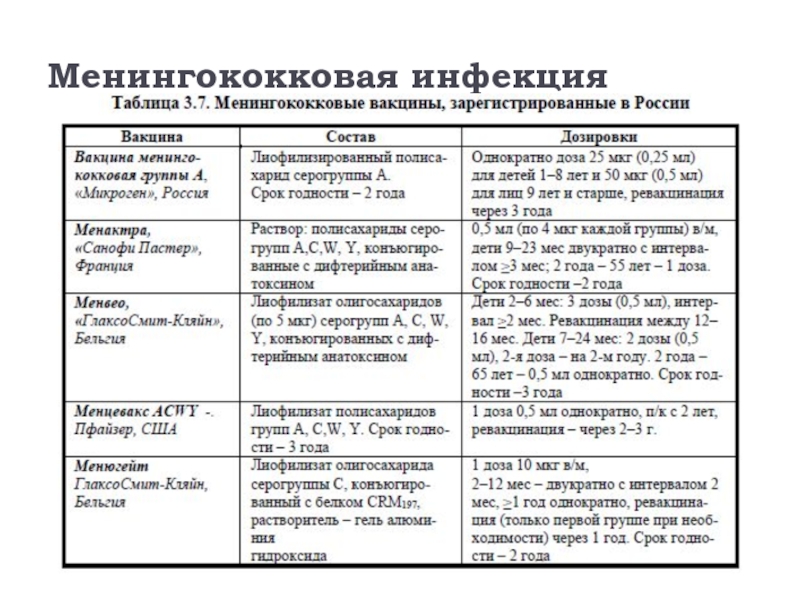
Слайд 1Вакцинопрофилактика дифтерии, коклюша, кори, паротита, ветрянки, менингококковой инфекции
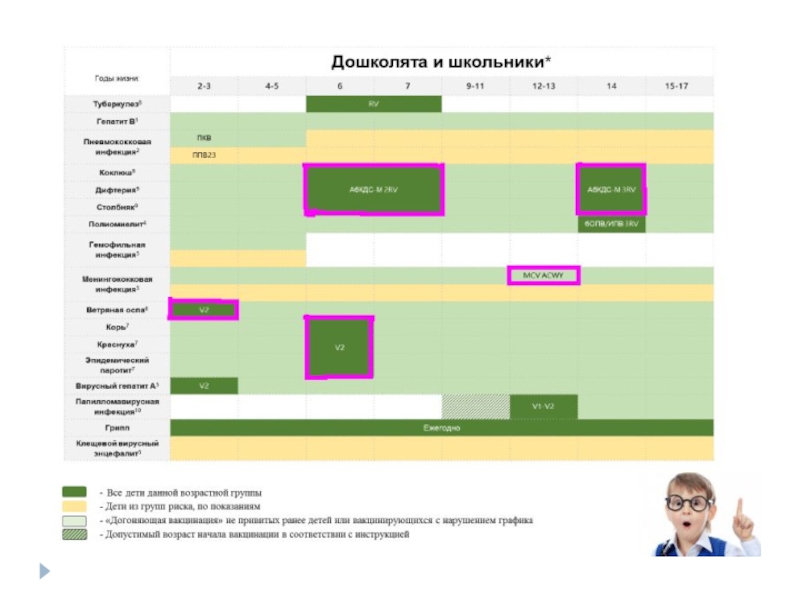
Слайд 5Догоняющая вакцинация
Этот термин (catch-up vaccination) принят для обозначения вакцинации лиц,
не привитых в календарные сроки.
Введение АаКДС с 2 мес
имеет целью как можно раньше защитить грудных детей от инфекций, а также привить их в период наименьшей интеркурентной заболеваемости, которая повышается во втором полугодии жизни. Нарушения сроков вакцинации обычно связаны с необоснованными отводами, с желанием родителей «отсрочить неприятности», и это повышает риск не только заражения ребенка, но и развития неблагоприятных событий.
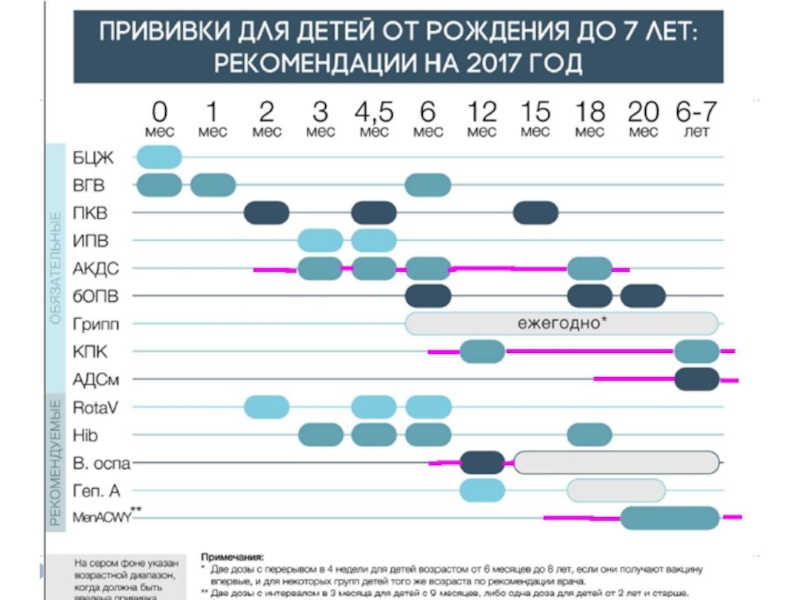
Дети, не привитые в срок (вне зависимости от возраста), должны быть привиты по схемам и с интервалами, указанными в Календаре. Если одна прививки из серии не была сделана вовремя, это не влечет за собой повторения всей серии; вакцинацию продолжают с интервалами между последующими дозами, указанными в Календаре
Слайд 6Догоняющая вакцинация
При догоняющей вакцинации несколькими вакцинами важно составить компактный график
их совмещения, желательно использовать комбинированные вакцины с 4–6 компонентами. Во
избежание контаминации совмещение в один день БЦЖ с другими парентеральными манипуляциями не допускается.
Дифтерия, столбняк. АДС – интервал V1-V2 – 1 мес, интервал V2-V3 – 6 мес, как после 2 доз АДС, так и после 2 доз АКДС. Детей старше 6 лет прививают АДС-М.
АДС-М – применяется в возрасте старше 6 лет как для ревакцинации привитых согласно Календарю, так и для первичной вакцинации ранее не привитых против дифтерии и столбняка: интервал V1-V2 – 1 мес, интервал V2-V3 – 6 мес..
Слайд 7Догоняющая вакцинация
Коклюш.
Дети, завершающие вакцинацию до возраста 48 мес, могут
прививаться как АКДС, так и и АаКДС (Инфанрикс, Инфанрикс-Гекса, Пентаксим)
– интервалы между V1-V2-V3 – 1,5 мес, 4-я доза (1-я ревакцинация) не должна вводиться ранее чем через 12 мес после V3.
Поскольку цельноклеточная коклюшная вакцина не применяется в возрасте старше 4 лет, у детей 4–6 лет, начинающих или продолжающих вакцинацию (вне зависимости от типа вакцин и сроков введения предшествующих доз), используют вакцину со сниженным содержанием анатоксинов АдСак (Адасель, Tdap);
минимальный интервал между V3 и R1 может быть сокращен до 6 мес.
У детей 6–7 лет как для начала, так и завершения вакцинации против коклюша используют вакцину Адасель с минимальным интервалом 1 мес и интервалом меду V3 и R1 – 6 мес.
Лица в возрасте от 7 лет и старше, которые не были полностью привиты против коклюша, дифтерии и столбняка, в серии догоняющей вакцинации могут получить вакцину АдСак в качестве одной (желательно первой) дозы.
Слайд 8Догоняющая вакцинация
Корь-краснуха-паротит – интервал между V1-V2 не менее 6 мес
(для краснухи – 3 мес), V2 – в возрасте 6
лет, хотя логичнее введение 2-й дозы раньше.
При составлении графика сокращают интервал между разными инактивированными вакцинами (месячный интервал оправдан только для двух живых вакцин – инактивация второй вакцины интерфероном, выделившимся в ответ на первую).
Вводить живую вакцину после инактивированной или наоборот, а также 2 разные инактивированные вакцины по эпидпоказаниям можно с любым интервалом. Указанный в официальных документах месячный интервал относится к плановым прививкам.
Лиц, чей вакцинальный статус неизвестен, прививают как непривитых.
Слайд 9Противопоказания к вакцинации
Абсолютные противопоказания :
тяжелые аллергические реакции и энцефалопатию на
предыдущие дозы вакцины, наличие анафилактического типа аллергии к компонентам вакцин,
тяжелые формы иммунодефицита, беременность для живых вакцин и кишечную инвагинацию в анамнезе для ротавирусной вакцины.
Лицам, перенесшим острые заболевания, плановую вакцинацию обычно проводят через 2−4 недели после выздоровления. При нетяжелых ОРВИ и ОКИ прививки проводятся сразу же после нормализации температуры, а если прививка нужна по эпидпоказаниям или ввиду отъезда ребенка – при субфебрильной температуре и отсутствии выраженного нарушения общего состояния.
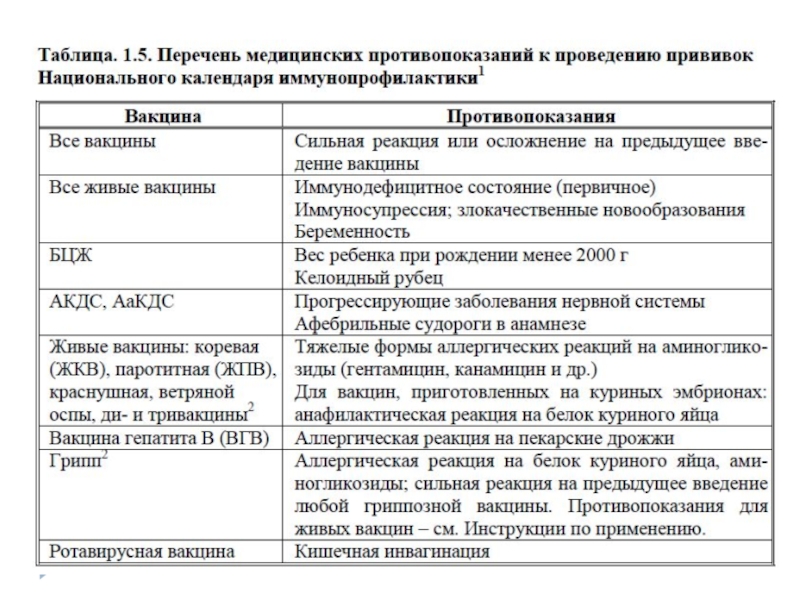
Слайд 11«Ложные» медотводы
Отвод от прививок должен документироваться в отношении состояния, указанного
в табл. 1.5, никакие другие диагнозы не могут служить причиной
отвода. В случае временного противопоказания должен быть указан реалистичный срок проведения прививки: сроки 6-12-24 мес, часто назначаемые аллергологами и невропатологами, говорят лишь о некомпетентности врача.
Слайд 12Ложные противопоказания к вакцинации
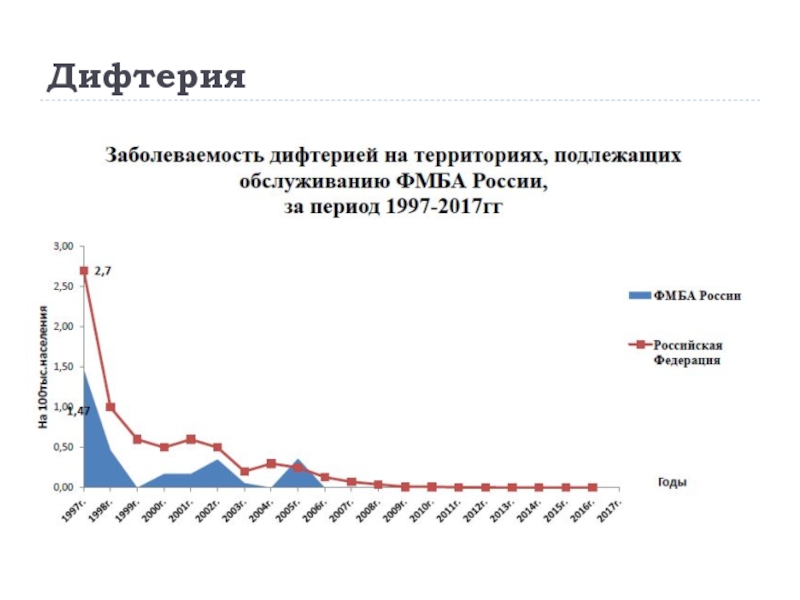
Слайд 14Дифтерия
Также анатоксин входит в состав АКДС, Инфанрикс, Пентаксим, Инфанрикс –
Гекса и Адасель , а также Бубо-М, Бубо-Кок
Слайд 15АДС вводят детям от 3 мес до 6 лет, имеющим
противопоказания к введению АКДС или переболевшим коклюшем. Курс вакцинации –
2 дозы с интервалом 30–45 дней, ревакцинация – однократно через 9–12 мес (достигших возраста 7 лет ревакцинируют АДС-М).
Если ребенок, перенесший коклюш, уже получил 1 прививку АКДС, ему вводят 1 дозу АДС с ревакцинацией через 9–12 мес, если получил 2 прививки АКДС, проводят только ревакцинацию АДС через 9–12 мес.
АДС-М применяют для ревакцинации детей в 7 лет, подростков 14 лет и взрослых каждые 10 лет, а также для вакцинации ранее не привитых лиц ≥7 лет (2 прививки с интервалом 30–45 дней, первая ревакцинация – через 6–9 мес, вторая – через 5 лет, далее – каждые 10 лет).
АДС-М применяют и в очагах дифтерии .
АД-М применяют для ревакцинации лицам, получившим АС при травме.
Слайд 16Адасель зарегистрирована для ревакцинации против дифтерии, столбняка и коклюша лиц
в возрасте от 4 до 64 лет. Замена плановой (согласно
Календарю) ревакцинации детей, подростков и взрослых вакциной АДС-М на Адасель позволила бы осуществлять дополнительную защиту от коклюша.
Слайд 17Постэкспозиционная профилактика дифтерии
Немедленной вакцинации при тесном контакте с больным дифтерией
подлежат не привитые против дифтерии лица, а также дети и
подростки, у которых наступил срок очередной ревакцинации, и взрослые, привитые 10 и более лет назад. Вакцинации подлежат и лица, у которых при скрининге не обнаружены защитные титры противодифтерийных антител (1: 20 и более).
ВОЗ рекомендует химиопрофилактику при тесном (семейном, половом) контакте с больным дифтерией до получения отрицательных результатов посева, что предупреждает распространение инфекции. Назначают оральные V-пенициллин, макролиды, которые при положительном посеве вводят 10 дней, или бензатин-бензилпенициллин в/м однократно в дозе 600 000 ЕД детям до 6 лет и 1 200 000 ЕД – старшим.
Слайд 19Защита детей первых месяцев жизни от коклюша
Снижение заболеваемости детей первых
месяцев жизни возможно двумя путями: повышением их иммунитета (пассивного, за
счет вакцинации матерей), а также снижением уровня циркуляции возбудителя в их окружении.
Вакцинация беременных против коклюша имеет целью защиту матери и новорожденного за счет трансплацентарного переноса антител. Tdap вводят в конце 2-го/ начале 3-го триместра, антитела у новорожденного сохранялись до введения 1-й дозы АаКДС, ответ на которую был несколько ниже обычного, достигая такового после бустера29. Вакцинация беременных эффективна и безопасна во все сроки .
Другой подход к защите новорожденных от коклюша – создание «кокона»: вакцинация всех членов семьи, чтобы исключить заражение младенца. Вакцина Tdap вводится родителям, непривитым братьям и сестрам, лицам старшего поколения. Это позволяет защитить ребенка в первые полгода его жизни от заражения, до того как он выработает вакцинальный иммунитет.
Слайд 23Вакцинация особых групп
Аллергия. Аллергия к куриному белку и аминогликозидам (кроме
тяжелых форм) не является противопоказанием к вакцинации моно- и тривакцинами.
Проведение кожных проб перед вакцинацией также не требуется. Детям, давшим тяжелую аллергическую реакцию на 1-ю дозу, перед введением 2-й дозы следует определить наличие антител, в случае их отсутствия оправданно проведение кожной пробы.
Иммунодефициты. Живые вакцины детям с первичными формами противопоказаны. Инфицированных ВИЧ детей (с симптомами и бессимптомным течением), но без выраженной иммуносупрессии (по показателю CD4-лимфоцитов) прививают в возрасте старше 12 мес (при неадекватном антительном ответе – повторно).
После лекарственной или радиационной иммуносупрессии живые вакцины вводят не ранее чем через 3 мес, после применения системных кортикостероидов в высоких дозах (более 2 мг/кг/сут или 20 мг/сут в течение 14 дней и более) – не ранее чем через 1 мес после окончания курса лечения.
Слайд 24Постэкспозиционная профилактика
Контактным лицам по кори старше 12 мес, не болевшим
корью и не привитым, вводят ЖКВ в первые 3 дня
от момента контакта. Целесообразно ввести 2-ю дозу вакцины контактным лицам, получившим ранее 1-ю прививку. У детей в возрасте 6–12 мес также возможна постэкспозиционная вакцинопрофилактика. Альтернативой ей, как и для лиц с противопоказаниями к прививке, является введение 1 или 2 доз (1,5 или 3,0 мл) иммуноглобулина человека нормального в зависимости от времени, прошедшего от момента контакта (эффективен при введении до 6-го дня).
Слайд 27Рекомендации по вакцинации, в т.ч. групп риска
Вакцинация против ветряной оспы
рекомендуется всем детям с возраста 12–15 месяцев 2 дозами с
интервалом 3 месяца между прививками, а также подросткам ивзрослым групп риска по заболеванию ветряной оспой. К ним относятся:
небеременные женщины детородного возраста;
работники дошкольных учреждений;
медицинские работники;
домашние контакты иммунодефицитных больных;
члены семей, ожидающих рождения ребенка;
лица, длительно получающие салицилаты;
больные муковисцидозом;
выезжающие в другие страны.
Слайд 28Постэкспозиционная профилактика
Значимым контактом с больным ветряной оспой и опоясывающим лишаем
считается постоянный квартирный, пребывание в течение 1 часа и более
в помещении с больным (в т.ч. в палате больницы), или 15 минут лицом к лицу с больным, или касание элементов сыпи (или недавно загрязненных ею предметов) – при условии, что контакт происходит до начала лечения или в первые 24 часа от его начала.
Вакцинацию по контакту проводят восприимчивым здоровым. При введении Варилрикс в первые 96 ч после контакта (предпочтительно в первые 72 ч)
Слайд 29Противопоказания и предостережения
Варилрикс не вводят при наличии у вакцинируемого гипер-
чувствительности
к неомицину, больным с онкогематологической патологией на иммуносупрессии (в том
числе высокодозовой терапии стероидами), при наличии тяжелого иммунодефицита, в т.ч. с признаками Т-клеточного дефекта.
Предостережения. Не рекомендуется прием салицилатов (ацетилсалициловой кислоты – Аспирина) в течение 6 нед после вакцинации (риск развития синдрома Рея).
По аналогии с коревой вакциной рекомендуется проводить пробу Манту или Диаскинтест либо одновременно с прививкой, либо через 4 недели после нее.
Слайд 31Постэкспозиционная профилактика
В очаге заболевания вакцинации подлежат дети ≥1–2 лет, подростки
и взрослые:- в детской дошкольной образовательной организации, доме ребенка, детском
доме, школе, школе-интернате, семье, квартире все лица, общавшиеся с больным;
- студенты первого курса средних и высших учебных заведений, факультета, на котором возникло заболевание, а также студенты старшего курса высшего и среднего учебных заведений, общавшиеся с больным в группе и (или) комнате общежития;
- лица, общавшиеся с больным в общежитиях, при возникновении заболевания в коллективах, укомплектованных иностранными гражданами.
Наличие у вакцинируемого заболевания назофарингитом без температурной реакции не является противопоказанием для вакцинации.
Контактным лицам в очаге также проводят химиопрофилактику:
- амоксициллином: взрослым по 0,5 мл 4 раза в день 4 дня; детям – по той же схеме в возрастной дозировке;
- рифампицином: взрослым – 600 мг через каждые 12 часов в течение 2 дней; детям от 12 мес – 10 мг/кг веса через 12 часов в течение 2 дней; детям 0–12 мес – 5 мг/кг через 12 часов в течение 2 дней (не рекомендуется беременным);